Diabetinės pėdos sindromo antibiotikų pasirinkimas. Diabetinės nefropatijos gydymas vaistais Diabetinės nefropatijos priežastys
Diabetinė nefropatija: sužinokite viską, ką reikia žinoti. Jo simptomai ir diagnozė, naudojant kraujo ir šlapimo tyrimus, taip pat inkstų ultragarsą, išsamiai aprašyti toliau. Svarbiausia, kad mes kalbame apie efektyvius gydymo metodus, kurie leidžia palaikyti stabilų cukraus kiekį kraujyje 3,9-5,5 mmol/l 24 valandas per parą kaip sveiki žmonės. 2 ir 1 tipo diabeto kontrolės sistema padeda išgydyti inkstus, jei nefropatija dar nėra per toli. Sužinokite, kas yra mikroalbuminurija ir proteinurija, ką daryti, jei skauda inkstus, kaip normalizuoti kraujospūdį ir kreatinino kiekį kraujyje.
Diabetinė nefropatija yra inkstų pažeidimas, kurį sukelia padidėjęs gliukozės kiekis kraujyje. Rūkymas ir hipertenzija taip pat kenkia inkstams. Per 15–25 metus cukriniu diabetu sergančiam asmeniui gali sugesti abu šie organai, todėl gali prireikti dializės arba transplantacijos. Šiame puslapyje išsamiai aprašomos liaudies gynimo priemonės ir oficialus gydymas, siekiant išvengti inkstų nepakankamumo ar bent sulėtinti jo vystymąsi. Pateikiamos rekomendacijos, kurias įgyvendinus ne tik apsaugomi inkstai, bet ir sumažėja infarkto bei insulto rizika.
 Diabetinė nefropatija: išsamus straipsnis
Diabetinė nefropatija: išsamus straipsnis Sužinokite, kaip diabetas veikia inkstus, diabetinės nefropatijos simptomus ir diagnostikos algoritmą. Išsiaiškinkite, kokius tyrimus turite atlikti, kaip interpretuoti jų rezultatus ir kiek naudingas inkstų ultragarsas. Skaitykite apie gydymą dieta, vaistais, liaudies gynimo priemonėmis ir sveikos gyvensenos taikymą. Aprašyti 2 tipo cukriniu diabetu sergančių pacientų gydymo inkstų niuansai. Išsami informacija apie tabletes, kurios mažina cukraus kiekį kraujyje ir kraujospūdį. Be jų, jums gali prireikti statinų cholesterolio, aspirino ir vaistų nuo anemijos.
Skaitykite atsakymus į klausimus:
Teorija: būtinas minimumas
Inkstai yra atsakingi už atliekų filtravimą iš kraujo ir pašalinimą su šlapimu. Jie taip pat gamina hormoną eritropoetiną, kuris skatina raudonųjų kraujo kūnelių – eritrocitų – gamybą.
Kraujas periodiškai praeina per inkstus, kurie pašalina iš jo atliekas. Išgrynintas kraujas cirkuliuoja toliau. Nuodai ir medžiagų apykaitos produktai, taip pat druskos perteklius, ištirpę dideliame kiekyje vandens, sudaro šlapimą. Jis nuteka į šlapimo pūslę, kur laikinai saugomas.
Kūnas tiksliai reguliuoja, kiek vandens ir druskos reikia prarasti su šlapimu ir kiek palikti kraujyje, kad būtų palaikomas normalus kraujospūdis ir elektrolitų kiekis.
Kiekviename inkste yra apie milijonas filtravimo elementų, vadinamų nefronais. Smulkių kraujagyslių (kapiliarų) glomerulas yra vienas iš nefrono komponentų. Glomerulų filtracijos greitis yra svarbus rodiklis, lemiantis inkstų būklę. Jis apskaičiuojamas pagal kreatinino kiekį kraujyje.
Kreatininas yra vienas iš skilimo produktų, išsiskiriančių per inkstus. Sergant inkstų nepakankamumu, jis kaupiasi kraujyje kartu su kitomis atliekomis, todėl pacientas jaučia intoksikacijos simptomus. Inkstų sutrikimus gali sukelti diabetas, infekcija ar kitos priežastys. Kiekvienu iš šių atvejų matuojamas glomerulų filtracijos greitis, siekiant įvertinti ligos sunkumą.
Skaitykite apie naujausios kartos vaistus nuo diabeto:
Kaip diabetas veikia inkstus?
Aukštas cukraus kiekis kraujyje pažeidžia inkstų filtruojančius elementus. Laikui bėgant jie išnyksta ir pakeičiami randų audiniu, kuris negali išvalyti atliekų iš kraujo. Kuo mažiau filtro elementų lieka, tuo blogiau dirba inkstai. Ilgainiui jie nustoja susidoroti su atliekų šalinimu ir atsiranda organizmo intoksikacija. Šiame etape pacientui reikalinga pakaitinė terapija, kad nemirtų – dializė arba persodintas inkstas.
Prieš visiškai mirštant, filtro elementai tampa „nesandarūs“ ir pradeda „nutekėti“. Jie leidžia į šlapimą patekti baltymams, kurių neturėtų būti. Būtent padidintos koncentracijos albuminas.
Mikroalbuminurija yra 30-300 mg albumino išsiskyrimas su šlapimu per dieną. Proteinurija – albumino šlapime randama daugiau nei 300 mg per dieną. Jei gydymas bus sėkmingas, mikroalbuminurija gali išnykti. Proteinurija yra rimtesnė problema. Jis laikomas negrįžtamu ir rodo, kad pacientas linkęs vystytis inkstų nepakankamumui.

Kuo blogesnė diabeto kontrolė, tuo didesnė paskutinės stadijos inkstų ligos rizika ir tuo greičiau ji gali atsirasti. Tikimybė, kad cukrinis diabetas patirs visišką inkstų nepakankamumą, iš tikrųjų nėra labai didelė. Mat dauguma jų miršta nuo širdies priepuolio ar insulto prieš atsirandant pakaitinės inkstų terapijos poreikiui. Tačiau rizika padidėja pacientams, kurių diabetas yra kartu su rūkymu arba lėtine šlapimo takų infekcija.
Be diabetinės nefropatijos, gali būti ir inkstų arterijų stenozė. Tai vienos ar abiejų arterijų, aprūpinančių inkstus aterosklerozinėmis plokštelėmis, užsikimšimas. Tuo pačiu metu labai padidėja kraujospūdis. Vaistai nuo hipertenzijos nepadeda, net jei vienu metu vartojate kelių rūšių stiprias tabletes.
Inkstų arterijų stenozė dažnai reikalauja chirurginio gydymo. Diabetas padidina šios ligos riziką, nes skatina aterosklerozės vystymąsi, įskaitant inkstus aprūpinančius kraujagysles.
Inkstai sergant 2 tipo cukriniu diabetu
Paprastai 2 tipo cukrinis diabetas nepastebimas keletą metų, kol jis atrandamas ir gydomas. Visus šiuos metus komplikacijos palaipsniui naikina paciento kūną. Jie taip pat neapeina inkstų.
Remiantis tinklalapių anglų kalba, diagnozės nustatymo metu 12% pacientų, sergančių 2 tipo cukriniu diabetu, jau turi mikroalbuminurija, o 2% - proteinurija. Tarp rusakalbių pacientų šie skaičiai kelis kartus didesni. Mat vakariečiai turi įprotį reguliariai profilaktiškai tikrintis medikus. Dėl to jų lėtinės ligos nustatomos greičiau.
2 tipo diabetas gali būti derinamas su kitais lėtinės inkstų ligos rizikos veiksniais:
- aukštas kraujo spaudimas;
- padidėjęs cholesterolio kiekis kraujyje;
- buvo artimų giminaičių inkstų ligos atvejų;
- šeimoje buvo ankstyvo infarkto ar insulto atvejų;
- rūkymas;
- nutukimas;
- vyresnio amžiaus.

Kuo skiriasi inkstų komplikacijos sergant 2 ir 1 tipo cukriniu diabetu?
Sergant 1 tipo cukriniu diabetu, inkstų komplikacijos dažniausiai išsivysto praėjus 5-15 metų nuo ligos pradžios. Sergant 2 tipo cukriniu diabetu šios komplikacijos dažnai nustatomos iškart po diagnozės. Kadangi 2 tipo cukrinis diabetas dažniausiai pasireiškia paslėpta forma daugelį metų, kol pacientas pastebi simptomus ir galvoja pasitikrinti cukraus kiekį kraujyje. Kol nenustatoma diagnozė ir nepradedamas gydymas, liga lengvai ardo inkstus ir visą organizmą.
2 tipo cukrinis diabetas yra ne tokia sunki liga nei T1DM. Tačiau tai pasitaiko 10 kartų dažniau. 2 tipo cukriniu diabetu sergantys pacientai yra didžiausia pacientų grupė, kurią aptarnauja dializės centrai ir inkstų transplantacijos specialistai. 2 tipo diabeto epidemija didėja visame pasaulyje ir rusakalbėse šalyse. Tai prideda daugiau darbo specialistams, gydantiems inkstų komplikacijas.
Sergant 1 tipo cukriniu diabetu, nefropatija dažniausiai susiduria pacientai, kurių liga prasidėjo vaikystėje ir paauglystėje. Žmonėms, kurie suaugę suserga 1 tipo cukriniu diabetu, inkstų sutrikimų rizika nėra labai didelė.
Simptomai ir diagnozė
Pirmaisiais mėnesiais ir metais diabetinė nefropatija ir mikroalbuminurija nesukelia jokių simptomų. Pacientai problemas pastebi tik tada, kai jau visai šalia yra paskutinės stadijos inkstų nepakankamumas. Iš pradžių simptomai yra neryškūs, primenantys peršalimą ar lėtinį nuovargį.
Ankstyvieji diabetinės nefropatijos požymiai:
Kodėl cukraus kiekis kraujyje sumažėja sergant diabetine nefropatija?
Iš tiesų, sergant diabetine nefropatija paskutinėje inkstų nepakankamumo stadijoje, cukraus kiekis kraujyje gali sumažėti. Kitaip tariant, insulino poreikis mažėja. Norint išvengti hipoglikemijos, būtina sumažinti jo dozę.
Kodėl tai vyksta? Insulinas sunaikinamas kepenyse ir inkstuose. Kai inkstai yra labai pažeisti, jie praranda gebėjimą išskirti insuliną. Šis hormonas ilgiau išlieka kraujyje ir skatina ląsteles pasisavinti gliukozę.
Galutinės stadijos inkstų nepakankamumas yra katastrofa diabetikams. Galimybė sumažinti insulino dozę yra tik nedidelė paguoda.
Kokius testus reikia atlikti? Kaip iššifruoti rezultatus?
Norėdami tiksliai diagnozuoti ir pasirinkti veiksmingą gydymą, turite atlikti tyrimus:
- baltymas (albuminas) šlapime;
- albumino ir kreatinino santykis šlapime;
- kreatinino kiekis kraujyje.
Kreatininas yra vienas iš baltymų skilimo produktų, kuris išsiskiria per inkstus. Žinant kreatinino kiekį kraujyje, taip pat žmogaus amžių ir lytį, galima apskaičiuoti glomerulų filtracijos greitį. Tai svarbus rodiklis, kuriuo remiantis nustatoma diabetinės nefropatijos stadija ir skiriamas gydymas. Gydytojas taip pat gali paskirti kitus tyrimus.
Testo rezultatų interpretavimas
Ruošiantis atlikti aukščiau išvardintus kraujo ir šlapimo tyrimus, 2-3 dienas reikia susilaikyti nuo rimtos fizinės veiklos ir alkoholio vartojimo. Priešingu atveju rezultatai bus prastesni, nei yra iš tikrųjų.
 Ką reiškia inkstų glomerulų filtracijos greitis?
Ką reiškia inkstų glomerulų filtracijos greitis? Kreatinino kraujo tyrimo rezultatų formoje turėtų būti nurodytas normalus diapazonas pagal jūsų lytį ir amžių, taip pat apskaičiuotas inkstų glomerulų filtracijos greitis. Kuo didesnis šis rodiklis, tuo geriau.
Kas yra mikroalbuminurija?
Mikroalbuminurija yra baltymų (albumino) atsiradimas šlapime nedideliais kiekiais. Tai ankstyvas diabetinio inkstų pažeidimo simptomas. Laikomas širdies priepuolio ir insulto rizikos veiksniu. Mikroalbuminurija laikoma grįžtama. Vartojant vaistus ir tinkamai kontroliuojant gliukozės kiekį bei kraujospūdį, albumino kiekis šlapime gali sumažėti iki normalaus lygio kelerius metus.
Kas yra proteinurija?
Proteinurija yra didelis baltymų kiekis šlapime. Visai blogas ženklas. Tai reiškia, kad širdies priepuolis, insultas ar paskutinės stadijos inkstų nepakankamumas yra visai šalia. Reikalingas skubus intensyvus gydymas. Be to, gali pasirodyti, kad veiksmingo gydymo laikas jau praėjo.
Jei nustatoma mikroalbuminurija ar proteinurija, reikia kreiptis į gydytoją, gydantį inkstus. Šis specialistas vadinamas nefrologu, kurio nereikia painioti su neurologu. Įsitikinkite, kad baltymų atsiradimo šlapime priežastis nėra infekcinė liga ar inkstų pažeidimas.
Gali pasirodyti, kad prasto analizės rezultato priežastis buvo perkrova. Tokiu atveju pakartotinė analizė po kelių dienų duos normalų rezultatą.
Kaip cholesterolio kiekis kraujyje veikia diabeto komplikacijų vystymąsi inkstuose?
Oficialiai manoma, kad didelis cholesterolio kiekis kraujyje skatina aterosklerozinių plokštelių atsiradimą. Aterosklerozė vienu metu pažeidžia daugelį kraujagyslių, įskaitant tuos, kuriais kraujas teka į inkstus. Tai reiškia, kad diabetikai turėtų vartoti statinus cholesterolio kiekiui mažinti, o tai sulėtins inkstų nepakankamumo vystymąsi.
Tačiau hipotezė apie apsauginį statinų poveikį inkstams yra prieštaringa. O rimtas šių vaistų šalutinis poveikis yra gerai žinomas. Vartoti statinus prasminga, kad išvengtumėte kito širdies priepuolio, jei jau patyrėte pirmąjį. Žinoma, patikima kito širdies priepuolio prevencija turi apimti daugybę kitų priemonių, be cholesterolio tablečių vartojimo. Mažai tikėtina, kad turėtumėte vartoti statinus, jei dar nepatyrėte širdies priepuolio.
Kaip dažnai diabetikams reikia inkstų ultragarso?
Inkstų ultragarsas leidžia patikrinti, ar šiuose organuose nėra smėlio ir akmenų. Tyrimas taip pat gali aptikti gerybinius inkstų navikus (cistas).

Tačiau ultragarsas yra beveik nenaudingas diagnozuojant diabetinę nefropatiją ir stebint jos gydymo efektyvumą. Daug svarbiau yra reguliariai atlikti kraujo ir šlapimo tyrimus, kurie išsamiai aprašyti aukščiau.
Kokie yra diabetinės nefropatijos požymiai ultragarsu?
Faktas yra tas, kad diabetinė nefropatija inkstų ultragarsu beveik nerodo jokių požymių. Gali atrodyti, kad paciento inkstų būklė yra gera, net jei jų filtro elementai jau pažeisti ir neveikia. Kraujo ir šlapimo tyrimų rezultatai suteiks jums tikrą vaizdą.
Diabetinė nefropatija: klasifikacija
Diabetinė nefropatija skirstoma į 5 etapus. Paskutinis vadinamas terminalu. Šiame etape pacientui reikalinga pakaitinė terapija, kad būtų išvengta mirties. Yra dviejų tipų: dializė kelis kartus per savaitę arba inkstų persodinimas.
Lėtinės inkstų ligos stadijos
Per pirmuosius du etapus paprastai nėra jokių simptomų. Diabetinį inkstų pažeidimą galima nustatyti tik atlikus kraujo ir šlapimo tyrimus. Atkreipkite dėmesį, kad inkstų ultragarsas nėra labai naudingas.
Kai liga pereina į trečią ir ketvirtą stadijas, gali atsirasti matomų požymių. Tačiau liga vystosi sklandžiai, palaipsniui. Dėl to pacientai dažnai pripranta ir neskamba pavojaus varpais. Akivaizdūs apsinuodijimo simptomai pasireiškia tik ketvirtoje ir penktoje stadijose, kai inkstai beveik nebeveikia.
Diagnozės parinktys:
- DN, MAU stadija, CKD 1, 2, 3 arba 4;
- DN, proteinurijos stadija su išsaugota inkstų funkcija azoto išsiskyrimui, CKD 2, 3 arba 4;
- DN, PN stadija, CKD 5, gydymas SRT.
DN – diabetinė nefropatija, MAU – mikroalbuminurija, PN – inkstų nepakankamumas, CKD – lėtinė inkstų liga, RRT – pakaitinė inkstų terapija.
Proteinurija dažniausiai prasideda 2 ir 1 tipo cukriniu diabetu sergantiems pacientams, kurie šia liga sirgo 15-20 metų. Jei negydoma, galutinės stadijos inkstų nepakankamumas gali pasireikšti dar 5–7 metus.
Ką daryti, jei sergant diabetu skauda inkstus?
Pirmiausia reikėtų įsitikinti, kad skauda inkstus. Galbūt jūs turite ne inkstų problemų, o osteochondrozę, reumatą, pankreatitą ar kitą negalavimą, sukeliantį panašų skausmo sindromą. Norėdami tiksliai nustatyti skausmo priežastį, turite kreiptis į gydytoją. To negalima padaryti savarankiškai.
Savarankiškas gydymas gali sukelti rimtą žalą. Cukrinio diabeto komplikacijos inkstuose dažniausiai sukelia ne skausmą, o aukščiau išvardintus intoksikacijos simptomus. Inkstų akmenligė, inkstų diegliai ir uždegimai greičiausiai nėra tiesiogiai susiję su sutrikusia gliukozės apykaita.
Gydymas
Diabetinės nefropatijos gydymo tikslas – užkirsti kelią arba bent atitolinti galutinės stadijos inkstų nepakankamumo atsiradimą, kuriam prireiks dializės arba organų transplantacijos. Tai apima gero cukraus kiekio kraujyje ir kraujospūdžio palaikymą.
Būtina stebėti kreatinino kiekį kraujyje ir baltymų (albumino) kiekį šlapime. Oficiali medicina taip pat rekomenduoja stebėti cholesterolio kiekį kraujyje ir stengtis jį sumažinti. Tačiau daugelis ekspertų abejoja, ar tai tikrai naudinga. Gydymas, skirtas apsaugoti inkstus, sumažina širdies priepuolio ir insulto riziką.
Ką turėtų vartoti diabetas, kad išsaugotų savo inkstus?
Žinoma, norint išvengti inkstų komplikacijų, svarbu gerti tabletes. Diabetikams paprastai skiriamos kelios vaistų grupės:
- Kraujo spaudimo tabletės pirmiausia yra AKF inhibitoriai ir angiotenzino II receptorių blokatoriai.
- Aspirinas ir kitos antitrombocitinės medžiagos.
- Statinai nuo cholesterolio.
- Vaistai nuo anemijos, kurią gali sukelti inkstų nepakankamumas.
Visi šie vaistai yra išsamiai aprašyti toliau. Tačiau mityba vaidina svarbų vaidmenį. Vaistų vartojimas turi daug kartų mažesnį poveikį nei diabeto dieta. Svarbiausia, ką jums reikia padaryti, tai nuspręsti, ar pereiti prie mažai angliavandenių turinčios dietos. Daugiau skaitykite žemiau.
Jei norite apsisaugoti nuo diabetinės nefropatijos, nepasikliaukite liaudies gynimo priemonėmis. Žolelių arbatos, užpilai ir nuovirai naudingi tik kaip skysčių šaltinis, dehidratacijos profilaktikai ir gydymui. Jie neturi rimto apsauginio poveikio inkstams.
Kaip gydyti diabetu sergančius inkstus?
Pirmiausia, kad cukraus kiekis kraujyje būtų kuo artimesnis normai, naudojamos dietos ir insulino injekcijos. Išlaikant žemiau 7 %, proteinurijos ir inkstų nepakankamumo rizika sumažėja 30-40 %.
Metodų naudojimas leidžia išlaikyti stabilų cukraus kiekį, kaip ir sveikiems žmonėms, o glikuotą hemoglobiną žemiau 5,5%. Tikėtina, kad tokie rodikliai iki nulio sumažina sunkių inkstų komplikacijų riziką, nors to nepatvirtino oficialūs tyrimai.
Ar suprantate, kad laikas pradėti leistis insuliną? Naršykite šiuos straipsnius:
Yra įrodymų, kad esant pastoviai normaliam gliukozės kiekiui kraujyje, diabeto pažeisti inkstai išgydomi ir atkuriami. Tačiau tai lėtas procesas. 4 ir 5 diabetinės nefropatijos stadijose tai paprastai neįmanoma.
Oficialiai rekomenduojama dieta su ribotu baltymų ir gyvulinių riebalų kiekiu. Naudojimo tinkamumas aptariamas toliau. Esant normalioms kraujospūdžio vertėms, druskos suvartojimą reikia apriboti iki 5–6 g per dieną, o esant padidėjusiam kraujospūdžiui – iki 3 g per dieną. Tiesą sakant, tai nėra labai mažai.
Sveika gyvensena, skirta apsaugoti inkstus:
- Mesti rūkyti.
- Išstudijuokite straipsnį „“ ir negerkite daugiau, nei nurodyta ten.
- Jei nevartojate alkoholio, net nepradėkite.
- Stenkitės numesti svorio ir tikrai nepriaugti daugiau antsvorio.
- Pasitarkite su gydytoju, kokia fizinė veikla jums tinka ir mankštinkitės.
- Turėkite namų kraujospūdžio matuoklį ir naudokite jį reguliariai matuoti kraujospūdį.
Nėra jokių stebuklingų piliulių, tinktūrų ar juo labiau liaudiškų priemonių, kurios galėtų greitai ir lengvai atkurti diabeto pažeistus inkstus.
Arbata su pienu nepadeda, o atvirkščiai – žalinga, nes pienas didina cukraus kiekį kraujyje. Hibiscus yra populiarus arbatos gėrimas, kuris padeda tik gerti gryną vandenį. Liaudies gynimo priemonių geriau net nebandyti, tikintis išgydyti inkstus. Savarankiškas šių filtravimo organų gydymas yra ypač pavojingas.
Kokie vaistai skiriami?
Pacientai, kuriems vienoje ar kitoje stadijoje diagnozuota diabetinė nefropatija, dažniausiai vienu metu vartoja kelis vaistus:
- tabletės nuo hipertenzijos - 2-4 rūšys;
- statinai nuo cholesterolio;
- antitrombocitinės medžiagos - aspirinas ir dipiridamolis;
- vaistai, surišantys fosforo perteklių organizme;
- galbūt ir vaistai nuo anemijos.
Kelių tablečių vartojimas yra lengviausias dalykas, kurį galite padaryti, kad išvengtumėte arba atidėtų paskutinės stadijos inkstų liga. Naršyti arba. Atidžiai laikykitės rekomendacijų. Perėjimas prie sveikos gyvensenos reikalauja rimtesnių pastangų. Tačiau jis turi būti įgyvendintas. Jūs negalite išsisukti nuo vaistų, jei norite apsaugoti savo inkstus ir gyventi ilgiau.
Kokios cukraus kiekį kraujyje mažinančios tabletės tinka sergant diabetine nefropatija?
Deja, populiariausias vaistas metforminas (Siofor, Glucophage) turi būti pašalintas jau ankstyvosiose diabetinės nefropatijos stadijose. Jo negalima vartoti, jei paciento glomerulų filtracijos greitis yra 60 ml/min ar net mažesnis. Tai atitinka kreatinino kiekį kraujyje:
- vyrams – virš 133 µmol/l
- moterims – virš 124 µmol/l
Prisiminkime, kad kuo didesnis kreatinino kiekis, tuo blogiau dirba inkstai ir mažesnis glomerulų filtracijos greitis. Jau ankstyvoje diabeto komplikacijų inkstuose stadijoje metforminą būtina pašalinti iš gydymo režimo, kad būtų išvengta pavojingos pieno rūgšties acidozės.
Oficialiai diabetine retinopatija sergantiems žmonėms leidžiama vartoti vaistus, kurie verčia kasą gaminti daugiau insulino. Pavyzdžiui, Diabeton MV, Amaryl, Maninil ir jų analogai. Tačiau šie vaistai yra įtraukti į. Jie sekina kasą ir nesumažina sergančiųjų mirtingumo, o netgi padidina. Geriau jų nenaudoti. Diabetikams, kuriems išsivysto inkstų komplikacijų, cukraus kiekį mažinančias tabletes reikia pakeisti insulino injekcijomis.
Kai kuriuos vaistus nuo diabeto galima vartoti, tačiau atsargiai, pasikonsultavus su gydytoju. Paprastai jie negali pakankamai gerai kontroliuoti gliukozės kiekio ir nesuteikia galimybės atsisakyti insulino injekcijų.
Kokias kraujospūdžio tabletes turėčiau gerti?
Labai svarbios yra antihipertenzinės tabletės, priklausančios AKF inhibitorių arba angiotenzino II receptorių blokatorių grupei. Jie ne tik mažina kraujospūdį, bet ir papildomai apsaugo inkstus. Šių vaistų vartojimas padeda keleriais metais atidėti galutinės stadijos inkstų nepakankamumo atsiradimą.
Turėtumėte stengtis, kad kraujospūdis būtų mažesnis nei 130/80 mmHg. Art. Norėdami tai padaryti, paprastai turite naudoti kelių rūšių vaistus. Pradėkite nuo AKF inhibitorių arba angiotenzino II receptorių blokatorių. Jie taip pat prideda vaistų iš kitų grupių – beta blokatorių, diuretikų (diuretikų), kalcio kanalų blokatorių. Paprašykite savo gydytojo paskirti jums patogių kombinuotų tablečių, kuriose yra 2–3 veikliosios medžiagos po viena danga, vartojamų vieną kartą per dieną.
AKF inhibitoriai arba angiotenzino II receptorių blokatoriai gali padidinti kreatinino kiekį kraujyje gydymo pradžioje. Aptarkite su savo gydytoju, kaip tai rimta. Labiausiai tikėtina, kad jums nereikės nustoti vartoti vaistų. Šie vaistai taip pat gali padidinti kalio kiekį kraujyje, ypač jei jie derinami tarpusavyje arba su diuretikais.
Labai didelė kalio koncentracija gali sukelti širdies sustojimą. Norėdami to išvengti, neturėtumėte derinti AKF inhibitorių ir angiotenzino II receptorių blokatorių, taip pat vaistų, vadinamų kalį tausojančiais diuretikais. Kartą per mėnesį reikia tirti kreatinino ir kalio kiekį kraujyje, taip pat tirti baltymą (albuminą) šlapime. Nepatingėkite tai padaryti.
Savo iniciatyva nenaudokite statinų nuo cholesterolio, aspirino ir kitų antitrombocitinių medžiagų, vaistų ir maisto papildų nuo anemijos. Visos šios tabletės gali sukelti rimtų šalutinių poveikių. Pasitarkite su gydytoju, ar reikia juos vartoti. Gydytojas taip pat turėtų parinkti vaistus nuo hipertenzijos.
Paciento užduotis yra netingėti, reguliariai atlikti tyrimus ir, jei reikia, kreiptis į gydytoją, kad būtų pakoreguotas gydymo režimas. Jūsų pagrindinė priemonė geram gliukozės kiekiui kraujyje pasiekti yra insulinas, o ne diabeto tabletės.
Kaip gydytis, jei diagnozuota diabetinė nefropatija, o šlapime yra daug baltymų?
Gydytojas paskirs jums kelių rūšių vaistų, kurie aprašyti šiame puslapyje. Visos paskirtos tabletės turi būti vartojamos kasdien. Tai gali kelerius metus atidėti širdies ir kraujagyslių ligas, dializės ar inkstų persodinimo poreikį.
Gera diabeto kontrolė remiasi trimis ramsčiais:
- Laikymasis.
- Dažnas cukraus kiekio kraujyje matavimas.
- Kruopščiai parinktų ilgai veikiančio ir greito insulino dozių injekcijos.
Šios priemonės leidžia palaikyti stabilų normalų gliukozės kiekį, kaip ir sveikiems žmonėms. Tuo pačiu metu sustoja diabetinės nefropatijos vystymasis. Be to, esant nuolat normaliam cukraus kiekiui kraujyje, sergantys inkstai laikui bėgant gali atkurti savo funkciją. Tai reiškia, kad glomerulų filtracijos greitis padidės, o baltymai išnyks iš šlapimo.
Tačiau pasiekti ir palaikyti gerą diabeto kontrolę nėra lengva užduotis. Kad su ja susidorotų, pacientas turi turėti aukštą discipliną ir motyvaciją. Galbūt jus įkvėps asmeninis daktaro Bernsteino pavyzdys, kuris visiškai pašalino baltymus iš šlapimo ir atkūrė normalią inkstų funkciją.

Neperėjus prie mažai angliavandenių turinčios dietos, cukriniu diabetu normalizuoti cukraus kiekį paprastai neįmanoma. Deja, mažai angliavandenių turinti mityba yra draudžiama diabetikams, kurių glomerulų filtracijos greitis yra mažas ir, juo labiau, yra išsivystęs galutinės stadijos inkstų nepakankamumas. Tokiu atveju turėtumėte pabandyti persodinti inkstą. Daugiau apie šią operaciją skaitykite toliau.
Ką turėtų daryti pacientas, sergantis diabetine nefropatija ir aukštu kraujospūdžiu?
Perėjus prie gerėja ne tik cukraus kiekis kraujyje, bet ir cholesterolis bei kraujospūdis. Savo ruožtu gliukozės ir kraujospūdžio lygio normalizavimas stabdo diabetinės nefropatijos vystymąsi.
Tačiau jei inkstų nepakankamumas išsivystė į pažengusią stadiją, per vėlu pereiti prie mažai angliavandenių turinčios dietos. Belieka išgerti gydytojo paskirtas tabletes. Inksto persodinimas gali suteikti realią galimybę išsigelbėti. Tai išsamiai aptariama toliau.
Iš visų vaistų nuo hipertenzijos geriausiai inkstus saugo AKF inhibitoriai ir angiotenzino II receptorių blokatoriai. Turėtumėte vartoti tik vieną iš šių vaistų; jie negali būti derinami vienas su kitu. Tačiau jis gali būti derinamas su beta blokatoriais, diuretikais ar kalcio kanalų blokatoriais. Paprastai išrašomos patogios kombinuotos tabletės, kuriose po viena danga yra 2-3 veikliosios medžiagos.
Kokios yra geriausios liaudies gynimo priemonės inkstų gydymui?
Pasikliauti vaistažolėmis ir kitomis liaudies gynimo priemonėmis nuo inkstų problemų yra blogiausia, ką galite padaryti. Tradicinė medicina visiškai nepadeda nuo diabetinės nefropatijos. Laikykitės atokiau nuo šarlatanų, kurie jums sako kitaip.
Liaudies gynimo mėgėjai greitai miršta nuo diabeto komplikacijų. Kai kurie iš jų gana lengvai miršta nuo širdies priepuolio ar insulto. Kiti kenčia nuo inkstų problemų, pūvančių kojų arba apakimo prieš mirtį.
Tarp liaudiškų vaistų nuo diabetinės nefropatijos yra bruknės, braškės, ramunėlės, spanguolės, šermukšnio vaisiai, erškėtuogės, gysločiai, beržo pumpurai ir džiovinti pupelių lapai. Iš išvardytų vaistažolių preparatų ruošiamos arbatos ir nuovirai. Pakartojame, kad jie neturi realaus apsauginio poveikio inkstams.
Sužinokite apie maisto papildus nuo hipertenzijos. Tai visų pirma magnis su vitaminu B6, taip pat taurinas, kofermentas Q10 ir argininas. Jie suteikia tam tikros naudos. Juos galima vartoti kartu su vaistais, bet ne vietoj jų. Sunkios diabetinės nefropatijos atveju šie papildai gali būti kontraindikuotini. Pasitarkite su savo gydytoju apie tai.
Kaip sumažinti kreatinino kiekį kraujyje sergant diabetu?
Kreatininas yra atliekų rūšis, kurią inkstai pašalina iš organizmo. Kuo kreatinino kiekis kraujyje arčiau normalios, tuo geriau veikia inkstai. Sergantys inkstai negali susidoroti su kreatinino pašalinimu, todėl jis kaupiasi kraujyje. Remiantis kreatinino tyrimo rezultatais, apskaičiuojamas glomerulų filtracijos greitis.
Siekiant apsaugoti inkstus, diabetikams dažnai skiriamos tabletės, vadinamos AKF inhibitoriais arba angiotenzino II receptorių blokatoriais. Pirmą kartą pradėjus vartoti šiuos vaistus, gali padidėti kreatinino kiekis kraujyje. Tačiau vėliau jis greičiausiai sumažės. Jei kreatinino kiekis padidėjo, pasitarkite su gydytoju, kaip tai rimta.
Ar įmanoma atkurti normalų inkstų glomerulų filtracijos greitį?
Oficialiai manoma, kad glomerulų filtracijos greitis negali padidėti, kai jis žymiai sumažėjo. Tačiau greičiausiai diabetu sergančių pacientų inkstų funkcija gali būti atkurta. Norėdami tai padaryti, turite nuolat palaikyti normalų cukraus kiekį kraujyje, kaip ir sveikų žmonių.
Nurodytą tikslą galite pasiekti naudodami arba. Tačiau tai nėra lengva, ypač jei jau išsivystė diabeto inkstų komplikacijos. Pacientas turi būti labai motyvuotas ir disciplinuotas, kad kasdien laikytųsi režimo.
Atkreipkite dėmesį, kad jei diabetinės nefropatijos išsivystymas peržengė grįžimo tašką, jau per vėlu pakeisti. Negrįžimo taškas yra glomerulų filtracijos greitis 40-45 ml/min.
Diabetinė nefropatija: dieta
Oficiali rekomendacija yra išlaikyti jį žemiau 7% laikantis dietos, kurioje ribojamas baltymų ir gyvulinių riebalų kiekis. Pirmiausia raudoną mėsą stengiamasi pakeisti vištiena, o dar geriau – augaliniais baltymų šaltiniais. papildyta insulino injekcijomis ir vaistais. Tai turi būti padaryta atsargiai. Kuo labiau sutrikusi inkstų funkcija, tuo mažesnės reikiamos insulino ir tablečių dozės, tuo didesnė perdozavimo rizika.
Daugelis gydytojų mano, kad tai kenkia inkstams ir pagreitina diabetinės nefropatijos vystymąsi. Tai sudėtingas klausimas ir jį reikia atidžiai išnagrinėti. Nes dietos pasirinkimas yra svarbiausias sprendimas, kurį turi priimti diabetu sergantis asmuo ir jo artimieji. Viskas priklauso nuo mitybos, sergant diabetu. Vaistai ir insulinas vaidina daug mažesnį vaidmenį.
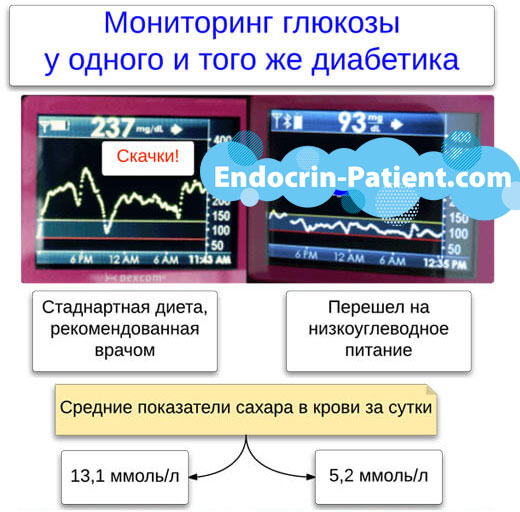
2012 m. liepos mėn. Amerikos nefrologijos draugijos klinikinis žurnalas paskelbė tyrimą, kuriame buvo lyginamas mažai angliavandenių turinčių ir mažai riebalų turinčių dietų poveikis inkstams. 307 pacientų tyrimo rezultatai parodė, kad mažai angliavandenių turinti dieta nėra kenksminga. Bandymas buvo atliktas nuo 2003 iki 2007 m. Jame dalyvavo 307 nutukę žmonės, kurie norėjo numesti svorio. Pusei jų buvo skirta mažai angliavandenių turinti dieta, kitai pusei – nekaloringa, ribojama riebalų dieta.
Dalyviai buvo stebimi vidutiniškai 2 metus. Reguliariai buvo matuojamas kreatinino kiekis serume, karbamidas, 24 valandų šlapimo išsiskyrimas, albumino, kalcio ir elektrolitų išsiskyrimas su šlapimu. Mažai angliavandenių dieta padidino kasdienį šlapimo kiekį. Tačiau nebuvo sumažėjusio glomerulų filtracijos greičio, inkstų akmenų susidarymo ar kaulų minkštėjimo dėl kalcio trūkumo įrodymų.
Skaitykite apie produktus diabetikams:
Abiejų grupių dalyvių svorio metimas nesiskyrė. Tačiau pacientams, sergantiems cukriniu diabetu, mažai angliavandenių turinti dieta yra vienintelė galimybė palaikyti normalų cukraus kiekį kraujyje ir išvengti šuolių. Ši dieta padeda kontroliuoti sutrikusią gliukozės apykaitą, nepaisant jos įtakos kūno svoriui.
Tuo pačiu metu dieta su ribotu riebalų kiekiu, perkrauta angliavandeniais, neabejotinai kenkia diabetikams. Aukščiau aprašytame tyrime dalyvavo žmonės, kurie nesirgo diabetu. Neįmanoma atsakyti į klausimą, ar mažai angliavandenių turinti dieta pagreitina diabetinės nefropatijos vystymąsi, jei ji jau prasidėjo.
Informacija iš daktaro Bernsteino
Viskas, kas nurodyta toliau, yra asmeninė praktika ir nėra pagrįsta rimtais tyrimais. Žmonių, kurių inkstai sveiki, glomerulų filtracijos greitis yra 60-120 ml/min. Aukštas gliukozės kiekis kraujyje palaipsniui sunaikina filtro elementus. Dėl šios priežasties glomerulų filtracijos greitis mažėja. Kai jis nukrenta iki 15 ml/min ar mažiau, pacientui reikalinga dializė arba persodintas inkstas, kad būtų išvengta mirties.
Gydytojas Bernsteinas mano, kad jį galima skirti, jei glomerulų filtracijos greitis viršija 40 ml/min. Tikslas – sumažinti cukrų iki normalaus ir palaikyti pastoviai normalų 3,9–5,5 mmol/l lygį, kaip ir sveikų žmonių.
Norint pasiekti šį tikslą, reikia ne tik laikytis dietos, bet naudoti visus arba. Priemonių rinkinys apima mažai angliavandenių turinčią dietą, taip pat mažų dozių insulino injekcijas, tablečių vartojimą ir fizinį aktyvumą.
Pacientams, kuriems pasiekiamas normalus gliukozės kiekis kraujyje, inkstai pradeda atsigauti ir diabetinė nefropatija gali visiškai išnykti. Tačiau tai įmanoma tik tuo atveju, jei komplikacijų vystymasis nenuėjo per toli. Glomerulų filtracijos greitis 40 ml/min yra slenkstinė vertė. Jei tai pasiekiama, pacientas gali laikytis tik baltymų turinčios dietos. Kadangi mažai angliavandenių turinti dieta gali paspartinti paskutinės stadijos inkstų ligos vystymąsi.
Dietos parinktys priklausomai nuo diagnozės:
Vėlgi, šią informaciją galite naudoti savo pačių rizika. Gali būti, kad mažai angliavandenių turinti dieta kenkia inkstams net esant didesniam glomerulų filtracijos greičiui nei 40 ml/min. Jokių oficialių tyrimų dėl jo saugumo diabetikams neatlikta.
Neapsiribokite tik dietos laikymusi, o naudokite daugybę priemonių, kad gliukozės kiekis kraujyje būtų nuolat normalus. Visų pirma išsiaiškinkite... Kraujo ir šlapimo tyrimai inkstų funkcijai patikrinti neturėtų būti atliekami po didelio fizinio krūvio ar didelio alkoholio vartojimo. Palaukite 2-3 dienas, antraip rezultatai bus prastesni nei yra iš tikrųjų.
Kiek laiko diabetikai gyvena su lėtiniu inkstų nepakankamumu?
Panagrinėkime dvi situacijas:
- Inkstų glomerulų filtracijos greitis dar nėra labai sumažėjęs.
- Inkstai nebeveikia, ligonis gydomas dializėmis.
Pirmuoju atveju galite stengtis, kad cukraus kiekis kraujyje būtų nuolat normalus, kaip ir sveikų žmonių. Skaityti daugiau arba. Kruopštus rekomendacijų įgyvendinimas leis sulėtinti diabetinės nefropatijos ir kitų komplikacijų vystymąsi, netgi atstatyti idealią inkstų funkciją.
Diabetu sergančio žmogaus gyvenimo trukmė gali būti tokia pati, kaip ir sveikų žmonių. Tai labai priklauso nuo paciento motyvacijos. Kasdien laikytis gydymo gairių reikalauja ypatingos disciplinos. Tačiau čia nėra nieko neįmanomo. Cukrinio diabeto kontrolės veikla trunka 10-15 minučių per dieną.

Dializės gydomų cukriniu diabetu sergančių pacientų gyvenimo trukmė priklauso nuo to, ar jie turi galimybę laukti inksto persodinimo. Pacientų, kuriems atliekama dializė, egzistavimas yra labai skausmingas. Nes jie nuolat jaučiasi blogai ir silpni. Be to, dėl griežto valymo procedūrų grafiko jiems neįmanoma gyventi įprasto gyvenimo.
Oficialūs Amerikos šaltiniai teigia, kad kasmet 20% pacientų, kuriems atliekama dializė, atsisako tolesnių procedūrų. Taigi jie iš esmės nusižudo dėl nepakenčiamų savo gyvenimo sąlygų. Žmonės, kenčiantys nuo paskutinės stadijos inkstų nepakankamumo, kabinasi į gyvenimą, jei turi vilties laukti inksto persodinimo. Arba jie nori užbaigti kai kuriuos dalykus.
Inkstų persodinimas: privalumai ir trūkumai
Inksto persodinimas suteikia pacientams geresnę gyvenimo kokybę ir ilgesnį gyvenimą nei dializė. Svarbiausia, kad dingtų ryšys su dializės procedūrų vieta ir laiku. Dėl to pacientai turi galimybę dirbti ir keliauti. Po sėkmingos inksto persodinimo dietos apribojimai gali būti sušvelninti, nors maistas turėtų išlikti sveikas.
Transplantacijos trūkumai, palyginti su dialize, yra chirurginė rizika ir būtinybė vartoti imunosupresantus, kurie turi šalutinį poveikį. Neįmanoma iš anksto numatyti, kiek metų truks transplantacija. Nepaisant šių trūkumų, dauguma pacientų renkasi operaciją, o ne dializę, jei turi galimybę gauti donoro inkstą.
 Inkstų persodinimas paprastai yra geresnis nei dializė
Inkstų persodinimas paprastai yra geresnis nei dializė Kuo mažiau laiko pacientas praleidžia dializei prieš transplantaciją, tuo geresnė prognozė. Idealiu atveju prieš prireikus dializės turėtumėte atlikti operaciją. Inkstų transplantacija atliekama pacientams, nesergantiems vėžiu ar infekcinėmis ligomis. Operacija trunka apie 4 valandas. Šios procedūros metu paties paciento filtravimo organai nepašalinami. Donoro inkstas dedamas į apatinę pilvo dalį, kaip parodyta paveikslėlyje.
Kokie yra pooperacinio laikotarpio ypatumai?
Po operacijos būtini reguliarūs tyrimai ir specialistų konsultacijos, ypač pirmaisiais metais. Pirmaisiais mėnesiais kraujo tyrimai atliekami kelis kartus per savaitę. Be to, jų dažnis mažėja, tačiau vis tiek reikės reguliariai lankytis medicinos įstaigoje.
Persodinto inksto atmetimas gali pasireikšti nepaisant imunosupresinių vaistų vartojimo. Jos požymiai: pakilusi temperatūra, sumažėjęs išskiriamo šlapimo tūris, patinimas, skausmas inkstų srityje. Svarbu laiku imtis veiksmų, nepraleisti akimirkos ir skubiai kreiptis į gydytoją.
Pastarąjį dešimtmetį diabetu sergančių žmonių skaičius pasaulyje išaugo 2 kartus. Viena iš pagrindinių mirties nuo „saldžios“ ligos priežasčių yra diabetinė nefropatija. Kasmet maždaug 400 tūkstančių pacientų suserga vėlyvos stadijos lėtinis inkstų nepakankamumas, kuriam prireikia hemodializės ir inkstų transplantacijos.
Komplikacija yra progresuojantis ir negrįžtamas procesas (proteinurijos stadijoje), reikalaujantis neatidėliotinos kvalifikuotos intervencijos ir diabeto būklės korekcijos. Straipsnyje aptariamas cukrinio diabeto nefropatijos gydymas.
Ligos progresavimo veiksniai
Pacientams būdingas didelis cukraus kiekis sukelia komplikacijų atsiradimą. Būtent hiperglikemija suaktyvina kitus veiksnius:
- intraglomerulinė hipertenzija (padidėjęs slėgis inkstų glomeruluose);
- sisteminė arterinė hipertenzija (padidėjęs bendras kraujospūdis);
- hiperlipidemija (didelis riebalų kiekis kraujyje).
Būtent šie procesai sukelia inkstų struktūrų pažeidimą ląstelių lygmeniu. Papildomais vystymosi veiksniais laikomas daug baltymų turinčios dietos vartojimas (sergant nefropatija šlapime yra padidėjęs baltyminių medžiagų kiekis, dėl ko patologija progresuoja dar stipriau) ir anemija.
klasifikacija
Šiuolaikinis inkstų patologijos skirstymas cukrinio diabeto fone turi 5 etapus, iš kurių pirmieji du laikomi ikiklinikiniais, o kiti - klinikiniais. Ikiklinikinės apraiškos yra pokyčiai tiesiogiai inkstuose, nėra akivaizdžių patologijos simptomų.
Specialistas gali nustatyti:
- inkstų hiperfiltracija;
- glomerulų bazinės membranos sustorėjimas;
- mezangialinės matricos išsiplėtimas.
Šiais etapais bendros šlapimo analizės pokyčių nėra, kraujospūdis dažnai būna normalus, o akies dugno kraujagyslėse nėra ryškių pokyčių. Laiku įsikišus ir gydant galima atkurti paciento sveikatą. Šie etapai laikomi grįžtamais.
Klinikiniai etapai:
- prasidedanti diabetinė nefropatija;
- sunki diabetinė nefropatija;
- uremija.
Priešdializės stadijos gydymas
Terapija susideda iš dietos laikymosi, angliavandenių apykaitos koregavimo, kraujospūdžio mažinimo ir riebalų apykaitos atstatymo. Svarbus dalykas yra kompensuoti diabetą gydant insulinu arba naudojant gliukozės kiekį mažinančius vaistus.
Nemedikamentinis gydymas grindžiamas šiais punktais:
- didinti fizinį aktyvumą, bet neperžengiant pagrįstų ribų;
- mesti rūkyti ir gerti alkoholį;
- apriboti stresinių situacijų įtaką;
- psichoemocinio fono gerinimas.
Dietos terapija
Mitybos korekcija susideda ne tik diabetui būdingo greitai virškinamų angliavandenių atsisakymo, bet ir 7 lentelės principų laikymosi. Rekomenduojama subalansuota mažai angliavandenių dieta, kuri gali prisotinti paciento organizmą būtinomis maistinėmis medžiagomis, vitaminais ir mikroelementais.
Į organizmą patenkančio baltymo kiekis neturi viršyti 1 g vienam kūno svorio kilogramui per dieną, taip pat būtina sumažinti lipidų kiekį, siekiant pagerinti kraujagyslių būklę, šalinant „blogąjį“ cholesterolį. Šie produktai turėtų būti apriboti:
- duona ir makaronai;
- konservai;
- marinatai;
- rūkyta mėsa;
- druskos;
- skystis (iki 1 litro per dieną);
- padažai;
- mėsa, kiaušiniai, taukai.
Ši dieta draudžiama nėštumo metu, esant ūminėms infekcinėms patologijoms ir vaikystėje.
Cukraus kiekio kraujyje korekcija
Kadangi diabetinės nefropatijos išsivystymo priežastimi laikoma aukšta glikemija, būtina dėti visas pastangas, kad cukraus kiekis neviršytų leistinų ribų.
Didesnis nei 7% rodiklis leidžiamas tiems pacientams, kuriems yra didelė hipoglikeminių būklių rizika, taip pat tiems pacientams, kuriems yra širdies patologija ir tikėtina, kad jų gyvenimo trukmė yra ribota.
Taikant insulino terapiją, būklė koreguojama peržiūrint vartojamus vaistus, jų vartojimo režimą ir dozes. Geriausiu režimu laikomas ilgai veikiančio insulino suleidimas 1-2 kartus per dieną ir „trumpasis“ vaistas prieš kiekvieną valgį.
Antihiperglikeminiai vaistai, skirti diabetinei nefropatijai gydyti, taip pat turi specifinį paskirtį. Renkantis būtina atsižvelgti į veikliųjų medžiagų pašalinimo iš paciento organizmo būdus ir vaistų farmakodinamiką.
Svarbūs punktai
- Biguanidai nenaudojami esant inkstų nepakankamumui dėl pieno rūgšties acidozinės komos rizikos.
- Tiazolindionai neskiriami, nes sukelia skysčių susilaikymą organizme.
- Glibenklamidas gali sukelti kritinį cukraus kiekio kraujyje sumažėjimą dėl inkstų patologijos.
- Jei organizmo atsakas yra normalus, leidžiama vartoti Repaglinidą ir Gliclazidą. Jei nėra veiksmingumo, nurodoma insulino terapija.
Kraujospūdžio rodiklių korekcija
Optimalios vertės yra mažesnės nei 140/85 mmHg. Art., bet skaičiai yra mažesni nei 120/70 mm Hg. Art. taip pat reikėtų vengti. Visų pirma, gydymui naudojamos šios vaistų grupės ir jų atstovai:
- AKF inhibitoriai – Lisinoprilis, Enalaprilis;
- angiotenzino receptorių blokatoriai - Losartanas, Olmesartanas;
- saluretikai - Furosemidas, Indapamidas;
- kalcio kanalų blokatoriai - verapamilis.
Svarbu! Pirmosios dvi grupės gali pakeisti viena kitą, jei yra individualus padidėjęs jautrumas veikliosioms sudedamosioms dalims.
Riebalų apykaitos sutrikimų korekcija
Pacientams, sergantiems cukriniu diabetu, lėtinėmis inkstų ligomis ir dislipidemija, yra didelė rizika susirgti širdies ir kraujagyslių patologijomis. Štai kodėl ekspertai rekomenduoja koreguoti riebalų kiekį kraujyje esant „saldžiajai“ ligai.
Galiojančios reikšmės:
- cholesterolio – mažiau nei 4,6 mmol/l;
- trigliceridams – mažiau nei 2,6 mmol/l, o sergant širdies ir kraujagyslių ligomis – mažiau nei 1,7 mmol/l.
Gydymui naudojamos dvi pagrindinės vaistų grupės: statinai ir fibratai. Gydymas statinais pradedamas, kai cholesterolio kiekis pasiekia 3,6 mmol/l (su sąlyga, kad nėra širdies ir kraujagyslių sistemos ligų). Jei yra gretutinių patologijų, gydymą reikia pradėti nuo bet kokio cholesterolio lygio.
Statinai
Apima kelių kartų vaistus (Lovastatiną, Fluvastatiną, Atorvastatiną, Rosuvastatiną). Vaistai gali pašalinti cholesterolio perteklių iš organizmo ir sumažinti MTL kiekį.
Statinai slopina specifinio fermento, atsakingo už cholesterolio gamybą kepenyse, veikimą. Taip pat vaistai padidina mažo tankio lipoproteinų receptorių skaičių ląstelėse, todėl pastarieji masiškai pašalinami iš organizmo.
Fibratai
Šios grupės vaistai turi skirtingą veikimo mechanizmą. Veiklioji medžiaga gali pakeisti cholesterolio transportavimo procesą genetiniu lygmeniu. Atstovai:
- fenofibratas;
- Klofibratas;
- Ciprofibratas.
Inkstų filtro pralaidumo korekcija
Klinikiniai įrodymai rodo, kad cukraus kiekio kraujyje koregavimas ir intensyvus gydymas ne visada gali užkirsti kelią albuminurijos išsivystymui (būklė, kai šlapime atsiranda baltymų, kai to neturėtų).
Paprastai skiriamas nefroprotektorius Sulodeksidas. Šis vaistas vartojamas glomerulų pralaidumui atkurti, todėl sumažėja baltymų išskyrimas iš organizmo. Sulodeksido terapija skiriama kartą per 6 mėnesius.
Elektrolitų balanso atkūrimas
Naudojamas toks gydymo režimas:
- Kova su dideliu kalio kiekiu kraujyje. Naudokite kalcio gliukonato tirpalą, insuliną su gliukoze, natrio bikarbonato tirpalą. Vaistų neveiksmingumas yra hemodializės indikacija.
- Azotemijos (padidėjęs azotinių medžiagų kiekis kraujyje) pašalinimas. Skiriami enterosorbentai (aktyvuota anglis, povidonas, enterodes).
- Didelio fosfato ir mažo kalcio kiekio koregavimas. Vartojamas kalcio karbonato, geležies sulfato ir epoetino-beta tirpalas.
Galutinės stadijos nefropatijos gydymas
Šiuolaikinė medicina siūlo 3 pagrindinius paskutinės lėtinio inkstų nepakankamumo stadijos gydymo būdus, kurie gali pailginti paciento gyvenimą. Tai apima hemodializę, peritoninę dializę ir inkstų transplantaciją.
Dializė
Metodas susideda iš aparatinio kraujo valymo. Norėdami tai padaryti, gydytojas paruošia veninę prieigą, per kurią paimamas kraujas. Toliau jis patenka į „dirbtinio inksto“ aparatą, kur išvalomas, praturtinamas naudingomis medžiagomis, taip pat grąžinamas atgal į organizmą.
Šio metodo privalumai yra tai, kad nereikia naudoti kasdien (dažniausiai 2-3 kartus per savaitę), pacientas yra nuolat prižiūrimas gydytojo. Šis metodas yra prieinamas net tiems pacientams, kurie negali pasirūpinti savimi.
Trūkumai:
- sunku užtikrinti veninę prieigą, nes indai yra labai trapūs;
- sunku valdyti kraujospūdžio rodiklius;
- širdies ir kraujagyslių pažeidimai progresuoja greičiau;
- sunku kontroliuoti cukraus kiekį kraujyje;
- pacientas visam laikui paskiriamas į gydymo įstaigą.
Peritoninė dializė
Tokio tipo procedūrą pacientas gali atlikti pats. Kateteris įkišamas į mažąjį dubenį per priekinę pilvo sieną ir paliekamas ilgą laiką. Per šį kateterį įleidžiamas ir nusausinamas tam tikras tirpalas, savo sudėtimi panašus į kraujo plazmą.
Trūkumai yra kasdienių manipuliacijų poreikis, negalėjimas jų atlikti smarkiai sumažėjus regėjimo aštrumui, taip pat komplikacijų atsiradimo rizika pilvaplėvės uždegimo forma.
Inkstų persodinimas
Transplantacija laikoma brangiu, bet veiksmingiausiu gydymo būdu. Transplantacijos operacijos metu galima visiškai atsikratyti inkstų nepakankamumo, sumažėja kitų cukrinio diabeto komplikacijų (pavyzdžiui, retinopatijos) rizika.
Po operacijos pacientai gana greitai atsigauna. Pirmųjų metų išgyvenamumas yra didesnis nei 93%.
Transplantacijos trūkumai yra šie:
- rizika, kad organizmas atmes persodintą organą;
- steroidinių vaistų vartojimo fone sunku reguliuoti medžiagų apykaitos procesus organizme;
- didelė infekcinių komplikacijų rizika.
Per tam tikrą laiką diabetinė nefropatija gali paveikti transplantatą.
Prognozė
Insulino terapija arba gliukozės kiekį mažinančių vaistų vartojimas gali sumažinti diabetinės nefropatijos riziką 55%. Tai taip pat leidžia gauti kompensaciją už cukrinį diabetą, kuris stabdo kitų ligos komplikacijų vystymąsi. Ankstyvas gydymas AKF inhibitoriais žymiai sumažina mirčių skaičių.
Šiuolaikinės medicinos galimybės gali pagerinti pacientų, sergančių inkstų ligomis, gyvenimo kokybę. Atliekant aparatinį kraujo valymą, per 5 metus išgyvenamumas siekia 55%, o po kepenų persodinimo – apie 80% per tą patį laikotarpį.
Insulino tipai: trumpai veikiantis, itin trumpai veikiantis, vidutinio veikimo ir ilgo veikimo
- Insulino tipai
- Trumpa vaidyba
- Vidutinės trukmės
- Ilgai besitęsiantis
- Itin trumpo veikimo
- Kurį insuliną geriau pasirinkti?
- Insulino vartojimo taisyklės
- Šalutinis poveikis ir kontraindikacijos
Insulinai yra specialūs hormoniniai pavadinimai, leidžiantys reguliuoti gliukozės kiekį kraujyje. Jie gali skirtis pagal žaliavų rūšį, gamybos metodus ir poveikio trukmę. Pavyzdžiui, trumpo veikimo insulinas leidžia greitai sustabdyti maisto viršūnes. Atsižvelgiant į poveikio diabeto organizmui kintamumą ir neabejotiną kompozicijų naudą, būtina išsamiau suprasti visas insulino rūšis.
Insulino tipai
Hormoninį komponentą galima suskirstyti į grupes pagal įvairius kriterijus: pagal kilmę ir rūšį, apsivalymo laipsnį, veikimo greitį ir trukmę. Kalbant tiesiogiai apie insulino tipus ir jų veikimą, atkreipkite dėmesį į tai, kad:
- pagal kilmę ir rūšį komponentai gali būti kiaulienos, banginių, žmogaus analogai, taip pat susintetinti iš galvijų kasos;
- pagal gryninimo laipsnį identifikuojamas tradicinis produktas, monosmailės sudėtis ir monokomponento pavadinimas;
- Pagal veikimo trukmę kompozicija gali būti itin trumpa, trumpa, vidutinė, ilga ir kombinuota (kombinuota).
Rekomenduojama pasiteirauti pas specialistą dėl konkrečių pavadinimų tam tikrų insulino tipų, kuriuos gali vartoti diabetu sergantis asmuo.
Trumpa vaidyba
 Šios kategorijos atstovai pradeda veikti po 20–30 minučių ir toliau veikia žmogaus organizmą šešias valandas. Trumpus insulinus rekomenduojama leisti 15 minučių prieš valgį. Po dviejų valandų reikia šiek tiek užkąsti. Kartais ekspertai primygtinai reikalauja, kad trumpo veikimo insulinai būtų derinami su ilgai veikiančiais. Prieš tai turėsite nustatyti paciento būklę, vietą, kurioje įvedamas hormonas, taip pat dozę ir cukraus kiekį.
Šios kategorijos atstovai pradeda veikti po 20–30 minučių ir toliau veikia žmogaus organizmą šešias valandas. Trumpus insulinus rekomenduojama leisti 15 minučių prieš valgį. Po dviejų valandų reikia šiek tiek užkąsti. Kartais ekspertai primygtinai reikalauja, kad trumpo veikimo insulinai būtų derinami su ilgai veikiančiais. Prieš tai turėsite nustatyti paciento būklę, vietą, kurioje įvedamas hormonas, taip pat dozę ir cukraus kiekį.
Populiariausiais trumpai veikiančių medžiagų atstovais reikėtų laikyti Actrapid NM, Humulin Regular, Humodar R, taip pat Monodar ir Biosulin R.
Vidutinės trukmės
Šiai kategorijai priklauso hormoniniai komponentai, kurių poveikio trukmė svyruoja nuo aštuonių iki 12 valandų. Kompoziciją pakaks vartoti ne daugiau kaip du ar tris kartus per dieną. Vidutinės trukmės insulinas pradeda veikti praėjus dviem valandoms po vartojimo. Prieš naudodami bet kokį pavadinimą, atkreipkite dėmesį, kad:
- gali atsirasti genetiškai modifikuotų agentų (Biosulin N, Protafan NM, Insuran NPH);
- naudojami pusiau sintetiniai pavadinimai, pavyzdžiui, Khumodar B ir Biogulin N;
- Naudojami kiaulių insulinai, ypač Protafan MS, Monodar B;
- Cinko suspensija taip pat buvo pritaikyta, būtent Monotard MS.
Vidutinės trukmės hormoninius komponentus leidžiama derinti su trumpo veikimo preparatais.
Ilgai besitęsiantis
 Ilgai veikiantis insulinas diabetu sergantį organizmą pradeda veikti po keturių – aštuonių valandų. Šis poveikis gali trukti nuo pusantros iki dviejų dienų. Ilgai veikiantis insulinas bus aktyviausias praėjus 8–16 valandų po injekcijos. Šios kategorijos hormoninių komponentų sąrašas yra daugiau nei platus.
Ilgai veikiantis insulinas diabetu sergantį organizmą pradeda veikti po keturių – aštuonių valandų. Šis poveikis gali trukti nuo pusantros iki dviejų dienų. Ilgai veikiantis insulinas bus aktyviausias praėjus 8–16 valandų po injekcijos. Šios kategorijos hormoninių komponentų sąrašas yra daugiau nei platus.
Taigi, ilgai veikiantis insulinas atstovaujamas tokiais pavadinimais kaip Lantus, Levemir Penfill ir daugelis kitų. Ilgo hormoninio komponento poveikį, jo įtakos organizmui niuansus pirmiausia reikia aptarti su specialistu. Tas pats pasakytina ir apie leistinumą naudoti kompoziciją insulino pompose.
Itin trumpo veikimo
Visi šios hormoninės kompozicijos atstovai kuriami siekiant tik vieno tikslo – nedelsiant sumažinti cukraus kiekį kraujyje. Itin trumpas insulinas geriamas prieš pat valgį, o rezultatai pradeda ryškėti per pirmąsias 10 minučių. Aktyviausias poveikis pasireiškia po 60–90 minučių.
Diabeto nefropatijos simptomai ir gydymas
Padidėjęs gliukozės kiekis kraujyje, esantis ilgą laiką, neigiamai veikia kraujagyslių būklę ir galiausiai veikia organus. Todėl, sergant cukriniu diabetu, atsiranda sunkių komplikacijų, dėl kurių sunaikinami inkstai, širdis, akių obuoliai ir nervai. Inkstai dažniausiai kenčia nuo šios ligos, nes jie turi pašalinti iš organizmo daug toksinų. Dažniausia diabeto komplikacija yra diabetinė nefropatija; kas tai yra ir kaip ji atsiranda.
Kas yra diabetinė nefropatija
Diabetinė nefropatija reiškia inkstų kraujagyslių, kanalėlių ir glomerulų pažeidimą. Tai dažnai pasireiškia kaip nuo insulino priklausomo tipo cukrinio diabeto komplikacija, rečiau antrojo tipo. Liga pasireiškia inkstų filtravimo funkcijos sumažėjimu, slėgio padidėjimu organo induose, dėl kurio atsiranda inkstų nepakankamumas. Pirmieji požymiai, rodantys nefropatiją, yra albumino (baltymų) atsiradimas šlapime ir filtracijos greičio pasikeitimas glomeruluose.
Diabetinė nefropatija, TLK-10 kodas: N08.3, yra viena iš mirtingumo nuo cukrinio diabeto priežasčių. Dėl to, kad ji pasireiškia jau pažengusioje būsenoje, kai žala yra negrįžtama. Pagrindinis pavojus yra tai, kad nefropatija sukelia rimtus inkstų pažeidimus – lėtinį inkstų nepakankamumą, reikalaujantį dirbtinės organizmo filtravimo (dializės) arba organų transplantacijos. Nesant laiku gydymo, ištinka mirtis.
Priežastys
Pagrindinė glomerulosklerozės išsivystymo žmonėms dėl diabeto priežastis yra hiperglikemija. Per didelis gliukozės kiekis kraujyje sukelia toksinį poveikį ja mintančioms ląstelėms. Tokiu atveju sutrinka inkstų veikla, nes sunaikinama inkstų kraujagyslių struktūra, atsiranda hipertenzija, sutrinka kraujotaka, o tai neleidžia visiškai filtruoti.
Genetinis polinkis taip pat prisideda prie nefropatijos, taip pat diabeto vystymosi. Taigi, šios ligos buvimas šeimoje automatiškai kelia pavojų jos nariams susirgti nefropatija sergant cukriniu diabetu.
Iš pradžių priežastys gali būti ir ne diabetinės, kai „cukraus liga“ dar nebuvo nustatyta. Dažna medžiagų apykaitos ir perteklinio svorio problema gali sukelti būklę, vadinamą prediabetu. Jei medžiagų apykaitos procesai organizme nenormalizuojami, situaciją apsunkina cukrinio diabeto išsivystymas ir inkstų funkcijos sutrikimas.
Iš viso diabetinės nefropatijos atsiradimo priežastys yra šios:
- medžiagų apykaitos sutrikimas;
- antsvoris;
- padidėjęs gliukozės kiekis kraujyje;
- prediabetas;
- cukrinis diabetas (1 ir 2 tipo);
- padidėjęs slėgis inkstų kraujagyslėse;
- kraujagyslių užsikimšimas cholesteroliu;
- blogi įpročiai.
Simptomai ir ligos klasifikacija
Pirmosiose vystymosi fazėse diabetinės nefropatijos simptomų nėra. Tai yra ligos klastingumas. Todėl žmonėms, sergantiems „saldžia liga“, rekomenduojama periodiškai tirti albuminą. Liga gali išsivystyti kelerius metus, o tik prasidėjus inkstų nepakankamumui pasireiškia ryškūs nefropatijos simptomai (padidėjęs kraujospūdis, šlapimo susilaikymas, patinimas ir bendros žmogaus būklės regresija).
Nefropatijos vystymasis diabeto fone vyksta penkiais etapais. Įprasta naudoti visuotinai priimtą Mogenseno padalijimą. Ši tipologija leidžia nustatyti ligos stadiją, klinikinių simptomų pasireiškimą ir vystymosi laikotarpį.
Diabetinės nefropatijos klasifikacija pagal stadiją yra tokia:
- Padidėjusios inkstų funkcijos (hiperfunkcijos) stadija – pasireiškia prasidėjus cukriniam diabetui, šiek tiek paveikiant kraujagysles, kurios tuo pačiu šiek tiek padidėja, o glomerulų filtracijos greitis (GFG) taip pat šiek tiek padidėja, baltymai. nepasirodo šlapime;
- pradinių inkstų struktūros pakitimų stadija - išsivysto po 2 - 3 metų sergant cukriniu diabetu, sustorėja kraujagyslių sienelės ir pamatinė membrana, taip pat padidėja GFR, neaptinkama albumino;
- MAU stadija - mikroalbuminurija - atsiranda po 5 - 10 metų sergant cukriniu diabetu, albumino atsiranda nedideliais kiekiais šlapime (iki 300 mg per parą), o tai rodo jau prasidėjusį inkstų kraujagyslių naikinimo procesą, padidėja glomerulų filtracijos greitis. , sukeliantis periodišką arterinio kraujospūdžio (BP) padidėjimą. Tai ekstremali ikiklinikinė stadija, kurios procesai vis dar grįžtami, tačiau nesant ryškių simptomų galima nepastebėti nefropatijos požymio, kurį galima nustatyti tik šiame etape atliekant tyrimus;
- diabetinės glomerulosklerozės ryškių simptomų stadija – proteinurija (makroalbuminurija). Pasireiškia 10-15 diabeto metais, baltymų šlapime nustatoma daugiau kaip 300 mg per parą, sklerotiniai kanalėlių pažeidimai apima daugiau nei 50 proc. Dėl didelio albumino kiekio sumažėjimo organizmas bando jį pakeisti, tuo pačiu suardydamas savo baltymų atsargas, todėl išsekimas, silpnumas, stiprus svorio kritimas, pablogėja savijauta. Sergant cukriniu diabetu atsiranda galūnių ir veido patinimas, vėliau viso kūno ertmėse kaupiasi skysčiai, taip pat stipriai padidėja kraujospūdis, lydimas galvos, širdies skausmų, dusulio;
- sunkaus inkstų nepakankamumo (uremijos) stadija – išsivysto po 15–20 metų besitęsiančio diabeto, labai susilpnėja inkstų funkcija, krenta GFG, nes organo kraujagyslės visiškai pasiduoda sklerozei, sustiprėja ankstesnės stadijos simptomai. Reikia pakaitinės terapijos, kitaip inkstai nustoja filtruoti, o tai reiškia mirtį.
Užkirsti kelią patologinių sutrikimų atsiradimui inkstuose galima tik tuo atveju, jei jie diagnozuojami ir gydomi pirmųjų trijų stadijų vystymosi metu. Proteinurijos atsiradimas rodo kraujagyslių sunaikinimą, kurio nebegalima gydyti. Po to bus galima tik palaikyti organo funkcionavimą, kad būtų išvengta pablogėjimo.
Ligos diagnozė
Norint sėkmingai pašalinti diabetinės nefropatijos simptomus, būtina laiku diagnozuoti. Dėl tokios ligos jis atliekamas naudojant kraujo tyrimus, šlapimo tyrimus (kasdien ir ryte), taip pat inkstų kraujagyslių doplerografiją. GFR ir albumino atsiradimas vaidina lemiamą vaidmenį nustatant nefropatiją. Taip pat yra greitųjų baltymų kiekio šlapime savarankiško nustatymo testai. Tačiau dėl dažno jų nepatikimumo neturėtumėte pasikliauti tik šia analize.
Ankstyva diabetinės nefropatijos diagnozė atliekama stebint albumino kiekį šlapime. Priimtina norma yra jo aptikimas labai mažais kiekiais, ty mažiau nei 30 mg per dieną. Sergant mikroalbuminurija, jo paros dozė padidinama iki 300 mg. Kai lygis yra didesnis nei 300 mg, apibrėžiama būklė, vadinama makroalbuminurija. Prie to prisideda ir klinikinės ligos apraiškos: padidėjęs kraujospūdis, edema, mažakraujystė, padidėjęs rūgštingumas, sumažėjęs kalcio kiekis kraujyje, kraujas šlapime, dislipidemija.
Nustatant nefropatiją svarbu įvertinti ir funkcinį inkstų rezervą. Jis padeda nustatyti glomerulų filtracijos greičio svyravimus, dirbtinai provokuodamas baltymus ar aminorūgštis. Po provokacijos GFR gali padidėti 10–20%, tai nelaikoma nuokrypiu. Laikoma, kad norma yra didesnė arba lygi 90 ml/min/1,73 m². Sergant diabetine nefropatija, GFG yra mažesnis nei 60, o paskutinėje stadijoje nukrenta iki mažiau nei 15 ml/min/1,73 m².
Nefropatijos gydymas cukriniu diabetu yra sėkmingas tik pirmosiomis trimis ligos stadijomis. Tai užkirs kelią inkstų kraujagyslių pažeidimo plitimui, o tai užkirs kelią ligai arba uždels jos atsiradimą. Šiuo atveju klinikinės rekomendacijos yra šios:
- ikiklinikinėms apraiškoms, kurias sudaro tik nedidelis kraujagyslių padidėjimas, gydymas yra skirtas pašalinti hipoglikemiją ir palaikyti normalius medžiagų apykaitos procesus; šiuo tikslu skiriami hipoglikeminiai vaistai, kurie taip pat naudojami gydant diabetą;
- nustačius UIA, be gliukozės koncentracijos normalizavimo, skiriami vaistai aukštam kraujospūdžiui gydyti, tai dažnai yra AKF inhibitoriai (enalaprilis, kaptoprilis, ramiprilis), taip pat ARA (losartanas, irbesartanas), kurie normalizuoja kraujospūdį. glomerulų;
- su sunkiais diabetinės nefropatijos simptomais – proteinurija – gydymas susideda iš inkstų nepakankamumo atsiradimo proceso slopinimo. Kadangi yra didelis baltymų išsiskyrimas, jo vartojimas yra ribotas ir skiriami aminorūgščių analogai. Taip pat išlieka cukrui ir hipertenzijai normalizuoti vaistai, prie jų pridedami kalcio antagonistai arba beta adrenoblokatoriai (beta adrenoblokatoriai): amlodipinas, bisoprololis, edemai malšinti skiriami diuretikai (furosemidas, indapamidas), patariama stebėti saikingą skysčių kiekį;
- esant galutinei inkstų nepakankamumo fazei, kai sumažėja GFR ir inkstai nebeatlieka filtravimo funkcijos, reikalinga organų transplantacija, dažnai kartu su kasa, arba pakaitinė terapija hemodializės ir peritoninės dializės forma, kuri išvalys toksinų kraujas, o ne inkstai, o tai prisidės prie tinkamo organizmo funkcionavimo.
Dializės procedūra turėtų būti atliekama kaip palaikomoji terapija iki inksto persodinimo. Tik normaliai funkcionuojanti transplantacija, kuri prigijo, gali išgydyti inkstų nepakankamumą.
Dieta
Dieta sergant diabetine inkstų nefropatija nurodoma jau pasireiškus pirmiesiems mikroalbuminurijos pasireiškimams. Baltymus reikia vartoti neviršijant leistinų ribų, nes dėl jų skilimo susidaro toksinai, kuriuos bus sunku pašalinti inkstams su pažeistomis kraujagyslėmis. Tačiau tai taip pat yra statybinė medžiaga organizme, todėl negalima visiškai jos išbraukti iš dietos.
Pradinėse stadijose baltymai turėtų būti suvartojami maiste pagal skaičiavimą: 1 g 1 kg diabeto svorio. Klinikinių nefropatijos apraiškų stadijose šios normos sumažinamos iki 0,8 g 1 kg svorio. Natrio chlorido (valgomosios druskos) suvartojimas maiste taip pat sumažinamas iki 3–5 gramų per dieną sergant mikroalbuminurija ir iki 2 gramų esant proteinurijai. Kadangi druska skatina skysčių susilaikymą organizme. Todėl, sergant nefropatija su patinimu, būtina riboti gėrimą – ne daugiau kaip 1 litras per dieną.
- daržovės (bulvės, kopūstai, cukinijos, morkos, burokėliai);
- vaisiai, uogos (su priimtinu glikemijos indeksu);
- liesa mėsa;
- žuvis;
- mažai riebalų turintys pieno produktai;
- sriubos;
- javai
Prevencija
Tinkamas cukrinio diabeto hipoglikemijos gydymas jau yra diabetinės nefropatijos prevencija. Tačiau ilgalaikis padidėjusio gliukozės kiekio kraujyje poveikis kraujagyslėms vis tiek ilgainiui veikia organų veiklą ir galiausiai sukelia mikroalbuminurijos atsiradimą. Svarbiausia šiuo atveju nustatyti pokyčius, kurie atsirado laiku, ir imtis veiksmų.
Diabetu sergančių žmonių nefropatijos prevencija yra tokia:
- nuolatinis gliukozės kiekio kraujyje stebėjimas (griežta diabeto dieta, stresinių situacijų ir per didelio fizinio krūvio vengimas, reguliarus cukraus kiekio matavimas, kad jo lygis nepadidėtų);
- sistemingas šlapimo tyrimas, siekiant nustatyti baltymus, taip pat GFR;
- dietoje aptikus albumino, sumažėja baltyminio maisto, taip pat angliavandenių, atsisakoma žalingų įpročių;
- nuo insulino nepriklausančių cukriniu diabetu sergančių pacientų perkėlimas į insuliną, jei dietos neveiksmingos;
- palaikyti normalų kraujospūdį, šiuo tikslu hipertenzijai skiriamas antihipertenzinis gydymas;
- kraujo lipidų normalizavimas vaistų pagalba.
Pagrindinis diabetinės nefropatijos apraiškų prevencijos tikslas yra užkirsti kelią inkstų nepakankamumui, kuris baigiasi mirtimi. Dėl šios priežasties diabetu sergantys žmonės turėtų būti nuolat prižiūrimi gydytojų, laikytis visų jų nurodymų ir savarankiškai stebėti cukraus kiekį kraujyje.
Tačiau taikant prevencines ir terapines nefropatijos prevencijos priemones, nereikėtų pamiršti ir pačios ligos priežasties – taip pat rimtos ligos, cukrinio diabeto. Dietos koregavimas ir vaistų skyrimas neturėtų pabloginti diabeto padėties.
Taigi, gydant hipertenziją, kuri pasireiškia jau ankstyvose nefropatijos stadijose, vaistai turi būti parinkti taip, kad neišprovokuotų kitų sunkinančių cukrinio diabeto būklių. Proteinurijos stadijoje 2 tipo cukriniu diabetu sergantiems pacientams leidžiami ne visi cukraus kiekį mažinantys vaistai, leidžiami tik gliklazidas, gliquidonas ir repaglinidas. O jei GFR lygis žemas, jiems skiriamas insulinas. Todėl verta prisiminti, kad diabetinės glomerulosklerozės apraiškų gydymas vyksta lygiagrečiai su diabeto gydymu.
Diabetinė nefropatija yra bendras daugelio diabeto inkstų komplikacijų pavadinimas. Šis terminas apibūdina diabetinius inkstų filtravimo elementų (glomerulų ir kanalėlių), taip pat juos maitinančių indų pažeidimus.
Diabetinė nefropatija yra pavojinga, nes gali sukelti paskutinės stadijos inkstų nepakankamumą. Tokiu atveju pacientui reikės atlikti dializę arba.
Diabetinė nefropatija yra viena iš dažniausių pacientų ankstyvo mirtingumo ir negalios priežasčių. Diabetas nėra vienintelė inkstų problemų priežastis. Tačiau tarp tų, kuriems atliekama dializė ir laukia donoro inksto transplantacijos eilėje, dauguma žmonių serga diabetu. Viena iš to priežasčių – labai padidėjęs sergamumas 2 tipo cukriniu diabetu.
Diabetinės nefropatijos vystymosi priežastys:
- padidėjęs cukraus kiekis kraujyje pacientui;
- mažas cholesterolio ir trigliceridų kiekis kraujyje;
- aukštas kraujospūdis (skaitykite mūsų „seserės“ svetainę apie hipertenziją);
- anemija, net palyginti „lengva“ (hemoglobino kiekis kraujyje< 13,0 г/литр) ;
- rūkyti (!).
Diabetinės nefropatijos simptomai
Cukrinis diabetas destruktyviai gali veikti inkstus labai ilgai, iki 20 metų, nesukeldamas pacientui jokio diskomforto. Diabetinės nefropatijos simptomai atsiranda, kai inkstų nepakankamumas jau išsivystė. Jei pacientui pasireiškia simptomai, tai reiškia, kad kraujyje kaupiasi medžiagų apykaitos atliekos. Kadangi paveikti inkstai negali susidoroti su jų filtravimu.
Diabetinės nefropatijos stadijos. Testai ir diagnostika
Beveik visiems diabetikams reikia kasmetinių tyrimų, kad būtų galima stebėti inkstų funkciją. Jei išsivysto diabetinė nefropatija, labai svarbu ją nustatyti ankstyvoje stadijoje, kol ligonis dar nejaučia simptomų. Kuo anksčiau pradedamas diabetinės nefropatijos gydymas, tuo didesnė sėkmės tikimybė, t.y., kad pacientas galės gyventi be dializės ar inkstų persodinimo.

2000 m. Rusijos Federacijos sveikatos ministerija patvirtino diabetinės nefropatijos klasifikaciją pagal etapus. Jame buvo tokia formuluotė:
- mikroalbuminurijos stadija;
- proteinurijos stadija su išsaugota inkstų azoto išskyrimo funkcija;
- lėtinio inkstų nepakankamumo stadija (gydymas dialize arba).
Vėliau ekspertai pradėjo naudoti išsamesnę užsienio diabeto inkstų komplikacijų klasifikaciją. Jame išskiriamos nebe 3, o 5 diabetinės nefropatijos stadijos. Žr. daugiau informacijos. Kokia diabetinės nefropatijos stadija yra konkretus pacientas, priklauso nuo jo glomerulų filtracijos greičio (kaip jis nustatomas, aprašyta išsamiai). Tai yra svarbiausias rodiklis, rodantis, kaip išsaugoma jūsų inkstų funkcija.

Diabetinės nefropatijos diagnozavimo stadijoje gydytojui svarbu suprasti, ar inkstų pažeidimą sukelia diabetas ar kitos priežastys. Diabetinės nefropatijos ir kitų inkstų ligų diferencinė diagnozė turėtų būti atliekama:
- lėtinis pielonefritas (infekcinis inkstų uždegimas);
- inkstų tuberkuliozė;
- ūminis ir lėtinis glomerulonefritas.
Lėtinio pielonefrito požymiai:
- kūno intoksikacijos simptomai (silpnumas, troškulys, pykinimas, vėmimas, galvos skausmas);
- skausmas apatinėje nugaros dalyje ir pilve pažeisto inksto šone;
- padidėjęs kraujospūdis;
- ⅓ pacientų - dažnas, skausmingas šlapinimasis;
- tyrimai rodo leukocitų ir bakterijų buvimą šlapime;
- būdingas inkstų ultragarso vaizdas.
Inkstų tuberkuliozės ypatybės:
- šlapime - leukocitai ir mikobakterijos tuberkuliozė;
- su ekskrecine urografija (inkstų rentgeno spinduliai su kontrastinės medžiagos įvedimu į veną) - būdingas vaizdas.
Dieta diabeto komplikacijoms ant inkstų
Daugeliu diabetinių inkstų problemų atvejų druskos vartojimo apribojimas gali padėti sumažinti kraujospūdį, sumažinti patinimą ir sulėtinti diabetinės nefropatijos progresavimą. Jei kraujospūdis normalus, per dieną suvalgykite ne daugiau kaip 5-6 gramus druskos. Jei jau sergate hipertenzija, apribokite druskos suvartojimą iki 2–3 gramų per dieną.
Dabar svarbiausia. Oficiali medicina rekomenduoja „subalansuotą“ diabeto mitybą, o sergant diabetine nefropatija – dar mažesnį baltymų suvartojimą. Siūlome apsvarstyti galimybę naudoti mažai angliavandenių turinčią dietą, kad cukraus kiekis kraujyje būtų veiksmingai sumažintas iki normalaus. Tai galima padaryti, kai glomerulų filtracijos greitis yra didesnis nei 40-60 ml/min/1,73 m2. Straipsnyje „“ ši svarbi tema yra išsamiai aprašyta.
Diabetinės nefropatijos gydymas
Pagrindinis diabetinės nefropatijos profilaktikos ir gydymo būdas yra sumažinti cukraus kiekį kraujyje ir palaikyti jį artimą sveikų žmonių normai. Aukščiau sužinojote, kaip tai galima padaryti naudojant . Jei paciento gliukozės kiekis kraujyje yra chroniškai padidėjęs arba nuolat svyruoja nuo didelio iki hipoglikemijos, visos kitos priemonės bus mažai naudingos.
Vaistai diabetinei nefropatijai gydyti
Arterinei hipertenzijai, taip pat intraglomeruliniam padidėjusiam spaudimui inkstuose kontroliuoti, sergant cukriniu diabetu dažnai skiriami vaistai – AKF inhibitoriai. Šie vaistai ne tik mažina kraujospūdį, bet ir saugo inkstus bei širdį. Jų vartojimas sumažina galutinės stadijos inkstų nepakankamumo riziką. Tikėtina, kad ilgai veikiantys AKF inhibitoriai veikia geriau nei kaptoprilis, kurį būtina gerti 3-4 kartus per dieną.
Jei, vartojant vaistą iš AKF inhibitorių grupės, pacientui pasireiškia sausas kosulys, vaistas pakeičiamas angiotenzino II receptorių blokatoriumi. Šios grupės vaistai yra brangesni nei AKF inhibitoriai, tačiau jie daug rečiau sukelia šalutinį poveikį. Jie taip pat veiksmingai apsaugo inkstus ir širdį.
Diabetu sergančių žmonių tikslinis kraujospūdžio lygis yra 130/80 ar mažesnis. Paprastai pacientams, sergantiems 2 tipo cukriniu diabetu, jis gali būti pasiektas tik naudojant vaistų derinį. Jį gali sudaryti AKF inhibitorius ir kitų grupių kraujospūdį mažinantys vaistai: diuretikai, beta blokatoriai, kalcio antagonistai. AKF inhibitorių ir angiotenzino receptorių blokatorių kartu vartoti nerekomenduojama. Galite perskaityti apie kombinuotus vaistus nuo hipertenzijos, kuriuos rekomenduojama vartoti sergant diabetu. Galutinį sprendimą, kokias tabletes skirti, sprendžia gydytojas.
Kaip inkstų problemos veikia diabeto gydymą
Jei pacientui diagnozuojama diabetinė nefropatija, diabeto gydymo metodai labai pasikeičia. Kadangi daugelį vaistų reikia nutraukti arba sumažinti jų dozę. Jei glomerulų filtracijos greitis labai sumažėja, reikia mažinti insulino dozes, nes silpni inkstai jį išskiria daug lėčiau.

Atkreipkite dėmesį, kad populiarų vaistą nuo 2 tipo diabeto galima vartoti tik tada, kai glomerulų filtracijos greitis yra didesnis nei 60 ml/min/1,73 m2. Jei ligonio inkstų funkcija susilpnėja, padidėja pieno rūgšties acidozės – labai pavojingos komplikacijos – rizika. Tokiais atvejais metformino vartojimas nutraukiamas.
Jei paciento tyrimai rodo anemiją, ją reikia gydyti, o tai sulėtins diabetinės nefropatijos vystymąsi. Pacientui skiriami vaistai, skatinantys eritropoezę, t.y. raudonųjų kraujo kūnelių gamybą kaulų čiulpuose. Tai ne tik sumažina inkstų nepakankamumo riziką, bet ir paprastai pagerina bendrą gyvenimo kokybę. Jei diabetikiui dar nedializuojama, jam taip pat gali būti paskirti geležies preparatai.
Jei profilaktinis diabetinės nefropatijos gydymas nepadeda, išsivysto inkstų nepakankamumas. Esant tokiai situacijai, pacientui reikia atlikti dializę ir, jei įmanoma, persodinti inkstą. Inksto transplantacijos klausimu turime atskirą, toliau trumpai aptarsime hemodializę ir peritoninę dializę.
Hemodializė ir peritoninė dializė
Atliekant hemodializės procedūrą, į paciento arteriją įvedamas kateteris. Jis prijungtas prie išorinio filtravimo įrenginio, kuris valo kraują, o ne inkstus. Po valymo kraujas grąžinamas atgal į paciento kraują. Hemodializė gali būti atliekama tik ligoninėje. Tai gali sukelti žemą kraujospūdį arba infekciją.
Peritoninė dializė yra tada, kai vamzdelis įkišamas į pilvo ertmę, o ne į arteriją. Tada lašintuvu į jį paduodamas didelis kiekis skysčio. Tai specialus skystis, kuris ištraukia atliekas. Jie pašalinami skysčiui nutekėjus iš ertmės. Peritoninė dializė turi būti atliekama kiekvieną dieną. Kai vamzdelis patenka į pilvo ertmę, kyla infekcijos pavojus.

Sergant cukriniu diabetu, skysčių susilaikymas, azoto ir elektrolitų pusiausvyros sutrikimai išsivysto esant didesniam glomerulų filtracijos greičiui. Tai reiškia kad Pacientams, sergantiems cukriniu diabetu, dializė turėtų būti atliekama anksčiau nei pacientams, sergantiems kitomis inkstų patologijomis. Dializės metodo pasirinkimas priklauso nuo gydytojo pageidavimų, tačiau pacientams nėra didelio skirtumo.
Kada pradėti pakaitinę inkstų terapiją (dializę ar inkstų transplantaciją) pacientams, sergantiems cukriniu diabetu:
- Inkstų glomerulų filtracijos greitis< 15 мл/мин/1,73 м2;
- Padidėjęs kalio kiekis kraujyje (> 6,5 mmol/l), kurio negalima sumažinti konservatyviais gydymo metodais;
- Sunkus skysčių susilaikymas organizme, dėl kurio gali išsivystyti plaučių edema;
- Akivaizdūs baltymų ir energijos nepakankamos mitybos simptomai.
Kraujo tyrimo tikslai diabetu sergantiems pacientams, gydomiems dializėmis:
- Glikuotas hemoglobinas - mažiau nei 8%;
- Hemoglobinas kraujyje - 110-120 g/l;
- Parathormonas – 150–300 pg/ml;
- Fosforas – 1,13–1,78 mmol/l;
- Bendrasis kalcis – 2,10–2,37 mmol/l;
- Produktas Ca × P = Mažiau nei 4,44 mmol2/l2.
Hemodializė arba peritoninė dializė turėtų būti laikomos tik laikinu pasiruošimo etapu. Po inksto persodinimo pacientas visiškai išgydomas nuo inkstų nepakankamumo, kol transplantatas veikia. Diabetinė nefropatija stabilizuojasi, pacientų išgyvenamumas didėja.
Planuodami inksto transplantaciją sergant cukriniu diabetu, gydytojai stengiasi įvertinti, kokia tikimybė, kad pacientas gali patirti širdies ir kraujagyslių sistemos sutrikimų (širdies priepuolį ar insultą) operacijos metu arba po jos. Norėdami tai padaryti, pacientui atliekami įvairūs tyrimai, įskaitant streso EKG.
Dažnai šių tyrimų rezultatai rodo, kad širdį ir (arba) smegenis maitinančios kraujagyslės yra per daug pažeistos aterosklerozės. Daugiau informacijos rasite straipsnyje "". Tokiu atveju prieš inksto transplantaciją rekomenduojama chirurginiu būdu atkurti šių kraujagyslių praeinamumą.
Šiandien diabetikai dažnai susiduria su tokia liga kaip diabetinė nefropatija. Tai komplikacija, kuri pažeidžia inkstų kraujagysles ir gali sukelti inkstų nepakankamumą. Cukrinis diabetas ir inkstai yra glaudžiai tarpusavyje susiję, kaip rodo didelis nefropatijos dažnis diabetu sergantiems pacientams. Yra keletas ligos vystymosi etapų, kuriems būdingi skirtingi simptomai. Gydymas yra sudėtingas, o prognozė labai priklauso nuo paciento pastangų.
Diabetikams gresia „papildoma“ liga – pažeisti inkstų kraujagysles.
Bendra informacija
Diabetinė nefropatija yra liga, kuriai būdingas patologinis inkstų kraujagyslių pažeidimas ir išsivysto cukrinio diabeto fone. Svarbu laiku diagnozuoti ligą, nes yra didelė rizika susirgti inkstų nepakankamumu. Ši komplikacijos forma yra viena dažniausių mirties priežasčių. Ne visų tipų diabetą lydi nefropatija, o tik pirmasis ir antrasis tipai. Toks inkstų pažeidimas pasireiškia 15 iš 100 diabetu sergančių pacientų. Vyrai yra labiau linkę vystytis patologijai. Paciento, sergančio cukriniu diabetu, inkstų audinys ilgainiui randasi, todėl sutrinka jų funkcijos.
Tik savalaikė, ankstyva diagnostika ir tinkamos terapinės procedūros padės išgydyti diabetu sergančius inkstus. Diabetinės nefropatijos klasifikacija leidžia atsekti simptomų vystymąsi kiekviename ligos etape. Svarbu atsižvelgti į tai, kad ankstyvosiose ligos stadijose nėra ryškių simptomų. Kadangi šiluminėje stadijoje pacientui padėti beveik neįmanoma, diabetu sergantys žmonės turi atidžiai stebėti savo sveikatą.
Diabetinės nefropatijos patogenezė. Kai žmogus suserga cukriniu diabetu, inkstai pradeda intensyviau funkcionuoti, o tai paaiškinama tuo, kad per juos filtruojamas padidėjęs gliukozės kiekis. Ši medžiaga su savimi neša daug skysčių, todėl padidėja glomerulų apkrova. Šiuo metu glomerulų membrana tampa tankesnė, kaip ir gretimas audinys. Šie procesai ilgainiui veda prie kanalėlių išstūmimo iš glomerulų, o tai pablogina jų funkcionalumą. Šiuos glomerulus pakeičia kiti. Laikui bėgant išsivysto inkstų nepakankamumas ir prasideda organizmo apsinuodijimas savaime (uremija).
Nefropatijos priežastys
Inkstų pažeidimas sergant diabetu ne visada pasireiškia. Gydytojai negali visiškai tiksliai pasakyti, kokia yra tokio tipo komplikacijų priežastis. Tik įrodyta, kad cukraus kiekis kraujyje neturi tiesioginės įtakos inkstų patologijoms sergant cukriniu diabetu. Teoretikai teigia, kad diabetinė nefropatija yra šių problemų pasekmė:
- sutrikusi kraujotaka pirmiausia sukelia padidėjusį šlapinimąsi, o kai auga jungiamieji audiniai, filtravimas smarkiai sumažėja;
- kai cukraus kiekis kraujyje ilgą laiką yra už normos ribų, vystosi patologiniai biocheminiai procesai (cukrus ardo kraujagysles, sutrinka kraujotaka, per inkstus praeina žymiai daugiau riebalų, baltymų ir angliavandenių), dėl kurių sunaikinamas inkstas ląstelių lygis;
- Yra genetinis polinkis sirgti inkstų ligomis, kurios, sergant cukriniu diabetu (didelis cukraus kiekis, medžiagų apykaitos procesų pokyčiai), sukelia sutrikimus.
Etapai ir jų simptomai
Cukrinis diabetas ir lėtinė inkstų liga neišsivysto per kelias dienas, tam reikia 5-25 metų. Diabetinės nefropatijos klasifikacija pagal stadijas:
- Pradinis etapas. Simptomų visai nėra. Diagnostinės procedūros parodys padidėjusią kraujotaką inkstuose ir intensyvų jų darbą. Poliurija sergant cukriniu diabetu gali išsivystyti nuo pirmos stadijos.
- Antrasis etapas. Diabetinės nefropatijos simptomai dar nepasireiškia, tačiau pradeda keistis inkstai. Sustorėja glomerulų sienelės, auga jungiamieji audiniai, pablogėja filtracija.
- Prenefrozinė stadija. Pirmasis požymis gali pasirodyti periodiškai didėjančio slėgio forma. Šiame etape inkstų pakitimai vis dar grįžtami, jų funkcija išsaugoma. Tai paskutinis ikiklinikinis etapas.
- Nefrozinė stadija. Pacientai nuolat skundžiasi aukštu kraujospūdžiu, prasideda tinimas. Scenos trukmė iki 20 metų. Pacientas gali skųstis troškuliu, pykinimu, silpnumu, apatinės nugaros dalies ir širdies skausmais. Žmogus praranda svorį ir jam trūksta oro.
- Galutinė stadija (uremija). Inkstų nepakankamumas sergant diabetu prasideda šiame etape. Patologiją lydi aukštas kraujospūdis, edema ir anemija.
 Inkstų kraujagyslių pažeidimas sergant cukriniu diabetu pasireiškia patinimu, apatinės nugaros dalies skausmu, svorio kritimu, apetito praradimu ir skausmingu šlapinimusi.
Inkstų kraujagyslių pažeidimas sergant cukriniu diabetu pasireiškia patinimu, apatinės nugaros dalies skausmu, svorio kritimu, apetito praradimu ir skausmingu šlapinimusi. Lėtinės formos diabetinės nefropatijos požymiai:
- galvos skausmas;
- amoniako kvapas iš burnos;
- skausmas širdies srityje;
- silpnumas;
- skausmas šlapinantis;
- nusilenkimas;
- patinimas;
- apatinės nugaros dalies skausmas;
- trūksta noro valgyti;
- odos būklės pablogėjimas, sausumas;
- svorio metimas
Cukrinio diabeto diagnostikos metodai
Inkstų sutrikimai sergantiesiems cukriniu diabetu nėra retenybė, todėl pablogėjus būklei, apatinės nugaros dalies skausmui, galvos skausmui ar kitokiam diskomfortui, pacientas turi nedelsdamas kreiptis į gydytoją. Specialistas renka anamnezę, apžiūri pacientą, po to gali atlikti preliminarią diagnozę, kuriai patvirtinti būtina atlikti išsamią diagnozę. Diabetinės nefropatijos diagnozei patvirtinti reikia atlikti šiuos laboratorinius tyrimus:
- šlapimo tyrimas kreatininui nustatyti;
- cukraus tyrimas šlapime;
- albumino (mikroalbumino) šlapimo tyrimas;
- kreatinino kraujo tyrimas.
Albumino testas
Albuminas yra mažo skersmens baltymas. Sveiko žmogaus inkstai jo praktiškai nepatenka į šlapimą, todėl sutrikus jų veiklai šlapime padidėja baltymų koncentracija. Reikia atsižvelgti į tai, kad albumino padidėjimui įtakos turi ne tik inkstų sutrikimai, todėl diagnozę galima nustatyti remiantis vien šia analize. Informatyviau yra analizuoti albumino ir kreatinino santykį. Jei šiame etape gydymas nebus sprendžiamas, laikui bėgant inkstai pradės veikti blogiau, o tai sukels proteinuriją (didelis baltymas matomas šlapime). Tai labiau būdinga 4 stadijos diabetinei nefropatijai.
Cukraus lygio analizė
Pacientai, sergantys cukriniu diabetu, turi reguliariai atlikti testą. Tai leidžia stebėti, ar nekyla pavojus inkstams ar kitiems organams. Indikatorių rekomenduojama stebėti kas šešis mėnesius. Jei cukraus kiekis yra aukštas ilgą laiką, inkstai negali jo sukaupti ir jis patenka į šlapimą. Inkstų slenkstis yra cukraus kiekis, kurio inkstai nebepajėgia išlaikyti. Inkstų slenkstį kiekvienam asmeniui nustato gydytojas. Su amžiumi ši riba gali padidėti. Norint kontroliuoti gliukozės kiekį, rekomenduojama laikytis dietos ir kitų specialistų patarimų.
Medicininė mityba
Sutrikus inkstams, vien mityba nepadės, tačiau pradinėse stadijose arba siekiant išvengti inkstų problemų, aktyviai taikoma diabetinė inkstų dieta. Dietinė mityba padės normalizuoti gliukozės kiekį ir išlaikyti paciento sveikatą. Dietoje neturėtų būti daug baltymų. Rekomenduojama valgyti šiuos maisto produktus:
- košė su pienu;
- daržovių sriubos;
- salotos;
- vaisiai;
- termiškai apdorotos daržovės;
- pieno produktai;
- alyvuogių aliejus.
Meniu sudaro gydytojas. Atsižvelgiama į individualias kiekvieno organizmo savybes. Svarbu laikytis druskos vartojimo standartų, kartais šio produkto rekomenduojama visiškai atsisakyti. Mėsą rekomenduojama keisti soja. Svarbu teisingai pasirinkti, nes sojos dažnai yra genetiškai modifikuotos, o tai nebus naudinga. Reikia stebėti gliukozės kiekį, nes manoma, kad jo įtaka lemia patologijos vystymąsi.
PATARIMAS Norėdami padidinti objektus ekrane, paspauskite Ctrl + Plius, o norėdami sumažinti objektus, paspauskite Ctrl + Minus
Cukrinis diabetas yra gana dažna endokrininės sistemos liga. Ši liga išsivysto esant absoliučiam arba santykiniam insulino – kasos hormono – trūkumui. Esant tokiam trūkumui, pacientams pasireiškia hiperglikemija – nuolatinis gliukozės kiekio padidėjimas organizme. Neįmanoma visiškai susidoroti su tokia liga, galite tik palaikyti paciento būklę santykine tvarka. gana dažnai sukelia įvairių komplikacijų vystymąsi, įskaitant diabetinę nefropatiją, kurios simptomus ir gydymą dabar aptarsime svetainėje, taip pat ligos stadijas ir, žinoma, nuo šios ligos vartojamus vaistus. šiek tiek detaliau.
Diabetinė nefropatija yra gana rimta liga, kuri iš tikrųjų yra cukrinio diabeto komplikacija inkstuose.
Diabetinės nefropatijos simptomai
Liga nefropatija gali pasireikšti įvairiais būdais, priklausomai nuo ligos stadijos. Taigi pradinėje šios patologijos stadijoje pacientas nejaučia jokių ryškių ligos simptomų, tačiau laboratoriniai tyrimai rodo baltymo buvimą šlapime.
Pradiniai pakitimai neprovokuoja savijautos sutrikimų, tačiau inkstuose prasideda agresyvūs pokyčiai: sustorėja kraujagyslių sienelės, palaipsniui plečiasi tarpląstelinė erdvė ir didėja glomerulų filtracija.
Kitame etape - priešnefrozinėje būsenoje - stebimas kraujospūdžio padidėjimas, o laboratoriniai tyrimai rodo mikroalbuminurija, kuri gali svyruoti nuo trisdešimties iki trijų šimtų miligramų per dieną.
Kitame ligos vystymosi etape - sergant nefroskleroze (uremija) atsiranda nuolatinis kraujospūdžio padidėjimas. Pacientas jaučia nuolatinį patinimą, kartais šlapime randama kraujo. Tyrimai rodo, kad sumažėja glomerulų filtracijos greitis, padidėja šlapalo ir kreatinino kiekis. Baltymų padaugėja iki trijų gramų per dieną, tačiau jų kiekis kraujyje sumažėja eilės tvarka. Atsiranda anemija. Šiame etape inkstai nustoja išskirti insuliną, o šlapime nėra gliukozės.
Verta paminėti, kad nuo pradinio ligos vystymosi etapo iki sunkios ligos formos atsiradimo gali užtrukti nuo penkiolikos iki dvidešimt penkerių metų. Ilgainiui liga tampa lėtinė. Tokiu atveju pacientas nerimauja dėl per didelio silpnumo ir nuovargio, sumažėja apetitas. Pacientai taip pat jaučia burnos džiūvimą ir praranda daug svorio.
Lėtinė diabetinė nefropatija taip pat pasireiškia dažnais galvos skausmais ir nemaloniu amoniako kvapu iš burnos. Paciento oda suglemba ir išsausėja, sutrinka visų vidaus organų veikla. Patologiniai procesai sukelia stiprų kraujo, taip pat viso kūno užteršimą toksinėmis medžiagomis ir skilimo produktais.
Diabetinė nefropatija – stadijos
Rusijos Federacijos sveikatos apsaugos ministerija priėmė diabetinės nefropatijos suskirstymą į trys etapai. Pagal šią klasifikaciją diabetinės nefropatijos stadijos yra mikroalbuminurijos stadija, proteinurijos stadija, kai išsaugomas azoto išskyrimo iš inkstų aktyvumas, taip pat lėtinio inkstų nepakankamumo stadija.
Pagal kitą klasifikaciją liga nefropatija skirstoma į 5 etapai, kurios priklauso nuo glomerulų filtracijos greičio. Jei jo rodmenys yra didesni nei devyniasdešimt ml/min/1,73 m2, jie kalba apie pirmąją inkstų pažeidimo stadiją. Kai glomerulų filtracijos greitis sumažėja iki šešiasdešimties iki devyniasdešimties, galima spręsti apie nežymų inkstų funkcijos sutrikimą, o kai sumažėja iki trisdešimties iki penkiasdešimt devynių, galima spręsti apie vidutinio sunkumo inkstų pažeidimą. Jei šis rodiklis sumažėja iki penkiolikos – dvidešimt devynių, gydytojai kalba apie sunkų inkstų funkcijos sutrikimą, o jei sumažėja iki mažiau nei penkiolikos – apie lėtinį inkstų nepakankamumą.
Diabetinė nefropatija – gydymas, vaistai
Ligos korekcija
Sergantiesiems diabetine nefropatija itin svarbu normalizuoti cukraus kiekį kraujyje iki šešių su puse iki septynių procentų glikuoto hemoglobino. Svarbų vaidmenį atlieka ir kraujospūdžio lygio optimizavimas. Gydytojai imasi priemonių, kad pagerintų pacientų lipidų apykaitą. Pacientams, sergantiems diabetine nefropatija, nepaprastai svarbu laikytis dietinės dietos, ribojant baltymų kiekį maiste. Žinoma, jiems reikia nustoti vartoti alkoholinius gėrimus.
Paciento dienos racione turi būti ne daugiau kaip vienas gramas baltymų. Taip pat reikia sumažinti suvartojamų riebalų kiekį. Maistas turi būti mažai baltymų turintis, subalansuotas ir turtingas pakankamu kiekiu naudingų vitaminų.
Kaip gydoma diabetinė nefropatija, kokie vaistai veiksmingi?
Pacientams, sergantiems diabetine nefropatija, paprastai skiriami AKF inhibitoriai (arba fosinoprilis), kurie kontroliuoja aukštą kraujospūdį ir saugo inkstus bei širdį. Pasirinkti vaistai dažnai yra ilgai veikiantys vaistai, kuriuos reikia vartoti kartą per dieną. Jei tokių vaistų vartojimas sukelia šalutinį poveikį, jie pakeičiami angiotenzino II receptorių blokatoriais.
Sergantiesiems diabetine nefropatija dažniausiai skiriami vaistai, mažinantys lipidų ir cholesterolio kiekį organizme. Tai gali būti simvastatinas. Paprastai jie naudojami ilguose kursuose.
Norint veiksmingai atkurti raudonųjų kraujo kūnelių skaičių, taip pat hemoglobino kiekį organizme, pacientams skiriami geležies papildai, atstovaujami Ferroplex, Tardiferon ir Erythropoetin.
Norint ištaisyti stiprų diabetinės nefropatijos patinimą, dažniausiai naudojami diuretikai, pavyzdžiui, furosemidas arba.
Jei dėl diabetinės nefropatijos išsivysto inkstų nepakankamumas, hemodializės negalima išvengti.
Papildoma informacija
Sergantiems diabetine nefropatija bus naudingi ne tik vaistai, bet ir vaistažolių preparatai. Tokio alternatyvaus gydymo tikslingumas turi būti aptartas su gydytoju.
Taigi, esant tokiam pažeidimui, gali padėti kolekcija, sudaryta iš lygiomis dalimis kraujažolės žolės, motininės žolės, raudonėlio, asiūklio ir kalmų šakniastiebių. Visus ingredientus sumalkite ir sumaišykite. Porą šaukštų gauto mišinio užplikykite trimis šimtais mililitrų verdančio vandens. Ketvirtį valandos kaitinkite vandens vonioje, tada palikite dvi valandas atvėsti. Įtemptą vaistą vartokite po trečdalį-ketvirčio stiklinės tris kartus per dieną, maždaug pusvalandį prieš valgį.
Celweed padės susidoroti su hipertenzija sergant diabetine nefropatija. Dešimt gramų sausų žolelių užplikykite viena stikline tik virinto vandens. Palikite produktą infuzuoti keturiasdešimt minučių, tada nukoškite. Gerkite po vieną valgomąjį šaukštą prieš pat valgį tris kartus per dieną.
Pacientams, sergantiems diabetine nefropatija, taip pat bus naudingas vaistas, pagrįstas. Porą šaukštų šios žaliavos užplikykite trimis šimtais mililitrų verdančio vandens. Padėkite produktą ant silpnos ugnies, užvirinkite ir supilkite į termosą. Po pusvalandžio infuzijos vaistą perkošti ir gerti penkiasdešimt mililitrų prieš pat valgį dvi savaites.
Pacientams, sergantiems nefropatija, taip pat gali būti naudinga vartoti vaistus, pagamintus iš braškių lapų ir uogų. Sumaišykite juos lygiomis dalimis, užpilkite stikline verdančio vandens ir virkite dešimt minučių. Paimkite gatavą vaistą dvidešimt gramų tris kartus per dieną.
Sergant nefropatija, tradicinės medicinos specialistai pataria sumaišyti vieną dalį rugiagėlių, tiek pat beržo pumpurų, dvi dalis meškauogių ir keturias dalis trilapio laikrodžio. Šaukštą gauto mišinio užplikykite stikline ką tik užvirinto vandens ir troškinkite ant silpnos ugnies dešimt–dvylika minučių. Paruoštą sultinį nukoškite ir gerkite tris kartus per dieną.
Pacientai, sergantys nefropatija, gali vartoti kitus vaistažolių užpilus. Pavyzdžiui, jie gali sujungti trisdešimt gramų jonažolių su dvidešimt penkiais gramais šalpusnio, tiek pat kraujažolės žiedų ir dvidešimt gramų dilgėlių. Visus ingredientus sumalkite ir gerai išmaišykite. Keturiasdešimt gramų šios žaliavos užplikykite stikline verdančio vandens. Palikite produktą įsigerti, tada perkoškite ir gerkite dviem dozėmis. Šį vaistą vartokite dvidešimt penkias dienas.
Diabetinė nefropatija yra gana rimta cukrinio diabeto komplikacija, kuri ne visada pasireiškia. Norint laiku nustatyti tokią ligą, pacientams, sergantiems cukriniu diabetu, reikia atlikti sistemingus tyrimus. O diabetinės nefropatijos gydymas turi būti atliekamas prižiūrint gydytojui.
Jekaterina, www.svetainė
Nauji straipsniai
- Taro korta Kardų karalienė - ateities pranašystės reikšmė, interpretacija ir išdėstymai
- Arcana imperatorienės deriniai
- Teisingumo taro kortų derinys
- Iškrito kunigės kortelė - ką tai reiškia?
- Atskyrimo tikimybė teisingumo taro
- Kodėl sapne matyti bulves?
- Taro kortų istorija
- Puikios citatos iš puikių žmonių
- Apversto laso įtaka darbui ir finansams
- Taro kortos: istorija (vaizdo įrašas)
Populiarūs straipsniai
- Kodėl svajojote apie ledą: kaip tai teisingai interpretuoti iš svajonių knygų
- Kodėl svajojate apie kraujavimą?
- Mergelės – Kiaulės (Šerno) vyro savybės nuo A iki Z!
- Kodėl svajojote apie traukinį: pamatyti, palaukti ar pasivyti Svajonė pasivyti traukinį ir pasivyti
- Kodėl svajoju, kad mano kirpčiukai buvo nukirpti?
- Paklauskime svajonių knygos: „Plauti grindis – ką tai reiškia?
- Svajonių aiškinimas: kodėl svajojate apie kapą?
- Svajonių aiškinimas: verksmas sapne, teisingas sapno aiškinimas
- Išsiaiškinkime, kodėl pelės svajoja, svajonių knygos interpretacija
- Kodėl svajojote sodinti augalus?
