วิธีเอาตัวรอดจากการผ่าตัดเอาปอดออก การผ่าตัดปอดทรวงอก
รอสตอฟ-ออน-ดอน
การผ่าตัดปอดใน Rostov-on-Don: แพทย์สาขาวิทยาศาสตร์การแพทย์, ผู้สมัครสาขาวิทยาศาสตร์การแพทย์, นักวิชาการ, อาจารย์, สมาชิกที่เกี่ยวข้องของสถาบันการศึกษา นัดหมาย ปรึกษา รีวิว ราคา ที่อยู่ ข้อมูลรายละเอียด- นัดหมายกับศัลยแพทย์ชั้นนำใน Rostov-on-Don โดยไม่ต้องรอคิวในเวลาที่สะดวกสำหรับคุณ
Sergost'yants Gennady Zavenovich
Sergost'yants Gennady Zavenovich ศาสตราจารย์, วิทยาศาสตรดุษฎีบัณฑิต, แพทย์ผู้มีเกียรติแห่งสหพันธรัฐรัสเซีย, หัวหน้าภาควิชาทรวงอกของ Rostov Oncological Institute, ศัลยแพทย์ทรวงอกประเภทคุณวุฒิสูงสุด
โปโลซูคอฟ อิลลาเรียน อเล็กซานโดรวิช
โปโลซูคอฟ อิลลาเรียน อเล็กซานโดรวิช, หัวหน้าภาควิชาศัลยศาสตร์ทรวงอก โรงพยาบาลวัณโรคเฉพาะทางภูมิภาค ศัลยแพทย์ทรวงอก สาขาวิชาคุณวุฒิสูงสุด
 ผู้เขียนบทความ: Nizolin Dmitry Vladimirovich
ผู้เขียนบทความ: Nizolin Dmitry Vladimirovich
การผ่าตัดปอดคืออะไร?
ประเภทนี้ การแทรกแซงการผ่าตัดประกอบด้วยความจริงที่ว่าส่วนหนึ่งของเนื้อเยื่อปอดถูกลบออก เนื้อเยื่อปอดได้รับการออกแบบในลักษณะที่การสูญเสียส่วนหนึ่งของเนื้อเยื่อปอดจะไม่นำไปสู่การหยุดชะงักในการทำงานของ ฟังก์ชั่นหลัก– การแลกเปลี่ยนก๊าซ ตามกฎแล้วพื้นที่ที่สามารถแลกเปลี่ยนก๊าซจะลดลง
ควรสังเกตว่าการผ่าตัดเป็นการผ่าตัดรักษาอวัยวะที่มีจุดมุ่งหมายเพื่อกำจัดส่วนหนึ่งของอวัยวะที่อ่อนแอต่อกระบวนการทางพยาธิวิทยาอย่างใดอย่างหนึ่งหรืออย่างอื่น
การผ่าตัดปอดมีสองประเภท:
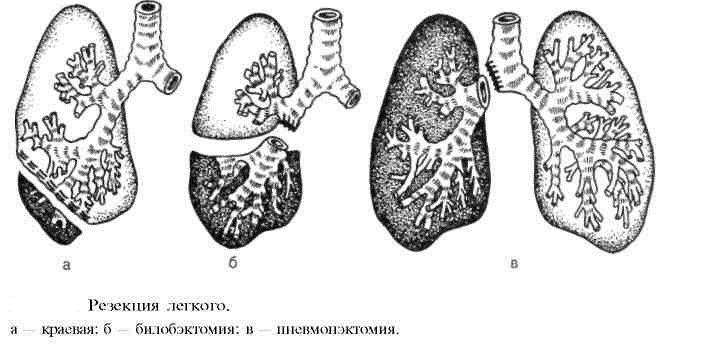
- กายวิภาค(การผ่าตัดปอดโดยทั่วไป) เกี่ยวข้องกับการกำจัดโครงสร้างที่แยกออกจากขอบเขตทางกายวิภาค (การกำจัดกลีบ การกำจัดส่วนหนึ่งหรือหลายส่วน: การผ่าตัดแบบแบ่งส่วน การผ่าตัดแบบ bilobectomy การผ่าตัดส่วนล่างหรือการผ่าตัดหลายส่วน
- ผิดปกติ(ชายขอบ) ชำแหละปอด การผ่าตัดนี้เกี่ยวข้องกับการเอาส่วนหนึ่งของอวัยวะออกในขณะที่รักษาส่วนที่มีสุขภาพดีของปอดไว้ให้มากที่สุดเท่าที่จะเป็นไปได้ โดยไม่คำนึงถึงขอบเขตทางกายวิภาค
ข้อบ่งชี้ในการผ่าตัดปอดส่วนขอบ:
— โรคปอดบวม
— วัณโรค
— กระบวนการเผยแพร่สาเหตุที่ไม่ทราบสาเหตุ
บ่งชี้ในการผ่าตัดปอด:
— มะเร็งปอด (โรคที่พบบ่อยที่สุดซึ่งระบุถึงการผ่าตัดปอด)
– ถุงลมโป่งพองในปอด (การขยายตัวของหลอดลมส่วนปลาย)
– Bronchiectasis (การขยายหลอดลม)
— วัณโรค
– โรคถุงลมโป่งพอง
– เนื้อร้ายในปอด, ฝี, เนื้อตายเน่า
— อาการบาดเจ็บที่บาดแผลเนื้อเยื่อปอด
— ซิสโตซิส
การเตรียมตัวสำหรับการผ่าตัด
ก่อนการผ่าตัดจะมีการศึกษาที่สำคัญหลายประการ ค่าวินิจฉัย- ตัวอย่างเช่น:
— อัลตราซาวนด์ ( การตรวจอัลตราซาวนด์)
— วิธีการเอ็กซ์เรย์วิจัย
- เอกซเรย์ปล่อยโพซิตรอน
— ศึกษาการทำงานของระบบทางเดินหายใจ การเคลื่อนตัวของทรวงอก
- การเคาะ, การตรวจคนไข้
หากมีข้อบ่งชี้ในการผ่าตัดประเภทนี้คือ ความร้ายกาจสามารถทำเคมีบำบัดและการฉายรังสีได้ในช่วงก่อนการผ่าตัด
การรักษาด้วยยาปฏิชีวนะก็เป็นไปได้เช่นกัน
ทำการผ่าตัดตัดปอด
การผ่าตัดประเภทนี้จะทำภายใต้ มุมมองทั่วไปบรรเทาอาการปวด ใช้ยาชาใส่ท่อช่วยหายใจ
เพื่อให้สามารถเข้าถึงอวัยวะได้ จะทำการผ่าตัดทรวงอก เนื้อเยื่อถูกผ่าในช่องว่างระหว่างซี่โครง ต่อจากนั้นจะใช้เครื่องดึงกลับแบบผ่าตัด
หลังจากระบุหลอดลมปล้องแล้ว จะถูกบีบอัดด้วยที่หนีบแบบอ่อน หลังจากขยายปอดแล้ว ส่วนที่ยุบจะถูกกำหนด ต่อจากนั้นจะมีการข้ามหลอดเลือดดำและหลอดเลือดแดงที่เกี่ยวข้อง เมื่อตรวจพบรอยโรค กระบวนการทางพยาธิวิทยาภายนอกส่วนที่เลือก ส่วนย่อยจะถูกลบด้วย
สามารถติดตั้งระบบระบายน้ำได้
เมื่อเร็ว ๆ นี้ วิธีการบุกรุกแบบย่อส่วนได้แพร่หลายมากขึ้น
ระยะเวลาพักฟื้น
งานหลัก ระยะเวลาการพักฟื้นต่อไปนี้:
— รับประกันการแจ้งชัดของทางเดินหายใจ
- ป้องกันเยื่อหุ้มปอดอักเสบ
- ป้องกันฟันผุ
- ป้องกันการเกิดรูทวาร
- ป้องกันการอักเสบของเนื้อเยื่อปอด
ภาวะแทรกซ้อนที่เป็นไปได้ของขั้นตอนการผ่าตัดนี้:
— มีเลือดออก
– โรคปอดบวม (โรคปอดบวม)
— Atelectasis
– ระบบหายใจล้มเหลว
— หัวใจล้มเหลว
นัดหมายกับศัลยแพทย์
เรียนคนไข้ เราให้โอกาสในการลงทะเบียน โดยตรงเพื่อไปพบแพทย์ที่ต้องการพบเพื่อขอคำปรึกษา โทรไปที่หมายเลขที่ระบุไว้ที่ด้านบนของเว็บไซต์ คุณจะได้รับคำตอบสำหรับทุกคำถามของคุณ อันดับแรก เราขอแนะนำให้คุณศึกษาส่วนนี้
จะนัดหมายกับแพทย์ได้อย่างไร?
1) โทรไปที่หมายเลข 8-863-322-03-16 .
1.1) หรือใช้การโทรจากเว็บไซต์:
ขอโทร
โทรหาหมอ
1.2) หรือใช้แบบฟอร์มการติดต่อ
การรักษามะเร็งปอด
วิธีการรักษาหลัก มะเร็งปอดวิธีเดียวที่จะหวังว่าจะหายขาดคือยังคงต้องผ่าตัด อย่างไรก็ตาม อัตราความสามารถในการดำเนินการอยู่ระหว่าง 16 ถึง 20% กล่าวคือ มีเพียงทุก ๆ ห้าของผู้ป่วยที่ได้รับการวินิจฉัยใหม่เท่านั้นที่เข้ารับการผ่าตัด และ 4 ใน 5 - วิธีการอนุรักษ์นิยมการรักษา.
ผู้ป่วยไม่ได้รับการผ่าตัดเนื่องจากการละเลยกระบวนการ (30-40%) สำรองการทำงานต่ำ และ/หรืออายุมาก (30-40%) และเนื่องจากตัวผู้ป่วยเองปฏิเสธที่จะรับการผ่าตัด ดังนั้นความสามารถในการผ่าตัดสามารถเพิ่มขึ้นได้ด้วยการวินิจฉัยโรคมะเร็งปอดอย่างทันท่วงทีและขยายข้อบ่งชี้ในการผ่าตัดรักษาผู้ป่วยที่มีอาการร่วมด้วยอย่างรุนแรง
การผ่าตัดรักษา
ในช่วงเริ่มต้นของการพัฒนาการผ่าตัดปอด การผ่าตัดปอดบวมถือเป็นการผ่าตัดเพียงอย่างเดียวสำหรับมะเร็งปอด
อย่างไรก็ตาม ด้วยประสบการณ์และเนื้อหาทางคลินิกที่สะสมมา พบว่าการผ่าตัด lobectomy ภายใต้เงื่อนไขบางประการไม่ได้ด้อยกว่าการผ่าตัดปอดบวมในลัทธิหัวรุนแรง ทำให้สามารถผ่าตัดในผู้ป่วยที่มีตัวชี้วัดการทำงานต่ำกว่าได้ ปัจจุบันแนวทางการเลือกขอบเขตการผ่าตัดมีความครอบคลุมเพียงพอ มีการกำหนดข้อบ่งชี้และข้อห้ามในการผ่าตัดรักษา และพัฒนาวิธีการจัดการผู้ป่วยหลังผ่าตัด ข้อห้ามทางเนื้องอกวิทยาโดยสมบูรณ์ในการผ่าตัดปอดสำหรับโรคมะเร็ง: การแพร่กระจายไปยังต่อมน้ำเหลืองในระยะไกล (ปากมดลูก รักแร้ ฯลฯ) หรืออวัยวะภายใน
และเนื้อเยื่อ (เยื่อหุ้มปอด ตับ ไต ต่อมหมวกไต ฯลฯ) การเจริญเติบโตของเนื้องอกหรือการแพร่กระจายในหลอดเลือดแดงใหญ่ หลอดเลือดแดงใหญ่ ไดอะแฟรม ความเสียหายต่อหลอดลมหลักฝั่งตรงข้าม เยื่อหุ้มปอดอักเสบเฉพาะ ฯลฯของเหลวเซรุ่ม วีช่องเยื่อหุ้มปอด เนื้องอกแพร่กระจายไปยังเยื่อหุ้มหัวใจ เวกัส และเส้นประสาทฟีนิก บางครั้งก็ไปที่หลอดอาหารหน้าอก , ความเสียหายต่อหลอดลมหลัก, หลอดลมไม่ใช่ข้อห้ามอย่างแน่นอนในการแทรกแซงการผ่าตัดเนื่องจากเป็นการผ่าตัดรวมกันบางครั้งอาจใช้ร่วมกับการบำบัดด้วยรังสี
หรือการรักษาด้วยยาต้านมะเร็งในบางกรณีก็ให้ผลที่น่าพอใจ ในบรรดาข้อห้ามในการผ่าตัดรักษามะเร็งปอด ความสำคัญอย่างยิ่งในปัจจุบันติดอยู่กับความเพียงพอในการทำงานอวัยวะสำคัญ
ภาวะแทรกซ้อนรุนแรงที่คุกคามผู้ป่วยโดยตรงด้วยการเสียชีวิตอย่างรวดเร็วอย่างหลีกเลี่ยงไม่ได้ (เลือดออกในปอด, การก่อตัวของฝีใน atelectasis ด้วยความมึนเมา ฯลฯ ) มักกระตุ้นให้เกิดการแทรกแซงแม้ว่าจะมีข้อห้ามก็ตาม การปฏิเสธการผ่าตัดจากมุมมองด้านเนื้องอกวิทยาล้วนๆ จะต้องได้รับการกระตุ้นอย่างจริงจัง และจะต้องตัดสินใจโดยได้รับมอบอำนาจจากศัลยแพทย์ด้านเนื้องอกวิทยาที่มีประสบการณ์ในการรักษามะเร็งปอด
ตัวเลือกสำหรับการผ่าตัดมะเร็งปอดแสดงไว้ในตาราง 1 9.
ตารางที่ 9
การจัดระบบการแทรกแซงการผ่าตัด
สำหรับเนื้องอกในปอดที่เป็นมะเร็ง(อ้างอิงจาก A. X. Trakhtenberg, 1994)
(Chissov V.I. และคณะ 1995)
|
ก. ปริมาณ การแทรกแซงการผ่าตัด |
|
I. การผ่าตัดปอดบวม ครั้งที่สอง การผ่าตัดปอด: 1) กายวิภาค: ก) การผ่าตัด lobectomy และตัวแปรต่างๆ 2) ไม่ใช่กายวิภาค: ก) รูปลิ่ม III. การผ่าตัดหลอดลมและหลอดลมขนาดใหญ่ (โดยไม่ต้องถอดเนื้อเยื่อปอดออก) IV. การผ่าตัดส่องกล้องและการบำบัดด้วยแสง 1) การกำจัดเนื้องอก (ด้วยไฟฟ้า, เลเซอร์) |
|
B. ตัวเลือกการผ่าตัด |
|
I. การดำเนินการทั่วไป ครั้งที่สอง การผ่าตัดขยายเวลา (mediastinal การผ่าตัดต่อมน้ำเหลือง) III. |
|
การผ่าตัดแบบผสมผสาน (การผ่าตัดอวัยวะที่อยู่ติดกัน กลีบปอดที่อยู่ติดกัน) |
|
ข. ลักษณะการดำเนินการ I. หัวรุนแรง ครั้งที่สอง แบบประคับประคอง |
III. การผ่าตัดทรวงอกแบบสำรวจ
ในกรณีที่ไม่มีข้อห้ามขอบเขตของการแทรกแซงการผ่าตัดจะพิจารณาจากรูปแบบการเจริญเติบโตทางคลินิกและกายวิภาคและระดับการแพร่กระจายของกระบวนการเนื้องอก การผ่าตัดปอดบวมโดยทั่วไปจะแสดงไว้สำหรับมะเร็งส่วนกลางที่มีความเสียหายต่อหลอดลมโลบาร์และหลอดลมตรงกลางทางด้านขวา และการมีส่วนร่วมของหลอดลมหลักในกระบวนการนี้ ที่มะเร็งส่วนปลาย
มีความเสียหายอย่างมากต่อกลีบที่อยู่ติดกัน มีการแพร่กระจายหลายครั้งในต่อมน้ำเหลืองของหลายภูมิภาครวมถึงการแทรกซึมของเนื้องอกในหลอดเลือดของรากปอดโดยไม่คำนึงถึงตำแหน่งและลักษณะของเนื้องอกหลัก (ระยะที่ II และ III ของโรค) การผ่าตัดปอดบวมแบบขยายจะถูกระบุเมื่อใดมะเร็งเซลล์ขนาดเล็ก
ปอด T1-2N2MO ในขณะที่เนื้อเยื่อที่มีต่อมน้ำเหลืองของประจันหน้าและหลังจะถูกลบออกพร้อมกับปอด
การผ่าตัดปอดบวมแบบรวมมีไว้สำหรับการเติบโตของเนื้องอกในอวัยวะที่อยู่ติดกัน (เยื่อหุ้มหัวใจ เอเทรียม หลอดอาหาร กะบังลม ผนังหน้าอก)
การผ่าตัด Lobectomy มีไว้สำหรับมะเร็งของหลอดลมส่วนหรือ lobar และมะเร็งส่วนปลายของกลีบโดยไม่มีการแพร่กระจายหรือมีการแพร่กระจายเพียงครั้งเดียวไปยังต่อมน้ำเหลืองในหลอดลมและปอด
การผ่าตัด Lobectomy ที่มีการผ่าตัดหลอดลมหลักเป็นรูปลิ่มหรือเป็นรูปลิ่มจะถูกระบุเมื่อเนื้องอกถูกแปลเป็นภาษาท้องถิ่นที่ปากของหลอดลม lobar (รูปที่ 29) การผ่าตัด Bronchoplastic lobectomies คิดเป็นสัดส่วนมากถึง 23% ของการผ่าตัด lobectomies และ 11% ของการผ่าตัดที่รุนแรงในคลินิกชั้นนำ ความเป็นไปได้ในการรักษาเนื้อเยื่อทางเดินหายใจในระหว่างการผ่าตัดดังกล่าวแสดงให้เห็นอย่างน่าเชื่อ ความรุนแรงของการแทรกแซงนี้ทำให้แน่ใจได้ด้วยระยะห่างที่เพียงพอของแนวการผ่าตัดหลอดลมจากเนื้องอก การผ่าตัดแบบลิ่มหรือแบบรูพรุนสำหรับเนื้องอกในหลอดลมในปากของส่วนที่เป็นปล้องหรือส่วนปลายของหลอดลมโลบาร์ และการผ่าตัดแบบวงกลมเพื่อการแทรกซึมของ ปากของหลอดลม lobar
การผ่าตัดปอดแบบประหยัด (การผ่าตัดส่วนขอบและลิ่ม) สามารถทำได้สำหรับมะเร็งส่วนปลาย T1N0M0 ในผู้ป่วยที่มี Functional Reserve ต่ำ และ (หรือ) ในวัยชรา
การผ่าตัดมะเร็งปอดสามารถทำได้จากวิธีการผ่าตัดทุกประเภท: ด้านข้าง ด้านข้าง และด้านหลัง แต่ละคนพวกเขามีข้อบ่งชี้ ข้อดี และข้อเสียของตัวเอง
หลังจากการผ่าตัดปอดแต่ละครั้ง จะมีการระบุการระบายของเยื่อหุ้มปอดฟันผุ วัตถุประสงค์ของการระบายน้ำหลังการผ่าตัดปอดคือ การกำจัดอากาศและของเหลวออกจากช่องเยื่อหุ้มปอดการขยายตัวของปอดในระยะแรกและสมบูรณ์ ส่วนประเด็นเรื่องการระบายน้ำของโพรงเยื่อหุ้มปอดภายหลังการผ่าตัดปอดบวมก็มีอยู่ จุดที่แตกต่างกันวิสัยทัศน์. ศัลยแพทย์ส่วนใหญ่จะระบายช่องเยื่อหุ้มปอดในชั่วโมงและวันแรกหลังการผ่าตัดเพื่ออพยพสารหลั่งออก ควบคุมปริมาตรและอัตราการสูญเสียเลือด และประเมินความแน่นของตอหลอดลมหลัก
หลังจากการผ่าตัดปอดจะใช้ท่อระบายน้ำ 2 ท่อซึ่งติดตั้งบริเวณด้านล่างของช่องเยื่อหุ้มปอดและโดมของเยื่อหุ้มปอด หลังการผ่าตัดปอดบวม มีการใส่ท่อระบายน้ำหนึ่งเส้นเข้าไปในช่องว่างระหว่างซี่โครง VIII และใส่สายสวนบางเข้าไปในช่องว่างระหว่างซี่โครง II เพื่อจ่ายยาปฏิชีวนะและยาฆ่าเชื้อ (รูปที่ 30)
กฎบังคับคือการขยายปอดส่วนที่เหลือให้สมบูรณ์ก่อนที่จะเย็บช่องเยื่อหุ้มปอด ส่วนด้านนอกของท่อระบายน้ำเชื่อมต่อกับขวด Bobrov ตาม Bulau โดยตรงในห้องผ่าตัดหลังจากเย็บแผลที่ผนังหน้าอก
ใน ระยะเวลาหลังการผ่าตัดกำลังดำเนินการที่ซับซ้อน มาตรการรักษามุ่งเป้าไปที่การยืดปอดที่เหลือให้ตรง: การสูดดม, ความดันหายใจออกปลายเชิงบวก (PEEP), การใส่สายสวนหลอดลมผ่านผิวหนัง (PCT), การส่องหลอดลมเพื่อสุขาภิบาล ฯลฯ ท่อระบายน้ำตามข้อมูลทางคลินิกและรังสีวิทยา ปอดจะถูกขยายออกไปอย่างดี และไม่มีของเหลวอยู่ในโพรงเยื่อหุ้มปอด และไม่มีอากาศและของเหลวไหลผ่านท่อระบายน้ำ ลำดับของการกำจัดการระบายน้ำรวมถึงการกำจัดพร้อมกันนั้นจะถูกกำหนดเป็นรายบุคคล
หลังจากการผ่าตัดที่กระทบกระเทือนจิตใจเป็นเวลานานเพื่อเอาปอดที่มีการติดเชื้อในช่องเยื่อหุ้มปอดออก การระบายน้ำจะถูกใช้สำหรับกลยุทธ์การศึกษาที่ใช้งานอยู่ (ล้างช่องเยื่อหุ้มปอด การให้ยาปฏิชีวนะและ น้ำยาฆ่าเชื้อ- ในช่วงสามวันแรกของช่วงหลังการผ่าตัดเพื่อจุดประสงค์ในการซักสารละลายของ furatsilin พร้อมยาปฏิชีวนะจะถูกฉีดเข้าไปในสายสวนบาง ๆ ในปริมาตร 2-3 ลิตรต่อ 24 ชั่วโมง การไหลของน้ำยาซักผ้าจะดำเนินการอย่างอดทนผ่านการระบายน้ำด้านล่าง ในหลักสูตรที่ไม่ซับซ้อนหลังการผ่าตัดปอดบวม การระบายน้ำจะถูกลบออกภายใน 24 ชั่วโมง หากไม่มีสัญญาณทางคลินิก รังสีวิทยา และห้องปฏิบัติการของการตกเลือดในเยื่อหุ้มปอด
หลังจากถอดท่อระบายน้ำออกแล้ว ในบางกรณีชั้นเยื่อหุ้มปอดยังคงผลิตสารหลั่งออกมา ซึ่งจะต้องถูกกำจัดออกอย่างเป็นระบบด้วยการเจาะ นี่เป็นสิ่งที่จำเป็นมากกว่าเพราะสารหลั่งไม่ได้ผ่านการฆ่าเชื้อเสมอไปและมีความเสี่ยงที่จะเกิดภาวะ empyema
มีการกำหนดยาปฏิชีวนะในช่วงหลังผ่าตัด หลากหลายการกระทำ (ampicillin, oxacillin, ampiox, gentamicin, cephalosporin ฯลฯ ), ยาซัลโฟนาไมด์ ยาปฏิชีวนะยังสามารถใช้ได้เฉพาะที่ โดยแทรกซึมเข้าไปในเนื้อเยื่อตามแนวแผลผ่าตัด และยังให้ยาผ่านการระบายน้ำเข้าไปในโพรงเยื่อหุ้มปอดอีกด้วยได้รับการแต่งตั้งด้วย
เพื่อวัตถุประสงค์ในการป้องกัน ควรหยุดยาปฏิชีวนะหลังจากผ่านไป 5 วันหากช่วงหลังผ่าตัดไม่ซับซ้อนเนื่องจากกระบวนการอักเสบในวันแรกหลังการผ่าตัด
คุ้มค่ามาก
ได้รับการบรรเทาอาการปวดจากบริเวณที่ทำการผ่าตัด สิ่งนี้ช่วยปรับปรุงการทำงานที่สำคัญ โดยหลักๆ แล้วการหายใจจะราบรื่น ลึก และไม่เจ็บปวด
ภาวะแทรกซ้อนที่ร้ายแรงและอันตรายที่สุดของการผ่าตัดรักษามะเร็งปอดคือหลอดลมซึ่งรวมถึงถุงลมโป่งพองและการไร้ความสามารถของตอหลอดลม ตามวรรณกรรมพบว่าช่องทวารหนักเกิดขึ้นในผู้ป่วย 2-12% และหลังการผ่าตัดปอดบวมจะพบบ่อยกว่าหลังการผ่าตัด lobectomy 2-4 เท่า เพื่อป้องกันการเกิดภาวะแทรกซ้อนที่น่าเกรงขามนี้ขอแนะนำให้รักษาการสร้างหลอดเลือดของตอหลอดลมทิ้งไว้ให้สั้นที่สุดเท่าที่จะทำได้และไม่ทำร้ายหลอดลมจากการสร้างโครงกระดูกมากเกินไป การทำให้เยื่อหุ้มปอดของตอหลอดลมมีเยื่อหุ้มปอด, พังผืดหลอดลมและเยื่อหุ้มหัวใจมีความสำคัญเป็นพิเศษ
เพื่อป้องกันการพัฒนาช่องทวารหลอดลมในสถาบันวิจัยมอสโกซึ่งตั้งชื่อตาม P. A. Herzen พัฒนาและใช้งานอย่างประสบความสำเร็จ วิธีการด้วยตนเองการรักษาหลอดลม - วิธีที่เรียกว่าไร้ตอ
ภาวะแทรกซ้อนที่ร้ายแรงอันดับสองคือ empyema ของโพรงเยื่อหุ้มปอดซึ่งเป็นผลมาจากการติดเชื้อซึ่งมักจะมาพร้อมกับทวารหลอดลม อุบัติการณ์ของภาวะแทรกซ้อนนี้แตกต่างกันไปตั้งแต่ 2 ถึง 11% สำหรับการป้องกันนั้น การเตรียมผู้ป่วยก่อนการผ่าตัดอย่างมีเหตุผล การสุขาภิบาลของต้นหลอดลม การติดเชื้อในการผ่าตัด เทคนิคการเย็บตอหลอดลม ฯลฯ มีความสำคัญ
ภาวะแทรกซ้อนที่รุนแรงในระยะหลังผ่าตัดคือภาวะ atelectasis ของส่วนที่เหลือของปอดที่ได้รับการผ่าตัด คลินิกของเขาค่อนข้างจะธรรมดา อันเป็นผลมาจากการปิดส่วนสำคัญของเนื้อเยื่อปอด, หายใจถี่, อาการตัวเขียว, หัวใจเต้นเร็วเกิดขึ้นและอุณหภูมิสูงขึ้น - หลักฐานของการติดเชื้ออย่างรวดเร็วของเนื้อเยื่อปอด ความสำเร็จบางประการในการรักษาภาวะ atelectasis หลังผ่าตัดมีความเกี่ยวข้องกับการใช้ยาขยายหลอดลม (อะมิโนฟิลลีน) หลอดลม และ PCI
โรคปอดบวมยังคงเป็นสาเหตุสำคัญของการเสียชีวิตในผู้ป่วยมะเร็งปอดในระยะหลังผ่าตัด ขอบเขตของความเสียหายต่อเนื้อเยื่อปอดมีความแตกต่างกันมาก จุดโฟกัสของการอักเสบอาจมีขนาดต่างกัน เดี่ยวหรือหลายขนาด และยังสามารถมีลักษณะมาบรรจบกัน ซึ่งส่งผลกระทบต่อหลายกลีบ โรคปอดบวมหลังผ่าตัดมีลักษณะเป็นเม็ดเลือดขาวสูงโดยมีการเปลี่ยนแปลงของนิวโทรฟิลิกในสูตรเม็ดเลือดขาว
คุ้มค่ามากสำหรับ การวินิจฉัยทันเวลามีการตรวจเอกซเรย์: การวินิจฉัยโรคปอดบวมมักพิจารณาจากข้อมูลเอ็กซเรย์เท่านั้น
การรักษาโรคปอดบวมหลังผ่าตัดควรจะครอบคลุม วารีบำบัด, การบรรเทาอาการปวดอย่างเพียงพอ, ยาที่กระตุ้นการทำงานของระบบหัวใจและหลอดเลือด, วิตามิน, การบำบัดด้วยการบูรณะ - จำเป็นต้องมีมาตรการ แต่ยังช่วยได้ อาวุธหลักของแพทย์คือยาปฏิชีวนะ ซัลโฟนาไมด์ และสารที่ช่วยปรับปรุงการทำงานของการระบายน้ำของหลอดลม
เลือดออกในเยื่อหุ้มปอดอาจเป็นสัญญาณของภาวะแทรกซ้อนสองประการ: การแข็งตัวของเลือดไม่เพียงพอ และ ความผิดปกติเฉียบพลันการแข็งตัวของเลือด เมื่อพิจารณาจากวรรณกรรมพบว่าเกิดขึ้นใน 2-20% ของกรณี
การวินิจฉัยภาวะเลือดออกในเยื่อหุ้มปอดที่กำลังดำเนินอยู่นั้นไม่ใช่เรื่องยาก มีอาการซีดอย่างรุนแรง เหงื่อออกมาก อาการของผู้ป่วยทรุดลงอย่างรวดเร็ว ขาดผลจากการรักษาการวิจัย - การบำบัดห้ามเลือด, การถ่ายเลือด, ยารักษาโรคหัวใจ มักสังเกตการไหลผ่านท่อระบายน้ำจากช่องเยื่อหุ้มปอด ปริมาณมากเนื้อหามีเลือดเปื้อนอย่างเข้มข้นด้วย เนื้อหาสูงประกอบด้วยฮีโมโกลบิน (มากกว่า 50 กรัม/ลิตร) ฮีโมโกลบินและฮีมาโตคริตในเลือดลดลง การถ่ายภาพรังสีเผยให้เห็นการแรเงาผลรวมหรือผลรวมย่อยที่รุนแรงที่ด้านข้างของการผ่าตัด ขึ้นอยู่กับปริมาตร ในบางกรณีจะมีการกำหนดเงาที่มีรูปทรงไม่สม่ำเสมอโดยผสานเข้ากับเงาของประจันหรือตั้งอยู่ข้างขม่อมกับพื้นหลังของของเหลวในช่องเยื่อหุ้มปอด มักจะมีเลือดออกเข้าไปในช่องเยื่อหุ้มปอด แต่ไม่มีของเหลวไหลออกทางท่อ (ท่ออุดตันด้วยลิ่มเลือด, ไฟบริน, ไม่สามารถผ่านได้เนื่องจากการโค้งงอ ฯลฯ )
เมื่อมีเลือดออกเข้าไปในช่องเยื่อหุ้มปอดจะเกิดการอุดตันไม่มากก็น้อยเสมอ บางครั้งเลือดที่หกออกมาทั้งหมดก็เป็นก้อนแข็ง - ที่เรียกว่า coagulated hemothorax
การวินิจฉัย clotted hemothorax ขึ้นอยู่กับข้อมูลเอ็กซ์เรย์และการเจาะเยื่อหุ้มปอดเป็นหลัก ในผู้ป่วยบางราย หลักสูตรหลังการผ่าตัดมักจะซับซ้อนในวันที่ 3-4 และหลังจากนั้น อุณหภูมิสูงปวดบริเวณหน้าอกครึ่งหนึ่งและความผิดปกติในความเป็นอยู่ทั่วไป
ในทางรังสีวิทยา มีการวินิจฉัยเงาขนาดใหญ่ที่ด้านข้างของการผ่าตัดโดยไม่มีการเคลื่อนตัวของประจันไปทางด้านที่เจ็บปวด ตรงกันข้ามกับ atelectasis บางครั้ง เมื่อมีพื้นหลังของการมืดลงอย่างมาก จะมีการกำหนดระดับของเหลวหนึ่งหรือหลายระดับ ในระหว่างการเจาะ สามารถอพยพเลือดสีเข้มหรือของเหลวที่มีเลือดบริสุทธิ์ได้ไม่เกิน 10-30 มิลลิลิตรจากหลายจุด ในขณะที่ยังคงรักษาความมืดมิดของสนามปอดในระหว่างการควบคุมฟลูออโรสโคปหลังการเจาะ
ข้อบ่งชี้ในการทำ rethoracotomy หลังการผ่าตัดปอดคือ:
เลือดออกภายใน;
hemothorax แข็งตัว;
การไร้ความสามารถของตอหลอดลม หัวใจและหลอดเลือดเฉียบพลันและความล้มเหลวของปอด ยังครองตำแหน่งผู้นำด้านภาวะแทรกซ้อนหลังการผ่าตัดมะเร็งปอดอีกด้วย ความถี่ของภาวะแทรกซ้อนเหล่านี้ขึ้นอยู่กับความรุนแรงของการผ่าตัด การเสียเลือด และความสามารถในการชดเชยโดยตรงระบบหัวใจและหลอดเลือด- มักพบบ่อยขึ้นหลังจากการผ่าตัดปอดบวมแบบขยายและรวมกัน และมักพบในผู้ป่วยสูงอายุ ปัจจัยโน้มนำ ได้แก่ โรคที่มากับ:ความดันโลหิตสูง
, หลอดเลือด, โรคหลอดเลือดหัวใจ, โรคปอดบวม, ถุงลมโป่งพอง ฯลฯ ภาวะลิ่มเลือดอุดตันในหลอดเลือดแดงปอดและหลอดเลือดสมอง ซึ่งมักทำให้เสียชีวิตถือเป็นภาวะหนึ่งที่สำคัญที่สุดภาวะแทรกซ้อนที่เป็นอันตราย
ในการผ่าตัดมะเร็งปอด การป้องกันภาวะแทรกซ้อนที่เกิดจากลิ่มเลือดอุดตันจะดำเนินการทั้งก่อนการผ่าตัดและในช่วงหลังผ่าตัด การบำบัดด้วยเทรนทัล, เสียงระฆัง, แอสไพริน, รีโอโพลีกลูคิน และเฮปารินได้รับการพิสูจน์แล้วว่าใช้ได้ดีการละเมิด อัตราการเต้นของหัวใจ(ไซนัสอิศวร, atrial และ ventricular extrasystole, ภาวะ atrial fibrillation น้อยกว่าและการกระพือปีก) มักเกิดขึ้นบ่อยขึ้นใน 1-2 วันหลังการผ่าตัดโดยเฉพาะในผู้ป่วยที่มีประวัติการโจมตี ภาวะหัวใจห้องบน- ผู้ป่วยมักมีแนวโน้มที่จะเกิดภาวะกล้ามเนื้อหัวใจตาย
โรคหลอดเลือดหัวใจ หัวใจโดยเฉพาะผู้ที่เคยประสบภาวะแทรกซ้อนนี้มาก่อน เมื่อเทียบกับภูมิหลังของการตรวจติดตามคลื่นไฟฟ้าหัวใจ ผู้ป่วยดังกล่าวจำเป็นต้องได้รับการบำบัดโรคหลอดเลือดหัวใจอย่างเข้มข้น รวมถึงยาต้านการเต้นของหัวใจ ยาต้านการแข็งตัวของเลือด และยาต้านเกล็ดเลือด- หากการแทรกซึมความเจ็บปวดหรือรอยแดงของผิวหนังบริเวณรอยประสานปรากฏขึ้นอย่างจำกัด จำเป็นต้องถอดรอยเย็บนี้ออก ค่อยๆ เกลี่ยให้ทั่วบริเวณผิวหนังขนาดเล็ก และระบายเนื้อเยื่อใต้ผิวหนังด้วยแถบยาง
การเสียชีวิตหลังผ่าตัดเป็นตัวบ่งชี้หลักในการประเมินผลทันทีของการผ่าตัดรักษามะเร็งปอด ขึ้นอยู่กับวัสดุจากสถาบันวิจัยวิทยาศาสตร์มอสโกที่ตั้งชื่อตาม P. A. Herzen, การเสียชีวิตหลังผ่าตัดในปีที่ผ่านมา ลดลงเหลือ 3.8% การปรับปรุงเทคนิคการผ่าตัด การวินิจฉัยการทำงาน วิสัญญีวิทยา และการดูแลอย่างเข้มข้น
การปรับปรุงการเตรียมก่อนการผ่าตัดและการจัดการหลังการผ่าตัดของผู้ป่วยมีส่วนทำให้ลดลง
อายุขัยเป็นเกณฑ์หลักที่สองสำหรับประสิทธิผลของการผ่าตัดรักษาผู้ป่วยมะเร็งปอด อัตราการรอดชีวิตห้าปีเฉลี่ย 30% และไม่มีแนวโน้มสูงขึ้นอย่างเห็นได้ชัด (Trachtenberg A. X., 1987) จากข้อมูลของเขาหลังจากการผ่าตัดที่รุนแรงสำหรับมะเร็งปอดระยะที่ 1 ผู้ป่วย 61.4% มีชีวิตอยู่นานกว่า 5 ปี ระยะที่ 2 - 43.5% ระยะที่ 3 - 19.6% ของผู้ป่วย
ดังนั้น อัตราการรอดชีวิต 5 ปีของผู้ป่วยมะเร็งปอดระยะที่ 1 จึงสูงกว่าระยะที่ 2 ถึง 1.5 เท่า และสูงกว่าระยะที่ 3 ถึง 3 เท่า
ปัจจัยการพยากรณ์โรคหลักสำหรับการผ่าตัดรักษาผู้ป่วยมะเร็งปอดคือความชุกของกระบวนการเนื้องอก (ระยะของโรค, การปรากฏตัวของการแพร่กระจายในต่อมน้ำเหลืองในภูมิภาค), โครงสร้างทางเนื้อเยื่อวิทยาของเนื้องอกและระดับของภาวะ Anaplasia ของเซลล์เนื้องอก การรักษาแบบผสมผสานและซับซ้อนผลลัพธ์ที่ไม่น่าพึงพอใจของการผ่าตัดรักษามะเร็งปอดเพียงอย่างเดียวมีสาเหตุหลักมาจากความยากลำบากในการระบุขอบเขตที่แท้จริงของเนื้องอกก่อนและระหว่างการผ่าตัด นอกจากนี้การแพร่กระจาย (กระจัดกระจาย) ของเซลล์เนื้องอกเกิดขึ้นตามเส้นทางน้ำเหลืองและการไหลเวียนโลหิตในระหว่างการแทรกแซงซึ่งยังก่อให้เกิดการแพร่กระจายของการแพร่กระจายระยะไกล
เพื่อที่จะแก้ไขปัญหาเหล่านี้จึงได้มีการเสนอและกำลังพัฒนาอย่างแข็งขัน
การรักษาด้วยการฉายรังสีมีข้อห้ามในวัณโรคที่ใช้งานอยู่, เบาหวานที่ไม่ได้รับการชดเชย, หัวใจล้มเหลวระยะที่ 3, โรคโลหิตจาง, เม็ดเลือดขาว (จำนวนเม็ดเลือดขาวน้อยกว่า 3x10/ลิตร) และภาวะอ่อนแอโดยทั่วไปของผู้ป่วย
เป้าหมายหลักของการได้รับรังสีก่อนการผ่าตัดคือการได้รับความเสียหายถึงตายและไม่ถึงตายต่ออะนาพลาสติกส่วนใหญ่ เซลล์มะเร็งในเนื้องอกหลัก โครงสร้างการไหลเวียนโลหิตและน้ำเหลืองของประจัน จากมุมมองทางชีววิทยารังสี ทางเลือกหนึ่งนอกเหนือจากการฉายรังสีแบบคลาสสิกคือโหมดที่มีความเข้มข้นอย่างเข้มข้น ในช่วงเวลาสั้น ๆ (4-5 วัน) จะให้ยา 5 Gy ครั้งเดียวกับเนื้องอกและประจัน (mediastinum) ปริมาณรวมคือ 20-25 Gy ในขณะเดียวกันเงื่อนไขของการผ่าตัดก็ไม่แย่ลงเนื่องจากการเปลี่ยนแปลงหลังการฉายรังสีไม่มีเวลาในการพัฒนา
นอกจากนี้ การรักษาด้วยรังสีก่อนการผ่าตัดที่มีเศษส่วนปานกลาง (ROD 3 Gy, SOD 36 Gy) และการฉายรังสีโฟกัสขนาดใหญ่โดยใช้ขนาดโฟกัสเดียวที่ 7.5-10 Gy
การฉายรังสีจะดำเนินการในการติดตั้งที่ใช้รังสีแกมมาบำบัด เช่น “Agat”, “Rokus” หรือบนเครื่องเร่งเชิงเส้นหรือแบบวนรอบโดยใช้รังสีเบรมสตราลุง
ขอบเขตของการฉายรังสีรวมถึงเนื้องอกหลักและโซนของตัวสะสมน้ำเหลืองในภูมิภาค: หลอดลม, รากของปอดในด้านที่ได้รับผลกระทบ, หลอดลมหลอดลมและการแยกไปสองทาง, ต่อมน้ำเหลืองในหลอดลมทั้งสองข้างจนถึงระดับของรอยบากที่คอ
ขอบเขตของสนามรังสีขึ้นอยู่กับตำแหน่งของเนื้องอก ขนาด และสภาพของต่อมน้ำเหลือง ขอบด้านบนสอดคล้องกับขอบล่างของกระดูกไหปลาร้า ขอบสนามด้านตรงข้ามกับรอยโรคยาว 1.5 ซม. ด้านข้างถึงขอบหลอดลม ขอบล่าง (ตามแนวกึ่งกลางของร่างกาย) - ที่ระยะ 4-5 ซม. จากขอบล่างของการแยกไปสองทางของหลอดลม เมื่อเนื้องอกถูกแปลเป็นภาษาท้องถิ่นในกลีบบน ขอบเขตล่างของสนามการฉายรังสีที่ระดับรากของปอดที่ได้รับผลกระทบจะถูกจำกัดโดยช่องเปิดของหลอดลมปล้องของกลีบล่าง เมื่อเนื้องอกถูกแปลเป็นภาษาท้องถิ่นในกลีบล่างหรือกลาง ขอบเขตด้านบนของสนามการฉายรังสีที่ระดับรากของปอดที่ได้รับผลกระทบจะถูกจำกัดโดยปากของหลอดลมปล้องของกลีบบน
ในรูปแบบอุปกรณ์ต่อพ่วงของมะเร็งปอด ในกรณีที่ระยะการฉายภาพของโหนดเนื้องอกมีนัยสำคัญจากรากของปอด การฉายรังสีจะดำเนินการในสองวอลุ่ม (สองฟิลด์ที่ตรงกันข้ามสำหรับโฟกัสด้านบนและอีกสองฟิลด์สำหรับโซนของการแพร่กระจายในระดับภูมิภาค ); “เส้นทาง” ไปยังรากของปอดรวมอยู่ในปริมาตรที่ได้รับรังสี
ขอบเขตของสนามรังสีสำหรับมะเร็งปอดทั้งส่วนกลางและส่วนปลายควรอยู่ห่างจากขอบของเนื้องอกที่มองเห็นได้ 2-3 ซม. (รูปที่ 31-32)
ข้อบ่งชี้สำหรับการรักษาด้วยรังสีหลังผ่าตัดคือการตรวจพบการแพร่กระจายในต่อมน้ำเหลืองอย่างน้อยหนึ่งต่อม - หลอดลมปอด รากปอด หรือประจันหน้า
แนวคิดหลักของการรักษาด้วยรังสีหลังผ่าตัดคือการระงับความมีชีวิตของเซลล์ในหลอดเลือดน้ำเหลืองและต่อมน้ำเหลืองซึ่งไม่สามารถควบคุมการกำจัดทั้งหมด (รุนแรง) ได้
ข้อห้ามเพิ่มเติมในการรักษาด้วยรังสีหลังผ่าตัดคือภาวะแทรกซ้อนของการผ่าตัด (ทวารหลอดลม, ถุงลมเยื่อหุ้มปอด ฯลฯ ) ช่วงเวลาระหว่างการผ่าตัดและการฉายรังสีหลังผ่าตัดคือ 3-4 สัปดาห์ ปริมาณการฉายรังสีจะใกล้เคียงกับก่อนการผ่าตัด ^คุณยกเว้นส่วนหนึ่งของปอดที่ถูกเอาออก
การฉายรังสีสามารถทำได้โดยใช้วิธีการดังต่อไปนี้:
ครั้งเดียว(ROD) 2 Gy ทุกวัน 5 ครั้งต่อสัปดาห์ จนถึงขนาดยาทั้งหมด (SOD) 60 Gy หรือ ROD 3 Gy ทุกวัน 5 ครั้งต่อสัปดาห์ จนถึงขนาดยาทั้งหมด (SOD) 45 Gy 1 1 เมื่อทำการฉายรังสีหลังผ่าตัดสำหรับผู้ป่วยที่
ดำเนินการสัมผัสรังสีก่อนการผ่าตัด การฉายรังสีจะดำเนินการตามวิธีการ: ROD 2 Gy ทุกวัน 5 ครั้งต่อสัปดาห์จนถึง ROD 45 Gy
ปรับปรุงผลลัพธ์ในระยะยาว การรักษาแบบผสมผสานสามารถทำได้ในระยะที่ 3 และมีการแพร่กระจายไปยังต่อมน้ำเหลืองในช่องอกโดยเฉพาะด้วย มะเร็งเซลล์สความัส- สำหรับมะเร็งของต่อม การฉายรังสีไม่มีผลกระทบอย่างมีนัยสำคัญต่อตัวบ่งชี้นี้
การรักษาด้วยรังสีสำหรับมะเร็งปอดอาจมาพร้อมกับปฏิกิริยาการฉายรังสีเฉพาะที่และทั่วไปตลอดจนภาวะแทรกซ้อน อาการของปฏิกิริยาการแผ่รังสีโดยทั่วไป ได้แก่ การเพิ่มความอ่อนแอ เบื่ออาหาร การนอนหลับรบกวน เม็ดเลือดขาวและภาวะเกล็ดเลือดต่ำ โรคโลหิตจาง และความผิดปกติของระบบหัวใจและหลอดเลือด เพื่อป้องกันปฏิกิริยาจากรังสีแนะนำให้สั่งยา กรดแอสคอร์บิก, ยาแก้แพ้, คอร์ติโคสเตียรอยด์, ยากระตุ้นการทำงานของระบบหัวใจและหลอดเลือดและระบบทางเดินหายใจ
เคมีบำบัดเป็นส่วนประกอบ การรักษาที่ซับซ้อนใช้ในช่วงก่อนและหลังการผ่าตัดประสิทธิผลของเคมีบำบัดสำหรับมะเร็งปอดส่วนใหญ่ขึ้นอยู่กับโครงสร้างทางเนื้อเยื่อวิทยา
เคมีบำบัดสำหรับผู้ป่วยมะเร็งปอดมีข้อห้ามหากผู้ป่วยหมดแรง เนื้องอกรุนแรงหรือมึนเมาเป็นหนอง
การสลายตัวของเนื้องอกพร้อมด้วยภาวะไอเป็นเลือดอย่างมีนัยสำคัญซึ่งมีความเสี่ยงต่อการตกเลือดในปอด การเปลี่ยนแปลงทางพยาธิสภาพที่เด่นชัดในตับ, ไต, ระบบหัวใจและหลอดเลือด; ระดับเม็ดเลือดขาวในเลือดต่ำ (น้อยกว่า 3x10 ถึงระดับ 9/ลิตร) เกล็ดเลือด (น้อยกว่า 12x10 ถึงระดับ 9/ลิตร) เม็ดเลือดแดง (น้อยกว่า 3x10 ถึงระดับ 12/ลิตร)
ใน การปฏิบัติทางคลินิกมีวิธีการรักษามะเร็งปอดหลายวิธีที่ประสบความสำเร็จ ยาต้านมะเร็ง: ไซโคลฟอสฟาไมด์, วินคริสทีน, เมโธเทรกเซต, ฟอสฟาไมด์, อีโตโพไซด์, ซิสพลาติน, ไมโตมัยซิน, อะเดรียมัยซิน, ไนโตรโซเมทิลยูเรีย ฯลฯ
เคมีบำบัดสำหรับมะเร็งปอดเซลล์เล็กเป็นพื้นฐานของการรักษาและดำเนินการตามสูตร ACE (adriamycin, cyclophosphamide, etoposide), CAM (cyclophosphamide, adriamycin, methotrexate), CAV (cycloฟอสฟาไมด์, อะเดรียมัยซิน, วินคริสทีน), CMC-VAP (ไซโคลฟอสฟาไมด์, เมโธเทรกเซต, ไซโคลเฮกซิลไนโตรซูเรีย, วินคริสทีน, อะเดรียมัยซิน, โปรคาร์บาซีน)
สำหรับรูปแบบที่ใช้งานได้ของ SCLC (ระยะ I-II) การผ่าตัดรักษาเสริมด้วยเคมีบำบัดหลังผ่าตัด (อย่างน้อย 4 หลักสูตร) สำหรับการผ่าตัดไม่ได้ ( ด่านที่สาม) รูปแบบการใช้เคมีบำบัดแบบเข้มข้นหลายคอร์สร่วมกับการฉายรังสีที่รอยโรค รากของปอด และประจันหน้า
มีข้อมูลในวรรณคดีที่พิสูจน์ความเป็นไปได้ของการป้องกันภูมิคุ้มกันของการกำเริบของโรคในผู้ป่วยมะเร็งปอดหลังเกิดความรุนแรง การผ่าตัด- ดังนั้น ตามคำกล่าวของ Ausekar B.V. และคณะ (1985) การรอดชีวิตของผู้ป่วย SCLC ที่ได้รับ tactivin อยู่ที่ 113 สัปดาห์ เทียบกับ 75 สัปดาห์ในผู้ป่วยในกลุ่มควบคุม
ผู้เขียนหลายคนเน้นย้ำถึงความสำคัญของการระบุข้อบ่งชี้และข้อห้ามสำหรับการบำบัดด้วยภูมิคุ้มกันและการติดตามภูมิคุ้มกันแบบไดนามิกในระหว่างการรักษา การบำบัดด้วยภูมิคุ้มกันถือเป็นหนึ่งในวิธีการ วิธีการเพิ่มเติมการรักษาที่ซับซ้อนของผู้ป่วยมะเร็งปอด
การติดตามผู้ป่วยที่ออกจากโรงพยาบาลเมื่อสิ้นสุดการรักษาจะดำเนินการโดยการตรวจควบคุมที่ศูนย์เนื้องอกวิทยาในช่วงปีแรกหลังจาก 3 เดือนในปีที่สองหรือสาม - ปีละสองครั้งและตั้งแต่ปีที่สี่ การสังเกต - ปีละครั้ง การติดตามผู้ป่วยมะเร็งปอดที่หายแล้วเกี่ยวข้องกับการดำเนินวิธีการวิจัยทางคลินิกและการวิจัยพิเศษ การประเมินผลการรักษา และการวินิจฉัย ภาวะแทรกซ้อนในช่วงปลายและการลุกลามของโรค
ในระหว่างการตรวจควบคุมผู้ป่วยจะมีการเอ็กซเรย์ปอดและไฟโบรโบรนโคสโคป ตามข้อบ่งชี้ - อัลตราซาวนด์ของตับ, scintigraphy ของสมอง, โครงกระดูกและวิธีการวิจัยพิเศษอื่น ๆ
ดำเนินการในปี พ.ศ. 2453 โดยมีวัตถุประสงค์เพื่อตัดการยึดเกาะของเยื่อหุ้มปอด อย่างไรก็ตาม เนื่องจากอุปกรณ์มีจำกัดและการมองเห็นไม่ดี การใช้วิธีนี้จึงสร้างความกระตือรือร้นในหมู่แพทย์เพียงเล็กน้อยในอีก 80 ปีข้างหน้า หลังจากการแนะนำเทคโนโลยีวิดีโอที่เชื่อถือได้ในช่วงปลายทศวรรษ 1980 Thoracoscopy (หรือการผ่าตัดทรวงอกโดยใช้วิดีโอช่วย) ได้กลายเป็นวิธีการที่สำคัญมากในการวินิจฉัยและการรักษาโรคต่างๆ ในการผ่าตัดทรวงอกทั่วไป บทความนี้จะอธิบายการผ่าตัดลิ่มเลือดในช่องอกโดยใช้วิดีโอช่วยของก้อนเนื้อในปอดที่ไม่สามารถอธิบายได้ และการผ่าตัดก้อนเนื้อในทรวงอกครั้งสุดท้ายสำหรับมะเร็ง
กายวิภาคศาสตร์
กายวิภาคของปอดถูกกำหนดโดยการแตกแขนงของหลอดลมแต่ละหลอด แต่ละกลีบจะมีกิ่งก้านของหลอดลมโลบาร์ หลอดเลือดแดงปอดแบ่งไปทางด้านซ้ายของเอออร์ตาส่วนขึ้น แขนงด้านขวาผ่านด้านหลังเอออร์ตาส่วนขึ้น และแขนงซ้ายทอดไปตามความเว้าของส่วนโค้งเอออร์ตา ที่ฮีลัม หลอดเลือดแดงในปอดแต่ละอันจะมีกิ่งก้านสาขาแรกหรือลำตัวด้านหน้าขนาดใหญ่ ซึ่งส่งไปยังกลีบบนหนึ่งหรือหลายส่วน การแตกแขนงเพิ่มเติมเกิดขึ้นขนานกับการแตกแขนงของต้นหลอดลม
หลอดเลือดดำในปอดเกิดขึ้นจาก pulmonary capillary plexuses ในถุงลม venules เคลื่อนผ่านช่องว่างระหว่าง interlobar และก่อตัวเป็นลำตัวของหลอดเลือดดำในปอด ลำต้นหลักสองอันเกิดขึ้นจากปอดแต่ละข้าง (อันหนึ่งมาจากด้านบนและอีกอันมาจาก ส่วนล่าง) ซึ่งไหลเข้าสู่เอเทรียมด้านซ้ายไปตามพื้นผิวด้านหลัง หลอดเลือดแดงหลอดลมส่งเลือดไปยังเนื้อเยื่อปอดและเริ่มต้นโดยตรงจากเอออร์ตา ปอดด้านซ้ายประกอบด้วยสองแฉกคั่นด้วยรอยแยกเฉียง (ใหญ่) ความรู้โดยละเอียดเกี่ยวกับอาการเฉพาะที่ของปอดและความสัมพันธ์กับโครงสร้างทางกายวิภาคใกล้เคียงเป็นสิ่งจำเป็นสำหรับการใช้ thoracoscopy สำหรับการผ่าตัดปอด อาจมีได้ตั้งแต่ 1 ถึง 3 และพวกมันจะมาพร้อมกับหลอดลมไปที่ lobules ของปอด ใต้โคนของปอดคือเส้นเอ็นในปอด ซึ่งประกอบขึ้นจากเยื่อหุ้มปอดสองชั้น โดยแยกเป็นเส้นเอ็นที่แยกจากกันซึ่งยึดติดกันตั้งแต่ขอบล่างของเยื่อหุ้มหัวใจไปจนถึงส่วนล่างของพื้นผิวตรงกลางของเยื่อหุ้มปอด
กลยุทธ์การรักษาสำหรับการสร้างก้อนเนื้อในปอดก้อนเดียว
การวินิจฉัยแยกโรคของก้อนเนื้อในปอดก้อนเดียว ซึ่งค้นพบโดยบังเอิญระหว่างการถ่ายภาพรังสีของปอด โดยก้อนส่วนใหญ่มีลักษณะไม่เป็นพิษเป็นภัย ในที่สุดมีเพียง 5% เท่านั้นที่กลายเป็นเนื้อร้าย อย่างไรก็ตามหากข้อบ่งชี้ในการผ่าตัดมีขนาดใหญ่และ การเติบโตอย่างรวดเร็วประมาณ 40% ของโหนดที่ผ่าตัดออกจะเป็นมะเร็ง ด้วยเหตุนี้การตัดสินใจตัดชิ้นเนื้อหรือตัดก้อนเนื้อในปอดจึงมีความสำคัญ
ผู้ป่วยที่มีก้อนเนื้อในปอดใหม่ควรเข้ารับการซักประวัติและตรวจร่างกายอย่างละเอียด โดยให้ความสนใจเป็นพิเศษกับประวัติการสูบบุหรี่ การสัมผัสกับสารเคมี แร่ใยหิน หรืองานในอุตสาหกรรมเหมืองถ่านหิน นอกจากนี้ก็ควรสังเกตด้วย อาการต่อไปนี้: หายใจลำบาก เจ็บหน้าอก ไอ มีเสมหะเป็นเลือด หรือน้ำหนักลด ในระหว่างการตรวจร่างกาย ต้องแน่ใจว่าได้ประเมินว่ามีมะเร็งต่อมน้ำเหลืองบริเวณปากมดลูก เหนือกระดูกไหปลาร้า หรือรักแร้หรือไม่ และทำการตรวจคนไข้อย่างระมัดระวังในทุกช่องปอด
ควรทบทวนผลการศึกษาเกี่ยวกับการถ่ายภาพทั้งหมดที่เคยดำเนินการ โดยให้ความสนใจกับการศึกษาภาพเอ็กซ์เรย์ทรวงอกล่าสุดและก่อนหน้า ซึ่งสามารถให้ข้อมูลการวินิจฉัยและการพยากรณ์โรคที่จำเป็นได้ทันที ขนาด อัตราการเติบโต และ รูปร่างโหนดอาจบ่งบอกถึงลักษณะที่ร้ายกาจหรือเป็นพิษเป็นภัย ตัวอย่างเช่น ก้อนเนื้อในปอดก้อนเดียวที่มีขนาดน้อยกว่า 3 ซม. ที่ไม่มีการเปลี่ยนแปลงทางรังสีวิทยาในการติดตามผลเป็นเวลา 2 ปี อาจถือว่าไม่เป็นอันตรายและไม่จำเป็นต้องได้รับการประเมินการวินิจฉัยเพิ่มเติม นอกจากนี้ คุณลักษณะทางการถ่ายภาพรังสี เช่น รูปร่างที่เรียบ การกลายเป็นปูนแบบกระจาย หรือการกลายเป็นปูนในรูปแบบของเมล็ดป๊อปคอร์น บ่งชี้ถึงธรรมชาติที่ไม่เป็นอันตรายของเนื้องอก อย่างไรก็ตาม รอยโรคที่มีเส้นผ่านศูนย์กลางมากกว่า 3 ซม. มักเป็นอันตรายโดยไม่คำนึงถึงลักษณะอื่นหรืออัตราการเติบโต
หากผลการวิจัยทางคลินิกและรังสีวิทยาปรากฏไม่ชัดเจนหรือสงสัยว่าเป็นเนื้อร้าย จำเป็นต้องมีการประเมินการวินิจฉัยเพิ่มเติม ควรเริ่มต้นด้วยการสแกน CT ของหน้าอก ตับ และต่อมหมวกไต ด้วยการแพร่กระจายที่ห่างไกล, adenopathy ตรงกลางที่รุนแรง, การมีส่วนร่วมของหลอดลม, เนื้องอกในหลอดลมหรือต่อมน้ำเหลืองในด้านตรงข้าม, มะเร็งถือว่ารักษาไม่ได้และมักเป็นอันตรายถึงชีวิต
ในกรณีที่ไม่มีโรคที่ผ่าตัดไม่ได้จำเป็นต้องทำการตรวจชิ้นเนื้อของก้อนในปอดทั้งหมดหากสงสัยว่ามีลักษณะเป็นมะเร็ง การวินิจฉัยก่อนการผ่าตัดควรรวมถึงการส่องกล้องหลอดลมเพื่อระบุการขยายตัวของเนื้องอกในหลอดลม หรือการบีบตัวของหลอดลมภายนอกที่อาจส่งผลต่อการทำงานของปอด การสแกน CT ของหน้าอกและต่อมหมวกไตที่มีความคมชัดทางหลอดเลือดดำช่วยให้คุณระบุตำแหน่งและขนาดของก้อนเนื้อในปอดได้อย่างแม่นยำ วินิจฉัยต่อมน้ำเหลืองของประจันหรือรากของปอด สร้างการปรากฏตัวของโรคในฝั่งตรงข้ามหรือไม่รวมการแพร่กระจายที่ห่างไกล หากประวัติหรือการตรวจร่างกายพบว่ามีพยาธิสภาพของระบบประสาท ควรสั่งการสแกน CT ศีรษะ ควรทำการทดสอบกระดูกด้วยไอโซโทปรังสีเมื่อมีอาการ สัญญาณ หรือผลการตรวจทางห้องปฏิบัติการบ่งชี้ว่าอาจมีเนื้องอกในกระดูกเท่านั้น หลังจากเสร็จสิ้นการประเมิน ควรทำการทดสอบการทำงานของปอดเพื่อกำหนดปริมาณสำรองของปอดที่จำเป็นในการผ่าตัดลิ่มเลือด การผ่าตัด lobectomy และอาจเป็นการผ่าตัดปอดบวม ผู้ป่วยที่มีปริมาตรการหายใจแบบบังคับใน 1 วินาทีน้อยกว่า 60% ที่คาดการณ์ไว้ ไม่เหมาะสำหรับการผ่าตัดปอดบวม ผู้ป่วยที่มี FEV 1 และความสามารถในการกระจายคาร์บอนไดออกไซด์ของปอดน้อยกว่า 40% คาดการณ์ว่าจะมีอัตราการเจ็บป่วยและการเสียชีวิตหลังการผ่าตัดเพิ่มขึ้นหลังการผ่าตัดตัด lobectomy แม้ว่าผู้ป่วยที่ได้รับการคัดเลือกอาจยังคงมีสิทธิ์ได้รับการผ่าตัด อย่างไรก็ตาม การผ่าตัดลิ่มเลือดในช่องอกสามารถทำได้อย่างปลอดภัยในผู้ป่วยที่มี FEV 1 น้อยกว่า 25% ที่คาดการณ์ไว้
ผู้ป่วยทุกรายที่มีสิทธิ์ได้รับการตรวจชิ้นเนื้อปอดแบบเปิดอาจเป็นผู้สมัครเข้ารับการตรวจทรวงอกโดยใช้วิดีโอช่วย การผ่าตัดลิ่มปอดโดยใช้กล้องวิดีโอช่วยมีข้อดีมากกว่าการผ่าตัดทรวงอกแบบปกติหลายประการ ซึ่งรวมถึง: การแสดงภาพที่ดีขึ้น ความรุนแรงของความเจ็บปวดหลังการผ่าตัดลดลง และน้อยที่สุด ข้อบกพร่องด้านเครื่องสำอางรวมถึงการลดระยะเวลาการรักษาในโรงพยาบาลและการกลับไปทำงานก่อนกำหนด ข้อเสียที่สำคัญที่สุดของการตรวจทรวงอกเมื่อเปรียบเทียบกับการผ่าตัดทรวงอกเพื่อการผ่าตัดปอดคือการสูญเสียการสัมผัส ข้อเสนอแนะใช่
การผ่าตัดผ่านกล้องทรวงอกสามารถทำได้ในผู้ป่วยส่วนใหญ่ที่มีก้อนเนื้อที่ไม่แข็งตัวซึ่งมีเส้นผ่านศูนย์กลางน้อยกว่า 3 ซม. การผ่าตัดผ่านกล้องทรวงอกบริเวณส่วนที่สามด้านนอกของปอดทำได้ค่อนข้างง่ายโดยมีความเสี่ยงน้อยกว่าที่จะเกิดความเสียหายต่อหลอดเลือดตามส่วนหรือหลอดลม ในการระบุตำแหน่งของโหนด CT ช่วยได้อย่างมากซึ่งโดยทั่วไปกลายเป็นวิธีเดียวที่จำเป็นในการกำหนดตำแหน่งของการก่อตัว หากการตรวจทางพยาธิวิทยาของส่วนที่แช่แข็งยืนยันลักษณะเนื้อร้ายของรอยโรค ควรทำการผ่าตัด lobectomy โดยใช้การตรวจทรวงอกโดยใช้วิดีโอช่วยหรือการผ่าตัดทรวงอกแบบเปิด จำเป็นต้องตัด Lobectomy แม้แต่กับเนื้องอกขนาดเล็กในระยะ T1 ความเป็นไปได้นี้ต้องหารือรายละเอียดกับผู้ป่วยก่อน ในการทดลองแบบสุ่ม กลุ่มศึกษามะเร็งปอดได้เปรียบเทียบผลลัพธ์ของการผ่าตัดลิ่มเลือดกับการผ่าตัดเนื้องอกในช่องท้องสำหรับเนื้องอก T1N 0 และพบว่าอัตราการกลับเป็นซ้ำเฉพาะที่เพิ่มขึ้นในกลุ่มที่มีการผ่าตัดน้อยกว่า การผ่าตัดลิ่มเลือดอาจเป็นการประนีประนอมที่ยอมรับได้เฉพาะสำหรับผู้ป่วยที่ไม่สามารถรับการผ่าตัดที่กว้างขวางกว่านี้ได้ เนื่องจากมีปริมาณสำรองในปอดที่จำกัด
เทคนิคการผ่าตัดปอดทรวงอก
เมื่อผู้ป่วยอยู่ในตำแหน่งด้านข้างและใส่ท่อช่วยหายใจแบบ double-lumen อย่างถูกต้องแล้ว ควรแยกปอดที่ได้รับผลกระทบออกจากเครื่องช่วยหายใจในขณะที่ศัลยแพทย์ซักถามแขน คราวนี้พอให้ปอดพังหมด แทบไม่จำเป็นต้องมีการฉีดยาเข้าในระหว่างการส่องกล้องวิดีโอ หากการบีบอัดปอดไม่เพียงพอ สามารถใช้การหายใจเข้าเพื่อวางเครื่องมือได้ ในกรณีเช่นนี้ ความดันการหายใจไม่ออกควรจำกัดไว้ที่ 10 มิลลิเมตรปรอท และควรติดตามสัญญาณของการกลับมาของหลอดเลือดดำที่แย่ลงและการเต้นของหัวใจที่ลดลง ตำแหน่งของศัลยแพทย์และผู้ช่วย/ผู้ช่วยจะสอดคล้องกับตำแหน่งการผ่าตัดช่องอกแบบเปิด จอภาพวิดีโอตั้งอยู่บนเส้นตรงที่ลากระหว่างผู้ปฏิบัติงานกับเป้าหมาย การผ่าตัดรักษา- ในกรณีที่มีการก่อตัว ส่วนบนอุปกรณ์ตรวจวัดปอดมักจะติดตั้งอยู่ที่ทั้งสองด้านของส่วนหัวโต๊ะ และในกรณีของส่วนล่างของปอด - จะอยู่ทั้งสองด้านของปลายโต๊ะ Videothoracoscopy ช่วยให้มองเห็นกายวิภาคของทรวงอกผ่านขอบเขตการมองเห็นขนาดเล็กที่ขยายใหญ่ขึ้น ดังนั้นจึงเป็นสิ่งสำคัญมากที่จะต้องปรับทิศทางของสนามผ่าตัดตามที่เห็นบนจอแสดงผล มุมมองสองช่องที่แนะนำสำหรับการส่องกล้องวิดีโอได้มาจากการสอดกล้องโทรทรรศน์ผ่านพอร์ตด้านหลังหรือด้านล่าง เมื่อมองผ่านช่องด้านหลัง กายวิภาคของหน้าอกสามารถจัดวางในลักษณะที่คล้ายกับที่ศัลยแพทย์เห็นระหว่างการผ่าตัดช่องอกแบบเปิด ในการตรวจทรวงอกด้านซ้ายโดยใช้จอวิดีโอมาตรฐาน รอยโรคด้านหน้าจะดีกว่า รอยโรคด้านหลังอยู่ด้านหลัง รอยโรคด้านล่างอยู่ด้านซ้าย และรอยโรคที่เหนือกว่าอยู่ทางด้านขวา สำหรับ รีวิวดีกว่าการสร้างยอดของหน้าอก สามารถสอดกล้องวิดีโอทรวงอกผ่านช่องที่อยู่ด้านล่าง ตามแนวกึ่งกลางรักแร้ ด้วยการวางแนวนี้ โครงสร้างยอดจะอยู่ที่ด้านบนของหน้าจอ โครงสร้างด้านล่างจะอยู่ด้านหลัง โครงสร้างด้านหน้าจะอยู่ทางด้านซ้าย และโครงสร้างด้านหลังจะอยู่ทางด้านขวา
ศัลยแพทย์ส่วนใหญ่ใช้ 3 หรือ 4 trocars แม้ว่าการผ่าตัด lobectomy มักจะทำได้โดยใช้การเปิดแผลเพียง 2 ครั้งเท่านั้น การกรีดครั้งแรกสำหรับทรวงอกหลักขนาด 10 มม. จำเป็นอย่างยิ่งสำหรับการตรวจทรวงอก โดยจะติดตั้งในช่องว่างระหว่างซี่โครงที่ 7 และ 8 ตามแนวเส้นกึ่งกลางซอกใบ แผลที่สอง - สำหรับการเข้าถึงด้านหน้า (ยาว 4.5-6 ซม.) - จำเป็นสำหรับการผ่าและกำจัดยา ทำในช่องว่างระหว่างซี่โครงที่ห้าหรือหกซึ่งอยู่ด้านล่างของต่อมน้ำนมหรือขนาดใหญ่ กล้ามเนื้อหน้าอก- ตำแหน่งของแผลนี้ถูกเลือกสำหรับการผ่าบริเวณราก ในพื้นที่ระหว่างซี่โครงที่กว้างกว่า โดยปกติแล้ว ไม่ว่าจะมีการวางแผนการผ่าตัด lobectomy บนหรือล่างก็ตาม สามารถใช้แผลเพิ่มเติมได้ - ในบริเวณนั้น รักแร้หรือด้านหลัง - เพื่อปรับปรุงการมองเห็นหรือเพิกถอน
การตรวจทรวงอกเบื้องต้น หลังจากทำแผลที่สองแล้ว ศัลยแพทย์จะทำการสำรวจช่องอก ซึ่งรวมถึงการยืนยันตำแหน่งของเนื้องอก ยกเว้นหรือยืนยันว่ามีการแพร่กระจายของเยื่อหุ้มปอด และผ่าเอ็นเอ็นในปอด ต้องตรวจสอบพื้นผิวของปอดอย่างระมัดระวังเพื่อไม่ให้เกิดความเสียหายจาก trocars หรือเพื่อระบุส่วนนูนหรือรอยหดในเยื่อหุ้มปอดในอวัยวะภายในซึ่งสามารถระบุตำแหน่งของพยาธิสภาพของปอดได้อย่างแม่นยำ ต้องใช้เวลาเพิ่มเติมในการตรวจสอบเมดิแอสตินัมว่ามีต่อมน้ำเหลืองทางพยาธิวิทยาหรือไม่ พอร์ตเพิ่มเติมจะถูกแทรกผ่านช่องอกภายใต้การควบคุมด้วยภาพ การวางตำแหน่งช่องเพชรเบสบอลที่ประสบความสำเร็จนั้นอำนวยความสะดวกโดยการคลำผนังหน้าอกด้านนอกโดยสัมพันธ์กับมวลที่จะเอาออก ตำแหน่งรอยบากจะถูกเลือกเพื่อไม่ให้รบกวนซึ่งกันและกัน เพื่อให้มั่นใจว่าสามารถมองเห็นฮิลัมได้อย่างเหมาะสม ควรสังเกตว่าควรสอดที่เย็บกระดาษเข้าไปในรอยบากที่ให้มุมที่ดีที่สุดกับโครงสร้างประตูจะดีกว่า การเลือกเครื่องมือสำหรับการผ่าตัด lobectomy ทรวงอกเป็นสิ่งสำคัญมากสำหรับความสำเร็จของการผ่าตัด มีความจำเป็นต้องใช้กล้องทรวงอก 30 องศาเพื่อให้แน่ใจว่าการมองเห็นภาพแบบพาโนรามาระหว่างการผ่าจะเหมาะสมที่สุด และอุปกรณ์ที่ใช้รบกวนซึ่งกันและกันให้น้อยที่สุดเท่าที่จะเป็นไปได้ สามารถใช้เครื่องมือจำนวนหนึ่งในการผ่า รวมถึงเครื่องมือทั่วไปและอุปกรณ์ที่ออกแบบมาเป็นพิเศษสำหรับการส่องกล้องทรวงอกและการส่องกล้อง การใช้เครื่องมือโค้งที่ยาวจะมีประโยชน์อย่างยิ่งในระหว่างการดึงกลับและการผ่า เนื่องจากจะช่วยลดสัญญาณรบกวนและการรบกวนระหว่างเครื่องมือต่างๆ ให้เหลือน้อยที่สุด เครื่องเย็บเชิงกลแบบส่องกล้องบริเวณทรวงอก (เชิงเส้น) เช่น "EndoGIA" (US Surgical, Norwalk, CT) ใช้ในการตัดภาชนะ (ที่เย็บขนาด 2 หรือ 2.5 มม.) หลอดลม (ที่เย็บขนาด 3.5 หรือ 4.8 มม. ) และรอยแยก หลังจากเปิดใช้งานที่เย็บเล่มแล้ว ปากของอุปกรณ์จะเปิดออก และตรวจสอบแนวลวดเย็บเพื่อให้แน่ใจว่าวางลวดเย็บอย่างถูกต้อง และไม่มีเลือดออกหรืออากาศรั่วไหล บ่อยครั้งที่การผ่าตัดแผลหนึ่งแผลต้องใส่ที่เย็บกระดาษซ้ำหลายครั้ง หลังจากการเย็บแต่ละครั้ง ควรเปลี่ยนตำแหน่งของชิ้นงานที่ถอดออกเพื่อให้เนื้อเยื่อปอดเข้าไปในขากรรไกรของเครื่องเย็บกระดาษโดยไม่มีการรบกวน เมื่อตรวจพบก้อนเนื้อในปอดแล้ว จะใช้เครื่องเย็บส่องกล้องเพื่อตรวจดูก้อนนั้น ในกรณีส่วนใหญ่ บริเวณที่ได้รับผลกระทบสามารถจับได้ด้วยเครื่องมือ เช่น คีมเจาะ คีม Babcock หรือคีมหนีบปอด เพื่อสร้างขอบปอดที่ยื่นออกมาเพื่อใช้เย็บกระดาษ หากโหนดอยู่บนพื้นผิวเรียบซึ่งไม่สามารถใช้ขากรรไกรของเครื่องเย็บกระดาษส่องกล้องได้ ก็สามารถใช้เลเซอร์เพื่อสร้างขอบที่ยื่นออกมาของเนื้อเยื่อปอดได้ ยาถูกวางในภาชนะป้องกัน เพื่อลดความเป็นไปได้ของการปนเปื้อนในพื้นที่ของบริเวณที่แทรกโทรคาร์ซึ่งมีเซลล์ที่น่าจะมีอยู่ เนื้องอกมะเร็งต้องแยกยาโดยใช้ภาชนะส่องกล้องก่อนนำออกจากหน้าอก
การผ่าที่ hilum ของปอด (หลอดเลือดดำในปอด) หลังจากการตรวจแช่แข็งส่วนยืนยันการวินิจฉัย เนื้องอกร้ายอาจทำการตัด lobectomy ได้ ในขณะที่ศัลยแพทย์ตัด Lobectomy แบบเปิดส่วนใหญ่จะทำการผ่ารอยแยกออกก่อนเพื่อเข้าถึงแขนงของหลอดเลือดแดง การผ่าตัดตัด Lobectomy ในช่องอกจะดำเนินการทั้งหมดที่ฮีลัม และไม่ทำการผ่ารอยแยกจนกว่าโครงสร้างทั้งหมดที่อยู่ในฮีลัมจะถูกตัดออก การผ่า Hilar จะดำเนินการผ่านแผลเข้าถึงหลักเพื่อให้เห็นภาพและระดมโครงสร้างภายใน hilum ในการผ่าตัด lobectomy ทรวงอกทางกายวิภาคใด ๆ การผ่า hilus เริ่มต้นด้วยการระดมหลอดเลือดดำในปอด การผ่าจะอำนวยความสะดวกโดยการดึงปอดไปทางด้านหลังและด้านล่าง การเคลื่อนกล้องทรวงอกเข้าไปในแผลด้านหน้าอาจช่วยให้มองเห็นส่วนบนของส่วนบนได้ดีขึ้น หรือช่วยให้วางเครื่องเย็บเส้นตรงสำหรับการตัดติ่งเนื้อที่เหนือกว่าได้ หากสอดกล้องทรวงอกผ่านช่องรักแร้ ปอดถูกหดกลับด้านหลัง หลอดเลือดดำในปอดส่วนบนจะถูกระบุและเคลื่อนย้าย และหลอดเลือดดำในปอดส่วนบนด้านซ้ายจะถูกบายพาสโดยใช้แคลมป์โค้ง การผ่าออกจากหลอดเลือดดำในปอดส่วนบนจะเผยให้เห็นหลอดเลือดแดงในปอด ถัดไป มีการใช้ที่เย็บกระดาษและแบ่งหลอดเลือดดำในปอดส่วนบนออก เผยให้เห็นหลอดเลือดแดงในปอด การผ่าที่ hilum ของปอด (หลอดเลือดแดงในปอด) หลังจากนั้นกิ่งก้านปลายและส่วนหน้าของหลอดเลือดแดงปอดซ้ายจะถูกระดม เทคนิคนี้อำนวยความสะดวกโดยการผ่า ต่อมน้ำเหลืองซึ่งอยู่ในบริเวณผิวหน้าของหลอดลมกลีบบน กิ่งก้านเหล่านี้จะถูกข้ามโดยใช้ที่เย็บกระดาษ ตอนนี้คุณสามารถมองเห็นและข้ามหลอดเลือดแดงส่วนหลังด้วยที่เย็บกระดาษได้ หากไม่ได้รวมอยู่ในลำตัวส่วนปลาย ผ่าที่ hilum (bronchus) ในขั้นตอนนี้ คุณสามารถเห็นหลอดลมกลีบบนด้านซ้ายและเย็บด้วยที่เย็บกระดาษ หากหลอดลมตั้งอยู่ด้านหน้าหลอดเลือดแดงปลายยอดและหลอดเลือดแดงด้านหน้า หลอดลมจะเสร็จสมบูรณ์ก่อน ถัดไปจะใช้ที่เย็บกระดาษกับกิ่งก้านภาษา ในที่สุด การเคลื่อนย้ายกลีบไปตามรอยแยกจะเสร็จสิ้น และการเตรียมการจะถูกลบออก การติดตั้งในช่องเยื่อหุ้มปอด หลังจากถอดยาออกแล้วจะต้องตรวจสอบหน้าอกอีกครั้งโดยใช้กล้องวิดีโอ ช่องอกควรเติมสารละลายโซเดียมคลอไรด์ 0.9% บางส่วน และควรพองปอดเพื่อตรวจดูเส้นเย็บว่ามีรอยรั่วและมีเลือดออกหรือไม่ จากนั้นระบายน้ำออกจากเยื่อหุ้มปอดผ่านทางช่องต่ำสุด มุ่งตรงไปยังยอดภายใต้การควบคุมด้วยภาพ และเชื่อมต่อกับอุปกรณ์สุญญากาศที่มีคอลัมน์น้ำสุญญากาศขนาด 20 ซม. หลังจากเย็บบริเวณที่สอด trocar แล้ว
ผลการผ่าตัดปอดในช่องอก
โดยเฉลี่ย อัตราการแปลงเพื่อเปิดทรวงอกสำหรับการผ่าตัดปอดอย่างกว้างขวางจะแตกต่างกันไปตั้งแต่ 1.8 ถึง 23%
ในช่วงแรกๆ ของเทคนิคนี้ ผู้ป่วยทุกรายที่ได้รับการผ่าตัดลิ่มทรวงอกโดยใช้วิดีโอช่วยเพื่อการผ่าตัดอย่างกว้างขวาง เมื่อตรวจพบมะเร็งในการตรวจส่วนที่แช่แข็ง จำเป็นต้องเปลี่ยนไปเป็นการผ่าตัดแบบเปิด ทุกวันนี้ ในศูนย์ที่มีประสบการณ์กว้างขวางในการดำเนินการเหล่านี้ การเปลี่ยนแปลงจึงมีความจำเป็นน้อยลง
การผ่าตัดลิ่มทรวงอกมีความไวและความจำเพาะ 100% ในการวินิจฉัยโรคมะเร็ง และมีอุบัติการณ์ต่ำที่สุด ภาวะแทรกซ้อนหลังการผ่าตัด- ภาวะแทรกซ้อนที่พบบ่อยที่สุด ได้แก่ อากาศรั่วเป็นเวลานาน ภาวะ atelectasis ปอดบวม และภาวะหัวใจห้องบนสั่นพลิ้ว ภาวะแทรกซ้อนแต่ละอย่างเกิดขึ้นน้อยกว่า 2% ของผู้ป่วย ระยะเวลาในการรักษาในโรงพยาบาลหลังการผ่าตัดลิ่มทรวงอกโดยใช้วิดีโอช่วยจะแตกต่างกันไปตั้งแต่ 2 ถึง 5 วัน
เมื่อได้รับการวินิจฉัยโรคมะเร็งปอดจากการตรวจส่วนที่แช่แข็งแล้ว การผ่าตัดที่รุนแรง- ข้อบ่งชี้ในการผ่าตัด lobectomy ในช่องอกจะคล้ายคลึงกับการผ่าตัด lobectomy แบบเปิด แนะนำสำหรับผู้ป่วยที่เป็นมะเร็งปอดที่ได้รับการพิสูจน์แล้วหรือต้องสงสัย (ระยะทางคลินิก I) ที่อาจเข้ารับการผ่าตัดแบบ Radical Resection โดยการผ่าตัด Lobectomy ข้อห้ามโดยสิ้นเชิงในการผ่าตัด lobectomy แบบส่องกล้องคือความเป็นไปไม่ได้ที่จะผ่าตัดโดยการผ่าตัด lobectomy ของเนื้องอกในระยะ T3 อย่างสมบูรณ์ รวมถึงการไม่สามารถทำการช่วยหายใจแยกกันของปอดฝั่งตรงข้ามได้ ข้อห้ามสัมพัทธ์ ได้แก่ เนื้องอกที่มองเห็นได้ในระหว่างการส่องกล้องหลอดลมและการมีต่อมน้ำเหลืองที่ไม่เป็นอันตรายหรือเป็นมะเร็งที่บริเวณส่วนปอดของปอด ซึ่งอาจทำให้การผ่าหลอดเลือดมีความซับซ้อน
ความปลอดภัยและประสิทธิผลของการผ่าตัด lobectomy ในช่องอกในผู้ป่วย ระยะเริ่มต้นมะเร็งปอด มีการศึกษาที่เพียงพอ (ทั้งแบบเดี่ยวและแบบหลายศูนย์) ได้รับการตีพิมพ์เพื่อสรุปว่าการผ่าตัดตัดติ่งเนื้อทรวงอกเป็นทางเลือกการรักษาที่ยอมรับได้สำหรับผู้ป่วยที่มี I ขั้นตอนทางคลินิกมะเร็งปอด
แดเนียลส์และคณะ รายงานผลการผ่าตัด lobectomy ทรวงอกในผู้ป่วย 110 ราย อัตราการเสียชีวิตสามสิบวันคือ 3.6% ไม่มีการบันทึกการเสียชีวิตระหว่างการผ่าตัด อัตราการแปลงคือ 1.8% และไม่มีการแปลงใดที่เป็นเรื่องฉุกเฉิน ระยะเวลาเฉลี่ยของช่องเยื่อหุ้มปอดคือ 3 วัน ระยะเวลาเฉลี่ยการรักษาในโรงพยาบาลก็เป็นเวลา 3 วันเช่นกัน Cancer and Leukemia Group B รายงานผลการศึกษาแบบสหสถาบันในผู้ป่วย 97 รายที่เข้ารับการผ่าตัด Lobectomy ในช่องอก ในชุดนี้ อัตราการเสียชีวิตอยู่ภายใน 2% เวลาผ่าตัดคือ 130 นาที และระยะเวลาพักรักษาในโรงพยาบาลโดยเฉลี่ยคือ 3 วัน มีการเผยแพร่ซีรีส์อื่นๆ มากมาย และโดยสรุป ผลของการผ่าตัดเนื้องอกในช่องอกพบว่าเทียบเท่ากับผลที่ได้รับการตีพิมพ์ของการผ่าตัดทรวงอกและการผ่าตัดเนื้องอกในช่องท้อง ในแง่ของความปลอดภัยและประสิทธิภาพด้านเนื้องอกวิทยา โดยวัดจากอัตราการผ่าตัดที่สมบูรณ์ ระยะเวลาการผ่าตัด ขอบเขตของต่อมน้ำเหลือง การผ่า การตายระหว่างการผ่าตัด และการอยู่รอด ช่วงต้น- ข้อได้เปรียบที่ได้รับการยอมรับของการผ่าตัดทางกายวิภาคทรวงอก ได้แก่ อาการปวดหลังการผ่าตัดน้อยลง ระยะเวลาการผ่าตัดสั้นลง และการทำงานของปอดคงอยู่
บทความใหม่
- เท้าแบนเจ็บอะไร?
- ชีวประวัติของ Archie (Arthur Aleksandrovich Tsvetkov) ผู้นำเสนอและนักร้องของ Georgian Archie
- รวมภาษีเงินได้จนถึงวันที่ 15 กรกฎาคมแล้ว
- รวมภาษีเงินได้จนถึงวันที่ 15 กรกฎาคมแล้ว
- หันมาใช้บุหรี่ไฟฟ้า
- ใครปกครองตามสตาลินในสหภาพโซเวียต: ประวัติศาสตร์
- จนถึงวันที่จะมีการแปรรูปที่อยู่อาศัยฟรี
- เหตุใดโพรมีธีอุสจึงถูกลงโทษ?
- Kuznetsov Vasily: ชีวประวัติและอาชีพทหาร
- ภาษีที่ดินสำหรับองค์กร
บทความยอดนิยม
- เงินฝากในบริษัทจัดการ: หลุมพราง
- กองทุนบำเหน็จบำนาญ: ตัวอย่างการสมัครเพื่อชี้แจงการชำระเงิน
- ทุนจดทะเบียนและทุนเรือนหุ้น: คำจำกัดความคุณสมบัติและข้อมูลเฉพาะของการคำนวณ
- ตำแหน่งผู้จัดการฝ่ายประชาสัมพันธ์ ตำแหน่ง ผู้จัดการฝ่ายประชาสัมพันธ์
- บัญชีเจ้าหนี้ในงบดุล
- เช่นเดียวกับภรรยาของคนแปลกหน้า เขากอดต้นเบิร์ชกับกระต่าย
- “คุณคือต้นเมเปิลที่ร่วงหล่นของฉัน เมเปิ้ลน้ำแข็ง...”
- บทสำหรับเดือนสิงหาคม Byron Stanzas
- เค้กอีสเตอร์กับลูกเกดในเครื่องทำขนมปัง
- ค็อกเทลของคนเลี้ยงแกะเม็กซิกัน – เตกีล่าบูม
เกี่ยวกับแพทย์ โรงพยาบาล คลินิก โรงพยาบาลคลอดบุตร
