Idiopathic thrombocytopenic purpura (ITP) - คำอธิบายสาเหตุการรักษา Thrombocytopenia Idiopathic thrombocytopenic purpura รหัส ICD
โรคนี้เริ่มต้นอย่างค่อยเป็นค่อยไปหรือเฉียบพลันโดยมีอาการเลือดออก ประเภทของเลือดออกในจ้ำ thrombocytopenic คือจุด petechial (ช้ำ) จากอาการทางคลินิกพบว่ามี thrombocytopenic purpura สองสายพันธุ์ที่แตกต่างกัน: "แห้ง" - ผู้ป่วยจะมีอาการเลือดออกทางผิวหนังเท่านั้น “เปียก” - เลือดออกรวมกับเลือดออก อาการทางพยาธิวิทยาของจ้ำ thrombocytopenic คือการตกเลือดในผิวหนังเยื่อเมือกและมีเลือดออก การไม่มีสัญญาณเหล่านี้ทำให้เกิดข้อสงสัยเกี่ยวกับความถูกต้องของการวินิจฉัย
กลุ่มอาการเลือดออกทางผิวหนังเกิดขึ้นในผู้ป่วย 100% จำนวนเอคไคโมเซสแตกต่างกันไปตั้งแต่เดี่ยวไปจนถึงหลายตัว ลักษณะสำคัญของกลุ่มอาการเลือดออกทางผิวหนังในจ้ำ thrombocytopenic มีดังนี้
- ความไม่สอดคล้องกันระหว่างความรุนแรงของการตกเลือดและระดับของการสัมผัสบาดแผล; การปรากฏตัวโดยธรรมชาติเป็นไปได้ (ส่วนใหญ่ในเวลากลางคืน)
- ความหลากหลายของผื่นเลือดออก (ตั้งแต่ petechiae ไปจนถึงเลือดออกมาก)
- การตกเลือดที่ผิวหนังโพลีโครม (สีจากสีม่วงเป็นสีน้ำเงินแกมเขียวและเหลืองขึ้นอยู่กับระยะเวลาที่ปรากฏ) ซึ่งสัมพันธ์กับการเปลี่ยนฮีโมโกลบินอย่างค่อยเป็นค่อยไปผ่านขั้นตอนกลางของการสลายตัวเป็นบิลิรูบิน
-ไม่สมมาตร (ไม่มีการแปลที่ชื่นชอบ) ขององค์ประกอบเลือดออก
- ไม่เจ็บปวด
อาการตกเลือดมักเกิดขึ้นในเยื่อเมือก โดยส่วนใหญ่มักเกิดที่ต่อมทอนซิล เพดานอ่อนและแข็ง อาจเกิดการตกเลือดใน แก้วหูตาขาว, แก้วน้ำ, อวัยวะ
การตกเลือดในลูกตาอาจบ่งบอกถึงภัยคุกคามจากภาวะแทรกซ้อนที่รุนแรงและอันตรายที่สุดของจ้ำ thrombocytopenic - การตกเลือดในสมอง ตามกฎแล้วเหตุการณ์จะเกิดขึ้นอย่างกะทันหันและดำเนินไปอย่างรวดเร็ว ในทางคลินิก อาการตกเลือดในสมองแสดงออกได้จากอาการปวดศีรษะ เวียนศีรษะ ชัก อาเจียน และอาการทางระบบประสาทโฟกัส ผลลัพธ์ของการตกเลือดในสมองขึ้นอยู่กับปริมาตรและตำแหน่ง กระบวนการทางพยาธิวิทยาการวินิจฉัยอย่างทันท่วงทีและการรักษาที่เหมาะสม
Thrombocytopenic purpura มีลักษณะเลือดออกจากเยื่อเมือก มักมีอยู่มากมายในธรรมชาติ ทำให้เกิดภาวะโลหิตจางหลังเลือดออกอย่างรุนแรง ซึ่งคุกคามชีวิตของผู้ป่วย ในเด็ก เลือดออกมักเกิดจากเยื่อบุจมูก เลือดออกจากเหงือกมักจะไม่ค่อยมีมากนัก แต่ก็อาจกลายเป็นอันตรายได้ในระหว่างการถอนฟัน โดยเฉพาะอย่างยิ่งในผู้ป่วยที่เป็นโรคที่ไม่ได้รับการวินิจฉัย เลือดออกหลังจากการถอนฟันในจ้ำ thrombocytopenic จะเกิดขึ้นทันทีหลังการรักษาและจะไม่กลับมาอีกหลังจากหยุด ซึ่งแตกต่างจากการตกเลือดล่าช้าในโรคฮีโมฟีเลียในช่วงปลาย สำหรับสาวๆ วัยแรกรุ่นวัยหมดประจำเดือนและภาวะเลือดออกในเลือดรุนแรงเป็นไปได้ เลือดออกในทางเดินอาหารและไตเกิดขึ้นไม่บ่อยนัก
ไม่มีการเปลี่ยนแปลงลักษณะเฉพาะในอวัยวะภายในที่มีจ้ำ thrombocytopenic อุณหภูมิของร่างกายมักจะเป็นปกติ บางครั้งตรวจพบอิศวรในระหว่างการตรวจคนไข้หัวใจ - เสียงพึมพำซิสโตลิกที่ปลายและที่จุดของบ็อตคินทำให้เสียงแรกอ่อนลงซึ่งเกิดจากโรคโลหิตจาง ม้ามที่ขยายใหญ่ขึ้นนั้นไม่มีลักษณะเฉพาะและไม่รวมการวินิจฉัยจ้ำลิ่มเลือดอุดตัน
ตามหลักสูตรรูปแบบของโรคเฉียบพลัน (ยาวนานถึง 6 เดือน) และเรื้อรัง (ยาวนานกว่า 6 เดือน) มีความโดดเด่น ในระหว่างการตรวจเบื้องต้นไม่สามารถระบุลักษณะของโรคได้ ขึ้นอยู่กับระดับของอาการของโรคริดสีดวงทวารและพารามิเตอร์ของเลือดในระหว่างโรคมีสามช่วงเวลาที่แตกต่างกัน: วิกฤตเลือดออก, การบรรเทาอาการทางคลินิกและการบรรเทาอาการทางคลินิกและทางโลหิตวิทยา
วิกฤตเลือดออกมีลักษณะเป็นอาการเลือดออกรุนแรงและการเปลี่ยนแปลงพารามิเตอร์ทางห้องปฏิบัติการอย่างมีนัยสำคัญ
ในระหว่างการบรรเทาอาการทางคลินิก อาการตกเลือดจะหายไป เวลาเลือดออกลดลง การเปลี่ยนแปลงรองในระบบการแข็งตัวของเลือดจะลดลง แต่ภาวะเกล็ดเลือดต่ำยังคงมีอยู่ แม้ว่าจะเด่นชัดน้อยกว่าในช่วงวิกฤตเลือดออกก็ตาม
การให้อภัยทางคลินิกและทางโลหิตวิทยาไม่เพียงหมายถึงการไม่มีเลือดออกเท่านั้น แต่ยังรวมถึงการทำให้พารามิเตอร์ในห้องปฏิบัติการเป็นปกติด้วย
ในรัสเซีย การจำแนกประเภทโรคระหว่างประเทศ ฉบับปรับปรุงครั้งที่ 10 (ICD-10) ถูกนำมาใช้เป็นเอกสารกำกับดูแลฉบับเดียวเพื่อคำนึงถึงการเจ็บป่วย เหตุผลในการมาเยี่ยมเยียนของประชากร สถาบันการแพทย์ทุกแผนกสาเหตุการเสียชีวิต
ICD-10 ถูกนำมาใช้ในการดูแลสุขภาพทั่วสหพันธรัฐรัสเซียในปี 2542 ตามคำสั่งของกระทรวงสาธารณสุขของรัสเซีย ลงวันที่ 27 พฤษภาคม 2540 หมายเลข 170
WHO วางแผนการเปิดตัวฉบับแก้ไขใหม่ (ICD-11) ในปี 2560-2561
ด้วยการเปลี่ยนแปลงและเพิ่มเติมจาก WHO
การประมวลผลและการแปลการเปลี่ยนแปลง © mkb-10.com
Thrombocytopenic Purpura Icd 10
โรคแพ้ภูมิตนเองที่เกิดจากผลของแอนติบอดีต้านเกล็ดเลือดและ/หรือการไหลเวียนของสารเชิงซ้อนภูมิคุ้มกันบนโครงสร้างไกลโคโปรตีนของเมมเบรนของเกล็ดเลือด ซึ่งมีลักษณะเฉพาะคือภาวะเกล็ดเลือดต่ำและแสดงออกโดยกลุ่มอาการเลือดออก
คำพ้องความหมาย
D69.3 จ้ำลิ่มเลือดอุดตันไม่ทราบสาเหตุ
ระบาดวิทยา
ในกรณีส่วนใหญ่ การตั้งครรภ์ไม่ทำให้อาการของผู้ป่วยที่มีจ้ำเลือดอุดตันที่ไม่ทราบสาเหตุแย่ลง การกำเริบของโรคเกิดขึ้นใน 30% ของผู้หญิง
การจำแนกประเภท
ตามกระแสพวกเขาแยกแยะ:
รูปแบบเฉียบพลัน (น้อยกว่า 6 เดือน)
รูปแบบเรื้อรัง (ที่มีอาการกำเริบน้อย, มีอาการกำเริบบ่อยครั้ง, โดยมีอาการกำเริบอย่างต่อเนื่อง)
ในหญิงตั้งครรภ์รูปแบบเรื้อรังของจ้ำ thrombocytopenic ที่ไม่ทราบสาเหตุจะมีชัย (80–90%) รูปแบบเฉียบพลันพบได้ในผู้หญิง 8%
ตามระยะเวลาที่เจ็บป่วย ได้แก่
การชดเชยทางคลินิก (ไม่มีอาการของโรคเลือดออกที่มีภาวะเกล็ดเลือดต่ำถาวร);
สาเหตุ (สาเหตุ) ของ PURPURA
ไม่ทราบสาเหตุของโรค พวกเขาถือว่าผลกระทบรวมกันจากปัจจัยด้านสิ่งแวดล้อม (ความเครียด ความไวแสง การฉายรังสี โภชนาการที่ไม่ดี ฯลฯ) พันธุกรรมและ เหตุผลด้านฮอร์โมน- บางทีสิ่งกระตุ้นคือการเปิดใช้งานไวรัส
การเกิดโรค
Idiopathic thrombocytopenic purpura มีลักษณะเฉพาะคือการทำลายเกล็ดเลือดที่เพิ่มขึ้นเนื่องจากการสร้างแอนติบอดีต่อแอนติเจนของเยื่อหุ้มเซลล์ เกล็ดเลือดดังกล่าวจะถูกกำจัดออกจากเลือดโดยแมคโครฟาจของม้าม
การเกิดโรคขึ้นอยู่กับจำนวนเกล็ดเลือดไม่เพียงพอและการลดลงของส่วนประกอบของเกล็ดเลือดในระบบการแข็งตัวของเลือด เกล็ดเลือดมีส่วนร่วมในทุกระยะของการแข็งตัวของเลือด ใน ปีที่ผ่านมาสามารถระบุปัจจัยเกล็ดเลือดส่วนบุคคลที่มีการทำงานแตกต่างกันอย่างชัดเจนได้ การแข็งตัวของพลาสมาและปัจจัยการละลายลิ่มเลือดสามารถดูดซับบนเกล็ดเลือดได้ แต่นอกเหนือจากนั้นยังหลั่งผลิตภัณฑ์จากภายนอกที่มีส่วนร่วมอย่างแข็งขันในกระบวนการห้ามเลือด
มีการศึกษาค่อนข้างดี 11 ปัจจัยภายนอกเกล็ดเลือด เกล็ดเลือดมีความสามารถในการรักษาโครงสร้างและหน้าที่ปกติของผนังของไมโครเวสเซล เนื่องจากคุณสมบัติในการเกาะตัวของกาว เกล็ดเลือดจึงก่อตัวเป็นปลั๊กเกล็ดเลือดหลักในกรณีที่หลอดเลือดถูกทำลาย รักษาอาการกระตุกของหลอดเลือดที่เสียหาย มีส่วนร่วมในการแข็งตัวของเลือด และทำหน้าที่เป็น สารยับยั้งการละลายลิ่มเลือด
ในการขาดเกล็ดเลือด เลือดออกมีลักษณะเป็นจุลภาคและเกิดขึ้นเนื่องจากความเปราะบางของหลอดเลือดขนาดเล็กที่เพิ่มขึ้น รวมถึงเป็นผลมาจากการปล่อยเซลล์เม็ดเลือดแดงจากเตียงหลอดเลือดผ่านเส้นเลือดฝอย เลือดออกจะปรากฏขึ้นเมื่อจำนวนเกล็ดเลือดลดลงเหลือ 5×104/ไมโครลิตร
การเกิดโรคแทรกซ้อนของการตั้งครรภ์
การทำลายเกล็ดเลือดที่เพิ่มขึ้นเกิดขึ้นภายใต้อิทธิพลของแอนติบอดีต้านเกล็ดเลือด (I- -) พวกเขาข้ามรกและสามารถโต้ตอบกับเกล็ดเลือดของทารกในครรภ์ซึ่งนำไปสู่การกำจัดเกล็ดเลือดหลังออกจากกระแสเลือดและภาวะเกล็ดเลือดต่ำ เกล็ดเลือดที่จับกับ AT จะถูกจับและทำลายโดยแมคโครฟาจในม้ามและใน ในระดับที่น้อยกว่าตับ.
การตั้งครรภ์อาจทำให้เกิดอาการกำเริบของโรคได้ การกำเริบของโรคอาจเกี่ยวข้องกับการผลิตแอนติบอดีต้านเกล็ดเลือดโดยม้ามของทารกในครรภ์ ในกรณีส่วนใหญ่ในระหว่างตั้งครรภ์ เลือดออกที่เป็นอันตรายไม่เกิดขึ้น
ภาพทางคลินิก (อาการ) ของ IDEOPATHIC THROMBOCYTOPENIC PURPURA
อาการหลักของโรคคือการปรากฏตัวของกลุ่มอาการเลือดออกชนิดจุลภาคอย่างกะทันหันกับพื้นหลัง สุขภาพสมบูรณ์- ด้วยอาการตกเลือด หมายเหตุ:
ตกเลือดที่ผิวหนัง (petechiae, purpura, ecchymosis);
การตกเลือดในเยื่อเมือก;
เลือดออกจากเยื่อเมือก (จมูก, จากเหงือก, จากเบ้าฟันที่แยกออกมา, มดลูก, น้อยกว่า - melena,
การกำเริบของโรคเกิดขึ้นใน 27% ของหญิงตั้งครรภ์ ความถี่ของการกำเริบขึ้นอยู่กับระยะของโรคในขณะที่ตั้งครรภ์และความรุนแรงของโรค
ภาวะแทรกซ้อนของการตั้งครรภ์
การกำเริบของจ้ำ thrombocytopenic ที่ไม่ทราบสาเหตุและการแย่ลงเกิดขึ้นบ่อยขึ้นในช่วงครึ่งแรกของการตั้งครรภ์และหลังสิ้นสุด (หลังคลอดบุตรและการทำแท้งโดยปกติ 1-2 เดือนหลังจากสิ้นสุด)
ทารกแรกเกิดแสดงสัญญาณของภาวะขาดออกซิเจนและ FGR ของทารกในครรภ์ การติดเชื้อ การคลอดก่อนกำหนด และกลุ่มอาการผิดปกติของการปรับตัวในระยะเริ่มแรก อย่างไรก็ตาม การตั้งครรภ์โดยส่วนใหญ่แล้วจะจบลงที่การคลอดบุตรที่มีสุขภาพแข็งแรง
ภาวะแทรกซ้อนที่สังเกตได้บ่อยที่สุดของการตั้งครรภ์ในจ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ:
ภัยคุกคามของการยุติการตั้งครรภ์ก่อนกำหนด (39%);
การแท้งบุตรที่เกิดขึ้นเอง (14%);
ภัยคุกคามของการคลอดก่อนกำหนด (37%);
PONRP และมีเลือดออกในช่วงหลังคลอดและหลังคลอดช่วงต้น (4.5%);
การวินิจฉัย
ความทรงจำ
การร้องเรียนเกี่ยวกับเลือดกำเดาไหลเป็นระยะรวมถึงเลือดออกจากเหงือก มีประจำเดือนหนักลักษณะของผื่น petechial และรอยฟกช้ำเล็ก ๆ บนผิวหนังและเยื่อเมือก
Thrombocytopenia อาจเป็นกรรมพันธุ์
การตรวจสอบทางกายภาพ
Extravasates ตั้งอยู่บนผิวหนังของแขนขา โดยเฉพาะขา บนหน้าท้อง หน้าอก และส่วนอื่นๆ ของร่างกาย ตับและม้ามไม่ขยายใหญ่ขึ้น
การวิจัยทางห้องปฏิบัติการ
ใน การวิเคราะห์ทางคลินิกตรวจพบภาวะเกล็ดเลือดต่ำในเลือด องศาที่แตกต่างกันแรงโน้มถ่วง. ระดับของเกล็ดเลือดในช่วงที่กำเริบอยู่ระหว่าง 1–3 × 104/ไมโครลิตร แต่ใน 40% ของกรณีตรวจพบเกล็ดเลือดเดี่ยว
เมื่อศึกษาภาวะห้ามเลือดจะมีการเปิดเผยภาวะการแข็งตัวของเลือดแบบโครงสร้างและแบบโครโนเมตริก
การวิจัยเชิงเครื่องมือ
ใน punctate ของไขกระดูกจะสังเกตเห็นการเพิ่มขึ้นของจำนวน megakaryocytes
การวินิจฉัยแยกโรค
การวินิจฉัยแยกโรคจะดำเนินการในโรงพยาบาลโดยมีรูปแบบของภาวะเกล็ดเลือดต่ำซึ่งเกิดจากผลของยา (ยาขับปัสสาวะ, ยาปฏิชีวนะ), การติดเชื้อ (แบคทีเรีย), โรคภูมิแพ้รวมถึงโรคเลือดอื่น ๆ (มะเร็งเม็ดเลือดขาวเฉียบพลัน, โรคโลหิตจาง megaloblastic)
ข้อบ่งชี้ในการปรึกษากับผู้เชี่ยวชาญอื่น ๆ
ข้อบ่งชี้คือมีเลือดออกและโรคโลหิตจางเพิ่มขึ้น หญิงตั้งครรภ์ทุกคนที่มีการเปลี่ยนแปลงค่าพารามิเตอร์ของเลือดควรปรึกษานักบำบัดและนักโลหิตวิทยา
ตัวอย่างการกำหนดการวินิจฉัย
การตั้งครรภ์ 12 สัปดาห์ ภัยคุกคามของการแท้งบุตร จ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ
การรักษา IDEOPATHIC THROMBOCYTOPENIC PURPURA
เป้าหมายการรักษา
ป้องกันเลือดออกรุนแรงที่คุกคามชีวิตของผู้ป่วยตลอดระยะเวลาที่เกิดภาวะเกล็ดเลือดต่ำ
การบำบัดโดยไม่ใช้ยา
พลาสม่าฟีเรซิสถูกกำหนดให้เป็นวิธีการรักษาเบื้องต้น (ระบุไว้สำหรับหญิงตั้งครรภ์ที่มีกิจกรรมทางภูมิคุ้มกันที่เด่นชัดของกระบวนการ โดยมีแอนติบอดีต้านเกล็ดเลือดระดับสูงและคอมเพล็กซ์ภูมิคุ้มกันหมุนเวียน) หรือเป็น วิธีการทางเลือก(แนะนำสำหรับการบำบัดแบบอนุรักษ์นิยมที่ไม่ได้ผล ผลข้างเคียงที่รุนแรง และข้อห้าม)
การบำบัดด้วยยา
การกําหนดกลูโคคอร์ติคอยด์ซึ่งมีผลที่ซับซ้อนในทุกขั้นตอนของการเกิดโรค (ป้องกันการก่อตัวของ AT, รบกวนการจับกับเกล็ดเลือด, มีฤทธิ์กดภูมิคุ้มกันและมีผลเชิงบวกต่อการผลิตเกล็ดเลือดโดยเซลล์ไขกระดูก) การรักษามุ่งเป้าไปที่การลดอาการเลือดออกในระยะเริ่มแรก จากนั้นจึงเพิ่มระดับเกล็ดเลือด
การบริหารอิมมูโนโกลบูลิน (แบบหยดทางหลอดเลือดดำ) ที่กำหนดไว้ในขนาด 0.4–0.6 กรัม/กก. ของน้ำหนักตัวในหลักสูตร (ขึ้นอยู่กับความรุนแรงของอาการ) รวมถึงแอนจิโอโพรเทคเตอร์ตลอดการตั้งครรภ์
การรักษาด้วยการผ่าตัด
ในกรณีที่รุนแรงโดยเฉพาะอย่างยิ่งและเมื่อการบำบัดแบบอนุรักษ์นิยมที่ซับซ้อนไม่ได้ผลก็จะมีการระบุไว้ การผ่าตัดเอาออกม้ามเป็นแหล่งผลิตแอนติบอดีต้านเกล็ดเลือดและอวัยวะในการทำลายเกล็ดเลือด
การป้องกันและทำนายอาการแทรกซ้อนของการตั้งครรภ์
มาตรการป้องกันเป็นสิ่งจำเป็นสำหรับการบาดเจ็บและโรคติดเชื้อ รวมถึงการหลีกเลี่ยงยาที่ลดการทำงานของเกล็ดเลือด
สตรีมีครรภ์ควรหยุดใช้ยากรดอะซิติลซาลิไซลิกและยาต้านเกล็ดเลือด ยาต้านการแข็งตัวของเลือด และยาไนโตรฟูรานอื่นๆ
คุณสมบัติของการรักษาภาวะแทรกซ้อนขณะตั้งครรภ์
การรักษาภาวะแทรกซ้อนขณะตั้งครรภ์ตามภาคการศึกษา
หากมีภัยคุกคามต่อการแท้งบุตรในไตรมาสที่ 2 และ 3 การรักษาจะเป็นแบบดั้งเดิม (ดูหัวข้อ "การทำแท้งที่เกิดขึ้นเอง") หากภาวะครรภ์เป็นพิษเกิดขึ้นในไตรมาสที่ 3 ไม่ควรสั่งยาขับปัสสาวะ เนื่องจากจะทำให้การทำงานของเกล็ดเลือดลดลง
การรักษาภาวะแทรกซ้อนระหว่างการคลอดบุตรและระยะหลังคลอด
การคลอดบุตรอาจมีความซับซ้อนเนื่องจากกำลังแรงงานที่อ่อนแอและภาวะขาดออกซิเจนในครรภ์ มีความจำเป็นต้องใช้ยากระตุ้นการคลอดบุตรอย่างทันท่วงที เนื่องจากในช่วงต่อมาและช่วงต้น ช่วงหลังคลอดที่สุด ภาวะแทรกซ้อนที่เป็นอันตรายมีเลือดออกเกิดขึ้นจำเป็นต้องป้องกันโดยกำหนดให้มดลูกหดตัว
การประเมินประสิทธิผลของการรักษา
ในผู้ป่วยนอกสามารถดำเนินการได้เฉพาะมาตรการป้องกันและการบำรุงรักษาด้วยกลูโคคอร์ติคอยด์เท่านั้น ส่วนที่เหลือของการรักษาจะดำเนินการในโรงพยาบาลเฉพาะทาง
การเลือกวันที่และวิธีการจัดส่ง
การคลอดบุตรเกิดขึ้นตรงเวลาและดำเนินการภายใต้หน้ากากของกลูโคคอร์ติคอยด์และส่วนใหญ่ผ่านทางธรรมชาติ ช่องคลอด. การผ่าตัดคลอดดำเนินการตาม ข้อบ่งชี้ทางสูติกรรมหรือในกรณีที่อาการกำเริบรุนแรงของโรคพื้นฐานโดยมีเลือดออกที่รักษายากหรือการคุกคามของการตกเลือดในระบบประสาทส่วนกลางเมื่อจำเป็นต้องตัดม้ามพร้อมกันด้วยเหตุผลด้านสุขภาพ
ข้อมูลสำหรับผู้ป่วย
การฉีดวัคซีนไวรัสที่มีชีวิตมีข้อห้ามในผู้ป่วยที่มีจ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ ไม่แนะนำให้ใช้การเปลี่ยนแปลงสภาพภูมิอากาศและไข้แดดที่เพิ่มขึ้น (แสงแดด การอาบแดด)
ความคิดเห็น
- คุณอยู่ที่นี่:
- บ้าน
- สูติศาสตร์
- พยาธิวิทยาของการตั้งครรภ์
- จ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุและการตั้งครรภ์
สูติศาสตร์-นรีเวชวิทยา
อัปเดตบทความเกี่ยวกับสูติศาสตร์
© 2018 ความลับทั้งหมดของการแพทย์บน MedSecret.net
รหัส THROMBOCYTOPENIC PURPURA ICD-10 ที่ไม่ทราบสาเหตุ;
DIAMOND-BLACKFAN ANEMIA ICD-10 รหัส
D61. โรคโลหิตจางจากไขกระดูกฝ่อแบบอื่น ประเภทของเอเอ:
แต่กำเนิด (โรคโลหิตจาง Fanconi (FA), โรคโลหิตจาง Diamond-Blackfan (DBA), dyskeratosis congenita, โรคโลหิตจาง Shwachman-Diamond-Oski, amegakaryocyte thrombocytopenia];
ได้มา (ไม่ทราบสาเหตุ เกิดจากไวรัส ยา หรือสารเคมี)
AA มีความถี่ 1-2 รายต่อประชากร 1,000,000 คนต่อปี และถือเป็นโรคเลือดที่พบได้ยาก Acquired AA พัฒนาด้วยความถี่ 0.2-0.6 รายต่อปี อัตราอุบัติการณ์เฉลี่ยต่อปีของ AA ในเด็กในช่วงปี 1979 ถึง 1992 ในสาธารณรัฐเบลารุสอยู่ที่ 0.43 ± 0.04 เด็ก ไม่มีความแตกต่างในอุบัติการณ์ของ AA ในเด็กก่อนและหลังภัยพิบัติเชอร์โนบิล
DBA มีการอธิบายไว้หลายชื่อ aplasia ของเซลล์เม็ดเลือดแดงบางส่วน, โรคโลหิตจาง hypoplastic แต่กำเนิด, โรคโลหิตจางของเม็ดเลือดแดงที่แท้จริง, โรคเซลล์เม็ดเลือดแดงปฐมภูมิ, การสร้างเม็ดเลือดแดงไม่สมบูรณ์ โรคนี้หายาก L.K. ไดมอนด์ และคณะ ในยุค 60 ศตวรรษที่ XX อธิบายผู้ป่วยโรคนี้เพียง 30 ราย จนถึงขณะนี้มีการอธิบายผู้ป่วยมากกว่า 400 ราย
เชื่อกันมานานแล้วว่าอุบัติการณ์ของ DBA คือ 1 รายต่อทารกแรกเกิดที่มีชีวิต ในปี 1992 L. Wranne รายงานอุบัติการณ์ที่สูงขึ้นของ 10 กรณีในทารกแรกเกิด อัตราอุบัติการณ์ของ DBA ตามทะเบียนภาษาฝรั่งเศสและอังกฤษคือ 5-7 รายต่อทารกแรกเกิดที่มีชีวิต อัตราส่วนเพศเกือบจะเท่ากัน กรณี DBA มากกว่า 75% เกิดขึ้นเป็นระยะๆ 25% เป็นคนในครอบครัว และในบางครอบครัวมีผู้ป่วยหลายรายขึ้นทะเบียน ทะเบียนผู้ป่วยที่มี DBA ในสหรัฐอเมริกาและแคนาดาประกอบด้วยผู้ป่วย 264 รายที่มีอายุตั้งแต่ 10 เดือนถึง 44 ปี
D61.0. โรคโลหิตจาง aplastic ตามรัฐธรรมนูญ
FA เป็นโรคถอยออโตโซมที่พบไม่บ่อย โดยมีความผิดปกติทางกายภาพแต่กำเนิดหลายอย่าง ไขกระดูกล้มเหลวแบบลุกลาม และความโน้มเอียงที่จะเกิดมะเร็ง อุบัติการณ์ของ AF คือ 1 รายต่อประชากร 000,000 คน โรคนี้พบได้บ่อยในทุกเชื้อชาติและทุกกลุ่มชาติพันธุ์ อายุขั้นต่ำของการสำแดง อาการทางคลินิก- ระยะเวลาทารกแรกเกิด™ สูงสุด - 48 ปี ทะเบียนผู้ป่วย AF ของสถาบันวิจัยโลหิตวิทยาในเด็กกระทรวงสาธารณสุขแห่งสหพันธรัฐรัสเซียบันทึกข้อมูลผู้ป่วย 69 ราย วัยกลางคนอาการของโรค - 7 ปี (2.5-12.5 ปี) พบกรณีครอบครัว 5 กรณี
โรคเลือดออก จ้ำและภาวะเลือดออกอื่น ๆ
D69.3. จ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ
ตามที่นักโลหิตวิทยาหลายคนระบุว่า Idiopathic thrombocytopenic purpura (ITP) เป็นเรื่องปกติ โรคเลือดออก- อย่างไรก็ตาม การศึกษาเดียวในประเทศของเราแสดงให้เห็นว่าอัตราการเกิดของ ITP อยู่ที่ ภูมิภาคเชเลียบินสค์การสึกหรอ 3.82±1.38 กรณีต่อปี และไม่มีแนวโน้มการเติบโต
หนังสืออ้างอิงทางการแพทย์
ข้อมูล
ไดเรกทอรี
แพทย์ประจำครอบครัว. นักบำบัด (เล่ม 2)
การวินิจฉัยอย่างมีเหตุผลและเภสัชบำบัดโรคของอวัยวะภายใน
จ้ำลิ่มเลือดอุดตัน
ข้อมูลทั่วไป
Thrombotic thrombocytopenic purpura (โรค Moshkovich) เป็นโรคที่มีลักษณะเป็นอาการตกเลือดในรูปแบบของการตกเลือดที่ผิวหนังและการเกิดลิ่มเลือดอุดตันที่เพิ่มขึ้นซึ่งนำไปสู่ภาวะขาดเลือดของอวัยวะภายใน
ไม่ค่อยเห็น. อายุที่โดดเด่น เพศเด่นคือเพศหญิง (10:1)
ไม่ได้กำหนดไว้เป็นอันขาด โรคนี้อาจเกิดขึ้นได้หลังการติดเชื้อ Mycoplasma pneumoniae การให้วัคซีน (ไข้หวัดใหญ่ รวม ฯลฯ) หรือรับประทานยาบางชนิด (เช่น เพนิซิลลิน ไดเฟนีน) เงื่อนไขที่คล้ายกับจ้ำลิ่มเลือดอุดตันสามารถสังเกตได้ด้วยการติดเชื้อ meningococcal, เนื้องอกมะเร็งเช่นเดียวกับโรคลูปัส erythematosus ระบบ, โรคข้ออักเสบรูมาตอยด์และกลุ่มอาการ Sjogren หนึ่งในสาเหตุที่เป็นไปได้มากที่สุดของการเกิดลิ่มเลือดอุดตันในเลือดคือการขาดเฉียบพลัน (ตัวอย่างเช่นกับพื้นหลังของการติดเชื้อ) ของตัวยับยั้งปัจจัยการรวมตัวของเกล็ดเลือดซึ่งส่งผลให้เกิดการก่อตัวของลิ่มเลือดที่เกิดขึ้นเอง
ในการเกิดโรคของจ้ำลิ่มเลือดอุดตันลิ่มเลือดมีหลายปัจจัยที่แตกต่างกัน: ปรากฏการณ์ Schwartzman ทั่วไปที่เกิดจากจุลินทรีย์หรือเอนโดทอกซินความบกพร่องทางพันธุกรรมและการขาดสารที่มีคุณสมบัติต้านเกล็ดเลือด (เช่น prostacyclin) การเชื่อมโยงหลักในการเกิดโรคคือการเกิดลิ่มเลือดอุดตันในหลอดเลือดแดงขนาดเล็กและหลอดเลือดแดงที่มีไฮยาลีน thrombi ซึ่งประกอบด้วยเม็ดเกล็ดเลือดและส่วนประกอบของไซโตพลาสซึมที่มีปริมาณไฟบรินต่ำ โรคโลหิตจางจากเม็ดเลือดแดงแตกและภาวะเกล็ดเลือดต่ำในจ้ำลิ่มเลือดอุดตันเกิดจากการทำลายทางกลไกของเซลล์เม็ดเลือดแดงและการบริโภคเกล็ดเลือด มักพบจุลชีพของหลอดเลือดแดงที่ได้รับผลกระทบ
การจำแนกประเภท
มีทั้งแบบเฉียบพลันและเรื้อรัง
การวินิจฉัย
ระยะลุกลามของโรคมักจะนำหน้าด้วยความอ่อนแอ ปวดศีรษะ, คลื่นไส้, อาเจียน, ปวดท้อง (ขึ้นอยู่กับภาพที่คล้ายกับช่องท้องเฉียบพลัน), การรบกวนการมองเห็น, การปรากฏตัวของรอยฟกช้ำและ petechiae บนผิวหนัง ในบางกรณีที่พบไม่บ่อยอาจเป็นไปได้ที่มดลูก กระเพาะอาหาร และเลือดออกอื่น ๆ
ระยะขั้นสูงของจ้ำลิ่มเลือดอุดตันลิ่มเลือดมีลักษณะโดย: ไข้, ผื่น petechial เลือดออก, อาการทางระบบประสาทในสมองและโฟกัส (ataxia, อัมพาตครึ่งซีกและอัมพาตครึ่งซีก, ความบกพร่องทางการมองเห็น, อาการชัก), บางครั้งความผิดปกติทางจิต, โรคดีซ่าน hemolytic ความเสียหายของไตที่ขาดเลือดจะมาพร้อมกับโปรตีนในปัสสาวะ ปัสสาวะเป็นเลือด และทรงกระบอก อาการปวดท้องเนื่องจากการอุดตันของหลอดเลือด mesenteric (ผิดปกติ) ความเสียหายของกล้ามเนื้อหัวใจตาย (ภาวะ, เสียงอู้อี้) ปวดข้อ
การทดสอบในห้องปฏิบัติการภาคบังคับ
การนับเม็ดเลือดโดยสมบูรณ์: ภาวะเกล็ดเลือดต่ำ, โรคโลหิตจาง, เม็ดเลือดขาว, การกระจายตัวของเม็ดเลือดแดง (รูปหมวกกันน็อค, รูปสามเหลี่ยมของเม็ดเลือดแดง) เนื่องจากผ่านทางลิ่มเลือด, reticulocytosis;
การตรวจเลือดทางชีวเคมี: เพิ่มระดับยูเรียและครีเอตินีน เพิ่มความเข้มข้นของเศษส่วนบิลิรูบินทางอ้อมและทางตรง เพิ่มความเข้มข้นของแลคเตตดีไฮโดรจีเนส เพิ่มความเข้มข้นของผลิตภัณฑ์ที่ย่อยสลายไฟบริโนเจนในเลือด, cryofibrinogenemia (หายาก);
การวิเคราะห์ปัสสาวะทั่วไป: โปรตีนในปัสสาวะ, ปัสสาวะ;
Myelogram: จำนวน megakaryocytes ลดลง, เพิ่มการแพร่กระจายของเซลล์เม็ดเลือดแดง
มันดำเนินการกับจ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ, โรคตับ, ภาวะเกล็ดเลือดต่ำที่เกี่ยวข้องกับการผลิตเกล็ดเลือดลดลงโดยเฉพาะอย่างยิ่งกับการแพร่กระจายของเนื้องอกมะเร็งในไขกระดูก, โรคโลหิตจาง aplastic, ความเสียหายของไขกระดูกที่เกิดขึ้นเช่นโดยการสัมผัสกับ รังสีไอออไนซ์- กับโรค Henoch-Schönlein, มัลติเพิล มัยอิโลมา, กลุ่มอาการเม็ดเลือดแดงแตก-ยูรีมิก
การรักษา
วิธีการรักษาหลักคือการแลกเปลี่ยนพลาสมาซึ่งดำเนินการโดยใช้พลาสมาฟีเรซิส ความถี่ของการแลกเปลี่ยนพลาสมาขึ้นอยู่กับผลทางคลินิก ผู้ป่วยส่วนใหญ่ต้องการพลาสมาฟีเรซิสทุกวันหรือวันละสองครั้ง ในกรณีนี้ ปริมาตรของพลาสมาที่ถูกกำจัดออก (ตั้งแต่ 1.5 ถึง 3 ลิตร) จำเป็นต้องเติมด้วยพลาสมาของผู้บริจาคแช่แข็งสดที่มีสารยับยั้งปัจจัยการรวมตัวของเกล็ดเลือด หากมีการตอบสนองต่อการรักษา (ตามที่เห็นได้จากการเพิ่มจำนวนเกล็ดเลือดกิจกรรมของแลคเตทดีไฮโดรจีเนสลดลงและจำนวนโรคจิตเภท) ความถี่ของขั้นตอนสามารถลดลงได้ แต่ต้องดำเนินการต่อไปอีกหลายครั้ง สัปดาห์หรือเป็นเดือน
กลูโคคอร์ติโคสเตอรอยด์ถูกกำหนด: การบำบัดด้วยชีพจร (เมทิลเพรดนิโซโลน 1 กรัม/วัน ฉีดเข้าเส้นเลือดดำเป็นเวลา 3 วันติดต่อกัน) หรือเพรดนิโซโลนแบบรับประทาน 1 มก./กก./วัน ยาต้านเกล็ดเลือด (ประสิทธิภาพไม่ได้รับการพิสูจน์) – ไดไพริดาโมล มก./วัน
การถ่ายเกล็ดเลือดมีข้อห้ามเนื่องจากอาจเพิ่มการสร้างลิ่มเลือดได้
ขึ้นอยู่กับการวินิจฉัยที่ทันท่วงทีและการดำเนินการที่รวดเร็ว มาตรการรักษา- การพยากรณ์โรคตลอดชีวิตไม่เอื้ออำนวยกับภาวะขาดเลือดส่วนกลางอย่างรุนแรง ระบบประสาท, กล้ามเนื้อหัวใจตาย
รหัส ICD: D69.3
จ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ
จ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ
ค้นหา
- ค้นหาโดย ClassInform
ค้นหาตัวแยกประเภทและหนังสืออ้างอิงทั้งหมดบนเว็บไซต์ ClassInform
ค้นหาตาม TIN
- OKPO โดย TIN
ค้นหารหัส OKPO โดย INN
ค้นหารหัส OKTMO โดย INN
ค้นหารหัส OKATO โดย INN
ค้นหารหัส OKOPF ด้วย TIN
ค้นหารหัส OKOGU โดย INN
ค้นหารหัส OKFS ด้วย TIN
ค้นหา OGRN โดย TIN
ค้นหา TIN ขององค์กรตามชื่อ TIN ของผู้ประกอบการแต่ละรายด้วยชื่อเต็ม
การตรวจสอบคู่สัญญา
- การตรวจสอบคู่สัญญา
ข้อมูลเกี่ยวกับคู่สัญญาจากฐานข้อมูล Federal Tax Service
ตัวแปลง
- OKOF ถึง OKOF2
การแปลรหัสลักษณนาม OKOF เป็นรหัส OKOF2
การแปลรหัสลักษณนาม OKDP เป็นรหัส OKPD2
การแปลรหัสลักษณนาม OKP เป็นรหัส OKPD2
การแปลรหัสตัวแยกประเภท OKPD (OK (KPES 2002)) เป็นรหัส OKPD2 (OK (KPES 2008))
การแปลรหัสลักษณนาม OKUN เป็นรหัส OKPD2
การแปลรหัสตัวแยกประเภท OKVED2007 เป็นรหัส OKVED2
การแปลรหัสลักษณนาม OKVED2001 เป็นรหัส OKVED2
การแปลรหัสลักษณนาม OKATO เป็นรหัส OKTMO
การแปลรหัส HS เป็นรหัสลักษณนาม OKPD2
การแปลรหัสลักษณนาม OKPD2 เป็นรหัส HS
การแปลรหัสลักษณนาม OKZ-93 เป็นรหัส OKZ-2014
การเปลี่ยนแปลงลักษณนาม
- การเปลี่ยนแปลงปี 2018
ฟีดของการเปลี่ยนแปลงตัวแยกประเภทที่มีผลใช้บังคับ
ตัวแยกประเภททั้งหมดของรัสเซีย
- ตัวแยกประเภท ESKD
ตัวแยกประเภทผลิตภัณฑ์และเอกสารการออกแบบทั้งหมดของรัสเซียตกลง
ตัวแยกประเภทออบเจ็กต์ออบเจ็กต์ของเขตปกครองและดินแดนรัสเซียทั้งหมดตกลง
ตัวลักษณนามสกุลเงินทั้งหมดของรัสเซียตกลง (MK (ISO 4)
ตัวแยกประเภทสินค้าบรรจุภัณฑ์และวัสดุบรรจุภัณฑ์ของรัสเซียทั้งหมดตกลง
ตัวจําแนกสายพันธุ์ทั้งหมดของรัสเซีย กิจกรรมทางเศรษฐกิจตกลง(NACE Rev. 1.1)
ตัวแยกประเภทของกิจกรรมทางเศรษฐกิจทั้งหมดของรัสเซียตกลง (NACE REV. 2)
ตัวแยกประเภททรัพยากรไฟฟ้าพลังน้ำทั้งหมดของรัสเซียตกลง
หน่วยลักษณนามหน่วยวัดรัสเซียทั้งหมดตกลง(MK)
ตัวจําแนกอาชีพทั้งหมดของรัสเซียตกลง (MSKZ-08)
ตัวลักษณนามข้อมูลเกี่ยวกับประชากรทั้งหมดของรัสเซียตกลง
ข้อมูลลักษณนามรัสเซียทั้งหมด การคุ้มครองทางสังคมประชากร. ตกลง (ใช้ได้จนถึง 01.12.2017)
ข้อมูลลักษณนามรัสเซียทั้งหมดเกี่ยวกับการคุ้มครองทางสังคมของประชากร ตกลง (ใช้ได้ตั้งแต่ 12/01/2017)
ตัวแยกประเภทหลักทั้งหมดของรัสเซีย อาชีวศึกษาตกลง (ใช้ได้จนถึง 07/01/2017)
ตัวแยกประเภทหน่วยงานของรัฐทั้งหมดของรัสเซีย OK 006 - 2011
ข้อมูลตัวแยกประเภท All-Russian เกี่ยวกับตัวแยกประเภท All-Russian ตกลง
ตัวแยกประเภทรูปแบบองค์กรและกฎหมายภาษารัสเซียทั้งหมดตกลง
ตัวแยกประเภทสินทรัพย์ถาวรของรัสเซียทั้งหมดตกลง (ใช้ได้จนถึง 01/01/2017)
ตัวแยกประเภทสินทรัพย์ถาวรของรัสเซียทั้งหมด OK (SNA 2008) (ใช้ได้ตั้งแต่ 01/01/2017)
ตัวจําแนกผลิตภัณฑ์ All-Russian OK (ใช้ได้จนถึง 01/01/2017)
ตัวจําแนกผลิตภัณฑ์ทั้งหมดของรัสเซียตามประเภทของกิจกรรมทางเศรษฐกิจตกลง (CPES 2008)
ลักษณนามอาชีพคนงานตำแหน่งในสำนักงานและ หมวดหมู่ภาษีตกลง
เครื่องแยกประเภทแร่ธาตุและน้ำใต้ดินของรัสเซียทั้งหมด ตกลง
ตัวแยกประเภทวิสาหกิจและองค์กรทั้งหมดของรัสเซีย ตกลง 007–93
ตัวแยกประเภทมาตรฐาน OK ของรัสเซียทั้งหมด (MK (ISO/infko MKS))
ตัวแยกประเภทเฉพาะทางของรัสเซียที่มีคุณสมบัติทางวิทยาศาสตร์สูงกว่าตกลง
ตัวลักษณนามรัสเซียทั้งหมดของโลกตกลง (MK (ISO 3)
ตัวจําแนกความเชี่ยวชาญพิเศษด้านการศึกษาของรัสเซียทั้งหมดตกลง (ใช้ได้จนถึง 07/01/2017)
ตัวจําแนกความเชี่ยวชาญพิเศษด้านการศึกษาของรัสเซียทั้งหมดตกลง (ใช้ได้ตั้งแต่ 07/01/2017)
ตัวแยกประเภทเหตุการณ์การเปลี่ยนแปลงแบบรัสเซียทั้งหมดตกลง
ตัวแยกประเภทเขตเทศบาลทั้งหมดของรัสเซียตกลง
เอกสารการจัดการลักษณนามการจัดการแบบรัสเซียทั้งหมดตกลง
ตัวแยกประเภทรูปแบบการเป็นเจ้าของแบบรัสเซียทั้งหมดตกลง
ตัวจําแนกภูมิภาคเศรษฐกิจทั้งหมดของรัสเซีย ตกลง
ตัวแยกประเภทบริการทั้งหมดของรัสเซียแก่ประชากร ตกลง
การตั้งชื่อสินค้าโภคภัณฑ์ของกิจกรรมทางเศรษฐกิจต่างประเทศ (EAEU HS)
ลักษณนามประเภทการใช้ที่ดินที่ได้รับอนุญาต
การจัดประเภทการดำเนินงานของภาครัฐทั่วไป
แคตตาล็อกการจำแนกประเภทขยะของรัฐบาลกลาง (ใช้ได้จนถึง 06/24/2017)
แค็ตตาล็อกการจำแนกประเภทขยะของรัฐบาลกลาง (ใช้ได้ตั้งแต่วันที่ 24 มิถุนายน 2017)
ตัวแยกประเภทระหว่างประเทศ
ตัวแยกประเภททศนิยมสากล
การจำแนกโรคระหว่างประเทศ
การจำแนกประเภทของยาทางกายวิภาค-บำบัด-เคมี (ATC)
การจำแนกสินค้าและบริการระหว่างประเทศ ฉบับที่ 11
การจำแนกประเภทการออกแบบอุตสาหกรรมระหว่างประเทศ (ฉบับแก้ไขครั้งที่ 10) (LOC)
ไดเรกทอรี
อัตราภาษีแบบรวม ไดเรกทอรีคุณสมบัติงานและอาชีพของคนงาน
ไดเรกทอรีคุณสมบัติแบบรวมของตำแหน่งผู้จัดการ ผู้เชี่ยวชาญ และพนักงาน
ไดเรกทอรี มาตรฐานวิชาชีพสำหรับปี 2560
ตัวอย่าง รายละเอียดงานโดยคำนึงถึงมาตรฐานวิชาชีพ
มาตรฐานการศึกษาของรัฐบาลกลาง
ฐานข้อมูลตำแหน่งงานว่างทั้งหมดของรัสเซีย ทำงานในรัสเซีย
ที่ดินของรัฐสำหรับพลเรือนและบริการอาวุธและกระสุนสำหรับพวกเขา
ปฏิทินการผลิตปี 2560
ปฏิทินการผลิตปี 2561
ชุดมาตรการวินิจฉัยและรักษาโรคสำหรับ D69.3 จ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ
การศึกษาทางการแพทย์มีวัตถุประสงค์เพื่อติดตามประสิทธิผลของการรักษา
ยาที่สั่งไว้
- แท็บ 250 มก. 100 ชิ้น;
- สารละลายสำหรับการฉีดเข้าเส้นเลือดดำและกล้ามเนื้อ 4 มก./1 มล.: แอมป์ 1 ชิ้น
- แท็บ 20 มก. 10 ชิ้นต่อแพ็ค
- แท็บ 50 มก. 10 ชิ้นต่อแพ็ค
- แท็บ 500 ไมโครกรัม: 50 ชิ้น;
- สารละลายสำหรับการฉีด 4 มก./มล.: หนึ่งแอมป์ 25 ชิ้น;
- ยาหยอดตาและหู 0.1%: ขวดหยด 10 มล
- ไลโอฟิไลเซทเพื่อการเตรียมการ สารละลายสำหรับการฉีดเข้าเส้นเลือดดำและกล้ามเนื้อ 500 มก., 1,000 มก.: ขวด 1 ชิ้น รวมอยู่ด้วย ด้วยอาร์-ไรเทล
- ไลโอฟิไลเซทเพื่อการเตรียมการ สารละลายสำหรับการฉีดเข้าเส้นเลือดดำและกล้ามเนื้อ 125 มก.: ชั้น รวมอยู่ด้วย ด้วย r-ritel;
- แท็บ 4 มก., 16 มก., 32 มก.: 10, 30 หรือ 100 ชิ้น
- แท็บ 4 มก.: 50 ชิ้น
สารละลายสำหรับการฉีดเข้าเส้นเลือดดำและกล้ามเนื้อ 30 มก./1 มล.: แอมป์ 3 หรือ 5 ชิ้น
การเข้ารหัสภาวะเกล็ดเลือดต่ำตาม ICD 10
เกล็ดเลือดมีบทบาทสำคัญในร่างกายมนุษย์และเป็นกลุ่มของเซลล์เม็ดเลือด
- 0 – จ้ำที่เกิดจากปฏิกิริยาการแพ้;
- 1 – ข้อบกพร่องในโครงสร้างของเกล็ดเลือดด้วยจำนวนปกติ
- 2 – จ้ำของแหล่งกำเนิดอื่นที่ไม่ใช่การเกิดลิ่มเลือดอุดตัน (ในกรณีที่เป็นพิษ)
- 3 – จ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ;
- 4 – การขาดเกล็ดเลือดหลักอื่น ๆ
- 5 – รอยโรคทุติยภูมิ;
- 6 – ตัวแปรของโรคที่ไม่ระบุรายละเอียด
- 7 – อาการตกเลือดรูปแบบอื่น (pseudogemophilia, ความเปราะบางเพิ่มขึ้นเรือและอื่นๆ);
- 8 – ภาวะเลือดออกที่ไม่ระบุรายละเอียด
ตั้งอยู่ กลุ่มนี้โรคภายใต้หัวข้อโรคเลือด, อวัยวะเม็ดเลือดและความผิดปกติของภูมิคุ้มกันจากเซลล์ต้นกำเนิด
อันตรายจากภาวะเกล็ดเลือดต่ำ
เพราะแรงโน้มถ่วง อาการทางคลินิกภาวะเกล็ดเลือดต่ำในการจำแนกโรคระหว่างประเทศประกอบด้วยโปรโตคอลการดูแลฉุกเฉินสำหรับกลุ่มอาการเลือดออกรุนแรง
อันตรายต่อชีวิตโดยจำนวนเกล็ดเลือดลดลงอย่างมากจะปรากฏขึ้นแม้ว่าจะมีรอยขีดข่วนเนื่องจากบาดแผลไม่ได้รับการรักษาด้วยลิ่มเลือดปฐมภูมิและยังมีเลือดออกอยู่
ผู้ที่มีภาวะขาดตกขาว เซลล์เม็ดเลือดอาจเสียชีวิตจากการตกเลือดภายในได้เอง ดังนั้น โรคนี้จึงต้องอาศัย การวินิจฉัยทันเวลาและการรักษาอย่างเพียงพอ
เพิ่มความคิดเห็น ยกเลิกการตอบ
- เป็นโรคกระเพาะและลำไส้อักเสบเฉียบพลัน
การใช้ยาด้วยตนเองอาจเป็นอันตรายต่อสุขภาพของคุณได้ เมื่อสัญญาณแรกของการเจ็บป่วยควรปรึกษาแพทย์
ไม่ทราบสาเหตุ Thrombocytopenic PURPURA
Idiopathic thrombocytopenic purpura (ITP) เป็นโรคภูมิต้านตนเองที่มีเลือดออกที่เกิดจากการลดลงของปริมาณเกล็ดเลือดในเลือดส่วนปลายเนื่องจากการทำลายโดยแมคโครฟาจโดยมีส่วนร่วมของ autoantibodies ต้านเกล็ดเลือด
จ้ำลิ่มเลือดอุดตันที่มีอาการหรือกลุ่มอาการ Werlhoff เป็นสถานการณ์ที่คล้ายกันทางคลินิกเมื่อในโรคแพ้ภูมิตัวเองบางชนิด (SLE, โรคข้ออักเสบรูมาตอยด์ ฯลฯ ) autoantibodies ต้านเกล็ดเลือดก็เกิดขึ้นซึ่งนำไปสู่ภาวะเกล็ดเลือดต่ำที่มีอาการทางคลินิกในรูปแบบของจ้ำลิ่มเลือดอุดตัน
ICD10:D69.3 – จ้ำลิ่มเลือดอุดตันที่ไม่ทราบสาเหตุ
ไม่ทราบสาเหตุของโรค การติดเชื้อไวรัสไม่สามารถตัดออกได้เช่น ปัจจัยทางจริยธรรมไอทีพี.
ภายใต้อิทธิพลของปัจจัยสาเหตุ การสลายตัวของภูมิคุ้มกันต่อแอนติเจนของเกล็ดเลือดของตนเองจะเกิดขึ้นในร่างกายของผู้ป่วย เป็นผลให้มีการเปิดใช้งานการสุกแก่ พลาสมาเซลล์, สามารถสังเคราะห์ออโตแอนติบอดีต้านเกล็ดเลือดได้ นี้ IgG อิมมูโนโกลบูลินและ IgA และในปริมาณน้อย – IgM autoantibodies ของเกล็ดเลือดจับกับสารกำหนดแอนติเจนบนเยื่อหุ้มเกล็ดเลือด เกล็ดเลือดที่ “มีป้ายกำกับ” ในลักษณะนี้จะโต้ตอบกับ แมคโครฟาจคงที่ม้าม ตับ และถูกทำลายด้วยสิ่งเหล่านี้ อายุการใช้งานของเกล็ดเลือดจะลดลงเหลือหลายชั่วโมงหรือนาที แทนที่จะเป็น 7-10 วันตามปกติ
การตรึง autoantibodies บนเมมเบรนส่งผลเสียต่อคุณสมบัติการทำงานของเกล็ดเลือด ดังนั้นไม่เพียง แต่ภาวะเกล็ดเลือดต่ำเท่านั้น แต่ยังรวมถึงภาวะเกล็ดเลือดต่ำของเกล็ดเลือดที่ไม่ถูกทำลายยังมีบทบาทในการเกิดโรคของการตกเลือดอีกด้วย
จำนวนเมกะคาริโอไซต์ในไขกระดูกมักจะเป็นปกติหรือเพิ่มขึ้นเล็กน้อยด้วยซ้ำ
อันเป็นผลมาจากการเชื่อมโยงเกล็ดเลือดในระบบการแข็งตัวของเลือดอ่อนแอลงผู้ป่วยมีแนวโน้มที่จะมีเลือดออกในรูปของรอยฟกช้ำบนผิวหนังและการตกเลือดในเนื้อเยื่อของอวัยวะภายใน
ระดับของเกล็ดเลือดที่ไหลเวียนอยู่ในเลือดซึ่งต่ำกว่าจุดเริ่มต้นของการเกิดลิ่มเลือดอุดตันคือ 50x10 9 /l
การสูญเสียเลือดสามารถนำไปสู่ภาวะไซเดอโรพีนิก, โรคโลหิตจางจากภาวะ hypochromic
โรคนี้อาจเกิดขึ้นได้ในรูปแบบเฉียบพลันหรือเรื้อรัง รูปแบบเฉียบพลันเกิดในผู้ที่มีอายุต่ำกว่า 20 ปี ส่วนใหญ่มักเกิดในเด็กอายุ 2-6 ปี และคงอยู่ไม่เกิน 6 เดือน ระยะเวลา รูปแบบเรื้อรัง ITP นานกว่า 6 เดือน มักเกิดในคนอายุ 20 ถึง 40 ปี และมักเกิดในผู้หญิง
ผู้ป่วยเป็นระยะโดยไม่มี เหตุผลที่มองเห็นได้หรือมีอาการบาดเจ็บเล็กน้อย มีเลือดออกและรอยฟกช้ำหลายจุดปรากฏขึ้น ส่วนใหญ่มักมีการแปลเป็นภาษาท้องถิ่นในผิวหนังหรือเนื้อเยื่อใต้ผิวหนังโดยส่วนใหญ่อยู่ที่แขนขา แต่สามารถอยู่ที่ส่วนใดก็ได้ของร่างกาย รอยฟกช้ำที่มีขนาดต่างกัน มักมีขนาดใหญ่ มีสีต่างกันเพราะไม่ปรากฏพร้อมกัน ผิวหนังของผู้ป่วยจะมีลักษณะเป็นจุดๆ คล้ายผิวหนังของเสือดาว
ถัดมาที่พบบ่อยที่สุดคือการมีประจำเดือนมามากและ เลือดออกในมดลูก- โรคนี้สามารถเริ่มต้นได้อย่างแม่นยำด้วยอาการทางคลินิกนี้ และบางครั้งนั่นคือทั้งหมดที่มีให้
เลือดกำเดาไหลซ้ำมักเกิดขึ้น เลือดออกในปอด ทางเดินอาหาร และไตไม่บ่อยนัก การตกเลือดในสมองและจอตาเป็นอันตรายอย่างยิ่ง
ตามกฎแล้วไม่มีอาการตกเลือดในกล้ามเนื้อและข้อต่อ
ประมาณทุกๆ 3 กรณีของโรค จะมีการขยายตัวของม้ามปานกลาง
ในช่วงที่กำเริบของโรคการปรากฏตัวของอาการตกเลือดสดอาจมาพร้อมกับอุณหภูมิร่างกายที่เพิ่มขึ้นปานกลาง
การสูญเสียเลือดบ่อยครั้งและมาก หรือเพียงเล็กน้อยแต่ต่อเนื่องเป็นเวลานาน สามารถทำให้เกิดการก่อตัวของกลุ่มอาการซิเดอโรพีนิปิก หรือภาวะโลหิตจางจากภาวะไฮโปโครมิกได้ โรคโลหิตจางมักเกิดขึ้นโดยมีเลือดกำเดาไหลบ่อยและมีเลือดออกในมดลูกเป็นเวลานาน
การตรวจเลือดทั่วไป: โรคโลหิตจาง hypochromic, เกล็ดเลือดน้อยกว่า 50x10 9 /l. หากจำนวนเกล็ดเลือดน้อยกว่า 10x10 9 /ลิตร มีความเสี่ยงที่จะมีเลือดออกมาก เกล็ดเลือดจะขยายใหญ่ขึ้นบ่อยครั้ง รูปแบบผิดปกติ, มีรายละเอียดเฉพาะเพียงเล็กน้อย พบเกล็ดเลือดขนาดเล็ก
การวิเคราะห์ปัสสาวะทั่วไป: ภาวะโลหิตจาง
การตรวจเลือดทางชีวเคมี: ลดปริมาณธาตุเหล็กในซีรั่ม
การวิเคราะห์ทางภูมิคุ้มกัน: ระดับไทเทอร์สูงของออโตแอนติบอดีต้านเกล็ดเลือด ระดับอิมมูโนโกลบูลินเพิ่มขึ้น (โดยปกติคือ IgG)
การเจาะทะลุ Sternal: จำนวนเมกะคาริโอไซต์เพิ่มขึ้น โดยเฉพาะรูปแบบที่ยังเยาว์วัยโดยไม่มีสัญญาณของเกล็ดเลือดหลุดออกจากพวกมัน จำนวนพลาสมาเซลล์อาจเพิ่มขึ้น
การศึกษาภาวะห้ามเลือด: ไม่มีหรือมีการหดตัวช้า ลิ่มเลือด- เวลาในการแข็งตัวของเลือดไม่เปลี่ยนแปลง ระยะเวลาการตกเลือดตาม Duque เพิ่มขึ้นเป็นนาที
การตรวจอัลตราซาวนด์: ม้ามโตปานกลางโดยไม่มีการรบกวนการไหลเวียนโลหิตของพอร์ทัล
การวินิจฉัยจะเกิดขึ้นเมื่อมีการตรวจพบเลือดออกประเภท petechial-spotted ร่วมกับ thrombocytopenia น้อยกว่า 50x10 9 / l ในกรณีที่ไม่มีอาการของโรคอื่นซึ่งเป็นส่วนหนึ่งของอาการทางคลินิกซึ่งเป็นอาการ thrombocytopenia
ภาวะเกล็ดเลือดต่ำแต่กำเนิดส่วนใหญ่เป็นส่วนหนึ่งของ กลุ่มอาการทางพันธุกรรมเช่นกลุ่มอาการ Wiskot-Aldrich, โรคโลหิตจาง Fanconi, กลุ่มอาการ Bernard-Soulier, ความผิดปกติของ May-Hegglin เป็นต้น เนื่องจากตามกฎแล้วการเปลี่ยนแปลงเชิงคุณภาพของเกล็ดเลือดในพันธุกรรมมักถูกจัดประเภทเป็นภาวะเกล็ดเลือดต่ำ
สาเหตุของภาวะเกล็ดเลือดต่ำที่ได้มานั้นมีความหลากหลายมาก ดังนั้นการทดแทนการสูญเสียเลือดด้วยสื่อแช่ พลาสมา และเซลล์เม็ดเลือดแดงอาจทำให้ความเข้มข้นของเกล็ดเลือดลดลง 20-25% และเกิดสิ่งที่เรียกว่าภาวะเกล็ดเลือดต่ำแบบเจือจาง การกระจายตัวของภาวะเกล็ดเลือดต่ำขึ้นอยู่กับการสะสมของเกล็ดเลือดในม้ามหรือเนื้องอกในหลอดเลือด - hemangiomas โดยไม่รวมมวลเกล็ดเลือดจำนวนมากออกจากกระแสเลือดทั่วไป ภาวะเกล็ดเลือดต่ำของการแพร่กระจายสามารถพัฒนาในโรคที่มาพร้อมกับม้ามโตขนาดใหญ่: มะเร็งต่อมน้ำเหลือง, sarcoidosis, ความดันโลหิตสูงพอร์ทัล, วัณโรคม้ามโต, โรคพิษสุราเรื้อรัง, โรค Gaucher, โรค Felty เป็นต้น
กลุ่มที่มีจำนวนมากที่สุดประกอบด้วยภาวะเกล็ดเลือดต่ำซึ่งเกิดจากการทำลายเกล็ดเลือดที่เพิ่มขึ้น พวกเขาสามารถพัฒนาทั้งที่เกี่ยวข้องกับการทำลายกลไกของเกล็ดเลือด (เช่น ระหว่างลิ้นหัวใจเทียม การไหลเวียนเทียม, paroxysmal nocturnal hemoglobinuria) และเมื่อมีส่วนประกอบของภูมิคุ้มกัน
ภาวะเกล็ดเลือดต่ำในระบบภูมิคุ้มกันอาจเป็นผลมาจากการถ่ายเลือดจากต่างประเทศ transimmune - การแทรกซึมของแอนติบอดีของมารดาไปยังเกล็ดเลือดผ่านรกไปยังทารกในครรภ์ ภาวะเกล็ดเลือดต่ำโดยอัตโนมัติเกี่ยวข้องกับการผลิตแอนติบอดีต่อแอนติเจนของเกล็ดเลือดที่ไม่เปลี่ยนแปลงของตัวเองซึ่งเกิดขึ้นในจ้ำ thrombocytopenic ที่ไม่ทราบสาเหตุ, โรคลูปัส erythematosus ระบบ, ภูมิต้านตนเองของต่อมไทรอยด์อักเสบ, myeloma, โรคตับอักเสบเรื้อรัง, การติดเชื้อเอชไอวี ฯลฯ
Heteroimmune thrombocytopenia เกิดจากการก่อตัวของแอนติบอดีต่อแอนติเจนจากต่างประเทศที่ติดอยู่บนพื้นผิวของเกล็ดเลือด (ยาไวรัส ฯลฯ ) พยาธิวิทยาที่เกิดจากยาเกิดขึ้นเมื่อรับประทานยาระงับประสาท, ยาต้านแบคทีเรีย, ยาซัลโฟนาไมด์, อัลคาลอยด์, สารประกอบทองคำ, บิสมัท, การฉีดเฮปาริน ฯลฯ จำนวนเกล็ดเลือดที่ลดลงปานกลางแบบย้อนกลับได้จะสังเกตได้หลังจากการติดเชื้อไวรัส ( การติดเชื้ออะดีโนไวรัส, ไข้หวัดใหญ่, อีสุกอีใส, หัดเยอรมัน, โรคหัด, mononucleosis ที่ติดเชื้อ) การฉีดวัคซีน
Thrombocytopenia เกิดจากการสร้างเกล็ดเลือดไม่เพียงพอ (มีประสิทธิผล) เกิดขึ้นพร้อมกับการขาดเซลล์ต้นกำเนิดเม็ดเลือด ภาวะนี้เป็นลักษณะของโรคโลหิตจางจากไขกระดูกฝ่อ มะเร็งเม็ดเลือดขาวชนิดเฉียบพลัน, myelofibrosis และ myelosclerosis, เนื้องอกแพร่กระจายไปยังไขกระดูก, การขาดธาตุเหล็ก, กรดโฟลิกและวิตามินบี 12 ผลของการรักษาด้วยรังสีและเคมีบำบัดแบบเซลล์
ในที่สุดการบริโภคภาวะเกล็ดเลือดต่ำเกิดขึ้นเนื่องจากความต้องการเกล็ดเลือดที่เพิ่มขึ้นเพื่อให้แน่ใจว่าเลือดแข็งตัวเช่นในกลุ่มอาการ DIC และการเกิดลิ่มเลือด
อาร์ชอาร์ ( ศูนย์รีพับลิกันการพัฒนาสุขภาพของกระทรวงสาธารณสุขแห่งสาธารณรัฐคาซัคสถาน)
เวอร์ชัน: ระเบียบการทางคลินิกกระทรวงสาธารณสุขแห่งสาธารณรัฐคาซัคสถาน - 2559
จ้ำลิ่มเลือดอุดตันไม่ทราบสาเหตุ (D69.3)
มะเร็งวิทยาเด็ก, กุมารเวชศาสตร์
ข้อมูลทั่วไป
คำอธิบายสั้น ๆ
ที่ได้รับการอนุมัติ
คณะกรรมาธิการร่วมด้านคุณภาพการดูแลสุขภาพ
กระทรวงสาธารณสุขและการพัฒนาสังคมแห่งสาธารณรัฐคาซัคสถาน
ลงวันที่ 29 พฤศจิกายน 2559
พิธีสารหมายเลข 16
ภาวะเกล็ดเลือดต่ำทางภูมิคุ้มกัน- โรคภูมิต้านตนเองที่มีลักษณะเฉพาะคือภาวะเกล็ดเลือดต่ำที่แยกได้ (น้อยกว่า 100,000/ไมโครลิตร) โดยมีจำนวนเมกะคาริโอไซต์ในไขกระดูกคงที่/เพิ่มขึ้น และมีแอนติบอดีต้านเกล็ดเลือดบนพื้นผิวของเกล็ดเลือดและในพลาสมาของผู้ป่วย ซึ่งมักออกฤทธิ์ต่อเยื่อหุ้มเซลล์ ไกลโคโปรตีนเชิงซ้อน IIb/IIIa และ/หรือ GPIb/ IX ซึ่งนำไปสู่การทำลายเกล็ดเลือดโดยเซลล์ของระบบเซลล์โมโนนิวเคลียร์ phagocytic ซึ่งแสดงออกโดยกลุ่มอาการเลือดออก
ความสัมพันธ์ของรหัส ICD-10 และ ICD-9
| ไอซีดี-10 | ไอซีดี-9 | ||
| รหัส | ชื่อ | รหัส | ชื่อ |
| D69.3 | ภาวะเกล็ดเลือดต่ำภูมิคุ้มกัน | - | - |
วันที่พัฒนาโปรโตคอล: 2559
ผู้ใช้โปรโตคอล:แพทย์ทั่วไป นักบำบัด แพทย์โรคหัวใจ นักโลหิตวิทยา กุมารแพทย์ ผู้เชี่ยวชาญด้านเนื้องอกวิทยา
ระดับของขนาดหลักฐาน
| ก | การวิเคราะห์เมตาคุณภาพสูง การทบทวน RCT อย่างเป็นระบบ หรือ RCT ขนาดใหญ่ที่มีความน่าจะเป็น (++) ของอคติต่ำมาก ผลลัพธ์สามารถสรุปเป็นประชากรที่เหมาะสมได้ |
| ใน | การทบทวนอย่างเป็นระบบคุณภาพสูง (++) ของกลุ่มการศึกษาตามรุ่นหรือการศึกษาเฉพาะกรณี หรือการศึกษาตามรุ่นหรือกลุ่มควบคุมคุณภาพสูง (++) ที่มีความเสี่ยงของอคติต่ำมาก หรือ RCT ที่มีความเสี่ยงของอคติต่ำ (+) ผลลัพธ์ที่สามารถสรุปได้ทั่วไปให้กับประชากรที่เหมาะสม |
| กับ |
การศึกษาตามรุ่นหรือแบบควบคุมเฉพาะกรณี หรือการทดลองแบบควบคุมโดยไม่มีการสุ่มที่มีความเสี่ยงต่ำของการเกิดอคติ (+) ผลลัพธ์ที่สามารถสรุปให้กับประชากรที่เกี่ยวข้องหรือ RCT ที่มีความเสี่ยงของการมีอคติต่ำหรือต่ำมาก (++ หรือ +) ซึ่งผลลัพธ์ไม่สามารถสรุปได้โดยตรงกับประชากรที่เกี่ยวข้อง |
| ดี | กรณีศึกษาหรือการศึกษาที่ไม่มีการควบคุมหรือความคิดเห็นของผู้เชี่ยวชาญ |
การจำแนกประเภท
การจำแนกประเภทสมาคมโลหิตวิทยาแห่งอเมริกา, 2013:
ปลายน้ำ:
· ระบุใหม่ - ระยะเวลาสูงสุด 3 เดือน
· ITP ถาวร (ยืดเยื้อ) - ระยะเวลา 3-12 เดือน
ITP เรื้อรัง - ระยะเวลามากกว่า 12 เดือน
ตามความรุนแรงของโรคไข้เลือดออก:
· รุนแรง - ผู้ป่วยที่มีเลือดออกอย่างมีนัยสำคัญทางคลินิก โดยไม่คำนึงถึงระดับเกล็ดเลือด กรณีที่มีอาการเลือดออกตั้งแต่เริ่มเป็นโรคต้องเริ่มการรักษา หรือกรณีที่เลือดออกซ้ำโดยต้องได้รับประโยชน์การรักษาเพิ่มเติม ยาที่แตกต่างกันเพิ่มจำนวนเกล็ดเลือดหรือเพิ่มปริมาณยาที่ใช้
· ทนไฟ - ไม่สามารถรับการตอบสนองหรือการตอบสนองที่สมบูรณ์ (เกล็ดเลือดน้อยกว่า 30x109/ลิตร) ต่อการบำบัดหลังตัดม้าม; สูญเสียการตอบสนองหลังการตัดม้ามและความต้องการ การรักษาด้วยยาเพื่อลดการตกเลือดที่มีนัยสำคัญทางคลินิกให้เหลือน้อยที่สุด ในกรณีนี้จำเป็นต้องมีการตรวจซ้ำเพื่อแยกสาเหตุอื่นของภาวะเกล็ดเลือดต่ำและยืนยันการวินิจฉัย ITP พบมากในผู้ใหญ่
โดย ขั้นตอน- การกำหนดมาตรฐานของ ITP, กันยายน 2549 IMBACH]:

การวินิจฉัย (คลินิกผู้ป่วยนอก)
การวินิจฉัยผู้ป่วยนอก
เกณฑ์การวินิจฉัย:หมายเหตุ! ภาวะเกล็ดเลือดต่ำทางภูมิคุ้มกันปฐมภูมิได้รับการวินิจฉัยเมื่อเกล็ดเลือดลดลงเหลือน้อยกว่า 100x109/ลิตร โดยไม่รวมสาเหตุอื่นของภาวะเกล็ดเลือดต่ำ
เกณฑ์การวินิจฉัยสำหรับการวินิจฉัย:
การร้องเรียน:
เพิ่มเลือดออกจากเยื่อเมือก;
ความทรงจำ:
· เลือดกำเดาไหล, เลือดออกตามเหงือก;
· menorrhagia, metrorrhagia;
· เลือดออกในตาขาว;
· เลือดออกในสมอง
· ภาวะโลหิตจาง;
· มีเลือดออกจากทางเดินอาหาร (อาเจียนเป็นเลือด, melena);
· ผื่นเลือดออกในรูปของ petechiae และ ecchymoses บนผิวหนัง
การตรวจร่างกาย:
การตรวจสอบทั่วไป:
ลักษณะของโรคเลือดออกทางผิวหนัง:
· ตำแหน่งและขนาดของรอยช้ำและรอยฟกช้ำ
· การปรากฏตัวของเลือดออกในเยื่อเมือกในช่องปาก, เยื่อบุตา;
เลือดไหลลงมา ผนังด้านหลังคอหอย;
· ความผิดปกติของโครงสร้างของใบหน้า (ใบหน้ารูปสามเหลี่ยม, ดวงตาเล็ก, มหากาพย์, ลักษณะใบหน้าเล็ก) และแขนขา (ความผิดปกติของนิ้วที่ 1 ของมือ, หกนิ้ว, syndactyly, clinodactyly);
การวิจัยในห้องปฏิบัติการ:
· CBC พร้อมการคำนวณสูตรเม็ดเลือดขาวและสัณฐานวิทยาของเกล็ดเลือดด้วยตนเองในหน่วยฮีโมแกรมภาวะเกล็ดเลือดต่ำที่แยกได้นั้นถูกบันทึกไว้ - การลดลงของเกล็ดเลือดน้อยกว่า 100x10 9 / ลิตรโดยไม่มีการเปลี่ยนแปลงพารามิเตอร์ของเม็ดเลือดขาวและเม็ดเลือดแดง ในบางกรณีอาจลงทะเบียนได้ โรคโลหิตจางหลังตกเลือดการเปลี่ยนแปลงของมะเร็งเม็ดเลือดขาวที่เกี่ยวข้องกับการเกิดร่วมกัน โรคติดเชื้อ, ภูมิแพ้;
เลขที่
อัลกอริธึมการวินิจฉัยในระดับผู้ป่วยนอก:

การวินิจฉัย (โรงพยาบาล)
การวินิจฉัยในระดับผู้ป่วยใน
เกณฑ์การวินิจฉัย:
การร้องเรียน:ดูระดับผู้ป่วยนอก
ความทรงจำ:
ระยะเวลาและลักษณะของเลือดออก
· การฉีดวัคซีน (โดยเฉพาะอย่างยิ่งการฉีดวัคซีนป้องกันโรคหัด คางทูม และหัดเยอรมันรวมกัน) 2-3 สัปดาห์ก่อนเกิดกลุ่มอาการเลือดออก
· ถ่ายโอน (ไวรัสทางเดินหายใจ, หัดเยอรมัน, mononucleosis ติดเชื้อ) 2-3 สัปดาห์ก่อนการพัฒนาของกลุ่มอาการเลือดออก
· การใช้ยา (โดยเฉพาะเฮปาริน) ในช่วง 2-3 สัปดาห์ที่ผ่านมา
การมีอาการปวดกระดูกและการลดน้ำหนัก
การตรวจร่างกาย:ดูระดับผู้ป่วยนอก .
การวิจัยในห้องปฏิบัติการ:
· ยูเอซีด้วยการคำนวณสูตรเม็ดเลือดขาวและสัณฐานวิทยาของเกล็ดเลือดด้วยตนเอง - ฮีโมแกรมแสดงภาวะเกล็ดเลือดต่ำที่แยกได้ - เกล็ดเลือดลดลงน้อยกว่า 100x109/ลิตร โดยไม่เปลี่ยนค่าของเม็ดเลือดขาวและเม็ดเลือดแดง ในบางกรณี อาจมีการบันทึกภาวะโลหิตจางหลังตกเลือดและการเปลี่ยนแปลงของมะเร็งเม็ดเลือดขาวที่เกี่ยวข้องกับโรคติดเชื้อหรือภูมิแพ้ร่วมด้วย
การศึกษาด้วยเครื่องมือ:เลขที่
อัลกอริธึมการวินิจฉัยในระดับคงที่:เลขที่
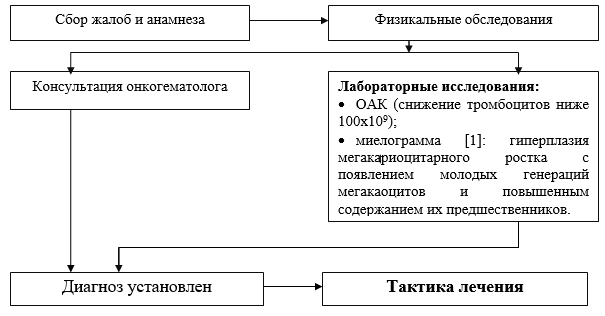
รายการหลัก มาตรการวินิจฉัยดำเนินการในระดับคงที่:
· CBC (นับเกล็ดเลือดและเรติคูโลไซต์ในสเมียร์)
· กรุ๊ปเลือดและปัจจัย Rh;
· การตรวจเลือดทางชีวเคมี (โปรตีน, อัลบูมิน, ALT, ACaT, บิลิรูบิน, ครีเอตินีน, ยูเรีย, เดกซ์โทรส);
· myelogram: hyperplasia ของเชื้อสาย megakaryocyte ที่มีลักษณะของ megakaryocytes รุ่นเยาว์และ เนื้อหาที่เพิ่มขึ้นบรรพบุรุษของพวกเขา;
·ระยะเวลาของการตกเลือดตาม Sukharev;
· โอเอเอ็ม;
· ELISA สำหรับเครื่องหมายของไวรัสตับอักเสบ (HbsAg);
· ELISA สำหรับเครื่องหมายของไวรัสตับอักเสบ HCV;
· ELISA สำหรับเครื่องหมายเอชไอวี
รายการเพิ่มเติม การตรวจวินิจฉัยดำเนินการในระดับคงที่:
· การวิเคราะห์ทางชีวเคมี: GGTP, อิเล็กโทรไลต์;
· การตรวจเลือด;
· ELISA สำหรับแอนติบอดีต้านลิ่มเลือด;
อิมมูโนฟีโนไทป์ของเซลล์เม็ดเลือดส่วนปลาย
· อิมมูโนแกรม;
· แอนติบอดีต่อต้านฟอสโฟไลปิด;
PCR สำหรับ การติดเชื้อไวรัส(ไวรัสตับอักเสบ, ไซโตเมกาโลไวรัส, ไวรัสเริม, ไวรัสเอพสเตน-บาร์, ไวรัสวาริเซลลา/ซอสเตอร์);
·การตรวจคลื่นไฟฟ้าหัวใจ;
· อัลตราซาวนด์ของอวัยวะ ช่องท้อง(ตับ ม้าม ตับอ่อน ถุงน้ำดี ต่อมน้ำเหลือง, ไต), เมดิแอสตินัม, เยื่อบุช่องท้องย้อนหลัง และกระดูกเชิงกราน - ไม่รวมการตกเลือดใน อวัยวะภายใน;
· การตรวจเอกซเรย์คอมพิวเตอร์ของสมอง: ดำเนินการหากสงสัยว่ามีเลือดออกในกะโหลกศีรษะ - ปวดศีรษะ, อาเจียน, อัมพฤกษ์, การรบกวนสติ; ไม่รวมโรคหลอดเลือดสมอง
· อัลตราซาวนด์ของ OBP
การวินิจฉัยแยกโรค
| การวินิจฉัย | เหตุผลสำหรับ การวินิจฉัยแยกโรค | สำรวจ | เกณฑ์การยกเว้นการวินิจฉัย |
| กลุ่มอาการทาร์ | โดดเด่นด้วยพยาธิสภาพของ megakaryocytes และเกล็ดเลือดที่มีภาวะ hypoplasia และความผิดปกติซึ่งนำไปสู่การตกเลือด | รวบรวมเรื่องร้องเรียนและรำลึกถึงวิธีการตรวจร่างกาย | โดดเด่นด้วยการไม่มีกระดูกเรเดียลพยาธิวิทยาที่มีมา แต่กำเนิดของ megakaryocytes และเกล็ดเลือดที่มีภาวะ hypoplasia และความผิดปกติซึ่งนำไปสู่การตกเลือด ความเจ็บป่วยในเด็กมักมาพร้อมกับความผิดปกติของอวัยวะแต่กำเนิด (มักเป็นโรคหัวใจ) |
| โรคโลหิตจางจากไขกระดูก | ในการตรวจเลือด ภาวะเกล็ดเลือดต่ำที่แยกได้มักจะอยู่ลึกจนกระทั่งตรวจพบเกล็ดเลือดเดี่ยว | CBC พร้อมการนับสูตรเม็ดเลือดขาว, เรติคูโลไซต์ Myelogram, การตรวจชิ้นเนื้อ Trephine | การดูดไขกระดูกมีองค์ประกอบนิวเคลียร์ไม่ดี เปอร์เซ็นต์รวมขององค์ประกอบเซลล์ลดลง ในการเตรียมเนื้อเยื่อวิทยาของตัวอย่างชิ้นเนื้อ Trephine ของกระดูกอุ้งเชิงกราน ไขกระดูก aplasia ที่มีการเปลี่ยนเนื้อเยื่อไขมันจะไม่รวม ITP ระดับธาตุเหล็กเป็นปกติหรือสูงขึ้น |
| กลุ่มอาการ Myelodysplastic | โรคริดสีดวงทวาร | CBC (ด้วยจำนวนเม็ดเลือดขาว, จำนวนเรติคูโลไซต์) Myelogram, การตรวจชิ้นเนื้อ Trephine | MDS มีลักษณะโดยสัญญาณของ dyspoiesis, การระเบิดส่วนเกินในไขกระดูก, ความผิดปกติของโครโมโซมซึ่งไม่รวม ITP |
| เม็ดเลือดแดง | Pancytopenia กลุ่มอาการเลือดออก | CBC (ด้วยจำนวนเม็ดเลือดขาว, จำนวนเรติคูโลไซต์) ไมอีโลแกรม | ผลลัพธ์ของโฟลว์ไซโตเมทรี, อิมมูโนฮิสโตเคมี, การตรวจชิ้นเนื้อไขกระดูกไม่รวม ITP |
| พาราเซตามอล ฮีโมโกลบินนูเรียออกหากินเวลากลางคืน | โรคริดสีดวงทวาร |
ยูเอซี; การตรวจเลือดทางชีวเคมี การตรวจเลือด; โอม; IFT บน PNG |
PNH มีลักษณะเฉพาะคือ hemosiderinuria, hemoglobinuria, ระดับบิลิรูบินที่เพิ่มขึ้น, LDH และ haptoglobin ลดลงหรือไม่มีเลย ไม่ค่อยสังเกตเลือดออก เป็นเรื่องปกติ ยกเว้นหากไม่มีโคลน PNH ตามผลลัพธ์ IFT |
| โรคโลหิตจางเมกาโลบลาสติก | ภาวะเกล็ดเลือดต่ำ |
CBC + สัณฐานวิทยาของเลือดส่วนปลาย; ไมอีโลแกรม; การตรวจเลือดทางชีวเคมี (ระดับไซยาโนโคบาลามินและกรดโฟลิก) |
สัญญาณทางอ้อมที่มีลักษณะเฉพาะของโรคโลหิตจางชนิด megaloblastic คือการเพิ่มขึ้นของปริมาณฮีโมโกลบินโดยเฉลี่ยในเม็ดเลือดแดง, การเพิ่มขึ้นของปริมาตรเฉลี่ยของเม็ดเลือดแดง, และประเภทของเม็ดเลือดชนิด megaloblastic ตาม myelogram ซึ่งแตกต่างจาก ITP ในโรคโลหิตจางชนิด megaloblastic แม้จะมีภาวะเกล็ดเลือดต่ำ แต่ก็ไม่มีอาการตกเลือด |
| จ้ำลิ่มเลือดอุดตัน | โรคริดสีดวงทวาร |
ยูเอซี; อัลตราซาวนด์ของ OBP; การประเมินสถานะทางระบบประสาท เอ็กซ์เรย์ของข้อต่อ |
ไม่รวมโดยอาการทางระบบประสาท การเกิดลิ่มเลือดหลายชนิด กลุ่มอาการข้อ และมักมีการขยายตัวของตับและม้าม |
การรักษาในต่างประเทศ
รับการรักษาในประเทศเกาหลี อิสราเอล เยอรมนี สหรัฐอเมริกา
รับคำแนะนำเกี่ยวกับการท่องเที่ยวเชิงการแพทย์
การรักษา
ยา ( ส่วนผสมที่ใช้งานอยู่) ใช้ในการรักษา
| ฟองน้ำห้ามเลือด |
| อะซิโทรมัยซิน |
| อะเลมตูซูแมบ |
| แอมม็อกซิซิลลิน |
| อะไซโคลเวียร์ |
| เดกซาเมทาโซน |
| อิมมูโนโกลบูลิน จี ของมนุษย์ปกติ (อิมมูโนโกลบูลิน จี ของมนุษย์ปกติ) |
| แคปโตพริล |
| กรดคลาวูลานิก |
| โคเลคาลต์ซิเฟอรอล |
| เกล็ดเลือดเข้มข้น (CT) |
| กรดไมโคฟีโนลิก (Mycophenolate mofetil) |
| โอเมพราโซล |
| ตับอ่อน |
| พาราเซตามอล |
| ไพเพอราซิลลิน |
| เพรดนิโซโลน |
| ริตูซิแมบ |
| ทาโซแบคแทม |
| กรดทรานเนซามิก |
| ทรอมบินั่ม |
| ฟลูโคนาโซล |
| เซฟตาซิดิม |
| ไซโคลสปอริน |
| ไซโคลฟอสฟาไมด์ |
| เอลทรอมโบพาก |
| เอแทมซิเลท |
การรักษา (คลินิกผู้ป่วยนอก)
การรักษาผู้ป่วยนอก
กลยุทธ์การรักษา:เลขที่
− การรักษาแบบไม่ใช้ยา:เลขที่
− การรักษาด้วยยา:เลขที่
อัลกอริทึมของการกระทำสำหรับ สถานการณ์ฉุกเฉิน:
·ปรึกษาหารือกับผู้เชี่ยวชาญด้านเนื้องอกวิทยา - หากสงสัยว่าเกิดเม็ดเลือดแดง
·ปรึกษากับนรีแพทย์ - สำหรับ metrorrhagia, menorrhagia;
การรักษา (รถพยาบาล)
การวินิจฉัยและการรักษาในระยะการดูแลฉุกเฉิน
มาตรการวินิจฉัย:
· การรวบรวมข้อร้องเรียนและประวัติทางการแพทย์
· การตรวจร่างกาย
การรักษาด้วยยา:
· การบำบัดตามอาการ ,
ตามแนวทาง IMCI - WHO ในการจัดการโรคที่พบบ่อยที่สุดในโรงพยาบาลระดับประถมศึกษา ปรับให้เข้ากับสภาวะของสาธารณรัฐคาซัคสถาน
การรักษา (ผู้ป่วยใน)
การรักษาผู้ป่วยใน
กลยุทธ์การรักษา:
สำหรับภาวะเกล็ดเลือดต่ำทางภูมิคุ้มกัน กลยุทธ์การรักษาเริ่มต้นด้วยการสั่งจ่ายยา ยาฮอร์โมน(เพรดนิโซโลน) ด้วยการตอบสนองต่อการรักษาที่ดี จำนวนเกล็ดเลือดจะเพิ่มขึ้น (ปกติในวันที่ 7-10) และยังคงอยู่ในระดับสูงแม้ว่าจะหยุดยาแล้วก็ตาม หากไม่เกิดการบรรเทาอาการให้กำหนดภูมิคุ้มกันบำบัด - อิมมูโนโกลบูลินทางหลอดเลือดดำ หากไม่สามารถทำให้ผู้ป่วยบรรเทาอาการด้วยยาได้ภายใน 6 เดือน แนะนำให้ตัดม้ามออก ในกรณีที่รุนแรงของโรค สามารถทำการตัดม้ามออกได้เร็วกว่ากำหนด
เพื่อตัดสินใจเกี่ยวกับกลยุทธ์การรักษา กลุ่มผู้เชี่ยวชาญจากต่างประเทศได้พัฒนาระดับเลือดออกและคำแนะนำเกี่ยวกับแนวทางดังกล่าว
เพื่อการบำบัด:
| เลือดออก/คุณภาพชีวิต | แนวทางการรักษา |
|
ระดับ 1 มีเลือดออกเล็กน้อย<100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых |
การสังเกต |
|
ระดับ 2 มีเลือดออกเล็กน้อย หลาย petechiae > 100; และ/หรือรอยฟกช้ำขนาดใหญ่ >5 รอย (เส้นผ่านศูนย์กลาง >3 ซม.) ไม่มีเลือดออกจากเยื่อเมือก |
การสังเกตหรือการรักษาเสถียรภาพของเมมเบรนในผู้ป่วยบางราย |
|
ระดับ 3 มีเลือดออกปานกลาง การมีเลือดออกจากเยื่อเมือกวิถีชีวิตที่ "อันตราย" |
ปรึกษากับนักโลหิตวิทยา |
|
ระดับ 4 เลือดออกจากเยื่อเมือกหรือสงสัยว่ามีเลือดออกภายใน |
การรักษาผู้ป่วยทุกรายในโรงพยาบาล |
การรักษาแบบไม่ใช้ยา:
โหมด: II.III;
อาหาร: № 11.
การรักษาด้วยยา
การรักษาขึ้นอยู่กับความรุนแรง:
ใช้ยาเพรดนิโซโลนในขนาดมาตรฐานสูงสุด 14 วัน/เพิ่มขนาดยาเป็นเวลา 4 วัน
การรักษาบรรทัดแรกสำหรับ ITP:
| ยาเสพติด | ปริมาณ | ระยะเวลาของการบำบัด |
ยูดี ลิงค์ |
| เพรดนิโซโลน | 0.25 มก./กก | 21 วัน | เกรดเอ |
| 2 มก./กก | 14 วันโดยค่อย ๆ ถอนออก | ||
| 60 มก./ม2 | 21 วัน | ||
| 4มก./กก | 7 วันโดยค่อย ๆ ถอนออก | ||
| 4มก./กก | 4 วัน | ||
| เมทิลเพรดนิโซโลน | 30 หรือ 50 มก./กก | 7 วัน | เกรดเอ |
| 20-30มก./กก | 2 - 7 วัน | ||
| 30มก./กก | 3 วัน | ||
| IVIG | 0.8-1 ก./กก | 1-2 วัน | เกรดเอ |
| 0.25 ก./กก | ครั้งหนึ่ง | ||
| 0.4 ก./กก | 5 วัน | ||
| แอนตี้-ดี | 25ไมโครกรัม/กก | 2 วัน | เกรดเอ |
| 50-60ไมโครกรัม/กก | ครั้งหนึ่ง | ||
| 75ไมโครกรัม/กก | ครั้งหนึ่ง | ||
| เดกซาเมทาโซน | 20 - 40 มก./กก./วัน | เป็นเวลา 4 วันติดต่อกัน (ทุกเดือน 6 รอบ) | เกรดเอ |
ITP ถาวรและเรื้อรัง:
· สูตรการรักษาด้วยกลูโคคอร์ติคอยด์: เมทิลเพรดนิโซโลน IV ในปริมาณสูง 30 มก./กก. x 3 วัน จากนั้น 20 มก./กก. x 4 วัน;
IVIT สามารถใช้กับ CITP มาก่อนได้ การแทรกแซงการผ่าตัด,ถอนฟัน/กรณีได้รับบาดเจ็บ สูตรการใช้ IVIT สำหรับ cITP จะเหมือนกันกับสูตรสำหรับ ITP ที่เริ่มมีอาการใหม่
· ปริมาณที่แนะนำของ IVIT คือ 0.8-1.0 กรัม/น้ำหนักตัวกิโลกรัม ตามด้วย การแนะนำตัวอีกครั้งภายใน 48 ชั่วโมง หากหลังจากให้ยาครั้งแรกแล้วระดับเกล็ดเลือดไม่สูงกว่า 20 x 109/ลิตร
การบำบัดด้วยยาทางเลือกที่สอง:
ริตูซิแมบ(UD-B):
· ครั้งเดียว: 375 มก./ตารางเมตร/สัปดาห์ ระยะเวลาของหลักสูตร: 4 สัปดาห์ (รวมการฉีดทั้งหมด 4 ครั้ง);
ข้อบ่งชี้:
· ไม่ตอบสนองต่อยาเดกซาเมทาโซนในปริมาณสูง
· หากมีข้อห้ามในการตัดม้าม
· หลักสูตรที่เกิดซ้ำและทนไฟของ ITP
ไซโคลสปอริน เอ:
· 2.5 - 3 มก./กก./วัน ใช้ร่วมกับเพรดนิโซโลน (UD-B)
ไซโคลฟอสฟาไมด์: 200 มก./ม.2 1 ครั้งต่อวัน;
ข้อบ่งชี้:
· ในผู้ป่วยที่ดื้อต่อการรักษาด้วยฮอร์โมน และ/หรือหลังการตัดม้าม
· ITP รอง
ไมโคฟีโนเลต โมเฟติน: 20-40 มก./กก. ระยะเวลาหลักสูตร 30 วัน
ข้อบ่งชี้:
· ผู้ป่วยบางรายที่มีจุดประสงค์ในการต้านการเพิ่มจำนวนและกดภูมิคุ้มกัน
การบำบัดด้วยยาแนวที่สาม:
ตัวเอกของตัวรับ TPO(UD-A):
· Eltrombopag 25-75 มก. รับประทาน 1-10 มก./กก./สัปดาห์
อะเลมตูซูแมบ*:
· การบำบัดทางเลือกสำหรับ cITP และ ITP ที่ทนไฟหมายเหตุ! ใช้กับพื้นหลังของการบำบัดร่วม (ต้านเชื้อแบคทีเรีย, เชื้อรา, ไวรัส)
รายการยาสำคัญ:
| INN ของยา | แบบฟอร์มการเปิดตัว |
ยูดี ลิงค์ |
| ยากดภูมิคุ้มกัน | ||
| เดกซาเมทาโซน |
เม็ด 0.5 มก สารละลาย 4 มก./2 มล |
ยูดี บี |
| เพรดนิโซโลน | เม็ด 5 มก | ยูดี เอ |
| สำหรับการให้ทางหลอดเลือดดำ 10% 2 กรัม/20 มล | ยูดี เอ | |
| อิมมูโนโกลบูลินของมนุษย์ Ig G | สำหรับให้ทางหลอดเลือดดำ 10% 5 กรัม/50 มล | ยูดี เอ |
| ไซโคลฟอสฟาไมด์ | ผงสำหรับเตรียมสารละลายสำหรับให้ทางหลอดเลือดดำ 500 มก | ยูดี ส |
| ไมโคฟีโนเลท โมเฟทิล | แคปซูล 250 และ 500 มก | ยูดี ส |
| ริตูซิแมบ |
ขวด 10 มล./100 มก ขวด 50 มล./500 มก |
ยูดี บี |
| ไซโคลสปอริน เอ | แคปซูล 25 มก., 50 มก., 100 มก | ยูดี บี |
| เอลทรอมโบพาก | ยาเม็ด 31.9 มก. และ 63.8 มก | ยูดี เอ |
| Alemtuzimab (หลังจากลงทะเบียนในสาธารณรัฐคาซัคสถาน) | สารละลายสำหรับการแช่ 1 มล | ยูดี เอ |
| ยาต้านเชื้อรา(ตามข้อบ่งชี้) | ||
| ฟลูโคนาโซล | น้ำยาฉีดเข้าเส้นเลือดดำ 50 มล. 2 มก./มล. แคปซูล 150 มก | ยูดี บี |
| ยาต้านจุลชีพใช้เพื่อป้องกันการเกิดภาวะแทรกซ้อนจากการติดเชื้อหนองและหลังจากพิจารณาความไวต่อยาปฏิชีวนะ | ||
|
อะซิโทรมัยซิน หรือ |
แท็บเล็ต / แคปซูล, 500 มก., ผงแห้งเยือกแข็งสำหรับเตรียมสารละลายสำหรับการฉีดเข้าเส้นเลือดดำ, 500 มก.; | ยูดี บี |
|
พิเพอราซิลลิน/ทาโซแบคแทม หรือ |
ผงสำหรับเตรียมสารละลายฉีดเข้าเส้นเลือดดำ 4.5 กรัม | ยูดี บี |
|
เซฟตาซิดิม หรือ |
ผงสำหรับเตรียมสารละลายฉีดเข้าเส้นเลือดดำ 1,000 มก | ยูดี บี |
| อะม็อกโซซิลลิน + กรดคลาวูลานิก |
เคลือบแท็บเล็ต เคลือบฟิล์ม, 500 มก./125 มก., ผงสำหรับเตรียมสารแขวนลอยการบริหารช่องปาก 135 มก./5 มล., ผงสำหรับเตรียมสารละลายสำหรับการบริหารทางหลอดเลือดดำและกล้ามเนื้อ 600 มก. |
ยูดี บี |
| ยาต้านไวรัส (ตามข้อบ่งชี้กรณีติดเชื้อ) | ||
| อะไซโคลเวียร์ | ครีมสำหรับใช้ภายนอก 5% -5.0, แท็บเล็ต 200 มก., ผงสำหรับสารละลายสำหรับแช่ 250 มก.; | ยูดี ส |
| ยาที่ส่งผลต่อระบบการแข็งตัวของเลือด | ||
| ไฟบริโนเจน+ทรอมบิน | ฟองน้ำห้ามเลือด ขนาด 7*5*1, 8*3; | ยูดี บี |
รายการยาเพิ่มเติม:
| INN ของยา |
เส้นทางการบริหาร |
ยูดี ลิงค์ |
| omeprazole (การป้องกันการรักษาด้วยยาต้านแผล) | สำหรับการบริหารช่องปาก 20 มก | ยูดี บี |
| ตับอ่อน (สำหรับโรคกระเพาะ, ปรับปรุงกระบวนการย่อยอาหารด้วยการบำบัดด้วยฮอร์โมน) | 10,000 IU | ยูดี บี |
| captopril (เพื่อเพิ่มความดันโลหิต) | ยาเม็ดบริหารช่องปาก 12.5 มก | ยูดี บี |
| พาราเซตามอล (ลดไข้) | ยาเม็ดบริหารช่องปาก 200 มก | ยูดี บี |
| โซเดียมเอแทมไซเลต (สำหรับเลือดออก) |
สำหรับการบริหารช่องปาก สำหรับการบริหารทางหลอดเลือดดำ 2 มล |
ยูดี บี |
| Colecalciferol (สำหรับภาวะแคลเซียมในเลือดต่ำ) | แท็บเล็ต 500 มก | ยูดี บี |
การใช้การถ่ายเลือดแบบเข้มข้น:
ข้อบ่งชี้:
· มีเลือดออกที่คุกคามถึงชีวิต
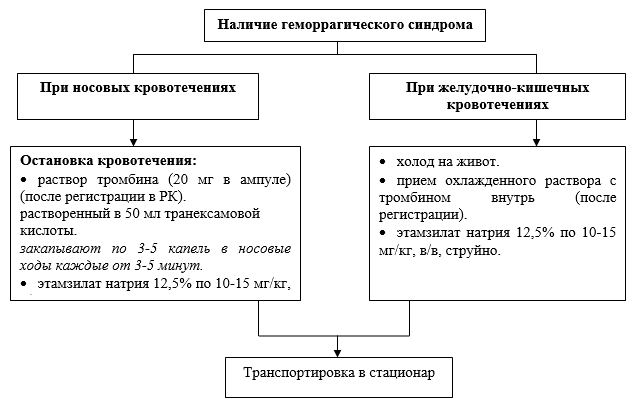
การถ่ายเกล็ดเลือดเข้มข้นควรเสริมการรักษาเฉพาะสำหรับ ITP (IVIG และ/หรือกลูโคคอร์ติคอยด์) เสมอ และไม่ควรใช้เป็นการบำบัดเดี่ยว หากความรุนแรงของการตกเลือดใน ITP จำเป็นต้องถ่ายเกล็ดเลือดเข้มข้น แนะนำให้แยกการถ่ายทุกๆ 6-8 ชั่วโมง ในกรณีที่รุนแรงโดยเฉพาะอย่างยิ่ง จะมีการถ่ายเลือดแบบ "hyperfractionated" ด้วยเกล็ดเลือดเข้มข้นขนาดเล็ก: 1-2 ครั้ง (0.7-1.4x10 11) ทุกสองชั่วโมง ใช้ยา Etamsylate และยาต้านการละลายลิ่มเลือดเป็นยาห้ามเลือดเพิ่มเติม
หมายเหตุ! ในกรณีที่มีเลือดออกในไต ห้ามใช้สารยับยั้งการละลายลิ่มเลือด
การแทรกแซงการผ่าตัด:
ตัดม้าม(ยูดี-บี)
บ่งชี้ในการแทรกแซง:
· โรคกำเริบและรุนแรงเป็นเวลานานกว่า 6 เดือน
· ผู้ป่วยที่มีอายุมากกว่า 6 ปี หลังจากฉีดวัคซีน Haemophilus influenzae type b + S.pneumoniae + N.Meningitidis ก่อน
ข้อห้ามสำหรับการแทรกแซง:
· เด็กอายุต่ำกว่า 6 ปี
· ITP หลัก
การรักษาอื่น ๆ: เลขที่.
การบำบัดห้ามเลือดเสริม:
· โซเดียมเอแทมซิเลต 12.5% ในขนาด 10-15 มก./กก.
· กรดพารา-อะมิโนเบนโซอิก - กรด tranexamic: อายุเกิน 12 ปี ในขนาดยา 20-25 มก./กก.
บ่งชี้ในการปรึกษาหารือกับผู้เชี่ยวชาญ:
· ปรึกษากับผู้เชี่ยวชาญด้านโรคติดเชื้อ - หากคุณสงสัย กระบวนการติดเชื้อ;
· ปรึกษากับแพทย์ด้านต่อมไร้ท่อ - ในกรณีที่มีพัฒนาการ ความผิดปกติของต่อมไร้ท่อระหว่างการรักษา
·ปรึกษากับสูติแพทย์ - นรีแพทย์ - ในระหว่างตั้งครรภ์, metrorrhagia, menorrhagia เมื่อสั่งยาคุมกำเนิดแบบรวม
· การให้คำปรึกษาของผู้อื่น ผู้เชี่ยวชาญที่แคบ- ตามข้อบ่งชี้
ข้อบ่งชี้ในการย้ายไปยังหอผู้ป่วยหนัก:
· ไม่มี/มีสติบกพร่อง (ระดับกลาสโกว์) ใบสมัครหมายเลข 1
ภาวะหัวใจล้มเหลวเฉียบพลัน (อัตราการเต้นของหัวใจน้อยกว่า 60 หรือมากกว่า 200 ต่อนาที)
· ภาวะหายใจล้มเหลวเฉียบพลัน (DN 2 - 3 องศา, RR มากกว่า 50, ความอิ่มตัวของสีลดลงน้อยกว่า 88%, ต้องการ ดำเนินการระบายอากาศทางกล);
ความผิดปกติของระบบไหลเวียนโลหิตเฉียบพลัน (ภาวะช็อก);
ความดันโลหิตซิสโตลิก น้อยกว่า 60/มากกว่า 180 (ต้องการ การแนะนำแบบถาวรยา vasoactive);
· ความผิดปกติของการเผาผลาญที่สำคัญ (อิเล็กโทรไลต์, น้ำ, โปรตีน, ความสมดุลของกรดเบส, กรดคีโตซิส);
· การสังเกตอย่างเข้มข้นและการรักษาด้วยยาอย่างเข้มข้นโดยต้องมีการตรวจสอบการทำงานที่สำคัญอย่างต่อเนื่อง
·การละเมิดระบบการแข็งตัวของเลือดและระบบป้องกันการแข็งตัวของเลือด
ตัวชี้วัดประสิทธิภาพการรักษา:
· หลังจาก 4 สัปดาห์นับจากเริ่มการรักษา เกล็ดเลือดเพิ่มขึ้นมากกว่า 100x10 9 /ลิตร (75% ของผู้ป่วยที่มี ITP)
·หลังการกำจัดม้าม - เพิ่มระดับเกล็ดเลือดในเลือดส่วนปลาย
การจัดการต่อไป
การวิจัยในห้องปฏิบัติการ:
· CBC ที่มีการกำหนดจำนวนเกล็ดเลือดและการนับสูตรเม็ดเลือดขาวด้วยตนเอง (บังคับ) จะดำเนินการเดือนละครั้งในปีแรกของการสังเกต ขึ้นอยู่ต่อไป สภาพทางคลินิกและความเสถียรของภาพทางโลหิตวิทยา
· การวิเคราะห์เลือดทางชีวเคมีแบบไดนามิกจะดำเนินการหากมีการระบุ
· การทดสอบทางซีรั่มวิทยาเครื่องหมายของเชื้อ HIV ไวรัสตับอักเสบบีและซีจะดำเนินการ 3 เดือนหลังจากออกจากโรงพยาบาลและ 3 เดือนหลังจากการถ่ายผลิตภัณฑ์เลือดแต่ละครั้ง
เงื่อนไขในการเคลื่อนย้ายผู้ป่วยไปยังสถานที่อยู่อาศัย:
· กุมารแพทย์ (นักโลหิตวิทยาในเด็ก) ณ สถานที่อยู่อาศัยได้รับคำแนะนำจากผู้เชี่ยวชาญของโรงพยาบาล
· ความถี่ในการตรวจผู้ป่วยที่มี ITP คือทุกๆ 2-4 สัปดาห์ในช่วง 3 เดือนแรกของการรักษา จากนั้นขึ้นอยู่กับสภาพทางคลินิกและการเปลี่ยนแปลงทางโลหิตวิทยา แต่อย่างน้อยหนึ่งครั้งทุกๆ 2 เดือน
การศึกษาด้วยเครื่องมือดำเนินการเมื่อมีการบ่งชี้ทางคลินิก
การเข้ารับการรักษาในโรงพยาบาล
ข้อบ่งชี้ในการเข้ารับการรักษาในโรงพยาบาลตามแผน:
บ่งชี้สำหรับ การเข้ารับการรักษาในโรงพยาบาลฉุกเฉิน
:
ระดับเกล็ดเลือดใน CBC ลดลง<50х10 9 /л.
·การปรากฏตัวของกลุ่มอาการตกเลือด (เลือดออกจากเยื่อเมือกของช่องจมูก, ช่องปาก, เลือดออกในทางเดินอาหาร, เลือดออกในมดลูก)
ข้อมูล
แหล่งที่มาและวรรณกรรม
- รายงานการประชุมของคณะกรรมาธิการร่วมว่าด้วยคุณภาพการบริการทางการแพทย์ของกระทรวงสาธารณสุขแห่งสาธารณรัฐคาซัคสถาน พ.ศ. 2559
- 1) โลหิตวิทยาในเด็ก, 2558 เรียบเรียงโดย A.G. Rumyantsev, A.A. Maschan, E.V. มอสโก กลุ่มสำนักพิมพ์ "GEOTAR-Media" 2558 C – 656, C-251, ตารางที่ 6 2) แนวทางปฏิบัติตามหลักฐานของ American Society of Hematology 2011 สำหรับภาวะเกล็ดเลือดต่ำทางภูมิคุ้มกัน Cindy Neunert, Wendy Lim, Mark Crowther, Alan Cohen, Lawrence Solberg, Jr และ Mark A. Crowther2011; 16:4198-4204 3) การกำหนดมาตรฐานของ ITP, กันยายน 2549 IMBACH 4) การให้การดูแลฉุกเฉิน, 2548. อัลกอริทึมของการดำเนินการในสถานการณ์ฉุกเฉิน: ตามแนวทาง IMCI - WHO สำหรับการจัดการโรคที่พบบ่อยที่สุดในโรงพยาบาลระดับประถมศึกษา ปรับให้เข้ากับสภาวะของสาธารณรัฐคาซัคสถาน (WHO 2012) 5) อีเอสเอช. คู่มือ "Immune thrombocytopenia" 2011 6) Tarantino & Buchanan, Hematol Oncol Clin North Am, 2004, 18:1301-1314 7) Guidelines for the adminis parenteral nutrition Canada 2010. 8) SIGN 104. การป้องกันโรคด้วยยาปฏิชีวนะในการผ่าตัด.2014.
ข้อมูล
ตัวย่อที่ใช้ในโปรโตคอล
| เอจี | ความดันโลหิตสูง; |
| นรก | ความดันโลหิต |
| อลาท | อะลานีนอะมิโนทรานสเฟอเรส |
| อาสา ที | แอสพาเทตอะมิโนทรานสเฟอเรส |
| ไอวี | ทางหลอดเลือดดำ |
| ฉัน | เข้ากล้าม |
| วีวีดี | การบำบัดด้วยอิมมูโนโกลบูลินขนาดสูงทางหลอดเลือดดำ |
| เอชไอวี | ไวรัสโรคภูมิคุ้มกันบกพร่องของมนุษย์ |
| จีจีทีพี | แกมมากลูทามิลทรานเปปทิเดส; |
| ไอเอ็มซีไอ | การจัดการความเจ็บป่วยในเด็กแบบบูรณาการ |
| การระบายอากาศทางกล | การระบายอากาศเทียม |
| ไอทีพี | ภาวะเกล็ดเลือดต่ำภูมิคุ้มกัน |
| เอลิซา | เอนไซม์อิมมูโนแอสเสย์ |
| ลิฟท์ | อิมมูโนฟีโนไทป์; |
| กะรัต | เอกซเรย์คอมพิวเตอร์ |
| เคเอสเอช | สถานะของกรดเบส |
| แอลดีเอช | แลคเตทดีไฮโดรจีเนส; |
| สิ่งอำนวยความสะดวกด้านการดูแลสุขภาพ | สถาบันการแพทย์ |
| เอ็มดีเอส | กลุ่มอาการ myelodysplastic; |
| ฉัน | หน่วยระหว่างประเทศ |
| เอ็มเอ็มเอฟ | ไมโคฟีโนเลท โมเฟติน |
| เอ็มอาร์ไอ | การถ่ายภาพด้วยคลื่นสนามแม่เหล็ก |
| ยูเอซี | การตรวจเลือดทั่วไป |
| โอม | การตรวจปัสสาวะทั่วไป |
|
โรคเอเอ็มแอล PNG |
มะเร็งเม็ดเลือดขาวชนิดเฉียบพลัน myeloblastic; hemoglobinuria ออกหากินเวลากลางคืน paroxysmal; |
| สสส | อุบัติเหตุหลอดเลือดสมองเฉียบพลัน |
| พีซีอาร์ | ปฏิกิริยาลูกโซ่โพลีเมอเรส |
| ESR | - อัตราการตกตะกอนของเม็ดเลือดแดง |
| HSCT | การปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด |
| สสส | อัลตราซาวนด์ดอปเปลอร์ |
| เอฟจีดีเอส | ไฟโบร-gastro-duadenoscopy |
| ฮิต | ภาวะเกล็ดเลือดต่ำภูมิคุ้มกันเรื้อรัง |
| ซีเอ็มวี | ไซโตเมกาโลไวรัส |
| บีเอช | อัตราการหายใจ |
| อัตราการเต้นของหัวใจ | อัตราการเต้นของหัวใจ |
| คลื่นไฟฟ้าหัวใจ | คลื่นไฟฟ้าหัวใจ; |
| เอคโคซีจี | การตรวจคลื่นไฟฟ้าหัวใจ; |
| ไอจี | อิมมูโนโกลบูลิน |
รายชื่อผู้พัฒนาโปรโตคอลพร้อมข้อมูลคุณสมบัติ:
1) Omarova Gulnara Erbosynovna - นักโลหิตวิทยาในเด็ก/นักเนื้องอกวิทยา สาขามูลนิธิองค์กร "UMC", "ศูนย์วิทยาศาสตร์แห่งชาติเพื่อการคลอดบุตรและวัยเด็ก", อัสตานา
2) Tastanbekova Venera Bulatovna - นักโลหิตวิทยาเด็ก / เนื้องอกวิทยาสาขามูลนิธิองค์กร "UMC", "ศูนย์วิทยาศาสตร์แห่งชาติเพื่อการคลอดบุตรและวัยเด็ก", อัสตานา
3) Umirbekova Balzhan Bolatovna - นักโลหิตวิทยาเด็ก / เนื้องอกวิทยาสาขามูลนิธิองค์กร "UMC", "ศูนย์วิทยาศาสตร์แห่งชาติเพื่อการคลอดบุตรและวัยเด็ก", อัสตานา
4) Omarova Kulyan Omarovna - แพทย์ศาสตร์บัณฑิต, ศาสตราจารย์, ศูนย์กุมารเวชศาสตร์และศัลยศาสตร์เด็กแห่งชาติ, อัลมาตี
5) Manzhuova Lyazzat Nurpapaevna - ผู้สมัครสาขาวิทยาศาสตร์การแพทย์, หัวหน้าแผนกเนื้องอกวิทยาหมายเลข 1, ศูนย์กุมารเวชศาสตร์และศัลยกรรมเด็กแห่งชาติ, อัลมาตี
6) Mira Maratovna Kalieva - ผู้สมัครสาขาวิทยาศาสตร์การแพทย์, รองศาสตราจารย์ภาควิชาเภสัชวิทยาคลินิกและเภสัชบำบัดของ KazNMU ที่ได้รับการตั้งชื่อตาม เอส. อัสเฟนดิยาโรวา.
บ่งชี้ว่าไม่มีความขัดแย้ง:เลขที่
รายชื่อผู้วิจารณ์: Kemaykin Vadim Matveevich - นักโลหิตวิทยาในประเภทคุณสมบัติสูงสุด, ผู้สมัครสาขาวิทยาศาสตร์การแพทย์, หัวหน้านักโลหิตวิทยาอิสระ, ผู้เชี่ยวชาญด้านเนื้องอกวิทยาของกระทรวงสาธารณสุขและการพัฒนาสังคมของสาธารณรัฐคาซัคสถาน
ภาคผนวก 1

ไฟล์แนบ
ความสนใจ!
- การใช้ยาด้วยตนเองอาจทำให้สุขภาพของคุณเสียหายอย่างไม่สามารถแก้ไขได้
- ข้อมูลที่โพสต์บนเว็บไซต์ MedElement และในแอปพลิเคชันมือถือ "MedElement", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Guide" ไม่สามารถและไม่ควรแทนที่การปรึกษาแบบเห็นหน้ากับแพทย์
- อย่าลืมติดต่อสถานพยาบาลหากคุณมีอาการป่วยหรือมีอาการใด ๆ ที่เกี่ยวข้องกับคุณ
- การเลือกใช้ยาและขนาดยาต้องปรึกษากับผู้เชี่ยวชาญ มีเพียงแพทย์เท่านั้นที่สามารถสั่งยาและขนาดยาที่เหมาะสมโดยคำนึงถึงโรคและสภาพร่างกายของผู้ป่วย
- เว็บไซต์ MedElement และแอปพลิเคชันมือถือ "MedElement", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Directory" เป็นข้อมูลและแหล่งข้อมูลอ้างอิงเท่านั้น
ข้อมูลที่โพสต์บนเว็บไซต์นี้ไม่ควรใช้เพื่อเปลี่ยนแปลงคำสั่งของแพทย์โดยไม่ได้รับอนุญาต
- บรรณาธิการของ MedElement จะไม่รับผิดชอบต่อการบาดเจ็บส่วนบุคคลหรือความเสียหายต่อทรัพย์สินอันเป็นผลจากการใช้ไซต์นี้
- บทความใหม่
- ระยะเวลาพักฟื้นหลังการผ่าตัดเต้านม - คำแนะนำของแพทย์และผลเสียที่อาจเกิดขึ้น
- ระยะเวลาพักฟื้นหลังการผ่าตัดเต้านม - คำแนะนำของแพทย์และผลเสียที่อาจเกิดขึ้น
- ลักษณะการหลั่งระหว่างตั้งครรภ์ การหลั่งจะยาวนานเหมือนน้ำมูกระหว่างตั้งครรภ์
- ตัวชี้วัด HCG สำหรับการตั้งครรภ์นอกมดลูก
- อนุญาตให้ใช้ยาพาราเซตามอลในระหว่างตั้งครรภ์หรือไม่?
- “เหตุใดฉันจึงควรรับราชการในกองทัพ”: บทพูดคนเดียวที่ตรงไปตรงมากับตัวเอง ทำไมทุกคนจึงควรรับราชการในกองทัพ
- vus คืออะไรใน ID ทหารและการถอดรหัส
- หน้าอับอายของประวัติศาสตร์รัสเซีย: อัฟกานิสถาน
บทความยอดนิยม
- โรงเรียนสั่งการทหารชั้นสูงโนโวซีบีร์สค์ (โนโวซีบีสค์)
- ผู้ว่าการเซวาสโทพอล Sergei Kunitsyn: “ เรากลับมาจากสงครามอย่างไม่เกรงกลัว” Nikolai Semenovich Patolichev
- เจ้าหน้าที่ข่าวกรองในตำนาน Alexey Botyan ชีวประวัติของเจ้าหน้าที่ข่าวกรอง Alexander Batyan
- สวดมนต์หางานหางาน
- คำอธิษฐานของ Cyprian นั้นสั้น คำอธิษฐานของ Cyprian เพื่อห้ามปราม;
- คำอธิษฐานเพื่อความอยู่ดีมีสุขทางวัตถุ: จะอธิษฐานกับใคร?
- คำอธิษฐานหน้าไอคอน "กำแพงที่ไม่มีวันแตกหัก"
- วิธีกำจัดความเสียหายออกจากตัวคุณเอง
- วิธีลบความเสียหายจาก Volt ด้วยตัวเอง
- คำอธิษฐานเพื่อซื้อที่อยู่อาศัย บ้าน หรืออพาร์ตเมนต์
