У ребенка появилась сыпь и чешется. Сыпь на теле у ребенка фото с пояснениями. Сыпь, вызванная инфекцией
Сыпь на теле ребенка имеет внутренние причины и является одним из первых признаков заболевания. Установить точную причину и назначить адекватное лечение может только врач. Однако, родителям необходимо знать основные виды высыпаний и уметь определять их характер, чтобы оказать ребенку первую помощь и предоставить доктору необходимую информацию для быстрой постановки верного диагноза.
Как это выглядит
Появление на коже патологических элементов разной формы, цвета, размера и фактуры называют сыпью. Нередко она сопровождается другими симптомами, по которым можно определить заболевание, которым сыпь вызвана. Среди причин высыпаний: нарушения работы внутренних органов, инфекции и аллергии. Сыпь часто сопровождается зудом и повышением температуры. Среди вторичных элементов, сопровождающих высыпания, - корки, шелушение, рубцы, трещины, язвы и эрозии, усиление кожного рисунка, нарушения пигментации, атрофия кожи.
1. Инфекции
Если причина сыпи - инфекция, вирусная или бактериальная, у ребенка поднимается температура, его знобит, может болеть горло, появляется насморк и кашель. Возможен понос, тошнота и рвота, боли в животе. Сыпь появляется сразу или на 2-3 сутки.
В случае вирусной инфекции состояние ребенка облегчается жаропонижающими средствами и успокаивающими внешними мазями и кремами. При бактериальной сыпи назначаются антибиотики. Основные симптомы инфекционных заболеваний, сопровождающихся сыпью представлены в таблице 1.
Таблица 1.
| Заболевание, причина | Инкубационный (скрытый) период | Симптомы, характер высыпаний |
| Инфекционная эритема , вызывается парвовирусом В19, передается воздушно-капельным путем, возможна и контактная передача. Чаще заболевают в возрасте от 2 до 12 лет. | 4 -14 дней, больной заразен до появления сыпи. |
Невысокая температура, головная боль и умеренный кашель и насморком, иногда артрит. Сначала наблюдается сыпь на щеках в виде небольших немного выступающих ярко-красных точек, которые, увеличиваясь, сливаются в блестящие симметричные пятна. Затем слегка припухшие красные пятна сыпи, иногда с синеватым оттенком, распространяются по телу. Далее центр пятен светлеет. Сыпь чаще всего выступает на разгибательных поверхностях. Пятна угасают постепенно, за 1 - 3 недели. |
| Внезапная экзантема (розеола)
, вызывается вирусом герпеса 6-го типа (HHV-6), чаще всего в возрасте от 10 месяцев до 2 лет, передается обычно от взрослых, воздушно-капельным путем. |
5 -15 дней. | Возможны недомогание, насморк, покраснение горла, легкая отечность век, увеличение лимфатических узлов, шейных и задних ушных. Температура резко поднимается до 38 - 40.5 градусов, через 3 дня температура снижается, а на теле появляется мелкая сыпь в виде розовых пятнышек, иногда чуть приподнимающихся над поверхностью (сохраняются от нескольких часов до трех дней). Характерны раздражительность, вялость и отсутствие аппетита. |
| Ветряная оспа (ветрянка) , вызывается вирусом varicella zoster, сходным по строению с вирусом герпеса. Передается по воздуху или контактно, чаще всего в возрасте до 15 лет. | 10 -21 день, больной заразен до 10 дня. | Недомогание возникает за 1 - 2 дня до появления сыпи, в виде головной боли, иногда - несильной боли в животе, постепенном повышении температуры до 38 градусов. Сыпь, сопровождаемая зудом, появляется на голове, лице, туловище. Красные пятнышки за несколько часов превращаются в папулы, а затем в пузырьки с прозрачной жидкостью (везикулы). На следующий день жидкость мутнеет, в центре пузырька появляется вдавление, а он сам покрывается коркой. Характерная для ветрянки черта - появление новых элементов (подсыпаний), так, что одновременно можно наблюдать разные стадии развития сыпи: пятна - уплотнения (папулы) - пузырьки (везикулы) - корочки. После исчезновения сыпи могут оставаться пятна, проходят через неделю. Если зудящие высыпания расчесывать, можно занести инфекцию, тогда на коже могут остаться рубцы. У большинства переболевших вирус ветряной оспы переходит в скрытую форму, укрепляясь в нервных клетках. |
| Менингококковая инфекция , вызывается менингококком (бактерией), передается воздушным путем, поселяясь в полости носа и активизируясь при снижении качества жизни или вирусных инфекциях. | 2 - 10 дней. Период заражения - до 14 дней от начала болезни. | Заболевание очень опасно - от появления сыпи до смерти может пройти менее суток, если менингококк попадет в кровь или спинномозговую жидкость. Попав в кровь, менингококк может вызвать заражение крови (сепсис) и/или менингит. При сепсисе повышается температура до 41 градуса, начинается рвота. В первые сутки больные жалуются на головную боль, нарушение сознания, светобоязнь, напряжение в затылке. На фоне бледной сероватой кожи появляется сыпь (мелкие синячки, разрастающиеся и приобретающие звездчатую форму), она может возвышаться над уровнем кожи, часто изъязвляется и образует рубцы. При изолированном менингите сыпи нет. |
| Корь
, вызывается РНК-содержащим вирусом из семейства Paramyxoviridae рода Morbilivirus. |
9 - 21 день. Больной заразен до 5 дня от появления сыпи, т. е. примерно к 9 дню заболевания. | Общее недомогание длится 3 - 5 дней, с повышением температуры до 40 градусов, сухим кашлем, насморком, конъюнктивитом, склеритом, блефаритом, слезотечением. На внутренней, слизистой, оболочке щек на 2-й день появляются беловато-серые точки с красным ободком, исчезают в течение 12 - 18 часов (пятна Бельского-Филатова-Коплика), оставляя разрыхленность слизистой. Параллельно с ростом температуры появляются яркие плотные пятнышки за ушами и вдоль линии роста волос. Характерна этапность высыпаний: в 1-й день сыпь покрывает лицо, на 2-й - туловище, на 3-й - конечности, а на лице бледнеет. Сыпь сопровождается слабым зудом, иногда появляются маленькие синячки. После исчезновения пятен в течение 7 - 10 дней может наблюдаться шелушение и коричневатые следы. |
| Скарлатина
, вызывается стрептококками группы А. Передается воздушно-капельным и контактным путем не только от больных скарлатиной, но и от заболевших любой болезнью, вызываемой этими бактериями (например, ангиной). |
2 - 7 дней Больной заразен до 10 дня болезни. | Недомогание начинается с подъема температуры, острой боли в горле. Зев ярко-красный, миндалины увеличены более, чем при обычной ангине. На 1 - 2 день болезни появляется яркая красная мелкоточечная сыпь, не затрагивающая носогубный треугольник, при этом щеки больного горят, глаза блестят. Высыпания интенсивнее в складках тела. особенно в подмышечных впадинах, локтевых ямках, в паху. Могут сопровождаться зудом. Кожа красная и горячая, слегка припухлая. Через 3 - 7 дней сыпь исчезает, оставляя после себя сильное шелушение (заканчивается через 2- 3 недели). |
| Инфекционный мононуклеоз , вызывается вирусом Эпштейна-Барра (из обширной группе герпес-вирусов), чаще всего у детей и молодых людей, при близком контакте. Часто проходит без сыпи и других характерных симптомов. Степень заразности больных невысокая. | Болезнь протекает с высокой температурой и увеличением лимфатических узлов, особенно задних шейных, печени и селезенки. С 3 дня болезни возможен подъем температуры, воспаление глоточных и небных миндалин с белым налетом. На 5 - 6 день может возникнуть быстропроходящая сыпь, особенно если больному назначили ампициллин. | |
| , вызывается вирусом из группы тогавирусов (семейство Togaviridae, род Rubivirus), чаще всего в 5 - 15 лет. Передается контактным, воздушно-капельным путями. | 11 - 21 день. Больной заразен до 5 дня болезни. | Легкое недомогание с невысокой температурой часто не замечается. Сильно увеличиваются затылочные и заднешейные лимфатические узлы. Через 1 - 2 суток бледно-розовые мелкие пятнышки (исчезают при надавливании на кожу или при растягивании ее) появляются на лице, быстро распространяются до ног за сутки и исчезают обычно через 3 дня, не оставляя следов. Сыпь может сопровождаться легким зудом, расположена на нормальной, негиперемированной, коже. Частым проявлением краснухи является умеренно выраженный сухой кашель, першение и сухость в горле, головная боль. На мягком небе иногда прослеживаются мелкие красные элементы (пятна Форхгеймера). Нередко болезнь протекает совсем без сыпи. Краснуха опасна для будущих мам, особенно в первом триместре беременности, так как вызывает врожденные пороки развития плода. |
2. Аллергия
Аллергическая сыпь может быть вызвана продуктами питания (шоколад, молоко, яйца, цитрусовые и т. д.), препаратами бытовой химии, лекарствами, шерстью животного, даже после прикосновения к крапиве или медузе, или после укуса комара. Высыпания по всему телу хорошо видны и рельефны. Сопровождаются насморком, слезотечением и сильным зудом. Следует исключить контакт с источником ее появления, и принимать назначенные врачом антигистаминные средства и другие препараты. Аллергические высыпания отличаются от инфекционных быстрым проявлением и хорошим общим самочувствием ребенка.
Отек Квинке . Может возникать как тяжелая реакция организма на аллерген, чаще всего на лекарственные средства или продукты, но может и на укусы насекомых, контакт с медузой или крапивой. Сыпь держится долго, сопровождается отеками, если они распространяются на область верхних дыхательных путей и языка — резко возрастает риск перекрытия гортани и удушья.
Крапивница . Возникает как реакция на продукты, лекарства, другие аллергены и под действием температурных факторов (холода, солнца), в ряде случаев является вторичным признаком гормональных сбоев и патологий внутренник органов. На коже появляются крупные расплывающиеся розовые сильно зудящие волдыри.
Атопический дерматит (атопическая экзема, нейродермит) . Это воспаление кожи, вызванное немедленной (в течение первых четырех часов) реакцией организма на аллерген. Носит хронический характер, не излечивается полностью и требует ежедневного внимания в течение всей жизни. Может сопровождаться аллергическим насморком, бронхиальной астмой и собственно экземой. Болезнь появляется на первом году зудящей сыпью на лице, на щеках, внутренних поверхностях сгибов рук и ног. В период обострения сыпь имеет вид красных пузырьков-папул с расчесами и жидким отделяемым. Лопнувшие пузырьки покрываются корочками. С годами симптомы мутируют, кожные высыпания меняют вид и расположение. Кожа становится сухой и грубой, очаги поражений возникают в подколенных и локтевых ямках, на груди, на лице и шее. Возникновение экземы провоцируют нервные заболевания, патологии внутренних органов, нарушения эндокринной системы.
3. Сыпь у новорожденных
Высыпания на теле новорожденных вызываются:
- избыточной дозой поступивших с молоком матери продуктов-аллергенов (токсическую эритему новорожденных чаще всего вызывают курага, грецкие орехи);
- неумелым уходом (опрелости, пеленочный дерматит, потница вызываются излишним укутыванием, редким подмыванием, отсутствием воздушных ванн).
- Токсическая эритема выглядит как мелкие бело-желтые уплотнения, окруженные красным ободком. Часто высыпают только красные пятнышки.
- Акне новорожденных возникает на лице, волосистой части головы и на шее. Сыпь в виде воспаленных уплотнений вызывает активирование сальных желез материнскими гормонами. Требуется тщательная гигиена и увлажнение эмолентами.
- Потница обусловлена повышенной влажностью кожи и нарушением работы потовых желез при излишнем укутывании. Мелкие пузырьки и пятнышки редко воспаляются, не беспокоят пациента и быстро проходят при хорошем уходе.
- Везикулопустулез (воспаление устья потовых желез, вызванное патогенным стафилококком) характеризуется гнойничковыми мелкими пузырьками белого или желтоватого цвета, на теле, шее, ногах, руках, на голове. На месте лопнувших пузырьков образуются корочки. Чтобы не дать инфекции распространиться по всему телу необходима тщательная обработка выявленных очагов растворами марганцовокислого калия или бриллиантового зеленого, и спиртом - участков кожи между гнойничками. Купать малыша нельзя.
Следы от укусов образуются из-за механических повреждений кожи и попавших в них токсинов и инфекций. Реакцию организма на укусы насекомых от сыпи инфекционных заболеваний можно отличить по локализации и отсутствию других симптомов. Сразу после укуса поврежденный участок кожи краснеет, отекает, может возникнуть зуд, крапивница, анафилаксия и острая сосудистая недостаточность у аллергиков.
- Укусы клопов выглядят как линейно расположенные, зудящие уплотнения и пузырьки, появляются ночью. В центре высыпания - крошечный синячок. На постельном белье можно обнаружить капельки крови.
- Укусы блох похожи на укусы клопов, но расположены на коже беспорядочно.
- Пчелы, шмели, осы и шершни в задней части тела имеют жало, соединенное с мешочком, содержащим яд. Это жало нередко остается в месте укуса, и его необходимо аккуратно извлечь.
- Комары оставляют укусы в виде зудящих волдырей, который затем развивается в красноватое уплотнение, сохраняющееся от нескольких часов до нескольких дней. Иногда место укуса отекает. При склонности к аллергии возможна крапивница и отек Квинке.
- Чесоточные клещи проделывают микроскопические ходы в тонкой коже (меж пальцев, на запястьях, на животе и т. д.). Сыпь выглядит как красные точки, часто расположены попарно, в 2-3 мм друг от друга, и сопровождается сильным зудом. Чесотка заразна. Передается контактно, в том числе через общие вещи, и требует лечения у дерматолога.
5. Геморрагическая сыпь
Сыпь при болезнях крови и сосудов (амилоидоз, тромбоцитопеническая пурпура, гранулематоз Вегенера, васкулит, гемосидероз кожи и др.) возникает в результате кровоизлияний в кожу и требует осмотра гематологом. В зависимости от заболевания, может быть в виде мелких точек или крупных синяков разной формы и оттенков (от синего до коричневого и грязно-серого). При обнаружении геморрагической сыпи нужно срочно вызывать доктора, и до постановки диагноза ограничить подвижность пациента. Среди причин геморрагической сыпи — сибирская язва, менингококцемия, псевдотуберкулез, брюшной тиф, кишечный иерсиниоз. Сыпь может сопровождаться зудом и болезненностью кожи, повышением температуры, увеличением лимфоузлов.
Что делать
При появлении высыпаний на коже нужно проанализировать
- где и как долго был ребенок;
- что он ел, чем занимался;
- с кем или чем контактировал.
Ребенка необходимо показать врачу, врач вызывается на дом в обычном порядке. До визита доктора следует:
- Изолировать малыша от других детей (чтобы исключить распространение возможной инфекции), и по возможности ограничить его подвижность.
- Нельзя чесать зудящие участки, чтобы не расширить зону поражения (например, при чесотке).
- Нельзя обрабатывать сыпь какими-либо средствами, чтобы не исказить клиническую картину для постановки диагноза.
ВАЖНО! Скорая неотложная помощь вызывается при подозрении на менингококковую инфекцию. А также если сыпь сопровождается температурой выше 40 градусов, спутанностью сознания, рвотой, головной болью, отеками и затруднением дыхания, или имеет вид звездчатых кровоизлияний по всему телу и вызывает нестерпимый зуд.
Профилактика
Самым простым и эффективным способом предупреждения инфекционных заболеваний (и их серьезных осложнений) у детей является вакцинация под контролем педиатра, согласно национальному календарю прививок. Большинство современных вакцин облегчены: в них устранены компоненты, которые могут вызвать нежелательные реакции. А также имеют возможность комбинирования в одну.

У детей еще не сформирована полностью иммунная система, поэтому чтобы не спровоцировать аллергические проявления новые продукты в рацион ребенка нужно вводить постепенно, небольшими порциями, проверяя, как он их переносит.
При любом патологическом изменении кожных покровов нужно внимательно осмотреть ребенка, проанализировать что он ел, чем занимался, когда и с кем контактировал, успокоить малыша, обеспечить ему покой и, при необходимости, вызвать доктора.
Когда появляется сыпь у грудничка, родители сразу же должны бить тревогу и обратиться к врачу за помощью. Есть много типов сыпи, поэтому нужно правильно определить причины ее появления и назначить лечение.
Сыпь у грудного ребенка может быть различных видов. От факторов их возникновения во многом зависит дальнейшее лечение, так что тут важно не упустить ни одной детали и правильно поставить диагноз.
Аллергическая сыпь у грудничка
Сыпь часто образовывается по причине воздействия аллергена. Высыпания на теле у грудничка могут быть вызваны разными факторами.
Аллергическая реакция на пищу
При ее возникновении первые проявления образовываются на щеках. Аллергия возникает при неграмотном употреблении продуктов матерью либо когда питание (смесь) малышу не подходит.
Аллергия при контакте с возбудителем
К такому фактору относится укус насекомых, аллергия на красящие вещества, на животных.

Крапивница аллергического возникновения
Напоминает внешне поражение кожных покровов крапивой.

Потница
Раздражение кожи, развивающееся вследствие повышенного потоотделения и замедленного испарения пота. Потница локализируется именно в складках кожи.

Дерматит пеленочный
Воспаление кожи, которое появляется из-за раздражения избыточной влагой либо каловыми массами (плохой уход за малышом).

Диффузный нейродермит
Хроническое генетически обусловленное воспалительное поражение кожи аллергической природы. Сыпь на всех участках тела младенца. Она может быть из-за чрезмерного кормления ребенка. Когда мама ест продукты питания во время вынашивания ребенка, что в последующем могут порождать аллергический ответ организма.

Гормональная сыпь у грудничка
Сыпь у грудничка может появиться по всему телу. Причина появления физиологическая, поскольку она может быть в результате перемен гормонального фона. Чтобы вылечить данные проявления необходимо обратиться к специалисту, который проанализирует вид поражения кожного покрова, поможет определиться с причинами возникновения и назначит лечение.
Важно обеспечивать малышу должную гигиену.
Виды сыпи
При появлении сыпи нужно обратить внимание на цвет и характерные особенности высыпаний. По этим признакам можно определить виды сыпи у грудничков.
Рассмотрим виды сыпи у грудничков, их описание и фото. Так, дерматологи делят кожные проявления на три группы:
- физиологические элементы - воспаление новорождённый, проявляющееся на фоне гормональных перемен;
- иммунологическая появляется из-за влияния на кожу разных раздражителей: аллергенов, температуры, трения;
- инфекционная — обусловлена возбудителями детских инфекций: ветряная оспа, болезнь, которая вызывается вирусом кори,
- болезнь инфекционного характера, причиной появления которой является вирус краснухи либо молочница.
Красная сыпь у грудничка
Обстоятельства, по которым появляются красные высыпания на теле грудничка, чаще связаны с гипергидрозом. Такое дерматологическое явление возникает по причине перегрева. При этом поры закупориваются, и в них скапливается много воды. На теле возникают пузырьки небольшого размера алого тона.

Подобные алые прыщи может локализоваться на участке под мышками, под коленками, а также в областях, где тесно прилегает одежда к телу. Красная мелкая сыпь на теле у грудничка чаще появляется при искусственном питании.
Мелкая сыпь у грудничка
Если раздражитель прекратил проникновение в кровь, то аллергические реакции отступают, а мелкие высыпания на теле у грудничка исчезнуть сами. Важно знать, что небольшие пятнышка, мелкая красная сыпь у грудничка не пройдет, если только использовать крема и мази.

Потому как внутри воспаление не проходить, несмотря на то, что наружно вроде бы все высыпания начали засыхать. Такая сыпь возникает в результате болезни инфекционного характера.
Расположение на теле у грудничка
На лице
Сыпь на лице появляется как своеобразная аллергия на продукты. В особенности прыщи размещаются на щеке из-за того, что малышу не подходит смесь. Иногда обстоятельством появления считается аллерген, который передался грудничку при вскармливании молоком матери. Спустя двое суток наступает шелушение. Для общего улучшения состояния нужно перейти на строгую диету.
Сказать конкретно, по какой причине возникла сыпь достаточно трудно, поскольку основных факторов существует большое число, к примеру, это может быть изменение температуры, аллергический ответ на химические вещества для стирки, болезни инфекционного характера либо неправильная работа пищеварительного тракта.
Также часто у малышей появление прыщей связано с себорейным дерматитом (возбудитель дерматита дрожжеподобные грибы вида Malassezia).

На теле
Даже небольшая сыпь на животе у грудничка означает нарушения и проблемы в организме. Может появиться как на питание мамы, так и на прием различных лекарственных препаратов. При инфекционной токсической эритеме у грудничка на груди возникает сыпь красного оттенка в виде пятен.
Когда у грудничка розоватая мелкая сыпь на спине, то, скорее всего это специфическая форма дерматита, проявляющаяся в результате раздражения кожи из-за чрезмерной потливости. Причиной появления недостаток ухода за малышом, перегревание, туго затянутая пеленка.
На пояснице сыпь у грудничка возникает по причине псориаза — заболевание неинфекционного происхождения, характеризующееся поражением кожных покровов в виде их сухих приподнятых корок.
На животе и спине сыпь у грудничкаможет появиться по разным обстоятельствам. Чаще всего из-за аллергии, которую вызывает прикорм, молочная смесь или продукты, употребляемые мамой. Высыпания сильно зудят, доставляют дискомфорт малышу. На спине прыщи часто появляются из-за потницы.
На шее
В особенности летом чаще может появляться сыпь в воротничковой области из-за потницы. Красные точки наблюдаются по всей области шеи, включая участок под волосяным покровом. При этом особого лечения не требуется, поскольку поможет правильное соблюдение гигиены. Мама должна следить, чтобы на малыше не было искусственной одежды.
На животе
Прыщики могут быть обусловлены появлением аллергии либо плохим исполнением гигиенических процедур.

Рассмотрим обстоятельства появления:
- воспалительное поражение кожных покровов, из-за воздействия факторов химической, физической либо биологической природы;
- острое либо хроническое заболевание кожи воспалительного характера, с появлением сыпи, сильным зудом;
- вирусом кори и краснухи;
- присутствие неподвижной бактерии шарообразной формы, принадлежащая к семейству Стафилококковые;
- при чесотке, которая характеризуется кожным зудом (обычно проявляется в ночное время);
- специфическая форма дерматита, проявляющаяся в результате раздражения кожи по причине чрезмерной потливости.
На попе
Прыщики на попе у младенца, чаще появляются вследствие неисполнения простых правил гигиены, а также как результат потницы. Поэтому, чтобы избавиться от сыпи нужно просто использовать мази для подсушивания кожных покровов, использовать метод закаливания и, конечно, часто менять подгузники.

Прыщи на ногах
Одно из самых распространенных причин возникновения сыпи на теле у ребенка, как результат перегревания организма. Выражается небольшими красноватыми прыщами. Они размещаются в складках кожных покровов. На ногах подобная сыпь у грудничка возникает в самых запущенных случаях.
Сыпь под коленкой у грудничка имеет следующие предпосылки:
- Укус насекомого. В подколенной впадине есть огромное число маленьких сосудов, которые делают данные места очень привлекательными для насекомых;
- При аллергической реакции на продукты, химию, растения, пыль;
- Дерматологическое заболевание — экзема. Сыпь у грудничка поражает кожные покровы в разных зонах, включая область на ногах. Сначала болезнь проявляет себя в качестве небольших красноватых пятен с шероховатой поверхностью. При расчесывании и развитии заболевания сыпь может перейти в гнойные образования.

Причины появления экземы у младенцев:
- нарушение обмена веществ;
- неправильное кормление, недостаток витаминов в пище;
- проникновение инфекций из организма матери во внутриутробном периоде;
- влияние токсических веществ;
- предрасположенность, часто наследственная, к аллергическим реакциям.
Сыпь у грудничка на ступнях, на ножках может быть при нейродермите. Время от времени становится интенсивнее либо исчезает совершенно. Предпосылки заболевания аналогичны экземе.
Псориаз появляется при сниженном иммунитете. Выражается болезнь образованием под коленями красноватых шелушащихся пятен.

В отдельных вариантах язвенная сыпь на ступнях может быть сопряжена с серьезными патологиями системы кровообращения. При возникновении прыщей на ступнях или иной части туловища необходимо иметь в виду, что подобным способом могут проявляться и серьезные патологии.
Для диагностики у грудничков чаще используются такие способы изучения, как соскабливание, биопсия. Сыпь на ступнях, на ножках у грудничка считается признаком тяжелого недуга, призывающего немедленного вмешательства врачей.
Если при возникновении сыпи ребенка начинает тревожить зуд, нельзя сразу наносить крема и мази, поскольку доктор не сможет определить первопричину возникновения сыпи.
Если фактором возникновения сыпи на ступнях стал инфекционный недуг, в таком случае кроме нее у малыша будут и прочие признаки инфекционного заболевания.
Сыпь на руках
Сыпь на руках у грудничка может появиться по многочисленным обстоятельствам:
Атопический дерматит. Высыпания на коже ручек обусловлены нетипичной аллергической реакцией, что определена наследственностью. На плоскости кожи возникают пузырьки с жидкостью.

– один с общераспространенных факторов высыпаний на ручках и ножках малыша. Зуд выражается в тех местах кожи, которые напрямую имели контакт с враждебным элементом.
Им может быть детская косметика, искусственные либо ярко окрашенные текстильные изделия, недостаточно промытые от стирального порошка одежда и постельное белье. Такая аллергическая реакция выражается спустя пару часов после контакта и исчезает, как правило, спустя пару суток после прекращения контакта.
Кожные высыпания у грудничков появляются на конечностях из-за аллергенов, которые проникают с едой и воздухом (пылеобразование, шерсть питомцев, пыльца).

Бактериальная инфекция. Поражение кожи стрептококками может являться источником к возникновению красноты и серьезных болячек, покрытых пузырями. Подобная сыпь на лице и руках у грудничка возникает в период либо после заразных болезней.
Грибковые болезни зачастую поражают кожу рук у детей, в особенности в этапы падения иммунитета. Инфекционное грибковое заболевание сопровождается раздражением и сухостью кожи между пальцев.
Инфекционные болезни, предшествующие возникновению сыпи
Первым делом следует заняться лечением инфекционных болезней, проявлением которых часто является сыпь.
- Скарлатина. Для болезни свойственна алая шероховатая кожа, что возникает не лишь на ногах, а по целому телу. Таким образом, признаком данного недуга служит повышенный жар и краснота языка;
- Корь выражается малой алой сыпью на ногах, и по целому туловищу. При ней у детей также возникают ринит, покашливание и лихорадочное состояние;
- Ветряная оспа. Ее прыщи представляется как пузырьки с бесцветной жидкостью, они покрывают все туловище и очень зудят;
- Краснуха сопровождается небольшой красной сыпью, что возникает вначале на лице, а далее поражает все туловище. Для краснухи свойственно изменение размеров лимфоузлов и повышение жара;
- Везилокупустулез. Довольно неприятное заболевание, проявляющееся маленькими гнойничковыми прыщами белоснежного либо бледного желтого тона;
- Группа болезней, что включают несколько разновидностей вирусов. Выражается болезнь лишь прыщами, что покрывают ладошки либо стопы и не порождает дискомфорта.
Любой человек, иногда даже сам не понимая этого, сталкивается в своей жизни с различными видами сыпи. И это не обязательно реакция организма на какое-либо заболевание, поскольку существует примерно несколько сотен видов недомоганий, при которых могут появиться высыпания.
И всего несколько десятков действительно опасных случаев, когда высыпания – это симптом серьезных проблем со здоровьем. Поэтому с таким явлением, как сыпь, нужно быть, как говорится, «начеку». Правда и укус комара или соприкосновение с крапивой также оставляют на теле человека отметины.
Думаем, что для всех будет не лишним уметь различать виды сыпи, а главное, знать ее причины. Особенно это касается родителей. Ведь порой именно по высыпаниям можно вовремя узнать о том, что ребенок болен, а значит помочь ему и предотвратить развитие осложнений.
Кожные высыпания. Виды, причины и локализация
Начнем разговор о высыпаниях на теле человека с определения. Сыпь – это патологические изменения слизистых оболочек или кожных покровов , которые представляют собой элементы различного цвета, формы и текстуры, резко отличающиеся от нормального состояния кожных покровов или слизистых.
Высыпания на коже у детей, так же как и у взрослых, появляются под воздействием различных факторов и могут быть спровоцированы как заболеванием, так и организма, например, на медикаменты, пищу или укус насекомого. Стоит отметить, что существует действительно немалое количество взрослых и детских болезней с высыпаниями на коже, которые могут быть как безобидными, так и реально опасными для жизни и здоровья.
Различают сыпь первичную , т.е. сыпь, которая впервые возникла на здоровых кожных покровах и вторичную , т.е. сыпь, которая локализуется на месте возникновения первичной. По мнению специалистов, появление сыпи может быть вызвано множеством недомоганий, например, инфекционными болезнями у детей и взрослых, проблемами с сосудистой и кровеносной системой, аллергическими реакциями и дерматологическими заболеваниями .
Однако есть и такие случаи, при которых изменение кожных покровов могут быть, а могут и не быть, хотя они и характерны для данной болезни. Это важно помнить, потому что порой, ожидая от детских болезней с высыпаниями на коже первых характерных симптомов, т.е. сыпи, родители упускают из виду и другие важные признаки плохого самочувствия своего ребенка, например, плохой или вялость.

Сама по себе сыпь – это не болезнь, а лишь симптом недомогания. Это означает, что лечение высыпаний на теле зависит напрямую от причины их возникновения. Кроме того, важную роль при диагностике играют и другие симптомы, сопровождающие сыпь, например наличие температуры или , а также место локализации высыпаний их периодичность и интенсивность.
Сыпь, безусловно, можно отнести к причинам зуда тела. Однако нередко бывает и так, что все тело чешется, а сыпи нет. По своей сути, такое явление, как зуд, – это сигнал нервных окончаний кожных покровов, реагирующих на внешние (укус насекомого) или внутренние (выброс гистамина при аллергии) раздражители.
Зуд всего тела без высыпаний характерен для ряда серьезных недомоганий, например, таких, как:
- закупорка желчного протока ;
- хронический ;
- холангит ;
- онкология поджелудочной железы ;
- болезни эндокринной системы ;
- нарушения психики ;
- инфекционная инвазия (кишечные , ) .
Поэтому стоит немедленно обращаться за консультацией к врачу и в случаях, когда чешется сыпь по телу и при наличии сильного зуда без высыпаний на коже. Стоит отметить, что в некоторых случаях, например, в преклонном возрасте или во время нет надобности в медикаментозном лечении зуда по всему телу без сыпи, поскольку это может быть вариантом нормы.
С возрастом кожные покровы могут страдать от сухости и требовать большего увлажнения. То же самое может быть характерно для кожи беременной женщины из-за гормональных изменений, происходящих в ее организме в период вынашивания ребенка. Кроме того, есть такое понятие, как психогенный зуд .
Это состояние чаще всего встречается у людей, перешагнувших сорокалетний порог. В таких случаях сыпи нет, а сильный зуд является результатом сильнейшего стресса. Нервная обстановка, отсутствие полноценного физического и психологического отдыха, сумасшедший рабочий график и другие жизненные обстоятельства современного человека могут довести его до срыва и депрессии.
Виды сыпи, описание и фото
Итак, подведем итог и обозначим основные причины возникновения сыпи на коже и слизистых оболочках:
- инфекционные заболевания , например, , , для которых помимо высыпаний на теле характерны и другие симптомы (температура, насморк и так далее);
- на продукты питания, лекарственные средства, химические вещества, животных и так далее;
- заболевания или сосудистой системы зачастую сопровождаются высыпаниями на теле, если нарушена проницаемость сосудов или снижено количество , которые участвуют в процессе свертываемости крови .
Признаками сыпи считается наличие на теле человека высыпаний в виде волдырей, пузырьков или пузырей более крупного размера, узлов или узелков, пятен, а также гнойников. При выявлении причины сыпи врач анализирует не только внешний вид высыпаний, но и их локализацию, а также другие симптомы, имеющиеся у пациента.
В медицине выделяют следующие первичные морфологические элементы или виды сыпи (т.е. те, которые впервые появились на ранее здоровых кожных покровах человека):

Бугорок представляет собой элемент без полости, глубоко залегающий в подкожных слоях, диаметром до одного сантиметра, оставляет после заживления рубец, без соответствующего лечения может перерождаться в язвы.

Волдырь – это вид сыпи без полости, цвет которого может быть от белесого до розового, возникает по причине отека сосочкового слоя кожи, для него характерен зуд, при заживлении не оставляет следов. Как правило, такие высыпания появляются при токсидермии (воспаление кожных покровов из-за аллергена, попадающего в организм), при крапивнице или укусах насекомых.

Папула (папулезная сыпь) – это также бесполосной вид сыпи, который может быть вызван как воспалительными процессами, так и другими факторами, в зависимости от глубины залегания в подкожных слоях подразделяется на эпидермальные, эпидермодермальные и дермальные узелки , размер папул может достигать трех сантиметров в диаметре. Вызывают папулезную сыпь такие заболевания, как , или (сокращенно ВПЧ ).

Подвиды папулезной сыпи: эритематозно-папулезная ( , синдром Крости-Джанотта, трихинелез), макуло-папулезная ( , аденовирусы, внезапная экзантема, аллергия) и пятнисто-папулезная сыпь (крапивница, мононуклеоз, краснуха, таксидермия лекарственная, корь, риккетсиоз).
Пузырек – это разновидность сыпи, который имеет дно, полость и покрышку, заполнено такое высыпание серозно-геморрагическим или серозным содержимым. Размер такой сыпи не превышает, как правило, 0,5 сантиметра в диаметре. Данный вид высыпаний появляется обычно при аллергических дерматитах, при или .

Пузырь – это более крупный по размеру пузырек, диаметр которого превышает 0,5 сантиметров.

Пустула или гнойничок – это разновидность сыпи, которая располагается в глубоких () или поверхностных фолликулярных, а также поверхностных нефолликулярных (фликенты выглядят, как пупырышки) или глубоких нефолликулярные (эктимы или гнойные язвы ) слоях дермы и заполнено гнойным содержимым. Поле заживления пустул образуется рубец.
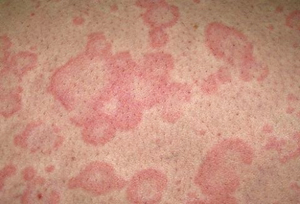
Пятно – разновидность сыпи, представляет собой локальное изменение цвета кожи в виде пятна. Данный вид характерен для дерматита, лейкодерма, (нарушение пигментации кожи) или розеолы (инфекционная болезнь у детей, вызываемая вирусом герпеса 6 или 7 типа). Примечательно то, что безобидные веснушки, а также родинки – это пример сыпи в виде пигментированных пятен.
Появление на теле красных пятен у ребенка – это сигнал родителям к действию. Безусловно, причинами таких высыпаний на спине, на голове, на животе, а также на руках и ногах могут быть аллергическая реакция или, например, потница у детей первого года жизни.

Однако если появились красные пятна на теле у ребенка и имеются другие симптомы (температура, кашель, насморк, снижение аппетита, сильный зуд ), то, скорее всего тут дело не в индивидуальной непереносимости или в не соблюдении температурного режима и в перегреве.
Красное пятно на щеке у ребенка может быть последствием укусов насекомых или диатеза . В любом случае, при появлении любых изменений на кожных покровах малыша следует немедленно вызвать врача.
Красные высыпания на теле, а также на лице и шее у взрослых людей помимо выше перечисленных причин могут возникать из-за сердечно-сосудистых заболеваний , неправильно питания и вредных привычек, а также из-за снижения . Помимо того, стрессовые ситуации зачастую оказывают негативное влияние на кожные покровы и провоцируют возникновение высыпаний.
Аутоиммунные патологии (псориаз, красная системная волчанка ) и дерматологические заболевания протекают с образованием сыпи. Примечательно то, что могут появляться красные пятна и на небе в ротовой полости, а также в горле. Такое явление говорит, как правило, об инфекционном поражении слизистых (пузырьки в горле характерны для скарлатины , а красные пятна – для ангины ), об аллергической реакции или о нарушении в работе кровеносной и сосудистой системы.

Симптомы кори по очередности их возникновения:
- резкий скачок температуры (38-40 С);
- сухой кашель;
- светочувствительность;
- насморк и чихание;
- головные боли;
- коревая энантема;
- коревая экзантема.
Одним из главных признаков заболевания является коревая вирусная экзантема у детей и взрослых, а также энантема . Первым термином в медицине называют сыпь на кожных покровах, а под вторым понимают высыпания на слизистых оболочках. Пик болезни приходится как раз на появление сыпи, которая изначально поражает слизистые оболочки во рту (пятна красного цвета на мягком и твердом небе и белесые пятна на слизистых щек с красной каймой).
Затем пятнисто-папулезные высыпания становятся заметными вдоль линии роста волос на голове и за ушами. Через сутки мелкие красные точки появляются на лице и постепенно покрывают все тело заболевшего корью человека.
Очередность высыпаний при кори такова:
- первый день: слизистые оболочки ротовой полости, а также область головы и за ушами;
- второй день: лицо;
- третий день: туловище;
- четвертый день: конечности.
В процессе заживления коревых высыпаний остаются пигментные пятна, которые, к слову, по прошествии некоторого времени исчезают сами собой. При данном заболевании может наблюдаться умеренный зуд.
Болезнь, причиной которой является вредоносное воздействие на организм человека грамположительных бактерий Streptococcus pyogenes (стрептококки группы А ). Переносчиком заболевания может быть человек, который сам болеет скарлатиной, стрептококковым фарингитом или .

Помимо того, заразиться можно от того, кто недавно переболел сам, но в организме еще присутствуют вредоносные бактерии, которые распространяются воздушно-капельным путем.
Что самое интересно, подхватить скарлатину можно даже от абсолютно здорового человека, на слизистых носоглотки которого посеяны стрептококки группы А . В медицине такое явление получило название «здоровый носитель».
По статистике около 15% населения Земли можно смело причислить к здоровым носителям стрептококков А . При лечении скарлатины используют , которые убивают стрептококковые бактерии. В особо тяжёлых случаях пациентам назначают инфузионную терапию для снижения выраженности симптомов общей интоксикации .
Стоит подчеркнуть, что довольно часто это заболевание путают с гнойной ангиной , которая действительно присутствует, правда только как один из симптомов скарлатины. Ситуация с неправильно поставленным диагнозом в некоторых случаях может быть фатальной. Поскольку особо тяжелые септические случаи скарлатины сопровождаются тяжелым очаговым поражением стрептококковыми бактериями всего организма.
Скарлатиной чаще болеют дети, но и взрослый человек может легко заразиться. Считается, что перенесшие заболевание люди получают пожизненный иммунитет. Однако в медицинской практике немало случаев повторного заражения. Инкубационный период в среднем длится около 2-3 суток.
Микробы начинают размножаться на миндалинах, расположенных в носоглотке и ротовой полости человека, а при попадании в кровь поражают внутренние органы. Первым признаком заболевания считается общая интоксикация организма. У человека может подыматься температура , присутствовать сильные головные боли, общая слабость, тошнота или рвота и другие признаки, характерные для бактериальной инфекции .
Высыпания появляются на второй или третий день течения заболевания. Вскоре после этого можно заметить сыпь на языке, так называемый, «скарлатиновый язык». Заболевание практически всегда проходит в купе с острым тонзиллитом (ангина) . Высыпания при данном заболевании похожи на мелкие розовато-красные точки или прыщики размером в один-два миллиметра. На ощупь высыпания шершавые.
Первоначально появляется сыпь на шее и на лице, как правило, на щеках. У взрослого на щеках причиной высыпаний может быть не только скарлатина, но и другие недомогания. Однако именно при этой болезни из-за множественного скопления прыщиков, щеки окрашиваются в пунцовый оттенок, в то время как носогубной треугольник остается бледного цвета.
Помимо лица, сыпь при скарлатине локализуется главным образом в области паха, внизу живота, на спине, на складках ягодиц, а также по бокам туловища и на сгибах конечностей (в подмышках, под коленками, на локтях). На языке болячки проявляются примерно на 2-4 сутки от начала острой фазы заболевания. Если на сыпь надавить, то она становиться бесцветной, т.е. как бы исчезает.
Обычно высыпания при скарлатине проходят через неделю бесследно. Однако через тех же семь дней на месте сыпи появляется шелушение. На коже ног и рук верхний слой дермы сходит пластинами, а на туловище и лице наблюдается мелкое шелушение. Из-за особенностей локализации сыпи при скарлатине кажется, что на щеках у грудного ребенка или у взрослого человека образуются большие красные пятна.
Правда не единичны случаи, когда заболевание протекает и без появления высыпаний на коже. Важно отметить, что, как правило, сыпи нет при тяжелых формах заболевания: септическая, стертая или токсическая скарлатина. В выше обозначенных формах болезни на первый план выходят другие симптомы, например, так называемое «скарлатиновое» сердце (значительное увеличение размеров органа) при токсической форме или множественное поражение соединительных тканей и внутренних органов при септической скарлатине.
Вирусное заболевание, инкубационный период при котором может продолжаться от 15 до 24 суток. Передается от зараженного человека воздушно-капельным путем. В подавляющем большинстве случаев данная болезнь поражает детей. Причем шансы заразиться в грудном возрасте, как правило, ничтожно малы, в отличие от ребёнка в 2-4 года. Все дело в том, что новорожденным от матери (если та переболела в свое время данным заболеванием) достается врожденный иммунитет.
Ученые относят краснуху к заболеваниям, переболев которыми организм человека получает стойкий иммунитет. Хотя болезнь чаще встречается у детей, взрослые также могут ею заразиться.
Особенно опасна краснуха для женщин во время . Все дело в том, что инфекция может передаться плоду и спровоцировать развитие сложнейших пороков развития (тугоухость, поражение кожи, мозга или глаз ).
К тому же, даже после рождения ребенок продолжает болеть (врожденная краснуха ) и считается переносчиком заболевания. Какого-то конкретного лекарства для лечения краснухи, как и в случае с корью не существует на сегодняшний момент.
Врачи применяют так называемое симптоматическое лечение, т.е. облегчают состояние пациента, пока организм борется с вирусом. Наиболее эффективным средством борьбы с краснухой является вакцинация. Инкубационный период при краснухе может проходить незаметно для человека.
Однако по его завершению появляются такие симптомы, как:
- незначительное повышение температуры тела;
- фарингит;
- головные боли;
- конъюнктивит;
- аденопатия (увеличение лимфатических узлов на шее);
- макулезные высыпания.
При краснухе изначально появляется мелкая пятнистая сыпь на лице, которая быстро распространяется по телу и преобладает в области ягодиц, поясницы, на сгибах рук и ног. Как правило, это происходит в течение 48 часов после начала острой фазы заболевания. Сыпь у ребенка при краснухе в первое время похожа на коревые высыпания. Затем она может напоминать высыпания при скарлатине .
Такая схожесть как самих первоочередных симптомов, так и высыпаний при кори, скарлатине и краснухе может ввести родителей в заблуждение, что скажется на лечении. Поэтому стоит незамедлительно обратиться за медицинской помощью, тем более, если появилась сыпь на лице у месячного ребенка. Ведь только врач сможет правильно поставить диагноз, «вычислив» реальную причину высыпаний.
В среднем кожные высыпания проходят уже на четвертые сутки после появления, не оставляя после себя шелушений или пигментации. Сыпь при краснухе может умеренно зудеть. Бывают также случаи, когда болезнь протекает без появления главного признака – высыпаний.
(более известная в простонародье как ветрянка) – это вирусное заболевание, которое передается воздушно-капельным путем при непосредственном контакте с зараженным человеком. Для данной болезни характерно лихорадочное состояние , а также наличие папуловезикулезной сыпи , которая локализуется обычно на всех участках тела.

Примечательно то, что вирус Varicella Zoster (варицелла-зосте) , вызывающий ветрянку, как правило, в детском возрасте у взрослых провоцирует развитие не менее серьезного недомогания – опоясывающий лишай или .
Группа риска для ветряной оспы – это дети в возрасте от полугода до семи лет. Инкубационный период при ветрянке не превышает обычно трех недель, по статистике в среднем уже через 14 дней болезнь входит в острую фазу.
Сначала у заболевшего человека наблюдается лихорадочное состояние, а через максимум двое суток появляются высыпания. Считается, что дети переносят симптомы заболевания гораздо лучше, чем взрослые.
Это, обусловлено, прежде всего, тем, что у взрослых в подавляющем большинстве случаев болезнь протекает в осложненной форме. Обычно период лихорадочного состояния длится не более пяти дней, а в особо серьезных случаях может достигать десяти суток. Сыпь, как правило, заживает на 6-7 день.
В подавляющем большинстве случаев ветряная оспа проходит без осложнений. Однако есть исключения, когда данное заболевание протекает в более тяжелой форме (гангренозная, буллезная или геморрагическая форма ), тогда неизбежны осложнения в виде лимфаденита, энцефалита, пиодермии или миокарда .
Поскольку для борьбы с ветрянкой нет единого лекарственного средства, данное заболевание лечат симптоматически, т.е. облегчают состояние больного, пока его организм борется с вирусом. При лихорадочном состоянии пациентам показан постельный режим, если наблюдается сильный зуд, то его облегчают при помощи антигистаминных препаратов.
Для более быстрого заживления высыпаний их можно обрабатывать раствором Кастеллани, бриллиантовым зеленым («зеленка») или использовать ультрафиолетовое излучение, которое «подсушит» сыпь и ускорит образование корочек. В настоящее время существует вакцина, которая помогает выработать собственный иммунитет против заболевания.
При ветряной оспе изначально появляется сыпь водянистая пузырьковая в виде розеол . Уже через несколько часов после появления высыпаний, они меняют свой внешний вид и преобразуются в папулы , часть которых перерастет в везикулы , окруженные венчиком гиперемии . На третьи сутки сыпь подсыхает и на ее поверхности образуется темно-красная корочка, которая отпадает сама собой на вторую или третью неделю заболевания.
Примечательно то, что при ветряной оспе характер сыпи полиморфный, поскольку на одном и том же участке кожных покровов могут наблюдаться как высыпания в виде пятен , так и везикулы, папулы и вторичные элементы, т.е. корочки. При данном заболевании может возникать энантема на слизистых оболочках в виде пузырьков, которые превращаются в язвочки и заживают в течение нескольких суток.
Высыпания сопровождаются сильным зудом. Если сыпь не расчесывать, то она пройдет бесследно, т.к. не затрагивает росткового слоя дермы. Однако при повреждении данного слоя (из-за постоянного нарушения целостности поверхности кожи) по причине сильного зуда на месте высыпаний могут оставаться атрофические рубцы.
Возникновение данного заболевания провоцирует вредоносное воздействие на организм человека парвовируса В19 . Эритема передается воздушно-капельным путем, кроме того риск заражения данным заболеванием велик при пересадке органов от заражённого донора или при переливании крови.

Стоит отметить, что инфекционная эритема относится к группе малоизученных заболеваний. Считается, что особенно остро ее переносят люди, склонные к аллергии .
Кроме того, эритема часто возникает на фоне таких заболеваний, как , или туляремия . Существует несколько основных форм заболевания:
- внезапная экзантема , детская розеола или «шестая» болезнь считается наиболее легкой формой эритемы, причиной которой является вирус герпеса человека;
- эритема Чамера , болезнь для которой помимо высыпаний на лице характерна припухлость суставов;
- эритема Розенберга характеризуется острым началом с лихорадкой и симптомами общей интоксикации организма, как при , например. При данной форме заболевания появляется обильная макулопапулезная сыпь преимущественно на конечностях (разгибательные поверхности рук и ног), на ягодицах, а также в области крупных суставов;
- – это разновидность болезни, которая сопровождает туберкулез или ревматизм , высыпания при ней локализуются на предплечьях, на голенях, чуть реже на стопах и бедрах;
- экссудативная эритема сопровождается появлением папул, пятен , а также пузырчатой сыпи с прозрачной жидкостью внутри на конечностях и туловище. После того, как высыпания сходят, на их месте образуются ссадины, а затем корки. При осложненной экссудативной эритеме (синдром Стивенса-Джонсона ) помимо кожных высыпаний на гениталиях и в области ануса, в носоглотке, во рту и на языке развиваются эрозивные язвочки.
Инкубационный период при инфекционной эритеме может продолжаться до двух недель. Первыми появляются симптомы общей интоксикации организма. Больной человек может жаловаться на кашель, понос, головные боли и тошноту , а также насморк и болевые ощущения в горле. Как правило, повышается температура тела и может быть лихорадка.
Примечательно то, что данное состояние может продлиться достаточно долго, ведь инкубационный период инфекционной эритемы может достигать нескольких недель. Поэтому данное заболевание часто путают с ОРВИ или простудой . Когда обычные методы лечения не приносят желаемого облегчения, и к тому же на теле выступила сыпь – это говорит о развитии болезни совсем другого рода, нежели острые респираторные вирусные заболевания.
О том, как лечить вирусную эритему, лучше спросить врача. Хотя известно, что для данного заболевания нет определенного лекарственного средства. Специалисты используют симптоматическое лечение. Изначально при инфекционной эритеме высыпания локализуются на лице, а именно на щеках и напоминают по своей форме бабочку. Максимум через пять дней сыпь будет занимать поверхность рук, ног, всего туловища и ягодиц.
Обычно высыпания не образуются на кистях рук и стопах. Сперва на коже образуются отдельные узелки и красные пятна, которые постепенно сливаются между собой. Со временем сыпь приобретает округлую форму, с более светлой серединой и четко выраженными краями.
Это заболевание относится к группе острых вирусных болезней, для которых помимо всего прочего характерно изменение состава крови и поражение лимфатических узлов селезенки и печени . Заразиться мононуклеозом можно от болеющего человека, а также от так называемого вирусоносителя, т.е. человека, в организме которого «дремлет» вирус, но он сам пока не болеет.

Часто данное недомогание называют «болезнь поцелуев». Это указывает на способ распространения мононуклеоза – воздушно-капельный.
Чаще всего вирус передается со слюной при поцелуях или при совместном использовании с зараженным человеком постельного белья, посуды или предметов личной гигиены.
Обычно болеют мононуклеозом дети и молодые люди.
Различают острую и хроническую форму недомогания. Для диагностики мононуклеоза используют анализ крови, в котором могут присутствовать антитела к вирусу или атипичные мононуклеары .
Как правило, инкубационный период заболевания не превышает 21 дня, в среднем первые признаки мононуклеоза проявляются уже через неделю после заражения.
К основным симптомам вируса относятся:
- общая слабость организма;
- головокружение;
- головные боли;
- катаральный трахеит;
- ломота в мышцах;
- повышенная температура тела;
- ангина;
- воспаление лимфатических узлов;
- увеличение размера селезенки и печени;
- высыпания на коже (например, герпес первого типа).
Сыпь при мононуклеозе появляется обычно с первыми признаками заболевания и выглядит как небольшие по размеру красные пятна. В некоторых случаях помимо пятен на коже могут присутствовать розеолезные высыпания. При мононуклеозе высыпания, как правило, не зудят. После заживления сыпь проходит бесследно. Помимо кожных высыпаний при инфекционном мононуклеозе могут появляться белые пятна на гортани.
Менингококковая инфекция
Менингококковая инфекция – это заболевание, причиной которого является вредоносное воздействие на организм человека бактерий менингококка . Заболевание может протекать бессимптомно, а может выражаться в назофарингите (воспаление слизистых носоглотки) или гнойном . Помимо того, есть опасность поражения различных внутренних органов, в результате менингококкемии или менингоэнцефалита .

Возбудителем заболевания является грамотрицательный менингококк вида Neisseria meningitides, который передается воздушно-капельным путем от зараженного человека.
Инфекция проникает через слизистые оболочки верхних дыхательных путей. Это означает, что человек просто вдыхает менингококк носом и автоматически становится переносчиком заболевания.
Примечательно то, что при высокой степени иммунной защиты никаких изменений может не происходить, организм сам победит инфекцию. Однако маленькие дети, чья иммунная система, впрочем, как и весь организм в целом еще слишком слабы или люди пожилого возраста могут сразу же почувствовать признаки назофарингита .
Если бактериям менингококка удается проникнуть в кровь, то неизбежны более тяжелые последствия заболевания. В таких случаях может развиваться менингококковый сепсис. Кроме того, бактерии разносятся с кровотоком и попадают в почки и надпочечники , а также поражают легкие и кожные покровы. Менингококк без соответствующего лечения способен проникать через гематоэнцефалический барьер и разрушать головной мозг .
Симптомы такой формы менингококка как назофарингит схожи с началом течения ОРВИ . У больного человека резко повышается температура тела, он страдает от сильных головных болей, горло болит, нос заложен , при глотании также присутствуют болевые ощущения. На фоне общей интоксикации в зеве появляется гиперемия .
Менингококковый сепсис начинается с резкого скачка температуры вплоть до 41 С. При этом человек крайне плохо себя чувствует, наблюдаются симптомы общей интоксикации организма. Маленьких детей может рвать, а у грудничков наблюдаются судороги. Розеолезно-папулезная или розеолезная сыпь появляется примерно на вторые сутки.
При надавливании высыпания исчезают. Через несколько часов проявляются и геморрагические элементы сыпи (синюшные багрово-красного цвета), возвышающиеся над поверхностью кожных покровов. Локализуется сыпь в области ягодиц, на бедрах, а также на голенях и на пятках. Если сыпь появляется в первые часы заболевания не в нижней, а в верхней части туловища и на лице, то это сигнализирует о возможном неблагоприятном прогнозе течения заболевания ( ушных раковин, пальцев, кистей).
При молниеносной или гипртоксической форме менингококкового сепсиса на фоне стремительного развития заболевания появляется геморрагическая сыпь , которая прямо на глазах сливается в обширные по размерам образования, напоминающие по своему внешнему виду трупные пятна . Без оперативного лечения такая форма болезни приводит к инфекционно-токсическому шоку , который не совместим с жизнью.
При менингите температура тела также резко повышается, чувствуется озноб. Больного мучают сильные головные боли, которые усиливаются при любом движении головы, он не переносит звуковые или световые раздражители. Для данного заболевания характерна рвота , а у детей младшего возраста развиваются судороги. К тому же дети могут принимать при менингите специфическую позу «легавой собаки», когда ребенок лежит на боку, его головка сильно запрокинута назад, ноги подогнуты, а руки приведены к туловищу.
Сыпь при менингите (красно-фиолетового или красного оттенка) появляется, как правило, уже в первые сутки острой фазы заболевания. Локализуются высыпания на конечностях, а также по бокам. Считается, что чем больше площадь распространения высыпаний и чем ярче их цвет, тем серьезнее состояние пациента.
Причиной данного гнойничкового заболевания являются стрептококки (гемолитический стрептококк) и стафилококки (Золотистый стафилококк) , а также их сочетания. Возбудители импетиго проникают в волосяные фолликулы, вызывая образование пустулезной сыпи, на месте которой появляются гнойники.

От данного заболевания, как правило, страдают дети, люди, часто посещающие места общего пользования, а также те, кто недавно перенес тяжелые дерматологические или инфекционные заболевания .
Вредоносные микроорганизмы проникают в организм человека через микротрещины в кожных покровах, а также через ссадины и посредствам укусов насекомых. При импетиго высыпания локализуются на лице, а именно около рта, в носогубном треугольнике или на подбородке.
Выделяют следующие формы заболевания:
- стрептодермия или стрептококковый импетиго , например, лишай , при котором появляются сухие пятна на коже с красным ободком или опрелости;
- кольцевидное импетиго поражает голени, кисти рук, а также стопы ног;
- буллезное импетиго , при котором на коже появляются пузырьки с жидкостью (со следами крови);
- остиофолликулит – это разновидность заболевания, причиной которого является Золотистый стафилококк , высыпания при таком импетиго локализуются в области бедер, шеи, предплечий и лица;
- щелевидное импетиго – это заболевание, при котором в уголках рта, у крыльев носа, а также у глазных щелей могут образовываться линейные трещины;
- герпетиформная разновидность импетиго отличается наличием сыпи в подмышках, под грудью, а также в паховой области.
Лечение импетиго зависит в первую очередь от вида заболевания. Если болезнь вызвана вредоносными бактериями, то назначают антибиотики. Больной человек должен иметь индивидуальные средства личной гигиены, чтобы не заразить окружающих. Высыпания можно обрабатывать или биомициновой мазью .
Важно помнить, что наличие любых высыпаний на теле у человека, а особенно это касается детей, является поводом для обращения к врачу. В случае, когда сыпь покрывает за считанные часы всю поверхность тела, сопровождается лихорадочным состоянием , а температура подымается выше 39 С, при этом присутствуют такие симптомы, как сильная головная боль, рвота и спутанность сознания, затрудненное дыхание, отеки , то следует немедленно вызвать скорую медицинскую помощь.
Во избежание более серьезных осложнений не стоит травмировать участки тела с высыпаниями, например, вскрывать пузырьки или расчесывать сыпь. Как предостерегают многие специалисты, в том числе известный педиатр доктор Комаровский, не стоит заниматься самолечением и тем более откладывать вызов врача, чтобы проверить эффективность народных методов лечения.
Образование: Окончил Витебский государственный медицинский университет по специальности «Хирургия». В университете возглавлял Совет студенческого научного общества. Повышение квалификации в 2010 году ‑ по специальности «Онкология» и в 2011 году ‐ по специальности «Маммология, визуальные формы онкологии».
Опыт работы: Работа в общелечебной сети 3 года хирургом (Витебская больница скорой медицинской помощи, Лиозненская ЦРБ) и по совместительству районным онкологом и травматологом. Работа фарм представителем в течении года в компании «Рубикон».
Представил 3 рационализаторских предложения по теме «Оптимизация антибиотикотерапиии в зависимости от видового состава микрофлоры», 2 работы заняли призовые места в республиканском конкурсе-смотре студенческих научных работ (1 и 3 категории).
Различные инфекционные поражения часто приводят к подобным проблемам. Для того чтобы избежать возможных осложнений, следует обратиться к врачу. Размещение сыпи может быть различным. Любая из частей тела может попадает в зону активных высыпаний.
1. Сыпь у ребенка в виде красных точек чаще всего провоцируется аллергическими реакциями. В первую очередь это рацион питания, а также одежда, которая прилегает к телу. Зачастую сыпь выражена точечными пятнышками овальной или круглой формы. Не наблюдается ее возвышение над прочими участками тела. Сыпь заметна только из-за цвета. Появление характерных точек случается из-за сильного кровенаполнения, у них иногда присутствуют края и грани, а также они могут быть сплошными. Проблему делят на два основных типа:
- розеола — спецификой этого вида считается небольшой размер от 3-30 мм;
- эритема — данный подвид отличает значительными размерами, который начинается от 3 см.
Они располагаются чаще всего в зоне груди и имеют характерный ярко-алый цвет.
2. Сыпь в виде прыщиков
- это основная реакция на различные внутренние или внешние факторы окружающей среды. Они возникают из-за аллергии, а также инфекционных заболеваний. Подобная проблема имеет разные виды и формы. Может быть представлена гнойничками, которые поднимаются над уровнем кожи и создают округлую пустоту. Их размеры достаточно крупны, около 1-1,5 мм в высоту. Основной причиной возникновения считается аллергическая реакция, сопровождающаяся покраснением и зудом. Подобная сыпь в у ребенка может связываться и с наследственным фактором. Такое заболевание часто передается от матери к ребенку. Стресс также нередко провоцирует подобную реакцию кожи.
Дерматологи патологию делят на 4 категории:
- Сухие высыпания - формирование таких покраснений случается в зимнее время года, чаще всего они образуются из-за уплотнения ороговевшего слоя эпидермиса. Лечение проводится косметическими средствами, которые снимают отмершие частицы и увлажняют покров.
- Водянистые - их появление может быть вызвано разными причинами (потребление некачественного питания, диатез, использование плохих косметических средств - кремов, шампуней, пенок, мыла). Они сопровождаются сильным зудом. Часто являются симптомами ветрянки, краснухи, кори, чесотки и дисгидроза.
- Гнойники - подобная сыпь в виде прыщей у ребенка изначально может выглядеть как небольшие красные точки, но по истечении нескольких дней начинают формироваться изменения. Обычные пятнышки наполняются гноем. Подобная проблема часто вызывается стрептококковой и стафилококковой инфекцией. Требуется пройти клинический анализ крови и мочи, а после обратиться к доктору. Необходимо отказаться от сладостей, чтобы не создавать активную среду для размножения патогенов.
- Подкожные прыщики - они возникают из-за закупоривания протоков пробками, которые образуются из сальных желез. Чаще всего подобное явление проходит само, но если изменений нет, то все же стоит обратиться к специалисту.
3. Сыпь в виде пузырьков - ее проявление может привести к ряду тяжелых заболеваний.
- Пузырчатка - она способна привести к летальному исходу. Начинает происходить поражение иммунной системы в момент борьбы организма со здоровыми и крепкими клетками.
- Герпетиформный дерматит — считается аутоиммунным заболеванием. Такой недуг проявляется в виде волдырей и пузырьков на коже.
Подобные виды инфекционной сыпи у детей могут быть двух форм: они занимают около 50% тела ребенка или формируются на разных его частях. Нередко появляются в отдельной области и образует лишь небольшие зудящие округлые покраснения. Часто возникают из-за системных, кожных или инфекционных заболеваний, а также аллергических реакций. После заживления пузырек исчезнет и не оставляет следов. Чтобы начать терапию, требуется выявить основную причину и стадию заболевания, для этого обязательно нужно пойти на осмотр к врачу.
4. Сыпь в виде пятен - представлена небольшими покраснениями различной окраски. Цвет будет зависеть от пигмента кожи. Если присутствует меланин, то, соответственно, пятнышки будет более темным.
Подобный вид сыпи на коже у детей характерен для таких недугов, как краснуха, корь, скарлатина, различные заболевания и опухоли кожи. Причиной формирования могут выступать различные возбудители. У данного вида сыпи существует тенденция сливаться в немалые пятна. Поражение зачастую обостряется в области груди. А также нужно отметить, что прыщики могут появиться вследствие контактной, пищевой и лекарственной аллергии.
Фото основных элементов сыпи
Различают следующие виды сыпи у ребенка:

Характерное расположение
Различные виды сыпи на коже у детей имеют свои места дислокации. Высыпания могут находиться практически на любой части тела, вызывать зуд, раздражение и даже острую боль.
- сыпь образовывается на областях локтевого сгиба и руках, запястьях, предплечьях;
- может формироваться на ногах, чаще на внутренней части, основной причиной этому становится аллергическая реакция на продукты питания, но встречаются и более серьезные случаи;
- высыпания затрагивают лицо, а очаговым центром считаются щеки;
- туловище также подвергается этому процессу, нередко высыпания формируются в зоне грудной клетки, а еще - в лопаточной зоне.
Причины
Виды сыпи могут быть различными, а фактор их появления - как одним и тем же, так и разным, поэтому требуется определиться, почему она возникла. Для детского организма подобное явление считается нормальным, так как это реакция на внешние факторы. Существуют основные причины, по которым может появиться различная сыпь:
1. Аллергическая реакция
- это самый распространенный фактор, который чаще всего вызывается пищевыми продуктами, пыльцой, шерстью домашних животных, косметическими средствами, одеждой, лекарствами и укусами насекомых. Лечить виды аллергической сыпи у детей требуется под наблюдением врача, так как неуправляемая реакция может перерасти в отек Квинке либо анафилактический шок.
2. Сильный стресс
- существуют случаи, когда малыш из-за интенсивных переживаний покрывается значительными пятнами. По истечении время они исчезают самостоятельно.
3. Укусы насекомых
- даже если у ребенка нет аллергии любого типа, укус от комаров может оставить неприятные пятна, которые сильно зудят. Родителям требуется вовремя, чтобы заметить ранку и правильно ее обработать. Подобная сыпь самостоятельно проходит по истечении некоторого времени. Если были замечены у малыша нехарактерные большие пятна после укуса, значит, существует аллергическая реакция.
4. Механические повреждения
- различные виды сыпи у ребенка без температуры могут сформироваться из-за тесной и тугой одежды, при этом они самостоятельно проходят через определенное время.
5. Инфекционные заболевания
- небольшие пятнышки на теле могут указывать на заражение краснухой, ветрянкой, скарлатиной, корью и даже менингитом.
6. Нарушение свертываемости крови
- кожа малыша начинает покрываться небольшими кровоподтеками и синяками.
7. Аллергия на солнце или холод
- эту категорию рекомендуется рассматривать отдельно, так как механизм подобной реакции значительно отличается от стандартной реакции на кошек или цитрусовые. Это недомогание можно отнести к сезонным проблемам.
Когда нужно вызвать врача
Для определения вида сыпи у детей иногда может быть мало времени, так как у ребенка может присутствовать высокая температура, поэтому незамедлительно требуется вызвать доктора. Кроме того, к основным опасным факторам можно отнести сильную отдышку, отек языка и лица, невероятную головную боль, сонливость, потерю сознания и рвоту. В случае, когда сыпь принимает коричневую, темно-бордовую или черную окраску, ее элементы располагается как бы в глубине кожи и не бледнеют при нажатии, нужно как можно скорее обратиться к врачу.
Вирусные инфекции
Фото видов сыпи у детей, которые провоцируют вирусы, различны, и их можно рассмотреть далее. К таким патологиям относят следующие заболевания.

1. Корь
- при ней возникает мелкая сыпь, изначально малиново-красная во рту, а после и по всему телу. Часто наблюдается такое явление, как слияние элементов, которые создают неправильной формы очаги воздействия. При ней наблюдается сильная температура. Очень редко, но все же заболевание может протекать достаточно тяжело и привести к летальному исходу. При отсутствии вакцинации корь очень просто передается от человека к человеку.
2. Краснуха
проявляется розово-красными небольшими пятнистыми высыпаниями, которые изначально образовываются на голове, а после распределяются по телу малыша. Могут присутствовать жалобы на недомогание в горле, опухшие лимфатические узлы, заложенность носа, подъем температуры и озноб.
3. Ветрянка
- распространяется, как правило, сверху вниз, первоначально на волосистой части головы, а после наблюдается на груди, спине и других областях. Проявляется ярко-красными небольшими пятнышками, которые в дальнейшем перерождаются в пузырьки, а после лопаются и понемногу подсыхают, формируя корочки. Если случай запущенный и тяжелый, то могут остаться рубчики. Сопровождается небольшим зудом.
4. Герпес
- проявляется в виде сгруппированных пузырьковых высыпаний внутри рта или на губах, которые задерживаются на протяжении нескольких недель. Бывает и такое что этот вирус проникает в ядра нервных клеток, а высыпания переходят в хроническую стадию.
5. Инфекционный мононуклеоз -
выражается в виде густо расположенных светло-красных или розовых пятен диаметром от 6-15 мм, при этом недуге они чаще всего становятся болезненными. А после еще и увеличиваются затылочные и шейные лимфоузлы. Практически всегда возникает ангина, иногда начинает беспокоить выраженная слабость, мигрень, кашель и утомляемость.
6. Энтеровирусы
— проявляются как пузырьковые и и распределяются по всему телу.
7. Розеола
- это розовые пятнышки, которые начинают появляться не сразу, а после того, как будет нормализована температура. Это приходится, как правило, на 4-5 день. Чаще всего поражаются малыши от 6 месяцев до 3 лет.
Бактериальные инфекции
Фото видов сыпи у детей, у которых присутствует подобное заражение, представлено ниже.

1. Скарлатина
- проявляется в виде незначительных просовидных высыпаний, с усилением окраски в складках кожи. Все сопровождается небольшим зудом, а по мере стихания высыпаний формируются пластичные шелушения. Для заболевания характерным является выраженное изменение в зеве, малиново-красный язык и острая боль в горле.
2. Менингококковая инфекция
- достаточно быстро формирует небольшие «кляксы» красно-синего окраса, которые напоминают звездочки. Всегда наблюдается высокая температура.
3. Грибковые поражения эпидермиса
(трихофития, стригущий лишай, дерматомикоз). Ярким признаком наличия выступает кольцевидное образование, которое зудит. На волосах начинает формироваться перхоть, возможно очаговое облысение.
4. Стрептодермия
- в момент недуга начинают появляться крупные пузыри, в которых присутствует гнойное содержимое, часто с желтовато-коричневой сухой корочкой.
Аллергические реакции
Существуют различные виды сыпи у детей на руках и по всему телу, которые провоцируются неправильным питанием, природными компонентами или вещами, к таким заболеваниям можно отнести следующие недуги.
1. Крапивница
- схожа по виду с ожогами от крапивы, проявляется как выступающие ярко-красные или бледно-розовые волдыри, которые внезапно появляются и так же стихают. При них присутствует выраженный зуд, возможны обширные отеки.
2. Атопический дерматит
(диатез, детская экзема, нейродермит) - проявляется такой вид сыпи у детей на локтях, шее, лице, а также встречается на ногах, под коленками. Эпидермис краснеет и начинает шелушиться, иногда наблюдаются и мокнущие корочки.
Другие причины

Очень часто различные высыпания свидетельствуют о неполадках в работе внутренних органов. Это:
- сосудистые недомогания;
- изменения работы желудочно-кишечного тракта;
- почечная недостаточность.
Младенческое акне - проблема встречается на первом году жизни у деток, находящихся на грудном вскармливании. Является следствием активности сальных желез, а причиной становится повышение уровня материнских гормонов.
Милии (белые угри) - выглядят как крошечные «жемчужинки» и формируются чаще у грудничков. Проходят сами собой, так как имеют физиологическую природу.
Токсическая эритема новорожденных - это желтые пузыри, которые могут проявиться на 2-5 день после рождения. Как правило, не нужно принимать никаких мер.
Чесотка - выражается попарно расположенными точками, чаще всего в межпальцевых местах. Присутствует сильный зуд, источником являются клещи, которые поражают кожный покров.
Виды сыпи у детей до года
У маленьких деток, которых сильно укутывают или неправильно купают, часто можно встретить потницу. Проявляется как россыпь небольших незудящих волдырей красного оттенка, которые сосредотачиваются в естественных складках кожи.
На фоне склонности к аллергиям и иммунодефициту формируются опрелости, которые представляют собой область с ярко-красной, влажной и отекшей поверхностью. Зачастую располагаются в складках шеи, ягодицах и паху.
Часто опрелости переходят в ягодичную эритему - это концентрация ярко-красных эрозий и узелков.
Нередко детская сыпь возникает из-за аллергического фактора, к таким недугам относят крапивницу и различные дерматиты.
Совершенно не опасной считается токсическая эритема, формирующаяся на первом году жизни дитяти. Это смешанная сыпь, состоящая из папул и пузырьков. На протяжении нескольких недель сыпь пропадет самостоятельно.
Пузырчатка новорожденного - достаточно опасное заболевание, вызывающееся стафилококками, синегнойной палочкой или стрептококками. После легкого покраснения начинают появляться пузыри с мутным содержанием, которые лопаются и образовывают эрозии. Часто встречается на бедрах и вокруг пупка.
Среди инфекционных болезней, вызывающих появление сыпи, можно выделить врожденный сифилис, основным симптомом которого считается сифилитическая пузырчатка. В этом случае высыпания представлены в виде плотных пузырей, наполненных прозрачной жидкостью, которая по истечении времени мутнеет. Воспаления присутствуют очень часто на туловище, лице и практически всегда - на ладонях и подошвах.
Неотложная помощь
Уже известно, какие виды сыпи бывают у детей, теперь требуется разобраться, что делать, дабы помочь своему малышу.
Когда помимо покраснений присутствуют следующие симптомы, немедленно требуется вызвать врача:
- значительное и резкое повышение температуры;
- у ребенка затруднено дыхание;
- присутствует геморрагическая звездчатая сыпь;
- высыпания покрывают все тело и вызывают значительный зуд;
- начинается потеря сознания и рвота.
Профилактика

Для того чтобы уберечь малыша от инфекции нужно вовремя его прививать. Чтобы не получить аллергическую реакцию, требуется правильно вводить прикорм и не спешить с новыми продуктами. Необходимо приучать свое чадо к здоровому питанию и закаливать. Это поможет настроить детский иммунитет на нужный лад и у ребенка не будет таких проблем.
Если на теле была замечена сыпь, не стоит паниковать и сразу же звонить доктору. Необходимо разобраться, действительно ли случай критический или это просто реакция, вызванная съеденной шоколадкой либо укусом насекомого. Для купания лучше использовать отвары трав, а одежду покупать из хлопчатобумажной ткани. Красители также нередко вызывают реакцию на теле.
Когда в садике начинается эпидемия краснухи или ветрянки, рекомендуется оставить малыша дома, так как болезнь очень быстро переходит от зараженных источников.
Летом обязательно требуется проветривать помещение, а после использовать фумигатор.
Не стоит разрешать детям выдавливать прыщики и вскрывать их. Это зачастую провоцирует распространение инфекции.
Каждый родитель обязан знать виды сыпи и причины сыпи у детей, чтобы своевременно оказать ребенку помочь.
Если у малыша повышается температура, то стоит обязательно вызвать доктора.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого . Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Инкубационный период: 4-6 дней.
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Возбудитель: энтеровирусы.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет :
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления : вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится 3-5 дней, нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится 3-7 дней, после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса 6-го типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период: 3-7 дней.
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через 3-5 дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Вирус герпеса обостряется на фоне стресса или инфекций, например ОРВИ.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.

Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо , либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с 7-го дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше 2-3 суток, а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или . Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Корь
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: 9-21 день.
Заразный период: С двух последних дней инкубационного периода до 5-го дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, . На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На 2-й день сыпь появляется на туловище, на 3-й — на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 6-14 дней.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение 7-10 дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 1-7 дней.
Заразный период : первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через 3-7 дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение : только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Ликбез
Инкубационный период — период, когда заражение уже произошло, но болезнь еще не развилась.
Заразный период — время, когда заболевший человек может заразить окружающих.
Принято различать шесть "первичных" заболеваний с сыпью: первая болезнь — корь, вторая болезнь — скарлатина, третья болезнь — краснуха, четвертая болезнь — инфекционный мононуклеоз, пятая болезнь — инфекционная эритема, шестая болезнь — детская
24.04.2010 14:45:00, ирра
Новые статьи
- Салат с каперсами рецепт самый вкусный
- Как правильно заморозить белые грибы на зиму, лучшие рецепты приготовления Как закрутить белые грибы на зиму
- Лагман по–узбекски — рецепт и секреты приготовления вкусного блюда
- Фиброаденоматоз молочной железы - что это такое?
- Человек: систематика и характерные признаки в строении организма
- Сколько жарить грибы по времени?
- Инфицирование, современная диагностика, эффективное лечение и профилактика болезни
- Минеральная вода От чего образуется осадок в минеральной воде
- Правописание приставок в русском языке
- Кристаллическое строение металлов
Популярные статьи
- Что такое жаргонизмы, какие примеры из русского языка можно привести?
- Что есть во вселенной и как она устроена
- Занятие по развитию речи детей второй младшей группы детского сада с использованием инновационных методик «Поспели яблочки в саду» Сказки про овощи и фрукты для детей
- Классный час «Режим дня младшего школьника
- Педагогическое мастерство
- Классный час на тему "мой режим дня"
- Ледовое побоище В каком месяце было ледовое побоище
- Интересные задания по английскому языку для школьников
- Дидактические игры по сказкам Дидактические игры по сказкам для дошкольников
- Ритуалы на полнолуние: привлечение любви мужчины
