Idiopatická trombocytopenická purpura (ITP) - popis, príčiny, liečba. Trombocytopénia Idiopatická trombocytopenická purpura ICD kód
Choroba začína postupne alebo akútne s výskytom hemoragického syndrómu. Typ krvácania pri trombocytopenickej purpure je petechiálny škvrnitý (modrinový). Podľa klinických prejavov sa rozlišujú dva varianty trombocytopenickej purpury: „suchá“ - pacient má iba kožný hemoragický syndróm; „mokré“ - krvácanie v kombinácii s krvácaním. Patognomické príznaky trombocytopenickej purpury sú krvácanie do kože, slizníc a krvácanie. Neprítomnosť týchto znakov vyvoláva pochybnosti o správnosti diagnózy.
Kožný hemoragický syndróm sa vyskytuje u 100% pacientov. Počet ekchymóz sa mení od jednej po viacnásobnú. Hlavné charakteristiky kožného hemoragického syndrómu pri trombocytopenickej purpure sú nasledovné.
- nesúlad medzi závažnosťou krvácania a stupňom traumatického vystavenia; je možný ich spontánny výskyt (hlavne v noci).
-Polymorfizmus hemoragických vyrážok (od petechií po veľké krvácania).
-Polychrómované kožné krvácania (farba od fialovej po modrozelenkastú a žltú podľa toho, ako dávno sa objavili), čo súvisí s postupnou premenou hemoglobínu cez medzistupne rozkladu na bilirubín.
-Asymetria (žiadna obľúbená lokalizácia) hemoragických prvkov.
- Bezbolestne.
Krvácania sa často vyskytujú v slizniciach, najčastejšie mandlí, mäkkého a tvrdého podnebia. Možné sú krvácania do ušného bubienka, skléry, sklovca a fundu.
Krvácanie do skléry môže naznačovať hrozbu najťažšej a najnebezpečnejšej komplikácie trombocytopenickej purpury - krvácania do mozgu. Spravidla sa vyskytuje náhle a rýchlo postupuje. Klinicky sa mozgové krvácanie prejavuje bolesťami hlavy, závratmi, kŕčmi, vracaním a ložiskovými neurologickými príznakmi. Výsledok cerebrálneho krvácania závisí od objemu, lokalizácie patologického procesu, včasnej diagnózy a adekvátnej terapie.
Trombocytopenická purpura je charakterizovaná krvácaním zo slizníc. Majú často hojný charakter, spôsobujú ťažkú posthemoragickú anémiu, ktorá ohrozuje život pacienta. U detí sa najčastejšie vyskytuje krvácanie z nosovej sliznice. Krvácanie z ďasien je zvyčajne menej silné, ale môže sa stať nebezpečným aj pri extrakcii zuba, najmä u pacientov s nediagnostikovaným ochorením. Krvácanie po extrakcii zuba pri trombocytopenickej purpure nastáva ihneď po zákroku a po jeho zastavení sa neobnovuje, na rozdiel od neskorého, oneskoreného krvácania pri hemofílii. U dievčat v puberte je možná ťažká menorágia a metrorágia. Gastrointestinálne a renálne krvácanie sa vyskytuje menej často.
Vo vnútorných orgánoch s trombocytopenickou purpurou nie sú žiadne charakteristické zmeny. Telesná teplota je zvyčajne normálna. Niekedy sa zistí tachykardia, pri auskultácii srdca - systolický šelest na vrchole a v Botkinovom bode, oslabenie prvého tónu, spôsobené anémiou. Zväčšená slezina nie je charakteristická a skôr vylučuje diagnózu trombocytopenickej purpury.
Podľa priebehu sa rozlišuje akútna (trvajúca do 6 mesiacov) a chronická (trvajúca viac ako 6 mesiacov) formy ochorenia. Počas počiatočného vyšetrenia nie je možné určiť povahu priebehu ochorenia. V závislosti od stupňa prejavu hemoragického syndrómu a krvných parametrov počas ochorenia sa rozlišujú tri obdobia: hemoragická kríza, klinická remisia a klinicko-hematologická remisia.
Hemoragická kríza je charakterizovaná syndrómom ťažkého krvácania a výraznými zmenami laboratórnych parametrov.
Počas klinickej remisie vymizne hemoragický syndróm, skráti sa čas krvácania, znížia sa sekundárne zmeny v systéme zrážania krvi, ale trombocytopénia pretrváva, aj keď je menej výrazná ako pri hemoragickej kríze.
Klinická a hematologická remisia znamená nielen absenciu krvácania, ale aj normalizáciu laboratórnych parametrov.
V Rusku bola prijatá Medzinárodná klasifikácia chorôb, 10. revízia (MKN-10) ako jednotný normatívny dokument na zaznamenávanie chorobnosti, dôvodov návštevy obyvateľstva v zdravotníckych zariadeniach všetkých oddelení a príčin smrti.
ICD-10 bol zavedený do zdravotníckej praxe v celej Ruskej federácii v roku 1999 nariadením ruského ministerstva zdravotníctva z 27. mája 1997. č. 170
Vydanie novej revízie (ICD-11) plánuje WHO na roky 2017-2018.
So zmenami a doplnkami od WHO.
Spracovanie a preklad zmien © mkb-10.com
Trombocytopenická purpura icd 10
Autoimunitné ochorenie spôsobené účinkom protidoštičkových protilátok a/alebo cirkulujúcich imunitných komplexov na membránové glykoproteínové štruktúry krvných doštičiek, charakterizované trombocytopéniou a prejavujúce sa hemoragickým syndrómom.
SYNONYMÁ
D69.3 Idiopatická trombocytopenická purpura.
EPIDEMIOLÓGIA
Vo väčšine prípadov tehotenstvo nezhoršuje stav pacientov s idiopatickou trombocytopenickou purpurou; exacerbácia ochorenia sa vyskytuje u 30% žien.
KLASIFIKÁCIA
Pozdĺž toku rozlišujú:
Akútna forma (menej ako 6 mesiacov);
Chronické formy (so zriedkavými recidívami, s častými recidívami, s kontinuálne recidivujúcim priebehom).
U gravidných žien prevláda chronická forma idiopatickej trombocytopenickej purpury (80–90 %). Akútna forma je zaznamenaná u 8% žien.
Podľa obdobia choroby existujú:
Klinická kompenzácia (absencia prejavov hemoragického syndrómu s pretrvávajúcou trombocytopéniou);
ETIOLÓGIA (PRÍČINY) PURPURY
Etiológia ochorenia nie je známa. Predpokladajú kombinovaný účinok faktorov prostredia (stres, fotosenzitivita, žiarenie, zlá výživa a pod.), genetických a hormonálnych príčin. Možno je spúšťačom aktivácia vírusov.
PATOGENÉZA
Idiopatická trombocytopenická purpura je charakterizovaná zvýšenou deštrukciou krvných doštičiek v dôsledku tvorby protilátok proti ich membránovým antigénom. Takéto krvné doštičky sú odstránené z krvi makrofágmi sleziny.
Patogenéza ochorenia je založená na nedostatočnom počte krvných doštičiek a s tým súvisiacim poklesom zložiek krvných doštičiek v systéme zrážania krvi. Krvné doštičky sa zúčastňujú všetkých fáz hemostázy. V posledných rokoch sa podarilo identifikovať jednotlivé faktory krvných doštičiek, ktoré sa jednoznačne líšia vo funkcii. Faktory plazmatickej koagulácie a fibrinolýzy sa môžu adsorbovať na krvné doštičky, ale okrem toho vylučujú endogénne produkty, ktoré sa aktívne podieľajú na procese hemostázy.
Celkom dobre bolo študovaných 11 endogénnych faktorov krvných doštičiek. Krvné doštičky majú vlastnosť udržiavať normálnu štruktúru a funkciu stien mikrociev, vďaka svojim adhezívnym agregačným vlastnostiam tvoria primárnu trombocytovú zátku pri poškodení ciev, udržiavajú spazmus poškodených ciev, podieľajú sa na zrážaní krvi a pôsobia ako inhibítory fibrinolýzy.
Pri nedostatku krvných doštičiek má krvácanie mikrocirkulačný charakter a vyskytuje sa v dôsledku zvýšenej krehkosti malých ciev, ako aj v dôsledku uvoľňovania červených krviniek z cievneho lôžka cez kapiláry. Krvácanie sa objaví, keď počet krvných doštičiek klesne na 5 × 104/μl.
PATOGENÉZA GESTOVANÝCH KOMPLIKÁCIÍ
Zvýšená deštrukcia krvných doštičiek nastáva pod vplyvom protidoštičkových protilátok (I- -). Prechádzajú placentou a môžu interagovať s fetálnymi krvnými doštičkami, čo vedie k ich odstráneniu z krvného obehu a trombocytopénii. Krvné doštičky naviazané na AT sú zachytené a zničené makrofágmi sleziny a v menšej miere aj pečene.
Tehotenstvo môže spôsobiť exacerbáciu ochorenia. Relaps ochorenia môže byť spojený s tvorbou protidoštičkových protilátok slezinou plodu. Vo väčšine prípadov sa nebezpečné krvácanie počas tehotenstva nevyskytuje.
KLINICKÝ OBRAZ (SYMPTÓMY) IDEOPATICKEJ TROMBOCYTOPENICKEJ PURPURY
Hlavným príznakom ochorenia je náhly výskyt hemoragického syndrómu mikrocirkulačného typu na pozadí úplného zdravia. Pri hemoragickom syndróme si všimnite:
Kožné krvácanie (petechie, purpura, ekchymóza);
Krvácanie v slizniciach;
Krvácanie zo slizníc (z nosa, z ďasien, z jamky extrahovaného zuba, maternice, menej často - meléna,
Exacerbácie ochorenia sa vyskytujú u 27% tehotných žien; frekvencia exacerbácií závisí od štádia ochorenia v čase počatia a od závažnosti ochorenia.
KOMPLIKÁCIE GESTOVANIA
K exacerbácii idiopatickej trombocytopenickej purpury a zhoršeniu jej priebehu dochádza častejšie v prvej polovici gravidity a po jej skončení (po pôrode a potrate, zvyčajne 1–2 mesiace po ukončení).
Novorodenec vykazuje známky hypoxie plodu a FGR, infekcie, nedonosenosti a syndrómu skorej adaptačnej poruchy. Tehotenstvo sa však vo väčšine prípadov končí narodením zdravých detí.
Najčastejšie pozorované komplikácie tehotenstva pri idiopatickej trombocytopenickej purpure:
Hrozba predčasného ukončenia tehotenstva (39 %);
Spontánne potraty (14 %);
Hrozba predčasného pôrodu (37 %);
PONRP a krvácanie v období po pôrode a skorom popôrodnom období (4,5 %);
DIAGNOSTIKA
ANAMNÉZA
Sťažnosti na periodické krvácanie z nosa, ako aj krvácanie z ďasien, silná menštruácia, výskyt petechiálnej vyrážky a malých modrín na koži a slizniciach.
Trombocytopénia môže byť dedičná.
FYZICKÉ VYŠETROVANIE
Extravazáty sa nachádzajú na koži končatín, najmä nôh, na bruchu, hrudníku a iných častiach tela. Pečeň a slezina nie sú zväčšené.
LABORATÓRNY VÝSKUM
Klinický krvný test odhaľuje trombocytopéniu rôznej závažnosti. Hladina krvných doštičiek počas exacerbácie sa pohybuje v rozmedzí 1–3 × 104/μl, ale v 40 % prípadov sa detegujú jednotlivé krvné doštičky.
Pri štúdiu hemostázy sa odhalí štrukturálna a chronometrická hypokoagulácia.
INSTRUMENTÁLNY VÝSKUM
V bodkovanej kostnej dreni je zaznamenaný nárast počtu megakaryocytov.
DIFERENCIÁLNA DIAGNOSTIKA
Diferenciálna diagnostika sa vykonáva v nemocničnom prostredí so symptomatickými formami trombocytopénie, ktoré sú spôsobené účinkami liekov (diuretiká, antibiotiká), infekciami (sepsa), alergiami, ako aj inými ochoreniami krvi (akútna leukémia, megaloblastická anémia).
INDIKÁCIE NA KONZULTÁCIU S INÝMI ŠPECIALISTAMI
Indikácie sú zvýšenie krvácania a anémie. Všetkým tehotným ženám s výraznými zmenami krvných parametrov sa odporúča konzultovať s terapeutom a hematológom.
PRÍKLAD FORMULÁCIE DIAGNOSTIKY
Tehotenstvo 12 týždňov. Hrozba potratu. Idiopatická trombocytopenická purpura.
LIEČBA IDEOPATICKEJ TROMBOCYTOPENICKEJ PURPURY
CIELE LIEČBY
Prevencia závažného krvácania, ktoré ohrozuje život pacienta počas celého obdobia trombocytopénie.
NEDROGOVÁ LIEČBA
Plazmaferéza je predpísaná ako metóda primárnej terapie (indikovaná pre tehotné ženy s výraznou imunologickou aktivitou procesu, s vysokým titrom protidoštičkových protilátok a cirkulujúcich imunitných komplexov) alebo ako alternatívna metóda (odporúča sa, keď je konzervatívna liečba neúčinná, závažné vedľajšie účinky a kontraindikácie).
DROGOVÁ LIEČBA
Predpisovanie glukokortikoidov, ktoré komplexne pôsobia na všetky štádiá patogenézy (zabraňujú tvorbe AT, narúšajú ich väzbu na krvné doštičky, pôsobia imunosupresívne, priaznivo ovplyvňujú tvorbu krvných doštičiek bunkami kostnej drene). Liečba je najprv zameraná na zníženie hemoragických prejavov a potom na zvýšenie hladín krvných doštičiek.
Predpísané podávanie imunoglobulínov (intravenózne kvapkanie) v dávke 0,4–0,6 g / kg telesnej hmotnosti v kurzoch (v závislosti od závažnosti stavu), ako aj angioprotektorov počas tehotenstva.
CHIRURGIA
V obzvlášť závažných prípadoch a pri neúčinnosti komplexnej konzervatívnej terapie je indikované chirurgické odstránenie sleziny ako zdroja tvorby protidoštičkových protilátok a orgánu deštrukcie krvných doštičiek.
PREVENCIA A PREDPOKLAD KOMPLIKÁCIÍ GESTOVANIA
Preventívne opatrenia sú potrebné pri úrazoch a infekčných ochoreniach, ako aj vyhýbanie sa liekom, ktoré znižujú funkciu krvných doštičiek.
Tehotné ženy majú vysadiť kyselinu acetylsalicylovú a iné protidoštičkové látky, antikoagulanciá a nitrofuránové lieky.
VLASTNOSTI LIEČBY TEHOTENSKÝCH KOMPLIKÁCIÍ
Liečba gestačných komplikácií podľa trimestra
Ak hrozí potrat v druhom a treťom trimestri, liečba je tradičná (pozri časť „Spontánny potrat“). Ak sa gestóza vyvinie v treťom trimestri, diuretiká sa nemajú predpisovať, pretože znižujú funkciu krvných doštičiek.
Liečba komplikácií počas pôrodu a popôrodného obdobia
Pôrod môže byť komplikovaný slabými pracovnými silami a hypoxiou plodu. Je potrebné používať stimulanty pôrodu včas. Keďže krvácanie je najnebezpečnejšou komplikáciou v období po pôrode a skorom popôrodnom období, je nevyhnutné mu predchádzať predpisovaním kontrakcií maternice.
POSÚDENIE ÚČINNOSTI LIEČBY
Ambulantne sa môžu vykonávať iba preventívne opatrenia a udržiavacia liečba glukokortikoidmi, zvyšok liečby sa vykonáva v špecializovaných nemocniciach.
VOĽBA TERMÍNU A SPÔSOB DORUČENIA
Pôrod prebieha načas a prebieha pod rúškom glukokortikoidov a hlavne cez prirodzené pôrodné cesty. Chirurgický pôrod sa vykonáva podľa pôrodníckych indikácií alebo v prípade ťažkej exacerbácie základného ochorenia s rozvojom neliečiteľného krvácania alebo hrozbou krvácania v centrálnom nervovom systéme, keď je z vitálnych dôvodov súčasne nevyhnutná splenektómia.
INFORMÁCIE PRE PACIENTA
Očkovanie živými vírusovými vakcínami je kontraindikované u pacientov s idiopatickou trombocytopenickou purpurou. Neodporúčajú sa klimatické zmeny a zvýšené slnečné žiarenie (slnenie, opaľovanie).
Komentáre
- si tu:
- Domov
- Pôrodníctvo
- Patológia tehotenstva
- Idiopatická trombocytopenická purpura a tehotenstvo
Pôrodníctvo-gynekológia
Aktualizované články o pôrodníctve
© 2018 Všetky tajomstvá medicíny na MedSecret.net
IDIOPATICKÁ TROMBOCYTOPENICKÁ PURPURA KÓD ICD-10;
DIAMANTOVO-ČIERNA ANÉMIA ICD-10 KÓD
D61. Iné aplastické anémie. Typy AA:
Vrodená [Fanconiho anémia (FA), Diamond-Blackfanova anémia (DBA), dyskeratosis congenita, Shwachman-Diamond-Oski anémia, amegakaryocytová trombocytopénia];
Získané (idiopatické, spôsobené vírusmi, liekmi alebo chemikáliami).
AA sa vyskytuje s frekvenciou 1-2 prípady na 1 000 000 obyvateľov za rok a považuje sa za zriedkavé ochorenie krvi. Získaná AA sa vyvíja s frekvenciou 0,2-0,6 prípadov za rok. Priemerná ročná miera výskytu AA u detí v období od roku 1979 do roku 1992 v Bieloruskej republike bola 0,43±0,04 detí. Vo výskyte AA u detí pred katastrofou v Černobyle a po nej neboli žiadne rozdiely.
DBA je opísaná pod mnohými menami; čiastočná aplázia červených krviniek, vrodená hypoplastická anémia, pravá erytrocytová anémia, primárne ochorenie červených krviniek, erythrogenesis imperfecta. Ochorenie je zriedkavé, L.K. Diamond a kol. v 60. rokoch XX storočia opísali len 30 prípadov tohto ochorenia, k dnešnému dňu je opísaných viac ako 400 prípadov.
Dlho sa verilo, že výskyt DBA bol 1 prípad na živého novorodenca. V roku 1992 L. Wranne uvádza vyšší výskyt 10 prípadov u novorodencov. Miera výskytu DBA podľa francúzskeho a anglického registra je 5-7 prípadov na živého novorodenca. Pomer pohlaví je takmer rovnaký. Viac ako 75 % prípadov DBA je sporadických; 25 % má rodinný charakter, v niektorých rodinách je evidovaných niekoľko pacientov. Register pacientov s DBA v USA a Kanade zahŕňa 264 pacientov vo veku od 10 mesiacov do 44 rokov.
D61.0. Konštitučná aplastická anémia.
FA je zriedkavé autozomálne recesívne ochorenie charakterizované viacerými vrodenými fyzickými anomáliami, progresívnym zlyhaním kostnej drene a predispozíciou k rozvoju malignít. Výskyt FP je 1 prípad na 000 000 obyvateľov. Ochorenie je bežné u všetkých národností a etnických skupín. Minimálny vek manifestácie klinických príznakov je novorodenecké obdobie, maximum je 48 rokov. Register pacientov s FP Výskumného ústavu detskej hematológie Ministerstva zdravotníctva Ruskej federácie zaznamenal údaje 69 pacientov. Priemerný vek manifestácie ochorenia je 7 rokov (2,5-12,5 roka). Bolo zistených 5 rodinných prípadov.
HEMORAGICKÉ OCHORENIA Purpura a iné hemoragické stavy
D69.3. Idiopatická trombocytopenická purpura.
Idiopatická trombocytopenická purpura (ITP) je podľa mnohých hematológov bežným hemoragickým ochorením. Jediná štúdia u nás však ukazuje, že miera výskytu ITP v Čeľabinskej oblasti je 3,82 ± 1,38 prípadov za rok a nemá stúpajúci trend.
Lekárske referenčné knihy
Informácie
adresár
Rodinný doktor. Terapeut (zv. 2)
Racionálna diagnostika a farmakoterapia chorôb vnútorných orgánov
Trombotická trombocytopenická purpura
všeobecné informácie
Trombotická trombocytopenická purpura (Moshkovichova choroba) je ochorenie charakterizované hemoragickým syndrómom vo forme kožných krvácaní a zvýšenej tvorby trombov, čo vedie k ischémii vnútorných orgánov.
Zriedka videný. Prevládajúci vek. Prevládajúce pohlavie je žena (10:1).
Nie je definitívne stanovené. Ochorenie sa môže vyskytnúť po infekcii Mycoplasma pneumoniae, podaní vakcíny (chrípkovej, kombinovanej a pod.) alebo po užití niektorých liekov (napríklad penicilín, difenín). Stavy pripomínajúce trombotickú trombocytopenickú purpuru možno pozorovať pri meningokokovej infekcii, malígnych novotvaroch, ako aj pri systémovom lupus erythematosus, reumatoidnej artritíde a Sjogrenovom syndróme. Jednou z najpravdepodobnejších príčin trombotickej trombocytopenickej purpury je akútny nedostatok (napríklad na pozadí infekcie) inhibítora faktora agregácie krvných doštičiek, ktorý vedie k spontánnej tvorbe trombu.
V patogenéze trombotickej trombocytopenickej purpury sa rozlišuje niekoľko faktorov: generalizovaný Schwartzmanov fenomén spôsobený mikroorganizmom alebo endotoxínom, genetická predispozícia a nedostatok látok s protidoštičkovými vlastnosťami (napríklad prostacyklín). Hlavným článkom patogenézy je intenzívna trombóza malých tepien a arteriol s hyalínovými trombami, pozostávajúcimi z granúl krvných doštičiek a zložiek ich cytoplazmy s nízkym obsahom fibrínu. Hemolytická anémia a trombocytopénia pri trombotickej trombocytopenickej purpure sú spôsobené mechanickou deštrukciou červených krviniek a spotrebou krvných doštičiek. Často sa stretávame s mikroaneuryzmami postihnutých arteriol.
Klasifikácia
Existujú akútne a chronické priebehy.
Diagnostika
Pokročilému štádiu ochorenia zvyčajne predchádza slabosť, bolesť hlavy, nevoľnosť, vracanie, bolesti brucha (až do obrazu pripomínajúceho akútne brucho), poruchy videnia, výskyt modrín a petechií na koži, v ojedinelých prípadoch aj maternice , je možné žalúdočné a iné krvácanie.
Pokročilé štádium trombotickej trombocytopenickej purpury je charakterizované: horúčkou, hemoragickou petechiálnou vyrážkou, mozgovými a ložiskovými neurologickými príznakmi (ataxia, hemiparéza a hemiplégia, porucha zraku, kŕčový syndróm), niekedy mentálne poruchy, hemolytická žltačka. Ischemické poškodenie obličiek je sprevádzané proteinúriou, hematúriou a cylindúriou. Bolesť brucha v dôsledku trombózy mezenterických ciev (menej časté). Poškodenie myokardu (arytmie, tlmené tóny). Artralgia.
Povinné laboratórne testy
Kompletný krvný obraz: trombocytopénia, anémia, leukocytóza, fragmentácia erytrocytov (erytrocyty v tvare prilby, trojuholníkový tvar) v dôsledku ich prechodu cez cievne zrazeniny, retikulocytóza;
Biochemický krvný test: zvýšené hladiny močoviny a kreatinínu; zvýšené koncentrácie frakcií nepriameho a priameho bilirubínu; zvýšená koncentrácia laktátdehydrogenázy; zvýšená koncentrácia produktov degradácie fibrinogénu v krvi, kryofibrinogenémia (zriedkavé);
Všeobecná analýza moču: proteinúria, hematúria;
Myelogram: znížený počet megakaryocytov, zvýšená proliferácia erytroidných buniek.
Vykonáva sa s idiopatickou trombocytopenickou purpurou, hepatorenálnym syndrómom, trombocytopéniou spojenou so zníženou tvorbou krvných doštičiek, najmä s metastázami malígnych nádorov v kostnej dreni, aplastickou anémiou, poškodením kostnej drene spôsobeným napríklad vystavením ionizujúcemu žiareniu; s Henochovou-Schönleinovou chorobou, mnohopočetným myelómom, hemolyticko-uremickým syndrómom.
Liečba
Hlavnou liečebnou metódou je výmena plazmy, ktorá sa uskutočňuje pomocou plazmaferézy. Frekvencia výmeny plazmy závisí od klinického účinku. Väčšina pacientov vyžaduje plazmaferézu denne alebo dokonca dvakrát denne. V tomto prípade je objem odobratej plazmy (od 1,5 do 3 l) nevyhnutne doplnený čerstvou zmrazenou darcovskou plazmou obsahujúcou inhibítor faktora agregácie krvných doštičiek. Ak je odpoveď na liečbu (naznačuje sa zvýšením počtu krvných doštičiek, znížením aktivity laktátdehydrogenázy a počtu schizocytov), frekvenciu zákrokov možno znížiť, no treba v nich pokračovať niekoľko týždňov resp. dokonca mesiace.
Predpisujú sa glukokortikosteroidy: pulzná terapia (metylprednizolón 1 g/deň intravenózne 3 dni po sebe) alebo perorálny prednizolón 1 mg/kg/deň. Protidoštičkové látky (účinnosť nebola dokázaná) – dipyridamol mg/deň.
Transfúzia krvných doštičiek je kontraindikovaná, pretože môže zvýšiť tvorbu trombu.
Závisí od včasnej diagnózy a včasnosti liečby. Životná prognóza je nepriaznivá s ťažkou ischémiou centrálneho nervového systému a myokardu.
ICD kód: D69.3
Idiopatická trombocytopenická purpura
Idiopatická trombocytopenická purpura
Vyhľadávanie
- Vyhľadávanie podľa ClassInform
Vyhľadávajte vo všetkých klasifikátoroch a referenčných knihách na webovej stránke ClassInform
Hľadať podľa TIN
- OKPO od TIN
Vyhľadajte kód OKPO podľa INN
Vyhľadajte kód OKTMO podľa INN
Vyhľadajte kód OKATO podľa INN
Vyhľadajte kód OKOPF podľa TIN
Vyhľadajte kód OKOGU podľa INN
Vyhľadajte kód OKFS podľa TIN
Vyhľadajte OGRN podľa TIN
Vyhľadajte DIČ organizácie podľa názvu, DIČ jednotlivého podnikateľa podľa celého mena
Kontrola protistrany
- Kontrola protistrany
Informácie o protistranách z databázy Federálnej daňovej služby
Konvertory
- OKOF na OKOF2
Preklad kódu klasifikátora OKOF do kódu OKOF2
Preklad kódu klasifikátora OKDP do kódu OKPD2
Preklad kódu klasifikátora OKP do kódu OKPD2
Preklad kódu klasifikátora OKPD (OK(KPES 2002)) do kódu OKPD2 (OK(KPES 2008))
Preklad kódu klasifikátora OKUN do kódu OKPD2
Preklad kódu klasifikátora OKVED2007 do kódu OKVED2
Preklad kódu klasifikátora OKVED2001 do kódu OKVED2
Preklad kódu klasifikátora OKATO do kódu OKTMO
Preklad kódu HS do kódu klasifikátora OKPD2
Preklad kódu klasifikátora OKPD2 do kódu HS
Preklad kódu klasifikátora OKZ-93 do kódu OKZ-2014
Zmeny klasifikátora
- Zmeny 2018
Zdroj zmien klasifikátora, ktoré vstúpili do platnosti
All-ruské klasifikátory
- klasifikátor ESKD
Celoruský klasifikátor produktov a konštrukčných dokumentov OK
Celoruský klasifikátor objektov administratívno-územného členenia OK
Celoruský menový klasifikátor OK (MK (ISO 4)
Celoruský klasifikátor druhov nákladu, obalov a obalových materiálov OK
Celoruský klasifikátor druhov ekonomických činností OK (NACE Rev. 1.1)
Celoruský klasifikátor druhov ekonomických činností OK (NACE REV. 2)
Celoruský klasifikátor hydroenergetických zdrojov OK
Celoruský klasifikátor merných jednotiek OK(MK)
Celoruský klasifikátor povolaní OK (MSKZ-08)
Celoruský klasifikátor informácií o obyvateľstve OK
Celoruský klasifikátor informácií o sociálnej ochrane obyvateľstva. OK (platné do 12.01.2017)
Celoruský klasifikátor informácií o sociálnej ochrane obyvateľstva. OK (platné od 12.01.2017)
Celoruský klasifikátor základného odborného vzdelania OK (platí do 7.1.2017)
Celoruský klasifikátor vládnych orgánov OK 006 – 2011
Celoruský klasifikátor informácií o celoruských klasifikátoroch. OK
Celoruský klasifikátor organizačných a právnych foriem OK
Celoruský klasifikátor dlhodobého majetku OK (platné do 1.1.2017)
Celoruský klasifikátor dlhodobého majetku OK (SNA 2008) (platný od 1.1.2017)
Celoruský klasifikátor produktov OK (platí do 1.1.2017)
Celoruský klasifikátor produktov podľa druhu ekonomickej činnosti OK (CPES 2008)
Celoruský klasifikátor robotníckych profesií, zamestnaneckých pozícií a tarifných kategórií OK
Celoruský klasifikátor minerálov a podzemných vôd. OK
Celoruský klasifikátor podnikov a organizácií. OK 007-93
Celoruský klasifikátor noriem OK (MK (ISO/infko MKS))
Celoruský klasifikátor špecialít vyššej vedeckej kvalifikácie OK
Celoruský klasifikátor krajín sveta OK (MK (ISO 3)
Celoruský klasifikátor odborností v školstve OK (platí do 7.1.2017)
Celoruský klasifikátor odborností v školstve OK (platné od 7.1.2017)
Celoruský klasifikátor transformačných udalostí OK
Celoruský klasifikátor mestských území OK
Celoruský klasifikátor manažérskej dokumentácie OK
Celoruský klasifikátor foriem vlastníctva OK
Celoruský klasifikátor ekonomických regiónov. OK
Celoruský klasifikátor služieb obyvateľstvu. OK
Komoditná nomenklatúra zahraničnej ekonomickej aktivity (EAEU CN FEA)
Klasifikátor typov povoleného využívania pozemkov
Klasifikátor operácií sektora verejnej správy
Federálny katalóg klasifikácie odpadov (platný do 24. júna 2017)
Federálny katalóg klasifikácie odpadov (platný od 24. júna 2017)
Medzinárodné klasifikátory
Univerzálny desatinný klasifikátor
Medzinárodná klasifikácia chorôb
Anatomicko-terapeuticko-chemická klasifikácia liečiv (ATC)
Medzinárodná klasifikácia tovarov a služieb 11. vydanie
Medzinárodná klasifikácia priemyselného dizajnu (10. revízia) (LOC)
Adresáre
Jednotný sadzobník a kvalifikačný adresár prác a profesií pracovníkov
Jednotný kvalifikačný adresár pozícií manažérov, špecialistov a zamestnancov
Adresár profesionálnych štandardov na rok 2017
Ukážky popisov práce s prihliadnutím na odborné štandardy
Federálne štátne vzdelávacie štandardy
Celoruská databáza voľných pracovných miest Práca v Rusku
Štátny kataster civilných a služobných zbraní a streliva do nich
Kalendár výroby na rok 2017
Kalendár výroby na rok 2018
Súbor diagnostických a terapeutických opatrení pre D69.3 Idiopatická trombocytopenická purpura
Lekárske štúdie určené na sledovanie účinnosti liečby
Predpísané lieky
- tab. 250 mg, 100 ks;
- roztok na intravenóznu a intramuskulárnu injekciu. 4 mg/1 ml: amp. 1 PC.
- tab. 20 mg, 10 ks v balení
- tab. 50 mg, 10 ks v balení
- tab. 500 mcg: 50 ks;
- injekčný roztok 4 mg/ml: amp. 25 ks;
- očné a ušné kvapky 0,1 %: fľaštička na kvapky 10 ml
- lyofilizát na prípravu. roztok na intravenóznu a intramuskulárnu injekciu. 500 mg, 1000 mg: injekčná liekovka. 1 PC. zahrnuté s r-ritelom
- lyofilizát na prípravu. roztok na intravenóznu a intramuskulárnu injekciu. 125 mg: fl. zahrnuté s r-ritelom;
- tab. 4 mg, 16 mg, 32 mg: 10, 30 alebo 100 ks.
- tab. 4 mg: 50 ks.
roztok na intravenóznu a intramuskulárnu injekciu. 30 mg/1 ml: amp. 3 alebo 5 ks.
Kódovanie trombocytopénie podľa ICD 10
Krvné doštičky hrajú dôležitú úlohu v ľudskom tele a sú skupinou krvných buniek.
- 0 – purpura spôsobená alergickou reakciou;
- 1 – defekty v štruktúre krvných doštičiek s normálnym počtom;
- 2 – purpura iného, netrombocytopenického pôvodu (v prípade otravy);
- 3 – idiopatická trombocytopenická purpura;
- 4 – iné primárne deficiencie krvných doštičiek;
- 5 – sekundárne lézie;
- 6 – nešpecifikované varianty patológií;
- 7 – iné typy krvácania (pseudogemofília, zvýšená krehkosť krvných ciev atď.);
- 8 – nešpecifikované hemoragické stavy.
Táto skupina chorôb sa nachádza pod hlavičkou patológií krvi, hematopoetických orgánov a porúch imunity bunkového pôvodu.
Nebezpečenstvo trombocytopénie
Vzhľadom na závažnosť klinických prejavov obsahuje trombocytopénia v medzinárodnej klasifikácii chorôb protokoly núdzovej starostlivosti pre ťažké hemoragické syndrómy.
Nebezpečenstvo pre život so silným poklesom počtu krvných doštičiek sa objavuje aj vtedy, keď sa objavia škrabance, pretože rana sa nezahojí primárnymi krvnými zrazeninami a naďalej krváca.
Ľudia s nedostatkom bielych krviniek môžu zomrieť na spontánne vnútorné krvácanie, preto si ochorenie vyžaduje včasnú diagnostiku a adekvátnu liečbu.
Pridať komentár Zrušiť odpoveď
- Scotted na akútnu gastroenteritídu
Samoliečba môže byť nebezpečná pre vaše zdravie. Pri prvom príznaku ochorenia sa poraďte s lekárom.
IDIOPATICKÁ TROMBOCYTOPENICKÁ PURPURA
Idiopatická trombocytopenická purpura (ITP) je autoimunitné ochorenie s krvácaním spôsobeným znížením obsahu krvných doštičiek v periférnej krvi v dôsledku ich deštrukcie makrofágmi za účasti protidoštičkových autoprotilátok.
Symptomatická trombocytopenická purpura alebo Werlhoffov syndróm je klinicky podobná situácia, keď pri niektorých autoimunitných ochoreniach (SLE, reumatoidná artritída a pod.) vznikajú aj protidoštičkové autoprotilátky, čo vedie k trombocytopénii s klinickými prejavmi vo forme trombocytopenickej purpury.
ICD10:D69.3 – Idiopatická trombocytopenická purpura.
Etiológia ochorenia nie je známa. Vírusovú infekciu nemožno vylúčiť ako etiologický faktor ITP.
Pod vplyvom etiologického faktora dochádza v tele pacienta k poruche imunitnej tolerancie voči antigénom vlastných krvných doštičiek. V dôsledku toho sa aktivuje dozrievanie plazmatických buniek schopných syntetizovať protidoštičkové autoprotilátky. Ide o imunoglobulíny IgG a IgA a v malom množstve aj IgM. Protidoštičkové autoprotilátky sa viažu na antigénne determinanty na membráne krvných doštičiek. Takto „označené“ krvné doštičky interagujú s fixovanými makrofágmi sleziny a pečene a sú nimi zničené. Životnosť krvných doštičiek sa skracuje na niekoľko hodín a dokonca minút namiesto bežných 7-10 dní.
Fixácia autoprotilátok na membráne negatívne ovplyvňuje funkčné vlastnosti krvných doštičiek. V patogenéze krvácania preto zohráva úlohu nielen trombocytopénia, ale aj trombasténia nezničených krvných doštičiek.
Počet megakaryocytov v kostnej dreni je zvyčajne normálny alebo dokonca mierne zvýšený.
V dôsledku oslabenia väzby krvných doštičiek v systéme zrážania krvi majú pacienti sklon ku krvácaniu vo forme modrín na koži a krvácania do tkaniva vnútorných orgánov.
Hladina krvných doštičiek cirkulujúcich v krvi, pod ktorou začína trombocytopenická purpura, je 50x10 9 /l.
Strata krvi môže viesť k sideropenickému stavu, hypochrómnej anémii.
Ochorenie sa môže vyskytnúť v akútnej alebo chronickej forme. Akútna forma sa vyskytuje u ľudí mladších ako 20 rokov, najčastejšie u detí vo veku 2-6 rokov a trvá najviac 6 mesiacov. Trvanie chronickej formy ITP je viac ako 6 mesiacov. Vyvíja sa u ľudí vo veku 20 až 40 rokov, častejšie u žien.
U pacientov sa periodicky vyvíjajú viaceré bodové krvácania a modriny bez zjavného dôvodu alebo s menšími zraneniami. Najčastejšie sú lokalizované v koži alebo podkožnom tkanive, najmä na končatinách. Ale môžu byť na akejkoľvek časti tela. Modriny rôznych veľkostí, zvyčajne veľké. Majú rôzne farby, pretože sa neobjavujú súčasne. Koža pacientov sa stáva škvrnitou, podobne ako koža leoparda.
Ďalšími najčastejšími príznakmi sú silná menštruácia a krvácanie z maternice. Ochorenie môže začať práve týmto klinickým prejavom. A to je niekedy všetko.
Často sa vyskytuje opakované krvácanie z nosa, menej často - pľúcne, gastrointestinálne a obličkové krvácanie. Nebezpečné sú najmä krvácania do mozgu a sietnice očí.
Vo svaloch a kĺboch spravidla nedochádza ku krvácaniu.
Približne v každom treťom prípade ochorenia dochádza k miernemu zväčšeniu sleziny.
Počas obdobia exacerbácie ochorenia môže byť výskyt čerstvých krvácaní sprevádzaný miernym zvýšením telesnej teploty.
Časté a masívne straty krvi, prípadne malé, ale dlhodobo trvajúce, môžu spôsobiť vznik sideropenipického syndrómu, hypochrómnej anémie. Anémia sa zvyčajne vyvíja s častým krvácaním z nosa a predĺženým krvácaním z maternice.
Všeobecný krvný test: hypochrómna anémia, počet krvných doštičiek menej ako 50x10 9 /l. Ak je počet krvných doštičiek nižší ako 10x10 9 /l, hrozí masívne krvácanie. Krvné doštičky majú zväčšenú veľkosť, často atypický tvar a zlú špecifickú zrnitosť. Nachádzajú sa malé fragmenty krvných doštičiek.
Analýza moču: hematúria.
Biochemický krvný test: znížený obsah železa v sére.
Imunologická analýza: vysoký titer protidoštičkových autoprotilátok. Zvýšené hladiny imunoglobulínov, zvyčajne IgG.
Sternálna punkcia: je zvýšený počet megakaryocytov, najmä ich mladých foriem bez známok oddeľovania krvných doštičiek. Môže sa zvýšiť počet plazmatických buniek.
Štúdia hemostázy: absencia alebo spomalenie stiahnutia krvnej zrazeniny. Čas zrážania krvi sa nezmenil. Trvanie krvácania podľa Duqueho sa zvyšuje na minúty.
Ultrazvukové vyšetrenie: stredná splenomegália bez poruchy portálnej hemodynamiky.
Diagnóza sa stanoví, keď sa zistí petechiálny škvrnitý typ krvácania v kombinácii s trombocytopéniou menšou ako 50x109/l pri absencii symptómov iného ochorenia, ktorého súčasťou je symptomatická trombocytopénia.
Vrodené trombocytopénie sú väčšinou súčasťou dedičných syndrómov, ako je Wiskot-Aldrichov syndróm, Fanconiho anémia, Bernard-Soulierov syndróm, May-Hegglinova anomália atď. Keďže pri dedičných trombocytopéniách sa spravidla pozorujú aj kvalitatívne zmeny krvných doštičiek, sú zvyčajne klasifikované ako trombocytopatie.
Príčiny získanej trombocytopénie sú veľmi rôznorodé. Nahradenie straty krvi infúznymi médiami, plazmou a červenými krvinkami teda môže viesť k zníženiu koncentrácie krvných doštičiek o 20 – 25 % a k vzniku takzvanej dilučnej trombocytopénie. Trombocytopénia distribúcie je založená na sekvestrácii krvných doštičiek v slezine alebo cievnych nádoroch - hemangiómoch s vylúčením významného množstva hmoty krvných doštičiek z celkového krvného obehu. Trombocytopénia distribúcie sa môže vyvinúť pri ochoreniach sprevádzaných masívnou splenomegáliou: lymfómy, sarkoidóza, portálna hypertenzia, tuberkulóza sleziny, alkoholizmus, Gaucherova choroba, Feltyho syndróm atď.
Najpočetnejšiu skupinu tvorí trombocytopénia, spôsobená zvýšenou deštrukciou krvných doštičiek. Môžu sa vyvinúť v súvislosti s mechanickou deštrukciou krvných doštičiek (napríklad pri protetických srdcových chlopniach, umelom obehu, paroxyzmálnej nočnej hemoglobinúrii), ako aj v prítomnosti imunitnej zložky.
Aloimunitná trombocytopénia môže byť výsledkom transfúzie cudzej krvi; transimunitné - prienik materských protilátok proti krvným doštičkám cez placentu k plodu. Autoimunitná trombocytopénia je spojená s tvorbou protilátok proti vlastným nezmeneným antigénom krvných doštičiek, ktorá sa vyskytuje pri idiopatickej trombocytopenickej purpure, systémovom lupus erythematosus, autoimunitnej tyroiditíde, mnohopočetnom myelóme, chronickej hepatitíde, infekcii HIV atď.
Heteroimunitná trombocytopénia je spôsobená tvorbou protilátok proti cudzím antigénom, ktoré sú fixované na povrchu krvných doštičiek (lieky, vírusy atď.). Patológia vyvolaná liekmi sa vyskytuje pri užívaní sedatív, antibakteriálnych, sulfónamidových liekov, alkaloidov, zlúčenín zlata, bizmutu, heparínových injekcií atď. Po vírusových infekciách (adenovírusová infekcia, chrípka, ovčie kiahne, ružienka, sa pozoruje reverzibilné mierne zníženie počtu krvných doštičiek). osýpky, infekčná mononukleóza), očkovanie.
Trombocytopénia, spôsobená nedostatočnou tvorbou krvných doštičiek (produktívna), sa vyvíja s nedostatkom krvotvorných kmeňových buniek. Tento stav je typický pre aplastickú anémiu, akútnu leukémiu, myelofibrózu a myelosklerózu, nádorové metastázy do kostnej drene, nedostatok železa, kyseliny listovej a vitamínu B12, účinky rádioterapie a cytostatickej chemoterapie.
Nakoniec sa konzumná trombocytopénia vyskytuje v dôsledku zvýšenej potreby krvných doštičiek na zabezpečenie zrážania krvi, napríklad pri syndróme DIC a trombóze.
RCHR (Republikové centrum pre rozvoj zdravia Ministerstva zdravotníctva Kazašskej republiky)
Verzia: Klinické protokoly Ministerstva zdravotníctva Kazašskej republiky - 2016
Idiopatická trombocytopenická purpura (D69.3)
Detská onkológia, pediatria
všeobecné informácie
Stručný opis
Schválené
Spoločná komisia pre kvalitu zdravotnej starostlivosti
Ministerstvo zdravotníctva a sociálneho rozvoja Kazašskej republiky
zo dňa 29. novembra 2016
Protokol č.16
Imunitná trombocytopénia- autoimunitné ochorenie charakterizované izolovanou trombocytopéniou (menej ako 100 000/μl) s konštantným/zvýšeným počtom megakaryocytov v kostnej dreni a prítomnosťou protidoštičkových protilátok na povrchu krvných doštičiek a v plazme pacientov, zvyčajne pôsobiacich na membránu glykoproteínové komplexy IIb/IIIa a/alebo GPIb/ IX, čo vedie k deštrukcii krvných doštičiek bunkami systému fagocytárnych mononukleárnych buniek, prejavujúcim sa hemoragickým syndrómom.
Korelácia kódov ICD-10 a ICD-9
| ICD-10 | ICD-9 | ||
| kód | názov | kód | názov |
| D69.3 | imunitná trombocytopénia | - | - |
Dátum vypracovania protokolu: 2016
Používatelia protokolu: Praktickí lekári, terapeuti, kardiológovia, hematológovia, pediatri, onkológovia.
Stupnica úrovne dôkazov
| A | Vysokokvalitná metaanalýza, systematický prehľad RCT alebo veľké RCT s veľmi nízkou pravdepodobnosťou (++) skreslenia, ktorých výsledky možno zovšeobecniť na vhodnú populáciu. |
| IN | Vysokokvalitné (++) systematické preskúmanie kohortových alebo prípadovo-kontrolných štúdií alebo vysokokvalitné (++) kohortové alebo prípadové kontrolné štúdie s veľmi nízkym rizikom zaujatosti, alebo RCT s nízkym (+) rizikom zaujatosti, ktorých výsledky možno zovšeobecniť na príslušnú populáciu . |
| S |
Kohortová alebo prípadová-kontrolná štúdia alebo kontrolovaná štúdia bez randomizácie s nízkym rizikom zaujatosti (+). Výsledky ktorých možno zovšeobecniť na príslušnú populáciu alebo RCT s veľmi nízkym alebo nízkym rizikom zaujatosti (++ alebo +), ktorých výsledky nemožno priamo zovšeobecniť na príslušnú populáciu. |
| D | Séria prípadov alebo nekontrolovaná štúdia alebo znalecký posudok. |
Klasifikácia
KlasifikáciaAmerická hematologická spoločnosť, 2013:
S prietokom:
· novo identifikované – trvanie do 3 mesiacov;
· perzistujúca (protrahovaná) ITP – trvanie 3-12 mesiacov;
Chronická ITP – trvanie viac ako 12 mesiacov.
Podľa závažnosti hemoragického syndrómu:
· ťažké – pacienti s klinicky významným krvácaním, bez ohľadu na hladinu krvných doštičiek. Prípady sprevádzané príznakmi krvácania na začiatku ochorenia, ktoré si vyžadujú začatie liečby, alebo prípady obnovenia krvácania s potrebou ďalších terapeutických prínosov rôznymi liekmi, ktoré zvyšujú počet krvných doštičiek, alebo zvýšením dávkovania užívané drogy.
· refraktérna – neschopnosť dosiahnuť odpoveď alebo úplnú odpoveď (počet krvných doštičiek menej ako 30x109/l) na terapiu po splenektómii; strata odpovede po splenektómii a potreba lekárskej liečby na minimalizáciu klinicky významného krvácania. V tomto prípade je potrebné opakované vyšetrenie na vylúčenie iných príčin trombocytopénie a potvrdenie diagnózy ITP. Nachádza sa hlavne u dospelých.
Autor: etapy; Štandardizácia ITP, september 2006 IMBACH]:

Diagnostika (ambulancia)
AMBULANCIA DIAGNOSTIKA
Diagnostické kritériá: NB! Primárna imunitná trombocytopénia je diagnostikovaná pri poklese počtu krvných doštičiek pod 100x109/l, s vylúčením iných príčin trombocytopénie.
Diagnostické kritériá pre diagnostiku:
Sťažnosti:
zvýšené krvácanie zo slizníc;
Anamnéza:
· krvácanie z nosa, krvácanie z ďasien;
· menorágia, metrorágia;
· krvácania v bielizni;
· krvácanie do mozgu;
· hematúria;
· krvácanie z gastrointestinálneho traktu (krvavé vracanie, meléna);
· hemoragické vyrážky vo forme petechií a ekchymóz na koži.
Fyzikálne vyšetrenie:
Všeobecná kontrola:
Charakter kožného hemoragického syndrómu:
· umiestnenie a veľkosť petechií a modrín;
· prítomnosť krvácaní na ústnej sliznici, spojivkách;
· krv stekajúca po zadnej časti hrdla;
· anomálie stavby tváre (trojuholníková tvár, malé oči, epikantus, drobné črty tváre) a končatín (anomálie 1. prsta rúk, šesťprstka, syndaktýlia, klinodaktýlia);
Laboratórny výskum:
· CBC s manuálnym výpočtom leukocytového vzorca a morfológie krvných doštičiek - v hemograme je zaznamenaná izolovaná trombocytopénia - pokles krvných doštičiek menej ako 100x109 / l bez zmien parametrov leukocytov a erytrogramu. V niektorých prípadoch môže byť zaznamenaná posthemoragická anémia a zmeny na leukograme spojené so sprievodným infekčným ochorením alebo alergiou;
Nie
Diagnostický algoritmus na ambulantnej úrovni:

Diagnostika (nemocnica)
DIAGNOSTIKA NA ÚROVNI STANOVISKA
Diagnostické kritériá:
Sťažnosti: pozri ambulantnú úroveň.
Anamnéza:
Trvanie a povaha krvácania;
· očkovanie (najmä kombinované očkovanie proti osýpkam, mumpsu a ružienke) 2-3 týždne pred rozvojom hemoragického syndrómu;
· prenesená (respiračná vírusová, rubeola, infekčná mononukleóza) 2-3 týždne pred rozvojom hemoragického syndrómu;
· užívanie liekov (najmä heparínu) počas posledných 2-3 týždňov;
prítomnosť bolesti kostí a strata hmotnosti;
Fyzikálne vyšetrenie: pozri ambulantnú úroveň .
Laboratórny výskum:
· UAC s manuálnym výpočtom leukocytového vzorca a morfológie trombocytov - hemogram ukazuje izolovanú trombocytopéniu - pokles trombocytov menej ako 100x109/l bez zmeny hodnôt leukocytov a erytrogramu. V niektorých prípadoch môže byť zaznamenaná posthemoragická anémia a zmeny na leukograme spojené so sprievodným infekčným ochorením alebo alergiou;
Inštrumentálne štúdie: Nie
Diagnostický algoritmus na stacionárnej úrovni: Nie
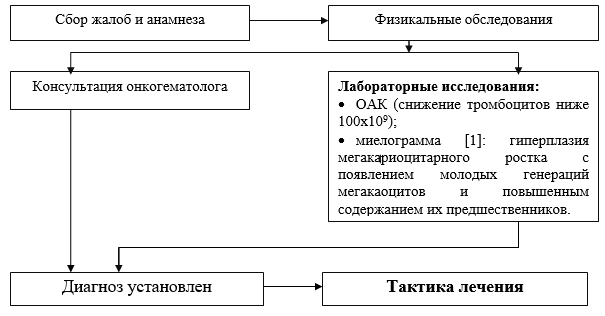
Zoznam základných diagnostických opatrení vykonávaných na úrovni nemocnice:
· CBC (počítanie krvných doštičiek a retikulocytov v nátere);
· krvná skupina a Rh faktor;
· biochemický krvný test (bielkoviny, albumín, ALT, ACaT, bilirubín, kreatinín, močovina, dextróza);
· myelogram: hyperplázia megakaryocytovej línie s výskytom mladých generácií megakaocytov a zvýšeným obsahom ich prekurzorov;
· trvanie krvácania podľa Sukhareva;
· OAM;
· ELISA na markery vírusovej hepatitídy (HbsAg);
· ELISA na markery vírusovej hepatitídy HCV;
· ELISA na HIV markery.
Zoznam dodatočných diagnostických vyšetrení vykonaných na úrovni nemocnice:
· biochemická analýza: GGTP, elektrolyty;
· koagulogram;
· ELISA na antitrombotické protilátky;
Imunofenotypizácia buniek periférnej krvi;
· imunogram;
· antifosfolipidové protilátky;
· PCR pre vírusové infekcie (vírusová hepatitída, cytomegalovírus, vírus herpes simplex, vírus Epstein-Barrovej, vírus Varicella/Zoster);
· echokardiografia;
· Ultrazvuk brušných orgánov (pečeň, slezina, pankreas, žlčník, lymfatické uzliny, obličky), mediastína, retroperitonea a panvy – na vylúčenie krvácania do vnútorných orgánov;
· počítačová tomografia mozgu: vykonáva sa pri podozrení na vnútrolebečné krvácanie – bolesti hlavy, vracanie, parézy, poruchy vedomia; vylúčiť mŕtvicu;
· Ultrazvuk OBP.
Odlišná diagnóza
| Diagnóza | Zdôvodnenie diferenciálnej diagnostiky | Prieskum | Kritériá vylúčenia diagnózy |
| syndróm TAR | Charakterizovaná patológiou megakaryocytov a krvných doštičiek s ich hypopláziou a dysfunkciou, čo vedie k krvácaniu | Zber sťažností a anamnézy, metóda fyzikálneho vyšetrenia. | Charakterizovaná absenciou radiálnych kostí, vrodenou patológiou megakaryocytov a krvných doštičiek s ich hypopláziou a dysfunkciou, čo vedie k krvácaniu. Ochorenie detí je najčastejšie sprevádzané vrodenými orgánovými abnormalitami (často srdcové chyby) |
| Aplastická anémia | V krvných náteroch je izolovaná trombocytopénia často hlboká, kým sa nezistia jednotlivé krvné doštičky. | CBC s počítaním leukocytového vzorca, retikulocyty. Myelogram, trepanobiopsia. | Aspirát kostnej drene je chudobný na jadrové prvky. Celkové percento bunkových prvkov je znížené. V histologických preparátoch trepanobioptických vzoriek iliakálnych kostí aplázia kostnej drene s náhradou tukového tkaniva vylučuje ITP. Hladiny železa sú normálne alebo zvýšené. |
| Myelodysplastický syndróm | Hemoragický syndróm | CBC (s počtom leukocytov, počtom retikulocytov) Myelogram, trepanobiopsia. | MDS sa vyznačuje príznakmi dyspoézy, nadmernými blastmi v kostnej dreni, chromozomálnymi aberáciami, ktoré vylučujú ITP |
| Hematoblastózy | Pancytopénia, hemoragický syndróm | CBC (s počtom leukocytov, počtom retikulocytov). Myelogram. | Výsledky prietokovej cytometrie, imunohistochemického a histologického vyšetrenia kostnej drene vylučujú ITP. |
| Paroxyzmálna nočná hemoglobinúria | Hemoragický syndróm |
UAC; chémia krvi; koagulogram; OAM; IFT na PNG. |
PNH je charakterizovaná hemosiderinúriou, hemoglobinúriou, zvýšenými hladinami bilirubínu, LDH a znížením alebo absenciou haptoglobínu. Zriedkavo sa pozoruje krvácanie, typická je hyperkoagulácia (aktivácia induktorov agregácie). Vylúčené, ak na základe výsledkov IFT neexistuje žiadny klon PNH. |
| Megaloblastická anémia. | trombocytopénia |
CBC + morfológia periférnej krvi; myelogram; Biochemický krvný test (hladiny kyanokobalamínu a kyseliny listovej). |
Nepriame znaky charakteristické pre megaloblastickú anémiu sú zvýšenie priemerného obsahu hemoglobínu v erytrocytoch, zvýšenie priemerného objemu erytrocytov a megaloblastický typ hematopoézy podľa myelogramu. Na rozdiel od ITP sa pri megaloblastickej anémii napriek trombocytopénii nevyskytuje hemoragický syndróm. |
| Trombotická trombocytopenická purpura. | Hemoragický syndróm |
UAC; Ultrazvuk OBP; Posúdenie neurologického stavu; RTG kĺbov. |
Vylučuje sa na základe neurologických príznakov, tvorby mnohopočetných krvných zrazenín, kĺbového syndrómu, často zväčšenia pečene a sleziny. |
Liečba v zahraničí
Získajte liečbu v Kórei, Izraeli, Nemecku, USA
Nechajte si poradiť o zdravotnej turistike
Liečba
Lieky (aktívne zložky) používané pri liečbe
| Hemostatická špongia |
| azitromycín |
| alemtuzumab |
| Amoxicilín |
| Acyclovir |
| dexametazón |
| Imunoglobulín G normálny ľudský (normálny ľudský imunoglobulín G) |
| Captopril |
| Kyselina klavulanová |
| Kolekaltsiferol |
| Koncentrát krvných doštičiek (CT) |
| Kyselina mykofenolová (mykofenolát mofetil) |
| omeprazol |
| Pankreatín |
| paracetamol |
| Piperacilín |
| Prednizolón |
| Rituximab |
| tazobaktám |
| Kyselina tranexámová |
| trombín |
| flukonazol |
| ceftazidím |
| cyklosporín |
| cyklofosfamid |
| Eltrombopag |
| Etamsylát |
Liečba (ambulancia)
Ambulantná liečba
Taktika liečby: Nie
− Nedrogová liečba: Nie
− Medikamentózna liečba: Nie
Algoritmus činnosti v núdzových situáciách: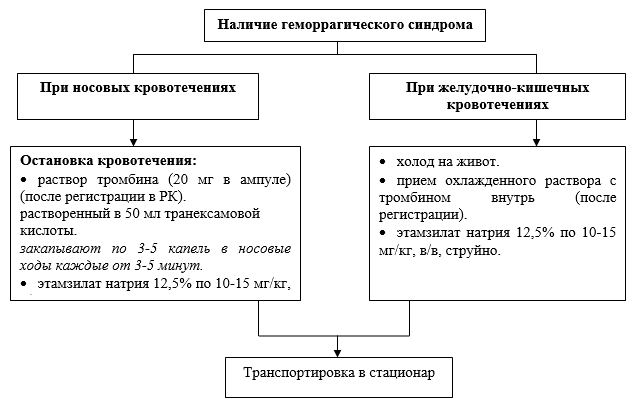
· konzultácia s onkohematológom – pri podozrení na hematoblastózu;
· konzultácia s gynekológom – pri metrorágii, menorágii;
Liečba (ambulancia)
DIAGNOSTIKA A LIEČBA V ŠTÁDIU NÚDZOVEJ STAROSTLIVOSTI
Diagnostické opatrenia:
· zber sťažností a anamnézy;
· fyzikálne vyšetrenie.
Medikamentózna liečba:
· symptomatická liečba ,
podľa smerníc IMCI - WHO pre manažment najčastejších ochorení v nemocniciach primárnej úrovne, prispôsobených podmienkam Kazašskej republiky.
Liečba (stacionárna)
LIEČBA LIEČBA
Taktika liečby:
Pri imunitnej trombocytopénii začína taktika liečby predpisovaním hormonálneho lieku (prednizolón). Pri priaznivej reakcii na liečbu sa počet krvných doštičiek zvyšuje (zvyčajne na 7.-10. deň) a zostáva na vysokej úrovni aj po vysadení lieku. Ak nedôjde k remisii, je predpísaná imunoterapia - intravenózny imunoglobulín. Ak pacient nemôže byť privedený do remisie medikamentóznou terapiou do 6 mesiacov, odporúča sa splenektómia. V závažných prípadoch ochorenia môže byť splenektómia vykonaná v skoršom termíne.
Na rozhodnutie v taktike liečby vyvinula medzinárodná skupina odborníkov stupnicu krvácania a odporúčania pre tento prístup
na terapiu:
| Krvácanie/kvalita života | Terapeutický prístup |
|
Stupeň 1. Mierne krvácanie<100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых |
Pozorovanie |
|
Stupeň 2. Ľahké krvácanie. Viacpočetné petechie > 100; a/alebo >5 veľkých modrín (>3 cm v priemere); žiadne krvácanie slizníc |
Pozorovanie alebo u niektorých pacientov liečba stabilizujúca membránu |
|
Stupeň 3. Mierne krvácanie. Prítomnosť krvácania slizníc, „nebezpečný“ životný štýl |
Konzultácia s hematológom |
|
Stupeň 4. Krvácanie slizníc alebo podozrenie na vnútorné krvácanie |
Liečba všetkých pacientov v nemocničnom prostredí |
Nedrogová liečba:
režim: II.III;
Diéta: № 11.
Medikamentózna liečba
Liečba v závislosti od závažnosti:
Štandardnú dávku prednizolónu používajte maximálne 14 dní/zvýšenú dávku 4 dni
Liečba prvej línie ITP:
| Drogy | Dávka | Trvanie terapie |
UD, odkaz |
| Prednizolón | 0,25 mg/kg | 21 dní | Stupeň A |
| 2 mg/kg | 14 dní s postupným vysadením | ||
| 60 mg/m2 | 21 dní | ||
| 4 mg/kg | 7 dní s postupným vysadením | ||
| 4 mg/kg | 4 dni | ||
| metylprednizolón | 30 alebo 50 mg/kg | 7 dní | Stupeň A |
| 20-30 mg/kg | 2 - 7 dní | ||
| 30 mg/kg | 3 dni | ||
| IVIG | 0,8-1 g/kg | 1-2 dni | Stupeň A |
| 0,25 g/kg | Raz | ||
| 0,4 g/kg | 5 dní | ||
| Anti-D | 25 ug/kg | 2 dni | Stupeň A |
| 50-60 mcg/kg | Raz | ||
| 75 mcg/kg | Raz | ||
| dexametazón | 20 - 40 mg/kg/deň | počas 4 po sebe nasledujúcich dní (každý mesiac, 6 cyklov) | Stupeň A |
Pretrvávajúca a chronická ITP:
· režimy liečby glukokortikoidmi: vysoké dávky metylprednizolónu IV 30 mg/kg x 3 dni, potom 20 mg/kg x 4 dni;
· IVIT možno použiť aj pri CITP, pred chirurgickými zákrokmi, extrakciou zuba/v prípade úrazu. Režimy použitia IVIT pre cITP sú rovnaké ako režimy pre novovzniknutú ITP;
· odporúčaná dávka IVIT je 0,8-1,0 g/kg telesnej hmotnosti s následným opakovaným podaním do 48 hodín, ak po prvom podaní hladina trombocytov nie je vyššia ako 20 x 109/l.
Lieková terapia druhej línie:
Rituximab(UD-B):
· jednorazová dávka: 375 mg/m2/týždeň, trvanie kúry: 4 týždne (spolu 4 injekcie);
Indikácie:
· nereagujúci na vysoké dávky dexametazónu;
· ak existujú kontraindikácie splenektómie;
· rekurentný a refraktérny priebeh ITP.
Cyklosporín A:
· 2,5 – 3 mg/kg/deň. V kombinácii s prednizolónom (UD-B)
cyklofosfamid: 200 mg/m2 1 krát denne;
Indikácie:
· u pacientov rezistentných na hormonálnu liečbu a/alebo po splenektómii;
· sekundárna ITP.
Mykofenolát mofetín: 20-40 mg/kg, trvanie kurzu 30 dní.
Indikácie:
· niektorí pacienti s antiproliferatívnym a imunosupresívnym účelom.
Lieková terapia tretej línie:
Agonisty TPO receptora(UD-A):
· Eltrombopag 25-75 mg perorálne 1-10 mg/kg/týždeň.
Alemtuzumab*:
· alternatívna liečba cITP a refraktérnej ITP.NB! používané na pozadí sprievodnej terapie (antibakteriálne, antifungálne, antivírusové).
Zoznam základných liekov:
| INN lieku | Formulár na uvoľnenie |
UD, odkaz |
| Imunosupresívne lieky | ||
| dexametazón |
tablety 0,5 mg roztok 4 mg/2 ml |
UD B |
| prednizolón | 5 mg tablety | UD A |
| na intravenózne podanie 10 % 2 g/20 ml | UD A | |
| ľudský imunoglobulín Ig G | na intravenózne podanie 10 % 5 g/50 ml | UD A |
| cyklofosfamid | prášok na prípravu roztoku na intravenózne podanie 500 mg | UD S |
| mykofenolát mofetil | kapsuly 250 a 500 mg | UD S |
| rituximab |
fľaštičky 10 ml/100 mg fľaše 50 ml/500 mg |
UD B |
| cyklosporín A | kapsuly 25 mg, 50 mg, 100 mg | UD B |
| Eltrombopag | tablety 31,9 mg a 63,8 mg | UD A |
| Alemtuzimab (po registrácii v Kazašskej republike) | infúzny roztok 1 ml | UD A |
| Antifungálne lieky(podľa indikácií) | ||
| flukonazol | roztok na intravenóznu injekciu, 50 ml, 2 mg/ml, kapsuly 150 mg | UD B |
| Antimikrobiálne látky používa sa na prevenciu vzniku hnisavých-septických komplikácií, ako aj po stanovení citlivosti na antibiotiká | ||
|
azitromycín alebo |
tableta/kapsula, 500 mg, lyofilizovaný prášok na prípravu roztoku na intravenóznu infúziu, 500 mg; | UD B |
|
piperacilín/tazobaktám alebo |
prášok na prípravu injekčného roztoku na intravenózne podanie 4,5 g | UD B |
|
ceftazidím alebo |
prášok na prípravu injekčného roztoku na intravenózne podanie 1000 mg | UD B |
| amoxocilín + kyselina klavulanová |
filmom obalená tableta, 500 mg/125 mg, prášok na perorálnu suspenziu 135 mg/5 ml, prášok na prípravu roztoku na intravenózne a intramuskulárne podanie 600 mg. |
UD B |
| Antivírusová ( podľa indikácií, v prípade infekcie) | ||
| acyklovir | krém na vonkajšie použitie 5% -5,0, tableta 200 mg, prášok na infúzny roztok 250 mg; | UD S |
| Lieky ovplyvňujúce systém zrážania krvi | ||
| fibrinogén + trombín | hemostatická špongia, veľkosť 7*5*1, 8*3; | UD B |
Zoznam doplnkových liekov:
| INN lieku |
Spôsob podávania |
UD, odkaz |
| omeprazol (prevencia protivredovej liečby) | na perorálne podanie 20 mg | UD B |
| pankreatín (pri gastritíde, zlepšuje proces trávenia hormonálnou terapiou) | 10 000 IU | UD B |
| kaptopril (na zvýšený krvný tlak) | tableta na perorálne podanie 12,5 mg | UD B |
| paracetamol (antipyretikum) | tableta na perorálne podanie 200 mg | UD B |
| etamsylát sodný (na krvácanie) |
na perorálne podávanie na intravenózne podanie 2 ml |
UD B |
| cholekalciferol (na hypokalciémiu) | 500 mg tablety | UD B |
Použitie transfúznych koncentrátov krvných doštičiek:
Indikácie:
· prítomnosť život ohrozujúceho krvácania.
Transfúzie koncentrátu krvných doštičiek by mali vždy dopĺňať špecifickú liečbu ITP (IVIG a/alebo glukokortikoidy) a nemali by sa používať ako monoterapia. Ak je závažnosť krvácania pri ITP taká, že si vyžaduje transfúziu koncentrátu krvných doštičiek, odporúčajú sa delené transfúzie – každých 6-8 hodín. V obzvlášť závažných prípadoch sa používajú „hyperfrakcionované“ transfúzie s malými dávkami koncentrátu krvných doštičiek: 1-2 dávky (0,7-1,4x10 11) každé dve hodiny. Ako doplnková hemostatická liečba sa používajú etamsylátové a antifibrinolytické lieky.
NB! V prípade renálneho krvácania je podávanie inhibítorov fibrinolýzy kontraindikované.
Chirurgická intervencia:
Splenektómia(UD-B)
Indikácie pre zásah:
· opakujúci sa závažný priebeh ochorenia dlhšie ako 6 mesiacov;
· pacienti starší ako 6 rokov po predchádzajúcej vakcinácii Haemophilus influenzae typu b + S.pneumoniae + N.Meningitidis.
Kontraindikácie pre intervenciu:
· deti do 6 rokov;
· primárna ITP.
Iné liečby: Nie.
Pomocná hemostatická liečba:
· etamsylát sodný 12,5% v dávke 10-15 mg/kg;
· kyselina para-aminobenzoová - kyselina tranexámová: nad 12 rokov v dávke 20-25 mg/kg.
Indikácie pre konzultácie s odborníkmi:
· konzultácia s odborníkom na infekčné choroby - pri podozrení na infekčný proces;
· konzultácia s endokrinológom – ak sa počas liečby vyvinú endokrinné poruchy;
· konzultácia s pôrodníkom-gynekológom - počas tehotenstva, metrorágie, menorágie, pri predpisovaní kombinovaných perorálnych kontraceptív;
· konzultácie s inými úzkymi špecialistami – podľa indikácií.
Indikácie pre presun na jednotku intenzívnej starostlivosti:
· absencia/zhoršené vedomie (Glasgowská stupnica); prihláška č.1
akútne kardiovaskulárne zlyhanie (srdcová frekvencia nižšia ako 60 alebo viac ako 200 za minútu);
· akútne respiračné zlyhanie (ťažkosti s dýchaním 2 - 3 stupne, frekvencia dýchania viac ako 50, znížená saturácia menej ako 88%, nutnosť mechanickej ventilácie);
Akútne poruchy krvného obehu (šokové stavy);
· Systolický krvný tlak, menej ako 60/viac ako 180 (vyžaduje neustále podávanie vazoaktívnych liekov);
· kritické metabolické poruchy (elektrolyty, voda, bielkoviny, acidobázická rovnováha, ketoacidóza);
· intenzívne pozorovanie a intenzívna farmakoterapia, vyžadujúce neustále sledovanie vitálnych funkcií;
· porušenie systémov zrážania krvi a antikoagulačných systémov.
Ukazovatele účinnosti liečby:
· po 4 týždňoch od začiatku liečby zvýšenie počtu krvných doštičiek nad 100x10 9 / l (75 % pacientov s ITP).
· po odstránení sleziny – zvýšenie hladiny krvných doštičiek v periférnej krvi.
Ďalšie riadenie
Laboratórny výskum:
· CBC so stanovením počtu krvných doštičiek a manuálnym počítaním leukocytového vzorca (povinné) sa vykonáva raz mesačne v prvom roku pozorovania. Ďalej v závislosti od klinického stavu a stability hematologického obrazu;
· v prípade potreby sa vykoná dynamická biochemická analýza krvi;
· sérologické vyšetrenie markerov HIV, hepatitídy B a C, vykonávané 3 mesiace po prepustení z nemocnice a 3 mesiace po každej transfúzii krvných produktov.
Podmienka prevozu pacienta do miesta bydliska:
· pediater (detský hematológ) v mieste bydliska sa riadi odporúčaniami špecialistov nemocnice;
· frekvencia vyšetrení pacienta s ITP je v prvých 3 mesiacoch liečby 1x za 2-4 týždne, potom v závislosti od klinického stavu a hematologickej dynamiky, minimálne však 1x za 2 mesiace.
Inštrumentálne štúdie vykonávať, keď je to klinicky indikované.
Hospitalizácia
Indikácie pre plánovanú hospitalizáciu:
Indikácie pre núdzovú hospitalizáciu:
Zníženie hladiny krvných doštičiek v CBC<50х10 9 /л.
· prítomnosť hemoragického syndrómu (krvácanie zo slizníc nosohltana, ústnej dutiny, gastrointestinálne krvácanie, krvácanie z maternice).
Informácie
Pramene a literatúra
- Zápisnice zo zasadnutí Spoločnej komisie pre kvalitu zdravotníckych služieb Ministerstva zdravotníctva Kazašskej republiky, 2016
- 1) Detská hematológia, 2015. Editovali A. G. Rumyantsev, A. A. Maschan, E. V. Zhukovskaya. Moskva. Vydavateľská skupina "GEOTAR-Media" 2015 C – 656, C-251, tabuľka 6. 2) Praktické usmernenie American Society of Hematology 2011 pre imunitnú trombocytopéniu založené na dôkazoch Cindy Neunert, Wendy Lim, Mark Crowther, Alan Cohen, Lawrence Solberg, Jr a Mark A. Crowther2011; 16:4198-4204 3) Štandardizácia ITP, september 2006 IMBACH. 4) Poskytovanie neodkladnej starostlivosti, 2005. Algoritmus činnosti v núdzových situáciách: podľa smerníc IMCI - WHO pre manažment najčastejších chorôb v nemocniciach primárnej úrovne, prispôsobených podmienkam Kazašskej republiky (WHO 2012). 5) ESH. The Handbook "Immune thrombocytopenia" 2011. 6) Tarantino & Buchanan, Hematol Oncol Clin North Am, 2004, 18:1301-1314. 7) Smernice pre adminis parenterálnu výživu Kanada 2010. 8) SIGN 104. Antibiotická profylaxia v chirurgii.2014.
Informácie
Skratky používané v protokole
| AG | arteriálna hypertenzia; |
| PEKLO | arteriálny tlak; |
| ALaT | alanínaminotransferáza |
| ASa T | aspartátaminotransferáza |
| IV | intravenózne |
| i/m | intramuskulárne |
| VVID | intravenózna liečba vysokými dávkami imunoglobulínov |
| HIV | vírus AIDS; |
| GGTP | gamaglutamyl transpeptidáza; |
| IMCI | integrovaný manažment detských chorôb |
| mechanická ventilácia | umelé vetranie |
| A TAK ĎALEJ | imunitná trombocytopénia |
| ELISA | spojený imunosorbentový test; |
| IFT | imunofenotypizácia; |
| CT | CT vyšetrenie; |
| KSH | acidobázický stav |
| LDH | laktátdehydrogenáza; |
| Zdravotnícke zariadenia | liečebný ústav |
| MDS | myelodysplastický syndróm; |
| JA | medzinárodných jednotiek |
| MMF | mykofenolát mofetín |
| MRI | Magnetická rezonancia |
| UAC | všeobecný rozbor krvi |
| OAM | všeobecná analýza moču; |
|
AML PNG |
akútna myeloblastická leukémia; paroxyzmálna nočná hemoglobinúria; |
| ONMK | akútna cerebrovaskulárna príhoda |
| PCR | polymerická reťazová reakcia; |
| ESR | - sedimentácie erytrocytov; |
| HSCT | transplantácia hematopoetických kmeňových buniek |
| USDG | Dopplerovský ultrazvuk |
| FGDS | fibro-gastro-duadenoskopia |
| hITP | chronická imunitná trombocytopénia |
| CMV | cytomegalovírus |
| BH | rýchlosť dýchania; |
| Tep srdca | tep srdca; |
| EKG | elektrokardiografia; |
| EchoCG | echokardiografia; |
| Ig | imunoglobulín |
Zoznam vývojárov protokolov s kvalifikačnými informáciami:
1) Omarova Gulnara Erbosynovna - detská hematologička/onkologička, Pobočka Firemnej nadácie "UMC", "Národné vedecké centrum pre materstvo a detstvo", Astana.
2) Tastanbekova Venera Bulatovna - detská hematologička/onkologička, Pobočka Firemnej nadácie „UMC“, „Národné vedecké centrum pre materstvo a detstvo“, Astana.
3) Umirbekova Balzhan Bolatovna - detský hematológ/onkológ, Pobočka Firemnej nadácie "UMC", "Národné vedecké centrum pre materstvo a detstvo", Astana.
4) Omarova Kulyan Omarovna - doktor lekárskych vied, profesor, Národné centrum pre pediatriu a detskú chirurgiu, Almaty.
5) Manzhuova Lyazzat Nurpapaevna - kandidátka lekárskych vied, primárka onkologického oddelenia č.1, Národné centrum pediatrie a detskej chirurgie, Almaty.
6) Mira Maratovna Kalieva - kandidátka lekárskych vied, docentka Katedry klinickej farmakológie a farmakoterapie KazNMU pomenovaná po. S. Asfendiyarová.
Indikácia žiadnych konfliktov: Nie
Zoznam recenzentov: Kemaykin Vadim Matveevich - hematológ najvyššej kvalifikačnej kategórie, kandidát lekárskych vied, hlavný hematológ na voľnej nohe, onkohematológ Ministerstva zdravotníctva a sociálneho rozvoja Kazašskej republiky.
Príloha 1

Priložené súbory
Pozor!
- Samoliečbou môžete spôsobiť nenapraviteľné poškodenie zdravia.
- Informácie zverejnené na webovej stránke MedElement a v mobilných aplikáciách „MedElement“, „Lekar Pro“, „Dariger Pro“, „Choroby: Príručka terapeuta“ nemôžu a ani by nemali nahradiť osobnú konzultáciu s lekárom. Ak máte nejaké ochorenia alebo príznaky, ktoré sa vás týkajú, určite sa obráťte na zdravotnícke zariadenie.
- Výber liekov a ich dávkovanie je potrebné konzultovať s odborníkom. Len lekár môže predpísať správny liek a jeho dávkovanie, berúc do úvahy chorobu a stav tela pacienta.
- Webová stránka MedElement a mobilné aplikácie „MedElement“, „Lekar Pro“, „Dariger Pro“, „Choroby: Adresár terapeuta“ sú výlučne informačné a referenčné zdroje. Informácie zverejnené na tejto stránke by sa nemali používať na neoprávnenú zmenu lekárskych príkazov.
- Redaktori MedElement nie sú zodpovední za žiadne osobné zranenia alebo škody na majetku vyplývajúce z používania tejto stránky.
Nové články
- Účtovanie darčekov a iných dovolenkových výdavkov
- Možné dôvody odpisu dlhodobého majetku
- Začiatok Veľkej vlasteneckej vojny
- Ako odpísať výdavky na darčeky pre dodávateľov
- Grinev, Nikolaj Vasilievič Grinev Nikolaj
- Slávne osobnosti regiónu Cherson
- Vlastnosti platenia dane fyzických osôb podnikateľov podľa zjednodušeného postupu Lehoty na vykonanie platby
- Účtovanie hotových výrobkov v štandardných (plánovaných) nákladoch
- Koláč "Tri mlieka": recepty
- Recept: Kukuričná kaša - so sušenými marhuľami pre malé deti
Populárne články
- Mrkva s hrozienkami Recept na šalát s hrozienkami s mrkvou
- Kapustový šalát s paprikou: rýchly recept
- Sladký pilaf s hrozienkami a sušenými marhuľami - recept Čo sa pridáva do pilafu podobne ako hrozienka
- Lahodné dusené diétne hovädzie rezne
- Mleté bravčové rezne na pare
- Ako nasoliť, sušiť a sušiť karasa doma Ako marinovať karasa doma
- Dusená kapusta s klobásou Ako dusiť kapustnicu s klobásou na panvici
- Čerstvý cviklový, mrkvový a kapustový šalát, recepty
- Čo potrebujete vedieť o fazuli
- Obyčajné nakladané uhorky (so sterilizáciou)
