Izbira antibiotika za sindrom diabetičnega stopala. Zdravljenje diabetične nefropatije z zdravili Vzroki diabetične nefropatije
Diabetična nefropatija: naučite se vsega, kar morate vedeti. Njegovi simptomi in diagnoza so podrobno opisani spodaj z uporabo preiskav krvi in urina ter ultrazvoka ledvic. Glavna stvar je povedano o učinkovitih metodah zdravljenja, ki omogočajo vzdržujte krvni sladkor 3,9-5,5 mmol / l stabilen 24 ur na dan kot pri zdravih ljudeh. Sistem za obvladovanje sladkorne bolezni tipa 2 in tipa 1 pomaga pri zdravljenju ledvic, če nefropatija ni šla predaleč. Ugotovite, kaj so mikroalbuminurija, proteinurija, kaj storiti, če vas bolijo ledvice, kako normalizirati krvni tlak in kreatinin v krvi.
Diabetična nefropatija je poškodba ledvic, ki nastane zaradi visoke ravni glukoze v krvi. Tudi kajenje in hipertenzija uničujeta ledvice. V 15-25 letih pri diabetiku lahko oba organa odpoveta, zato bo potrebna dializa ali presaditev. Ta stran podrobno govori o ljudskih zdravilih in uradnem zdravljenju, da bi se izognili odpovedi ledvic ali vsaj upočasnili njen razvoj. Podana so priporočila, katerih izvajanje ne ščiti le ledvic, ampak tudi zmanjša tveganje za srčni infarkt in možgansko kap.
 Diabetična nefropatija: podroben članek
Diabetična nefropatija: podroben članek Naučite se, kako sladkorna bolezen vpliva na ledvice, simptome in diagnostični algoritem za diabetično nefropatijo. Razumeti, katere teste je treba opraviti, kako razvozlati njihove rezultate, kako koristen je ultrazvok ledvic. Preberite o zdravljenju z dieto, zdravili, ljudskimi zdravili in zdravem načinu življenja. Opisane so nianse zdravljenja ledvic pri bolnikih s sladkorno boleznijo tipa 2. Podrobno je opisano o tabletah, ki znižujejo krvni sladkor in krvni tlak. Poleg njih bodo morda potrebni statini za holesterol, aspirin in zdravila za anemijo.
Preberite odgovore na vprašanja:
Teorija: zahtevani minimum
Ledvice delujejo tako, da filtrirajo odpadne snovi iz krvi in jih izločajo z urinom. Proizvajajo tudi hormon eritropoetin, ki spodbuja nastanek rdečih krvnih celic – eritrocitov.
Kri občasno prehaja skozi ledvice, ki iz nje odstranijo odpadke. Prečiščena kri kroži naprej. Urin tvorijo strupi in presnovni produkti ter odvečna sol, raztopljena v velikih količinah vode. Izteka v mehur, kjer je začasno shranjena.
Telo natančno uravnava, koliko vode in soli je treba dati v urinu in koliko ostane v krvi, da se vzdržuje normalen krvni tlak in raven elektrolitov.
Vsaka ledvica vsebuje približno milijon filtrirnih elementov, imenovanih nefroni. Glomerul malih krvnih žil (kapilar) je eden od sestavnih delov nefrona. Stopnja glomerularne filtracije je pomemben kazalnik, ki določa stanje ledvic. Izračuna se na podlagi vsebnosti kreatinina v krvi.
Kreatinin je eden od produktov razgradnje, ki jih izločajo ledvice. Pri ledvični odpovedi se kopiči v krvi skupaj z drugimi odpadnimi produkti, bolnik pa doživi simptome zastrupitve. Težave z ledvicami so lahko posledica sladkorne bolezni, okužbe ali drugih vzrokov. V vsakem od teh primerov se izmeri hitrost glomerulne filtracije, da se oceni resnost bolezni.
Preberite o najnovejši generaciji zdravil za sladkorno bolezen:
Kako sladkorna bolezen vpliva na ledvice?
Visok krvni sladkor poškoduje filtrirne elemente ledvic. Sčasoma izginejo in jih nadomesti brazgotinsko tkivo, ki ne more očistiti odpadkov iz krvi. Manj ko ostane filtrirnih elementov, slabše delujejo ledvice. Na koncu se prenehajo spopadati z izločanjem odpadkov in nastopi zastrupitev telesa. V tej fazi bolnik potrebuje nadomestno zdravljenje, da ne bi umrl - dializo ali presaditev ledvice.
Preden popolnoma odmrejo, filtrski elementi postanejo "puščajo" in začnejo "puščati". V urin puščajo beljakovine, ki jih tam ne bi smelo biti. Namreč, povečana koncentracija albumina.
Mikroalbuminurija je izločanje albumina z urinom v količini 30-300 mg na dan. Proteinurija - albumin najdemo v urinu v količini več kot 300 mg na dan. Mikroalbuminurija se lahko ustavi, če je zdravljenje uspešno. Proteinurija je resnejši problem. Šteje se za nepopravljivo in signalizira, da je bolnik stopil na pot razvoja ledvične odpovedi.

Slabši kot je nadzor sladkorne bolezni, večje je tveganje za končno ledvično odpoved in prej se lahko pojavi. Verjetnost popolne odpovedi ledvic pri sladkornih bolnikih ni velika. Ker večina od njih umre zaradi srčnega infarkta ali možganske kapi, preden se pojavi potreba po nadomestnem zdravljenju ledvic. Vendar pa je tveganje povečano pri bolnikih s sladkorno boleznijo v kombinaciji s kajenjem ali kronično okužbo sečil.
Poleg diabetične nefropatije lahko pride do stenoze ledvične arterije. To je blokada ene ali obeh arterij, ki hranijo ledvice, zaradi aterosklerotičnih plakov. Hkrati se krvni tlak zelo dvigne. Zdravila za visok krvni tlak ne pomagajo, tudi če jemljemo več vrst močnih tablet hkrati.
Stenoza ledvične arterije pogosto zahteva kirurško zdravljenje. Sladkorna bolezen poveča tveganje za to bolezen, ker spodbuja razvoj ateroskleroze, tudi v žilah, ki hranijo ledvice.
Ledvice pri sladkorni bolezni tipa 2
Običajno je sladkorna bolezen tipa 2 latentna več let, dokler je ne odkrijemo in zdravimo. Vsa ta leta zapleti postopoma uničijo bolnikovo telo. Ne zaobidejo niti ledvic.
Glede na spletne strani v angleškem jeziku ima v času diagnoze 12 % diabetikov tipa 2 že mikroalbuminurijo, 2 % pa proteinurijo. Med rusko govorečimi bolniki so ti kazalniki nekajkrat višji. Ker imajo prebivalci zahodnih držav navado redno opravljati preventivne zdravniške preglede. Zahvaljujoč temu se pri njih pravočasno odkrijejo kronične bolezni.
Sladkorna bolezen tipa 2 se lahko kombinira z drugimi dejavniki tveganja za kronično ledvično bolezen:
- visok krvni pritisk;
- visoka raven holesterola v krvi;
- pri bližnjih sorodnikih so bili primeri bolezni ledvic;
- družina je imela primere zgodnjega srčnega infarkta ali možganske kapi;
- kajenje;
- debelost;
- starejše starosti.

Kakšna je razlika med ledvičnimi zapleti pri sladkorni bolezni tipa 2 in tipa 1?
Pri sladkorni bolezni tipa 1 se zapleti na ledvicah običajno razvijejo 5-15 let po začetku bolezni. Pri sladkorni bolezni tipa 2 se ti zapleti pogosto odkrijejo takoj po diagnozi. Ker sladkorna bolezen tipa 2 običajno traja več let, preden bolnik opazi simptome in ugiba, da bi preveril krvni sladkor. Dokler ni postavljena diagnoza in se začne zdravljenje, bolezen zlahka uniči ledvice in celotno telo.
Sladkorna bolezen tipa 2 je manj huda kot sladkorna bolezen tipa 1. Vendar se pojavlja 10-krat pogosteje. Bolniki s sladkorno boleznijo tipa 2 so največja skupina bolnikov, ki jih oskrbujejo dializni centri in specialisti za presaditev ledvic. Epidemija sladkorne bolezni tipa 2 se povečuje po vsem svetu in v rusko govorečih državah. To dodatno delo specialistom, ki se ukvarjajo z zdravljenjem ledvičnih zapletov.
Pri sladkorni bolezni tipa 1 se z nefropatijo najpogosteje srečujejo bolniki, katerih bolezen se je začela v otroštvu in adolescenci. Za ljudi, ki v odrasli dobi razvijejo sladkorno bolezen tipa 1, tveganje za težave z ledvicami ni zelo veliko.
Simptomi in diagnoza
V prvih mesecih in letih diabetična nefropatija in mikroalbuminurija ne povzročata nobenih simptomov. Bolniki opazijo težave šele, ko je le korak stran končna odpoved ledvic. Na začetku so simptomi nejasni, spominjajo na prehlad ali kronično utrujenost.
Zgodnji znaki diabetične nefropatije:
Zakaj se krvni sladkor zniža pri diabetični nefropatiji?
Dejansko se lahko pri diabetični nefropatiji v zadnji fazi ledvične odpovedi raven sladkorja v krvi zniža. Z drugimi besedami, potreba po insulinu se zmanjša. Treba je zmanjšati njegove odmerke, da ne pride do hipoglikemije.
Zakaj se to dogaja? Inzulin se uniči v jetrih in ledvicah. Ko so ledvice močno poškodovane, izgubijo sposobnost izločanja insulina. Ta hormon ostane v krvi dlje in spodbuja celice k presnovi glukoze.
Terminalna odpoved ledvic je katastrofa za diabetike. Zmožnost znižanja odmerka insulina je le malo tolažilna.
Katere teste moram opraviti? Kako razvozlati rezultate?
Za natančno diagnozo in izbiro učinkovitega zdravljenja morate opraviti teste:
- beljakovine (albumin) v urinu;
- razmerje albumina in kreatinina v urinu;
- kreatinina v krvi.
Kreatinin je eden od produktov razgradnje beljakovin, ki jih izločajo ledvice. Če poznamo raven kreatinina v krvi, pa tudi starost in spol osebe, je mogoče izračunati hitrost glomerularne filtracije. To je pomemben kazalnik, na podlagi katerega se določi stopnja diabetične nefropatije in predpiše zdravljenje. Zdravnik lahko naroči tudi druge preiskave.
Interpretacija rezultatov testov
Pri pripravi na zgoraj navedene preiskave krvi in urina se morate vzdržati resne telesne dejavnosti in pitja alkohola 2-3 dni. V nasprotnem primeru bodo rezultati slabši, kot so v resnici.
 Kaj pomeni kazalnik hitrosti glomerularne filtracije ledvic?
Kaj pomeni kazalnik hitrosti glomerularne filtracije ledvic? List z rezultati krvnega testa kreatinina mora navajati normalno območje glede na vaš spol in starost ter izračunati hitrost ledvične glomerularne filtracije. Višja kot je številka, tem bolje.
Kaj je mikroalbuminurija?
Mikroalbuminurija je pojav beljakovin (albumina) v urinu v majhnih količinah. Je zgodnji simptom diabetične okvare ledvic. Šteje se za dejavnik tveganja za srčni infarkt in možgansko kap. Mikroalbuminurija velja za reverzibilno. Zdravila, dober nadzor glukoze in krvnega tlaka lahko za nekaj let zmanjšajo količino albumina v urinu na normalno.
Kaj je proteinurija?
Proteinurija je prisotnost velikih količin beljakovin v urinu. Zelo slab znak. Pomeni, da je srčni infarkt, možganska kap ali končna odpoved ledvic tik za vogalom. Zahteva nujno intenzivno zdravljenje. Poleg tega se lahko izkaže, da je čas za učinkovito zdravljenje že izgubljen.
Če odkrijete mikroalbuminurijo ali proteinurijo, se morate posvetovati z zdravnikom, ki zdravi ledvice. Ta specialist se imenuje nefrolog, ne smemo ga zamenjevati z nevrologom. Prepričajte se, da beljakovine v vašem urinu niso posledica okužbe ali poškodbe ledvic.
Morda so preobremenitve vzrok za slab rezultat analize. V tem primeru bo ponovno testiranje po nekaj dneh dalo normalen rezultat.
Kako raven holesterola v krvi vpliva na razvoj zapletov sladkorne bolezni na ledvicah?
Uradno velja, da visok holesterol v krvi spodbuja razvoj aterosklerotičnih plakov. Ateroskleroza hkrati prizadene številne žile, vključno s tistimi, skozi katere kri teče v ledvice. Posledica je, da morajo diabetiki jemati statine za holesterol, kar bo upočasnilo razvoj odpovedi ledvic.
Vendar pa je hipoteza o zaščitnem učinku statinov na ledvice sporna. In resni stranski učinki teh zdravil so dobro znani. Jemanje statinov je smiselno, da se izognete ponovnemu srčnemu napadu, če ste ga že imeli. Seveda mora zanesljivo preprečevanje ponovnega infarkta poleg jemanja tablet za holesterol vključevati številne druge ukrepe. Komaj je vredno jemati statine, če še niste imeli srčnega napada.
Kako pogosto morajo diabetiki opraviti ultrazvok ledvic?
Ultrazvok ledvic omogoča preverjanje, ali so v teh organih pesek in kamni. Prav tako lahko s pomočjo pregleda odkrijemo benigne tumorje ledvic (ciste).

Vendar pa je ultrazvok skoraj neuporaben za diagnosticiranje diabetične nefropatije in spremljanje učinkovitosti njenega zdravljenja. Precej pomembneje je redno opravljati preiskave krvi in urina, ki so podrobno opisane zgoraj.
Kakšni so znaki diabetične nefropatije na ultrazvoku?
Dejstvo je, da diabetična nefropatija na ultrazvoku ledvic skoraj ne daje nobenih znakov. Bolnikove ledvice se lahko zdijo v dobrem stanju, tudi če so njihovi filtrirni elementi že poškodovani in ne delujejo. Pravo sliko bodo dali rezultati preiskav krvi in urina.
Diabetična nefropatija: klasifikacija
Diabetična nefropatija je razdeljena na 5 stopenj. Zadnji se imenuje terminal. V tej fazi bolnik potrebuje nadomestno zdravljenje, da se izogne smrti. Obstajata dve vrsti: dializa večkrat na teden ali presaditev ledvice.
Faze kronične ledvične bolezni
V prvih dveh fazah običajno ni simptomov. Diabetično poškodbo ledvic je mogoče odkriti le s preiskavami krvi in urina. Upoštevajte, da ultrazvok ledvic ni zelo koristen.
Ko bolezen napreduje v tretjo in četrto stopnjo, se lahko pojavijo vidni znaki. Vendar pa se bolezen razvija gladko, postopoma. Zaradi tega se bolniki pogosto navadijo in ne sprožijo alarma. Očitni simptomi zastrupitve se pojavijo šele v četrti in peti fazi, ko ledvice ne delujejo več.
Možnosti diagnoze:
- DN, stopnja MAU, CKD 1, 2, 3 ali 4;
- DN, stopnja proteinurije z ohranjeno ledvično funkcijo za izločanje dušika, CKD 2, 3 ali 4;
- DN, stadij PN, CKD 5, zdravljenje z RRT.
DN - diabetična nefropatija, MAU - mikroalbuminurija, PN - ledvična odpoved, CKD - kronična ledvična bolezen, RRT - ledvično nadomestno zdravljenje.
Proteinurija se običajno začne pri bolnikih s sladkorno boleznijo tipa 2 in tipa 1 s 15-20 leti bolezni. Če se ne zdravi, se lahko v naslednjih 5-7 letih pojavi končna ledvična bolezen.
Kaj storiti, če pri sladkorni bolezni bolijo ledvice?
Najprej se morate prepričati, da bolijo ledvice. Morda nimate težav z ledvicami, temveč osteohondrozo, revmo, pankreatitis ali kakšno drugo bolezen, ki povzroča podoben bolečinski sindrom. Za določitev natančnega vzroka bolečine morate obiskati zdravnika. To je nemogoče narediti sami.
Samozdravljenje je lahko resno škodljivo. Zapleti sladkorne bolezni na ledvicah običajno ne povzročajo bolečine, temveč zgoraj naštete simptome zastrupitve. Ledvični kamni, ledvične kolike in vnetja najverjetneje niso neposredno povezani z moteno presnovo glukoze.
Zdravljenje
Cilj zdravljenja diabetične nefropatije je preprečiti ali vsaj odložiti nastanek končne ledvične bolezni, ki bo zahtevala dializo ali presaditev organov. Gre za vzdrževanje dobrega krvnega sladkorja in krvnega tlaka.
Potrebno je spremljati raven kreatinina v krvi in beljakovin (albumina) v urinu. Uradna medicina priporoča tudi spremljanje holesterola v krvi in ga poskuša znižati. Toda mnogi strokovnjaki dvomijo, da je to res koristno. Zdravljenje za zaščito ledvic zmanjša tveganje za srčni infarkt in možgansko kap.
Kaj mora diabetik vzeti, da ohrani ledvice?
Seveda je za preprečevanje ledvičnih zapletov pomembno jemati tablete. Diabetikom se običajno predpiše več skupin zdravil:
- Tablete za pritisk - predvsem zaviralci ACE in zaviralci receptorjev angiotenzina II.
- Aspirin in druga antitrombocitna zdravila.
- Statini za holesterol.
- Zdravila za anemijo, ki jo lahko povzroči odpoved ledvic.
Vsa ta zdravila so podrobno opisana spodaj. Vendar pa ima prehrana pomembno vlogo. Jemanje zdravil ima večkrat manjši učinek kot dieta, ki ji sledi diabetik. Glavna stvar, ki jo morate storiti, je, da se odločite, ali želite preiti na dieto z nizko vsebnostjo ogljikovih hidratov. Preberite za več podrobnosti.
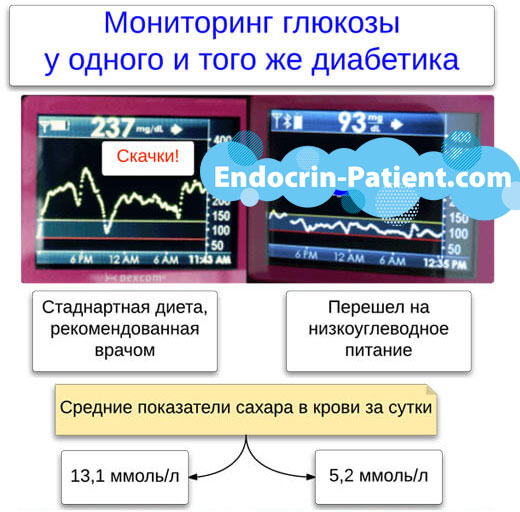
Ne računajte na ljudska zdravila za zaščito pred diabetično nefropatijo. Zeliščni čaji, poparki in odvarki so uporabni le kot vir tekočine, za preprečevanje in zdravljenje dehidracije. Nimajo resnega zaščitnega učinka na ledvice.
Kako zdraviti ledvice s sladkorno boleznijo?
Predvsem se uporabljajo dieta in injekcije insulina, da se krvni sladkor čim bolj približa normalni. Ohranjanje pod 7 % zmanjša tveganje za proteinurijo in odpoved ledvic za 30-40 %.
Uporaba metod vam omogoča, da ohranite sladkor stabilno v normi, kot pri zdravih ljudeh, in glikiran hemoglobin pod 5,5%. Verjetno je, da takšni kazalniki zmanjšajo tveganje za hude ledvične zaplete na nič, čeprav uradne študije tega ne potrjujejo.
Ste spoznali, da je čas, da začnete injicirati insulin? Raziščite te članke:
Obstajajo dokazi, da se pri stabilni normalni ravni glukoze v krvi ledvice, ki jih prizadene sladkorna bolezen, pozdravijo in obnovijo. Vendar je to počasen proces. Na stopnji 4 in 5 diabetične nefropatije je na splošno nemogoče.
Uradno se priporoča dieta z omejenimi beljakovinami in živalskimi maščobami. Izvedljivost uporabe je obravnavana spodaj. Pri normalnih vrednostih krvnega tlaka morate omejiti vnos soli na 5-6 g na dan, pri povišanih vrednostih pa na 3 g na dan. Pravzaprav to ni zelo majhno.
Zdravo življenje za zaščito ledvic:
- Nehaj kaditi.
- Preučite članek "" in ne pijte več, kot je tam navedeno.
- Če ne pijete alkohola, potem niti ne začnite.
- Poskusite shujšati in vsekakor ne pridobivati odvečne teže.
- Posvetujte se s svojim zdravnikom o tem, katera telesna dejavnost je prava za vas in vadite.
- Imejte domači merilnik krvnega tlaka in si z njim redno merite krvni tlak.
Čarobnih tablet, tinktur in še bolj ljudskih zdravil, ki bi lahko hitro in enostavno obnovili ledvice, prizadete zaradi sladkorne bolezni, ni.
Mlečni čaj ne pomaga, temveč škoduje, saj mleko zvišuje krvni sladkor. Hibiskus je priljubljena čajna pijača, ki ne pomaga več kot pitje čiste vode. Bolje je, da ne poskušate niti z ljudskimi zdravili v upanju, da boste pozdravili ledvice. Samozdravljenje teh filtrirnih organov je izjemno nevarno.
Katera zdravila so predpisana?
Bolniki, ki so v eni ali drugi fazi diagnosticirali diabetično nefropatijo, običajno uporabljajo več zdravil hkrati:
- tablete za hipertenzijo - 2-4 vrste;
- holesterol statini;
- antitrombocitna sredstva - aspirin in dipiridamol;
- zdravila, ki vežejo presežek fosforja v telesu;
- morda več zdravil za anemijo.
Jemanje več tablet je najlažje narediti, da se izognete ali odložite nastop končne ledvične bolezni. Raziščite oz. Skrbno upoštevajte priporočila. Prehod na zdrav način življenja zahteva resnejši napor. Vendar ga je treba izvajati. Z zdravili se ne boste mogli izogniti, če želite zaščititi svoje ledvice in živeti dlje.
Katere tablete za zniževanje krvnega sladkorja so primerne za diabetično nefropatijo?
Na žalost je treba najbolj priljubljeno zdravilo metformin (Siofor, Glucophage) izločiti že v zgodnjih fazah diabetične nefropatije. Ne smete ga jemati, če je hitrost glomerularne filtracije ledvic pri bolniku 60 ml / min, še bolj pa nižja. To ustreza ravni kreatinina v krvi:
- za moške - nad 133 μmol / l
- za ženske - nad 124 μmol / l
Spomnimo se, da višji kot je kreatinin, slabše delujejo ledvice in nižja je stopnja glomerularne filtracije. Že v zgodnji fazi zapletov sladkorne bolezni na ledvicah je treba metformin izključiti iz režima zdravljenja, da bi se izognili nevarni laktacidozi.
Ljudje z diabetično retinopatijo lahko uradno jemljejo zdravila, ki povzročajo, da trebušna slinavka proizvaja več insulina. Na primer, Diabeton MV, Amaryl, Maninil in njihovi analogi. Vendar pa so ta zdravila vključena v. Izčrpavajo trebušno slinavko in ne zmanjšajo umrljivosti bolnikov, če ne povečajo. Bolje je, da jih ne uporabljate. Diabetiki, pri katerih se razvijejo zapleti na ledvicah, morajo tablete za zniževanje sladkorja zamenjati z injekcijami insulina.
Nekatera zdravila proti sladkorni bolezni lahko jemljete, vendar previdno, po posvetovanju z zdravnikom. Običajno ne morejo zagotoviti dovolj dobrega nadzora ravni glukoze in onemogočajo zavrnitev injekcij insulina.
Katere tablete za krvni tlak morate vzeti?
Zelo pomembne tablete za hipertenzijo, ki spadajo v skupino zaviralcev ACE ali blokatorjev receptorjev angiotenzina II. Ne samo, da znižujejo krvni tlak, ampak tudi dodatno ščitijo ledvice. Jemanje teh zdravil lahko pomaga odložiti nastanek končne ledvične bolezni za nekaj let.
Poskusite ohraniti krvni tlak pod 130/80 mm Hg. Umetnost. To običajno zahteva uporabo več vrst zdravil. Začnite z zaviralci ACE ali zaviralci receptorjev angiotenzina II. Dodajajo tudi zdravila iz drugih skupin – zaviralce beta, diuretike (diuretike), zaviralce kalcijevih kanalčkov. Prosite svojega zdravnika, da vam predpiše priročno kombinirano tableto, ki vsebuje 2-3 učinkovine pod eno ovojnico, ki jo jemljete enkrat na dan.
Zaviralci ACE ali zaviralci receptorjev angiotenzina II na začetku zdravljenja lahko zvišajo koncentracijo kreatinina v krvi. Pogovorite se s svojim zdravnikom o tem, kako resno je to. Najverjetneje vam ne bo treba prenehati jemati zdravil. Prav tako lahko ta zdravila povečajo raven kalija v krvi, še posebej v kombinaciji med seboj ali z diuretiki.
Zelo visoke koncentracije kalija lahko povzročijo srčni zastoj. Da bi se temu izognili, ne smete kombinirati zaviralcev ACE in zaviralcev receptorjev angiotenzina II ter zdravil, imenovanih diuretiki, ki varčujejo s kalijem. Enkrat na mesec je treba opraviti krvne preiskave za kreatinin in kalij ter preiskave urina za beljakovine (albumin). Ne bodi len za to.
Ne uporabljajte samoiniciativno statinov za holesterol, aspirina in drugih antiagregacijskih sredstev, zdravil in prehranskih dopolnil za anemijo. Vse te tablete lahko povzročijo resne neželene učinke. Pogovorite se s svojim zdravnikom, če jih potrebujete. Prav tako se mora zdravnik ukvarjati z izbiro zdravil za hipertenzijo.
Naloga bolnika je, da ne bo len, da redno opravlja teste in se po potrebi posvetuje z zdravnikom, da popravi režim zdravljenja. Vaše glavno zdravilo za doseganje dobrih vrednosti glukoze v krvi je insulin in ne tablete za sladkorno bolezen.
Kako se zdraviti, če so vam diagnosticirali diabetično nefropatijo in je v urinu veliko beljakovin?
Zdravnik vam bo predpisal več vrst zdravil, ki so opisana na tej strani. Vse predpisane tablete je treba jemati vsak dan. To lahko odloži srčno-žilno nesrečo, potrebo po dializi ali presaditvi ledvice za nekaj let.
Dober nadzor sladkorne bolezni temelji na treh stebrih:
- Skladnost.
- Pogosto merjenje krvnega sladkorja.
- Injekcije skrbno izbranih odmerkov podaljšanega in hitrega insulina.
Ti ukrepi omogočajo vzdrževanje stabilne normalne ravni glukoze, kot pri zdravih ljudeh. V tem primeru se razvoj diabetične nefropatije ustavi. Poleg tega lahko obolele ledvice v ozadju stabilnega normalnega krvnega sladkorja sčasoma obnovijo svojo funkcijo. To pomeni, da se bo hitrost glomerularne filtracije povečala, beljakovine pa bodo izginile iz urina.
Vendar pa doseganje in vzdrževanje dobrega nadzora sladkorne bolezni ni lahka naloga. Za spopadanje z njim mora imeti bolnik visoko disciplino in motivacijo. Morda vas bo navdihnil osebni primer dr. Bernsteina, ki je popolnoma izločil beljakovine v urinu in vzpostavil normalno delovanje ledvic.

Brez prehoda na dieto z nizko vsebnostjo ogljikovih hidratov je na splošno nemogoče normalizirati sladkor pri sladkorni bolezni. Na žalost je prehrana z nizko vsebnostjo ogljikovih hidratov kontraindicirana pri diabetikih, ki imajo nizko stopnjo glomerulne filtracije, še bolj pa so razvili končno odpoved ledvic. V tem primeru morate poskusiti izvesti presaditev ledvice. Več o tej operaciji preberite spodaj.
Kaj naj stori bolnik z diabetično nefropatijo in visokim krvnim tlakom?
Prehod nanj ne izboljša le sladkorja v krvi, ampak tudi holesterol in krvni tlak. Po drugi strani pa normalizacija ravni glukoze in krvnega tlaka zavira razvoj diabetične nefropatije.
Če pa je odpoved ledvic napredovala, je prepozno za prehod na dieto z nizko vsebnostjo ogljikovih hidratov. Ostaja le, da vzamete tablete, ki vam jih je predpisal zdravnik. Presaditev ledvice lahko da resnično možnost za rešitev. To je podrobno opisano spodaj.
Med vsemi zdravili za hipertenzijo so zaviralci ACE in zaviralci receptorjev angiotenzina II najboljša zaščitna sredstva za ledvice. Jemati je treba samo eno od teh zdravil, ni jih mogoče kombinirati med seboj. Lahko pa se kombinira z zaviralci beta, diuretiki ali zaviralci kalcijevih kanalčkov. Običajno so predpisane priročne kombinirane tablete, ki vsebujejo 2-3 učinkovine pod eno lupino.
Katera so najboljša ljudska zdravila za zdravljenje ledvic?
Zanašanje na zelišča in druga ljudska zdravila za težave z ledvicami je najslabše, kar lahko storite. Tradicionalna medicina pri diabetični nefropatiji sploh ne pomaga. Držite se stran od šarlatanov, ki vam govorijo drugače.
Ljubitelji ljudskih zdravil hitro umrejo zaradi zapletov sladkorne bolezni. Nekateri od njih razmeroma zlahka umrejo zaradi srčnih napadov ali kapi. Drugi imajo pred smrtjo težave z ledvicami, gnilobo nog ali slepoto.
Med ljudskimi zdravili za diabetično nefropatijo se imenujejo brusnice, jagode, kamilica, brusnice, jagode rowan, šipek, trpotec, brezovi brsti in suhi fižol. Iz naštetih zeliščnih zdravil se pripravljajo čaji in odvarki. Spet nimajo pravega zaščitnega učinka na ledvice.
Zanimajte se za prehranska dopolnila za hipertenzijo. To so najprej magnezij z vitaminom B6, pa tudi tavrin, koencim Q10 in arginin. Delajo nekaj dobrega. Lahko jih jemljete poleg zdravil, ne pa namesto njih. Pri hudi diabetični nefropatiji so lahko ti dodatki kontraindicirani. O tem se pogovorite s svojim zdravnikom.
Kako zmanjšati kreatinin v krvi pri sladkorni bolezni?
Kreatinin je vrsta odpadkov, ki jih ledvice odstranijo iz telesa. Bolj kot je raven kreatinina v krvi normalni, bolje delujejo ledvice. Bolne ledvice se ne morejo spopasti z izločanjem kreatinina, zato se ta kopiči v krvi. Na podlagi rezultatov analize kreatinina se izračuna hitrost glomerularne filtracije.
Diabetiki pogosto prejemajo tablete, imenovane zaviralci ACE ali zaviralci receptorjev angiotenzina II, za zaščito ledvic. Ko prvič začnete jemati ta zdravila, se lahko raven kreatinina v krvi dvigne. Vendar je verjetno, da se bo kasneje zmanjšal. Če se vam raven kreatinina dvigne, se posvetujte s svojim zdravnikom, kako resno je.
Ali je mogoče obnoviti normalno hitrost ledvične glomerulne filtracije?
Uradno velja, da se stopnja glomerularne filtracije ne more povečati, ko se znatno zmanjša. Vendar pa je verjetno, da se delovanje ledvic pri diabetikih lahko povrne. Če želite to narediti, morate vzdrževati stabilen normalen krvni sladkor, kot pri zdravih ljudeh.
Do določenega cilja lahko pridete z oz. Vendar to ni lahko, še posebej, če so se že razvili zapleti sladkorne bolezni na ledvicah. Pacient mora biti visoko motiviran in discipliniran, da se vsakodnevno drži režima.
Upoštevajte, da če je razvoj diabetične nefropatije prešel točko brez vrnitve, je prepozno za prehod nanjo. Točka brez povratka je hitrost glomerularne filtracije 40-45 ml / min.
Diabetična nefropatija: prehrana
Uradno se priporoča vzdrževanje pod 7 % z dieto, ki je omejena na beljakovine in živalske maščobe. Najprej poskušajo rdeče meso nadomestiti s piščancem in še bolje - z rastlinskimi viri beljakovin. dopolnjen z injekcijami insulina in zdravili. To je treba narediti previdno. Bolj kot je okvarjeno delovanje ledvic, manj kot so potrebni odmerki insulina in tablet, večje je tveganje za preveliko odmerjanje.
Mnogi zdravniki verjamejo, da škoduje ledvicam, pospešuje razvoj diabetične nefropatije. To je zapleteno vprašanje in ga je treba skrbno rešiti. Ker je izbira prehrane najpomembnejša odločitev, ki jo morajo sprejeti diabetik in njegovi svojci. Vse je odvisno od prehrane pri sladkorni bolezni. Zdravila in inzulin igrajo veliko manjšo vlogo.
Julija 2012 je bila v Clinical Journal of American Society of Nephrology objavljena primerjava učinkov diete z nizko vsebnostjo ogljikovih hidratov in maščob na ledvice. Rezultati študije, v kateri je sodelovalo 307 bolnikov, so dokazali, da dieta z nizko vsebnostjo ogljikovih hidratov ne škoduje. Test je potekal od leta 2003 do 2007. Udeležilo se ga je 307 debelih ljudi, ki želijo shujšati. Polovica jih je bila na dieti z nizko vsebnostjo ogljikovih hidratov, druga polovica pa na dieti z nizko vsebnostjo maščob.
Udeležence so spremljali povprečno 2 leti. Redno so merili serumski kreatinin, sečnino, dnevni volumen urina ter izločanje albumina v urinu, kalcija in elektrolitov. Dieta z nizko vsebnostjo ogljikovih hidratov je povečala dnevni volumen urina. Vendar ni bilo znakov zmanjšane hitrosti glomerulne filtracije, ledvičnih kamnov ali mehčanja kosti zaradi pomanjkanja kalcija.
Preberite o izdelkih za diabetike:
Med udeleženci v obeh skupinah ni bilo razlike v izgubi teže. Vendar pa je za diabetike dieta z nizko vsebnostjo ogljikovih hidratov edina možnost, da ohranijo krvni sladkor na stabilni ravni in se izognejo skokom. Ta dieta pomaga nadzorovati moteno presnovo glukoze ne glede na njen učinek na telesno težo.
Hkrati pa diete z omejenimi maščobami, preobremenjene z ogljikovimi hidrati, nedvomno škodijo sladkornim bolnikom. Zgoraj opisana študija je vključevala ljudi, ki niso imeli sladkorne bolezni. Ne daje priložnosti za odgovor na vprašanje, ali dieta z nizko vsebnostjo ogljikovih hidratov pospešuje razvoj diabetične nefropatije, če se je že začela.
Informacije od dr. Bernsteina
Vse spodaj je osebna praksa, ki ni podprta z resnimi raziskavami. Pri ljudeh z zdravimi ledvicami je hitrost glomerularne filtracije 60-120 ml / min. Visoka raven glukoze v krvi postopoma uniči filtrirne elemente. Zaradi tega se zmanjša hitrost glomerularne filtracije. Ko pade na 15 ml/min in manj, bolnik potrebuje dializo ali presaditev ledvice, da se izogne smrti.
Dr. Bernstein meni, da ga je mogoče predpisati, če je hitrost glomerularne filtracije nad 40 ml/min. Cilj je znižati sladkor na normalno in ga ohraniti na stabilnih normalnih 3,9-5,5 mmol / L, kot pri zdravih ljudeh.
Da bi dosegli ta cilj, morate ne le slediti dieti, temveč uporabljati vse oz. Paket ukrepov vključuje dieto z nizko vsebnostjo ogljikovih hidratov, pa tudi injekcije inzulina v majhnih odmerkih, tablete in telesno aktivnost.
Pri bolnikih, ki dosežejo normalno raven glukoze v krvi, se ledvice začnejo celiti in diabetična nefropatija lahko popolnoma izgine. Vendar je to mogoče le, če razvoj zapletov ni šel predaleč. Mejna vrednost je hitrost glomerularne filtracije 40 ml / min. Če je dosežen, se lahko bolnik drži diete le z omejevanjem beljakovin. Ker lahko dieta z nizko vsebnostjo ogljikovih hidratov pospeši razvoj končne ledvične bolezni.
Možnosti prehrane glede na diagnozo:
Ponovno lahko te podatke uporabljate na lastno odgovornost. Možno je, da dieta z nizko vsebnostjo ogljikovih hidratov škoduje ledvicam pri višji hitrosti glomerulne filtracije od 40 ml / min. Uradne študije o varnosti zdravila za diabetike niso bile izvedene.
Ne omejujte se na dieto, ampak uporabite celoten nabor ukrepov, da ohranite raven glukoze v krvi dosledno normalno. Zlasti uredite. Preizkusov krvi in urina za preverjanje delovanja ledvic se ne sme opravljati po težki telesni aktivnosti ali prekomernem pitju alkohola. Počakajte 2-3 dni, sicer bodo rezultati slabši, kot so v resnici.
Kako dolgo živijo diabetiki s kronično ledvično odpovedjo?
Razmislite o dveh situacijah:
- Hitrost glomerularne filtracije ledvic še ni zelo zmanjšana.
- Ledvice ne delujejo več, bolnik se zdravi z dializo.
V prvem primeru lahko poskušate ohraniti krvni sladkor konstantno normalen, kot pri zdravih ljudeh. Preberite več oz. Skrbno izvajanje priporočil bo omogočilo upočasnitev razvoja diabetične nefropatije in drugih zapletov ali celo vzpostavitev idealnega delovanja ledvic.
Pričakovana življenjska doba diabetikov je lahko enaka kot pri zdravih ljudeh. Zelo je odvisno od bolnikove motivacije. Vsakodnevno upoštevanje zdravilnih priporočil zahteva izjemno disciplino. Vendar pa pri tem ni nič nemogoče. Dejavnosti za obvladovanje sladkorne bolezni trajajo 10-15 minut na dan.

Pričakovana življenjska doba diabetikov na dializi je odvisna od tega, ali lahko čakajo na presaditev ledvice. Obstoj dializnih bolnikov je boleč. Ker imajo stalno slabo zdravje in šibkost. Tudi togi urnik postopkov čiščenja jim onemogoča normalno življenje.
Uradni ameriški viri pravijo, da vsako leto 20 % dializnih bolnikov zavrne nadaljnje postopke. Tako v bistvu naredijo samomor zaradi nevzdržnih razmer v njihovem življenju. Ljudje s končno ledvično boleznijo (ESRD) se oklepajo življenja, če upajo, da bodo čakali na presaditev ledvice. Ali če želijo dokončati kakšen posel.
Presaditev ledvice: prednosti in slabosti
Presaditev ledvice zagotavlja bolnikom boljšo kakovost življenja in daljšo življenjsko dobo kot dializa. Glavna stvar je, da izgine povezava s krajem in časom dializnih postopkov. To daje pacientom možnost dela in potovanja. Po uspešni presaditvi ledvice lahko omejitve v prehrani omilimo, čeprav mora hrana ostati zdrava.
Pomanjkljivosti presaditve v primerjavi z dializo so kirurško tveganje in potreba po jemanju imunosupresivnih zdravil s stranskimi učinki. Nemogoče je vnaprej predvideti, koliko let bo presaditev trajala. Kljub tem pomanjkljivostim se večina bolnikov odloči za operacijo namesto za dializo, če lahko dobijo ledvico darovalca.
 Presaditev ledvice - na splošno boljša od dialize
Presaditev ledvice - na splošno boljša od dialize Manj časa bolnik preživi na dializi pred presaditvijo, boljša je prognoza. V idealnem primeru je treba operacijo opraviti, preden je potrebna dializa. Presaditev ledvice se izvaja pri bolnikih, ki nimajo rakavih obolenj ali nalezljivih bolezni. Operacija traja približno 4 ure. Med njo se pacientu ne odstranijo lastni filtrirni organi. Ledvica dajalca je nameščena v spodnjem delu trebuha, kot je prikazano na sliki.
Kakšne so značilnosti pooperativnega obdobja?
Po operaciji so potrebni redni pregledi in posveti s specialisti, zlasti v prvem letu. V prvih mesecih se krvne preiskave vzamejo večkrat na teden. Nadalje se njihova pogostost zmanjša, vendar boste še vedno potrebovali redne obiske v zdravstveni ustanovi.
Kljub jemanju imunosupresivnih zdravil lahko pride do zavrnitve presajene ledvice. Njegovi znaki so: zvišana telesna temperatura, zmanjšano izločanje urina, edem, bolečine v predelu ledvic. Pomembno je, da ukrepate pravočasno, da ne zamudite trenutka in se nujno posvetujte z zdravnikom.
Za zadnje desetletje je značilno 2-kratno povečanje števila bolnikov s sladkorno boleznijo na svetu. Diabetična nefropatija postaja eden vodilnih vzrokov smrti pri sladkih boleznih. Vsako leto približno 400 tisoč bolnikov razvije pozno stopnjo kronične odpovedi ledvic, ki zahteva hemodializo in presaditev ledvice.
Zaplet je progresiven in nepopravljiv proces (na stopnji proteinurije), ki zahteva takojšnje kvalificirano posredovanje in popravo stanja diabetika. Zdravljenje nefropatije pri diabetes mellitusu je obravnavano v članku.
Dejavniki napredovanja bolezni
Visoka raven sladkorja, ki je značilna za bolnike, je sprožilec za razvoj zapletov. Hiperglikemija aktivira druge dejavnike:
- intraglomerularna hipertenzija (povišan tlak v glomerulih ledvic);
- sistemska arterijska hipertenzija (povišan splošni krvni tlak);
- hiperlipidemija (visoke ravni maščob v krvi).
Prav ti procesi vodijo do poškodb ledvičnih struktur na celični ravni. Za dodatne razvojne dejavnike se šteje uporaba diete z visoko vsebnostjo beljakovin (z nefropatijo povečana količina beljakovinskih snovi v urinu, kar vodi do še močnejšega napredovanja patologije) in anemija.
Razvrstitev
Sodobna delitev ledvične patologije v ozadju diabetesa mellitusa ima 5 stopenj, pri čemer se prvi dve štejeta za predklinične, ostale pa klinične. Predklinične manifestacije so spremembe neposredno v ledvicah, ni očitnih simptomov patologije.
Specialist lahko določi:
- hiperfiltracija ledvic;
- odebelitev bazalne membrane glomerulov;
- razširitev mezangialnega matriksa.
Na teh stopnjah ni sprememb v splošni analizi urina, krvni tlak je pogosto normalen, v žilah fundusa ni izrazitih sprememb. Pravočasna intervencija in zdravljenje lahko povrneta zdravje bolnika. Te stopnje se štejejo za reverzibilne.
Klinične faze:
- začetna diabetična nefropatija;
- huda diabetična nefropatija;
- uremija.
Zdravljenje pred dializo
Terapija je sestavljena iz spoštovanja diete, popravljanja presnove ogljikovih hidratov, zniževanja krvnega tlaka, obnavljanja presnove maščob. Pomembna točka je doseganje kompenzacije za diabetes mellitus z insulinsko terapijo ali uporabo hipoglikemičnih zdravil.
Terapija brez zdravil temelji na naslednjih točkah:
- povečana telesna aktivnost, vendar v razumnih mejah;
- zavračanje kajenja in pitja alkohola;
- omejevanje vpliva stresnih situacij;
- izboljšanje psiho-čustvenega ozadja.
Dietna terapija
Korekcija prehrane ni le zavrnitev hitro prebavljivih ogljikovih hidratov, kar je značilno za sladkorno bolezen, temveč tudi spoštovanje načel tabele številka 7. Priporoča se uravnotežena prehrana z nizko vsebnostjo ogljikovih hidratov, ki lahko nasiči bolnikovo telo s potrebnimi hranili, vitamini in elementi v sledovih.
Količina beljakovin, ki se dovajajo v telo, ne sme presegati 1 g na kilogram telesne teže na dan, potrebno je zmanjšati raven lipidov, da se izboljša stanje krvnih žil in odstrani "slab" holesterol. Omejiti morate naslednja živila:
- kruh in testenine;
- konzervirana hrana;
- marinade;
- prekajeno meso;
- sol;
- tekočina (do 1 liter na dan);
- omake;
- meso, jajca, mast.
Takšna prehrana je kontraindicirana v obdobju nošenja otroka, pri akutnih patologijah nalezljive narave, v otroštvu.
Korekcija ravni sladkorja v krvi
Ker se prav visoka glikemija šteje za sprožilni mehanizem razvoja diabetične nefropatije, je treba narediti vse, da se vrednosti sladkorja ohranijo v dovoljenih mejah.
Kazalnik nad 7% je dovoljen za tiste bolnike, pri katerih obstaja veliko tveganje za razvoj hipoglikemičnih stanj, pa tudi za tiste bolnike, ki imajo srčno patologijo in je njihova pričakovana življenjska doba pričakovano omejena.
Pri insulinski terapiji se popravljanje stanja izvaja s pregledom uporabljenih zdravil, sheme njihovega dajanja in odmerjanja. Najboljši režim se šteje za injekcijo podaljšanega insulina 1-2 krat na dan in "kratko" zdravilo pred vsakim obrokom.
Posebne uporabe imajo tudi zdravila za zniževanje sladkorja za zdravljenje diabetične nefropatije. Pri izbiri je treba upoštevati načine izločanja učinkovin iz bolnikovega telesa in farmakodinamiko zdravil.
Pomembne točke
- Bigvanidi se ne uporabljajo pri odpovedi ledvic zaradi nevarnosti laktacidoze.
- Tiazolidioni niso predpisani zaradi dejstva, da povzročajo zadrževanje tekočine v telesu.
- Glibenklamid lahko povzroči kritično znižanje krvnega sladkorja v prisotnosti bolezni ledvic.
- Z normalnim odzivom telesa so dovoljeni repaglinid, gliklazid. V odsotnosti učinkovitosti je indicirano zdravljenje z insulinom.
Korekcija kazalnikov krvnega tlaka
Optimalna zmogljivost je manj kot 140/85 mm Hg. Art., vendar so številke manjše od 120/70 mm Hg. Umetnost. se je treba tudi izogibati. Najprej se za zdravljenje uporabljajo naslednje skupine zdravil in njihovi predstavniki:
- zaviralci ACE - lizinopril, enalapril;
- blokatorji angiotenzinskih receptorjev - Losartan, Olmesartan;
- saluretiki - furosemid, indapamid;
- zaviralci kalcijevih kanalčkov - Verapamil.
Pomembno! Prvi dve skupini se lahko med seboj nadomestita ob prisotnosti posamezne preobčutljivosti na učinkovine.
Odpravljanje motenj v presnovi maščob
Pri bolnikih s sladkorno boleznijo, kronično ledvično boleznijo in dislipidemijo obstaja veliko tveganje za srčne in žilne patologije. Zato strokovnjaki priporočajo popravljanje maščob v krvi v primeru »sladke« bolezni.
Veljavne vrednosti:
- za holesterol - manj kot 4,6 mmol / l;
- za trigliceride - manj kot 2,6 mmol / l, pri boleznih srca in ožilja - manj kot 1,7 mmol / l.
Pri zdravljenju se uporabljata dve glavni skupini zdravil: statini in fibrati. Zdravljenje s statini se začne, tudi ko raven holesterola doseže 3,6 mmol / l (pod pogojem, da ni bolezni srčno-žilnega sistema). Če obstajajo sočasne patologije, je treba zdravljenje začeti pri kateri koli vrednosti holesterola.
statini
Vključuje več generacij zdravil (Lovastatin, Fluvastatin, Atorvastatin, Rosuvastatin). Zdravila so sposobna odstraniti presežek holesterola iz telesa in zmanjšati raven LDL.
Statini zavirajo delovanje specifičnega encima, ki je odgovoren za proizvodnjo holesterola v jetrih. Tudi zdravila povečajo število lipoproteinskih receptorjev nizke gostote v celicah, kar vodi v množično izločanje slednjih iz telesa.
fibrati
Ta skupina zdravil ima drugačen mehanizem delovanja. Zdravilna učinkovina lahko spremeni proces transporta holesterola na genski ravni. Predstavniki:
- fenofibrat;
- klofibrat;
- Ciprofibrat.
Korekcija prepustnosti ledvičnega filtra
Klinični dokazi kažejo, da prilagoditve krvnega sladkorja in intenzivna nega ne morejo vedno preprečiti albuminurije (stanje, pri katerem se beljakovine pojavijo v urinu, kar pa ne bi smelo biti).
Praviloma je predpisan nefroprotektor Sulodexide. To zdravilo se uporablja za obnovitev prepustnosti ledvičnih glomerulov, kar povzroči zmanjšanje izločanja beljakovin iz telesa. Zdravljenje s sulodeksidom je indicirano vsakih 6 mesecev.
Obnova ravnotežja elektrolitov
Uporablja se naslednji režim zdravljenja:
- Boj proti visoki ravni kalija v krvi. Uporabite raztopino kalcijevega glukonata, insulina z glukozo, raztopino natrijevega bikarbonata. Neučinkovitost zdravil je indikacija za hemodializo.
- Odprava azotemije (povečana vsebnost dušikovih snovi v krvi). Predpisani so enterosorbenti (aktivno oglje, povidon, enterodeza).
- Korekcija visoke ravni fosfatov in nizkega števila kalcija. Uvede se raztopina kalcijevega karbonata, železovega sulfata, Epoetin-beta.
Zdravljenje nefropatije v končni fazi
Sodobna medicina ponuja 3 glavne metode zdravljenja v zadnji fazi kronične ledvične odpovedi, ki lahko podaljšajo življenje bolnika. Ti vključujejo hemodializo, peritonealno dializo in presaditev ledvic.
dializa
Metoda je sestavljena iz izvajanja strojne opreme za čiščenje krvi. Za to zdravnik pripravi venski dostop, skozi katerega se odvzema kri. Nato vstopi v aparat "umetne ledvice", kjer se očisti, obogati s koristnimi snovmi in se tudi vrne v telo.
Prednosti metode so odsotnost potrebe po vsakodnevnem vedenju (praviloma 2-3 krat na teden), bolnik je nenehno pod zdravniškim nadzorom. Ta metoda je na voljo tudi tistim bolnikom, ki si sami ne morejo služiti.
pomanjkljivosti:
- težko je zagotoviti venski dostop, saj so žile zelo krhke;
- težko obvladljivi kazalniki krvnega tlaka;
- poškodbe srca in krvnih žil napredujejo hitreje;
- težko nadzorovati raven sladkorja v krvi;
- bolnik je trajno pritrjen na bolnišnico.
Peritonealna dializa
To vrsto postopka lahko opravi pacient sam. Skozi sprednjo trebušno steno se v malo medenico vstavi kateter, ki ga pustimo dalj časa. Skozi ta kateter se infundira in odvaja določena raztopina, ki je po sestavi podobna krvni plazmi.
Slabosti so potreba po vsakodnevnih manipulacijah, nezmožnost izvajanja z močnim zmanjšanjem ostrine vida, pa tudi tveganje zapletov v obliki vnetja peritoneja.
Presaditev ledvice
Presaditev velja za drago zdravljenje, vendar najučinkovitejše. Med operacijo presadka se je mogoče popolnoma znebiti ledvične odpovedi in zmanjšati tveganje za razvoj drugih zapletov sladkorne bolezni (na primer retinopatije).
Bolniki si po operaciji dovolj hitro opomorejo. Stopnja preživetja v prvem letu je nad 93%.
Slabosti presaditve so:
- tveganje, da bo telo zavrnilo presajeni organ;
- v ozadju uporabe steroidnih zdravil je težko uravnavati presnovne procese v telesu;
- veliko tveganje za razvoj zapletov nalezljive narave.
Po določenem času lahko diabetična nefropatija vpliva tudi na presadek.
Napoved
Zdravljenje z insulinom ali uporaba hipoglikemičnih zdravil lahko zmanjša tveganje za diabetično nefropatijo za 55 %. To omogoča tudi doseganje kompenzacije za diabetes mellitus, ki zavira razvoj drugih zapletov bolezni. Število smrti se znatno zmanjša z zgodnjim zdravljenjem z zaviralci ACE.
Možnosti sodobne medicine omogočajo izboljšanje kakovosti življenja bolnikov z ledvičnimi težavami. Pri strojnem čiščenju krvi stopnja preživetja doseže 55% v 5 letih, po presaditvi jeter pa približno 80% v istem obdobju.
Vrste insulina: kratkodelujoča, ultrakratko, srednje in dolgodelujoča zdravila
- Vrste insulina
- Kratka igra
- Povprečno trajanje
- Dolgo delujoč
- Ultra kratkotrajno delovanje
- Kateri insulin je najboljši za vas?
- Pravila o insulinu
- Neželeni učinki in kontraindikacije
Inzulini so posebna hormonska imena, ki pomagajo uravnavati razmerje glukoze v krvi. Med seboj se lahko razlikujejo po vrsti surovine, proizvodnih metodah in trajanju izpostavljenosti. Kratkodelujoči insulin, na primer, lahko hitro ustavi vrhove hrane. Glede na variabilnost učinka na telo diabetika in nedvomne koristi formulacij je treba podrobneje razumeti vse vrste insulina.
Vrste insulina
Hormonsko komponento lahko razdelimo v skupine v skladu z različnimi merili: po izvoru in lastnostih vrste, stopnji čiščenja, hitrosti in trajanju vpliva. Ko neposredno govorijo o vrstah insulina in njihovem delovanju, so pozorni na dejstvo, da:
- po izvoru in lastnostih vrste so komponente lahko svinjina, kit, človeški dvojniki, pa tudi sintetizirani iz trebušne slinavke goveda;
- po stopnji čiščenja se identificira tradicionalno sredstvo, monopična sestava in enokomponentno ime;
- Glede na trajanje delovanja je sestava lahko ultrakratka, kratka, srednjetrajna, dolga in kombinirana (kombinirana).
Priporočljivo je, da se posvetujete s specialistom za imena določenih vrst insulina, ki jih lahko uporablja diabetik.
Kratka igra
 Predstavniki te kategorije začnejo delovati po 20-30 minutah in še naprej vplivajo na človeško telo šest ur. Kratke insuline je priporočljivo dajati 15 minut pred obrokom. Po dveh urah morate vzeti majhen prigrizek. Včasih strokovnjaki vztrajajo, da se kratkodelujoči insulini kombinirajo z dolgodelujočimi insulini. Pred tem boste morali določiti bolnikovo stanje, območje injiciranja hormona, pa tudi odmerek, raven sladkorja.
Predstavniki te kategorije začnejo delovati po 20-30 minutah in še naprej vplivajo na človeško telo šest ur. Kratke insuline je priporočljivo dajati 15 minut pred obrokom. Po dveh urah morate vzeti majhen prigrizek. Včasih strokovnjaki vztrajajo, da se kratkodelujoči insulini kombinirajo z dolgodelujočimi insulini. Pred tem boste morali določiti bolnikovo stanje, območje injiciranja hormona, pa tudi odmerek, raven sladkorja.
Najbolj priljubljene predstavnike kratkodelujoče snovi je treba šteti za Actrapid NM, Humulin Regular, Humodar R, pa tudi Monodar in Biosulin R.
Povprečno trajanje
Ta kategorija vključuje tiste hormonske komponente, katerih trajanje izpostavljenosti je od osem do 12 ur. Dovolj bo, da v sestavo vnesete največ dva ali trikrat na dan. Insulin povprečnega trajanja začne delovati dve uri po uvedbi. Pred uporabo katerega koli imena bodite pozorni na dejstvo, da:
- lahko obstajajo sredstva genskega inženiringa (Biosulin N, Protafan NM, Insuran NPH);
- uporabljajo se polsintetična imena, na primer Humodar B in Biogulin N;
- uporabljajo se svinjski inzulini, zlasti Protafan MS, Monodar B;
- Svojo uporabo je našla tudi cinkova suspenzija, in sicer Monotard MS.
Dovoljeno je kombinirati srednje delujoče hormonske komponente s kratkimi formulacijami.
Dolgo delujoč
 Dolgodelujoči inzulin začne delovati na telo diabetika po štirih do osmih urah. Ta učinek lahko traja do enega in pol do dva dni. Dolgodelujoči insulin bo najbolj aktiven med 8 in 16 urami po injiciranju. Seznam hormonskih komponent v predstavljeni kategoriji je več kot obsežen.
Dolgodelujoči inzulin začne delovati na telo diabetika po štirih do osmih urah. Ta učinek lahko traja do enega in pol do dva dni. Dolgodelujoči insulin bo najbolj aktiven med 8 in 16 urami po injiciranju. Seznam hormonskih komponent v predstavljeni kategoriji je več kot obsežen.
Torej, insulin s podaljšanim sproščanjem predstavljajo imena, kot so Lantus, Levemir Penfill in mnogi drugi. O učinku dolge hormonske komponente, niansah njenega učinka na telo je treba najprej razpravljati s strokovnjakom. Enako velja za dopustnost uporabe sestave v insulinskih črpalkah.
Ultra kratkotrajno delovanje
Vsi predstavniki te hormonske sestave so razviti samo z enim ciljem - takoj znižati raven sladkorja v krvi. Ultrakratki insulin se jemlje tik pred jedjo, rezultat pa se začne pojavljati v prvih 10 minutah. Najbolj aktiven učinek se pojavi po 60–90 minutah.
Simptomi in zdravljenje nefropatije pri diabetes mellitusu
Povečana količina glukoze v krvi, ki je na voljo dalj časa, negativno vpliva na stanje krvnih žil in posledično vpliva na organe. Zato se pri sladkorni bolezni pojavijo hudi zapleti, ki vodijo v uničenje ledvic, srca, zrkla in živcev. Najpogosteje pri tej bolezni prizadenejo ledvice, saj morajo iz telesa odstraniti številne toksine. Najpogostejši zaplet sladkorne bolezni je diabetična nefropatija, kaj je in kako nastane, bo sledilo.
Kaj je diabetična nefropatija
Diabetična nefropatija pomeni poškodbe žil, tubulov in glomerulov v ledvicah. Pogosto se pojavi kot zaplet sladkorne bolezni, odvisne od insulina, redkeje druge vrste. Bolezen se kaže z zmanjšanjem filtracijske funkcije ledvic, povečanjem tlaka v žilah organa, kar vodi v nastanek ledvične odpovedi. Prvi znaki, ki kažejo na nefropatijo, so pojav albumina (beljakovine) v urinu in sprememba hitrosti filtracije v glomerulih.
Diabetična nefropatija, oznaka ICD-10: N08.3, je eden od vzrokov smrti pri diabetes mellitusu. Iz razloga, ker se kaže že v zanemarjenem stanju, ko je poraz nepopravljiv. Glavna nevarnost je, da nefropatija povzroči resno okvaro ledvic - kronično ledvično odpoved, ki zahteva umetno filtracijo telesa (dializa) ali presaditev organa. V odsotnosti pravočasne terapije sledi smrt.
Vzroki za nastanek
Glavni razlog za razvoj glomeruloskleroze pri ljudeh v ozadju sladkorne bolezni je hiperglikemija. Prekomerne količine glukoze v krvi povzročajo toksične učinke na celice, ki se z njo prehranjujejo. V tem primeru je delo ledvic moteno, saj je struktura ledvičnih žil uničena, pojavi se hipertenzija, težave s pretokom krvi, kar preprečuje izvajanje polne filtracije.
Prav tako prispeva k razvoju nefropatije, kot je sladkorna bolezen, genetska nagnjenost. Torej prisotnost te bolezni v družinskem krogu samodejno postavlja njene člane v skupino tveganja za nastanek nefropatije s sladkorno boleznijo.
Vzroki za nastanek so lahko sprva nediabetični, ko »sladkorna bolezen« še ni ugotovljena. Pogosta težava s presnovo in prekomerna telesna teža v tem ozadju lahko povzročita stanje, imenovano prediabetes. Če se presnovni procesi v telesu ne normalizirajo, se stanje poslabša zaradi razvoja diabetesa mellitusa in okvarjenega delovanja ledvic.
Skupaj so vzroki, ki vodijo do pojava diabetične nefropatije, naslednji:
- presnovna motnja;
- prekomerna telesna teža;
- povišane ravni glukoze v krvi;
- prediabetes;
- diabetes mellitus (tip 1 in 2);
- povečan pritisk v žilah ledvic;
- zamašitev krvnih žil s holesterolom;
- slabe navade.
Simptomi in klasifikacija bolezni
Simptomi diabetične nefropatije v zgodnjih fazah razvoja so odsotni. To je zahrbtnost bolezni. Zato je priporočljivo, da se osebe s "sladko boleznijo" občasno testirajo na albumin. Bolezen se lahko razvija skozi več let in šele pri začetni odpovedi ledvic so izraziti simptomi nefropatije (povišan krvni tlak, zastajanje urina, oteklina in regresija splošnega stanja osebe).
Razvoj nefropatije v ozadju sladkorne bolezni poteka skozi pet stopenj. Običajno se uporablja splošno sprejeta delitev po Mogensenu. Ta tipologija vam omogoča določitev stopnje, manifestacije kliničnih simptomov in obdobja razvoja bolezni.
Stopnja razvrstitve diabetične nefropatije je naslednja:
- stopnja povečane ledvične funkcije (hiperfunkcija) - kaže se na začetku sladkorne bolezni, pri čemer je nekaj vpliva na krvne žile, ki se hkrati rahlo povečajo, rahlo se poveča tudi hitrost glomerulne filtracije (GFR), beljakovine se ne pojavijo v urinu;
- stopnja začetnih sprememb v strukturi ledvic - se razvije po 2 - 3 letih poteka diabetesa mellitusa, stene posod in bazalna membrana se zgostijo, poveča se tudi GFR, albumin ni zaznan;
- faza MAU - mikroalbuminurija - se pojavi po 5-10 letih sladkorne bolezni, albumin se pojavi v majhnih količinah v urinu (do 300 mg na dan), kar kaže na že začeti proces uničenja ledvičnih žil, poveča se hitrost glomerulne filtracije, povzroča občasno zvišanje arterijskega tlaka (BP). To je skrajna predklinična faza, katere procesi so še vedno reverzibilni, vendar je v odsotnosti izrazitih simptomov znak nefropatije lahko spregledan, v tej fazi ga je mogoče določiti le s pomočjo analiz;
- stopnja hudih simptomov diabetične glomeruloskleroze - proteinurija (makroalbuminurija). Pojavlja se v 10 - 15 letih sladkorne bolezni, beljakovine v urinu se določijo za več kot 300 mg na dan, sklerotične lezije tubulov pokrivajo več kot 50%. Zaradi velikega znižanja ravni albumina ga telo poskuša nadomestiti, pri tem pa razgrajuje lastne beljakovinske zaloge, kar povzroča izčrpanost, šibkost, močno hujšanje in poslabšanje počutja. Pri sladkornem bolniku se pojavi otekanje okončin in obraza, kasneje se pojavi nabiranje tekočine v votlinah celega telesa, močno se dvigne tudi krvni tlak, ki ga spremljajo glavoboli, srčni bolečini in težko dihanje;
- stopnja hude ledvične odpovedi (uremija) - se razvije po 15 - 20 letih nenehne sladkorne bolezni, delovanje ledvic se močno zmanjša, GFR pade, saj žile organa popolnoma podležejo sklerozi, simptomi prejšnje stopnje se intenzivirajo. Potrebna je nadomestna terapija, sicer ledvice prenehajo filtrirati, kar kaže na smrtonosni izid.
Preprečiti pojav patoloških motenj v ledvicah je mogoče le, če se diagnosticira in začne zdravljenje med razvojem prvih treh stopenj. Pojav proteinurije kaže na uničenje krvnih žil, ki jih ni več mogoče zdraviti. Po tem bo mogoče le podpreti delo organa, da bi preprečili poslabšanje.
Diagnosticiranje bolezni
Za uspešno odpravo simptomov diabetične nefropatije je nujna pravočasna diagnoza. S takšno boleznijo se izvaja z metodo krvnih preiskav, urina (dnevno in zjutraj), pa tudi z Dopplerjevim ultrazvokom ledvičnih žil. GFR in pojav albumina igrata odločilno vlogo pri določanju nefropatije. Obstajajo tudi hitri testi za samodoločanje beljakovin v urinu. Toda zaradi njihove pogoste nezanesljivosti se ne bi smeli zanašati samo na to analizo.
Zgodnja diagnoza diabetične nefropatije se opravi s spremljanjem albumina v urinu. Odkrivanje le-tega v zelo majhnih količinah, in sicer manj kot 30 mg na dan, velja za sprejemljivo normo. Pri mikroalbuminuriji se dnevni odmerek poveča na 300 mg. Ko so odčitki večji od 300 mg, se ugotovi stanje, imenovano makroalbuminurija. Dodajajo se še klinične manifestacije bolezni: zvišan krvni tlak, edem, anemija, povečana kislost, znižanje ravni kalcija v krvi, kri v urinu, dislipidemija.
Pri ugotavljanju nefropatije je pomembna tudi ocena ledvične funkcionalne rezerve. Pomaga odkriti nihanja v hitrosti glomerulne filtracije z umetno provokacijo z beljakovinami ali aminokislinami. Po provokaciji se lahko GFR poveča za 10 - 20%, to se ne šteje za odstopanje. Za normo se šteje kazalnik, večji ali enak 90 ml / min / 1,73 m2. Pri diabetični nefropatiji je GFR manj kot 60, na zadnji stopnji pa pade na raven manj kot 15 ml / min / 1,73 m2.
Zdravljenje nefropatije pri diabetes mellitusu je uspešno le v prvih treh fazah razvoja bolezni. Preprečil bo širjenje poškodb ledvičnih žil in s tem preprečil ali odložil začetek bolezni. V tem primeru so klinične smernice naslednje:
- s predkliničnimi manifestacijami, ki so le v rahlem povečanju krvnih žil, je zdravljenje odprava hipoglikemije in vzdrževanje normalnih presnovnih procesov, v ta namen so predpisana hipoglikemična zdravila, ki se uporabljajo tudi pri zdravljenju sladkorne bolezni;
- ob odkritju MAU se poleg normalizacije koncentracije glukoze predpisujejo tudi zdravila za zdravljenje visokega krvnega tlaka, pogosto so to zaviralci ACE (enalapril, kaptopril, ramipril), pa tudi ARA (losartan, irbesartan), ki normalizirajo pritisk v glomeruli;
- s hudimi simptomi diabetične nefropatije - proteinurije - zdravljenje sestoji iz zaviranja nastanka ledvične odpovedi. Ker pride do velikega sproščanja beljakovin, je njegova uporaba omejena in predpisani so analogi aminokislin. Ostajajo tudi zdravila za normalizacijo sladkorja in hipertenzije, dodajajo se jim kalcijevi antagonisti ali BAB (beta-blokatorji): amlodipin, bisoprolol, diuretike (furosemid, indapamid) predpisujejo za lajšanje edemov in svetujejo zmerno pitje tekočine;
- v terminalni fazi odpovedi ledvic, ko se GFR zmanjša in ledvice ne opravljajo več filtracijske funkcije, je potrebna presaditev organa, pogosto skupaj s trebušno slinavko, ali nadomestno zdravljenje v obliki hemodialize in peritonealne dialize, ki bo očistila krvi toksinov namesto ledvic, kar bo prispevalo k sprejemljivemu delovanju organizma.
Dializni postopek je treba izvesti kot podporno terapijo pred presaditvijo ledvice. Le presaditev, ki normalno deluje, lahko pozdravi ledvično odpoved.
Prehrana
Prehrana za diabetično ledvično nefropatijo je indicirana že ob prvih manifestacijah mikroalbuminurije. Beljakovine je treba zaužiti v dovoljenih količinah, saj njihovo cepljenje vodi do tvorbe toksinov, ki jih bodo ledvice s poškodovanimi žilami težko odstranile. Je pa tudi gradbeni material v telesu, zato ga ni mogoče popolnoma izključiti iz prehrane.
V začetnih fazah je treba beljakovine v hrani zaužiti po izračunu: 1 g na 1 kg teže diabetika. Na stopnjah kliničnih manifestacij nefropatije se te norme zmanjšajo na 0,8 g na 1 kg telesne teže. Tudi uporaba natrijevega klorida (namizne soli) v hrani se zmanjša na 3-5 gramov na dan za mikroalbuminurijo in do 2 grama za proteinurijo. Ker sol pomaga zadrževati tekočino v telesu. Zato je treba v primeru nefropatije z izraženim edemom omejiti pitje - ne več kot 1 liter na dan.
- zelenjava (krompir, zelje, bučke, korenje, pesa);
- sadje, jagode (s sprejemljivim glikemičnim indeksom);
- pusto meso;
- riba;
- mlečni izdelki z nizko vsebnostjo maščob;
- juhe;
- žita.
Profilaksa
Ustrezno zdravljenje hipoglikemije zaradi sladkorne bolezni že služi kot preprečevanje diabetične nefropatije. Vendar pa dolgoročni učinek povečane količine glukoze v krvi na žile sčasoma še vedno vpliva na delovanje organov in na koncu vodi do pojava mikroalbuminurije. Glavna stvar v tem primeru je pravočasno prepoznati spremembe, ki so se pojavile, in ukrepati.
Preprečevanje nefropatije pri ljudeh s sladkorno boleznijo je naslednje:
- stalno spremljanje stanja glukoze v krvi (stroga diabetična dieta, izogibanje stresnim situacijam in prekomernim fizičnim naporom, redno merjenje sladkorja, da se njegov indikator ne dvigne na visoke ravni);
- sistematično dajanje analize urina za odkrivanje beljakovin, pa tudi za GFR;
- ko se v prehrani najde albumin, pride do zmanjšanja beljakovinskih živil, pa tudi ogljikovih hidratov, zavračanja slabih navad;
- prehod diabetikov, ki niso odvisni od insulina, na insulin, če diete niso učinkovite;
- vzdrževanje krvnega tlaka v normi, za to je pri hipertenziji predpisana antihipertenzivna terapija;
- normalizacija lipidov v krvi s pomočjo zdravil.
Glavni cilj preprečevanja manifestacij diabetične nefropatije je preprečiti razvoj ledvične odpovedi, ki vodi v smrt. Zato morajo bolnike s sladkorno boleznijo nenehno spremljati zdravniki, upoštevati vse njihove predpise in neodvisno spremljati raven sladkorja.
Vendar pa pri izvajanju preventivnih in terapevtskih ukrepov za preprečevanje nefropatije ne smemo pozabiti na prisotnost samega vzroka za nastanek bolezni - tudi resne bolezni sladkorne bolezni. Popravek prehrane in predpisovanje zdravil ne sme poslabšati stanja pri sladkorni bolezni.
Torej, pri zdravljenju hipertenzije, ki se pojavi že v zgodnjih fazah nefropatije, je treba zdravila izbrati tako, da ne izzovejo drugih poslabšanj sladkorne bolezni. Na stopnji proteinurije za diabetike tipa 2 niso dovoljena vsa zdravila za zniževanje sladkorja, dovoljeni so le gliklazid, glikidon, repaglinid. In z nizko stopnjo GFR jim je predpisan insulin. Zato je vredno spomniti, da se zdravljenje manifestacij diabetične glomeruloskleroze izvaja vzporedno z zdravljenjem sladkorne bolezni.
Diabetična nefropatija je splošno ime za večino ledvičnih zapletov sladkorne bolezni. Ta izraz opisuje diabetične lezije filtrirnih elementov ledvic (glomeruli in tubule), pa tudi žil, ki jih hranijo.
Diabetična nefropatija je nevarna, ker lahko vodi v končno (terminalno) stopnjo ledvične odpovedi. V tem primeru bo bolnik potreboval dializo oz.
Diabetična nefropatija je eden najpogostejših vzrokov zgodnje smrti in invalidnosti bolnikov. Sladkorna bolezen še zdaleč ni edini vzrok za težave z ledvicami. A med tistimi, ki so na dializi in so v čakalni vrsti za darovalno ledvico za presaditev, je največ diabetikov. Eden od razlogov za to je znatno povečanje incidence sladkorne bolezni tipa 2.
Vzroki za razvoj diabetične nefropatije:
- povišan krvni sladkor pri bolniku;
- nizka raven holesterola in trigliceridov v krvi;
- visok krvni tlak (preberite sorodno spletno mesto o hipertenziji);
- anemija, celo relativno "blaga" (hemoglobin v krvi< 13,0 г/литр) ;
- kajenje (!).
Simptomi diabetične nefropatije
Sladkorna bolezen lahko zelo dolgo, do 20 let, uničujoče vpliva na ledvice, pri tem pa bolniku ne povzroča neugodja. Simptomi diabetične nefropatije se pojavijo, ko se je ledvična odpoved že razvila. Če ima bolnik, to pomeni, da se metabolni odpadki kopičijo v krvi. Ker se prizadete ledvice ne morejo spopasti s svojo filtracijo.
Faze diabetične nefropatije. Analize in diagnostika
Skoraj vsi diabetiki morajo vsako leto opraviti teste za spremljanje delovanja ledvic. Če se razvije diabetična nefropatija, je zelo pomembno, da jo odkrijemo v zgodnji fazi, medtem ko bolnik še nima simptomov. Prej ko se začne zdravljenje diabetične nefropatije, večje so možnosti za uspeh, to je, da bo bolnik lahko živel brez dialize ali presaditve ledvice.

Leta 2000 je Ministrstvo za zdravje Ruske federacije odobrilo klasifikacijo diabetične nefropatije po stopnjah. Vključeval je naslednje besedilo:
- stadij mikroalbuminurije;
- stopnja proteinurije z ohranjeno funkcijo izločanja dušika ledvic;
- stopnja kronične odpovedi ledvic (zdravljenje z dializo oz.).
Kasneje so strokovnjaki začeli uporabljati podrobnejšo tujo klasifikacijo ledvičnih zapletov sladkorne bolezni. V njem se razlikujejo ne 3, ampak 5 stopenj diabetične nefropatije. Oglejte si podrobnosti. Kakšna stopnja diabetične nefropatije pri določenem bolniku je odvisna od njegove hitrosti glomerulne filtracije (podrobno je opisano, kako se določi). To je najpomembnejši pokazatelj, ki kaže, kako dobro je ohranjeno delovanje ledvic.

V fazi diagnosticiranja diabetične nefropatije je pomembno, da zdravnik razume, ali je poškodba ledvic posledica sladkorne bolezni ali drugih razlogov. Diferencialno diagnozo diabetične nefropatije z drugimi boleznimi ledvic je treba izvesti:
- kronični pielonefritis (infekcijsko vnetje ledvic);
- ledvična tuberkuloza;
- akutni in kronični glomerulonefritis.
Znaki kroničnega pielonefritisa:
- simptomi zastrupitve telesa (slabost, žeja, slabost, bruhanje, glavobol);
- bolečine v spodnjem delu hrbta in trebuha na strani prizadete ledvice;
- povišan krvni tlak;
- pri ⅓ bolnikov - pogosto, boleče uriniranje;
- testi kažejo prisotnost levkocitov in bakterij v urinu;
- značilna slika z ultrazvokom ledvic.
Značilnosti ledvične tuberkuloze:
- v urinu - levkociti in mikobakterije tuberkuloze;
- z izločevalno urografijo (rentgensko slikanje ledvic z intravenskim dajanjem kontrastnega sredstva) - značilna slika.
Prehrana za zaplete sladkorne bolezni na ledvicah
V mnogih primerih diabetičnih težav z ledvicami lahko omejevanje vnosa soli pomaga znižati krvni tlak, zmanjšati oteklino in upočasniti napredovanje diabetične nefropatije. Če je vaš krvni tlak normalen, potem ne zaužijte več kot 5-6 gramov soli na dan. Če že imate hipertenzijo, omejite vnos soli na 2-3 grame na dan.
Zdaj prihaja najpomembnejše. Uradna medicina priporoča »uravnoteženo« prehrano pri sladkorni bolezni in še nižji vnos beljakovin pri diabetični nefropatiji. Predlagamo, da razmislite o uporabi diete z nizko vsebnostjo ogljikovih hidratov za učinkovito znižanje krvnega sladkorja na normalno. To je mogoče storiti pri hitrosti glomerularne filtracije nad 40-60 ml / min / 1,73 m2. Članek "" podrobno opisuje to pomembno temo.
Zdravljenje diabetične nefropatije
Glavni način preprečevanja in zdravljenja diabetične nefropatije je znižanje krvnega sladkorja in ga nato ohranjati blizu norme za zdrave ljudi. Zgoraj ste se naučili, kako to storiti z. Če je bolnikova raven glukoze v krvi kronično povišana ali ves čas niha od visoke do hipoglikemije, bodo vsi drugi ukrepi malo uporabni.
Zdravila za zdravljenje diabetične nefropatije
Za nadzor arterijske hipertenzije, pa tudi intraglomerularne hipertenzije v ledvicah, se za sladkorno bolezen pogosto predpisujejo zdravila - zaviralci ACE. Ta zdravila ne znižujejo le krvnega tlaka, ampak tudi ščitijo ledvice in srce. Njihova uporaba zmanjša tveganje za končno odpoved ledvic. Dolgo delujoči zaviralci ACE bodo verjetno delovali bolje kot kaptopril, ki ga je treba jemati 3-4 krat na dan.
Če se zaradi jemanja zdravila iz skupine zaviralcev ACE pri bolniku pojavi suh kašelj, se zdravilo nadomesti z zaviralcem receptorjev angiotenzina II. Zdravila v tej skupini so dražja od zaviralcev ACE, vendar je veliko manj verjetno, da bodo povzročila neželene učinke. Približno enako učinkovito ščitijo ledvice in srce.
Ciljna raven krvnega tlaka za diabetike je 130/80 in manj. Običajno je pri bolnikih s sladkorno boleznijo tipa 2 to mogoče doseči le s kombinacijo zdravil. Lahko je sestavljen iz zaviralca ACE in zdravil "iz pritiska" drugih skupin: diuretikov, zaviralcev beta, kalcijevih antagonistov. Zaviralcev ACE in zaviralcev angiotenzinskih receptorjev ni priporočljivo uporabljati skupaj. Lahko preberete o kombiniranih zdravilih za hipertenzijo, priporočenih za sladkorno bolezen. Končno odločitev o tem, katere tablete predpisati, sprejme le zdravnik.
Kako težave z ledvicami vplivajo na obvladovanje sladkorne bolezni
Če ima bolnik diabetično nefropatijo, se metode zdravljenja sladkorne bolezni bistveno spremenijo. Ker je treba mnoga zdravila preklicati ali zmanjšati njihov odmerek. Če je hitrost glomerularne filtracije znatno zmanjšana, je treba zmanjšati odmerek insulina, saj ga šibke ledvice odstranijo veliko počasneje.

Upoštevajte, da se priljubljeno zdravilo za sladkorno bolezen tipa 2 lahko uporablja samo s hitrostjo glomerulne filtracije nad 60 ml / min / 1,73 m2. Če je bolnikovo delovanje ledvic oslabljeno, se poveča tveganje za laktacidozo, ki je zelo nevaren zaplet. V takih situacijah se metformin ukine.
Če so bolnikovi testi pokazali anemijo, jo je treba zdraviti, kar bo upočasnilo razvoj diabetične nefropatije. Pacientu so predpisana zdravila, ki spodbujajo eritropoezo, to je nastajanje rdečih krvnih celic v kostnem mozgu. To ne le zmanjša tveganje za odpoved ledvic, ampak na splošno izboljša splošno kakovost življenja. Če diabetik še ni na dializi, se mu lahko predpišejo tudi dodatki železa.
Če preventivno zdravljenje diabetične nefropatije ne pomaga, se razvije ledvična odpoved. V takšni situaciji mora bolnik na dializo in, če je mogoče, opraviti presaditev ledvice. Glede presaditve ledvice imamo ločeno, v nadaljevanju pa bomo na kratko obravnavali hemodializo in peritonealno dializo.
Hemodializa in peritonealna dializa
Med postopkom hemodialize se v pacientovo arterijo vstavi kateter. Povezan je z zunanjo filtrirno napravo, ki namesto ledvic čisti kri. Po čiščenju se kri pošlje nazaj v pacientov krvni obtok. Hemodializo je mogoče izvajati le v bolnišničnem okolju. Lahko povzroči nizek krvni tlak ali okužbo.
Pri peritonealni dializi se cev ne vstavi v arterijo, ampak v trebuh. Nato se vanj dovaja velika količina tekočine po metodi kapljic. To je posebna tekočina, ki vleče odpadke. Odstranijo se, ko tekočina odteče iz votline. Peritonealno dializo je treba izvajati vsak dan. Povezan je s tveganjem okužbe na mestih, kjer cev vstopi v trebušno votlino.

Pri sladkorni bolezni se pri višjih vrednostih glomerularne filtracije razvije zadrževanje tekočine, motnje v ravnovesju dušika in elektrolitov. To pomeni, da diabetike je treba preiti na dializo prej kot bolnike z drugimi ledvičnimi patologijami. Izbira metode dialize je odvisna od preferenc zdravnika, pri bolnikih pa ni velike razlike.
Kdaj začeti nadomestno zdravljenje ledvic (dializa ali presaditev ledvice) pri bolnikih s sladkorno boleznijo:
- Hitrost ledvične glomerularne filtracije< 15 мл/мин/1,73 м2;
- Povečana raven kalija v krvi (> 6,5 mmol / l), ki je ni mogoče zmanjšati s konzervativnimi metodami zdravljenja;
- Močno zastajanje tekočine v telesu s tveganjem za nastanek pljučnega edema;
- Očitni simptomi beljakovinsko-energetske podhranjenosti.
Cilji krvnih preiskav za dializne bolnike s sladkorno boleznijo:
- Glikirani hemoglobin - manj kot 8%;
- Hemoglobin v krvi - 110-120 g / l;
- Paratiroidni hormon - 150-300 pg / ml;
- Fosfor - 1,13-1,78 mmol / L;
- Skupni kalcij - 2,10–2,37 mmol / l;
- Produkt Ca × P = Manj kot 4,44 mmol2 / l2.
Hemodializo ali peritonealno dializo je treba obravnavati le kot začasen korak pri pripravi na. Po presaditvi ledvice za obdobje delovanja presadka je bolnik popolnoma ozdravljen od ledvične odpovedi. Diabetična nefropatija se stabilizira, stopnja preživetja bolnikov se povečuje.
Ko načrtujejo presaditev ledvice zaradi sladkorne bolezni, zdravniki poskušajo oceniti, kako verjetno je, da bo oseba doživela srčno-žilno nesrečo (srčni infarkt ali možgansko kap) med operacijo ali po njej. Za to bolnik opravi različne preglede, vključno z vadbo EKG.
Pogosto rezultati teh preiskav kažejo, da so žile, ki oskrbujejo srce in/ali možgane, preveč prizadete zaradi ateroskleroze. Za več podrobnosti glejte članek "". V tem primeru je pred presaditvijo ledvic priporočljivo kirurško obnoviti prehodnost teh žil.
Danes se diabetiki pogosto soočajo z boleznijo, kot je diabetična nefropatija. Gre za zaplet, ki prizadene žile v ledvicah in lahko privede do odpovedi ledvic. Sladkorna bolezen in ledvice sta tesno povezana, kar potrjuje visoka incidenca nefropatije pri bolnikih s sladkorno boleznijo. Obstaja več stopenj razvoja bolezni, za katere so značilni različni simptomi. Zdravljenje je zapleteno, prognoza pa je v veliki meri odvisna od bolnikovega truda.
Diabetiki tvegajo, da bodo zboleli za "dodatno" boleznijo - žilnimi lezijami ledvic.
Splošne informacije
Diabetična nefropatija je bolezen, za katero je značilna patološka poškodba ledvičnih žil in se razvije v ozadju diabetesa mellitusa. Pomembno je pravočasno diagnosticirati bolezen, saj je tveganje za razvoj ledvične odpovedi veliko. Ta oblika zapleta je eden najpogostejših vzrokov smrti. Nefropatija ne spremlja vseh vrst sladkorne bolezni, temveč le prvo in drugo vrsto. Ta poškodba ledvic se pojavi pri 15 od 100 diabetikov. Moški so bolj nagnjeni k razvoju patologije. Pri bolniku s sladkorno boleznijo je sčasoma ledvično tkivo brazgotinjeno, kar vodi do kršitve njihovih funkcij.
Le pravočasna, zgodnja diagnoza in ustrezni terapevtski postopki bodo pomagali pri zdravljenju ledvic pri diabetes mellitusu. Razvrstitev diabetične nefropatije omogoča sledenje razvoja simptomov na vsaki stopnji bolezni. Pomembno je upoštevati dejstvo, da zgodnje faze bolezni ne spremljajo izraziti simptomi. Ker je bolniku v termični fazi skoraj nemogoče pomagati, morajo ljudje, ki trpijo za sladkorno boleznijo, skrbno spremljati svoje zdravje.
Patogeneza diabetične nefropatije. Ko oseba razvije diabetes mellitus, ledvice začnejo delovati močneje, kar je razloženo z dejstvom, da se skozi njih filtrira povečana količina glukoze. Ta snov nosi veliko tekočine, kar poveča obremenitev ledvičnih glomerulov. V tem času postane glomerularna membrana gostejša, tako kot sosednje tkivo. Ti procesi sčasoma privedejo do premika tubulov iz glomerulov, kar poslabša njihovo funkcionalnost. Te glomerule nadomestijo drugi. Sčasoma se razvije ledvična odpoved in začne se samozastrupljanje telesa (uremija).
Vzroki za nefropatijo
Poškodbe ledvic pri diabetes mellitusu se ne pojavijo vedno. Zdravniki ne morejo s popolno gotovostjo reči, kaj je vzrok za to vrsto zapletov. Dokazano je le, da krvni sladkor ne vpliva neposredno na patologijo ledvic pri sladkorni bolezni. Teoretiki menijo, da je diabetična nefropatija posledica naslednjih težav:
- moten pretok krvi najprej povzroči povečano uriniranje, ko rastejo vezivna tkiva, se filtracija močno zmanjša;
- ko je krvni sladkor dlje časa zunaj norme, se razvijejo patološki biokemični procesi (sladkor uniči krvne žile, moten je pretok krvi, skozi ledvice prehaja veliko več maščob, beljakovin in ogljikovih hidratov), ki vodijo do uničenja ledvic pri celična raven;
- obstaja genetska nagnjenost k težavam z ledvicami, kar v ozadju diabetesa mellitusa (visok sladkor, spremembe v presnovnih procesih) vodi do kršitve.
Faze in njihovi simptomi
Diabetes mellitus in kronična ledvična bolezen se ne razvijeta v nekaj dneh, traja 5-25 let. Razvrstitev po stopnjah diabetične nefropatije:
- Začetna faza. Simptomov sploh ni. Diagnostični postopki bodo pokazali povečan pretok krvi v ledvicah in njihovo intenzivno delo. Poliurija pri diabetes mellitusu se lahko razvije že v prvi fazi.
- Druga faza. Simptomi diabetične nefropatije se še niso pojavili, vendar se ledvice začenjajo spreminjati. Stene glomerulov se zgostijo, vezivna tkiva rastejo, filtracija se poslabša.
- Prenefrotična faza. Možen je pojav prvega znaka v obliki občasno naraščajočega pritiska. V tej fazi so spremembe v ledvicah še reverzibilne, njihovo delo je ohranjeno. To je zadnja predklinična faza.
- Nefrotična faza. Bolniki se nenehno pritožujejo zaradi visokega krvnega tlaka, začne se oteklina. Trajanje faze je do 20 let. Bolnik se lahko pritožuje nad žejo, slabostjo, šibkostjo, bolečino v spodnjem delu hrbta, srcu. Oseba izgubi težo, pojavi se kratka sapa.
- Terminalna faza (uremija). Odpoved ledvic pri sladkorni bolezni se začne v tej fazi. Patologijo spremljajo visok krvni tlak, edem, anemija.
 Poškodbe ledvičnih žil pri sladkorni bolezni se kažejo z otekanjem, bolečinami v hrbtu, hujšanjem, izgubo apetita, bolečim uriniranjem.
Poškodbe ledvičnih žil pri sladkorni bolezni se kažejo z otekanjem, bolečinami v hrbtu, hujšanjem, izgubo apetita, bolečim uriniranjem. Znaki kronične diabetične nefropatije:
- glavobol;
- vonj po amoniaku iz ust;
- bolečine v predelu srca;
- šibkost;
- bolečina pri uriniranju;
- prostracija;
- oteklina;
- bolečine v hrbtu;
- pomanjkanje želje po jedi;
- poslabšanje stanja kože, suhost;
- izguba teže.
Diagnostične metode za diabetes mellitus
Težave z ledvicami pri sladkornem bolniku niso redke, zato se mora bolnik ob morebitnem poslabšanju stanja, bolečinah v hrbtu, glavobolu ali kakršnem koli nelagodju nemudoma posvetovati z zdravnikom. Specialist zbere anamnezo, pregleda bolnika, po katerem lahko postavi predhodno diagnozo, za potrditev katere je treba opraviti temeljito diagnozo. Za potrditev diagnoze diabetične nefropatije je treba opraviti naslednje laboratorijske preiskave:
- analiza urina za kreatinin;
- analiza sladkorja v urinu;
- analiza urina za albumin (mikroalbumin);
- krvni test za kreatinin.
Test albumina
Albumin je beljakovina z majhnim premerom. Pri zdravi osebi ga ledvice praktično ne prenašajo v urin, zato kršitev njihovega dela vodi do povečane koncentracije beljakovin v urinu. Upoštevati je treba, da na povečanje albumina ne vplivajo samo težave z ledvicami, zato samo na podlagi te analize postavite diagnozo. Bolj informativno je analizirati razmerje med albuminom in kreatininom. Če se v tej fazi ne zdravijo, bodo ledvice sčasoma začele slabše delovati, kar bo privedlo do proteinurije (velike beljakovine se vizualizirajo v urinu). To je pogosteje pri diabetični nefropatiji 4. stopnje.
Analiza ravni sladkorja
Bolniki s sladkorno boleznijo morajo nenehno opravljati definicijo. Tako je mogoče opazovati, ali obstaja nevarnost za ledvice ali druge organe. Priporočljivo je spremljati kazalnik vsakih šest mesecev. Če je raven sladkorja dalj časa visoka, ga ledvice ne morejo zadržati in prehaja v urin. Prag za ledvice je raven sladkorja, ki je ledvice ne morejo več zadržati. Ledvični prag se določi za vsakega posameznega zdravnika. Ta prag se lahko s starostjo dvigne. Za nadzor ravni glukoze je priporočljivo upoštevati dieto in druge nasvete specialista.
Zdrava hrana
Ko odpovedujejo ledvice, samo prehrana ne bo pomagala, vendar se v zgodnjih fazah ali za preprečevanje težav z ledvicami aktivno uporablja ledvična dieta za sladkorno bolezen. Dietna hrana bo pripomogla k normalizaciji ravni glukoze in ohranjanju bolnikovega zdravja. Prehrana ne sme biti bogata z beljakovinami. Priporočljiva so naslednja živila:
- kaša z mlekom;
- zelenjavne juhe;
- solate;
- sadje;
- termično obdelana zelenjava;
- mlečni izdelki;
- olivno olje.
Meni pripravi zdravnik. Upoštevajo se individualne značilnosti vsakega organizma. Pomembno je upoštevati norme vnosa soli, včasih je priporočljivo popolnoma opustiti ta izdelek. Meso je priporočljivo zamenjati s sojo. Pomembno je, da jo znamo pravilno izbrati, saj je soja pogosto gensko spremenjena, kar ne bo koristilo. Treba je spremljati raven glukoze, saj je njen učinek odločilen za razvoj patologije.
NASVETČe želite predmete na zaslonu povečati, pritisnite Ctrl + Plus, če želite predmete zmanjšati, pritisnite Ctrl + Minus
Diabetes mellitus je precej pogosta bolezen endokrinega sistema. Takšna bolezen se razvije z absolutnim ali relativnim pomanjkanjem inzulina, hormona trebušne slinavke. S takšnim pomanjkanjem se pri bolnikih razvije hiperglikemija - nenehno povečanje količine glukoze v telesu. Popolnoma se spopasti s takšno boleznijo je nerealno, bolnikovo stanje lahko vzdržujete le v relativnem redu. pogosto vodi v razvoj različnih zapletov, vključno z diabetično nefropatijo, katere simptome in zdravljenje bomo zdaj obravnavali na spletni strani, pa tudi stopnje bolezni in seveda zdravila, ki se uporabljajo za takšno bolezen, v malo več podrobnosti.
Diabetična nefropatija je precej resna bolezen, ki je pravzaprav zaplet diabetesa mellitusa na ledvicah.
Simptomi diabetične nefropatije
Bolezen nefropatija se lahko kaže na različne načine, odvisno od stopnje bolezni. Torej na začetni stopnji takšne patologije bolnik nima izrazitih simptomov bolezni, vendar laboratorijski testi kažejo prisotnost beljakovin v urinu.
Začetne spremembe sploh ne povzročajo motenj dobrega počutja, vendar se v ledvicah začnejo agresivne spremembe: pride do zadebelitve žilnih sten, postopnega širjenja medceličnega prostora in povečanja glomerularne filtracije.
Na naslednji stopnji - s prednefrotskim stanjem - opazimo zvišanje krvnega tlaka, medtem ko laboratorijske preiskave kažejo mikroalbuminurijo, ki se lahko giblje od trideset do tristo miligramov na dan.
Na naslednji stopnji razvoja bolezni - z nefrosklerozo (uremija) pride do vztrajnega zvišanja krvnega tlaka. Pacient ima stalen edem, včasih se v urinu odkrije kri. Študije kažejo zmanjšanje glomerularne filtracije, povečanje sečnine in kreatinina. Beljakovine se povečajo na tri grame na dan, medtem ko se v krvi njegova količina zmanjša za red velikosti. Pojavi se anemija. V tej fazi ledvice prenehajo izločati inzulin, v urinu pa ni glukoze.
Omeniti velja, da lahko od začetne stopnje razvoja bolezni do začetka hude oblike bolezni traja od petnajst do petindvajset let. Na koncu bolezen postane kronična. V tem primeru je bolnik zaskrbljen zaradi prekomerne šibkosti in utrujenosti, njegov apetit se zmanjša. Tudi bolniki občutijo suha usta, močno shujšajo.
Kronična diabetična nefropatija se kaže tudi s pogostimi glavoboli, neprijetnim vonjem po amonijaku iz ust. Pacientova koža postane mlahava in se posuši, motena je aktivnost vseh notranjih organov. Patološki procesi vodijo do hudega onesnaženja krvi, pa tudi celotnega telesa, s strupenimi snovmi in produkti razpadanja.
Diabetična nefropatija - stopnje
Ministrstvo za zdravje Ruske federacije je sprejelo razdelitev diabetične nefropatije na tri stopnje... Po tej klasifikaciji so stopnje diabetične nefropatije takšne - stadij mikroalbuminurije, stopnja proteinurije z ohranitvijo aktivnosti ledvic, ki izločajo dušik, pa tudi stopnja kronične ledvične odpovedi.
Po drugi klasifikaciji je nefropatija razdeljena na 5 stopenj, ki so odvisne od hitrosti glomerularne filtracije. Če so njeni odčitki več kot devetdeset ml / min / 1,73 m2, govorijo o prvi stopnji okvare ledvic. Z zmanjšanjem hitrosti glomerulne filtracije na devetinšestdeset lahko sodimo o rahli disfunkciji ledvic, ko pa se zmanjša na trideset do devetinpetdeset, o zmerni poškodbi ledvic. Če se ta kazalnik zmanjša na petnajst do devetindvajset, zdravniki govorijo o izraziti okvari delovanja ledvic, če pade manj kot petnajst, o kronični ledvični odpovedi.
Diabetična nefropatija - zdravljenje, zdravila
Popravek bolezni
Za bolnike z diabetično nefropatijo je izjemnega pomena normalizacija krvnega sladkorja na šest in pol do sedem odstotkov glikiranega hemoglobina. Pomembno vlogo ima tudi optimizacija kazalnikov krvnega tlaka. Zdravniki sprejemajo ukrepe za izboljšanje presnove lipidov pri bolnikih. Za bolnike z diabetično nefropatijo je izjemno pomembno, da se držijo diete, pri čemer omejujejo količino beljakovin v prehrani. Seveda morajo prenehati piti alkoholne pijače.
Dnevna prehrana bolnika ne sme vsebovati več kot en gram beljakovin. Prav tako morate zmanjšati vnos maščob. Prehrana mora biti z nizko vsebnostjo beljakovin, uravnotežena in nasičena z zadostno količino koristnih vitaminov.
Kako se zdravi diabetična nefropatija, katera zdravila so učinkovita?
Bolnikom z diabetično nefropatijo običajno predpišejo zaviralce ACE (ali fosinopril), ki nadzorujejo dvig krvnega tlaka ter ščitijo ledvice in srce. Zdravila izbire so pogosto dolgodelujoča zdravila, ki jih je treba jemati enkrat na dan. V primeru, da uporaba takšnih zdravil vodi do razvoja neželenih učinkov, jih nadomestimo z zaviralci receptorjev angiotenzina II.
Ljudje z diabetično nefropatijo običajno predpisujejo zdravila, ki znižujejo količino lipidov in holesterola v telesu. Lahko je bodisi Simvastatin. Običajno se uporabljajo za dolge tečaje.
Za učinkovito obnovo števila eritrocitov, pa tudi hemoglobina v telesu, so bolnikom predpisani dodatki železa, ki jih predstavljajo Ferroplex, Tardiferon in eritropoetin.
Za odpravo hude otekline pri diabetični nefropatiji se običajno uporabljajo diuretiki, na primer furosemid oz.
Če diabetična nefropatija vodi v razvoj ledvične odpovedi, je hemodializa nepogrešljiva.
Dodatne informacije
Bolnikom z diabetično nefropatijo ne bodo koristila le zdravila, ampak tudi zdravila na osnovi zdravilnih rastlin. O izvedljivosti takšnega alternativnega zdravljenja se je treba pogovoriti z zdravnikom.
Torej pri takšni kršitvi lahko pomaga zbirka, sestavljena iz enakih deležev korenike rmana, maternice, origana, preslice in kalamusa. Vse sestavine zmeljemo in premešamo. Zakuhajte nekaj žlic nastale zbirke s tristo mililitri vrele vode. V vodni kopeli segrevajte četrt ure, nato pustite dve uri, da se ohladi. Precejeno zdravilo jemljite po tretjini do četrt kozarca trikrat na dan približno pol ure pred obrokom.
Pri obvladovanju hipertenzije pri diabetični nefropatiji bo močvirska plazeča. Deset gramov suhih zelišč zakuhamo z enim kozarcem samo kuhane vode. Izdelek pustite štirideset minut, da se infundira, nato precedite. Vzemite ga po žlici tik pred obroki trikrat na dan.
Bolniki z diabetično nefropatijo bodo imeli koristi tudi od zdravil. Zakuhajte nekaj žlic takšnih surovin s tristo mililitri vrele vode. Izdelek postavite na nizek ogenj, zavrite in vlijte v termo. Po pol ure infundiranja zdravilo precedite in ga dva tedna pijte petdeset mililitrov neposredno pred obrokom.
Tudi bolnikom z nefropatijo lahko pomagamo z jemanjem zdravila na osnovi jagodnih listov in jagod. Združite jih v enakih razmerjih, prelijte s kozarcem vrele vode in kuhajte deset minut. Končano zdravilo vzemite dvajset gramov trikrat na dan.
Za nefropatijo strokovnjaki tradicionalne medicine svetujejo mešanje enega dela koruznice, enakega števila brezovih brstov, dveh delov medvedke in štirih delov triperesne ure. Žlico nastale zbirke zakuhamo s kozarcem samo prevrete vode in kuhamo na ognju najmanjše moči deset do dvanajst minut. Končano juho precedite in pijte trikrat na dan.
Pri bolnikih z nefropatijo se lahko uporabljajo drugi zeliščni pripravki. Trideset gramov šentjanževke lahko na primer združijo s petindvajsetimi grami podbele, enakim številom cvetov rmana in dvajsetimi grami kopriv. Vse sestavine zmeljemo in dobro premešamo. Štirideset gramov takšnih surovin skuhamo s kozarcem vrele vode. Poparek pustite, nato precedite in popijte v dveh korakih. To zdravilo jemljite petindvajset dni.
Diabetična nefropatija je precej resen zaplet sladkorne bolezni, ki se ne kaže vedno. Za pravočasno odkrivanje takšne bolezni je treba bolnike s sladkorno boleznijo sistematično testirati. In zdravljenje diabetične nefropatije je treba izvajati pod nadzorom zdravnika.
Ekaterina, www.site
Novi članki
- Olga Shermer - Zrna kaosa
- Tajski soter oddelek za bojno magijo
- Kako doseči želeno nosečnost s pomočjo slovesnosti Kako ugotoviti rojstvo otroka s pomočjo magije
- Steklene stene za spanje v pisarni
- Kako dolgo traja nosečnost pri ženskah Posledice za mater in otroka
- Kitajski spominki, ki pomagajo najti bogastvo, harmonijo in ljubezen
- Razlaga sanj: o čem sanja zdravnik Kaj pomeni biti zdravnik v sanjah
- Kako poimenovati hčer: izberite najredkejše, najlepše in nenavadno ime za dekle
- Aspekti Venere in Jupitra v sinastriji
- Selitveni horoskop - selitev - konstrukcija in osnove interpretacije Test natalne karte
Priljubljeni članki
- Kaj je PI in kaj pomeni?
- Celotna skrivnost o rojstnem dnevu
- Izvor imen peklenskih demonov
- Komunikacija z dušo pokojne ljubljene osebe
- Iz česa je sestavljena Venera. Sporočilo o Veneri. V primerjavi z drugimi planeti se vrti v nasprotni smeri.
- Kako človeku pokvariti življenje in ugled?
- Na kaj morate biti pozorni
- Horoskop po datumu rojstva
- Preprosto vedeževanje na igralnih kartah - postavitve za prihodnost in ljubezen
- Vedeževanje o igranju kart na spletu
