Выбор антибиотика при синдроме диабетической стопы. Лекарственное лечение диабетической нефропатии Причины диабетической нефропатии
Диабетическая нефропатия: узнайте все, что нужно. Ниже подробно описаны ее симптомы и диагностика с помощью анализов крови и мочи, а также УЗИ почек. Главное, рассказано об эффективных методах лечения, которые позволяют держать сахар в крови 3,9-5,5 ммоль/л стабильно 24 часа в сутки , как у здоровых людей. Система для контроля диабета 2 и 1 типа помогает исцелить почки, если нефропатия еще не зашла слишком далеко. Узнайте, что такое микроальбуминурия, протеинурия, что делать, если болят почки, как привести в норму артериальное давление и креатинин в крови.
Диабетическая нефропатия - это поражение почек, вызванное повышенным уровнем глюкозы в крови. Также курение и гипертония разрушают почки. В течение 15-25 лет у диабетика оба этих органа могут выйти из строя, и понадобится диализ или трансплантация. На этой странице подробно рассказано о народных средствах и официальном лечении, позволяющем избежать почечной недостаточности или хотя бы замедлить ее развитие. Приводятся рекомендации, выполнение которых не только защищает почки, но также уменьшает риск инфаркта и инсульта.
 Диабетическая нефропатия: подробная статья
Диабетическая нефропатия: подробная статья Узнайте, как диабет влияет на почки, симптомы и алгоритм диагностики диабетической нефропатии. Разберитесь, какие анализы нужно сдать, как расшифровать их результаты, насколько полезно УЗИ почек. Прочитайте о лечении с помощью диеты, лекарств, народных средств и перехода на здоровый образ жизни. Описаны нюансы лечения почек у больных диабетом 2 типа. Подробно рассказано о таблетках, снижающих сахар в крови и артериальное давление. В дополнение к ним могут понадобиться статины от холестерина, аспирин, средства от анемии.
Читайте ответы на вопросы:
Теория: необходимый минимум
Почки занимаются тем, что фильтруют отходы из крови и выводят их с мочой. Также они вырабатывают гормон эритропоэтин, стимулирующий появление красных кровяных телец - эритроцитов.
Кровь периодически проходит через почки, которые удаляют из нее отходы. Очищенная кровь циркулирует дальше. Яды и продукты обмена веществ, а также лишняя соль, растворенные в большом количестве воды, образуют мочу. Она стекает в мочевой пузырь, где временно хранится.
Организм тонко регулирует, сколько воды и соли нужно отдать с мочой, а сколько оставить в крови, чтобы поддерживать нормальное артериальное давление и уровень электролитов.
В каждой почке содержится около миллиона фильтрующих элементов, которые называются нефроны. Клубочек мелких кровеносных сосудов (капилляров) - это одна из составных частей нефрона. Скорость клубочковой фильтрации - важный показатель, определяющий состояние почек. Его рассчитывают на основе содержания креатинина в крови.
Креатинин - один из продуктов распада, которые выводят почки. При почечной недостаточности он накапливается в крови вместе с другими отходами, и больной ощущает симптомы интоксикации. Проблемы с почками может вызвать диабет, инфекция или другие причины. В каждом из этих случаев измеряют скорость клубочковой фильтрации, чтобы оценить тяжесть заболевания.
Читайте о лекарствах от диабета последнего поколения:
Как диабет влияет на почки?
Повышенный сахар в крови повреждает фильтрующие элементы почек. Со временем те исчезают и заменяются на рубцовую ткань, которая не может очищать кровь от отходов. Чем меньше остается фильтрующих элементов, тем хуже работают почки. В конце концов они перестают справляться с выведением отходов и наступает интоксикация организма. На этом этапе больному требуется заместительная терапия, чтобы не умереть, - диализ или пересадка почки.
Прежде чем погибнуть окончательно, фильтрующие элементы становятся “дырявыми”, начинают “протекать”. Они пропускают в мочу белки, которых там быть не должно. А именно, альбумин в повышенной концентрации.
Микроальбуминурия - это выделение альбумина с мочой в количестве 30-300 мг в сутки. Протеинурия - альбумин обнаруживается в моче в количестве более 300 мг в сутки. Микроальбуминурия может прекратиться, если лечение оказывается успешным. Протеинурия - более серьезная проблема. Она считается необратимой и сигнализирует, что больной встал на путь развития почечной недостаточности.

Чем хуже контроль диабета, тем выше риск терминальной стадии почечной недостаточности и быстрее она может наступить. Шансы столкнуться с полным отказом почек у диабетиков на самом деле не очень высокие. Потому что большинство их погибает от инфаркта или инсульта раньше, чем возникает потребность в заместительной почечной терапии. Однако риск повышается для больных, у которых диабет сочетается с курением или хронической инфекцией мочевыводящих путей.
Кроме диабетической нефропатии, может быть еще стеноз почечной артерии. Это закупорка атеросклеротическими бляшками одной или обеих артерий, которые питают почки. При этом кровяное давление очень повышается. Лекарства от гипертонии не помогают, даже если принимать несколько видов мощных таблеток одновременно.
Стеноз почечной артерии часто требует хирургического лечения. Диабет повышает риск этого заболевания, потому что он стимулирует развития атеросклероза, в том числе и в сосудах, питающих почки.
Почки при диабете 2 типа
Как правило, диабет 2 типа протекает скрыто в течение нескольких лет, пока его обнаруживают и начинают лечить. Все эти годы осложнения постепенно разрушают организм больного. Они не обходят стороной и почки.
По данным англоязычных сайтов, к моменту постановки диагноза 12% больных диабетом 2 типа уже имеют микроальбуминурию, а 2% - протеинурию. Среди русскоязычных пациентов эти показатели в несколько раз выше. Потому что жители стран Запада имеют привычку регулярно проходить профилактические медицинские обследования. Благодаря этому, у них более своевременно обнаруживают хронические заболевания.
Диабет 2 типа может сочетаться с другими факторами риска развития хронического заболевания почек:
- повышенное артериальное давление;
- повышенный уровень холестерина в крови;
- были случаи заболевания почек у близких родственников;
- в семье были случаи раннего инфаркта или инсульта;
- курение;
- ожирение;
- пожилой возраст.

Чем отличаются осложнения на почки при диабете 2 и 1 типа?
При диабете 1 типа осложнения на почки обычно развиваются через 5-15 лет после начала заболевания. При диабете 2 типа эти осложнения часто выявляют сразу при постановке диагноза. Потому что диабет 2 типа обычно много лет протекает в скрытой форме до того, как больной заметит симптомы и догадается проверить свой сахар в крови. Пока не поставлен диагноз и не начато лечение, болезнь беспрепятственно разрушает почки и весь организм.
Диабет 2 типа - менее тяжелое заболевание, чем СД1. Однако оно встречается в 10 раз чаще. Больные диабетом 2 типа - наиболее многочисленная группа пациентов, которых обслуживают центры диализа и специалисты по трансплантации почки. Эпидемия диабета 2 типа усиливается во всем мире и в русскоязычных странах. Это прибавляет работы специалистам, которые занимаются лечением осложнений на почки.
При диабете 1 типа чаще всего с нефропатией сталкиваются пациенты, у которых заболевание началось в детском и подростковом возрасте. Для людей, которые заболели диабетом 1 типа в зрелые годы, риск проблем с почками не очень высокий.
Симптомы и диагностика
В первые месяцы и годы диабетическая нефропатия и микроальбуминурия не вызывают никаких симптомов. Пациенты замечают проблемы лишь когда до терминальной стадии почечной недостаточности уже рукой подать. В начале симптомы расплывчатые, напоминающие простуду или хроническую усталость.
Ранние признаки диабетической нефропатии:
Почему при диабетической нефропатии сахар в крови снижается?
Действительно, при диабетической нефропатии на последний стадии почечной недостаточности уровень сахара в крови может понижаться. Иными словами, уменьшается потребность в инсулине. Приходится снижать его дозы, чтобы не было гипогликемии.
Почему так происходит? Инсулин разрушается в печени и почках. Когда почки сильно повреждены, они теряют способность выводить инсулин. Этот гормон дольше остается в крови и стимулирует клетки усваивать глюкозу.
Терминальная почечная недостаточность является катастрофой для диабетиков. Возможность снизить дозу инсулина служит лишь слабым утешением.
Какие анализы нужно сдать? Как расшифровать результаты?
Для постановки точного диагноза и подбора эффективного лечения нужно сдать анализы:
- белок (альбумин) в моче;
- соотношение альбумина и креатинина в моче;
- креатинин в крови.
Креатинин - это один из продуктов распада белка, выведением которого занимаются почки. Зная уровень креатинина в крови, а также возраст и пол человека, можно рассчитать скорость клубочковой фильтрации. Это важный показатель, на основании которого определяют стадию диабетической нефропатии и выписывают лечение. Доктор может также назначить другие анализы.
Расшифровка результатов анализов
Готовясь к сдаче анализов крови и мочи, перечисленных выше, нужно в течение 2-3 дней воздержаться от серьезных физических нагрузок и употребления алкоголя. Иначе результаты будут хуже, чем на самом деле.
 Что означает показатель скорости клубочковой фильтрации почек
Что означает показатель скорости клубочковой фильтрации почек На бланке результата анализа крови на креатинин должен быть указан диапазон нормы с учетом вашего пола и возраста, а также рассчитана скорость клубочковой фильтрации почек. Чем выше этот показатель, тем лучше.
Что такое микроальбуминурия?
Микроальбуминурия - это появление белка (альбумина) в моче в небольших количествах. Является ранним симптомом диабетического поражения почек. Считается фактором риска инфаркта и инсульта. Микроальбуминурия считается обратимой. Прием лекарств, приличный контроль уровня глюкозы и артериального давления могут на несколько лет снизить количество альбумина в моче до нормы.
Что такое протеинурия?
Протеинурия - это наличие белка в моче в большом количестве. Совсем плохой признак. Означает, что инфаркт, инсульт или терминальная почечная недостаточность уже не за горами. Требует срочного интенсивного лечения. Более того, может оказаться, что время для эффективного лечения уже упущено.
Если обнаружили микроальбуминурию или протеинурию, нужно проконсультироваться у врача, который лечит почки. Этот специалист называется нефролог, не путать с неврологом. Убедитесь, что причиной появления белка в моче не является инфекционное заболевание или травма почек.
Может оказаться, что причиной плохого результата анализа стали перегрузки. В таком случае, повторный анализ через несколько дней даст нормальный результат.
Как влияет уровень холестерина в крови на развитие осложнений диабета на почки?
Официально считается, что повышенный холестерин в крови стимулирует развитие атеросклеротических бляшек. Атеросклероз одновременно поражает множество сосудов, в том числе и те, по которым кровь поступает к почкам. Подразумевается, что диабетикам нужно принимать статины от холестерина, и это отсрочит развитие почечной недостаточности.
Однако гипотеза о защитном действии статинов на почки является спорной. А серьёзные побочные эффекты этих лекарств хорошо известны. Принимать статины имеет смысл для избежания повторного инфаркта, если у вас уже был первый. Конечно, надежная профилактика повторного инфаркта должна включать множество других мер, кроме приема таблеток от холестерина. Вряд ли стоит пить статины, если у вас ещё не было инфаркта.
Как часто диабетикам нужно делать УЗИ почек?
УЗИ почек дает возможность проверить, есть ли в этих органах песок и камни. Также с помощью обследования можно обнаружить доброкачественные опухоли почек (кисты).

Однако УЗИ почти бесполезно для диагностики диабетической нефропатии и контроля эффективности ее лечения. Намного важнее регулярно сдавать анализы крови и мочи, о которых подробно рассказано выше.
Какие признаки диабетической нефропатии на УЗИ?
В том-то и дело, что диабетическая нефропатия не дает почти никаких признаков на УЗИ почек. По внешнему виду у пациента почки могут быть в хорошем состоянии, даже если их фильтрующие элементы уже повреждены и не работают. Реальную картину вам дадут результаты анализов крови и мочи.
Диабетическая нефропатия: классификация
Диабетическая нефропатия делится на 5 стадий. Последняя из них называется терминальная. На этой стадии пациенту для избежания гибели необходима заместительная терапия. Она бывает двух видов: диализ несколько раз в неделю или пересадка почки.
Стадии хронической болезни почек
На первых двух стадиях обычно не бывает никаких симптомов. Диабетическое поражение почек можно обнаружить только по результатам анализов крови и мочи. Обратите внимание, что УЗИ почек не приносит большой пользы.
Когда заболевание переходит на третью и четвертую стадию, видимые признаки могут появиться. Однако заболевание развивается плавно, постепенно. Из-за этого больные часто привыкают к нему и не бьют тревогу. Явные симптомы интоксикации появляются лишь на четвертой и пятой стадии, когда почки уже почти не работают.
Варианты диагноза:
- ДН, стадия МАУ, ХБП 1, 2, 3 или 4;
- ДН, стадия протеинурии с сохранной функцией почек по выделению азота, ХБП 2, 3 или 4;
- ДН, стади ПН, ХБП 5, лечение ЗПТ.
ДН - диабетическая нефропатия, МАУ - микроальбуминурия, ПН - почечная недостаточность, ХБП - хроническая болезнь почек, ЗПТ - заместительная почечная терапия.
Протеинурия обычно начинается у больных диабетом 2 и 1 типа, имеющих стаж заболевания 15-20 лет. При отсутствии лечения терминальная стадия почечной недостаточности может наступить еще через 5-7 лет.
Что делать, если болят почки при диабете?
Прежде всего, следует убедиться, что болят именно почки. Возможно, у вас не проблема с почками, а остеохондроз, ревматизм, панкреатит или какой-то другой недуг, вызывающий похожий болевой синдром. Нужно обратиться к врачу, чтобы точно установить причину боли. Это невозможно сделать самостоятельно.
Самолечение может серьезно навредить. Осложнения диабета на почки обычно вызывают не боль, а симптомы интоксикации, перечисленные выше. Камни в почках, почечные колики и воспаление, скорее всего, напрямую не связаны с нарушенным обменом глюкозы.
Лечение
Лечение диабетической нефропатии имеет целью предотвратить или хотя бы отсрочить наступление терминальной почечной недостаточности, при которой потребуется диализ или трансплантация донорского органа. Оно заключается в поддержании хорошего сахара в крови и артериального давления.
Нужно следить за уровнем креатинина в крови и белка (альбумина) в моче. Также официальная медицина рекомендует следить за холестерином в крови и стараться его снизить. Но многие специалисты сомневаются, что это действительно полезно. Лечебные действия по защите почек уменьшают риск инфаркта и инсульта.
Что нужно принимать диабетику, чтобы сохранить почки?
Конечно, важно принимать таблетки для профилактики осложнений на почки. Диабетикам обычно назначают несколько групп лекарств:
- Таблетки от давления - в первую очередь, ингибиторы АПФ и блокаторы рецепторов ангиотензина-II.
- Аспирин и другие антиагреганты.
- Статины от холестерина.
- Средства от анемии, которую может вызвать почечная недостаточность.
Обо всех этих препаратах подробно рассказано ниже. Однако основную роль играет питание. Прием лекарств оказывает во много раз меньшее влияние, чем диета, которую соблюдает диабетик. Главное, что вам нужно сделать, - определиться насчёт перехода на низкоуглеводную диету. Подробнее читайте далее.
Не рассчитывайте на народные средства, если хотите защититься от диабетической нефропатии. Растительные чаи, настои и отвары полезны только в качестве источника жидкости, для профилактики и лечения обезвоживания. Серьёзного защитного действия на почки они не оказывают.
Чем лечить почки при диабете?
В первую очередь, используют диету и уколы инсулина для поддержания сахара в крови как можно ближе к норме. Поддержание ниже 7% уменьшает риск протеинурии и почечной недостаточности на 30-40%.
Использование методов позволяет держать сахар стабильно в норме, как у здоровых людей, и гликированный гемоглобин ниже 5,5%. Вероятно, такие показатели снижают риск тяжелых осложнений на почки до нуля, хотя это не подтверждено официальными исследованиями.
Поняли, что вам пора начинать колоть инсулин? Изучите эти статьи:
Есть сведения о том, что при стабильно нормальном уровне глюкозы в крови почки, пораженные диабетом, исцеляются и восстанавливаются. Однако это медленный процесс. На стадиях 4 и 5 диабетической нефропатии он вообще невозможен.
Официально рекомендуется питание с ограничением белка и животных жиров. Целесообразность использования обсуждается ниже. При нормальных значениях кровяного давления нужно ограничить потребление соли до 5-6 г в сутки, а при повышенных - до 3 г в сутки. На самом деле, это не очень мало.
Здоровый образ жизни для защиты почек:
- Бросьте курить.
- Изучите статью “ ” и пейте не больше, чем указано там.
- Если не употребляете спиртное, то даже не начинайте.
- Постарайтесь похудеть и уж точно не набирать больше лишнего веса.
- Обсудите с врачом, какая физическая активность вам подходит, и занимайтесь физкультурой.
- Имейте домашний тонометр и регулярно измеряйте им свое артериальное давление.
Не существует волшебных таблеток, настоек, а тем более, народных средств, которые могли бы быстро и легко восстановить почки, пострадавшие от диабета.
Чай с молоком не помогает, а наоборот вредит, потому что молоко повышает сахар в крови. Каркаде - популярный чайный напиток, который помогает не больше, чем питье чистой воды. Лучше даже не пробуйте народные средства, надеясь вылечить почки. Самолечение этих фильтрующих органов крайне опасно.
Какие лекарственные препараты назначают?
Пациенты, у которых обнаружили диабетическую нефропатию на той или иной стадии, обычно используют несколько лекарств одновременно:
- таблетки от гипертонии - 2-4 вида;
- статины от холестерина;
- антиагреганты - аспирин и дипиридамол;
- препараты, которые связывают лишний фосфор в организме;
- возможно, еще средства от анемии.
Прием многочисленных таблеток - это самое легкое, что можно сделать, чтобы избежать или отсрочить наступление терминальной стадии почечной недостаточности. Изучите или . Старательно выполняйте рекомендации. Переход к здоровому образу жизни требует более серьезных усилий. Однако его необходимо осуществить. Отделаться приемом лекарств не получится, если хотите защитить свои почки и прожить подольше.
Какие таблетки, понижающие сахар в крови, подходят при диабетической нефропатии?
К сожалению, самое популярное лекарство метформин (Сиофор, Глюкофаж) нужно исключить уже на ранних стадиях диабетической нефропатии. Его нельзя принимать, если скорость клубочковой фильтрации почек у больного 60 мл/мин, а тем более, ниже. Это соответствует показателям креатинина в крови:
- для мужчин - выше 133 мкмоль/л
- для женщин - выше 124 мкмоль/л
Напомним, что чем выше креатинин, тем хуже работают почки и ниже скорость клубочковой фильтрации. Уже на ранней стадии осложнений диабета на почки нужно исключить метформин из схемы лечения, во избежание опасного лактат-ацидоза.
Официально больным диабетической ретинопатией разрешается принимать лекарства, которые заставляют поджелудочную железу вырабатывать больше инсулина. Например, Диабетон МВ, Амарил, Манинил и их аналоги. Однако эти препараты входят в . Они истощают поджелудочную железу и не снижают смертность больных, а то и повышают ее. Лучше их не использовать. Диабетикам, у которых развиваются осложнения на почки, нужно заменить таблетки, понижающие сахар, на уколы инсулина.
Некоторые лекарства от диабета принимать можно, но осторожно, по согласованию с врачом. Как правило, они не могут обеспечить достаточно хороший контроль уровня глюкозы и не дают возможности отказаться от уколов инсулина.
Какие таблетки от давления нужно принимать?
Очень важны таблетки от гипертонии, которые относятся к группам ингибиторы АПФ или блокаторы рецепторов ангиотензина-II. Они не только понижают артериальное давление, но и дают дополнительную защиту почкам. Прием этих лекарств помогает отсрочить на несколько лет наступление терминальной почечной недостаточности.
Нужно стараться держать кровяное давление ниже 130/80 мм рт. ст. Для этого обычно приходится использовать несколько видов лекарств. Начинают с ингибиторов АПФ или блокаторов рецепторов ангиотензина-II. К ним добавляют еще препараты из других групп - бета-блокаторы, диуретики (мочегонные), блокаторы кальциевых каналов. Попросите врача назначить вам удобные комбинированные таблетки, которые содержат 2-3 действующих вещества под одной оболочкой для приема 1 раз в сутки.
Ингибиторы АПФ или блокаторы рецепторов ангиотензина-II в начале лечения могут повысить уровень креатинина в крови. Обсудите с врачом, насколько это серьезно. Скорее всего, отменять лекарства не придется. Также эти препараты могут повысить уровень калия в крови, особенно если сочетать их между собой или с мочегонными лекарствами.
Очень высокая концентрация калия может вызвать остановку сердца. Чтобы избежать ее, не следует сочетать между собой ингибиторы АПФ и блокаторы рецепторов ангиотензина-II, а также лекарства, которые называются калийсберегающие диуретики. Анализы крови на креатинин и калий, а также мочи на белок (альбумин) нужно сдавать раз в месяц. Не ленитесь делать это.
Не используйте по своей инициативе статины от холестерина, аспирин и другие антиагреганты, препараты и БАДы от анемии. Все эти таблетки могут вызвать серьезные побочные эффекты. Обсудите с врачом необходимость их приема. Также доктор должен заниматься подбором лекарств от гипертонии.
Задача пациента - не лениться регулярно сдавать анализы и при необходимости обращаться к врачу для коррекции схемы лечения. Ваше основное средство для достижения хороших показателей глюкозы в крови - это инсулин, а не таблетки от диабета.
Как лечиться, если поставили диагноз "Диабетическая нефропатия" и в моче много белка?
Врач назначит вам несколько видов лекарств, о которых рассказано на этой странице. Все назначенные таблетки нужно ежедневно принимать. Это может на несколько лет отсрочить сердечно-сосудистую катастрофу, необходимость проходить диализ или пересадку почки.
Хороший контроль диабета держится на трех китах:
- Соблюдение .
- Частое измерение сахара в крови.
- Уколы аккуратно подобранных доз продлённого и быстрого инсулина.
Указанные меры дают возможность держать стабильно нормальный уровень глюкозы, как у здоровых людей. При этом развитие диабетической нефропатии прекращается. Более того, на фоне стабильно нормального сахара в крови больные почки могут со временем восстановить свою функцию. Имеется в виду, что скорость клубочковой фильтрации пойдёт вверх, а из мочи пропадёт белок.
Однако достижение и поддержание хорошего контроля диабета - это нелегкая задача. Чтобы справиться с ней, у пациента должна быть высокая дисциплина и мотивация. Вас может вдохновить личный пример доктора Бернстайна, который полностью избавился от белка в моче и восстановил нормальную функцию почек.

Без перехода на низкоуглеводную диету привести сахар в норму при диабете вообще невозможно. К сожалению, низкоуглеводное питание противопоказано диабетикам, у которых низкая скорость клубочковой фильтрации, а тем более, развилась терминальная стадия почечной недостаточности. В таком случае нужно постараться осуществить пересадку почки. Подробнее об этой операции читайте ниже.
Что делать больному, у которого диабетическая нефропатия и высокое артериальное давление?
Переход на улучшает показатели не только сахара в крови, но также холестерина и артериального давления. В свою очередь, нормализация уровня глюкозы и кровяного давления тормозит развитие диабетической нефропатии.
Однако, если почечная недостаточность успела развиться до продвинутой стадии, переходить на низкоуглеводную диету уже поздно. Остается лишь принимать таблетки, назначенные врачом. Реальный шанс на спасение может дать трансплантация почки. Об этом подробно рассказано ниже.
Из всех лекарств от гипертонии лучше всего защищают почки ингибиторы АПФ и блокаторы рецепторов ангиотензина-II. Следует принимать лишь один из этих препаратов, их нельзя сочетать между собой. Однако можно совмещать с приемом бета-блокаторов, мочегонных лекарств или блокаторов кальциевых каналов. Обычно назначают удобные комбинированные таблетки, которые содержат 2-3 действующих вещества под одной оболочкой.
Какие хороше народные средства для лечения почек?
Рассчитывать на травы и другие народные средства от проблем с почками - это худшее, что вы можете сделать. Народная медицина ничуть не помогает от диабетической нефропатии. Держитесь подальше от шарлатанов, которые уверяют вас в обратном.
Поклонники народных средств быстро погибают от осложнений диабета. Некоторые из них умирают относительно легко от инфаркта или инсульта. Другие перед смертью успевают помучаться от проблем с почками, гниющих ног или слепоты.
В числе народных средств от диабетической нефропатии называют бруснику, землянику, ромашку, клюкву, плоды рябины, шиповник, подорожник, березовые почки и сухие створки фасоли. Из перечисленных растительных средств готовят чаи и отвары. Повторим, что они не оказывают реального защитного действия на почки.
Поинтересуйтесь БАДами от гипертонии. Это, в первую очередь, магний с витамином В6, а также таурин, коэнзим Q10 и аргинин. Они приносят некоторую пользу. Их можно принимать в дополнение к лекарствами, но не вместо них. При тяжелой стадии диабетической нефропатии указанные добавки могут быть противопоказаны. Посоветуйтесь с врачом насчет этого.
Как уменьшить креатинин в крови при сахарном диабете?
Креатинин - это один из видов отходов, которые почки выводят из организма. Чем ближе к норме показатель креатинина в крови, тем лучше работают почки. Больные почки не справляются с выведением креатинина, из-за чего он накапливается в крови. По результатам анализа на креатинин рассчитывают скорость клубочковой фильтрации.
Для защиты почек диабетикам часто назначают таблетки, которые называются ингибиторы АПФ или блокаторы рецепторов ангиотензина-II. В первое время после начала приема этих лекарств уровень креатинина в крови может повыситься. Однако позже он, скорее всего, снизится. Если у вас поднялся уровень креатинина, обсудите с врачом, насколько это серьезно.
Можно ли восстановить нормальную скорость клубочковой фильтрации почек?
Официально считается, что скорость клубочковой фильтрации не может повыситься после того, как она значительно снизилась. Однако, скорее всего, функция почек у диабетиков может восстанавливаться. Для этого нужно поддерживать стабильно нормальный сахар в крови, как у здоровых людей.
Достигнуть указанной цели можно с помощью или . Однако это нелегко, тем более, если уже развились осложнения диабета на почки. Пациенту нужно иметь высокую мотивацию и дисциплину для ежедневного соблюдения режима.
Обратите внимание, что, если развитие диабетической нефропатии прошло точка невозврата, то переходить на уже поздно. Точкой невозврата является скорость клубочковой фильтрации 40-45 мл/мин.
Диабетическая нефропатия: диета
Официально рекомендуется поддерживать ниже 7%, используя для этого диету с ограничением белка и животных жиров. В первую очередь, стараются красное мясо заменить на курицу, а еще лучше - на растительные источники белка. дополняют уколами инсулина и приемом лекарств. Это нужно делать аккуратно. Чем сильнее нарушена функция почек, тем меньше требуемые дозы инсулина и таблеток, выше риск передозировки.
Многие врачи считают, что вредит почкам, ускоряет развитие диабетической нефропатии. Это непростой вопрос, в нем нужно тщательно разобраться. Потому что выбор диеты - это важнейшее решение, которое нужно принять диабетику и его родственникам. От питания при диабете зависит все. Лекарства и инсулин играют намного меньшую роль.
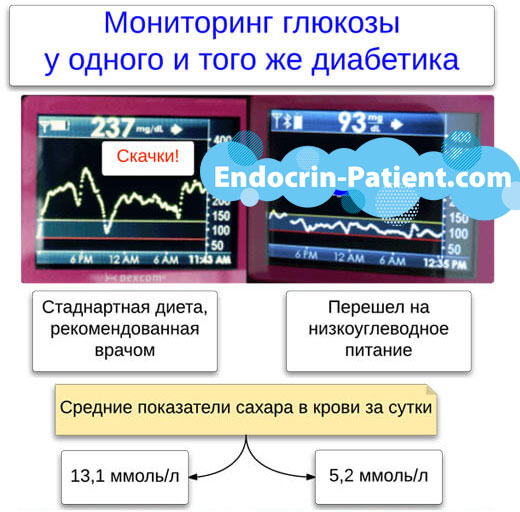
В июле 2012 года в клиническом журнале Американского общества нефрологии была опубликована о сравнении влияния на почки низкоуглеводной и обезжиренной диеты. Результаты исследования, в котором участвовали 307 пациентов, доказали, что низкоуглеводная диета не вредит. Испытание проводили с 2003 по 2007 год. В нем участвовали 307 человек, страдающих ожирением и желающих похудеть. Половине из них назначили низкоуглеводную диету, а второй половине - низкокалорийную, с ограничением жиров.
За участниками наблюдали в среднем 2 года. Регулярно измеряли сывороточный креатинин, мочевину, суточный объем мочи, выделение альбумина, кальция и электролитов с мочой. Низкоуглеводная диета увеличила суточный объем мочи. Но не было никаких признаков уменьшения скорости клубочковой фильтрации, образования камней в почках или размягчения костей из-за дефицита кальция.
Читайте о продуктах для диабетиков:
Разницы в похудении между участниками обеих групп не было. Однако для больных диабетом низкоуглеводная диета является единственным вариантом, чтобы держать стабильно нормальный сахар в крови, избегать его скачков. Эта диета помогает контролировать нарушенный обмен глюкозы вне зависимости от своего влияния на массу тела.
В то же время, питание с ограничением жиров, перегруженное углеводами, диабетикам несомненно вредит. В исследовании, о котором рассказано выше, участвовали люди, не болеющие диабетом. Оно не дает возможности ответить на вопрос, ускоряет ли низкоуглеводная диета развитие диабетической нефропатии, если та уже началась.
Информация от доктора Бернстайна
Все, что изложено ниже, - это личная практика , не подкрепленная серьезными исследованиями. У людей, имеющих здоровые почки, скорость клубочковой фильтрации составляет 60-120 мл/мин. Высокий уровень глюкозы в крови постепенно разрушает фильтрующие элементы. Из-за этого скорость клубочковой фильтрации снижается. Когда она падает до 15 мл/мин и ниже, больному требуется диализ или трансплантация почки, чтобы избежать гибели.
Доктор Бернстайн считает, что можно назначать, если скорость клубочковой фильтрации выше 40 мл/мин. Цель - снизить сахар до нормы и держать его стабильно нормальным 3,9-5,5 ммоль/л, как у здоровых людей.
Чтобы достигнуть этой цели, нужно не только соблюдать диету, а использовать всю или . Комплекс мероприятий включает в себя низкоуглеводную диету, а также уколы инсулина в низких дозах, прием таблеток и физическую активность.
У пациентов, которые добились нормального уровня глюкозы в крови, почки начинают восстанавливаться, и диабетическая нефропатия может полностью исчезнуть. Однако это возможно, только если развитие осложнений не зашло слишком далеко. Скорость клубочковой фильтрации 40 мл/мин - это пороговое значение. Если оно достигнуто, больному остается лишь соблюдать диету с ограничением белка. Потому что низкоуглеводная диета может ускорить развитие терминальной стадии почечной недостаточности.
Варианты диеты в зависимости от диагноза:
Повторим, что вы можете использовать эту информацию на свой страх и риск. Возможно, низкоуглеводная диета вредит почкам и при более высокой скорости клубочковой фильтрации, чем 40 мл/мин. Официальные исследования ее безопасности для диабетиков не проводились.
Не ограничивайтесь соблюдением диеты, а используйте весь комплекс мер, чтобы держать уровень глюкозы в крови стабильно нормальным. В частности, разберитесь, . Анализы крови и мочи для проверки функции почек нельзя сдавать после серьезной физической нагрузки или пьянки. Подождите 2-3 дня, иначе результаты будут хуже, чем на самом деле.
Сколько живут диабетики при хронической почечной недостаточности?
Рассмотрим две ситуации:
- Скорость клубочковой фильтрации почек ещё не очень снижена.
- Почки уже не работают, больной лечится диализом.
В первом случае вы можете постараться держать свой сахар в крови стабильно нормальным, как у здоровых людей. Подробнее читайте или . Тщательное выполнение рекомендаций даст возможность затормозить развитие диабетической нефропатии и других осложнений, а то и восстановить идеальную работу почек.
Продолжительность жизни диабетика может быть такой же, как у здоровых людей. Она очень зависит от мотивации пациента. Ежедневное следование целительным рекомендациям требует выдающейся дисциплины. Однако ничего невозможного в этом нет. Мероприятия по контролю диабета занимают 10-15 минут в день.

Продолжительность жизни диабетиков, которые лечатся диализом, зависит от того, есть ли у них перспектива дождаться пересадки почки. Существование пациентов, которые проходят диализ, является весьма мучительным. Потому что у них стабильно плохое самочувствие и слабость. Также жесткое расписание очистительных процедур лишает их возможности вести нормальную жизнь.
Официальные американские источники говорят, что ежегодно 20% больных, проходящих диализ, отказываются от дальнейших процедур. Тем самым они по сути совершают самоубийство из-за непереносимых условий своей жизни. Люди, страдающие терминальной почечной недостаточностью, цепляются за жизнь, если у них есть надежда дождаться трансплантации почки. Или если они хотят закончить какие-то дела.
Пересадка почки: преимущества и недостатки
Пересадка почки обеспечивает пациентам лучшее качество жизни и большую ее продолжительность, чем диализ. Главное, что исчезает привязка к месту и времени проведения процедур диализа. Благодаря этому, у пациентов появляется возможность работать и путешествовать. После успешной пересадки почки можно ослабить ограничения по питанию, хотя пища должна оставаться здоровой.
Недостатки трансплантации по сравнению с диализом - это хирургический риск, а также необходимость принимать лекарства-иммунодепрессанты, имеющие побочные эффекты. Невозможно заранее предсказать, сколько лет проработает трансплантат. Несмотря на эти недостатки, большинство пациентов выбирают операцию, а не диализ, если у них есть возможность получить донорскую почку.
 Пересадка почки - как правило, лучше, чем диализ
Пересадка почки - как правило, лучше, чем диализ Чем меньше времени больной проводит на диализе перед трансплантацией, тем лучше прогноз. В идеале нужно сделать операцию еще до того, как понадобится диализ. Пересадку почки выполняют больным, у которых нет рака и инфекционных заболеваний. Операция длится около 4 часов. Во время нее собственные фильтрующие органы пациента не удаляют. Донорскую почку монтируют в нижней части живота, как показано на рисунке.
Какие особенности послеоперационного периода?
После операции требуются регулярные обследования и консультации со специалистами, особенно в течение первого года. В первые месяцы анализы крови сдают несколько раз в неделю. Дальше их частота уменьшается, но все равно понадобятся регулярные визиты в медицинское учреждение.
Может случиться отторжение пересаженной почки, несмотря на прием лекарств-иммунодепрессантов. Его признаки: повышенная температура, уменьшенный объем выделяющейся мочи, отеки, боль в области почки. Важно вовремя принять меры, не упустить момент, срочно обратиться к докторам.
Последнее десятилетие характеризуется ростом численности больных сахарным диабетом в мире в 2 раза. Одной из ведущих причин летальных исходов при «сладкой» болезни становится диабетическая нефропатия. Ежегодно примерно у 400 тысяч пациентов развивается поздняя стадия хронической почечной недостаточности, которая нуждается в проведении гемодиализа и трансплантации почек.
Осложнение является прогрессирующим и необратимым процессом (на стадии протеинурии), который требует немедленного квалифицированного вмешательства и коррекции состояния диабетика. Лечение нефропатии при сахарном диабете рассмотрено в статье.
Факторы прогрессирования болезни
Высокие показатели сахара, которые характерны для пациентов, являются пусковым механизмом в развитии осложнения. Именно гипергликемия активирует остальные факторы:
- внутриклубочковую гипертензию (повышение давления внутри клубочков почек);
- системную артериальную гипертензию (повышение общего артериального давления);
- гиперлипидемию (высокий уровень жиров в крови).
Именно эти процессы приводят к поражению почечных структур на клеточном уровне. Дополнительными факторами развития считается использование высокобелковой диеты (при нефропатии итак повышенное количество белковых веществ в моче, что приводит к еще более сильному прогрессированию патологии) и анемия.
Классификация
Современное разделение патологии почек на фоне сахарного диабета имеет 5 стадий, причем первые две считаются доклиническими, а остальные – клиническими. Доклиническими проявлениями становятся изменения непосредственно в почках, явные симптомы патологии отсутствуют.
Специалист может определить:
- гиперфильтрацию почек;
- утолщение базальной мембраны клубочков;
- расширение мезангиального матрикса.
На этих стадиях изменения в общем анализе мочи отсутствуют, артериальное давление часто в норме, отсутствуют выраженные изменения со стороны сосудов глазного дна. Своевременное вмешательство и назначение лечения способны восстановить здоровье пациента. Эти стадии считаются обратимыми.
Клинические стадии:
- начинающаяся диабетическая нефропатия;
- выраженная диабетическая нефропатия;
- уремия.
Лечение додиализной стадии
Терапия заключается в соблюдении диеты, коррекции углеводного метаболизма, снижении артериального давления, восстановлении обмена жиров. Важным моментом является достижение компенсации сахарного диабета посредством инсулинотерапии или применения сахароснижающих препаратов.
Немедикаментозная терапия основывается на следующих моментах:
- увеличение физической активности, но в разумных пределах;
- отказ от табакокурения и употребления спиртных напитков;
- ограничение влияния стрессовых ситуаций;
- улучшение психоэмоционального фона.
Диетотерапия
Коррекция питания заключается не только в отказе от быстроусваиваемых углеводов, что характерно для сахарного диабета, но и в соблюдении принципов стола №7. Рекомендуется сбалансированная низкоуглеводная диета, которая может насытить организм больного необходимыми питательными веществами, витаминами, микроэлементами.
Количество поступаемого белка в организм не должно превышать 1 г на килограмм массы тела в сутки, необходимо снизить и уровень липидов, чтобы улучшить состояние сосудов, выводя «плохой» холестерин. Нужно ограничить следующие продукты:
- хлеб и макаронные изделия;
- консервы;
- маринады;
- копчености;
- соль;
- жидкость (до 1 л в сутки);
- соусы;
- мясо, яйца, сало.
Такая диета противопоказана в период вынашивания ребенка, при острых патологиях инфекционного характера, в детском возрасте.
Коррекция уровня сахара в крови
Поскольку именно высокая гликемия считается пусковым механизмом в развитии диабетической нефропатии, необходимо приложить максимум усилий, чтобы показатели сахара находились в позволенных пределах.
Показатель выше 7% допускается для тех пациентов, у которых наблюдается высокий риск развития гипогликемических состояний, а также для тех больных, которые имеют патологию сердца и продолжительность их жизни ожидаемо ограничена.
При инсулинотерапии коррекцию состояния проводят пересмотром используемых препаратов, схемы их введения и дозировки. Лучшей схемой считается инъекция пролонгированного инсулина 1-2 раза в день и «короткого» препарата перед каждым поступлением пищи в организм.
Сахароснижающие препараты для лечения диабетической нефропатии также имеют особенности использования. При подборе необходимо учитывать пути выведения активных веществ из организма больного и фармакодинамику лекарственных средств.
Важные моменты
- Бигуаниды не используются при недостаточности почек из-за риска возникновения лактатацидотической комы.
- Тиазолиндионы не назначают из-за того, что они вызывают задержку жидкости в организме.
- Глибенкламид может вызвать критическое снижение сахара в крови на фоне патологии почек.
- При нормальном ответе организма позволены Репаглинид, Гликлазид. При отсутствии эффективности показана инсулинотерапия.
Коррекция показателей артериального давления
Оптимальные показатели – меньше 140/85 мм рт. ст., однако цифр менее 120/70 мм рт. ст. также следует избегать. В первую очередь для лечения используются следующие группы препаратов и их представители:
- ингибиторы АПФ – Лизиноприл, Эналаприл;
- блокаторы рецепторов ангиотензина – Лозартан, Олмесартан;
- салуретики – Фуросемид, Индапамид;
- блокаторы кальциевых каналов – Верапамил.
Важно! Первые две группы могут заменять друг друга при наличии индивидуальной гиперчувствительности к активным компонентам.
Коррекция нарушений жирового обмена
Для пациентов, имеющих сахарный диабет, хроническую болезнь почек и дислипидемию, характерен высокий риск возникновения патологий со стороны сердца и сосудов. Именно поэтому специалисты рекомендуют проводить коррекцию показателей жиров в крови при «сладкой» болезни.
Допустимые значения:
- для холестерина – меньше 4,6 ммоль/л;
- для триглицеридов – меньше 2,6 ммоль/л, а при условии заболеваний сердца и сосудов – меньше 1,7 ммоль/л.
В лечении используются две основные группы лекарственных препаратов: статины и фибраты. Лечение статинами начинают уже тогда, когда показатели холестерина достигают 3,6 ммоль/л (при условии, что со стороны сердечно-сосудистой системы заболевания отсутствуют). Если есть сопутствующие патологии, терапия должна начинаться при любых значениях холестерина.
Статины
Включают несколько поколений лекарственных средств (Ловастатин, Флувастатин, Аторвастатин, Розувастатин). Препараты способны выводить лишний холестерин из организма, уменьшать уровень ЛПНП.
Статины угнетают действие специфического фермента, отвечающего за выработку холестерина в печени. Также медикаменты увеличивают в клетках число рецепторов липопротеинов низкой плотности, что приводит к массивному выведению последних из организма.
Фибраты
Эта группа препаратов обладает иным механизмом действия. Активное вещество способно изменить процесс транспортировки холестерина на генном уровне. Представители:
- Фенофибрат;
- Клофибрат;
- Ципрофибрат.
Коррекция проницаемости фильтра почек
Клинические данные говорят о том, что коррекция показателей сахара в крови и интенсивная терапия не всегда могут предотвратить развитие альбуминурии (состояние, при котором белковые вещества появляются в моче, чего не должно быть).
Как правило, назначается нефропротектор Сулодексид. Это лекарственное средство используется с целью восстановления проницаемости почечных клубочков, результатом чего становится уменьшение выведения белка из организма. Терапия Сулодексидом показана раз в 6 месяцев.
Восстановление электролитного баланса
Используется следующая схема лечения:
- Борьба с высокими показателями калия в крови. Используют раствор кальция глюконата, инсулин с глюкозой, раствор бикарбоната натрия. Неэффективность лекарственных средств является показанием для проведения гемодиализа.
- Устранение азотемии (повышенного содержания азотистых веществ в крови). Назначаются энтеросорбенты (активированный уголь, Повидон, Энтеродез).
- Коррекция высокого уровня фосфатов и низких цифр кальция. Вводят раствор кальция карбоната, железа сульфата, Эпоэтин-бета.
Лечение терминальной стадии нефропатии
Современная медицина предлагает 3 основных метода лечения в последней стадии хронической почечной недостаточности, которые позволяют продлить жизнь пациенту. К ним относят проведение гемодиализа, перитонеального диализа и пересадку почки.
Диализ
Метод заключается в проведении аппаратной очистки крови. Для этого врач подготавливает венозный доступ, через который происходит забор крови. Далее она попадает в аппарат «искусственная почка», где происходит очищение, обогащение полезными веществами, а также обратный возврат в организм.
Преимуществами способа считается отсутствие необходимости ежедневного проведения (как правило, 2-3 раза в неделю), больной находится постоянно под медицинским наблюдением. Этот способ доступен даже тем пациентам, которые не могут себя обслуживать самостоятельно.
Недостатки:
- трудно обеспечить венозный доступ, поскольку сосуды очень хрупкие;
- сложно управлять показателями артериального давления;
- поражение сердца и сосудов быстрее прогрессирует;
- трудно контролировать показатели сахара в крови;
- пациент постоянно прикреплен к лечебному учреждению.
Перитонеальный диализ
Этот тип процедуры может выполняться самим пациентом. В малый таз через переднюю брюшную стенку вводят катетер, который оставляют на длительный период времени. Через этот катетер проводят вливание и слив определенного раствора, который схож по своему составу с плазмой крови.
Недостатками считается необходимость ежедневного проведения манипуляций, невозможность выполнения при резком снижении остроты зрения, а также риск развития осложнения в виде воспаления брюшины.
Пересадка почки
Трансплантация считается дорогостоящим способом лечения, но наиболее эффективным. В период работы трансплантата возможно полное избавление от почечной недостаточности, снижается риск развития других осложнений сахарного диабета (например, ретинопатии).
Пациенты достаточно быстро восстанавливаются после операционного вмешательства. Выживаемость в первый год составляет выше 93%.
Недостатками трансплантации считаются:
- риск того, что организм отторгнет пересаженный орган;
- на фоне применения стероидных медикаментов тяжело регулировать обменные процессы в организме;
- значительный риск развития осложнений инфекционного характера.
Через определенный период времени диабетическая нефропатия может затронуть и трансплантат.
Прогноз
Проведение инсулинотерапии или использование сахароснижающих препаратов позволяет снизить риск возникновения нефропатии диабетического характера на 55%. Это же позволяет достичь компенсации сахарного диабета, что затормаживает развитие иных осложнений болезни. Количество летальных исходов значительно уменьшает ранняя терапия ингибиторами АПФ.
Возможности современной медицины позволяют улучшить качество жизни больных, имеющих проблемы с почками. При проведении аппаратной очистки крови выживаемость достигает 55% за 5 лет, а после пересадки печени – около 80% за этот же период.
Виды инсулина: препараты короткого, ультракороткого, среднего и длительного действия
- Виды инсулина
- Короткого действия
- Средней продолжительности
- Длительного действия
- Ультракороткого действия
- Какой инсулин лучше выбрать?
- Правила приема инсулина
- Побочные эффекты и противопоказания
Инсулины - это специальные гормональные наименования, позволяющие регулировать соотношение глюкозы в крови. Они могут отличаться между собой по типу исходного сырья, методам получения и продолжительности воздействия. Инсулин короткого действия, например, позволяет быстро купировать пищевые пики. Учитывая вариативность влияния на организм диабетика и несомненную пользу составов, необходимо более подробно разобраться во всех видах инсулина.
Виды инсулина
Гормональный компонент можно разбивать на группы в соответствии с различными критериями: по происхождению и видовому признаку, степени очистки, скорости и продолжительности влияния. Рассказывая непосредственно про виды инсулина и их действие, обращают внимание на то, что:
- по происхождению и видовому признаку компоненты могут быть свиными, китовыми, человеческими аналогами, а также синтезированными из поджелудочной железы крупного рогатого скота;
- по степени очистки идентифицируют традиционное средство, монопиковый состав и монокомпонентное наименование;
- по продолжительности действия состав может быть ультракоротким, коротким, средней длительности, длинным и комбинированным (сочетанным).
Конкретные названия тех или иных видов инсулина, которые диабетик может использовать, рекомендуется уточнить у специалиста.
Короткого действия
 Представители данной категории начинают действовать спустя 20–30 минут и продолжают влиять на организм человека в течение шести часов. Короткие инсулины рекомендуется вводить за 15 минут до употребления пищи. Спустя два часа необходимо осуществить незначительный перекус. Иногда специалисты настаивают на том, чтобы инсулины короткого действия комбинировались с длительным воздействием. Перед этим потребуется определить состояние пациента, область внедрения гормона, а также дозировку, уровень сахара.
Представители данной категории начинают действовать спустя 20–30 минут и продолжают влиять на организм человека в течение шести часов. Короткие инсулины рекомендуется вводить за 15 минут до употребления пищи. Спустя два часа необходимо осуществить незначительный перекус. Иногда специалисты настаивают на том, чтобы инсулины короткого действия комбинировались с длительным воздействием. Перед этим потребуется определить состояние пациента, область внедрения гормона, а также дозировку, уровень сахара.
Наиболее востребованными представителями вещества короткого действия следует считать Актрапид НМ, Хумулин Регуляр, Хумодар Р, а также Монодар и Биосулин Р.
Средней продолжительности
В данную категорию включены такие гормональные компоненты, продолжительность воздействия которых находится в пределах от восьми до 12 часов. В сутки достаточно будет вводить состав не больше двух-трех раз. Начинает свое воздействие инсулин средней продолжительности спустя два часа с момента внедрения. Прежде чем использовать какое-либо наименование, обращают внимание на то, что:
- могут встречаться генно-инженерные средства (Биосулин Н, Протафан НМ, Инсуран НПХ);
- используются полусинтетические наименования, например, Хумодар Б и Биогулин Н;
- применяются свиные инсулины, в частности, Протафан МС, Монодар Б;
- свое применение нашла и цинковая суспензия, а именно Монотард МС.
Допустимо комбинирование гормональных компонентов средней продолжительности действия с составами короткого типа.
Длительного действия
 Инсулин длительного действия начинает влиять на организм диабетика спустя четыре-восемь часов. Такое воздействие может продолжаться до полутора-двух суток. Инсулин продленного действия будет наиболее активным в период между восемью и 16-ю часами с момента осуществления инъекции. Перечень гормональных компонентов представленной категории более чем обширен.
Инсулин длительного действия начинает влиять на организм диабетика спустя четыре-восемь часов. Такое воздействие может продолжаться до полутора-двух суток. Инсулин продленного действия будет наиболее активным в период между восемью и 16-ю часами с момента осуществления инъекции. Перечень гормональных компонентов представленной категории более чем обширен.
Так, пролонгированный инсулин представлен такими наименованиями, как Лантус, Левемир Пенфилл и многие другие. Эффект длинного гормонального компонента, нюансы его влияния на организм необходимо предварительно обговаривать со специалистом. Это же касается допустимости применения состава в инсулиновых помпах.
Ультракороткого действия
Все представители данного гормонального состава разработаны только лишь с одной целью - немедленно уменьшить показатели сахара в крови. Ультракороткий инсулин принимают непосредственно перед употреблением пищи, а результат начинает проявляться уже в течение первых 10 минут. Наиболее активным воздействие оказывается через 60–90 минут.
Симптомы и лечение нефропатии при сахарном диабете
Повышенное количество глюкозы в крови, имеющееся в течение долгого периода негативно сказывается на состоянии сосудов и в итоге поражает органы. Поэтому при сахарном диабете возникают тяжелые осложнения, которые приводят к разрушению почек, сердца, глазных яблок, нервов. Почки наиболее часто страдают при этом заболевании, так как им приходится выводить множество токсинов из организма. Самым распространенным осложнением сахарного диабета считается диабетическая нефропатия, что это такое и как она возникает, последует далее.
Что собой представляет диабетическая нефропатия
Под диабетической нефропатией подразумевают поражение сосудов, канальцев и клубочков в почках. Зачастую она возникает как осложнение при сахарном диабете инсулинзависимого типа, реже – второго типа. Проявляется недуг снижением функции фильтрации у почек, повышением давления в сосудах органа, что приводит к возникновению почечной недостаточности. Первые признаки, которые указывают на нефропатию – это появление в моче альбумина (белка) и изменение скорости фильтрации в клубочках.
Диабетическая нефропатия, код по МКБ-10:N08.3, является одной из причин смертности при сахарном диабете. По той причине, что она себя проявляет уже в запущенном состоянии, когда поражение необратимо. Главная опасность заключается в том, что нефропатия вызывает серьезное повреждение почек – хроническую почечную недостаточность, требующую искусственную фильтрацию организма (диализа) или пересадку органа. При отсутствии своевременной терапии следует летальный исход.
Причины возникновения
Основной причиной развития у человека гломерулосклероза на фоне диабета является гипергликемия. Чрезмерное количество глюкозы в крови вызывает токсическое влияние на клетки, которые ею питаются. При этом нарушается работа почек, так как структура почечных сосудов разрушается, появляется гипертензия, затруднение кровотока, что препятствует осуществлению полноценной фильтрации.
Способствует также развитию нефропатии, как и диабету, генетическая предрасположенность. Так, наличие этого заболевания в кругу семьи автоматически заносит его членов в группу риска по возникновению нефропатии при сахарной болезни.
Причины возникновения могут быть и недиабетическими изначально, когда «сахарная болезнь» еще не выявлена. Частая проблема с обменом веществ и лишним весом на этом фоне может вызвать состояние называемое предиабет. Если не привести в норму метаболические процессы в организме, ситуация усугубляется развитием сахарного диабета и нарушением функции почек.
В совокупности причинами, которые располагают к возникновению диабетической нефропатии, являются следующие:
- нарушение метаболизма;
- избыточный вес;
- повышенные нормы показателя уровня глюкозы в крови;
- предиабет;
- сахарный диабет (первого и второго типа);
- повышенное давление в сосудах почек;
- закупоривание сосудов холестерином;
- вредные привычки.
Симптоматика и классификация недуга
Симптомы диабетической нефропатии на первых фазах развития отсутствуют. В этом и заключается коварство болезни. Поэтому лицам, имеющим «сладкую болезнь», рекомендуется периодически проводить анализы на альбумин. Недуг может проходить этапы развития на протяжении нескольких лет, и только начинающаяся почечная недостаточность показывает выраженные симптомы нефропатии (увеличение давления в крови, задержка мочи, отечность и регресс общего состояния человека).
Развитие нефропатии на фоне диабета проходит пятью этапами. Принято пользоваться общепринятым разделением по Могенсену. Такая типология позволяет определить стадию, проявление клинических симптомов и период развития болезни.
Классификация диабетической нефропатии по стадиям является следующей:
- стадия усиленного функционирования почек (гиперфункция) – проявляется в начале заболевания сахарной болезнью, при этом отмечается некоторое воздействие на кровеносные сосуды, которые при этом немного возрастают в размерах, а также немного поднимается скорость клубочковой фильтрации (СКФ), белок не проявляется в моче;
- стадия начальных изменений структуры почек – развивается по прошествии 2 – 3 лет течения сахарного мочеизнурения, стенки сосудов и базальная мембрана утолщаются, СКФ также увеличена, альбумин не обнаруживается;
- стадия МАУ – микроальбуминурия – наступает спустя 5 – 10 лет существования диабета, альбумин в небольших количествах проявляется в моче (до 300 мг в сутки), что свидетельствует о уже запущенном процессе разрушения почечных сосудов, скорость клубочковой фильтрации возрастает, вызывая при этом периодическое поднятие артериального давления (АД). Это крайняя доклиническая стадия, процессы которой еще обратимы, но за неимением выраженных симптомов признак нефропатии можно упустить, определить на этой стадии ее возможно только с помощью анализов;
- стадия выраженных симптомов диабетического гломерулосклероза – протеинурия (макроальбуминурия). Проявляется на 10 – 15 году сахарного диабета, белка в моче определяется более 300 мг в сутки, склеротическое поражение канальцев охватывает более 50%. Из-за большого снижения уровня альбумина организм пытается его заместить, расщепляя при этом собственные запасы белков, что вызывает истощение, слабость, сильное снижение веса, ухудшение самочувствия. У диабетика появляется отечность конечностей, лица, позже скопление жидкости появляется в полостях всего тела, также отмечается сильное повышение АД, сопровождающееся головными болями, сердечными и одышкой;
- стадия выраженной недостаточности почек (уремия) – развивается после 15 – 20 лет протекающего диабета, функции почек сильно снижаются, падает СКФ, так как сосуды органа полностью поддаются склерозу, симптомы предыдущей стадии усиливаются. Возникает потребность в заместительной терапии, иначе почки прекращают фильтрацию, что предполагает летальный исход.
Предотвратить возникновение патологических нарушений в почках возможно только, если диагностировать и начать лечение в период развития первых трех стадий. Появление протеинурии говорит о разрушении сосудов, что уже не поддается лечению. После этого можно будет только поддерживать работу органа, чтобы не допустить ухудшения.
Диагностирование заболевания
Для успешного устранения симптомов диабетической нефропатии своевременная диагностика является крайне необходимой. При подобном заболевании ее проводят методом анализов крови, мочи (суточной и утренней), а также допплерографии сосудов почек. Решающую роль в определении нефропатии играет СКФ и появление альбумина. Существуют также экспресс-тесты для самостоятельного определения белка в моче. Но в силу их частой недостоверности, не стоит полагаться только на этот анализ.
Раннее диагностирование диабетической нефропатии производится путем отслеживания альбумина в моче. Допустимой нормой считается обнаружение его в очень малых количествах, а именно меньше 30 мг в сутки. При микроальбуминурии его суточная доза увеличивается до 300 мг. Когда показатели больше 300 мг, определяется состояние, называемое макроальбуминурией. К нему добавляются и клинические проявления болезни: повышение АД, отеки, анемия, повышение кислотности, снижение уровня кальция в крови, кровь в моче, дислипидемия.
При определении нефропатии также важна оценка функционального почечного резерва. Она помогает определить колебания в скорости клубочковой фильтрации, путем искусственного провоцирования белками или аминокислотами. После проведения провокации СКФ может повыситься на 10 – 20%, это не считается отклонением. Нормой считается показатель больше или равно 90 мл/мин/1,73м². При диабетической нефропатии СКФ меньше 60, а на последней стадии она опускается на уровень меньше 15 мл/мин/1,73м².
Лечение нефропатии при сахарном диабете успешно только на первых трех стадиях развития заболевания. Оно будет препятствовать распространению поражения почечных сосудов, чем предупредит или отсрочит появление болезни. В таком случае клинические рекомендации заключаются в следующем:
- при доклинических проявлениях, которые заключаются только в незначительном увеличении сосудов, лечением является устранение гипогликемии и поддержание в норме обменных процессов, для этого назначаются сахароснижающие препараты, которые используются и при лечении диабета;
- при обнаружении МАУ помимо нормализации концентрации глюкозы назначаются препараты для лечения повышенного кровеносного давления, это зачастую ингибиторы АПФ (эналаприл, каптоприл, рамиприл), а также АРА (лозартан, ирбесартан), которые приводят в норму давление в клубочках;
- при выраженной симптоматике диабетической нефропатии – протеинурии – лечение заключается в торможении процесса наступления почечной недостаточности. Поскольку осуществляется большой выброс белка, его употребление ограничивают и назначают аналоги аминокислот. Препараты для нормализации сахара и гипертонии также остаются, к ним добавляют антагонисты кальция или БАБ (бета-адреноблокаторы): амлодипин, бисопролол, для снятия отеков выписывают мочегонные (фуросемид, индапамид) и советуют следить за умеренным питьем жидкости;
- на терминальной фазе недостаточности почек, когда СКФ снижена и почки уже не выполняют фильтрационную функцию, необходима пересадка органа, часто вместе с поджелудочной железой, или заместительная терапия в виде гемодиализа и перитониального диализа, которая будет очищать кровь от токсинов вместо почек, чем поспособствует приемлемому функционированию организма.
Процедуру диализа следует проводить как поддерживающую терапию до трансплантации почки. Только прижившийся нормально функционирующий трансплантат излечивает почечную недостаточность.
Диета
Диета при диабетической нефропатии почек показана уже при первых проявлениях микроальбуминурии. Белок следует употреблять в допустимых нормах, так как его расщепление приводит к образованию шлаков, которых тяжело будет вывести почкам с поврежденными сосудами. Однако он же является и строительным материалом в организме, поэтому вовсе исключать его из рациона нельзя.
На начальных стадиях белок в пищу необходимо употреблять согласно вычислению: 1 г на 1 кг веса диабетика. На стадиях клинических проявлений нефропатии эти нормы снижают до 0,8 г на 1 кг веса. Использование хлористого натрия (поваренной соли) в пище также уменьшают до 3 – 5 грамм в сутки при микроальбуминурии и до 2 грамм при протеинурии. Так как соль способствует задержанию жидкости в организме. Поэтому при нефропатии с проявляющейся отечностью необходимо ограничивать питье – не более 1 литра в сутки.
- овощи (картофель, капуста, кабачки, морковь, свекла);
- фрукты, ягоды (с допустимым гликемическим индексом);
- нежирное мясо;
- рыба;
- молочная продукция слабой жирности;
- супы;
- крупы.
Профилактика
Грамотное лечение гипогликемии от сахарного диабета уже служит профилактикой диабетической нефропатии. Однако длительное влияние увеличенного количества глюкозы в крови на сосуды все же со временем сказывается на работе органов и в итоге приводит к появлению микроальбуминурии. Главное в этом случае вовремя выявить появившиеся изменения и принять меры.
Профилактика нефропатии для людей с диабетом заключается в следующем:
- постоянное наблюдение состояния глюкозы в крови (строгая диабетическая диета, избегание стрессовых ситуаций и чрезмерных нагрузок с физической стороны, регулярное измерение сахара, чтобы не доводить его показатель до высоких отметок);
- систематическая сдача анализа мочи на выявление белка, а также на СКФ;
- при обнаружении альбумина в диете идет снижение белковой пищи, а также углеводов, отказ от вредных привычек;
- перевод инсулинонезависимых диабетиков на инсулин, если диеты не эффективны;
- поддержание артериального давления в норме, для этого при гипертонии назначается гипотензивная терапия;
- нормализация липидов в крови с помощью препаратов.
Основная цель предотвращения проявлений диабетической нефропатии – не допустить развития почечной недостаточности, которая приводит к смертельному исходу. По этой причине людям, страдающим диабетом, следует постоянно находиться под наблюдением врачей, выполнять все их предписания, и самостоятельно контролировать показатели сахара.
Однако при принятии профилактических и терапевтических мер для предотвращения нефропатии не следует забывать о наличии самой причины появления недуга – также серьезного заболевания сахарного диабета. Коррекция диеты и назначение препаратов не должно усугубить ситуацию с диабетом.
Так при лечении гипертонии, возникающей уже на ранних стадиях нефропатии, препараты должны быть подобраны таким образом, чтобы не спровоцировать другие отягощающие состояния сахарного диабета. На стадии протеинурии для диабетиков второго типа разрешены не все препараты по снижению сахара, допускаются только гликлазид, гликвидон, репаглинид. А при пониженном уровне СКФ им назначают инсулин. Поэтому стоит помнить, что лечение проявлений диабетического гломерулосклероза идет параллельно с лечением диабета.
Диабетическая нефропатия — общее название для большинства осложнений диабета на почки. Этим термином описывают диабетические поражения фильтрующих элементов почек (клубочков и канальцев), а также сосудов, которые их питают.
Диабетическая нефропатия опасна тем, что может привести к конечной (терминальной) стадии почечной недостаточности. В таком случае, пациенту понадобится проводить диализ или .
Диабетическая нефропатия — одна из частых причин ранней смертности и инвалидности пациентов. Диабет — далеко не единственная причина проблем с почками. Но среди тех, кто проходит диализ и стоит в очереди на донорскую почку для пересадки, диабетиков больше всего. Одна из причин этого — значительный рост заболеваемости диабетом 2 типа.
Причины развития диабетической нефропатии:
- повышенный уровень сахара в крови у пациента;
- плохие показатели холестерина и триглицеридов в крови;
- повышенное артериальное давление (почитайте наш «родственный» сайт по гипертонии);
- анемия, даже сравнительно “мягкая” (гемоглобин в крови < 13,0 г/литр) ;
- курение (!).
Симптомы диабетической нефропатии
Диабет может очень долго, до 20 лет, оказывать разрушающее влияние на почки, при этом не вызывая у больного никаких неприятных ощущений. Симптомы диабетической нефропатии проявляются, когда уже развилась почечная недостаточность. Если у пациента появились , то это означает, что отходы обмена веществ накапливаются в крови. Потому что пораженные почки не справляются с их фильтрацией.
Стадии диабетической нефропатии. Анализы и диагностика
Практически всем диабетикам необходимо ежегодно сдавать анализы, которые контролируют функцию почек. Если развивается диабетическая нефропатия, то ее очень важно обнаружить на ранней стадии, пока пациент еще не ощущает симптомов. Чем раньше начинают лечение диабетической нефропатии, тем больше шансов на успех, т. е. что больной сможет прожить без диализа или пересадки почки.

В 2000 году Минздрав РФ утвердил классификацию диабетической нефропатии по стадиям. Она включала в себя следующие формулировки:
- стадия микроальбуминурии;
- стадия протеинурии с сохранной азотовыделительной функцией почек;
- стадия хронической почечной недостаточности (лечение диализом или ).
Позже специалисты стали использовать более детальную зарубежную классификацию осложнений диабета на почки. В ней выделяют уже не 3, а 5 стадий диабетической нефропатии. Подробнее смотрите . Какая стадия диабетической нефропатии у конкретного больного — зависит от его скорости клубочковой фильтрации ( подробно расписано, как ее определяют). Это важнейший индикатор, который показывает, насколько хорошо сохранилась функция почек.

На этапе диагностики диабетической нефропатии врачу важно разобраться, вызвано поражение почек диабетом или другими причинами. Следует проводить дифференциальный диагноз диабетической нефропатии с другими заболеваниями почек:
- хронический пиелонефрит (инфекционное воспаление почек);
- туберкулез почек;
- острый и хронический гломерулонефрит.
Признаки хронического пиелонефрита:
- симптомы интоксикации организма (слабость, жажда, тошнота, рвота, головная боль);
- боль в области поясницы и живота на стороне пораженной почки;
- повышение артериального давления;
- у ⅓ пациентов — учащенное, болезненное мочеиспускание;
- анализы показывают наличие лейкоцитов и бактерий в моче;
- характерная картина при УЗИ почек.
Особенности туберкулеза почек:
- в моче — лейкоциты и микобактерии туберкулеза;
- при экскреторной урографии (рентген почек с внутривенным введением контрастного вещества) — характерная картина.
Диета при осложнениях диабета на почки
Во многих случаях при диабетических проблемах с почками ограничение потребления соли помогает понизить артериальное давление, уменьшить отеки и замедлить развитие диабетической нефропатии. Если у вас артериальное давление в норме, то ешьте не более 5-6 граммов соли в сутки. Если у вас уже гипертония, то ограничьте потребление соли до 2-3 граммов в сутки.
Теперь самое главное. Официальная медицина рекомендует при диабете “сбалансированную” диету, а при диабетической нефропатии — даже понизить потребление белка. Мы предлагаем вам рассмотреть возможность использования низко-углеводной диеты, чтобы эффективно понизить сахар в крови до нормы. Это можно делать при скорости клубочковой фильтрации выше 40-60 мл/мин/1,73 м2. В статье « » эта важная тема расписана подробно.
Лечение диабетической нефропатии
Главный способ профилактики и лечения диабетической нефропатии — понизить сахар в крови, а потом поддерживать его близко к нормам для здоровых людей. Выше вы узнали, как это возможно сделать с помощью . Если уровень глюкозы в крови у больного хронически повышенный или все время колеблется от высокого до гипогликемии — от всех остальных мероприятий будет мало толку.
Лекарства для лечения диабетической нефропатии
Для контроля артериальной гипертонии, а также внутриклубочкового повышенного давления в почках, при диабете часто назначают лекарства — ингибиторы АПФ . Эти препараты не только понижают артериальное давление, но и защищают почки и сердце. Их использование уменьшает риск наступления терминальной почечной недостаточности. Вероятно, ингибиторы АПФ пролонгированного действия действуют лучше, чем каптоприл , который нужно принимать 3-4 раза в день.
Если в результате приема препарата из группы ингибиторов АПФ у больного развивается сухой кашель, то лекарство заменяют на блокатор рецепторов ангиотензина-II . Препараты этой группы стоят дороже, чем ингибиторы АПФ, зато намного реже вызывают побочные эффекты. Они защищают почки и сердце примерно с такой же эффективностью.
Целевой уровень артериального давления для больных диабетом — 130/80 и ниже. Как правило, у пациентов с диабетом 2 типа его удается достичь, только используя комбинацию лекарств. Она может состоять из ингибитора АПФ и препаратов “от давления” других групп: диуретиков, бета-блокаторов, антагонистов кальция. Ингибиторы АПФ и блокаторы рецепторов ангиотензина вместе использовать не рекомендуется. О комбинированных лекарствах от гипертонии, которые рекомендуется использовать при диабете, вы можете прочитать . Окончательное решение, какие таблетки назначить, принимает только врач.
Как проблемы с почками влияют на лечение диабета
Если у больного обнаруживается диабетическая нефропатия, то методы лечения диабета значительно меняются. Потому что многие лекарства нужно отменять или понижать их дозировку. Если скорость клубочковой фильтрации значительно понижается, то следует уменьшать дозировки инсулина, потому что слабые почки выводят его намного медленнее.

Обратите внимание, что популярное лекарство от диабета 2 типа можно использовать только при скорости клубочковой фильтрации выше 60 мл/мин/1,73 м2. Если функция почек у больного ослаблена, то повышается риск лактат-ацидоза — очень опасного осложнения. В таких ситуациях метформин отменяют.
Если у больного анализы показали анемию, то ее нужно лечить, и это позволит замедлить развитие диабетической нефропатии. Пациенту назначают средства, стимулирующие эритропоэз, т. е. выработку эритроцитов в костном мозге. Это не только понижает риск почечной недостаточности, но и обычно повышает качество жизни в целом. Если диабетик еще не находится на диализе, то ему могут прописать также препараты железа.
Если профилактическое лечение диабетической нефропатии не помогает, то развивается почечная недостаточность. В такой ситуации пациента приходится подвергать диализу, а если получится, то делать пересадку почки. По вопросу трансплантации почки у нас есть отдельная , а гемодиализ и перитонеальный диализ мы кратко обсудим ниже.
Гемодиализ и перитонеальный диализ
Во время процедуры гемодиализа катетер вводится в артерию пациента. Он связан с внешним фильтрующим устройством, которое очищает кровь вместо почек. После очистки кровь направляют обратно в кровяное русло больного. Гемодиализ можно проводить только в условиях стационара. Она может вызвать понижение артериального давления или инфекционное заражение.
Перитонеальный диализ — это когда трубка вводится не в артерию, а в брюшную полость. Потом в нее капельным методом подают большое количество жидкости. Это специальная жидкость, которая вытягивает отходы. Их удаляют по мере того, как жидкость стекает из полости. Перитонеальный диализ необходимо проводить каждый день. Он сопряжен с риском заражения в местах входа трубки в брюшную полость.

При сахарном диабете задержка жидкости, нарушения азотистого и электролитного баланса развиваются при более высоких значениях скорости клубочковой фильтрации. Это означает, что больных диабетом следует переводить на диализ раньше, чем пациентов с другими почечными патологиями. Выбор метода диализа зависит от предпочтений врача, а для больных особой разницы нет.
Когда нужно начинать заместительную почечную терапию (диализ или трансплантацию почки) у больных сахарным диабетом:
- Скорость клубочковой фильтрации почек < 15 мл/мин/1,73 м2;
- Повышенный уровень калия в крови (> 6,5 ммоль/л), который не удается снизить консервативными методами лечения;
- Тяжелая задержка жидкости в организме с риском развития отека легких;
- Явные симптомы белково-энергетической недостаточности.
Целевые показатели анализов крови у больных диабетом, которые лечатся диализом:
- Гликированный гемоглобин — менее 8%;
- Гемоглобин крови — 110-120 г/л;
- Паратгормон – 150–300 пг/мл;
- Фосфор – 1,13–1,78 ммоль/л;
- Общий кальций – 2,10–2,37 ммоль/л;
- Произведение Са × Р = Менее 4,44 ммоль2/л2.
Гемодиализ или перитонеальный диализ следует рассматривать лишь как временный этап при подготовке к . После пересадки почки на период функционирования трансплантата пациент полностью излечивается от почечной недостаточности. Диабетическая нефропатия стабилизируется, выживаемость больных повышается.
Планируя трансплантацию почки при диабете, врачи пытаются оценить, насколько вероятно, что у больного случится сердечно-сосудистая катастрофа (инфаркт или инсульт) во время операции или после нее. Для этого пациент проходит разные обследования, в т. ч. ЭКГ с нагрузкой.
Часто результаты этих обследований показывают, что сосуды, питающие сердце и/или мозг, слишком поражены атеросклерозом. Подробнее смотрите статью “ ”. В таком случае, перед трансплантацией почки рекомендуют хирургически восстановить проходимость этих сосудов.
Сегодня диабетики нередко сталкиваются с таким заболеванием, как диабетическая нефропатия. Это осложнение, что поражает сосуды почки, и может привести к почечной недостаточности. Диабет и почки тесно взаимосвязаны, что подтверждается высоким процентом встречаемости нефропатии у больных сахарным диабетом. Существует несколько стадий развития заболевания, которые характеризуются различной симптоматикой. Лечение комплексное, а прогнозы во многом зависят от усилий пациента.
Диабетики рискуют заболеть «дополнительной» болезнью — поражением сосудов почек.
Общие сведения
Диабетическая нефропатия - заболевание, что характеризуется патологическим поражением почечных сосудов, и развивается на фоне сахарного диабета. Важно своевременно диагностировать болезнь, так как велик риск развития почечной недостаточности. Такая форма осложнения является одной из наиболее частых причин летального исхода. Не все виды диабета сопровождаются нефропатией, а только первый и второй тип. Такое поражение почек встречается у 15-ти из 100 диабетиков. Мужчины более предрасположены развитию патологии. У больного сахарным диабетом со временем ткани почек рубцуются, что приводит к нарушению их функций.
Только своевременная, ранняя диагностика и адекватные терапевтические процедуры помогут излечить почки при сахарном диабете. Классификация диабетической нефропатии дает возможность проследить развитие симптомов на каждом этапе заболевания. Важно учитывать тот факт, что ранние стадии заболевания не сопровождаются ярко выраженной симптоматикой. Так как помочь пациенту на термальной стадии практически невозможно, людям, что страдают от диабета, нужно тщательно следить за состоянием здоровья.
Патогенез диабетической нефропатии. Когда у человека начинается сахарный диабет, почки начинают усилено функционировать, что объясняется тем, что через них фильтруется увеличенное количество глюкозы. Это вещество несет за собой много жидкостей, что увеличивает нагрузку на почечные клубочки. В это время мембрана клубочков становится более плотной, как и смежная ткань. Эти процессы со временем приводят к вытеснению канальцев из клубочков, что ухудшает их функциональность. Эти клубочки замещаются другими. Со временем развивается почечная недостаточность, и начинается самоотравление организма (уремия).
Причины нефропатии
Поражение почек при сахарном диабете происходит не всегда. Медики не могут с полной уверенностью сказать, какая причина осложнений данного типа. Доказано только то, что уровень сахара в крови прямо не влияет на патологии почки при диабете. Теоретики предполагают, что диабетическая нефропатия является следствием следующих проблем:
- нарушенный кровоток сначала вызывает усиленное мочеобразование, а когда соединительные ткани разрастаются, фильтрация резко уменьшается;
- когда сахар в крови долго находится за пределами нормы, развиваются патологические биохимические процессы (сахар разрушает сосуды, нарушается кровоток, через почки проходит значительно больше жиров, белков и углеводов), что приводят к разрушению почки на клеточном уровне;
- существует генетическая предрасположенность к проблемам с почками, что на фоне сахарного диабета (повышенный сахар, изменение обменных процессов) приводит к нарушению .
Стадии и их симптомы
Сахарный диабет и хроническая болезнь почек не развиваются за несколько дней, на это уходит 5-25 лет. Классификация по стадиям диабетической нефропатии:
- Начальная стадия. Симптомы полностью отсутствуют. Диагностические процедуры покажут усиленный кровоток в почках и их интенсивную работу. Полиурия при сахарном диабете может развиваться с первой стадии.
- Вторая стадия. Симптомы диабетической нефропатии еще не появляются, но почки начинают меняться. Стенки клубочков утолщаются, соединительные ткани разрастаются, ухудшается фильтрация.
- Пренефротическая стадия. Возможно появление первого признака в виде периодически повышающегося давления. На этом этапе изменения в почках все еще обратимы, их работа сохраняется. Это последняя доклиническая стадия.
- Нефротическая стадия. Больные постоянно жалуются на повышенное давление, начинается отечность. Длительность стадии - до 20-ти лет. Больная может жаловаться на жажду, тошноту, слабость, болят поясница, сердце. Человек худеет, появляется одышка.
- Терминальная стадия (уремия). Почечная недостаточность при диабете начинается именно на этом этапе. Патология сопровождается высоким артериальным давлением, отеками, анемией.
 Повреждение сосудов почек при диабете проявляется отёчностью, болями в пояснице, снижением веса, аппетита, болевым мочеиспусканием.
Повреждение сосудов почек при диабете проявляется отёчностью, болями в пояснице, снижением веса, аппетита, болевым мочеиспусканием.
Признаки диабетической нефропатии в хронической форме:
- головные боли;
- запах аммиака из ротовой полости;
- боль в области сердца;
- слабость;
- боли при мочеиспускании;
- упадок сил;
- отеки;
- боль в пояснице;
- отсутствие желания есть;
- ухудшение состояния кожи, сухость;
- похудение.
Методы диагностики при сахарном диабете
Проблемы с почками у диабетика не редкость, поэтому при любом ухудшении состояния, боли в пояснице, головных болях или любом дискомфорте больной должен незамедлительно обратиться к врачу. Специалист проводит сбор анамнеза, осматривает пациента, после чего может поставить предварительный диагноз, для подтверждения которого необходимо пройти тщательную диагностику. Для подтверждения диагноза диабетическая нефропатия необходимо пройти следующие лабораторные исследования:
- анализ мочи на креатинин;
- анализ на сахар в моче;
- анализ мочи на альбумин (микроальбумин);
- анализ крови на креатинин.
Анализ на альбумин
Альбумином называют белок маленького диаметра. У здорового человека почки практически не пропускают его в мочу, поэтому нарушение их работы приводит к увеличенной концентрации белка в моче. Нужно учитывать, что на повышение альбумина влияют не только проблемы с почками, поэтому на основе только этого анализа поставить диагноз. Более информативно анализировать соотношение альбумина и креатинина. Если на этом этапе не заняться лечением, почки со временем начнут работать хуже, что приведет к протеинурии (в моче визуализируется белок больших размеров). Это более характерно для 4 стадии диабетической нефропатии.
Анализ на уровень сахара
Определение больные диабетом должны сдавать постоянно. Это дает возможность наблюдать, нет ли опасности для почек или других органов. Рекомендуется контролировать показатель каждые полгода. Если уровень сахара длительное время высокий, почки не могут его удерживать, и он попадает в мочу. Почечный порог - это уровень сахара, который почки неспособны больше удерживать вещество. Почечный порог определяется для каждого индивидуально врачом. С возрастом этот порог может повышаться. Чтоб контролировать показатели глюкозы, рекомендуют придерживаться диеты и других советов специалиста.
Лечебное питание
Когда почки отказывают, только лечебное питание не поможет, но на ранних этапах или для предупреждения проблем с почками активно используется диета для почек при диабете. Диетическое питание поможет нормализовать уровень глюкозы, и поддерживать здоровье пациента. В рационе не должно быть много белков. Рекомендуется есть следующие продукты:
- каши на молоке;
- овощные супы;
- салаты;
- фрукты;
- овощи в термически обработанном виде;
- кисломолочные продукты;
- оливковое масло.
Меню разрабатывает врач. Учитываются индивидуальные особенности каждого организма. Важно придерживаться нормативов употребления соли, иногда рекомендуется полностью отказаться от этого продукта. Рекомендуется мясо заменить на сою. Важно уметь ее выбирать правильно, так как соя часто генномодифирцирована, что не принесет пользы. Следует контролировать уровень глюкозы, так как ее влияние считается решающим на развитие патологии.
СОВЕТ Чтобы сделать объекты на экране крупнее нажмите Ctrl + Плюс, а чтобы меньше нажмите Ctrl + Минус
Сахарный диабет является довольно распространенным недугом эндокринной системы. Такое заболевание развивается при абсолютном либо относительном дефиците инсулина – гормона поджелудочной железы. При такой нехватке у больных возникает гипергликемия – постоянный рост количества глюкозы в организме. Полностью справиться с такой болезнью нереально, можно лишь поддерживать состояние больного в относительном порядке. довольно часто приводит к развитию разных осложнений, среди которых и диабетическая нефропатия, симптомы и лечение которой сейчас рассмотрим на www.сайт, а также стадии болезни и, конечно, использующиеся при таком недуге препараты, чуть более подробно.
Диабетическая нефропатия – это довольно серьезный недуг, представляющий собой, по сути, осложнение сахарного диабета на почки.
Симптомы диабетической нефропатии
Заболевание нефропатия может проявляться по-разному, в зависимости от стадии болезни. Так на начальной стадии такой патологии у больного не наблюдается никаких выраженных симптомов заболевания, однако лабораторные исследования показывают наличие белка в моче.
Начальные изменения совершенно не провоцируют никаких нарушений самочувствия, однако в почках начинаются агрессивные изменения: происходит утолщение сосудистых стенок, постепенное расширение межклеточного пространства и увеличение фильтрации клубочков.
На следующем этапе – при преднефротическом состоянии – наблюдается увеличение артериального давления, при этом лабораторные исследования показывают микроальбуминурию, которая может варьироваться от тридцати и до трехсот миллиграмм на сутки.
На следующем этапе развития заболевания – при нефросклерозе (уремии) возникает стойкое повышение артериального давления. У больного возникают постоянные отеки, иногда в моче обнаруживается кровь. Исследования показывают уменьшение клубочковой фильтрации, повышение мочевины и креатинина. Белок увеличивается до трех грамм на день, в крови же его количество на порядок уменьшается. Возникает анемия. На этом этапе почки перестают выводить инсулин, а в моче отсутствует глюкоза.
Стоит отметить, что от начального этапа развития болезни до возникновения тяжелой формы недуга может пройти от пятнадцати до двадцати пяти лет. В конце концов недуг переходит в хроническую стадию. При этом больного беспокоит чрезмерная слабость и утомляемость, у него снижается аппетит. Также у пациентов возникает сухость во рту, они сильно теряют в весе.
Хроническая диабетическая нефропатия также проявляется частыми головными болями, неприятным аммиачным запахом изо рта. Кожа больного становится дряблой и пересыхает, нарушается деятельность всех внутренних органов. Патологические процессы приводят к сильному загрязнению крови, а также всего организма токсическими веществами и продуктами распада.
Диабетическая нефропатия - стадии
Минздравом РФ была принято деление диабетической нефропатии на три стадии . По этой классификации стадии диабетической нефропатии такие - стадия микроальбуминурии, стадия протеинурии с сохранением азотовыделительной деятельности почек, а также стадия хронической почечной недостаточности.
По другой классификации болезнь нефропатия делится на 5 стадий , которые зависят от скорости клубочковой фильтрации. Если ее показания составляют более девяноста мл/мин/1,73м2, говорят о первой стадии поражения почек. При снижении скорости клубочковой фильтрации до шестидесяти-девяноста – можно судить о незначительном нарушении функции почек, а при ее уменьшении до тридцати-пятидесяти девяти – об умеренном повреждении почек. Если данный показатель уменьшается до пятнадцати-двадцати девяти, доктора говорят о выраженном нарушении деятельности почек, а при снижении менее пятнадцати – о хронической почечной недостаточности.
Диабетическая нефропатия – лечение, препараты
Коррекция болезни
Пациентам с диабетической нефропатией крайне важно нормализовать уровень сахара в крови до шести с половиной-семи процентов гликированного гемоглобина. Также важную роль играет оптимизация показателей артериального давления. Доктора принимают меры по улучшению липидного обмена у пациентов. Больным с диабетической нефропатией крайне важно придерживаться диетического питания, ограничивая количество белка в рационе. Само собой, им необходимо отказаться от потребления алкогольных напитков.
В суточном рационе больного должно присутствовать не более одного грамма белков. Также необходимо сократить потребление жиров. Диета должна быть низкобелковой, сбалансированной и насыщенной достаточным количеством полезных витаминных веществ.
Чем лечится диабетическая нефропатия, препараты какие эффективны?
Пациентам с диабетической нефропатией обычно выписывают ингибиторы АПФ ( , либо Фозиноприл), обеспечивающие контроль над повышением артериального давления, защищающие почки и сердце. Препаратами выбора часто становятся лекарства пролонгированного действия, которые нужно принимать один раз в день. В том случае, если использование таких лекарств приводит к развитию побочных эффектов, их заменяют блокаторами рецепторов ангиотензина-ІІ.
Больным с диабетической нефропатией обычно выписывают лекарства, снижающие количество липидов, а также холестерина в организме. Это могут быть либо Симвастатин. Их обычно используют длительными курсами.
Для эффективного восстановления количества эритроцитов, а также гемоглобина в организме, пациентам выписывают препараты железа, представленные , Ферроплексом, Тардифероном и Эритропоэтином.
Для коррекции выраженной отечности при диабетической нефропатии обычно применяют диуретики, к примеру, Фуросемид, либо .
Если же диабетическая нефропатия приводит к развитию почечной недостаточности, не обойтись без гемодиализа.
Дополнительная информация
Пациентам с диабетической нефропатией помогут не только медикаменты, но и лекарства на основе лекарственных растений. Целесообразность такого альтернативного лечения нужно обязательно обсудить с лечащим врачом.
Так при таком нарушении может помочь сбор, составленный из равных долей травки тысячелистника, пустырника, душицы, полевого хвоща и корневищ аира. Измельчите все компоненты и перемешайте их между собой. Пару столовых ложек полученного сбора заварите тремястами миллилитрами кипятка. Подогрейте на водяной бане в течение четверти часа, после оставьте на два часа для остывания. Процеженное лекарство принимайте по трети-четверти стакана трижды на день примерно за полчаса до трапезы.
Справиться с гипертонией при диабетической нефропатии поможет сушеница топяная. Десять грамм сухой травки заварите одним стаканом только вскипевшей воды. Оставьте средство на сорок минут для настаивания, после процедите. Принимайте его по столовой ложечке непосредственно перед трапезой трижды на день.
Пациентам с диабетической нефропатией поможет и лекарство на основе . Пару столовых ложек такого сырья заварите тремястами миллилитрами кипятка. Разместите средство на огне минимальной мощности, доведите его до кипения и перелейте в термос. Спустя полчаса настаивания процедите лекарство и пейте его по пятьдесят миллилитров непосредственно перед трапезой в течение двух недель.
Еще пациентам с нефропатией может помочь прием лекарства на основе земляничных листиков и ягод. Соедините их в равных пропорциях, залейте стаканом кипятка и проварите в течение десяти минут. Принимайте готовое лекарство по двадцать грамм трижды на день.
При нефропатии специалисты народной медицины советуют смешать одну часть василька, такое же количество березовых почек, две части толокнянки и четыре части трехлистной вахты. Ложечку полученного сбора заварите стаканом только вскипевшей воды и проварите на огне минимальной мощности в течение десяти-двенадцати минут. Процедите готовый отвар и выпейте его за день в три приема.
Пациентам с нефропатией можно использовать и другие сборы трав. К примеру, им можно соединить тридцать грамм травки зверобоя с двадцатью пятью граммами мать-и-мачехи, таким же количеством цветков тысячелистника и двадцатью граммами крапивы. Измельчите все компоненты и хорошенько перемешайте их между собой. Сорок грамм такого сырья заварите стаканом кипятка. Оставьте средство для настаивания, после процедите и выпейте в два приема. Принимайте такое лекарство в течение двадцати пяти дней.
Диабетическая нефропатия – это довольно серьезное осложнение сахарного диабета, которое далеко не всегда дает о себе знать. Для своевременного выявления такого недуга пациентам с диабетом нужно систематически сдавать анализы. А терапия диабетической нефропатии должна осуществляться под присмотром доктора.
Екатерина, www.сайт
Новые статьи
- Отечность лица: причины и способы устранения
- Как убрать отеки с лица в домашних условиях
- Цитомегаловирусная инфекция – диагностика и лечение
- Тотемное животное силы лисица
- Женщина рыба очень сильная защита
- Как понять, что Вы - орешник: гороскоп друидов Мужчина, рожденный под знаком Орешника
- Фрукты, снижающие холестерин
- Какие продукты быстро снижают вредный холестерин в крови
- Склонение существительных в русском языке
- Тропари троичные как правильно читать
Популярные статьи
- Значение слова фарисейство: что это такое
- Русофобия у русских – явление уникальное Известные русофобы
- Религия русских Кто русские по вере в
- Определение коэффициента увлажнения Чем меньше величина коэффициента увлажнения тем климат
- Асимптотические свойства критериев согласия для проверки гипотез в схеме выбора без возвращения, основанных на заполнении ячеек в обобщенной схеме размещения колодзей александр владимирович Асимптотические критерии
- Асимптотические обозначения времени выполнения программ
- Биография Год когда карл 5 стал ее императором
- Калиничева Г.И. Экономическая история. Афинская демократия в V в. до н. э. Пелопоннесская война Условия развития хозяйственной деятельности в Древней Греции
- Под какими знаками зодиака рождаются в апреле Кто родился в конце апреля
- Что делать если ребенок косолапит?
