Kardiogeno kodo šoka ICD. Kaj je kardiogeni šok, nujna pomoč žrtvi. Kardiogeni šok - Razlogi
RCRZ (Republikanski center za razvoj zdravja MD RK)
Različica: Klinični protokoli MOR RK - 2016
Kardiogeni šok (R57.0)
Nujna medicina
splošne informacije
Kratek opis
Odobreno.
Skupna komisija za zdravstvene storitve
Ministrstvo za zdravje in socialni razvoj Republike Kazahstan
iz "29. novembra" 2016
Protokol št. 16.
TOardiogeni šok- Grozljivo življenje Pogoj ključnega organa hipoperfuzijo zaradi zmanjšanja srčnega izhoda, za katero je značilna: \\ t
- Zmanjšanje vrta<90 мм.рт.ст. в течение более 30 минут, среднего АД менее 65 мм рт.ст. в течение более 30 мин, либо необходимости применения вазопрессоров для поддержания САД≥90 мм.рт.ст.;
- znaki stagnacije v pljučih ali povečajo tlak levega prekata;
- Znaki organske hipoperfuzije, vsaj prisotnost enega od naslednjih meril: \\ t
· Kršitev zavesti;
· Hladna mokra koža;
· Oligurija;
· Povečana serumski laktat v plazmi\u003e 2Molle / l.
Razmerje kod ICB-10 in ICB-9
| MKB-10. | MKB-9. | ||
| Koda | Ime | Koda | Ime |
| R57.0. | Kardiogeni šok. | - | - |
Datum razvoja / revizije Protokola: \\ tLeto 2016.
Protokol uporabnikov: Kardiologi, oživitveni, intervencijski
Kardiologi / ritmirgeni, srčni kirurgi, terapevti, splošni zdravniki, zdravniki in honizira ambulanta, zdravniki drugih specialitet.
Dokazana raven lestvice:
| Razredi priporočil | Opredelitev |
Ponujen Formulacija |
| Razred I. | Podatkov in / ali univerzalno soglasje, da je posebna metoda zdravljenja ali motenj koristne, učinkovite, imajo prednosti. | Priporočeno / prikazano |
| Razred II. | Nasprotujoči se podatki in / ali neskladje o koristnosti / učinkovitostposebna metoda zdravljenja ali postopka. | |
| Razred IIa. | Večina podatkov / mnenj pravi o koristnosti / učinkovitost. |
Primerno Uporaba |
| Razred IIb. | Podatki / mnenja niso tako prepričani približno korist/ Učinkovitost. | Lahko uporabite |
| Razred III. | Podatki in / ali Universal sta se strinjala, da posebna metoda zdravljenja ali motenj ni koristna ali učinkovita, v nekaterih primerih pa lahko povzroči škodo. | Ni priporočljivo |
Razvrstitev
Klasifikacija:
Zaradi razvoja:
· Ishemični gen (akutni miokardni infarkt) - (80%).
· Mehanska geneza pod OIM (eksplozija interventrikularnega septuma (4%) ali prostega stena (2%), akutna huda mitralna regurgitacija (7%).
· Mehanska geneza z drugimi državami (dekompenzirano srčno bolezen ventila, hipertrofična kardiomiopatija, glava tamponade, obstrukcija izhodnega trakta, poškodbe, tumor itd.).
· Moogenic geneza (miokardits, kardiomiopatija, citotoksična sredstva itd.).
· Arritmogena geneza (tahi-bradatia).
· Akutna po vsem svetu.
V 2/3 primerov je šok klinika odsoten med sprejemom in se razvija v 48 urah po razvoju klinike miokardnega infarkta.
Diagnostika (ambulanta)
Diagnostika na ambulantni ravni
Diagnostična merila:
- Zmanjšan vrt< 90 мм.рт.ст. в течение более 30 минут, среднего АД менее 65 мм рт.ст. в течение более 30 мин, либо необходимости применения вазопрессоров для поддержания САД ≥90 мм.рт.ст.;
· Kršitev zavesti;
· Hladna mokra koža;
· Oligurija;
· Povečana plazemska sirotka laktat\u003e 2molle / L (1,2).
Pritožbe
· Starost\u003e 65 let;
· Hebs nad 75 UD / min;
· So anteriorna lokalizacija.
Zdravniški pregled: Opozarja na prisotnost znakov perifernega hipoperfuzije:
siva cianoza ali bledo cianotično, "marmor", mokra koža;
AKRIKYANOSS;
Shranjevanje žil;
Hladne ščetke in noge;
Vzorec postelje za nohte več kot 2 s. (Zmanjšanje hitrosti perifernega pretoka krvi).
Kršitev zavesti: zaviranje, zmedenost, manj pogosto razburjenje. Oligurija (zmanjšana diurus manj<0,5 мл/кг/ч). Снижение систолического артериального давления менее 90 мм.рт.ст.; снижение пульсового артериального давления до 20 мм.рт.ст. и ниже., снижение среднего АД менее 65 мм рт.ст. (формула расчета среднего АД = (2ДАД + САД)/3).
Laboratorijske študije na predspitalski fazi:ni zagotovljeno.
.
1. EKG diagnostika- Možni znaki vola, paroksizmalne ritem motnje, motnje prevodnosti, znaki strukturnih poškodb srca, kršitve elektrolitov (glej ustrezne protokole).
2. PULSE OXIMETRY..
Diagnostični algoritem:
Diagnostični kardiogenski šok algoritem na pripenjalni fazi.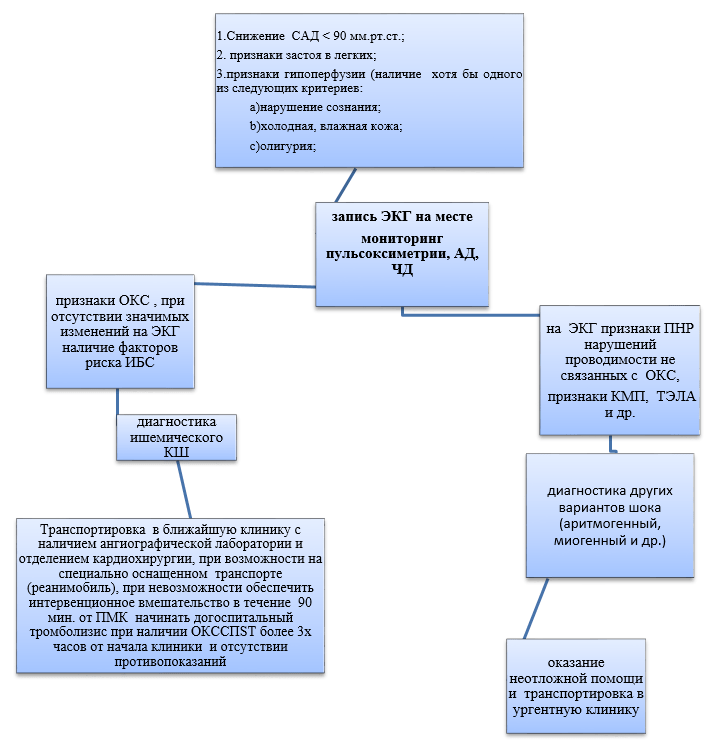
Bolnik je treba dostaviti centri, kjer je 24-urna intervencijska in srčna kirurška storitev z možnostjo uporabe pomožnih cirkulacijskih naprav. V odsotnosti takšne priložnosti, dostava na najbližjo nujno kliniko s prisotnostjo oddelka za kardiotracijo.
Diagnostika (ambulanta)
Diagnostika v fazi ambulante **
Diagnostični ukrepi:
Določanje diagnostičnih meril KS:
1. SAD.< 90 мм.рт.ст. в течение более 30 минут, среднего АД менее 65 мм рт.ст. в течение более 30 мин, либо необходимости применения вазопрессоров для поддержания САД ≥ 90 мм.рт.ст.;
2. Priznavanje stagnacije v pljučih ali povečanje tlaka levega prekata;
3. Uporaba organske hipoperfuzije, vsaj prisotnost enega od naslednjih meril: \\ t
· Kršitev zavesti;
· Hladna mokra koža;
· Oligurija;
· Izboljšanje plazemske sirotke laktat\u003e 2 mmol / l (1,2).
Pritožbe: Simptomi vola (podrobno so podrobno opisani v ustreznih protokolih) ali znaki poraza srca ne-duhematične narave, skupaj s prihodom znakov akutne hemodinamske insolventnosti in hipoperfuzije: izreka splošne slabosti, Omotica, "megla pred očmi", srčni utrip, občutek prekinitev v srcu, zaloga.
Prognostična merila za razvoj ishemičnega kardiogenega šoka:
· Starost\u003e 65 let
· Hebs nad 75 UD / min,
· Prisotnost v zgodovini sladkorne bolezni,
· Anamneza miokardnega infarkta, AKS,
· Prisotnost znakov srčnega popuščanja ob sprejemu,
· So anteriorna lokalizacija.
Zdravniški pregled: Opozarja na prisotnost znakov periferne hipoperjenosti: siva cianoza ali bledo cianotiko, "marmor", mokra koža; AKRIKYANOSS; Shranjevanje žil; Hladne ščetke in noge; Vzorec polja za nohte več kot 2C. (Zmanjšanje hitrosti perifernega pretoka krvi). Kršitev zavesti: zaviranje, zmedenost, manj pogosto razburjenje. Oligurija (zmanjšana diurus manj<0,5 мл/кг/ч). Снижение систолического артериального давления менее 90 мм.рт.ст.; снижение пульсового артериального давления до 20 мм.рт.ст. и ниже., снижение среднего АД менее 65 мм рт.ст. (формула расчета среднего АД = (2ДАД + САД)/3).
Percussian: širitev leve meje srca, z auskultacijo tonov srca gluhe, aritmije, tahikardije, propravnega ritma galop (patognomonični simptom izrecno levo bogato odpoved).
Površinsko dihanje, hitro. Najresnejši pretok kardiogenega šoka je značilen razvoj srčne astme in pljučnega edema, se zdi zadušitev, dihanje mehurčkov, ki moti kašelj z ločevanjem roza penastega sputuma. S tolkala pljuč, je odločena, da je zvok tolkal v spodnjih oddelkih. Prav tako je poslušal odnos, majhne potiskane pihove. V napredovanju alveolarne edema se piskanje posluša več kot 50% površine pljuč.
Orodja:.
· Diagnostika EKG - znaki motenj vola, paroksizmalnih ritmov, motnje prevodnosti, znaki strukturnih poškodb srca, kršitve elektrolitov (glej ustrezne protokole).
· PULSE OXIMETRY..
Diagnostični kardiogenski šok algoritem na pred-bolnišnični fazi
Če obstaja klinika za šok, se razvija brez očitnega razloga, je treba sumiti na kardiogeni šok in odstraniti standardni EKG.
Visok diastolični tlak vključuje zmanjšanje srčnega izhoda.
Bolnik je treba dostaviti centri, kjer je 24-urna intervencijska in srčna kirurška storitev z možnostjo uporabe pomožnih cirkulacijskih naprav. V odsotnosti takšne priložnosti, dostava na najbližjo nujno kliniko s prisotnostjo oddelka za kardiotracijo.
Diagnoza (bolnišnica)
Diagnostika na stacionarni ravni **
Diagnostična merila:
- Zmanjšan vrt< 90 мм.рт.ст. в течение более 30 минут, среднего АД менее 65 мм рт.ст. в течение более 30 мин, либо необходимости применения вазопрессоров для поддержания САД ≥90 мм.рт.ст.;
- znaki stagnacije v pljučih ali povečajo tlak polnjenja levega prekata;
- znaki organske hipoperfuzije, vsaj prisotnost enega od naslednjih meril: \\ t
· Kršitev zavesti;
· Hladna mokra koža;
· Oligurija;
· Izboljšanje plazemske hiske laktate\u003e 2molle / l) (1,2).
Pritožbe: Simptomi OXC so možni (podrobno so podrobno opisani v ustreznih protokolih) ali znakih srca srca nehematične narave, skupaj s tem pojavom znakov akutne hemodinamične insolventnosti in hipoperfuzije: izreka splošne slabosti, omotica , "Foga pred očmi", srčni utrip, občutek prekinitev v srcu, zadušitev.
Prognostična merila za razvoj ishemičnega kardiogenega šoka:
· Starost\u003e 65 let;
· Hebs nad 75 UD / min;
· Prisotnost v zgodovini sladkorne bolezni;
· Anamnesi miokardnega infarkta, AKSH;
· Prisotnost znakov srčnega popuščanja ob sprejemu;
· So anteriorna lokalizacija.
Zdravniški pregled: Fizični pregled: opozarja na prisotnost znakov perifernega hipoperja: siva cianoza ali bledo cianotično, "marmor", mokra koža; AKRIKYANOSS; Shranjevanje žil; Hladne ščetke in noge; Vzorec polja za nohte več kot 2C. (Zmanjšanje hitrosti perifernega pretoka krvi). Kršitev zavesti: zaviranje, zmedenost, manj pogosto razburjenje. Oligurija (zmanjšana diurus manj<0,5 мл/кг/ч). Снижение систолического артериального давления менее 90 мм.рт.ст.; снижение пульсового артериального давления до 20 мм.рт.ст. и ниже., снижение среднего АД менее 65 мм рт.ст. (формула расчета среднего АД = (2ДАД + САД)/3).
Percussian: širitev leve meje srca, z auskultacijo tonov srca gluhe, aritmije, tahikardije, propravnega ritma galop (patognomonični simptom izrecno levo bogato odpoved).
Površinsko dihanje, hitro. Najresnejši pretok kardiogenega šoka je značilen razvoj srčne astme in pljučne edeme. Prikaže se zadušitev, dihanje mehurčkov, skrbi kašljanje z ločevanjem roza penaste sputum. S tolkala pljuč, je odločena, da je zvok tolkal v spodnjih oddelkih. Prav tako je poslušal odnos, majhne potiskane pihove. V napredovanju alveolarne edema se piskanje posluša več kot 50% površine pljuč.
Laboratorijska merila:
· Povečana plazemska laktat (v odsotnosti epinefrinske terapije)\u003e 2 mmol / l;
· Povečanje BNP ali NT-PROBNP\u003e 100 pg / ml, NT-PROBNP\u003e 300 pg / ml, MR-PRO BNP\u003e 120 pg / ml;
· Presnovna acidoza (pH<7.35);
· Povečana raven kreatinina v krvni plazmi;
· Delni tlak kisika (RAO2) v arterijski krvi<80 мм рт.ст. (<10,67 кПа), парциальное давление CO2 (PCO2) в артериальной крови> 45 mm živosrebrni steber (\u003e 6 kPa).
Merila orodja:
· Pulse oksimetrija - Zmanjšanje nasičenosti s kisikom (Sao2)<90%. Однако необходимо помнить, что нормальный показатель сатурации кислорода не исключает гипоксемию.
· Radiografija pljuč - Znaki odpovedi levega prekata.
· Diagnostika EKG - Znaki vola, paroksizmalne ritem motnje, motnje prevodnosti, znaki strukturnih poškodb srca, kršitve elektrolitov (glej ustrezne protokole).
· Kateterizacija zgornjega votlega vena za periodičnega ali neprekinjenega nadzora nad nasičenjem venskega kisika (SCVO2).
· Ehokardiografija (Transfatars in / ali Transzezofageal) je treba uporabiti za identifikacijo vzroka kardiogenega šoka, za kasnejšo hemodinamično oceno, kot tudi za prepoznavanje in zdravljenje zapletov.
· V sili Coronororografija s poznejšo koronarno revaskularizacijo z angioplastiko ali, v izjemnih primerih, je AKSH potreben za ishemični srčno-šok, ne glede na čas od trenutka bolečine.
Ni potrebe po nadzoru centralnega venskega tlaka zaradi omejitev kot označevalca pred- in preslovov.
Diagnostični algoritem za razvoj klinike KS na stacionarni fazi

Seznam osnovnih diagnostičnih ukrepov
· Splošna analiza krvi;
· Analiza splošnega urina;
· Biokemični krvni test (sečnina, kreatinina, ALT, astma, kri, krirubina, kalij, natrij);
· Sladkorna kri;
· Cardioc Troponins I ali T;
· Plini arterijske krvi;
· Plazemski laktat (v odsotnosti epinefrinske terapije);
· BNP ali NT-PROBNP (z značilnostmi).
Seznam dodatnih diagnostičnih dogodkov:
· Hormon s stimulacijo ščitnice.
· Prokalcitonin.
· Mn.
· D-dimer.
· Z ognjevzdržno do empirične terapije, kardiogeno šok je potrebno spremljati srčne izhodne kazalnike, nasičenost mešane venske krvi (SVO2) in osrednje venske krvi (SCVO2).
· Kateterizacija pljučne arterije se lahko izvede pri bolnikih z ognjevarnim kardiogenim šokom in disfunkcijo desnega prekata.
· Preskusna toplotna ločitev in študija venskega (SVO2) in osrednjega (SCVO2) indeksov (SVO2) in Central (SCVO2) se lahko izvedejo z ognjevzdrževanjem za začetno zdravljenje s kardiogenim šokom zaradi predvsem desne disfunkcije.
· Arterijska kateteralizacija se lahko izvede za nadzor diastoličnega krvnega tlaka, nihanja tlaka med odvodnimi redukcijami.
· CT z kontrastom ali MSCT, da odpravite TEL kot vzrok šoka.
Diferencialna diagnoza
Diferencialna diagnostika in utemeljitev dodatnih raziskav
| Diagnoza | Obrazložitev za diferencialno diagnozo | Raziskave | Merila za izključitev diagnoze |
| Aorti paket. |
- Boin sindrom. -Arteria hipotenzija |
- EKG v 12 vodih |
. Bolečina je zelo intenzivna, pogosto ima značaj, podoben valovi. . Začetek strele, pogosteje na ozadju arterijske hipertenzije ali s fizično ali čustveno obremenitvijo; Prisotnost nevroloških simptomov. . Trajanje bolečine je od nekaj minut do nekaj dni. . Bolečina je lokalizirana v nabavni regiji z obsevanjem vzdolž hrbtenice in po vejah aorte (do vratu, ušes, nazaj, želodca). . Odsotnost ali zmanjšanje utripa |
| Tala. |
- Boin sindrom. -Arteria hipotenzija |
- EKG v 12 vodih |
. Kratkost dihanja ali krepitve kronične zasode (CHDD več kot 24 na minuto) . Kašelj, hemoptal, hrup trenja pleura . Prisotnost dejavnikov tveganja za venski tromboembolizem |
| Vasvasual Syncope. |
-Arteria hipotenzija - Pomanjkanje zavesti |
EKG v 12 vodah |
. Ponavadi izzval strah, Stres ali bolečine. . Živi najpogostejši pri zdravih mladih |
Zdravljenje v tujini
Zdravljenje v Koreji, Izrael, Nemčija, ZDA
Pridobite nasvet o zdravniškem pregledu
Zdravljenje
Priprave (aktivne snovi), ki se uporabljajo pri zdravljenju
Skupine pripravkov po ATX, ki se uporabljajo pri zdravljenju
Zdravljenje (ambulanta)
Ambulantno zdravljenje
Taktika zdravljenja.
Nezdravstveno zdravljenje:ni zagotovljeno.
Zdravljenje (glej Dodatek 1):
· Infuzijo tekočine (NaCl ali Ringer's Solution\u003e 200 ml / 15-30min) se priporoča kot zdravljenje prve vrstice v odsotnosti znakov hipervelvemije .
· Rešitev RINGER
:
· Dopamin (ampule 0,5% ali 4%, 5 ml) inotropne doze dopamina - 3-5 mg / kg / min; Vasopressor odmerek\u003e
Algoritem terapevtskih ukrepov med kardiogenim šokom na pred-bolnišnični fazi.

1. V odsotnosti znakov edeme pljuč ali preobremenitev desnega prekata, je potrebno skrbno dopolnjevanje količine tekočine.
2. V pred-bolnišnici je vazopresroktor izbire noradrephin.
3. Neinvazivna prezračevanje pljuč se izvede samo, če je dihalna klinika stiska sindroma.
4. Bolnik mora biti dostavljen centri, kjer je 24-urna intervencijska in srčna kirurška storitev z možnostjo uporabe pomožnega obtoka aparatov. V odsotnosti takšne priložnosti, dostava na najbližjo nujno kliniko s prisotnostjo oddelka za kardiotracijo.
Druge vrste zdravljenja na pred-bolnišnični fazi:
· oksigenoterapija - < 90%);
· neinvazivna pljučna prezračevanje -izvaja se pri bolnikih z respiratornim sindromom stiske (CH\u003e 25 na minuto, SP0<90%);
· elektropulsko terapijo
Sodobna raziskava ni razkrila učinkovitega Vodenje bolnika do položaja Trendelenburga (vodoravni položaj z dvignjenim koncem stopala) za stabilno izboljšanje srčnega izhoda in povečanje krvnega tlaka.
Indikacije za svetovanje strokovnjakov na tej stopnjini zagotovljeno.
Preventivni ukrepi -ohranite velike hemodinamične parametre.
Spremljanje stanja bolnika na pred-bolnišnični fazi:
Neinvazivno spremljanje:
· Pulse oksimetrija;
· Merjenje krvnega tlaka;
· Merjenje pogostosti dihalnih gibanj;
· Vrednotenje elektrokardiograma. EKG je treba zabeležiti na prvi minuti stika s pacientom in ponovno vgrajenim ambulantom.
· Simptom lajšanje;
Preprečiti poškodbe srca in ledvic.
Zdravljenje (ambulante)
Zdravljenje na stopnji ambulante **
Zdravljenje (glej Dodatek1):
Infuzija tekočine (raztopina NaCl ali Ringer\u003e .
· Z inotropičnim ciljem (za povečanje srčnega utripa) se uporabljajo Dobutamin in LevoSemendan (uporaba levosimmendana je še posebej prikazana v razvoju KS pri bolnikih s HSN sprejem β-adrelobloclars) .Infusideobutamin se izvaja pri odmerku 2 -20 mg / kg / min. Levosiminean lahko uvedemo v odmerku 12 μg / kg 10 minut, nato infuzijo 0,1 mg / kg / min, z zmanjšanjem odmerka do 0,05 ali povečanje neučinkovitosti do 0,2 mg / kg / min. Pomembno je, da srčni utrip ne presega 100 UD / min. Če se tahikardija razvija ali motnje srčnega utripa, je potreben odmerek inotrops, da se zmanjša, če je to mogoče.
· VAZOPROSORS je treba uporabljati le, če je nemogoče doseči ciljne številke. Vrt in izločanje simptomov hipoperfuzije ob ozadju zdravljenja z infuzijskimi raztopinami in Dobutaminom / LevoSemendanom.
· Vazopresroktor mora biti norepiderin. Norepinefrin je uveden na odmerku 0,2-1,0 mg / kg / min.
· Loop Diuretics - se skrbno uporabljajo s kombinacijo kardiogeno šok klinike z akutnimi levimi vozili, le glede na ozadje normalizacije števk krvnega tlaka. Začetni odmerek bolusa zanke diuretike je 20-40 mg.
· Zdravljenje, odvisno od vzroka CSH (OCC, kršitve paroksmal ritma in drugih držav v skladu s protokoli, ki jih odobri ES MW RK).
Seznam osnovnih zdravil:
· Dobutamin * (steklenica 20 ml, 250 mg; ampule 5% 5 (koncentrat za infundiranje).
· Noranererenaline Hydrotatch * (ampule 0,2% 1 ml)
· Fiziološka raztopina 0,9% raztopine 500 ml
· Rešitev RINGER
Preostala večja zdravila so v okviru ustreznih protokolov diagnostike in zdravljenja, ki jih odobri ECP Republike Kazahstan (vol, paroksizmalne motnje motenj in drugi)
Seznam dodatnih zdravil:
· Levosimenan (2,5 mg / ml, 5 ml steklenica)
· Dopamin (ampule 0,5% ali 4%, 5 ml) inotropne doze dopamina - 3-5 mg / kg / min; Vasopressor Odmerek\u003e 5 mg / kg / min (samo v odsotnosti dumplama, kot je v skladu s posodobljenimi priporočili, ni priporočljivo za uporabo s kardiogenim šokom.
· Adrenalin hidroklorid (ampule 0,1% 1 ml) z neizčbrom norepinefrina. Uvedena je bolus 1 mg IN / C. Med oživljanjem se ponovno uvedba vsake 3-5 min. Infuzija 0,05-0,5 mg / kg / min.
· Furosemid - 2 ml (ampula) vsebuje 20 mg-v prisotnosti pljučnega edema klinike, po odpravi hude hipotenzije.
· Morphine (raztopina za injiciranje v ampule 1% 1,0 ml) v prisotnosti bolečine, vzbujanja in izrazite kratko sapo.
Za preostala dodatna zdravila glej ustrezne protokole diagnostike in zdravljenja, ki ga odobri ES Republike Kazahstan (OKS, paroksizmalne motnje ritma in drugih držav).
Algoritem terapevtskih ukrepov s kardiogenim šokom na fazi kuhanja

V odsotnosti znakov edeme pljuč ali preobremenitve desnega prekata, je potrebno, da je treba skrbno obnavljanje količine tekočine.
- V pred-bolnišnici je vazopresroktor izbire noradfrin.
- Neinvazivno prezračevanje pljuč se izvede samo, če obstaja dihalna klinika - sindrom stiske.
- pacienta je treba odvzeti v centre, kjer je 24-urna intervencijska in srčna kirurška storitev z možnostjo uporabe pomožnega cirkulacijskih aparatov. V odsotnosti takšne priložnosti, dostava na najbližjo nujno kliniko s prisotnostjo oddelka za kardiotracijo.
Zdravljenje (bolnišnica)
Zdravljenje na stacionarni ravni **
Taktika zdravljenja
Nezdravstveno zdravljenje:ni zagotovljeno.
Zdravljenje z zdravilom(Glej Dodatek 1.) :
· Infuzija tekočine (NaCl ali Ringer's Solution\u003e 200 ml / 15-30 min) se priporoča kot zdravljenje prve vrstice v odsotnosti znakov hipervelvemije .
· Z inotropnim ciljem (za povečanje srčnega utripa), se uporabijovo-flota in levosemendan (uporaba levosimmandana je posebej prikazana v razvoju KS pri bolnikih s CXN gostovanje β-adrenabliys). Infuzijo Dobutamine izvedemo pri odmerku 2-20 mg / kg / min. Levosiminean lahko uvedemo v odmerku 12 μg / kg 10 minut, nato infuzijo 0,1 mg / kg / min, z zmanjšanjem odmerka do 0,05 ali povečanje neučinkovitosti do 0,2 mg / kg / min. Pomembno je, da srčni utrip ne presega 100 UD / min. Če se tahikardija razvija ali motnje srčnega utripa, je potreben odmerek inotrops, da se zmanjša, če je to mogoče.
· VAZOPROSORS je treba uporabljati le, če je nemogoče doseči ciljne številke. Vrt in izločanje simptomov hipoperfuzije ob ozadju zdravljenja z infuzijskimi raztopinami in Dobutaminom / LevoSemendanom. Vazopresresr mora biti noradrenalina. Norepinefrin je uveden na odmerku 0,2-1,0 mg / kg / min.
· Loop Diuretics - se skrbno uporabljajo s kombinacijo kardiogeno šok klinike z akutnimi levimi vozili, le glede na ozadje normalizacije števk krvnega tlaka. Začetni odmerek bolusa zanke diuretike je 20-40 mg.
· Preprečevanje trombemboličnih zapletov s heparinom ali drugimi antikoagulanti v odsotnosti kontraindikacij.
· Zdravljenje, odvisno od vzroka CSH (OCS / OIM, kršitve paroksmal ritma in drugih držav v skladu s protokoli, ki jih odobri ES MW RK).
Seznam osnovnih zdravil:
· Dobutamine * (steklenica 20 ml, 250 mg; ampule 5% 5 (koncentrat za infundiranje)
· Noranererenaline Hydrotatch * (ampule 0,2% 1 ml)
· Fiziološka raztopina 0,9% raztopine 500 ml
· Rešitev RINGER
· Fondaparinux (0,5 ml 2,5 mg)
· Natrijev enoksaparine (0,2 in 0,4 ml)
· NFG (5000 IU)
Za preostale osnovne zdravila glej ustrezne protokole diagnostike in zdravljenja, ki ga odobri ECP Republike Kazahstan (OCC, paroksizmalne motnje ritma in drugih)
Seznam dodatnih zdravil:
· Levosimenan (2,5 mg / ml, 5 ml steklenica)
· Dopamin (ampule 0,5% ali 4%, 5 ml) inotropne doze dopamina - 3-5 mg / kg / min; Vasopressor Odmerek\u003e 5 mg / kg / min (samo v odsotnosti dumplama, kot je v skladu s posodobljenimi priporočili, ni priporočljivo za uporabo s kardiogenim šokom.
· Adrenalin hidroklorid (ampule 0,1% 1 ml) z neizčbrom norepinefrina. Uvedena je bolus 1 mg IN / C. Med oživljanjem se ponovno uvedba vsake 3-5 min. Infuzija 0,05-0,5 mg / kg / min.
· Furosemid - 2 ml (ampula) vsebuje 20 mg-v prisotnosti pljučnega edema klinike, po odpravi hude hipotenzije.
· Morphine (raztopina za injiciranje v ampule 1% 1,0 ml) v prisotnosti bolečine, vzbujanja in izrazite kratko sapo.
Za preostale dodatne droge si oglejte ustrezne protokole diagnostike in zdravljenja, ki jih odobri ES MW RK (vol, paroksizmalne motnje ritma in drugih)
Spremljanje krvnega tlaka in srčnega izhodav oddelku za intenzivno terapijo s CSH
· Povprečen pekel je treba doseči vsaj 65 mm RT. Umetnost. S pomočjo inotropnega zdravljenja ali uporabe vasopressorjev ali višje, če obstaja anamneza arterijske hipertenzije. Ciljni povprečni krvni tlak je treba pripeljati na 65-70 mm. Rt. Umetnost. Ker višje številke ne vplivajo na izid, razen pri bolnikih z anamnezo arterijske hipertenzije.
· Pacient brez bradikardije, nizek oče, praviloma, je povezan s padcem arterijskega tona in zahteva uporabo vazopresres ali poveča njihovo odmerjanje, če je povprečni krvni tlak<65 мм. рт.
· Z kardiogenim šokom za obnovitev perfuzijskega tlaka, je potrebno uporabiti noradrenalin.
· Epinefrin je lahko terapevtska alternativa kombinaciji Dobutamina in noradrenalina, vendar je povezana z velikim tveganjem aritmije, tahikardije in hiperlaktatemije.
· Dobutamine s kardiogenim šokom je treba uporabiti za zdravljenje nizkih emisij srca. Dobutamine je treba uporabljati z minimalno možnimi odmerki, ki se začnejo z 2 μg / kg / min. Titracija mora temeljiti na srčnem indeksu in venskem nasičenosti krvi (SVO2). Ne uporabljajte dopamina med kardiogenim šokom.
· Fosfodiesteraze ali zaviralci levosEmendana se ne smejo uporabljati kot pripravke prve vrstice. Vendar pa lahko ti razredi zdravil in zlasti levosimiminean izboljšajo hemodinamiko bolnikov s kardiogenim udarcem, odpornim na kateholaminame. Obstaja farmakološka utemeljitev uporabe te strategije pri bolnikih s stalnim sprejemom blokatorjev beta. Inhibitorji perfuzije fosfodiesteraze ali levosemendan izboljšuje hemodinamični kazalniki, vendar očitno, samo levosimijean izboljša napoved. S kardiogenim šokom, je treba ognjevzdržno na kateholaminame, razmisliti o uporabi pomožnega cirkulacije, in ne povečujejo farmakološke podpore.
Diagnostični in terapevtski algoritem ishemičnega kardiogenega šoka na stacionarni fazi.

Kirurški intervencija:
1. Revaskularizacija v sili CCV ali AKSH je priporočljiva za kardiogeni šok zaradi vola, ne glede na nastanek klinike koronarnih dogodkov.
2. S kardiogenim šokom, zaradi prisotnosti težke aortne stenoze, je verjetno, da izvedejo, Valvoplastiko, če je potrebno, z uporabo ECMO.
3. Transcatette Implantacija aortnega ventila je trenutno kontraindicirana z bolniki s KSH.
4. S kardiogenim šokom, zaradi hude aortne ali mitralne insuficience, je treba kardio kirurgijo takoj izvesti.
5. S kardiogenim šokom, zaradi pomanjkanja mitralnega ventila, se lahko protinarautalni balon nasprotnika in vazoaktivna / antropska zdravila uporablja za stabilizacijo stanja v pričakovanju operacije, ki se izvede takoj (<12 ч).
6. V primeru razvoja intervencijskih komunikacij je treba pacienta prenesti v strokovni center za razpravo o operativnem zdravljenju.
7. Uporabite lahko Milrinion ali Levosimmandan kot alternativo Dobutamin kot drugo cenovno terapijo s kardiogenim šokom po operaciji na srcu. Levosimijean se lahko uporabi kot terapija prve vrstice s CS po koronarnem ranžiranju.
8. Levosimencan je edina droga, za katero je randomizirana študija pokazala znatno zmanjšanje umrljivosti pri zdravljenju CS po CS v primerjavi z Dobutamin.
9. Milrinon lahko uporabljate kot terapijo prve linije za inotropni učinek s kardiogenim šokom zaradi pomanjkanja desne roke.
10. Zdravilo Levosimenan je mogoče uporabiti kot terapijo v prvi vrsti med kardiogenim šokom po operaciji (šibko soglasje).
Druge vrste zdravljenja:
- kisikoterapija -v primeru hipoksemije (nasičenost s kisikom (sao2)< 90%).
- neinvazivno prezračevanje pljuč -izvaja se pri bolnikih z respiratornim sindromom stiske (CH\u003e 25 na minuto, SP0< 90%). Интубация рекомендуется, при выраженной дыхательной недостаточности с гипоксемией (РаО2< 60 мм рт.ст. (8,0 кПа), гиперкапнией (РаСО2 > 50 mm Hg.st. (6,65 kPa) in acidoza (pH< 7,35), которое не может управляться неинвазивно.
- Elektrocipalna terapija Če obstajajo znaki motenj paroksizmalnih ritmov (glej ustrezni protokol).
Sodobne študije niso pokazale učinkovitosti prinašanja pacienta v položaj Trendelenburg (horizontalni položaj s povišanim stopalom) za stabilno izboljšanje srčnega izhoda in povečanje krvnega tlaka.
1. Rutinska uporaba protipostavka z balonom znotraj direktorja s KS ni priporočljiva.
2. Metode pomožnega krvnega obtoka pri bolnikih s KS se lahko na kratko uporabijo, indikacije za njihovo uporabo pa določajo starost bolnika, njenega nevrološkega stanja in prisotnosti sočasne patologije.
3. Če potrebujete začasno krvnico, je prednostna uporaba periferne ekstrakorporalne membranske oksigenacije.
4. Naprava Impella® 5.0 se lahko uporablja pri zdravljenju miokardnega infarkta, zapletenega s kardiogenim šokom, če ima kirurška brigada izkušnjo njene namestitve. Hkrati, naprava Impella® 2.5 ni priporočljiva za cirkulacijsko podporo med kardiogenim šokom.
5. Pri prenašanju bolnika s kardiogenim šokom na središče na visoki ravni, je priporočljivo ustvariti mobilno napravo za kroženje podpore za namestitev Venoun-arterial ECMO.
Priporočila za CS General:
1. Pri bolnikih s kardiogenim šokom in aritmijo (atrijska fibrilacija) je potrebno obnoviti sinusni ritem ali upočasniti srčni utrip, če se izkazalo, da je izterjava neučinkovita.
2. Kardiogeni šok, je treba antitrombotične droge uporabiti v običajnem odmerku, vendar je treba upoštevati, da je hemoragično tveganje v zgoraj navedenem položaju. Edina izjema je, da je treba antitromokutarna sredstva, kot je klopidogrel ali tikagrelor, imenovati šele po izključitvi kirurških zapletov, tj. Ne v pred-bolnišnični fazi.
3. Nitrovodilatatorji se ne smejo uporabljati v kardiogenem šoku.
4. S kombinacijo kardiogenega šoka s pljučnim edemom je mogoče uporabiti diuretiko.
5. Blačni blokatorji so kontraindicirani s kardiogenim šokom.
6. Z ishemičnim kardiogenim šokom je raven hemoglobina priporočljiva, da se ohrani na ravni približno 100 g / l do akutne faze.
7. Z ne ishemično generacijo kardiogenega šoka, se lahko raven hemoglobina vzdržuje nad 80 g / l.
Značilnosti bolnikov s kardiogenim šokom zaradi uporabe kardiotoksičnih zdravil (6):
1. Poznavanje obrazložitvenega mehanizma (hipovolemija, vazodulacija, zmanjšanje naročila) je pomembna za izbiro zdravljenja. Dodatna ehokardiografija je obvezna, čemur sledi neprekinjeno merjenje srčnega izhoda in SVO2.
2. Razlikovati hipokinetični kardiogeni šok in vazopleksično (vazodilatacijo). Slednje, praviloma, je mogoče zdravljenje z uporabo vasopressorskih pripravkov (noradrenalina) in povečanje obsega. Možnost mešanih oblik ali vazoplagičnih oblik hipokinezijske progresivne ne smemo spregledati.
3. V prisotnosti kardiotoksičnih učinkov pri razvoju šoka je nujna ehokardiografija potrebna za odkrivanje hipokinetične države.
4. S kardiogenim šokom zaradi kardiotoksičnega učinka zdravil (blokatorjev natrijevega kanala, blokatorji kalcija, zaviralci beta-blokatorjev), je potreben pacientni prevod v strokovni center z izkušnjami ECMO, zlasti če ehokardiografija kaže hipokinetično stanje. Z ognjevzdržnim ali hitro gibljivim šokom, razvit v centru brez ECO, je treba uporabiti mobilno napravo pomožnega cirkulacije. V idealnem primeru je treba ECMO zaključiti pred začetkom poliorganske poškodbe (jetra, ledvice, RDSS) in v vseh primerih, preden se srce ustavi. Samo izolirani vazopleksični šok ni znak za ECMO.
5. Potrebno je uporabiti Dobutamin, noradrenjenje ali uporabo epinefrine, glede na možne neželene učinke (laktocidoza).
6. Možno je uporabiti glukagon (s toksičnimi učinki zaviralcev beta-blokatorjev), terapijo z insulinom (ko je izpostavljena kalcij antagonistom), lipidni emulzijo (s kardiotoksičnim učinkom lokalne maščobe topne anestetike) v kombinaciji z vazopresserji / intertrops agentov.
7. Zdravstveno podporo Zdravljenje ne sme biti odloženo ECMO z ognjevzdržnim šokom.
8. Možno je uvesti molarno raztopino natrijevega bikarbonata (pri odmerku 100 do 250 ml do največje skupne doze 750 ml) s strupenim šokom s kršitvijo prevodnosti prevodnosti (široka kompleks QRS), skupaj z drugimi Vrste zdravljenja.
Značilnosti upravljanja bolnikov s KS kot zapleti terminalne faze bolezni srca
1. Bolniki s hudo kronično srčno boleznijo je treba ceniti za dopustnost presaditve srca.
2. ECMO se šteje za zdravljenje prve vrstice v primeru progresivnega ali ognjevzdržnega šoka (odporno laktatecidoza, nizko srčni izhod, visoke odmerke kateholaminov, ledvične in / ali odpovedi jeter) in srca se ustavi pri bolnikih s kroničnim hudim srcem poškodbe brez kontraindikacij za presaditev src.
3. Ko bolnik priznava bolnika z dekompenziranim srčnim popuščanjem centru brez obtoka obtoka krvnega obtoka, je potrebno uporabiti krvno podporo za mobilno enoto, da izvede venski arterijski ECMO z naknadnim prenosom bolnika na strokovnjak center.
Indikacije za posvetovanje s strokovnjaki:kardiolog, intervencijski kardiolog, aroga, kirurgija srca, itd. Strokovnjaki na pričevanju.
Indikacije za prenos na Intenzivni oddelek za nego in oživljanje:
Bolniki s kliniko KS so na zdravljenju pri predelih oživljanja, dokler se klinika za šok popolnoma ne preseli.
Kazalniki učinkovitosti zdravljenja
Izboljšanje hemodinamskih parametrov in perfuzijo organov:
· Doseganje ciljnega povprečnega krvnega tlaka 65-70 mm.
· Obnova oksigenacije;
· Simptom lajšanje;
· Preprečite poškodbe srca in ledvic.
Nadaljnje vzdrževanje pacienta, ki je podcenjevalo CSH:
- Po ustavitvi ostre faze kardiogenega šoka je bilo treba imenovati ustrezno ustno zdravljenje srčnega popuščanja, ki je pod skrbnim nadzorom.
- Takoj po preklicu zdravil VasoPreser zdravil, zaviralci beta, zaviralci angiotenzin-pretvorbe encime / sardane in aldosterona antagonisti, je treba predpisati, da bi izboljšali preživetje z zmanjšanjem tveganja aritmijev in razvoja srčne dekompenzacije.
- Po šoku, se pacient vzdržuje mora izpolnjevati najnovejša priporočila za zdravljenje kroničnega srčnega popuščanja. Zdravljenje je treba začeti z minimalnimi odmerki po odpravi vasopressorjev s postopnim povečanjem na optimalne odmerke. S slabim toleranco je mogoče povračilo vasopressorjem.
Medicinska rehabilitacija
Ukrepi za rehabilitacijo, predvidene glede na vzrok CSH (miokardni infarkt, miokarditis, kardiomiopatija itd. (Glej ustrezne protokole).
Hospitalizacija
Indikacije za hospitalizo, ki označujejo vrsto hospitalizacije **
Indikacije za načrtovano hospitalizacijo: ne.
Indikacije za nujno hospitalizacijo:
Kardiogena Shock Clinic je navedba za nujno hospitalizacijo.
Informacije
Viri in literatura.
- Srečanje protokolov Skupne komisije za kakovost zdravstvenih storitev MZSR RK, 2016
- Priporočila o pred bolnišničnem in zgodnjem bolnišnici Upravljanje akutnega srčnega popuščanja: soglasje iz srčnega popuščanja Kardiologije Evropskega združenja kardiologije, Evropskega družbe za nujno medicino in Društvo akademske nujne medicine (2015). Evropski srčni novinar: 10.1093 / EURHEARTJ / EHV066. 2.ManagementFartoogenice. Evropski član srca (2015) 36, 1223-1230Doi: 10.1093 / EURHEARTJ / EHV051. 3.Kardiogeni šok, ki zapletujo miokardni infarkt: posodobljen pregled. Britanska Journal of Medicine & Medical Research 3 (3): 622-653, 2013. 4. Priportni koncepti in novi trendi pri zdravljenju kardiogenega šoka, ki opolnjujejo akutni miokardni infarktThe Journal of Medicinska oskrba 2015; 1 (1): 5-10 . 5.2013 Smernica ACCF / AHA za upravljanje ST-nadmorske miokardne infarkt: poročilo American College of Cardiology Foundation / American Heart Association Cultive o smernicah prakse. 6.Experts "Priporočila za upravljanje odraslih bolnikov z razvrstitvijo. Levyetal.annalsIntiveCare (2015) 5:17 7.Shammas, A. & Clark, A. (2007) .Trenlelenburg Pozicioniranje za zdravljenje akutne hipotenzije: Koristno ali škodljivo? ClinicalNursescecialist. 21 (4), 181-188. PMID: 17622805 8.2016 Smernice ESC za diagnozo in zdravljenje akutnega in kroničnega srčnega popuščanja Delovna skupina za diagnozo in zdravljenje evropske družbe kardiologije (ESC). Evropski srčni novinar: 10.1093 / EURHEARTJ / EHW128.
Informacije
Kratice, uporabljene v protokolu
| Agl. | angiografski laboratorij |
| Hell. | arterijski tlak |
| AKSH. | aorto-koronarni ranžiranje |
| Vabk. | intraktalni balonski nasprotnik |
| Oče | diastolični krvni tlak |
| IBS. | bolezen koronarnih arterij |
| NJIM | miokardni infarkt |
| Kmp. | kardiomiopatija |
| Cos. | spremstvo |
| KSH. | kardiogeni šok |
| Oim | akutna miokardna infarkt |
| Vol. | akutni koronarno sindrom |
| PMK. | prvi zdravniški kontakt. |
| Poljska. | kršitelje paroksizmanja ritma |
| Vrt | sistolični krvni tlak |
| Tala. | pljučna embolija |
| XSN. | kronično srčno popuščanje |
| Chd. | hitrost dihanja. |
| CCV. | perkutana intervencija. |
| Srčni utrip | srčni utrip |
| EIT. | elektropulsko terapijo |
| EKG. | elektrokardiografija |
| Eco. | ekstrakorporalna membrana oksigenacija |
Seznam razvijalcev protokola: \\ t
1) JUSUPOVA GULNAR KAIRBEKOVNA - Zdravstvene vede, JSC "Astana Medical University" Vodja Oddelka za notranje bolezni Fakultete za nadaljnji strokovni razvoj in dodatno izobraževanje.
2) Abseitova saul Raimbekovna - Doktor medicinskih znanosti, izredni profesor, JSC "Nacionalni znanstveni medicinski center" Glavni raziskovalec, glavni svobodni kardiolog MZSR RK.
3) Zagorojul Natalya Leonidovna - Medicinska univerza Astana JSC Master medicinskih ved, pomočnika Oddelek za notranje bolezni št. 2.
4) Yuhnevich Ekaterina Aleksandrovna - Master of Medical Sciences, RGP na PFV "Karaganda State Medical University", zdravnik Klinična farmakologija, pomočnika Oddelek za klinično farmakološko in dokazno medicino.
Navzkrižje interesov:odsoten.
Seznam pregledov:
- Kapshev T. S. - vodja oddelka za oživljanje in intenzivno terapijo JSC Nacionalni znanstveni center za znanstveno srca.
- lesbeks itd - vodja oddelka za srčne kirurgije 1 JSC "Nacionalni znanstveni srčni operacijski center".
- Aripov Ma. Vodja oddelka za intervencijsko kardiologijo JSC Nacionalni znanstveni center Scientic Cardioc.
Pogoji za revizijo protokola: \\ t Revizija protokola 3 leta po objavi in \u200b\u200bod datuma začetka veljavnosti ali v prisotnost novih metod z ravnijo dokazov.
Priloga 1.
Izbira zdravljenja z drogami pri bolnikih z OSN / CH in ACS po začetni terapiji A

Priložene datoteke
Pozor!
- S samozdravljenjem lahko nanesite nepopravljivo škodo vašemu zdravju.
- Informacije, objavljene na spletnem mestu Medelement in v aplikacijah Medelement Mobile, "Lekar Pro", "Darige Pro", "Bolezni: Therapedist's Directory", ne more in ne bi smela nadomestiti s polnim delovnim časom zdravnika posvetovanja. Bodite prepričani, da se obrnete na zdravstvene ustanove v prisotnosti kakršnih koli bolezni ali moteče simptome.
- Izbira zdravil in njihovih odmerkov je treba navesti s strokovnjakom. Samo zdravnik lahko predpiše potrebno zdravilo in odmerek, ob upoštevanju bolezni in stanja bolnikovega telesa.
- Spletna stran Medelement in mobilne aplikacije "Medelement (Medlelement)", "Lekar Pro", "Dariger Pro", "Bolezni: imenik terapevta" so izključno informacijske in referenčne vire. Informacije, objavljene na tem spletnem mestu, se ne smejo uporabljati za nepooblaščene spremembe zdravnikovih receptov.
- Uvodnik Medelementa ni odgovoren za škodo na zdravje ali materialni škodi, ki izhaja iz uporabe tega spletnega mesta.
RCRZ (Republikanski center za razvoj zdravja MD RK)
Različica: Arhiv - Klinični protokoli MD RK - 2007 (št. 764)
Kardiogeni šok (R57.0)
splošne informacije
Kratek opis
Kardiogeni šok. - ekstremna stopnja levega okvara, za katero je značilna močna zmanjšanje pogodbene sposobnosti miokarda (padanje udarnih in minutnih emisij), ki se ne nadomesti s povečanjem žilnega upora in vodi do neustrezne oskrbe s krvjo vsem organom in Tkiva, najprej - Vitalni organi. Ko je kritična količina miokardnega levega prekata poškodovana, se lahko odpoved črpalke klinično prepozna kot pulmonarna okvara ali kot sistemska hipotenzija ali obe možnosti hkrati. Z izrazito odpovedjo črpanja se lahko razvije edem pljuč. Kombinacija hipotenzije s črpalno insuficienco in otekanjem pljuč je znana kot kardiogeni šok. Umrljivost sega od 70 do 95%.
Kodeks protokola: E-010 "Kardiogeni šok"
Profil: Smer
Kode na ICD-10:
R57.0 Cardiogenic Shock.
I50.0 Kongestivno srčno popuščanje
I50.1 Pomanjkanje levega zavajanja
I50.9 Srčni popuščanje neudobnega
I51.1 Ponudbe tetive, ki niso razvrščena v druge kategorije
I51.2 razbijanje papilarne mišice, ki ni uvrščena v druge kategorije
Razvrstitev
Klasifikacija za pretok:pravega kardiogena.
Dejavniki tveganja in skupine
1. Obsežna transmunalna miokardna infarkt.
2. Ponavljajoče miokardni infarkt, zlasti srčni napadi z motnjami ritma in prevodnosti.
3. Območje nekroze je enaka ali več kot 40% mase miokarda levega prekata.
4. Spustite pogodbeno funkcijo miokarda.
5. Zmanjšanje črpalne funkcije srca zaradi postopka preoblikovanja, ki se začne v prvih urah in dneh po razvoju akutne okluzije koronara.
6. Srčno tamponado.
Diagnostika
Diagnostična merila
Pravi kardiogeni šok.
Pritožbe bolnika o izrazit splošni slabosti, omotica, "megla pred očmi", srčni utrip, občutek prekinitev v srcu srca, določena bolečina, zadušitev.
1. Simptomi insuficience perifernega krvnega obtoka: \\ t
Siva cianoza ali bledo cianotično, "marmor", mokra koža;
AKRIKYANOSS;
Shranjevanje žil;
Hladne ščetke in noge;
Vzorec polja za nohte je večji od 2 C (zmanjšanje hitrosti perifernega pretoka krvi).
2. Bolezni zavesti: Inhibicija, zmedenost, manj pogosto - razburjenje.
3. OLIGURIJA (zmanjšana diureja manjša od 20 mm / uro, s hudim tokom - Anuria).
4. Zmanjšanje sistoličnega krvnega tlaka, manjše od 90 do 80 mm Hg.
5. Zmanjšanje impulznega arterijskega tlaka do 20 mm Hg. in spodaj.
Percussian: širitev leve meje srca, z auskultacijo tonov srca gluhe, aritmije, tahikardije, propravnega ritma galop (patognomonični simptom izrecno levo bogato odpoved). Površinsko dihanje, hitro.
Najresnejši pretok kardiogenega šoka je značilen razvoj srčne astme in pljučne edeme. Prikaže se zadušitev, dihanje mehurčkov, skrbi kašljanje z ločevanjem roza penaste sputum. S tolkala pljuč, je odločena, da je zvok tolkal v spodnjih oddelkih. Prav tako je poslušal odnos, majhne potiskane pihove. V napredovanju alveolarne edema se piskanje posluša več kot 50% površine pljuč.
Diagnoza temelji na odkritju znižanja sistoličnega krvnega tlaka, ki je manjša od 90 mm Hg, kliničnih znakov hipoperfuzije (oligurija, duševnega dna, palorja, znojenja, tahikardije) in pulmonarni neuspeh.
A. Reflex Shock. (Pain Collapse) se razvije v prvih urah bolezni, v obdobju hude bolečine v srčnem območju zaradi refleks pade v skupni periferni vaskularni odpornosti.
1. Sistolični krvni tlak približno 70-80 mm Hg.
2. Periferna okvara krvnega obtoka - Palor, hladen znoj.
3. Bladikardija je pategnomonični simptom te oblike šoka.
4. Trajanje hipotenzije ne presega 1-2 uri, simptomi šoka izginejo neodvisno ali po sindromu lajšanja bolečin.
5. Razvija z omejenim miokardnim infarktom oddelkov za upodabljanje.
6. Značilen z ekstrasistolom, atrioventrikularno blokado, ritmom iz AV priključkov.
7. Klinika refleksnega kardiogenega udarca ustreza sebi.
B. Arritmik Shock.
1. Tahisistolic (tachyarhyarhic različica kardiogenega šoka).
Pogosteje se v prvih urah razvije (manj pogosto - dnevi bolezni) v paroksizmalni ventrikularni tahikardiji, tudi s sukanomenarikularnimi tahikardija, paroksizmalno fliccifik arichific arthymia in atrial tresenje. Celotno stanje bolnika je težko.
Vsi klinični znaki šoka so izraženi:
Pomembna arterijska hipotenzija;
Simptomi insuficience perifernega krvnega obtoka;
Oligogruria;
Pri 30% bolnikov se razvija huda akutna leva napaka;
Zapleti: fibrilacija prekata, tromboembolizem v vitalnih organih;
Povzetek paroksizmalnega tahikardija, širitve območja nekroze, razvoj kardiogenega šoka.
2. Bradysistol (Brady-Hectric Varianta kardiogenega šoka).
Razvija se s popolnim atrioventrikularnim blokado z 2: 1, 3: 1 prevodnostjo, počasnimi idiovativikularnimi in vozlimi ritmi, Frederick sindrom (kombinacija popolne atrioventrikularne blokade z utripanjem aritmije). Bradyist Cardiogeni šok opazimo v prvih urah razvoja obsežnega in transmičnega miokardnega infarkta.
Potek šoka je huda;
Umrljivost doseže 60% ali več;
Vzroki smrti - huda leva prodajna pomanjkljivost, nenadna srčna asistol, ventrikularna fibrilacija.
Odstranite 3 resnost kardiogenega šoka, odvisno od resnosti kliničnih manifestacij, hemodinamičnih kazalnikov, odziv na dejavnosti, izvedene:
1. Prva stopnja:
Trajanje ne več kot 3-5 ur;
Zdravstveni sistolični 90 -81 mm Hg;
Impulzni tlak 30-25 mm Hg;
Simptomi šoka so izraženi šibko;
Srčno popuščanje manjka ali slabo izrazit;
Hitro stabilno stiskanje na terapevtske ukrepe.
2. Druga stopnja:
Trajanje 5-10 ur;
Zdravstveni sistolični 80-61 mm Hg;
Pulse tlak 20-15 mm Hg;
Simptomi šoka so bistveno izraženi;
Izrazite simptome akutne odpovedi levega prekata;
Izkazano nestabilno stiskanje na terapevtske ukrepe.
3. Tretja stopnja:
Več kot 10 ur;
Sistolični krvni tlak, manjši od 60 mm Hg, lahko pade na 0;
Pulse prijeten manj kot 15 mm Hg;
Potek šoka je izjemno huda;
Resen tok srčnega popuščanja, nevihtno otekanje pljuč;
Reakcija stiskanja za zdravljenje je odsotna, stanje premoženja se razvija.
Seznam glavnih diagnostičnih dejavnosti:
1. Diagnostika EKG.
Seznam dodatnih diagnostičnih dogodkov:
1. Merjenje ravni CVD (za rezitacijske brigade).
Zdravljenje v tujini
Zdravljenje v Koreji, Izrael, Nemčija, ZDA
Pridobite nasvet o zdravniškem pregledu
Zdravljenje
Taktike medicinske pomoči:
1. Z refleksnim šokom je glavni medicinski dogodek hiter in polna anestezija.
2. Ko se izvede aritmični šok na indikacijah življenja, kardioverzija ali kardiovelamulacija.
3. S šokom, povezanim z vrzel miokarda, je samo v sili kirurški intervencija učinkovita.
Medicinski program s kardiogenim šokom:
1. Skupni dogodki:
1.1. Anestezija.
1.2. Oksigenoterapija.
1.3. Trombolitična terapija.
1.4. Popravek CHSS, hemodinamični nadzor.
2. Uvod intravenske tekočine.
3. Zmanjšanje periferne žilne odpornosti.
4. Zmanjšanje zmanjšanja miokarda.
5. Intrakturna nasprotna plačila balona.
6. Kirurško zdravljenje.
Nesredna obravnava se izvaja v fazah, hitro se premakne na naslednjo stopnjo z neučinkovitostjo prejšnjega.
1. V odsotnosti izrazitega stagnacije v pljučih:
Položiti pacienta z dvignjenim kotom 20 ° po spodnjih okončinah;
Izvedite terapijo s kisikom;
Anestezija: morfij 2-5 mg V / B, ponovil 30 minut. ali fentanil 1-2 ml 0,005% (0,05 - 0,1 mg z Dropediolom 2 ml 0,25% V / v / v diazepamu 3-5 mg s psihomotoričnim vzbujanjem;
Trombolitike glede na indikacije;
HEPARIN 5000 ENOTE IN / V INKJANO;
CHSS Popravek (paroksizmalna tahikardija z ZHC je več kot 150 v 1 min. - absolutno branje za kardioversion).
2. V odsotnosti izrazitega stagnacije v pljučih in znakih povečanja CCD
200 ml 0,9; natrijev klorid v / v 10 minutah /, ki nadzoruje krvni tlak, CVD, respiratorna frekvenca, auskultativna slika pljuč in src;
V odsotnosti znakov transfuzijske hipervelvemije (CVD pod 15 cm vode
Če za vraga se ne more hitro stabilizirati, nadaljujte z naslednjim korakom.
3. Če je v / v uvedbi tekočine kontraindicirana ali neuspešno, Periferni vazodilatorji so uvedeni - natrijev nitropruside s hitrostjo 15-400 μg / min. ali posmehovati 10 mg v infuzijski raztopini v / v kapljici.
4. Injicirajte dopamin (Dopamin) 200 mg v 400 ml 5% raztopine glukoze v obliki intravenske infuzije, povečanje hitrosti infundiranja s 5 μg / kg / min. dokler ni dosežen najmanjši zadosten krvni tlak;
Brez učinka - dodatno dodeli norpinenalin hidrothatrat 4 mg v 200 ml 5% raztopine glukoze intravensko, povečanje stopnje infuzije s 5 μg / min. Pred doseganjem minimalnega zadostnega krvnega tlaka.
3. * Diazepam 0,5% 2 ml, amp.
5. * Izosorbidni dinitrat (vonj) 0,1% 10 ml, amp.
6. * Noranererenaline HydrothaTrate 0,2% 1 ml, amp.
Kazalniki učinkovitosti zdravstvene oskrbe:
1. Razmišljanje sindroma bolečine.
2. Shranjevanje ritma in prevodnih motenj.
3. preklic akutnih levih listov.
4. Stabilizacija hemodinamike.
Informacije
Viri in literatura.
- Protokoli za diagnozo in zdravljenje bolezni Ministrstva za zdravje Republike Kazahstan (št. 764 z dne 28.12.2007)
- 1. Diagnoza notranjih organov, prostornine 3, prostornina. 6, a.n. Okorokov, Moskva, 2002, 2. Priporočila za nujno medicinsko pomoč v Ruski federaciji, 2 izdaja, Ed. A.G. Miroshnicchenko, V.V. KhyshSyna, St. Petersburg, 2006 3. Napredna srčna življenjska podpora, AAC, 1999, pero iz angleščine, e.k. Sisentgaliev, Almaty PDF, ki je bil ustvarjen s PDFFVOCTORY PRO TEIL TRANSION www.pdffactury.com 4. Birtanov ea, Novikov S.V., AKSHALOVA D.Z. Razvoj kliničnih smernic in protokolov diagnostike in zdravljenja, ob upoštevanju sodobnih zahtev. Smernice. Almaty, 2006, 44 s. 5. Vrstni red ministra za zdravje Republike Kazahstan z dne 22. decembra 2004 št. 883 "O odobritvi seznama osnovnih (vitalnih) zdravil." 6. Vrstni red ministra za zdravje Republike Kazahstana z dne 30. novembra 2005 št. 542 "o spremembah in dopolnitvah Odredba Ministrstva za zdravje Republike Kazahstan z dne 7. decembra 2004 št. 854" O odobritvi navodil za oblikovanje seznama osnovnih (vitalnih zdravil) ".
Informacije
Vodja oddelka za izredne razmere in nujne medicinske pomoči, notranje bolezni št. 2 Kazahčeve nacionalne medicinske univerze. S.D. AspredIyarova - D.M., Profesor Turlanov km
Zaposleni v nujnih primerih in nujne medicinske oskrbe, domače bolezni št. 2 Kazahčeva nacionalne medicinske univerze. S.D. AspredIyarova: dr., Izredni profesor VODNEV VP; Dr., izredni profesor Diasebyev B.K; K.m.n., izredni profesor Akhmetova G.D.; Dr., izredni profesor babybaeva g.g.; Almukhambetov MK; Laskin a.a.; Madenov n.n.
Vodja oddelka za nujno medicino Sredstva Almaty State Inštituta za izboljšanje zdravnikov - Ph.D., izredni profesor Rakhimbaev R.S.
Zaposleni v oddelku za nujno medicino Državnega inštituta Almatyja za izboljšanje zdravnikov: dr., Izredni profesor Solchev yu.i.; Volkova n.V.; Haitsulin r.z; SEDRENKO V.A.
Priložene datoteke
Pozor!
- S samozdravljenjem lahko nanesite nepopravljivo škodo vašemu zdravju.
- Informacije, objavljene na spletnem mestu Medelement in v aplikacijah Medelement Mobile, "Lekar Pro", "Darige Pro", "Bolezni: Therapedist's Directory", ne more in ne bi smela nadomestiti s polnim delovnim časom zdravnika posvetovanja. Bodite prepričani, da se obrnete na zdravstvene ustanove v prisotnosti kakršnih koli bolezni ali moteče simptome.
- Izbira zdravil in njihovih odmerkov je treba navesti s strokovnjakom. Samo zdravnik lahko predpiše potrebno zdravilo in odmerek, ob upoštevanju bolezni in stanja bolnikovega telesa.
- Spletna stran Medelement in mobilne aplikacije "Medelement (Medlelement)", "Lekar Pro", "Dariger Pro", "Bolezni: imenik terapevta" so izključno informacijske in referenčne vire. Informacije, objavljene na tem spletnem mestu, se ne smejo uporabljati za nepooblaščene spremembe zdravnikovih receptov.
- Uvodnik Medelementa ni odgovoren za škodo na zdravje ali materialni škodi, ki izhaja iz uporabe tega spletnega mesta.
Kardiogeni šok je značilen enakomeren padec krvnega tlaka. Zgornji tlak pade pod 90 mm.rt. V večini primerov se taka situacija pojavi kot zaplet miokardnega infarkta in njegov dogodek mora biti pripravljen pomagati jedru.
Pojav kardiogenega udarca prispeva (zlasti na levi stopnji), v katerem trpijo številne miokardne celice. Funkcija črpalke srčne mišice (zlasti levega prekata) je zlomljena. Posledično se začnejo problemi ciljnih organov.
Najprej padejo v nevarne bolezni ledvic (koža je očitno bleda in njena povečanje vlage), CNS, je otekanje pljuč. Dolgoročno shranjevanje stanja šoka dosledno vodi do smrti jedra.
Zaradi pomembnosti je kardiogeni šok ICD 10 označen v ločenem razdelku - R57.0.
Kardiogeni šok je življenjsko razgradno stanje, za katerega je značilno znatno zmanjšanje krvnega tlaka (arterijska hipotenzija mora trajati vsaj trideset minut) in hudo ishemijo tkiva in organa, kot posledica hipoperfuzije (nezadostna oskrba krvi). Praviloma je šok v kombinaciji s kardiogeno pljučno edemom.
Pozornosti. Pravi kardiogeni šok je najbolj nevarna manifestacija OSN (akutne srčne popuščanje) na levem tipu, ki jo povzroča huda poškodba miokarda. Verjetnost smrti v tem stanju je od 90 do 95%.
Kardiogeni šok - Razlogi
Več kot osemdeset odstotkov vseh primerov kardiogenega šoka je znatno zmanjšanje krvnega tlaka z miokardnim infarktom (IM) s hudo poškodbo levega prekata (LV). Če želite potrditi nastanek kardiogenega šoka, je treba poškodovati več kot štirideset odstotkov miokardnega prostornine LV.
Veliko manj pogosto (približno 20%), kardiogeni šok razvija zaradi ostrih mehanskih zapletov:
- akutna insuficienca mitralnega ventila zaradi preloma papirnih mišic;
- popolna ločitev mišic bradavic;
- miokardni odmori z nastankom napake MZP (interventrikularna particija);
- polna vrzel MZHP;
- srce tamponade;
- sami sodnik;
- akutna anevrizma srca ali psevdo-OSKALE;
- hipovolemijo in ostro zmanjšanje srčnega prednapeta.

Pogostost pojavljanja kardiogenega šoka pri bolnikih z akutko je od 5 do 8%.
Upoštevajo se dejavniki tveganja za razvoj tega zapleta:
- sprednja lokalizacija srčnega napada,
- prisotnost bolnika v zgodovini utrpenega infarkta,
- starost starejših bolnikov
- prisotnost bolezni v ozadju:
- sladkorna bolezen,
- kronična ledvična odpoved
- težke aritmije
- kronično srčno popuščanje
- sistolična disfunkcija LV (levi prekat),
- kardiomiopatija, itd
Vrste kardiogenega šoka
Kardiogeni šok je lahko:- prav;
- reflex (razvoj padca bolečine);
- aritmogeni;
- cilj.

Pravi kardiogeni šok. Patogeneza razvoja
 Za razvoj pravega kardiogenega šoka, je potrebno več kot 40% miokardnih celic LV. Hkrati bi moralo preostalih 60% začeti delovati pri dvojni obremenitvi. Kritično zmanjšanje sistema sistemske krvi se pojavi takoj po koronarnem napadu. Spodbuja razvoj odziva, kompenzacijskih reakcij.
Za razvoj pravega kardiogenega šoka, je potrebno več kot 40% miokardnih celic LV. Hkrati bi moralo preostalih 60% začeti delovati pri dvojni obremenitvi. Kritično zmanjšanje sistema sistemske krvi se pojavi takoj po koronarnem napadu. Spodbuja razvoj odziva, kompenzacijskih reakcij.
Zaradi aktiviranja sistema za sočutje, kot tudi dejanja glukokortikosteroidnih hormonov in sistema Renin angiotenzin-aldosteron, telo poskuša povečati krvni tlak. Zaradi tega se v prvih fazah kardiogenega šoka oskrba krvi vzdržuje v koronarnem sistemu.
Vendar pa aktiviranje sistema za sočutje-nadledvic pripelje do videza tahikardije, krepitev pogodbene aktivnosti srčne mišice, povečanje kisikovih potreb miokarda, krč plovil mikrocirkulacijskega kanala in povečanje srca -nalaganje.
Pojav splošnega mikrovaskularnega krčev prispeva k krepitvi strjevanju krvi in \u200b\u200bustvarja ugodno ozadje za pojav Sindroma DVS.
Pomembno. Močni bolečin sindrom, povezan s hudo poškodbo srčne mišice, tudi poslabša že obstoječe hemodinamične motnje.
Zaradi krvnega obtoka se zmanjšuje ledvični pretok krvi in \u200b\u200bledvična odpoved razvija. Zakasnitev v telesu tekočine vodi do povečanja količine kroženja krvi in \u200b\u200bpovečanje srčnega prednastavitve.
Zdravljenje kardiogenega šoka. Kardiogeni šok je mogočen zaplet miokardnega infarkta, ki dosega 80% in več. Njegovo zdravljenje je zapletena naloga in vključuje niz ukrepov za zaščito popkovnega miokarda in obnavljanja njegovih funkcij, odpravo mikrocinami večjih motenj, nadomestilo za kršene funkcije parenhimnih organov. Učinkovitost terapevtskih ukrepov na več načinov je odvisna od časa njihovega začetka. Zgodnji začetek zdravljenja kardiogenega šoka je zaveza uspeha. Glavna naloga, ki jo je treba rešiti čim prej, je stabilizacija krvnega tlaka na ravni, ki zagotavlja ustrezno perfuzijo vitalnih organov (90-100 mm).
Zaporedje terapevtskih ukrepov med kardiogenim šokom:
1. Razmišljanje sindroma bolečine. Ker je moten sindrom bolečin, ki se pojavi z miokardnim infarktom, je eden od razlogov za zmanjšanje krvnega tlaka, je treba sprejeti vse ukrepe za njegovo hitro in popolno olajšanje. Najučinkovitejša uporaba nevroleptagezije.
2. Normalizacija ritma srca. Stabilizacija hemodinamike je nemogoča, ne da bi odpravila ritem srca, saj akutno nastajajoči napad tahikardije ali bradikardije pod pogoji Ishemijevega miokarda pripelje do močnega zmanjšanja emisij šoka in minute. Najučinkovitejši in varen način za razbremenitev tahikardije pri nizkem arterijskem tlaku je električna toplotna terapija. Če situacija omogoča zdravljenje drog, je izbira antiaritmičnega zdravila odvisna od vrste aritmije. V bradikardiji, ki je praviloma zaradi akutno nastale atrioventrikularne blokade, je skoraj edino učinkovito sredstvo endokardne karcemake. Injekcije atropin sulfat najpogosteje ne dajejo pomembnega in vztrajnega učinka.
3. Krepitev funkcije inotrona miokarda. Če po odpravi bolečin sindroma in normalizacije frekvenčnega zmanjšanja prekata, arterijski tlak se ne stabilizira, to kaže na razvoj pravega kardiogenega šoka. V tem primeru je treba povečati pogodbeno aktivnost levega prekata, ki spodbuja preostali učinkovin miokardium. V ta namen se uporabljajo simpatomimetične amine: dopamin (dopamin) in dobutamin (propotaple), selektivno delovanje na beta-1-adrenroreceptorjih srca. Dopamin se daje intravensko kapljanje. Za to je 200 mg (1 ampula) zdravila ločeno v 250-500 ml 5% raztopine glukoze. Odmerek v vsakem primeru izberemo eksperimentalno, odvisno od dinamike krvnega tlaka. Običajno se začne z 2-5 μg / kg v 1 min (5-10 padcev v 1 min), postopoma povečuje stopnjo dajanja pred stabilizacijo sistoličnega krvnega tlaka na 100-110 mm Dobertex je na voljo v vialah 25 ml, ki vsebuje 250 mg Dobutamine hidroklorida v liofiliziran obliki. Pred uporabo se suha snov v viali raztopimo z dodajanjem 10 ml topila in nato vzpenjamo v 250-500 ml 5% raztopine glukoze. Intravenska infuzija se začne z odmerkom 5 μg / kg v 1 min, kar se poveča, dokler se ne prikaže klinični učinek. Optimalna hitrost dajanja je izbrana individualno. Redko presega 40 μg / kg v 1 min, učinek zdravila se začne 1-2 minut po dajanju in ustavi po koncu zaradi kratkega (2 min) razpolovnika.
4. Neposebni proti-depozitni ukrepi. Istočasno z uvedbo simpatomimetičnih aminov, z namenom izpostavljenosti različnim fazam patogeneze šoka, se uporabljajo naslednja zdravila:
1. Glukokortikoidi: Prednizon - 100-120 mg intravensko vstavljanje;
2. heparin - 10.000 enot intravensko;
3. natrijev bikarbonat - 100-120 ml 7,5% raztopine;
4. Repoligulukin - 200-400 ml, če uvedba velikih količin tekočine ni kontraindicirana (na primer, ko združuje šok s pljučnim edemom); Poleg tega se izvede vdihavanje kisika.
Kljub razvoju novih pristopov k kardiogeni šok terapije je smrtnost miokardnega infarkta od 85 do 100%. Zato je najboljša "zdravljenje" šoka njena preprečevanje, ki je hitro in popolno lajšanje bolečin sindroma, srčni utrip motnje in omejevanje območja infarkta.
Kardiogeni šok je patološki proces, ko pride do funkcije zmanjšanja levega prekata, se oskrba krvi v tkiva in notranje organe poslabša, ki se pogosto konča s smrtjo človeka.
Razumeti je treba, da kardiogeni šok ni samostojna bolezen, vendar je vzrok anomalije lahko še ena bolezen, stanje in drugi smrtno nevarni patološki procesi.
Država je izjemno nevarna za življenje: če ni prave pomoči, je prišla do smrtonosnega izida. Na žalost, v nekaterih primerih, tudi nudenje pomoči kvalificiranim zdravnikom, ni dovolj: statistični podatki so takšni, da se v 90% primerov pojavi biološka smrt.
Zapleti, ki se pojavijo, ne glede na stopnjo razvoja države, lahko privede do hudih posledic: krvni obtok vseh organov in tkiv je moteno, možgani se lahko razvijejo, akutni in, v prebavi in \u200b\u200btako naprej.
V skladu z mednarodno klasifikacijo bolezni desete revizije je država v oddelku "Simptomi, znaki in odstopanja od norme, ki niso uvrščeni v druge oddelke." Koda na ICD-10 - R57.0.
Etiologija
V večini primerov se kardiogeni šok razvija z miokardnim infarktom kot zaplet. Vendar obstajajo drugi etiološki dejavniki za razvoj anomalije. Vzroki kardiogenega šoka so naslednji:
- zaplet po;
- zastrupitev s korpiotskimi snovmi;
- pljučna arterija;
- krvavitev intrakardiac;
- slabo delovanje črpalne funkcije srca;
- težko;
- akutna insuficienca ventila;
- hipertrofična;
- razbijanje interventrikularne particije;
- travmatične ali vnetne poškodbe perikardne vrečke.
Vsak pogoj je izjemno nevaren za življenje, zato, če obstaja diagnoza, morate skrbno slediti priporočilom zdravnika in s slabim počutjem - nujno zaprositi za zdravniško pomoč.
Patogeneza
Patogeneza kardiogenega šoka:
- zaradi nekaterih etioloških dejavnikov se pojavi ostro zmanjšanje srčne izhod;
- srce ne more več v celoti zagotoviti oskrbe s krvjo telesu, vključno z možgani;
- razvija acidoza;
- patološki proces se lahko poslabša z fibrilacijo prekata;
- asistelia prihaja, ustavi dih;
- Če ukrepi oživljanja ne dajejo ustreznega rezultata, se pojavi pacientova smrt.
Problem se zelo hitro razvija, zato je dejansko čas za zdravljenje.
Razvrstitev
CSS, arterijski indikatorji tlaka, klinični znaki in trajanje anomalskega stanja opredeljujejo tri stopenj kardiogenega šoka. Še vedno je več kliničnih oblik patološkega procesa.
Vrste kardiogenega šoka:
- refleksijski kardiogeni šok se zlahka pritrdi, značilen po močnih bolečih občutkih;
- arritmični šok je povezan z ali, zaradi nizkih emisij srca;
- true Cardiogenic Shock - taka klasifikacija kardiogenega šoka, ki se nanaša na najbolj nevarna (smrtnica se pojavi skoraj 100%, ker patogeneza vodi do nepopravljivih sprememb, ki so nezdružljiva z življenjem);
- površina - V skladu z razvojnim mehanizmom je dejansko analog pravega kardiogenega šoka, vendar patogenetski dejavniki so bolj izrazit;
- kardiogeni šok zaradi miokardnega pokrova - oster kapljic krvnega tlaka, tamponade srca zaradi predhodnih patoloških procesov.
Ne glede na to, katera oblika patološkega procesa je na zalogi, je treba pacient nujno postaviti prvo pomoč med kardiogenim šokom.
Simptomatics.
Klinični znaki kardiogenega šoka so podobni manifestacijam srčnega napada in podobnih patoloških procesov. Asimptomatska anomalija ne more pretokati.
Simptomi kardiogenega šoka:
- šibek, impulz z navojem;
- ostre upad kazalnikov krvnega tlaka;
- zmanjšanje dnevne količine ločenega urina - manj kot 20 ml / h;
- Človeška inhibicija, v nekaterih primerih prihaja komatozna država;
- palor kože, včasih se pojavi ankrucyanos;
- pljučni otekanje z ustreznimi simptomi;
- zmanjšanje temperature kože;
- površno dihanje;
- povečano znojenje, lepljiv znoj;
- poslušajte gluhih tonov srca;
- ostre bolečine v prsih, ki daje rezila, roke;
- Če je bolnik zavesten, obstaja panika strah, tesnoba, morda stanje neumnosti.
Odsotnost nujne oskrbe v simptomih kardiogenega šoka neizogibno vodi do smrti.
Diagnostika
Simptomi kardiogenega šoka so izgovorjeni, zato ni problema z diagnozo težav. Prvič, oživljanje oživljanja se izvajajo za stabilizacijo stanja osebe, nato pa jih diagnosticirajo.
Diagnoza kardiogenega šoka vključuje postopke:
- radiografija prsnega koša;
- angiografija;
- ehokardiografija;
- elektrokardiografija
- kemija krvi;
- ograja arterijske krvi za analizo sestave plina.
Diagnostična merila kardiogenega šoka se upoštevajo: \\ t
- srčni toni so gluhi, lahko ujamete tretji ton;
- funkcija ledvic - Diuresis ali Annouria;
- pulse - niti, majhno polnilo;
- indikatorji pH - zmanjšani na kritično minimum;
- dihanje - površinsko, težko, z visoko dvigom prsnega koša;
- bolečina - ostra, na celotnem prsih, daje v hrbtu, vrat in roke;
- zavest človeka - polovična pasma, izguba zavesti, koma.
Na podlagi rezultatov diagnostičnih ukrepov je izvoljena taktika zdravljenja kardiogenega šoka - izbrana zdravila in pripravijo splošna priporočila.
Zdravljenje
Možno je povečati možnosti za okrevanje, le če je bolnik pravočasno in pravilno cenjen. Na poti, z gospodarstvom teh dogodkov, bi morali poklicati brigacijo nujne medicinske oskrbe in jasno opišite simptomatične.
Ekstremna pomoč v kardiogenem šoku po algoritmu:
- postavite osebo na trdno gladko površino in dvignite noge;
- unguttton Hlače vrat in pas;
- zagotoviti svež zrak, če je prostor;
- Če je bolnik v zavesti, dajte tableto "nitroglicerin";
- z vidnimi znaki ustavljanja srca, zaženite posredno masažo.
Ambulanta brigada lahko izvede takšne dejavnosti za reševanje življenj:
- injekcije iz anestetičnih zdravil - zdravilo iz skupine nitratnih ali narkotičnih analgetikov;
- ko - diuretično hitro ukrepanje;
- priprava dopamina in adrenalin med kardiogenim šokom - če je srce ustavljeno;
- za spodbujanje srčne dejavnosti se priprava dobutamina uvede v razredčeni obliki;
- zagotavljanje kisika z valjem ali blazino.

Intenzivna terapija s kardiogenim šokom znatno povečuje možnosti, da oseba ne bo umrla. Algoritem za pomoč pri približevanju, saj bodo dejanja zdravnikov odvisna od stanja bolnika.
Kardiogeno udarno zdravljenje z miokardnim infarktom in drugimi etiološkimi dejavniki, ki neposredno v medicinskem objektu lahko vključuje naslednje dejavnosti:
- za zdravljenje infuzijo se kateter uvede v podvrženo veno;
- razlogi za razvoj kardiogenega šoka so diagnosticirani in zdravilo je izbrano za njihovo odpravo;
- Če je bolnik nezavesten, je oseba prevedena v umetno prezračevanje pljuč;
- nastavitev katetra v mehurju, da spremljate količino sproščenega urina;
- uvaja droge za povečanje krvnega tlaka;
- injekcije zdravil kateholaminske skupine ("dopamin", "adrenalin"), če je nastala srce;
- Če želite obnoviti motene koagulacijske lastnosti krvi, se uvede "heparin".
V postopku izvajanja ukrepov za stabilizacijo stanja se lahko uporabijo zdravila takega spektra ukrepov:
- analgetiki;
- vAZOPRESSORS;
- srčni glikozidi;
- inhibitorji fosfodiesteraze.
Nemogoče je pacientu dati na lastno hemodinamične priprave (z izjemo nitroglicerina).
Če dogodki infuzijske terapije za kardiogeni šok ne dajejo ustreznega rezultata, je treba nujno sprejeti odločba o operativnem posredovanju.
V tem primeru se lahko koronarna angioplasty izvede z nadaljnjo nastavitev stenta in reševanja vprašanja ranžiranja. Najučinkovitejša metoda s takšno diagnozo bi lahko bila presaditev srca v sili, vendar je skoraj nemogoče.
Na žalost, v večini primerov, kardiogeni šok vodi do smrti. Toda zagotavljanje nujne oskrbe med kardiogenim šokom še vedno daje možnost preživeti. Preventivni dogodki ne obstajajo.
Je vse pravilno v članku iz zdravstvenega vidika?
Odgovor samo, če ste potrdili zdravstveno znanje
Novi članki
- Lion Tolstoy o civilizaciji
- Prepovedi Petra I, ki so spremenili pritožbo Rusije Petra, je najprej prepovedala pisno pismo
- Kako je Vlasik diplomiral
- Icebreaker "Krasin" (29 fotografij)
- Kako odstraniti omejitev hitrosti Yota na modem ali usmerjevalniku - navodila
- Kako odstraniti omejitev hitrosti na YoTa?
- "Ženske, ki so jih prisilile na sočunjevanje"
- Material o decEMBRISTu. DecEmbristi v povezavi. Zanimiva dejstva. Kaj so se razlikovali od drugih revolucionarjev
- Opis slike Karla Bryullov "Zadnji dan Pompeji
- Ustrezno vzdrževanje avtomobila in upravljanje avtomobilov v vseh pogojih
Popularni članki
- Misli o telegramu: prednosti in slabosti telegrama in slabosti
- Izberite aplikacijo za snemanje klicev na napravah Android: ACR (NLL), "AVTOMATSKI KAPI ZA ME" (APPS APPS), Snemalnik klicev (SOLD UNION)
- Kaj je pametna TV v televizorju, kaj je rezano pametno
- Nageljni Nizozemski Grenadini in veliki cvetovi nageljni vrt Grenadini
- Carnetation Grenadine - raste iz semenžen nageljne Grenadine, ki rastejo iz semenskih semen
- Kako prepoznati raka v zgodnji fazi
- Glavne vrste kirgiške moškega kostuma
- Elechek - Ženska glava
- Kdo so takšni kozi v zaporu?
- Salade v pločevinkah, ki so bile uporabne, okusne in dostopne
