इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा (आईटीपी) - विवरण, कारण, उपचार। थ्रोम्बोसाइटोपेनिया इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा आईसीबी कोड
रक्तस्रावी सिंड्रोम की शुरुआत के साथ रोग धीरे-धीरे या तीव्र रूप से शुरू होता है। थ्रोम्बोसाइटोपेनिक पुरपुरा के साथ रक्तस्राव का प्रकार पेटीचियल-स्पॉटेड (चोट) है। नैदानिक अभिव्यक्तियों के अनुसार, थ्रोम्बोसाइटोपेनिक पुरपुरा के दो प्रकार हैं: "सूखा" - रोगी को केवल त्वचीय रक्तस्रावी सिंड्रोम होता है; "गीला" - रक्तस्राव के साथ संयुक्त रक्तस्राव। थ्रोम्बोसाइटोपेनिक पुरपुरा के पैथोग्नोमोनिक लक्षण त्वचा में रक्तस्राव, श्लेष्मा झिल्ली और रक्तस्राव हैं। इन संकेतों की अनुपस्थिति निदान की शुद्धता के बारे में संदेह पैदा करती है।
100% रोगियों में त्वचीय रक्तस्रावी सिंड्रोम होता है। इकोस्मोसिस की संख्या एकल से कई में भिन्न होती है। थ्रोम्बोसाइटोपेनिक पुरपुरा में त्वचीय रक्तस्रावी सिंड्रोम की मुख्य विशेषताएं इस प्रकार हैं।
- दर्दनाक प्रभाव की डिग्री के साथ रक्तस्राव की गंभीरता की असंगति; उनकी सहज उपस्थिति संभव है (मुख्य रूप से रात में)।
रक्तस्रावी चकत्ते का बहुरूपता (पेटीचिया से बड़े रक्तस्राव तक)।
-त्वचा के रक्तस्राव की पॉलीक्रोमिसिटी (बैंगनी से नीले-हरे और पीले रंग, उनकी उपस्थिति की उम्र के आधार पर), जो हीमोग्लोबिन के क्रमिक रूपांतरण के माध्यम से क्षय के मध्यवर्ती चरणों के माध्यम से बिलीरुबिन में जुड़ा हुआ है।
रक्तस्रावी तत्वों की विषमता (कोई पसंदीदा स्थानीयकरण नहीं)।
-दर्दहीनता।
अक्सर श्लेष्मा झिल्ली में रक्तस्राव होता है, सबसे अधिक बार टॉन्सिल, नरम और कठोर तालू। ईयरड्रम, श्वेतपटल, कांच के हास्य, फंडस में रक्तस्राव संभव है।
श्वेतपटल में रक्तस्राव थ्रोम्बोसाइटोपेनिक पुरपुरा की सबसे गंभीर और खतरनाक जटिलता के खतरे का संकेत दे सकता है - मस्तिष्क में रक्तस्राव। एक नियम के रूप में, यह अचानक होता है और तेजी से आगे बढ़ता है। चिकित्सकीय रूप से, मस्तिष्क रक्तस्राव सिरदर्द, चक्कर आना, आक्षेप, उल्टी, और फोकल न्यूरोलॉजिकल लक्षणों के रूप में प्रकट होता है। मस्तिष्क रक्तस्राव का परिणाम मात्रा, रोग प्रक्रिया के स्थानीयकरण, निदान की समयबद्धता और पर्याप्त चिकित्सा पर निर्भर करता है।
थ्रोम्बोसाइटोपेनिक पुरपुरा के लिए, श्लेष्म झिल्ली से रक्तस्राव विशेषता है। अक्सर वे प्रकृति में विपुल होते हैं, जिससे गंभीर पोस्ट-हेमोरेजिक एनीमिया होता है जो रोगी के जीवन को खतरे में डालता है। बच्चों में, नाक गुहा के श्लेष्म झिल्ली से सबसे आम रक्तस्राव होता है। मसूढ़ों से रक्तस्राव आमतौर पर कम होता है, लेकिन यह दांत निकालने के दौरान खतरनाक भी हो सकता है, विशेष रूप से एक अज्ञात बीमारी वाले रोगियों में। थ्रोम्बोसाइटोपेनिक पुरपुरा के साथ दांत निकालने के बाद रक्तस्राव हस्तक्षेप के तुरंत बाद होता है और इसकी समाप्ति के बाद फिर से शुरू नहीं होता है, हेमोफिलिया में देर से होने वाले रक्तस्राव के विपरीत। यौवन की लड़कियों में, गंभीर मेनो- और मेट्रोरहागिया संभव हैं। कम आम गैस्ट्रोइंटेस्टाइनल और गुर्दे से खून बह रहा है।
थ्रोम्बोसाइटोपेनिक पुरपुरा के साथ आंतरिक अंगों में कोई विशेष परिवर्तन नहीं होते हैं। शरीर का तापमान आमतौर पर सामान्य रहता है। कभी-कभी टैचीकार्डिया का पता लगाया जाता है, दिल के गुदाभ्रंश के साथ - शीर्ष पर सिस्टोलिक बड़बड़ाहट और बोटकिन के बिंदु पर, एनीमिया के कारण आई टोन का कमजोर होना। एक बढ़े हुए प्लीहा असामान्य है और इसके बजाय थ्रोम्बोसाइटोपेनिक पुरपुरा के निदान को खारिज कर देगा।
रोग के तीव्र (6 महीने तक चलने वाले) और पुराने (6 महीने से अधिक समय तक चलने वाले) रूप नीचे की ओर अलग-थलग हैं। प्रारंभिक परीक्षा के दौरान, रोग के पाठ्यक्रम की प्रकृति को स्थापित करना असंभव है। रक्तस्रावी सिंड्रोम की अभिव्यक्ति की डिग्री के आधार पर, रोग के दौरान रक्त की गणना तीन अवधियों में होती है: रक्तस्रावी संकट, नैदानिक छूट और नैदानिक और हेमटोलॉजिकल छूट।
रक्तस्रावी संकट गंभीर रक्तस्राव सिंड्रोम, प्रयोगशाला मापदंडों में महत्वपूर्ण परिवर्तन की विशेषता है।
नैदानिक छूट के दौरान, रक्तस्रावी सिंड्रोम गायब हो जाता है, रक्तस्राव का समय कम हो जाता है, रक्त जमावट प्रणाली में माध्यमिक परिवर्तन कम हो जाते हैं, लेकिन थ्रोम्बोसाइटोपेनिया बना रहता है, हालांकि यह रक्तस्रावी संकट की तुलना में कम स्पष्ट है।
नैदानिक और हेमटोलॉजिकल छूट का तात्पर्य न केवल रक्तस्राव की अनुपस्थिति से है, बल्कि प्रयोगशाला मापदंडों के सामान्यीकरण से भी है।
रूस में, 10 वें संशोधन (ICD-10) के रोगों के अंतर्राष्ट्रीय वर्गीकरण को घटनाओं, सभी विभागों के चिकित्सा संस्थानों में आबादी के दौरे के कारणों और मृत्यु के कारणों को ध्यान में रखते हुए एक एकल मानक दस्तावेज के रूप में अपनाया गया है। .
ICD-10 को 1999 में रूस के स्वास्थ्य मंत्रालय के दिनांक 05/27/97 के आदेश द्वारा पूरे रूसी संघ में स्वास्थ्य सेवा में पेश किया गया था। नंबर 170
2017 2018 में WHO द्वारा एक नए संशोधन (ICD-11) की योजना बनाई गई है।
WHO द्वारा संशोधित और पूरक के रूप में
परिवर्तनों का संसाधन और अनुवाद © mkb-10.com
थ्रोम्बोसाइटोपेनिक पुरपुरा एमकेबी 10
एक ऑटोइम्यून बीमारी जो प्लेटलेट्स की झिल्ली ग्लाइकोप्रोटीन संरचनाओं पर एंटीप्लेटलेट एंटीबॉडी और / या परिसंचारी प्रतिरक्षा परिसरों के प्रभाव के कारण होती है, जो थ्रोम्बोसाइटोपेनिया द्वारा विशेषता होती है और रक्तस्रावी सिंड्रोम द्वारा प्रकट होती है।
समानार्थी शब्द
D69.3 इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा
महामारी विज्ञान
ज्यादातर मामलों में, गर्भावस्था अज्ञातहेतुक थ्रोम्बोसाइटोपेनिक पुरपुरा वाले रोगियों की स्थिति को खराब नहीं करती है; 30% महिलाओं में रोग का विस्तार होता है।
वर्गीकरण
डाउनस्ट्रीम आवंटित करें:
तीव्र रूप (6 महीने से कम);
जीर्ण रूप (दुर्लभ रिलैप्स के साथ, बार-बार होने वाले रिलैप्स के साथ, लगातार रिलैप्सिंग कोर्स के साथ)।
गर्भवती महिलाओं में, इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा का पुराना रूप प्रबल होता है (80-90%)। तीव्र रूप 8% महिलाओं में नोट किया जाता है।
रोग की अवधि के अनुसार, निम्न हैं:
नैदानिक मुआवजा (लगातार थ्रोम्बोसाइटोपेनिया के साथ रक्तस्रावी सिंड्रोम की अभिव्यक्तियों की अनुपस्थिति);
एटियलजि (कारण) बैंगनी
रोग का एटियलजि अज्ञात है। वे पर्यावरणीय कारकों (तनाव, प्रकाश संवेदनशीलता, विकिरण, खराब पोषण, आदि), आनुवंशिक और हार्मोनल कारणों के संयुक्त प्रभाव का सुझाव देते हैं। शायद ट्रिगर वायरस की सक्रियता है।
रोगजनन
अज्ञातहेतुक थ्रोम्बोसाइटोपेनिक पुरपुरा के लिए, उनके झिल्ली प्रतिजनों के लिए एंटीबॉडी के गठन के कारण प्लेटलेट्स का बढ़ता विनाश विशेषता है। इन प्लेटलेट्स को प्लीहा मैक्रोफेज द्वारा रक्त से हटा दिया जाता है।
रोग का रोगजनन प्लेटलेट्स की अपर्याप्त संख्या और रक्त जमावट प्रणाली में प्लेटलेट घटकों में संबंधित कमी पर आधारित है। प्लेटलेट्स हेमोस्टेसिस के सभी चरणों में शामिल होते हैं। हाल के वर्षों में, व्यक्तिगत प्लेटलेट कारकों की पहचान करना संभव हो गया है जो स्पष्ट रूप से कार्य में भिन्न हैं। जमावट और फाइब्रिनोलिसिस के प्लाज्मा कारक प्लेटलेट्स पर सोख लिए जा सकते हैं, लेकिन, इसके अलावा, वे अंतर्जात उत्पादों का स्राव करते हैं जो हेमोस्टेसिस की प्रक्रिया में सक्रिय रूप से शामिल होते हैं।
प्लेटलेट्स के 11 अंतर्जात कारकों का अच्छी तरह से अध्ययन किया जाता है। प्लेटलेट्स में माइक्रोवेसल्स की दीवारों की सामान्य संरचना और कार्य को बनाए रखने की क्षमता होती है, उनके चिपकने-एकत्रीकरण गुणों के कारण, वे संवहनी क्षति के मामले में प्राथमिक प्लेटलेट प्लग बनाते हैं, क्षतिग्रस्त जहाजों की ऐंठन का समर्थन करते हैं, रक्त जमावट में भाग लेते हैं और कार्य करते हैं। फाइब्रिनोलिसिस के अवरोधक के रूप में।
प्लेटलेट अपर्याप्तता में, रक्तस्राव एक माइक्रोकिरुलेटरी प्रकृति का होता है और छोटे जहाजों की बढ़ती नाजुकता के साथ-साथ केशिकाओं के माध्यम से संवहनी बिस्तर से एरिथ्रोसाइट्स की रिहाई के परिणामस्वरूप होता है। रक्तस्राव तब प्रकट होता है जब प्लेटलेट की संख्या 5 × 104 / μL तक गिर जाती है।
गर्भावस्था की जटिलताओं का रोगजनन
प्लेटलेट्स का बढ़ा हुआ विनाश एंटीप्लेटलेट एंटीबॉडी (I--) की कार्रवाई के तहत होता है। वे प्लेसेंटा को पार करते हैं और भ्रूण के प्लेटलेट्स के साथ बातचीत कर सकते हैं, जिससे उन्हें रक्तप्रवाह और थ्रोम्बोसाइटोपेनिया से हटा दिया जाता है। एटी से जुड़े प्लेटलेट्स प्लीहा में मैक्रोफेज द्वारा कब्जा कर लिए जाते हैं और कुछ हद तक यकृत में नष्ट हो जाते हैं।
गर्भावस्था रोग को बढ़ा सकती है। रोग की पुनरावृत्ति संभवतः भ्रूण की तिल्ली द्वारा एंटीप्लेटलेट एंटीबॉडी के उत्पादन से जुड़ी होती है। ज्यादातर मामलों में, गर्भावस्था के दौरान खतरनाक रक्तस्राव नहीं होता है।
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा की नैदानिक तस्वीर (लक्षण)
रोग का मुख्य लक्षण पूर्ण स्वास्थ्य की पृष्ठभूमि के खिलाफ एक microcirculatory प्रकार के रक्तस्रावी सिंड्रोम की अचानक उपस्थिति है। रक्तस्रावी सिंड्रोम के साथ, यह नोट किया गया है:
त्वचीय रक्तस्राव (पेटीचिया, पुरपुरा, इकोस्मोसिस);
श्लेष्म झिल्ली में रक्तस्राव;
श्लेष्मा झिल्ली से रक्तस्राव (नाक, मसूड़ों से, निकाले गए दांत के सॉकेट से, गर्भाशय, कम अक्सर मेलेना,
27% गर्भवती महिलाओं में रोग का प्रकोप होता है; एक्ससेर्बेशन की आवृत्ति गर्भाधान के समय रोग की अवस्था और रोग की गंभीरता पर निर्भर करती है।
गर्भकाल की जटिलताएं
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा का तेज होना और इसके पाठ्यक्रम का बिगड़ना गर्भावस्था के पहले भाग में और इसके अंत के बाद (बच्चे के जन्म और गर्भपात के बाद, आमतौर पर अंत के 1-2 महीने बाद) होता है।
नवजात शिशु में भ्रूण हाइपोक्सिया और आईजीआर, संक्रमण, समयपूर्वता, और प्रारंभिक अनुकूलन विकार के लक्षण हैं। हालांकि, ज्यादातर मामलों में गर्भावस्था स्वस्थ बच्चों के जन्म के साथ ही समाप्त हो जाती है।
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा में गर्भधारण की सबसे अधिक देखी जाने वाली जटिलताएं हैं:
गर्भावस्था की जल्दी समाप्ति का खतरा (39%);
सहज गर्भपात (14%);
समय से पहले जन्म का खतरा (37%);
अनुक्रमिक और प्रारंभिक प्रसवोत्तर अवधि (4.5%) में पीओएनआरपी और रक्तस्राव;
निदान
इतिहास
बार-बार नाक बहने की शिकायत, साथ ही मसूड़ों से रक्तस्राव, भारी मासिक धर्म, त्वचा और श्लेष्मा झिल्ली पर पेटीकियल दाने की उपस्थिति, छोटे घाव।
थ्रोम्बोसाइटोपेनिया वंशानुगत हो सकता है।
शारीरिक अध्ययन
एक्स्ट्रावासेट्स हाथ-पैरों की त्वचा पर, विशेष रूप से पैरों पर, पेट, छाती और शरीर के अन्य हिस्सों पर स्थित होते हैं। जिगर और प्लीहा बढ़े नहीं हैं।
प्रयोगशाला अनुसंधान
रक्त के नैदानिक विश्लेषण में, अलग-अलग गंभीरता के थ्रोम्बोसाइटोपेनिया का पता लगाया जाता है। एक्ससेर्बेशन के दौरान प्लेटलेट्स का स्तर 1-3 × 104 / μL के भीतर उतार-चढ़ाव करता है, हालांकि, 40% मामलों में, एकल प्लेटलेट्स निर्धारित किए जाते हैं।
हेमोस्टेसिस के अध्ययन में, संरचनात्मक और कालानुक्रमिक हाइपोकोएग्यूलेशन का पता चला है।
वाद्य अध्ययन
अस्थि मज्जा के छिद्र में, मेगाकारियोसाइट्स की संख्या में वृद्धि नोट की जाती है।
विभेदक निदान
विभेदक निदान एक अस्पताल में थ्रोम्बोसाइटोपेनिया के रोगसूचक रूपों के साथ किया जाता है, जो दवाओं (मूत्रवर्धक, एंटीबायोटिक्स), संक्रमण (सेप्सिस), एलर्जी, साथ ही साथ अन्य रक्त रोगों (तीव्र ल्यूकेमिया, मेगालोब्लास्टिक एनीमिया) के प्रभाव के कारण होता है। .
अन्य विशेषज्ञों से परामर्श करने के लिए संकेत
संकेत रक्तस्राव और एनीमिया में वृद्धि हैं। रक्त गणना में स्पष्ट परिवर्तन वाली सभी गर्भवती महिलाओं को एक चिकित्सक और हेमेटोलॉजिस्ट के साथ परामर्श दिखाया जाता है।
निदान तैयार करने का उदाहरण
गर्भावस्था 12 सप्ताह गर्भावस्था को समाप्त करने का खतरा। इडियोपैथिक थ्रॉम्बोसाइटोपेनिक पुरपुरा।
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा का उपचार
उपचार के उद्देश्य
गंभीर रक्तस्राव की रोकथाम जो थ्रोम्बोसाइटोपेनिया की पूरी अवधि के दौरान रोगी के जीवन के लिए खतरा है।
गैर-औषधीय उपचार
प्लास्मफेरेसिस को प्राथमिक चिकित्सा की एक विधि के रूप में निर्धारित किया जाता है (प्रक्रिया की एक स्पष्ट प्रतिरक्षात्मक गतिविधि के साथ गर्भवती महिलाओं के लिए संकेत दिया जाता है, एंटीप्लेटलेट एंटीबॉडी के एक उच्च अनुमापांक और प्रतिरक्षा परिसरों को प्रसारित करने के साथ) या एक वैकल्पिक विधि के रूप में (अनुशंसित यदि रूढ़िवादी चिकित्सा अप्रभावी है, गंभीर पक्ष है) प्रभाव और मतभेद)।
चिकित्सा उपचार
ग्लूकोकार्टिकोइड्स की नियुक्ति, जिसका रोगजनन के सभी लिंक पर एक जटिल प्रभाव पड़ता है (एंटीबॉडी के गठन को रोकता है, प्लेटलेट्स के लिए उनके बंधन को बाधित करता है, एक इम्यूनोसप्रेसिव प्रभाव होता है, और अस्थि मज्जा कोशिकाओं द्वारा प्लेटलेट उत्पादन पर सकारात्मक प्रभाव पड़ता है)। उपचार का उद्देश्य पहले रक्तस्रावी अभिव्यक्तियों को कम करना है, और फिर प्लेटलेट के स्तर को बढ़ाना है।
गर्भावस्था के दौरान (स्थिति की गंभीरता के आधार पर), साथ ही साथ एंजियोप्रोटेक्टर्स में 0.4-0.6 ग्राम / किग्रा शरीर के वजन की खुराक पर इम्युनोग्लोबुलिन (अंतःशिरा ड्रिप) की शुरूआत निर्धारित करें।
शल्य चिकित्सा
विशेष रूप से गंभीर मामलों में और जटिल रूढ़िवादी चिकित्सा की अप्रभावीता के साथ, प्लीहा के सर्जिकल हटाने को एंटीप्लेटलेट एंटीबॉडी के उत्पादन के स्रोत और प्लेटलेट विनाश के अंग के रूप में इंगित किया जाता है।
गर्भावस्था की जटिलताओं की रोकथाम और भविष्यवाणी
चोटों और संक्रामक रोगों के साथ-साथ प्लेटलेट फ़ंक्शन को कम करने वाली दवाओं के पर्चे के बहिष्कार के संबंध में निवारक उपायों की आवश्यकता होती है।
गर्भवती महिलाओं को एसिटाइलसैलिसिलिक एसिड और अन्य एंटीप्लेटलेट एजेंटों, थक्कारोधी और नाइट्रोफ्यूरन दवाओं को रद्द करने की आवश्यकता होती है।
गर्भावस्था की जटिलताओं के उपचार की विशेषताएं
त्रैमासिक तक गर्भधारण की जटिलताओं का उपचार
यदि दूसरी और तीसरी तिमाही में रुकावट का खतरा है, तो उपचार पारंपरिक है (अनुभाग "सहज गर्भपात" देखें)। तीसरी तिमाही में प्रीक्लेम्पसिया के विकास के साथ, मूत्रवर्धक निर्धारित नहीं किया जाना चाहिए, क्योंकि वे प्लेटलेट फ़ंक्शन को कम करते हैं।
प्रसव और प्रसव के दौरान जटिलताओं का उपचार
श्रम शक्ति की कमजोरी, भ्रूण हाइपोक्सिया से प्रसव जटिल हो सकता है। रोडोस्टिम्युलेटिंग एजेंटों को समय पर लागू करना आवश्यक है। चूंकि रक्तस्राव बाद और प्रारंभिक प्रसवोत्तर अवधि में सबसे खतरनाक जटिलता है, इसलिए उन्हें गर्भाशय को कम करने वाले एजेंटों को निर्धारित करके रोका जाना चाहिए।
उपचार दक्षता का आकलन
एक आउट पेशेंट के आधार पर, ग्लूकोकार्टिकोइड्स के साथ केवल निवारक उपाय और रखरखाव चिकित्सा की जा सकती है, शेष उपचार विशेष अस्पतालों में किया जाता है।
समय का चुनाव और डिलीवरी का तरीका
प्रसव समय पर होता है, और उन्हें ग्लुकोकोर्टिकोइड्स की आड़ में और मुख्य रूप से प्राकृतिक जन्म नहर के माध्यम से किया जाता है। सर्जिकल डिलीवरी को प्रसूति संबंधी संकेतों के अनुसार किया जाता है या अंतर्निहित बीमारी के गंभीर रूप से तेज होने की स्थिति में असाध्य रक्तस्राव के विकास या केंद्रीय तंत्रिका तंत्र में रक्तस्राव के खतरे के मामले में, जब स्वास्थ्य कारणों से स्प्लेनेक्टोमी की आवश्यकता होती है।
रोगी के बारे में जानकारी
लाइव वायरल टीके इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा वाले रोगियों में contraindicated हैं। जलवायु परिवर्तन, बढ़ी हुई सूर्यातप (सूर्य के संपर्क, कमाना) की सिफारिश नहीं की जाती है।
टिप्पणियाँ (1)
- क्या तुम यहाँ हो:
- घर
- दाई का काम
- गर्भावस्था की पैथोलॉजी
- इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा और गर्भावस्था
प्रसूति & प्रसूतिशास्र
प्रसूति पर अद्यतन लेख
© 2018 चिकित्सा के सभी रहस्य MedSecret.net . पर
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पर्पल आईसीडी -10 कोड;
एनीमिया डायमंड-ब्लैकफेन आईसीडी -10 कोड
डी61. अन्य अप्लास्टिक एनीमिया। एए के प्रकार:
जन्मजात [फैनकोनी एनीमिया (एएफ), डायमंड-ब्लैकफेन एनीमिया (एडीबी), जन्मजात डिस्केरटोसिस, श्वाचमैन-डायमंड-ओस्की एनीमिया, एमेगाकार्योसाइटिक थ्रोम्बोसाइटोपेनिया];
एक्वायर्ड (अज्ञातहेतुक, वायरस, दवाओं या रसायनों के कारण)।
एए प्रति वर्ष प्रति 1000 जनसंख्या पर 1-2 मामलों की आवृत्ति के साथ होता है और इसे एक दुर्लभ रक्त रोग माना जाता है। एक्वायर्ड एए प्रति वर्ष 0.2-0.6 वियर की आवृत्ति के साथ विकसित होते हैं। बेलारूस गणराज्य में 1979 से 1992 की अवधि में बच्चों में एए रुग्णता की औसत वार्षिक दर 0.43 ± 0.04 पहनता है। चेरनोबिल परमाणु ऊर्जा संयंत्र में आपदा से पहले और बाद में बच्चों में एए घटना दर में अंतर प्राप्त नहीं किया गया था।
एडीबी को कई नामों से वर्णित किया गया है; आंशिक लाल कोशिका अप्लासिया, जन्मजात हाइपोप्लास्टिक एनीमिया, सच एरिथ्रोसाइटिक एनीमिया, प्राथमिक लाल कोशिका रोग, अपूर्ण एरिथ्रोजेनेसिस। रोग दुर्लभ है, एल.के. डायमंड एट अल। 60 के दशक में। XX सदी इस बीमारी के केवल 30 मामलों का वर्णन किया गया है, अब तक 400 से अधिक मामलों का वर्णन किया गया है।
लंबे समय से, यह माना जाता था कि एडीबी की घटना प्रति जीवित नवजात शिशु में 1 मामला है। 1992 में एल। व्रेन ने प्रति नवजात शिशु में 10 मामलों की उच्च घटनाओं की सूचना दी। फ्रेंच और अंग्रेजी रजिस्ट्रियों के अनुसार एडीबी की घटना दर प्रति जीवित नवजात शिशु में 5-7 मामले हैं। लिंगानुपात लगभग समान है। एडीपी के 75% से अधिक मामले छिटपुट हैं; 25% पारिवारिक चरित्र के हैं, और कुछ परिवारों में कई रोगी पंजीकृत हैं। संयुक्त राज्य अमेरिका और कनाडा में एडीबी के रोगियों के रजिस्टर में 10 महीने से 44 वर्ष की आयु के 264 रोगी शामिल हैं।
डी61.0. संवैधानिक अप्लास्टिक एनीमिया।
वायुसेना एक दुर्लभ ऑटोसोमल रिसेसिव बीमारी है जो कई जन्मजात शारीरिक असामान्यताओं, प्रगतिशील अस्थि मज्जा विफलता और घातक नियोप्लाज्म के विकास के लिए एक पूर्वाभास की विशेषता है। AF की घटना जनसंख्या के प्रति LLC 1 मामला है। यह रोग सभी राष्ट्रीयताओं और जातीय समूहों में आम है। नैदानिक संकेतों के प्रकट होने की न्यूनतम आयु नवजात अवधि ™ है, अधिकतम आयु 48 वर्ष है। रूसी संघ के स्वास्थ्य मंत्रालय के बाल चिकित्सा अनुसंधान संस्थान के वायुसेना के रोगियों के रजिस्टर में 69 रोगियों का डेटा है। रोग की शुरुआत की औसत आयु 7 वर्ष (2.5-12.5 वर्ष) है। 5 पारिवारिक मामलों की पहचान की गई।
रक्तस्रावी रोग पुरपुरा और अन्य रक्तस्रावी स्थितियां
डी69.3। इडियोपैथिक थ्रॉम्बोसाइटोपेनिक पुरपुरा।
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा (आईटीपी) को कई हेमटोलॉजिस्ट एक सामान्य रक्तस्रावी रोग मानते हैं। हालांकि, हमारे देश में एकमात्र अध्ययन में, यह दिखाया गया था कि चेल्याबिंस्क क्षेत्र में आईटीपी की घटना दर प्रति वर्ष पहनने के 3.82 ± 1.38 मामले हैं और इसमें कोई वृद्धि की प्रवृत्ति नहीं है।
चिकित्सा संदर्भ पुस्तकें
जानकारी
पुस्तिका
पारिवारिक चिकित्सक। चिकित्सक (वॉल्यूम 2)
आंतरिक अंगों के रोगों का तर्कसंगत निदान और फार्माकोथेरेपी
पूरे शरीर की छोटी रक्त धमनियों में रक्त के थक्के जमना
सामान्य जानकारी
थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा (मोशकोविच रोग) एक ऐसी बीमारी है जो त्वचीय रक्तस्राव के रूप में रक्तस्रावी सिंड्रोम की विशेषता है और थ्रोम्बस के गठन में वृद्धि होती है, जिससे आंतरिक अंगों का इस्किमिया होता है।
दुर्लभ। प्रचलित उम्र। प्रमुख लिंग महिला (10: 1) है।
निश्चित रूप से स्थापित नहीं है। रोग माइकोप्लाज्मा न्यूमोनिया से संक्रमण के बाद हो सकता है, एक टीके का प्रशासन (इन्फ्लूएंजा, संयोजन, आदि), कुछ दवाएं (उदाहरण के लिए, पेनिसिलिन, डिपेनिन) लेना। थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा जैसी स्थितियां मेनिंगोकोकल संक्रमण, घातक नियोप्लाज्म के साथ-साथ सिस्टमिक ल्यूपस एरिथेमैटोसस, रूमेटोइड गठिया, सोजोग्रेन सिंड्रोम के साथ देखी जा सकती हैं। थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा के सबसे संभावित कारणों में से एक प्लेटलेट एकत्रीकरण कारक अवरोधक की तीव्र (उदाहरण के लिए, संक्रमण की पृष्ठभूमि के खिलाफ) कमी है, जिसके परिणामस्वरूप सहज थ्रोम्बस गठन होता है।
थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा के रोगजनन में, कई कारकों को प्रतिष्ठित किया जाता है: एक सूक्ष्मजीव या एंडोटॉक्सिन के कारण सामान्यीकृत श्वार्टज़मैन घटना, एक आनुवंशिक प्रवृत्ति और एंटीप्लेटलेट गुणों वाले पदार्थों की कमी (उदाहरण के लिए, प्रोस्टेसाइक्लिन)। रोगजनन में मुख्य कड़ी हाइलिन थ्रोम्बी द्वारा छोटी धमनियों और धमनियों का तीव्र घनास्त्रता है, जिसमें प्लेटलेट ग्रेन्युल और उनके साइटोप्लाज्म के घटक फाइब्रिन की एक नगण्य सामग्री के साथ होते हैं। थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा में हेमोलिटिक एनीमिया और थ्रोम्बोसाइटोपेनिया लाल रक्त कोशिकाओं के यांत्रिक विनाश और प्लेटलेट की खपत के कारण होते हैं। प्रभावित धमनियों के माइक्रोएन्यूरिज्म काफी सामान्य हैं।
वर्गीकरण
तीव्र और जीर्ण पाठ्यक्रम के बीच भेद।
निदान
रोग का उन्नत चरण आमतौर पर कमजोरी, सिरदर्द, मतली, उल्टी, पेट में दर्द (एक तीव्र पेट जैसी तस्वीर तक), दृश्य हानि, त्वचा पर चोट लगने और पेटीचिया से पहले होता है, दुर्लभ मामलों में, गर्भाशय, पेट और अन्य रक्तस्राव संभव है।
थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा के उन्नत चरण की विशेषता है: बुखार, रक्तस्रावी पेटीचियल रैश, सेरेब्रल और फोकल न्यूरोलॉजिकल लक्षण (गतिभंग, हेमिपैरेसिस और हेमिप्लेजिया, दृश्य हानि, ऐंठन सिंड्रोम), कभी-कभी मानसिक विकार, हेमोलिटिक पीलिया। इस्केमिक गुर्दे की क्षति प्रोटीनुरिया, हेमट्यूरिया, सिलिंड्रुरिया के साथ होती है। मेसेंटेरिक थ्रोम्बिसिस (अक्सर) के साथ पेट दर्द। मायोकार्डियल क्षति (अतालता, स्वर का मफल होना)। जोड़ों का दर्द।
अनिवार्य प्रयोगशाला परीक्षण
पूर्ण रक्त गणना: रक्त के थक्कों, रेटिकुलोसाइटोसिस के माध्यम से उनके पारित होने के कारण थ्रोम्बोसाइटोपेनिया, एनीमिया, ल्यूकोसाइटोसिस, एरिथ्रोसाइट्स का विखंडन (हेलमेट के आकार का, एरिथ्रोसाइट्स का त्रिकोणीय आकार);
जैव रासायनिक रक्त परीक्षण: यूरिया और क्रिएटिनिन की मात्रा में वृद्धि; बिलीरुबिन के अप्रत्यक्ष और प्रत्यक्ष अंशों की एकाग्रता में वृद्धि; लैक्टेट डिहाइड्रोजनेज की एकाग्रता में वृद्धि; रक्त में फाइब्रिनोजेन गिरावट उत्पादों की एकाग्रता में वृद्धि, क्रायोफिब्रिनोजेनमिया (शायद ही कभी);
सामान्य मूत्र विश्लेषण: प्रोटीनमेह, रक्तमेह;
मायलोग्राम: मेगाकारियोसाइट्स की संख्या में कमी, एरिथ्रोइड वंश की कोशिकाओं के प्रसार में वृद्धि।
यह इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा, हेपेटोरेनल सिंड्रोम, थ्रोम्बोसाइटोपेनियास के साथ किया जाता है, जो प्लेटलेट उत्पादन में कमी के साथ जुड़ा होता है, विशेष रूप से, अस्थि मज्जा में घातक ट्यूमर के मेटास्टेस के साथ, अप्लास्टिक एनीमिया, अस्थि मज्जा क्षति, उदाहरण के लिए, आयनकारी विकिरण के संपर्क में आने से; शेनलीन-हेनोक रोग, मल्टीपल मायलोमा, हेमोलिटिक यूरीमिक सिंड्रोम के साथ।
इलाज
उपचार का मुख्य तरीका प्लाज्मा एक्सचेंज है, जो प्लास्मफेरेसिस का उपयोग करके किया जाता है। प्लाज्मा विनिमय की आवृत्ति नैदानिक प्रभाव पर निर्भर करती है। अधिकांश रोगियों को प्रतिदिन या दिन में 2 बार भी प्लास्मफेरेसिस की आवश्यकता होती है। इस मामले में, हटाए गए प्लाज्मा की मात्रा (1.5 से 3 लीटर से) आवश्यक रूप से ताजा जमे हुए दाता प्लाज्मा के साथ फिर से भर दी जाती है जिसमें प्लेटलेट एकत्रीकरण कारक का अवरोधक होता है। यदि उपचार की प्रतिक्रिया होती है (यह प्लेटलेट्स की संख्या में वृद्धि, लैक्टेट डिहाइड्रोजनेज की गतिविधि में कमी और सिज़ोसाइट्स की संख्या से इसका सबूत है), प्रक्रियाओं की आवृत्ति को कम किया जा सकता है, लेकिन उन्हें कई के लिए जारी रखा जाना चाहिए अधिक सप्ताह या महीने भी।
ग्लूकोकार्टिकोस्टेरॉइड्स निर्धारित हैं: पल्स थेरेपी (मिथाइलप्रेडनिसोलोन 1 ग्राम / दिन लगातार 3 दिनों तक) या मौखिक प्रेडनिसोलोन 1 मिलीग्राम / किग्रा / दिन। एंटीप्लेटलेट एजेंट (प्रभावकारिता सिद्ध नहीं हुई है) - डिपाइरिडामोल मिलीग्राम / दिन।
प्लेटलेट ट्रांसफ्यूजन को contraindicated है क्योंकि यह थ्रोम्बस गठन को बढ़ा सकता है।
निदान की समय पर स्थापना और उपचार की मुस्तैदी पर निर्भर करता है। केंद्रीय तंत्रिका तंत्र, मायोकार्डियम के गंभीर इस्किमिया के साथ जीवन के लिए पूर्वानुमान प्रतिकूल है।
आईसीडी कोड: D69.3
इडियोपैथिक थ्रॉम्बोसाइटोपेनिक पुरपुरा
इडियोपैथिक थ्रॉम्बोसाइटोपेनिक पुरपुरा
खोज
- ClassInform द्वारा खोजें
ClassInform वेबसाइट पर सभी क्लासिफायर और संदर्भ पुस्तकों में खोजें
टैक्स नंबर के आधार पर खोजें
- TIN . द्वारा OKPO
टिन द्वारा ओकेपीओ कोड खोजें
टिन द्वारा OKTMO कोड खोजें
टिन द्वारा OKATO कोड खोजें
टिन द्वारा OKOPF कोड खोजें
TIN . द्वारा OKOGU कोड खोजें
टिन द्वारा OKFS कोड खोजें
आईएनएन . द्वारा ओजीआरएन खोजें
नाम से संगठन का टिन खोजें, नाम से आईपी का टिन खोजें
प्रतिपक्ष जांच
- प्रतिपक्ष जांच
FTS डेटाबेस से प्रतिपक्षकारों के बारे में जानकारी
कन्वर्टर्स
- OKOF2 . में OKOF
OKOF2 कोड में OKOF क्लासिफायर कोड का अनुवाद
OKPD क्लासिफायर कोड का OKPD2 कोड में अनुवाद
OKP क्लासिफायर कोड का OKPD2 कोड में अनुवाद
OKPD क्लासिफायर कोड (OK (KPES 2002)) का OKPD2 कोड में अनुवाद (OK (KPES 2008))
OKUN क्लासिफायर कोड का OKPD2 कोड में अनुवाद
OKVED2007 क्लासिफायर कोड का OKVED2 कोड में अनुवाद
OKVED2001 क्लासिफायर कोड का OKVED2 कोड में अनुवाद
OKATO क्लासिफायर कोड का OKTMO कोड में अनुवाद
TN VED कोड का OKPD2 क्लासिफायर कोड में अनुवाद
OKPD2 क्लासिफायर कोड का TN VED कोड में अनुवाद
OKZ-93 क्लासिफायर कोड का OKZ-2014 कोड में अनुवाद
क्लासिफायर में परिवर्तन
- परिवर्तन 2018
प्रभावी क्लासिफायर परिवर्तन की फ़ीड
अखिल रूसी वर्गीकारक
- ईएसकेडी क्लासिफायरियर
उत्पादों और डिजाइन दस्तावेजों के अखिल रूसी वर्गीकरणकर्ता OK
प्रशासनिक-क्षेत्रीय विभाजन की वस्तुओं का अखिल रूसी वर्गीकरण OK
मुद्राओं का अखिल रूसी वर्गीकरण ओके (एमके (आईएसओ 4)
माल, पैकेजिंग और पैकेजिंग सामग्री के प्रकार का अखिल रूसी वर्गीकरण OK
आर्थिक गतिविधियों का अखिल रूसी वर्गीकरण ठीक है (एनएसीई रेव। 1.1)
आर्थिक गतिविधियों का अखिल रूसी वर्गीकरण ठीक है (एनएसीई आरईवी। 2)
जलविद्युत संसाधनों का अखिल रूसी वर्गीकारक OK
माप की इकाइयों का अखिल रूसी वर्गीकारक OK (MK)
व्यवसायों का अखिल रूसी वर्गीकरण ठीक (ISKZ-08)
जनसंख्या पर जानकारी का अखिल रूसी वर्गीकरण OK
जनसंख्या के सामाजिक संरक्षण पर सूचना का अखिल रूसी वर्गीकरण। ठीक है (01.12.2017 तक वैध)
जनसंख्या के सामाजिक संरक्षण पर सूचना का अखिल रूसी वर्गीकरण। ठीक है (01.12.2017 से मान्य)
प्राथमिक व्यावसायिक शिक्षा का अखिल रूसी वर्गीकरण ठीक है (01.07.2017 तक वैध)
सरकारी निकायों का अखिल रूसी वर्गीकरण ठीक 006 - 2011
अखिल रूसी क्लासिफायरियर के बारे में जानकारी का अखिल रूसी वर्गीकरण। ठीक है
संगठनात्मक और कानूनी रूपों का अखिल रूसी वर्गीकरण OK
अचल संपत्तियों का अखिल रूसी वर्गीकरण ठीक है (01.01.2017 तक वैध)
अचल संपत्तियों का अखिल रूसी वर्गीकारक OK (SNA 2008) (01.01.2017 से मान्य)
उत्पादों का अखिल रूसी वर्गीकरण ठीक (01.01.2017 तक वैध)
आर्थिक गतिविधि के प्रकार द्वारा उत्पादों का अखिल रूसी वर्गीकरण ओके (सीपीए 2008)
श्रमिकों के व्यवसायों, कर्मचारी पदों और ठीक वेतन श्रेणियों के अखिल रूसी वर्गीकरणकर्ता
खनिजों और भूजल का अखिल रूसी वर्गीकरण। ठीक है
उद्यमों और संगठनों का अखिल रूसी वर्गीकरण। ठीक 007–93
मानकों के अखिल रूसी क्लासिफायरियर ओके (एमके (आईएसओ / इन्फोको एमकेएस))
उच्चतम वैज्ञानिक योग्यता की विशिष्टताओं का अखिल रूसी वर्गीकारक OK
दुनिया के देशों के अखिल रूसी क्लासिफायरियर ओके (एमके (आईएसओ 3)
शिक्षा द्वारा विशिष्टताओं का अखिल रूसी वर्गीकरण ओके (01.07.2017 तक वैध)
शिक्षा द्वारा विशिष्टताओं का अखिल रूसी वर्गीकरण ओके (01.07.2017 से मान्य)
परिवर्तन की घटनाओं का अखिल रूसी वर्गीकारक OK
नगर संरचनाओं के क्षेत्रों का अखिल रूसी वर्गीकरण OK
प्रबंधन प्रलेखन का अखिल रूसी वर्गीकारक OK
स्वामित्व के रूपों का अखिल रूसी वर्गीकरण OK
आर्थिक क्षेत्रों का अखिल रूसी वर्गीकरण। ठीक है
जनसंख्या के लिए सेवाओं का अखिल रूसी वर्गीकरण। ठीक है
विदेशी आर्थिक गतिविधि का कमोडिटी नामकरण (TN VED EAEU)
भूमि भूखंडों के अनुमत उपयोग के प्रकारों का वर्गीकरण
सामान्य सरकारी संचालन का वर्गीकरण
अपशिष्ट की संघीय वर्गीकरण सूची (24.06.2017 तक वैध)
अपशिष्ट का संघीय वर्गीकरण सूची (24.06.2017 से मान्य)
अंतर्राष्ट्रीय क्लासिफायर
यूनिवर्सल दशमलव क्लासिफायर
रोगों का अंतर्राष्ट्रीय वर्गीकरण
दवाओं के शारीरिक चिकित्सीय रासायनिक वर्गीकरण (एटीसी)
माल और सेवाओं का अंतर्राष्ट्रीय वर्गीकरण 11वां संस्करण
औद्योगिक डिजाइनों के लिए अंतर्राष्ट्रीय वर्गीकरण (10 वां संस्करण) (एलओसी)
निर्देशिका
श्रमिकों की नौकरियों और व्यवसायों की एकीकृत टैरिफ और योग्यता संदर्भ पुस्तक
प्रबंधकों, विशेषज्ञों और कर्मचारियों के पदों की एकीकृत योग्यता संदर्भ पुस्तक
2017 व्यावसायिक मानक पुस्तिका
पेशेवर मानकों को ध्यान में रखते हुए नौकरी विवरण के नमूने
संघीय राज्य शैक्षिक मानक
रिक्तियों का अखिल रूसी डेटाबेस रूस में काम करता है
नागरिक और सेवा हथियारों और उनके लिए गोला बारूद के राज्य कडेस्टर
2017 प्रोडक्शन कैलेंडर
2018 प्रोडक्शन कैलेंडर
D69.3 इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा के लिए नैदानिक और चिकित्सीय उपायों का परिसर
उपचार की प्रभावशीलता की निगरानी के लिए डिज़ाइन किया गया चिकित्सा अनुसंधान
निर्धारित दवाएं
- टैब। 250 मिलीग्राम, 100 पीसी;
- वी / वी और वी / एम इंट के लिए समाधान। 4 मिलीग्राम / 1 मिली: amp। 1 पीसी।
- टैब। 20 मिलीग्राम, प्रति पैक 10 पीसी
- टैब। 50 मिलीग्राम, प्रति पैक 10 पीसी
- टैब। 500 एमसीजी: 50 पीसी;
- इंजेक्शन के लिए समाधान 4 मिलीग्राम / एमएल: amp। 25 पीसी ।;
- आंख और कान 0.1% बूँदें: शीशी-ड्रिप। 10 मिली
- प्रिगोट के लिए लियोफिलिसेट। डी / वी / वी और वी / एम इंट के लिए समाधान। 500 मिलीग्राम, 1000 मिलीग्राम: शीशी 1 पीसी। सेट में पी-परीक्षक के साथ
- प्रिगोट के लिए लियोफिलिसेट। डी / वी / वी और वी / एम इंट के लिए समाधान। 125 मिलीग्राम: एफएल। सेट में पी-परीक्षक के साथ;
- टैब। 4 मिलीग्राम, 16 मिलीग्राम, 32 मिलीग्राम: 10, 30 या 100 पीसी।
- टैब। 4 मिलीग्राम: 50 पीसी।
वी / वी और वी / एम इंट के लिए समाधान। 30 मिलीग्राम / 1 मिली: amp। 3 या 5 पीसी।
आईसीडी 10 के अनुसार थ्रोम्बोसाइटोपेनिया कोड
प्लेटलेट्स मानव शरीर में एक महत्वपूर्ण भूमिका निभाते हैं और रक्त कोशिकाओं का एक समूह हैं।
- 0 - एलर्जी की प्रतिक्रिया के कारण पुरपुरा;
- 1 - प्लेटलेट्स की संरचना में दोष उनकी सामान्य संख्या के साथ;
- 2 - दूसरे का पुरपुरा, गैर-थ्रोम्बोसाइटोपेनिक मूल (विषाक्तता के मामले में);
- 3 - अज्ञातहेतुक थ्रोम्बोसाइटोपेनिक पुरपुरा;
- 4 - अन्य प्राथमिक प्लेटलेट की कमी;
- 5 - माध्यमिक घाव;
- 6 - विकृति विज्ञान के अनिर्दिष्ट रूप;
- 7 - अन्य प्रकार के रक्तस्राव (स्यूडोहेमोफिलिया, रक्त वाहिकाओं की नाजुकता में वृद्धि, और इसी तरह);
- 8 - अनिर्दिष्ट रक्तस्रावी स्थितियां।
रोगों का यह समूह रक्त विकृति, हेमटोपोइएटिक अंगों और कोशिकीय उत्पत्ति के प्रतिरक्षा विकारों के रूब्रिक के नीचे स्थित है।
थ्रोम्बोसाइटोपेनिया का खतरा
नैदानिक अभिव्यक्तियों की गंभीरता के कारण, रोगों के अंतर्राष्ट्रीय वर्गीकरण में थ्रोम्बोसाइटोपेनिया में गंभीर रक्तस्रावी सिंड्रोम के लिए आपातकालीन प्रोटोकॉल शामिल हैं।
खरोंच दिखाई देने पर भी प्लेटलेट्स की संख्या में भारी कमी के साथ जीवन के लिए खतरा प्रकट होता है, क्योंकि घाव प्राथमिक रक्त के थक्कों से ठीक नहीं होता है और खून बहना जारी रहता है।
श्वेत रक्त कोशिकाओं की कमी वाले लोग सहज आंतरिक रक्तस्राव से मर सकते हैं, इसलिए रोग के लिए समय पर निदान और पर्याप्त उपचार की आवश्यकता होती है।
टिप्पणी जोड़ें उत्तर रद्द करें
- तीव्र आंत्रशोथ पर स्कॉट्ड
स्व-दवा आपके स्वास्थ्य के लिए खतरनाक हो सकती है। रोग के पहले संकेत पर, डॉक्टर से परामर्श करें।
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पर्पल
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा (आईटीपी) एक ऑटोइम्यून बीमारी है जिसमें एंटीप्लेटलेट ऑटोएंटिबॉडी की भागीदारी के साथ मैक्रोफेज द्वारा उनके विनाश के कारण परिधीय रक्त में प्लेटलेट्स की सामग्री में कमी के कारण रक्तस्राव होता है।
रोगसूचक थ्रोम्बोसाइटोपेनिक पुरपुरा या वेरलहोफ सिंड्रोम एक नैदानिक रूप से समान स्थिति है, जब कुछ ऑटोइम्यून बीमारियों (एसएलई, रुमेटीइड गठिया, आदि) में, एंटीप्लेटलेट ऑटोएंटीबॉडी भी दिखाई देते हैं, जो थ्रोम्बोसाइटोपेनिया की ओर जाता है, जिसमें थ्रोम्बोसाइटोपेनिक पुरपुरा के रूप में नैदानिक अभिव्यक्तियाँ होती हैं।
ICD10: D69.3 - इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा।
रोग का एटियलजि अज्ञात है। वायरल संक्रमण को आईटीपी के एटिऑलॉजिकल कारक के रूप में बाहर नहीं किया गया है।
रोगी के शरीर में एटियलॉजिकल कारक के प्रभाव में, अपने स्वयं के प्लेटलेट्स के एंटीजन के प्रति प्रतिरक्षा सहिष्णुता का टूटना होता है। नतीजतन, एंटीप्लेटलेट ऑटोएंटिबॉडी को संश्लेषित करने में सक्षम प्लाज्मा कोशिकाओं की परिपक्वता सक्रिय होती है। ये इम्युनोग्लोबुलिन आईजीजी और आईजीए और एक छोटी राशि - आईजीएम हैं। एंटीप्लेटलेट स्वप्रतिपिंड प्लेटलेट झिल्ली पर एंटीजेनिक निर्धारकों से बंधते हैं। इस तरह से "लेबल" प्लेटलेट्स प्लीहा और यकृत के निश्चित मैक्रोफेज के साथ बातचीत करते हैं और उनके द्वारा नष्ट हो जाते हैं। प्लेटलेट्स का जीवनकाल सामान्य रूप से 7-10 दिनों के बजाय कई घंटे और यहां तक कि मिनटों तक कम हो जाता है।
झिल्ली पर स्वप्रतिपिंडों का निर्धारण प्लेटलेट्स के कार्यात्मक गुणों को नकारात्मक रूप से प्रभावित करता है। इसलिए, रक्तस्राव के रोगजनन में, न केवल थ्रोम्बोसाइटोपेनिया एक भूमिका निभाता है, बल्कि नष्ट न किए गए प्लेटलेट्स के थ्रोम्बोस्थेनिया भी।
अस्थि मज्जा में मेगाकारियोसाइट्स की संख्या आमतौर पर सामान्य होती है या थोड़ी बढ़ जाती है।
रक्त जमावट प्रणाली में प्लेटलेट लिंक के कमजोर होने के परिणामस्वरूप, रोगियों में त्वचा पर चोट के निशान, आंतरिक अंगों के ऊतकों में रक्तस्राव के रूप में रक्तस्राव की प्रवृत्ति होती है।
रक्त में परिसंचारी प्लेटलेट्स का स्तर, जिसके नीचे थ्रोम्बोसाइटोपेनिक पुरपुरा शुरू होता है, 50x10 9 / l है।
रक्त की कमी से साइडरोपेनिक अवस्था हो सकती है, हाइपोक्रोमिक एनीमिया।
रोग तीव्र या पुराना हो सकता है। तीव्र रूप 20 वर्ष से कम उम्र के लोगों में होता है, अधिक बार 2-6 वर्ष के बच्चों में, और 6 महीने से अधिक नहीं रहता है। आईटीपी के जीर्ण रूप की अवधि 6 महीने से अधिक है। यह 20 से 40 वर्ष की आयु के लोगों में विकसित होता है, अधिक बार महिलाओं में।
मरीजों को समय-समय पर बिना किसी स्पष्ट कारण के या मामूली चोटों के साथ कई पंचर रक्तस्राव और चोट के निशान विकसित होते हैं। ज्यादातर वे त्वचा या चमड़े के नीचे के ऊतकों में स्थानीयकृत होते हैं, मुख्यतः अंगों पर। लेकिन वे शरीर के किसी भी हिस्से पर हो सकते हैं। विभिन्न आकारों के घाव, आमतौर पर बड़े। उनके अलग-अलग रंग हैं, क्योंकि वे एक ही समय में प्रकट नहीं होते हैं। रोगियों की त्वचा "तेंदुए की त्वचा" के समान धब्बेदार हो जाती है।
भारी मासिक धर्म और गर्भाशय रक्तस्राव आवृत्ति में अगले हैं। रोग इस नैदानिक अभिव्यक्ति के साथ शुरू हो सकता है। और कभी-कभी केवल उन्हें और सीमित हो।
अक्सर आवर्तक नकसीर होते हैं, कम अक्सर - फुफ्फुसीय, जठरांत्र, वृक्क। मस्तिष्क और रेटिना में रक्तस्राव विशेष रूप से खतरनाक होते हैं।
एक नियम के रूप में, मांसपेशियों या जोड़ों में कोई रक्तस्राव नहीं होता है।
रोग के लगभग तीन मामलों में से एक में, प्लीहा का मध्यम विस्तार होता है।
रोग के तेज होने के दौरान, ताजा रक्तस्राव की उपस्थिति शरीर के तापमान में मामूली वृद्धि के साथ हो सकती है।
बार-बार और बड़े पैमाने पर रक्त की हानि, या छोटी, लेकिन लंबे समय तक जारी रहने से, साइडरोपेनिक सिंड्रोम, हाइपोक्रोमिक एनीमिया के गठन का कारण बन सकता है। एनीमिया आमतौर पर लगातार नाक और लंबे समय तक गर्भाशय रक्तस्राव के साथ बनता है।
पूर्ण रक्त गणना: हाइपोक्रोमिक एनीमिया, प्लेटलेट्स 50x10 9 / l से कम। यदि प्लेटलेट काउंट 10x10 9 / l से कम है, तो बड़े पैमाने पर रक्तस्राव का खतरा होता है। थ्रोम्बोसाइट्स बढ़े हुए हैं, अक्सर असामान्य होते हैं, और खराब विशिष्ट ग्रैन्युलैरिटी होती है। प्लेटलेट्स के छोटे-छोटे टुकड़े होते हैं।
सामान्य मूत्र विश्लेषण: हेमट्यूरिया।
जैव रासायनिक रक्त परीक्षण: कम सीरम लौह सामग्री।
इम्यूनोलॉजिकल विश्लेषण: एंटीप्लेटलेट ऑटोएंटिबॉडी का उच्च अनुमापांक। इम्युनोग्लोबुलिन की सामग्री, आमतौर पर आईजीजी, बढ़ जाती है।
स्टर्नल पंचर: मेगाकारियोसाइट्स की बढ़ी हुई संख्या, विशेष रूप से उनके युवा रूप, उनमें से प्लेटलेट्स के संकेत के बिना। प्लाज्मा कोशिकाओं की संख्या बढ़ाई जा सकती है।
हेमोस्टेसिस का अध्ययन: रक्त के थक्के के पीछे हटने की अनुपस्थिति या देरी। रक्त के थक्के जमने का समय नहीं बदलता है। ड्यूक के अनुसार रक्तस्राव की अवधि प्रमुख द्वारा बढ़ गई।
अल्ट्रासाउंड परीक्षा: पोर्टल हेमोडायनामिक्स की हानि के बिना मध्यम स्प्लेनोमेगाली।
निदान की स्थापना तब की जाती है जब एक अन्य बीमारी के लक्षणों की अनुपस्थिति में 50x10 9 / एल से कम थ्रोम्बोसाइटोपेनिया के संयोजन में एक पेटीचियल-स्पॉटी प्रकार के रक्तस्राव का पता लगाया जाता है, जिसमें नैदानिक अभिव्यक्तियों का हिस्सा रोगसूचक थ्रोम्बोसाइटोपेनिया है।
जन्मजात थ्रोम्बोसाइटोपेनिया वंशानुगत सिंड्रोम के अधिकांश भाग के लिए होते हैं, जैसे कि विस्कोट-एल्ड्रिच सिंड्रोम, फैंकोनी एनीमिया, बर्नार्ड-सोलियर सिंड्रोम, मे-हेगलिन विसंगति, आदि।
अधिग्रहित थ्रोम्बोसाइटोपेनिया के कारण अत्यंत विविध हैं। तो, जलसेक मीडिया, प्लाज्मा, एरिथ्रोसाइट द्रव्यमान के साथ रक्त की हानि के प्रतिस्थापन से प्लेटलेट्स की एकाग्रता में 20-25% की कमी हो सकती है और तथाकथित कमजोर पड़ने वाले थ्रोम्बोसाइटोपेनिया की घटना हो सकती है। वितरण का थ्रोम्बोसाइटोपेनिया प्लीहा या संवहनी ट्यूमर में प्लेटलेट्स के ज़ब्ती पर आधारित है - सामान्य रक्तप्रवाह से प्लेटलेट द्रव्यमान की एक महत्वपूर्ण मात्रा के बहिष्करण के साथ हेमांगीओमास। वितरण का थ्रोम्बोसाइटोपेनिया बड़े पैमाने पर स्प्लेनोमेगाली के साथ रोगों में विकसित हो सकता है: लिम्फोमा, सारकॉइडोसिस, पोर्टल उच्च रक्तचाप, प्लीहा तपेदिक, शराब, गौचर रोग, फेल्टी सिंड्रोम, आदि।
प्लेटलेट्स के बढ़ते विनाश के कारण सबसे अधिक समूह थ्रोम्बोसाइटोपेनिया है। वे प्लेटलेट्स के यांत्रिक विनाश (उदाहरण के लिए, हृदय वाल्व के प्रोस्थेटिक्स, एक्स्ट्राकोर्पोरियल सर्कुलेशन, पैरॉक्सिस्मल नोक्टर्नल हीमोग्लोबिनुरिया) और एक प्रतिरक्षा घटक की उपस्थिति के संबंध में विकसित हो सकते हैं।
एलोइम्यून थ्रोम्बोसाइटोपेनिया अन्य रक्त समूहों के आधान के परिणामस्वरूप हो सकता है; transimmune - भ्रूण को प्लेसेंटा के माध्यम से प्लेटलेट्स में मातृ एंटीबॉडी का प्रवेश। ऑटोइम्यून थ्रोम्बोसाइटोपेनिया अपने स्वयं के अपरिवर्तित प्लेटलेट एंटीजन के एंटीबॉडी के उत्पादन से जुड़े होते हैं, जो इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा, सिस्टमिक ल्यूपस एरिथेमेटोसस, ऑटोइम्यून थायरॉयडिटिस, मल्टीपल मायलोमा, क्रोनिक हेपेटाइटिस, एचआईवी संक्रमण, आदि में होता है।
हेटेरोइम्यून थ्रोम्बोसाइटोपेनिया विदेशी एंटीजन के खिलाफ एंटीबॉडी के गठन के कारण होता है जो प्लेटलेट्स (औषधीय, वायरल, आदि) की सतह पर तय होते हैं। दवा-प्रेरित विकृति तब होती है जब शामक, जीवाणुरोधी, सल्फा दवाएं, एल्कलॉइड, सोने के यौगिक, बिस्मथ, हेपरिन इंजेक्शन, आदि), टीकाकरण लेते हैं।
अपर्याप्त प्लेटलेट गठन (उत्पादक) के कारण होने वाले थ्रोम्बोसाइटोपेनिया हेमटोपोइएटिक स्टेम कोशिकाओं की कमी के साथ विकसित होते हैं। यह स्थिति अप्लास्टिक एनीमिया, तीव्र ल्यूकेमिया, मायलोफिब्रोसिस और मायलोस्क्लेरोसिस, अस्थि मज्जा में ट्यूमर मेटास्टेसिस, लोहे की कमी, फोलिक एसिड और विटामिन बी 12, विकिरण चिकित्सा और साइटोस्टैटिक कीमोथेरेपी के प्रभावों के लिए विशिष्ट है।
अंत में, खपत का थ्रोम्बोसाइटोपेनिया रक्त के थक्के को सुनिश्चित करने के लिए प्लेटलेट्स की बढ़ती मांग के संबंध में उत्पन्न होता है, उदाहरण के लिए, प्रसार इंट्रावास्कुलर जमावट सिंड्रोम, घनास्त्रता के साथ।
RCHD (कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय के स्वास्थ्य देखभाल विकास के लिए रिपब्लिकन केंद्र)
संस्करण: कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय के नैदानिक प्रोटोकॉल - 2016
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा (D69.3)
बाल चिकित्सा ऑन्कोलॉजी, बाल रोग
सामान्य जानकारी
संक्षिप्त वर्णन
स्वीकृत
चिकित्सा सेवाओं की गुणवत्ता पर संयुक्त आयोग
कजाकिस्तान गणराज्य के स्वास्थ्य और सामाजिक विकास मंत्रालय
दिनांक 29 नवंबर, 2016
प्रोटोकॉल नंबर 16
इम्यून थ्रोम्बोसाइटोपेनिया- अस्थि मज्जा में मेगाकारियोसाइट्स की निरंतर / बढ़ी हुई संख्या और प्लेटलेट्स की सतह पर और बीमार एंटीप्लेटलेट एंटीबॉडी के प्लाज्मा में उपस्थिति के साथ पृथक थ्रोम्बोसाइटोपेनिया (100,000 / μl से कम) द्वारा विशेषता एक ऑटोइम्यून बीमारी, आमतौर पर झिल्ली ग्लाइकोप्रोटीन कॉम्प्लेक्स IIb / को प्रभावित करती है। IIIb / और / या GPI IX, जो रक्तस्रावी सिंड्रोम द्वारा प्रकट फागोसाइटिक मोनोन्यूक्लियर सिस्टम की कोशिकाओं द्वारा प्लेटलेट्स के विनाश की ओर जाता है।
कोड ICD-10 और ICD-9 . का अनुपात
| आईसीडी -10 | आईसीडी-9 | ||
| कोड | नाम | कोड | नाम |
| डी69.3 | प्रतिरक्षा थ्रोम्बोसाइटोपेनिया | - | - |
प्रोटोकॉल विकास की तिथि: 2016 वर्ष।
प्रोटोकॉल उपयोगकर्ता:जीपी, चिकित्सक, हृदय रोग विशेषज्ञ, हेमेटोलॉजिस्ट, बाल रोग विशेषज्ञ, ऑन्कोलॉजिस्ट।
साक्ष्य स्तर का पैमाना
| ए | उच्च गुणवत्ता वाले मेटा-विश्लेषण, आरसीटी की व्यवस्थित समीक्षा, या पूर्वाग्रह की बहुत कम संभावना (++) वाले बड़े आरसीटी जिनके परिणाम प्रासंगिक आबादी के लिए सामान्यीकृत किए जा सकते हैं। |
| वी | उच्च-गुणवत्ता (++) कोहोर्ट या केस-कंट्रोल स्टडीज की व्यवस्थित समीक्षा या उच्च-गुणवत्ता (++) कॉहोर्ट या केस-कंट्रोल स्टडीज जिसमें पूर्वाग्रह का बहुत कम जोखिम होता है या पूर्वाग्रह के कम (+) जोखिम वाले आरसीटी जिन्हें सामान्यीकृत किया जा सकता है संबंधित आबादी के लिए... |
| साथ |
पूर्वाग्रह (+) के कम जोखिम के साथ यादृच्छिकरण के बिना एक कोहोर्ट या केस-कंट्रोल अध्ययन या नियंत्रित अध्ययन। जिसके परिणाम प्रासंगिक आबादी या आरसीटी के लिए पूर्वाग्रह (++ या +) के बहुत कम या कम जोखिम के साथ सामान्यीकृत किए जा सकते हैं, जिसके परिणाम सीधे संबंधित आबादी तक नहीं बढ़ाए जा सकते हैं। |
| डी | मामलों की एक श्रृंखला या अनियंत्रित अनुसंधान या विशेषज्ञ की राय का विवरण। |
वर्गीकरण
वर्गीकरणअमेरिकन सोसायटी ऑफ हेमेटोलॉजी, 2013:
प्रवाह के साथ:
· पहली बार पहचाना गया - 3 महीने तक की अवधि;
लगातार (लंबी) आईटीपी - अवधि 3-12 महीने;
· क्रोनिक आईटीपी - 12 महीने से अधिक समय तक चलने वाला।
रक्तस्रावी सिंड्रोम की गंभीरता के अनुसार:
· गंभीर - प्लेटलेट स्तर की परवाह किए बिना चिकित्सकीय रूप से महत्वपूर्ण रक्तस्राव वाले रोगी। रोग की शुरुआत में रक्तस्राव के लक्षणों के साथ मामले, चिकित्सा की शुरुआत की आवश्यकता होती है, या विभिन्न दवाओं के साथ अतिरिक्त चिकित्सीय लाभ की आवश्यकता के साथ नए रक्तस्राव के मामले जो प्लेटलेट्स की संख्या में वृद्धि करते हैं, या उपयोग की जाने वाली दवाओं की खुराक में वृद्धि करते हैं। .
दुर्दम्य - स्प्लेनेक्टोमी के बाद चिकित्सा के लिए प्रतिक्रिया या पूर्ण प्रतिक्रिया (30x109 / l से कम प्लेटलेट्स) प्राप्त करने में असमर्थता; स्प्लेनेक्टोमी के बाद प्रतिक्रिया का नुकसान और चिकित्सकीय रूप से महत्वपूर्ण रक्तस्राव को कम करने के लिए दवा उपचार की आवश्यकता। इस मामले में, थ्रोम्बोसाइटोपेनिया के अन्य कारणों को बाहर करने और आईटीपी के निदान की पुष्टि करने के लिए एक दूसरी परीक्षा अनिवार्य है। ज्यादातर वयस्कों में पाया जाता है।
द्वारा चरणों; आईटीपी का मानकीकरण, सितंबर 2006 आईएमबीएसीएच]:

डायग्नोस्टिक्स (आउट पेशेंट क्लिनिक)
एम्बुलेटरी स्तर पर निदान
नैदानिक मानदंड:ध्यान दें! प्राथमिक प्रतिरक्षा थ्रोम्बोसाइटोपेनिया का निदान तब किया जाता है जब प्लेटलेट काउंट 100x109 / l से कम होता है, थ्रोम्बोसाइटोपेनिया के अन्य कारणों को छोड़कर।
निदान के लिए नैदानिक मानदंड:
शिकायतों:
श्लेष्मा झिल्ली से रक्तस्राव में वृद्धि;
इतिहास:
· नाक, मसूड़े से खून बहना;
• मेनोरेजिया, मेट्रोर्रेजिया;
श्वेतपटल में रक्तस्राव;
· मस्तिष्क में रक्तस्राव;
· रक्तमेह;
जठरांत्र संबंधी मार्ग से रक्तस्राव (खूनी उल्टी, मेलेना);
· त्वचा पर पेटीचिया और एक्किमोसिस के रूप में रक्तस्रावी विस्फोट।
शारीरिक जाँच:
सामान्य निरीक्षण:
त्वचीय रक्तस्रावी सिंड्रोम की प्रकृति:
पेटीचिया और खरोंच का स्थान और आकार;
· मौखिक श्लेष्मा, कंजाक्तिवा पर रक्तस्राव की उपस्थिति;
· ग्रसनी के पिछले हिस्से में रक्त का बहना;
· चेहरे की संरचना की विसंगतियां (त्रिकोणीय चेहरा, छोटी आंखें, एपिकेन्थस, चेहरे की छोटी विशेषताएं) और छोर (हाथों की पहली उंगली की विसंगतियां, छह-उंगलियां, सिंडैक्टली, क्लिनोडैक्टली);
प्रयोगशाला अनुसंधान:
· ल्यूकोसाइट गिनती और प्लेटलेट आकारिकी की मैन्युअल गणना के साथ सीबीसी - हेमोग्राम मेंपृथक थ्रोम्बोसाइटोपेनिया का उल्लेख किया गया है - ल्यूकोसाइट्स और एरिथ्रोग्राम के संकेतकों को बदले बिना 100x10 9 / एल से कम प्लेटलेट्स में कमी। कुछ मामलों में, पोस्टहेमोरेजिक एनीमिया, एक सहवर्ती संक्रामक रोग से जुड़े ल्यूकोग्राम में परिवर्तन, एलर्जी दर्ज की जा सकती है;
नहीं।
आउट पेशेंट स्तर पर नैदानिक एल्गोरिथम:

निदान (अस्पताल)
स्थिर स्तर पर निदान:
नैदानिक मानदंड:
शिकायतें:एम्बुलेटरी स्तर देखें।
इतिहास:
रक्तस्राव की अवधि और प्रकृति;
· रक्तस्रावी सिंड्रोम के विकास से 2-3 सप्ताह पहले टीकाकरण (खासकर खसरा, कण्ठमाला और रूबेला के खिलाफ संयुक्त टीकाकरण);
· रक्तस्रावी सिंड्रोम के विकास से 2-3 सप्ताह पहले स्थानांतरित (श्वसन वायरल, रूबेला, संक्रामक मोनोन्यूक्लिओसिस);
· पिछले 2-3 सप्ताह के दौरान दवाओं (विशेषकर हेपरिन) का उपयोग;
हड्डी में दर्द और वजन घटाने की उपस्थिति;
शारीरिक जाँच:एम्बुलेटरी स्तर देखें .
प्रयोगशाला अनुसंधान:
· यूएसील्यूकोसाइट सूत्र और प्लेटलेट्स के आकारिकी की मैन्युअल गणना के साथ - हेमोग्राम में पृथक थ्रोम्बोसाइटोपेनिया का उल्लेख किया गया है - ल्यूकोसाइट्स और एरिथ्रोग्राम के संकेतकों को बदले बिना प्लेटलेट्स में 100x109 / l से कम की कमी। कुछ मामलों में, पोस्टहेमोरेजिक एनीमिया, एक सहवर्ती संक्रामक रोग से जुड़े ल्यूकोग्राम में परिवर्तन, एलर्जी दर्ज की जा सकती है;
वाद्य अनुसंधान:नहीं।
स्थिर स्तर पर नैदानिक एल्गोरिथम:नहीं।
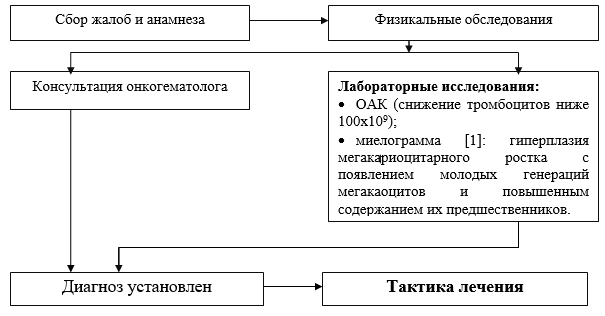
स्थिर स्तर पर किए गए मुख्य नैदानिक उपायों की सूची:
केएलए (एक स्मीयर में प्लेटलेट्स और रेटिकुलोसाइट्स की गिनती);
रक्त समूह और आरएच कारक;
· जैव रासायनिक रक्त परीक्षण (प्रोटीन, एल्ब्यूमिन, एएलएटी, एएसएटी, बिलीरुबिन, क्रिएटिनिन, यूरिया, डेक्सट्रोज);
मायलोग्राम: मेगाकारियोसाइटिक वंश का हाइपरप्लासिया, मेगाकोसाइट्स की युवा पीढ़ियों की उपस्थिति और उनके पूर्ववर्तियों की बढ़ी हुई सामग्री के साथ;
सुखरेव के अनुसार रक्तस्राव की अवधि;
ओएएम;
वायरल हेपेटाइटिस (HbsAg) के मार्करों के लिए एलिसा;
· वायरल हेपेटाइटिस एचसीवी के मार्करों के लिए एलिसा;
एचआईवी के लिए मार्करों के लिए एलिसा।
स्थिर स्तर पर किए गए अतिरिक्त नैदानिक परीक्षाओं की सूची:
· जैव रासायनिक विश्लेषण: जीजीटीपी, इलेक्ट्रोलाइट्स;
कोगुलोग्राम;
एंटीथ्रॉम्बोटिक एंटीबॉडी के लिए एलिसा;
· परिधीय रक्त कोशिकाओं की इम्यूनोफेनोटाइपिंग;
· इम्यूनोग्राम;
· एंटीफॉस्फोलिपिड एंटीबॉडी;
वायरल संक्रमण के लिए पीसीआर (वायरल हेपेटाइटिस, साइटोमेगालोवायरस, हर्पीज सिम्प्लेक्स वायरस, एपस्टीन-बार वायरस, वैरिसेला / ज़ोस्टर वायरस);
इकोकार्डियोग्राफी;
पेट के अंगों (यकृत, प्लीहा, अग्न्याशय, पित्ताशय की थैली, लिम्फ नोड्स, गुर्दे), मीडियास्टिनम, रेट्रोपरिटोनियल स्पेस और छोटे श्रोणि का अल्ट्रासाउंड - आंतरिक अंगों में रक्तस्राव को बाहर करने के लिए;
· मस्तिष्क की कंप्यूटेड टोमोग्राफी: इंट्राक्रैनील रक्तस्राव का संदेह होने पर प्रदर्शन किया जाता है - सिरदर्द, उल्टी, पैरेसिस, बिगड़ा हुआ चेतना; ओएनएमके को बाहर करने के लिए;
· अल्ट्रासाउंड ओबीपी।
विभेदक निदान
| निदान | विभेदक निदान के लिए तर्क | सर्वेक्षण | निदान बहिष्करण मानदंड |
| टीएआर सिंड्रोम | उनके हाइपोप्लासिया और शिथिलता के साथ मेगाकारियोसाइट्स और प्लेटलेट्स के विकृति विज्ञान द्वारा विशेषता, जिससे रक्तस्राव होता है | शिकायतों का संग्रह और इतिहास, शारीरिक परीक्षा पद्धति। | रेडियल हड्डियों की अनुपस्थिति, उनके हाइपोप्लासिया और शिथिलता के साथ मेगाकारियोसाइट्स और प्लेटलेट्स की जन्मजात असामान्यताएं, जिससे रक्तस्राव होता है। बीमार होने वाले बच्चे अक्सर जन्मजात अंग असामान्यताओं (अक्सर हृदय दोष) के साथ होते हैं |
| अविकासी खून की कमी | रक्त स्मीयरों में, थ्रोम्बोसाइटोपेनिया पृथक, अक्सर गहरा होता है, जब तक कि एकल प्लेटलेट्स का पता नहीं लगाया जाता है। | ल्यूकोफॉर्मुला, रेटिकुलोसाइट्स की गणना के साथ केएलए। मायलोग्राम, ट्रेपैनोबायोप्सी। | न्यूक्लियेटेड तत्वों में बोन मैरो एस्पिरेट खराब होता है। सेलुलर तत्वों का कुल प्रतिशत कम कर दिया। इलियाक हड्डियों के ट्रेपैनोबायोप्सी नमूनों की हिस्टोलॉजिकल तैयारी में, वसा ऊतक के प्रतिस्थापन के साथ अस्थि मज्जा का अप्लासिया आईटीपी को बाहर करता है। लौह तत्व सामान्य या ऊंचा है। |
| माईइलॉडिसप्लास्टिक सिंड्रोम | रक्तस्रावी सिंड्रोम | केएलए (ल्यूकोफॉर्मुला, रेटिकुलोसाइट्स की गणना के साथ)। मायलोग्राम, ट्रेपैनोबायोप्सी। | एमडीएस को अपच के लक्षण, अस्थि मज्जा में विस्फोटों की अधिकता, क्रोमोसोमल विपथन, जो आईटीपी को बाहर करता है, की विशेषता है। |
| हेमटोब्लास्टोसिस | पैन्टीटोपेनिया, रक्तस्रावी सिंड्रोम | केएलए (ल्यूकोफॉर्मुला, रेटिकुलोसाइट्स की गणना के साथ)। मायलोग्राम। | अस्थि मज्जा के प्रवाह साइटोमेट्री, इम्यूनोहिस्टोकेमिकल, हिस्टोलॉजिकल परीक्षा के परिणाम आईटीपी को बाहर करते हैं। |
| पैरॉक्सिस्मल निशाचर हीमोग्लोबिनुरिया | रक्तस्रावी सिंड्रोम |
यूएसी; रक्त रसायन; कोगुलोग्राम; ओएएम; एपीजी पर आईएफटी। |
पीएनएच को हेमोसाइडरिनुरिया, हीमोग्लोबिनुरिया, बिलीरुबिन के बढ़े हुए स्तर, एलडीएच, हैप्टोग्लोबिन की कमी या अनुपस्थिति की विशेषता है। रक्तस्राव शायद ही कभी मनाया जाता है, हाइपरकोएग्यूलेशन विशिष्ट है (एकत्रीकरण संकेतकों की सक्रियता)। इसे IFT के परिणामों के अनुसार PNH क्लोन की अनुपस्थिति में बाहर रखा गया है। |
| मेगालोब्लास्टिक एनीमिया। | थ्रोम्बोसाइटोपेनिया |
KLA + परिधीय रक्त की आकृति विज्ञान; मायलोग्राम; जैव रासायनिक रक्त परीक्षण (सायनोकोबालामिन और फोलिक एसिड का स्तर)। |
मेगालोब्लास्टिक एनीमिया की विशेषता अप्रत्यक्ष संकेत एरिथ्रोसाइट्स में हीमोग्लोबिन की औसत सामग्री में वृद्धि, एरिथ्रोसाइट्स की औसत मात्रा में वृद्धि, मायलोग्राम डेटा के अनुसार मेगालोब्लास्टिक प्रकार के हेमटोपोइजिस हैं। आईटीपी के विपरीत, मेगालोब्लास्टिक रक्ताल्पता के साथ, थ्रोम्बोसाइटोपेनिया के बावजूद कोई रक्तस्रावी सिंड्रोम नहीं होता है। |
| पूरे शरीर की छोटी रक्त धमनियों में रक्त के थक्के जमना। | रक्तस्रावी सिंड्रोम |
यूएसी; ओबीपी का अल्ट्रासाउंड; न्यूरोलॉजिकल स्थिति मूल्यांकन; जोड़ों का एक्स-रे। |
इसे न्यूरोलॉजिकल लक्षणों, कई रक्त के थक्कों के गठन, आर्टिकुलर सिंड्रोम, अक्सर यकृत और प्लीहा में वृद्धि के आधार पर बाहर रखा गया है। |
विदेश में इलाज
कोरिया, इज़राइल, जर्मनी, यूएसए में इलाज कराएं
चिकित्सा पर्यटन पर सलाह लें
इलाज
उपचार में प्रयुक्त तैयारी (सक्रिय तत्व)
| हेमोस्टैटिक स्पंज |
| एज़िथ्रोमाइसिन (एज़िथ्रोमाइसिन) |
| अलेम्तुज़ुमाबी |
| एमोक्सिसिलिन |
| ऐसीक्लोविर |
| डेक्सामेथासोन |
| इम्युनोग्लोबुलिन जी मानव सामान्य |
| कैप्टोप्रिल (कैप्टोप्रिल) |
| क्लावुलानिक एसिड |
| कोलेकेल्ट्सफेरोल (कोलेकल्ट्सफेरोल) |
| प्लेटलेट ध्यान (सीटी) |
| माइकोफेनोलिक एसिड (माइकोफेनोलेट मोफेटिल) |
| ओमेप्राज़ोल (ओमेप्राज़ोल) |
| पैनक्रिएटिन |
| पैरासिटामोल (पैरासिटामोल) |
| पाइपरसिलिन (पाइपेरासिलिन) |
| प्रेडनिसोलोन |
| रिट्क्सिमैब (रिटक्सिमैब) |
| ताज़ोबैक्टम (ताज़ोबैक्टम) |
| ट्रानेक्सामिक अम्ल |
| थ्रोम्बिन (ट्रॉम्बिनम) |
| फ्लुकोनाज़ोल (फ्लुकोनाज़ोल) |
| ceftazidime |
| साइक्लोस्पोरिन |
| साइक्लोफॉस्फेमाइड (साइक्लोफॉस्फेमाइड) |
| एल्ट्रोम्बोपाग |
| एटैमसाइलेट |
उपचार (आउट पेशेंट क्लिनिक)
एम्बुलेंस स्तर पर उपचार
उपचार रणनीति:नहीं।
− गैर-दवा उपचार:नहीं।
− दवा से इलाज:नहीं।
आपातकालीन स्थितियों के लिए एल्गोरिदम: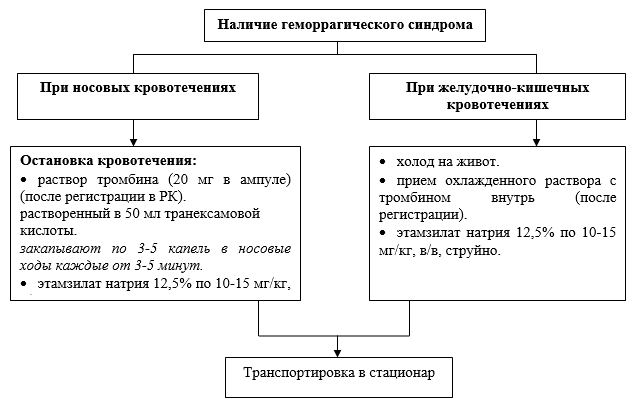
· रुधिरविज्ञानी के साथ परामर्श - संदिग्ध हेमेटोबलास्टोसिस के मामले में;
· स्त्री रोग विशेषज्ञ का परामर्श - मेट्रोरहागिया, मेनोरेजिया के मामले में;
उपचार (एम्बुलेंस)
आपातकालीन आपात स्थिति के चरण में निदान और उपचार
नैदानिक उपाय:
· शिकायतों का संग्रह और रोग का इतिहास;
· शारीरिक जाँच।
दवा से इलाज:
रोगसूचक चिकित्सा ,
IMCI के अनुसार - प्राथमिक अस्पतालों में सबसे आम बीमारियों के प्रबंधन के लिए WHO के दिशानिर्देश, कजाकिस्तान गणराज्य की स्थितियों के अनुकूल।
उपचार (अस्पताल)
स्थिर उपचार
उपचार रणनीति:
प्रतिरक्षा थ्रोम्बोसाइटोपेनिया के साथ, उपचार रणनीति एक हार्मोनल दवा (प्रेडनिसोलोन) की नियुक्ति के साथ शुरू होती है। उपचार के लिए अनुकूल प्रतिक्रिया के साथ, प्लेटलेट काउंट बढ़ जाता है (आमतौर पर 7-10 दिनों तक) और दवा बंद होने के बाद भी उच्च स्तर पर बना रहता है। यदि छूट नहीं होती है, तो इम्यूनोथेरेपी निर्धारित है - अंतःशिरा इम्युनोग्लोबुलिन। यदि रोगी 6 महीने के भीतर रोगी को ड्रग थेरेपी से ठीक नहीं कर पाता है, तो स्प्लेनेक्टोमी की सिफारिश की जाती है। गंभीर मामलों में, स्प्लेनेक्टोमी पहले किया जा सकता है।
उपचार रणनीति में निर्णय लेने के लिए, विशेषज्ञों के एक अंतरराष्ट्रीय समूह ने एक रक्तस्राव पैमाने और दृष्टिकोण के लिए सिफारिशें विकसित कीं
चिकित्सा के लिए:
| रक्तस्राव / जीवन की गुणवत्ता | चिकित्सीय दृष्टिकोण |
|
डिग्री 1. मामूली रक्तस्राव<100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых |
अवलोकन |
|
डिग्री 2. हल्का रक्तस्राव। एकाधिक पेटीचिया> 100; और / या> 5 बड़े घाव (> 3 सेमी व्यास); श्लेष्मा झिल्ली के रक्तस्राव की कमी |
अवलोकन या, कुछ रोगियों में, झिल्ली स्थिरीकरण चिकित्सा |
|
डिग्री 3. मध्यम रक्तस्राव। श्लेष्मा झिल्ली से रक्तस्राव, "खतरनाक" जीवन शैली |
एक हेमेटोलॉजिस्ट के साथ परामर्श |
|
डिग्री 4. श्लेष्मा झिल्ली से रक्तस्राव या संदिग्ध आंतरिक रक्तस्राव |
अस्पताल की सेटिंग में सभी मरीजों का इलाज |
गैर-दवा उपचार:
तरीका: II.III;
आहार: № 11.
दवा से इलाज
गंभीरता के आधार पर उपचार:
अधिकतम 14 दिनों के लिए प्रेडनिसोन की मानक खुराक का उपयोग / 4 दिनों के लिए बढ़ी हुई खुराक का उपयोग करें
ITP . के लिए पहली पंक्ति की दवाएं:
| दवाओं | खुराक | चिकित्सा की अवधि |
यूडी, संपर्क |
| प्रेडनिसोन | 0.25 मिलीग्राम / किग्रा | 21 दिन | ग्रेड ए |
| 2 मिलीग्राम / किग्रा | क्रमिक रद्दीकरण के साथ 14 दिन | ||
| 60mg / मी 2 | 21 दिन | ||
| 4 मिलीग्राम / किग्रा | क्रमिक निकासी के साथ 7 दिन | ||
| 4 मिलीग्राम / किग्रा | चार दिन | ||
| methylprednisolone | 30 या 50 मिलीग्राम / किग्रा | 7 दिन | ग्रेड ए |
| 20-30 मिलीग्राम / किग्रा | 2 - 7 दिन | ||
| 30 मिलीग्राम / किग्रा | 3 दिन | ||
| आईवीआईजी | 0.8-1 ग्राम / किग्रा | 1-2 दिन | ग्रेड ए |
| 0.25 ग्राम / किग्रा | एक बार | ||
| 0.4 ग्राम / किग्रा | पांच दिन | ||
| विरोधी घ | 25μg / किग्रा | दो दिन | ग्रेड ए |
| 50-60μg / किग्रा | एक बार | ||
| 75μg / किग्रा | एक बार | ||
| डेक्सामेथासोन | 20-40 मिलीग्राम / किग्रा / दिन | लगातार 4 दिनों तक (हर महीने, 6 चक्र) | ग्रेड ए |
लगातार और पुरानी आईटीपी:
· ग्लुकोकोर्तिकोइद चिकित्सा की योजनाएँ: मेथिलप्रेडनिसोलोन की उच्च खुराक 30 मिलीग्राम / किग्रा x 3 दिन, फिर 20 मिलीग्राम / किग्रा x 4 दिन;
वीवीआईटी का इस्तेमाल एचआईटीपी, सर्जरी से पहले, दांत निकालने/आघात के मामले में भी किया जा सकता है। एचआईटीपी के लिए आईवीआईटी के आवेदन के तरीके पहली बार आईटीपी के समान हैं;
· आईवीआईटी की अनुशंसित खुराक शरीर के वजन का 0.8-1.0 ग्राम / किग्रा है, इसके बाद 48 घंटों के भीतर बार-बार प्रशासन किया जाता है, यदि पहले प्रशासन के बाद प्लेटलेट का स्तर 20 x 109 / एल से अधिक नहीं है।
दूसरी पंक्ति की दवा चिकित्सा:
रिट्क्सिमैब(यूडी-बी):
· एकल खुराक: 375 मिलीग्राम / मी 2 / सप्ताह, पाठ्यक्रम अवधि: 4 सप्ताह (कुल 4 इंजेक्शन);
संकेत:
डेक्सामेथासोन की उच्च खुराक का जवाब नहीं दिया;
यदि स्प्लेनेक्टोमी के लिए मतभेद हैं;
· आईटीपी का आवर्तक और दुर्दम्य पाठ्यक्रम।
साइक्लोस्पोरिन ए:
2.5 - 3 मिलीग्राम / किग्रा / दिन। प्रेडनिसोलोन (यूडी-बी) के साथ संयोजन में
साईक्लोफॉस्फोमाईड: 200 मिलीग्राम / मी 2 दिन में एक बार;
संकेत:
हार्मोन थेरेपी और / या स्प्लेनेक्टोमी के बाद प्रतिरोधी रोगियों में;
· माध्यमिक आईटीपी।
माइकोफेनोलेट मोफेटाइन: 20-40 मिलीग्राम / किग्रा, पाठ्यक्रम की अवधि 30 दिन।
संकेत:
· कुछ रोगियों में एंटीप्रोलिफेरेटिव और इम्यूनोसप्रेसिव उद्देश्य होते हैं।
तीसरी पंक्ति की दवा चिकित्सा:
टीपीओ रिसेप्टर एगोनिस्ट(यूडी-ए):
Eltrombopag 25-75 मिलीग्राम मौखिक रूप से 1-10 मिलीग्राम / किग्रा / सप्ताह।
अलेम्तुजुमाब*:
· सीटीआई और दुर्दम्य आईटीपी के लिए वैकल्पिक चिकित्सा।ध्यान दें! सहवर्ती चिकित्सा (जीवाणुरोधी, एंटिफंगल, एंटीवायरल) की पृष्ठभूमि के खिलाफ उपयोग किया जाता है।
आवश्यक दवाओं की सूची:
| दवा का आईएनएन | रिलीज़ फ़ॉर्म |
यूडी, संपर्क |
| प्रतिरक्षादमनकारी दवाएं | ||
| डेक्सामेथासोन |
0.5 मिलीग्राम . की गोलियां घोल 4mg / 2 मिली |
यूडी वी |
| प्रेडनिसोन | 5 मिलीग्राम की गोलियां | यूडी ए |
| अंतःशिरा प्रशासन के लिए 10% 2 ग्राम / 20 मिली | यूडी ए | |
| इम्युनोग्लोबुलिन मानव आईजी जी | अंतःशिरा प्रशासन के लिए 10% 5 ग्राम / 50 मिली | यूडी ए |
| साईक्लोफॉस्फोमाईड | 500 मिलीग्राम . के अंतःशिरा प्रशासन के लिए एक समाधान तैयार करने के लिए पाउडर | यूडी सो |
| माइकोफेनोलेट मोफेटिल | 250 और 500 मिलीग्राम . के कैप्सूल | यूडी सो |
| रितुक्सिमैब |
शीशियाँ 10 मिली / 100 मिलीग्राम शीशियाँ 50 मिली / 500 मिलीग्राम |
यूडी वी |
| साइक्लोस्पोरिन ए | 25 मिलीग्राम, 50 मिलीग्राम, 100 मिलीग्राम . के कैप्सूल | यूडी वी |
| एल्ट्रोम्बोपाग | गोलियाँ 31.9 मिलीग्राम और 63.8 मिलीग्राम | यूडी ए |
| अलेम्तुज़िमाब (कजाकिस्तान गणराज्य में पंजीकरण के बाद) | जलसेक के लिए समाधान 1ml | यूडी ए |
| एंटिफंगल दवाएं(संकेतों के अनुसार) | ||
| फ्लुकोनाज़ोल | अंतःशिरा इंजेक्शन के लिए समाधान, 50 मिली, 2 मिलीग्राम / एमएल, कैप्सूल 150 मिलीग्राम | यूडी वी |
| रोगाणुरोधी दवाएंइसका उपयोग सेप्टिक जटिलताओं के विकास को रोकने के साथ-साथ एंटीबायोटिक दवाओं के प्रति संवेदनशीलता का निर्धारण करने के लिए किया जाता है | ||
|
azithromycin या |
टैबलेट / कैप्सूल, 500 मिलीग्राम, अंतःशिरा जलसेक के लिए समाधान की तैयारी के लिए लियोफिलाइज्ड पाउडर, 500 मिलीग्राम; | यूडी वी |
|
पिपेरसिलिन / ताज़ोबैक्टम या |
अंतःशिरा प्रशासन के लिए इंजेक्शन समाधान तैयार करने के लिए पाउडर 4.5 ग्राम | यूडी वी |
|
ceftazidime या |
अंतःशिरा प्रशासन के लिए इंजेक्शन समाधान तैयार करने के लिए पाउडर 1000 मिलीग्राम | यूडी वी |
| एमोक्सोसिलिन + क्लैवुलैनिक एसिड |
फिल्म-लेपित टैबलेट, 500 मिलीग्राम / 125 मिलीग्राम, मौखिक प्रशासन के लिए निलंबन की तैयारी के लिए पाउडर 135 मिलीग्राम / 5 मिलीलीटर, 600 मिलीग्राम के अंतःशिरा और इंट्रामस्क्युलर प्रशासन के लिए एक समाधान तैयार करने के लिए पाउडर। |
यूडी वी |
| एंटी वाइरल (संकेतों के अनुसार, संक्रमण के मामलों में) | ||
| ऐसीक्लोविर | बाहरी उपयोग के लिए क्रीम 5% -5.0, टैबलेट 200 मिलीग्राम, जलसेक समाधान के लिए पाउडर 250 मिलीग्राम; | यूडी सो |
| रक्त जमावट प्रणाली को प्रभावित करने वाली दवाएं | ||
| फाइब्रिनोजेन + थ्रोम्बिन | हेमोस्टैटिक स्पंज, आकार 7 * 5 * 1, 8 * 3; | यूडी वी |
पूरक दवाओं की सूची:
| दवा का आईएनएन |
परिचय का तरीका |
यूडी, संपर्क |
| ओमेप्राज़ोल (एंटीअल्सर प्रोफिलैक्सिस) | मौखिक 20mg | यूडी वी |
| अग्नाशय (गैस्ट्र्रिटिस के लिए, हार्मोन थेरेपी के साथ पाचन प्रक्रिया में सुधार करता है) | 10000 आईयू | यूडी वी |
| कैप्टोप्रिल (रक्तचाप में वृद्धि के साथ) | मौखिक गोली 12.5 मिलीग्राम | यूडी वी |
| पैरासिटामोल ( ज्वरनाशक ) | मौखिक गोली 200 मिलीग्राम | यूडी वी |
| सोडियम एथमसाइलेट (रक्तस्राव के लिए) |
मौखिक प्रशासन के लिए अंतःशिरा इंजेक्शन के लिए 2 मिली |
यूडी वी |
| कोलेकैल्सीफेरोल (हाइपोकैल्सीमिया के लिए) | 500 मिलीग्राम की गोलियां | यूडी वी |
थ्रोम्बोकॉन्सेंट्रेट आधान का आवेदन:
संकेत:
· जानलेवा रक्तस्राव की उपस्थिति।
थ्रोम्बोकॉन्सेंट्रेट ट्रांसफ़्यूज़न को हमेशा विशिष्ट आईटीपी थेरेपी (आईवीआईजी और / या ग्लुकोकोर्टिकोइड्स) का पूरक होना चाहिए और इसे मोनोथेरेपी के रूप में उपयोग नहीं किया जाना चाहिए। यदि आईटीपी में रक्तस्राव की गंभीरता ऐसी है कि इसके लिए थ्रोम्बोकॉन्सेंट्रेट के आधान की आवश्यकता होती है, तो हर 6-8 घंटे में एक आंशिक आधान की सिफारिश की जाती है। विशेष रूप से गंभीर मामलों में, "हाइपरफ्रैक्शनल" थ्रंबोकोन्सेन्ट्रेट की छोटी खुराक के साथ आधान का उपयोग किया जाता है: 1-2 खुराक (0.7-1.4x10 11) हर दो घंटे में। Etamsylate, एंटीफिब्रिनोलिटिक दवाओं का उपयोग अतिरिक्त हेमोस्टैटिक थेरेपी के रूप में किया जाता है।
ध्यान दें! गुर्दे से रक्तस्राव में, फाइब्रिनोलिसिस अवरोधकों का प्रशासन contraindicated है।
शल्य चिकित्सा संबंधी व्यवधान:
स्प्लेनेक्टोमी(यूडी-बी)
हस्तक्षेप के लिए संकेत:
· 6 महीने से अधिक समय तक बीमारी का आवर्तक, गंभीर कोर्स;
हेमोफिलस इन्फ्लुएंजा टाइप बी + एस न्यूमोनिया + एन मेनिंगिटिडिस के साथ पूर्व टीकाकरण के बाद 6 वर्ष से अधिक आयु के रोगी।
हस्तक्षेप के लिए मतभेद:
· 6 साल से कम उम्र के बच्चे;
· प्राथमिक आईटीपी।
अन्य उपचार: नहीं।
सहायक हेमोस्टैटिक थेरेपी:
सोडियम एथमसाइलेट 12.5% की खुराक पर 10-15 मिलीग्राम / किग्रा;
पैरा-एमिनोबेंजोइक एसिड - ट्रैनेक्सैमिक एसिड: 12 साल से अधिक उम्र के 20-25 मिलीग्राम / किग्रा की खुराक पर।
विशेषज्ञ परामर्श के लिए संकेत:
· एक संक्रामक रोग विशेषज्ञ के साथ परामर्श - यदि एक संक्रामक प्रक्रिया का संदेह है;
· एक एंडोक्रिनोलॉजिस्ट का परामर्श - उपचार के दौरान अंतःस्रावी विकारों के विकास के साथ;
· एक प्रसूति-स्त्री रोग विशेषज्ञ का परामर्श - गर्भावस्था के दौरान, मेट्रोरहागिया, मेनोरेजिया, संयुक्त मौखिक गर्भ निरोधकों को निर्धारित करते समय;
· अन्य संकीर्ण विशेषज्ञों का परामर्श - संकेतों के अनुसार।
गहन देखभाल इकाई और गहन देखभाल इकाई में स्थानांतरण के लिए संकेत:
· चेतना का अभाव / क्षीणता (ग्लासगो स्केल पर स्कोर); परिशिष्ट संख्या 1
· तीव्र हृदय विफलता (हृदय गति 60 से कम, या 200 प्रति मिनट से अधिक);
· तीव्र श्वास विकार (डीएन 2 - 3 डिग्री, आरआर 50 से अधिक, ऑक्सीजन संतृप्ति में 88% से कम की कमी, यांत्रिक वेंटिलेशन की आवश्यकता);
· तीव्र संचार विकार (सदमे की स्थिति);
· सिस्टोलिक रक्तचाप, 60 से कम / 180 से अधिक (वासोएक्टिव दवाओं के निरंतर प्रशासन की आवश्यकता);
· चयापचय संबंधी विकार गंभीर (इलेक्ट्रोलाइट, पानी, प्रोटीन, एसिड बेस बैलेंस, कीटोएसिडोसिस);
· गहन अवलोकन और गहन फार्माकोथेरेपी, जिसमें महत्वपूर्ण कार्यों की निरंतर निगरानी की आवश्यकता होती है;
· जमावट और थक्कारोधी रक्त प्रणाली का उल्लंघन।
उपचार प्रभावशीलता संकेतक:
उपचार शुरू होने के 4 सप्ताह बाद, 100x10 9 / l (आईटीपी वाले 75% रोगियों) से ऊपर प्लेटलेट्स में वृद्धि।
· प्लीहा को हटाने के बाद - परिधीय रक्त में प्लेटलेट्स के स्तर में वृद्धि।
आगे की व्यवस्था
प्रयोगशाला अनुसंधान:
· OAC प्लेटलेट्स की संख्या के निर्धारण के साथ और ल्यूकोसाइट फॉर्मूला (अनिवार्य) की मैन्युअल गिनती के साथ महीने में एक बार अवलोकन के पहले वर्ष में किया जाता है। इसके अलावा, नैदानिक स्थिति और रुधिर संबंधी तस्वीर की स्थिरता के आधार पर;
· संकेतों की उपस्थिति में गतिकी में एक जैव रासायनिक रक्त परीक्षण किया जाता है;
· एचआईवी, हेपेटाइटिस बी और सी के मार्करों की सीरोलॉजिकल जांच, अस्पताल से छुट्टी के 3 महीने बाद और रक्त उत्पादों के प्रत्येक आधान के 3 महीने बाद की जाती है।
रोगी को निवास स्थान पर स्थानांतरित करने की शर्त:
· निवास स्थान पर बाल रोग विशेषज्ञ (बाल रोग विशेषज्ञ) को अस्पताल के विशेषज्ञों द्वारा दी गई सिफारिशों द्वारा निर्देशित किया जाता है;
· उपचार के पहले 3 महीनों में आईटीपी वाले रोगी की जांच की आवृत्ति 2-4 सप्ताह में 1 बार होती है, फिर, नैदानिक स्थिति और हेमटोलॉजिकल गतिकी के आधार पर, लेकिन 2 महीने में कम से कम 1 बार।
वाद्य अनुसंधाननैदानिक संकेतों की उपस्थिति में किया जाता है।
अस्पताल में भर्ती
नियोजित अस्पताल में भर्ती के लिए संकेत:
आपातकालीन अस्पताल में भर्ती के लिए संकेत:
KLA . में प्लेटलेट्स के स्तर में कमी<50х10 9 /л.
रक्तस्रावी सिंड्रोम की उपस्थिति (नासोफरीनक्स के श्लेष्म झिल्ली से रक्तस्राव, मौखिक गुहा, जठरांत्र संबंधी रक्तस्राव, गर्भाशय रक्तस्राव)।
जानकारी
स्रोत और साहित्य
- कजाकिस्तान गणराज्य के स्वास्थ्य देखभाल मंत्रालय की चिकित्सा सेवाओं की गुणवत्ता पर संयुक्त आयोग की बैठकों का कार्यवृत्त, 2016
- 1) बाल चिकित्सा हेमेटोलॉजी, 2015। एजी रुम्यंतसेव, ए.ए. मस्कान, ई.वी. ज़ुकोवस्काया द्वारा संपादित। मास्को। प्रकाशन समूह "जियोटार-मीडिया" 2015 सी - 656, सी-251, तालिका 6.2) द अमेरिकन सोसाइटी ऑफ हेमेटोलॉजी 2011 प्रतिरक्षा थ्रोम्बोसाइटोपेनिया के लिए साक्ष्य-आधारित अभ्यास दिशानिर्देश सिंडी न्यूनर्ट, वेंडी लिम, मार्क क्रॉथर, एलन कोहेन, लॉरेंस सोलबर्ग, जूनियर और मार्क ए। क्रॉथर2011; 16: 4198-4204 3) आईटीपी का मानकीकरण, सितंबर 2006 IMBACH। 4) आपातकालीन देखभाल का प्रावधान, 2005। आपातकालीन स्थितियों में कार्रवाई का एल्गोरिदम: आईएमसीआई के अनुसार - प्राथमिक अस्पतालों में सबसे आम बीमारियों के प्रबंधन के लिए डब्ल्यूएचओ दिशानिर्देश, कजाकिस्तान गणराज्य (डब्ल्यूएचओ 2012) की स्थितियों के अनुकूल। 5) ईएसएच। हैंडबुक "इम्यून थ्रोम्बोसाइटोपेनिया" 2011। 6) टारनटिनो और बुकानन, हेमटोल ओन्कोल क्लिन नॉर्थ एम, 2004, 18: 1301-1314। 7) एडमिनिस पैरेंट्रल न्यूट्रिशन कनाडा 2010.8) के लिए दिशानिर्देश 104 साइन करें। सर्जरी में एंटीबायोटिक प्रोफिलैक्सिस। 2014।
जानकारी
प्रोटोकॉल में प्रयुक्त संक्षिप्ताक्षर
| एजी | धमनी का उच्च रक्तचाप; |
| नरक | धमनी दबाव; |
| अलाती | अळणीने अमिनोट्रांसफेरसे |
| एक बिल्ली | एस्पर्टेट एमिनोट्रांसफ़रेस |
| मैं / वी | नसों के द्वारा |
| में / एम | पेशी |
| वीवीआईडी | अंतःशिरा उच्च खुराक इम्युनोग्लोबुलिन थेरेपी |
| HIV | एड्स वायरस; |
| जीजीटीपी | गैमाग्लुटामाइल ट्रांसपेप्टिडेज़; |
| आईएमसीआई | बचपन की बीमारियों का एकीकृत प्रबंधन |
| मैकेनिकल वेंटिलेशन | कृत्रिम फेफड़े का वेंटिलेशन |
| आदि | प्रतिरक्षा थ्रोम्बोसाइटोपेनिया |
| एलिसा | लिंक्ड इम्युनोसॉरबेंट परख; |
| आईएफटी | इम्यूनोफेनोटाइपिंग; |
| सीटी स्कैन | सीटी स्कैन; |
| केएससी | अम्ल-क्षार अवस्था |
| एलडीएच | लैक्टेट डीहाइड्रोजिनेज; |
| एलपीयू | चिकित्सा और रोगनिरोधी संस्थान |
| एमडीएस | माईइलॉडिसप्लास्टिक सिंड्रोम; |
| आइयू | अंतरराष्ट्रीय इकाइयां |
| mmf, | माइकोफेनोलेट मोफेटीन |
| एमआरआई | चुम्बकीय अनुनाद इमेजिंग |
| यूएसी | सामान्य रक्त विश्लेषण |
| ओएएम | सामान्य मूत्र विश्लेषण; |
|
एएमएल पीएनजी |
सूक्ष्म अधिश्वेत रक्तता; पैरॉक्सिस्मल निशाचर हीमोग्लोबिनुरिया; |
| ओएनएमके | तीव्र मस्तिष्कवाहिकीय दुर्घटना |
| पीसीआर | पोलीमरेज श्रृंखला अभिक्रिया; |
| ईएसआर | - लालरक्तकण अवसादन दर; |
| टीजीएससी | हेमटोपोइएटिक स्टेम सेल प्रत्यारोपण |
| UZDG | अल्ट्रासाउंड डॉपलर |
| एफजीडीएस | फाइब्रो-गैस्ट्रो-डुएडेनोस्कोपी |
| हिट | पुरानी प्रतिरक्षा थ्रोम्बोसाइटोपेनिया |
| सीएमवी | साइटोमेगालो वायरस |
| बिहार | स्वांस - दर; |
| हृदय दर | हृदय दर; |
| ईसीजी | इलेक्ट्रोकार्डियोग्राफी; |
| इकोकार्डियोग्राफी | इकोकार्डियोग्राफी; |
| पुलिस महानिरीक्षक | इम्युनोग्लोबुलिन |
योग्यता डेटा वाले प्रोटोकॉल डेवलपर्स की सूची:
1) गुलनारा एर्बोसिनोव्ना ओमारोवा - बाल रोग विशेषज्ञ / ऑन्कोलॉजिस्ट, यूएमसी कॉर्पोरेट फंड की शाखा, मातृत्व और बचपन के लिए राष्ट्रीय अनुसंधान केंद्र, अस्ताना।
2) तस्तानबेकोवा वेनेरा बुलाटोवना - बाल रोग विशेषज्ञ / ऑन्कोलॉजिस्ट, यूएमसी कॉर्पोरेट फंड की शाखा, मातृत्व और बचपन के लिए राष्ट्रीय अनुसंधान केंद्र, अस्ताना।
3) उमिरबेकोवा बलज़ान बोलतोवना - बाल रोग विशेषज्ञ / ऑन्कोलॉजिस्ट, यूएमसी कॉर्पोरेट फंड की शाखा, मातृत्व और बचपन के लिए राष्ट्रीय अनुसंधान केंद्र, अस्ताना।
4) ओमारोवा कुल्यान ओमारोवना - डॉक्टर ऑफ मेडिकल साइंसेज, प्रोफेसर, रिपब्लिकन स्टेट एंटरप्राइज "नेशनल सेंटर फॉर पीडियाट्रिक्स एंड पीडियाट्रिक सर्जरी", अल्माटी।
5) मंज़ुओवा लयाज़त नूरपापेवना - चिकित्सा विज्ञान के उम्मीदवार, ऑन्कोलॉजी विभाग के प्रमुख नंबर 1, रिपब्लिकन स्टेट एंटरप्राइज "नेशनल सेंटर फॉर पीडियाट्रिक्स एंड पीडियाट्रिक सर्जरी", अल्माटी।
6) कलिवा मीरा मराटोवना - चिकित्सा विज्ञान के उम्मीदवार, क्लिनिकल फार्माकोलॉजी और फार्माकोथेरेपी विभाग के एसोसिएट प्रोफेसर, काज़एनएमयू के नाम पर एस। असफेंडियारोवा।
कोई संघर्ष नहीं होने का संकेत:नहीं।
समीक्षकों की सूची:केमायकिन वादिम मतवेयेविच - उच्चतम योग्यता श्रेणी के हेमेटोलॉजिस्ट, चिकित्सा विज्ञान के उम्मीदवार, मुख्य स्वतंत्र हेमेटोलॉजिस्ट, कजाकिस्तान गणराज्य के स्वास्थ्य और सामाजिक विकास मंत्रालय के ऑन्कोमेटोलॉजिस्ट।
परिशिष्ट 1

संलग्न फाइल
ध्यान!
- स्व-दवा आपके स्वास्थ्य के लिए अपूरणीय क्षति हो सकती है।
- MedElement वेबसाइट और मोबाइल एप्लिकेशन "MedElement", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Guide" पर पोस्ट की गई जानकारी डॉक्टर के साथ व्यक्तिगत परामर्श को प्रतिस्थापित नहीं कर सकती है और न ही करनी चाहिए। यदि आपके पास कोई चिकित्सीय स्थिति या लक्षण हैं जो आपको परेशान करते हैं, तो स्वास्थ्य सेवा प्रदाता से संपर्क करना सुनिश्चित करें।
- दवाओं के चुनाव और उनकी खुराक के बारे में किसी विशेषज्ञ से चर्चा की जानी चाहिए। रोग और रोगी के शरीर की स्थिति को ध्यान में रखते हुए केवल एक डॉक्टर ही आवश्यक दवा और उसकी खुराक लिख सकता है।
- MedElement वेबसाइट और मोबाइल एप्लिकेशन "MedElement", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Guide" विशेष रूप से सूचना और संदर्भ संसाधन हैं। इस साइट पर पोस्ट की गई जानकारी का उपयोग डॉक्टर के नुस्खे में अनधिकृत परिवर्तनों के लिए नहीं किया जाना चाहिए।
- MedElement के संपादक इस साइट के उपयोग के परिणामस्वरूप स्वास्थ्य या भौतिक क्षति के किसी भी नुकसान के लिए ज़िम्मेदार नहीं हैं।
नए लेख
- रूस में राज्य निगम
- व्यावसायिक संस्थाओं की अधिकृत पूंजी की कानूनी व्यवस्था
- विश्रामकालीन क्या है?
- सूचना के प्रावधान के लिए रूसी रजिस्टर के अनुरोध को भरने का एक उदाहरण।
- घरेलू हिंसा को अपराध से मुक्त करने वाला कानून उतना बुरा क्यों नहीं है, जितना कि घरेलू हिंसा की सजा बताया जाता है?
- सूचना के प्रावधान के लिए रूसी रजिस्टर में अनुरोध भरने का एक उदाहरण USRP से एक उद्धरण के लिए अनुरोध
- "ग्रेड 9 अंकगणितीय प्रगति" लेबल वाले रिकॉर्ड
- G-SHOCK नकली: मूल से नकली में अंतर करने के तरीके
- किसी संख्या का मापांक (किसी संख्या का निरपेक्ष मान), परिभाषाएँ, उदाहरण, गुण
- वर्ग असमानता शून्य से कम
लोकप्रिय लेख
- रैखिक समीकरणों के सिस्टम के उदाहरण: समाधान विधि
- योग विधि द्वारा समीकरणों के निकाय को हल करना
- पुरुषों की घड़ी डीजल dz 7314
- नियमित चतुष्फलक (पिरामिड)
- घड़ी कैसे चुनें: उपयोग के लिए निर्देश
- नियमित चतुष्फलक (पिरामिड)
- विभेदक मनोविज्ञान की मूल अवधारणाएँ
- एक क्लब में एक लड़की के लिए नृत्य कैसे करें क्लब में नृत्य करना कैसे सीखें
- टैटू हटाना - लेजर और अन्य तरीके; घर पर टैटू हटाना
- बरगामोट वाली ग्रीन टी आपकी सेहत के लिए अच्छी होती है
