Purpura idiopatska trombocitopenična (ITP) - opis, vzroki, zdravljenje. Trombocitopenija Idiopatska trombocitopenična purpura koda ICD
Bolezen se začne postopoma ali akutno s pojavom hemoragičnega sindroma. Vrsta krvavitve pri trombocitopenični purpuri je petehialno lisasta (modrikasta). Glede na klinične manifestacije ločimo dve različici trombocitopenične purpure: "suha" - bolnik razvije samo kožni hemoragični sindrom; "mokre" - krvavitve v kombinaciji s krvavitvami. Patognomonični simptomi trombocitopenične purpure so krvavitve v koži, sluznicah in krvavitve. Odsotnost teh znakov vzbuja dvom o pravilnosti diagnoze.
Kožni hemoragični sindrom se pojavi pri 100 % bolnikov. Število ekhimoz se razlikuje od ene do večkratne. Glavne značilnosti kožnega hemoragičnega sindroma pri trombocitopenični purpuri so naslednje.
- neskladje med resnostjo krvavitve in stopnjo travmatskega vpliva; možen je njihov spontani pojav (predvsem ponoči).
-Polimorfizem hemoragičnih izbruhov (od petehij do velikih krvavitev).
- Polikromne kožne krvavitve (barva od vijolične do modro-zelenkaste in rumene, odvisno od predpisa njihovega videza), kar je povezano s postopno pretvorbo hemoglobina skozi vmesne stopnje razpada v bilirubin.
- Asimetrija (brez priljubljene lokalizacije) hemoragičnih elementov.
-Neboleče.
Pogosto se pojavijo krvavitve v sluznicah, najpogosteje v tonzilah, mehkem in trdem nebu. Možne krvavitve v bobnič, beločnico, steklovino, fundus.
Krvavitev v skleri lahko kaže na grožnjo najhujšega in nevarnega zapleta trombocitopenične purpure - krvavitve v možganih. Praviloma se pojavi nenadoma in hitro napreduje. Klinično se možganska krvavitev kaže z glavobolom, omotico, konvulzijami, bruhanjem in žariščnimi nevrološkimi simptomi. Izid možganske krvavitve je odvisen od obsega, lokalizacije patološkega procesa, pravočasnosti diagnoze in ustrezne terapije.
Za trombocitopenično purpuro je značilna krvavitev iz sluznic. Pogosto so obilne narave, kar povzroča hudo posthemoragično anemijo, ki ogroža življenje bolnika. Otroci najpogosteje doživijo krvavitev iz nosne sluznice. Krvavitev iz dlesni je običajno manj obilna, lahko pa postane nevarna tudi med ekstrakcijo zoba, zlasti pri bolnikih z nediagnosticirano boleznijo. Krvavitev po ekstrakciji zoba s trombocitopenično purpuro se pojavi takoj po posegu in se po njegovi prekinitvi ne ponovi, za razliko od pozne, zapoznele krvavitve pri hemofiliji. Pri deklicah v puberteti so možne hude meno- in metroragija. Manj pogoste so krvavitve iz prebavil in ledvic.
V notranjih organih s trombocitopenično purpuro ni značilnih sprememb. Telesna temperatura je običajno normalna. Včasih se odkrije tahikardija z auskultacijo srca - sistolični šum na vrhu in na Botkinovi točki, oslabitev prvega tona zaradi anemije. Povečana vranica je redka in izključuje diagnozo trombocitopenične purpure.
Po poteku ločimo akutno (traja do 6 mesecev) in kronično (traja več kot 6 mesecev) oblike bolezni. Na začetnem pregledu je nemogoče ugotoviti naravo poteka bolezni. Glede na stopnjo manifestacije hemoragičnega sindroma, krvne parametre med potekom bolezni so tri obdobja: hemoragična kriza, klinična remisija in klinična in hematološka remisija.
Za hemoragično krizo je značilen izrazit sindrom krvavitve, pomembne spremembe laboratorijskih parametrov.
Med klinično remisijo hemoragični sindrom izgine, čas krvavitve se zmanjša, sekundarne spremembe v sistemu strjevanja krvi se zmanjšajo, vendar trombocitopenija vztraja, čeprav je manj izrazita kot pri hemoragični krizi.
Klinična in hematološka remisija pomeni ne le odsotnost krvavitev, temveč tudi normalizacijo laboratorijskih parametrov.
V Rusiji je Mednarodna klasifikacija bolezni 10. revizije (ICD-10) sprejeta kot enoten regulativni dokument za obračunavanje obolevnosti, razloge za prijavo prebivalstva v zdravstvene ustanove vseh oddelkov in vzroke smrti.
ICD-10 je bil uveden v zdravstveno prakso po vsej Ruski federaciji leta 1999 z odredbo ruskega ministrstva za zdravje z dne 27. maja 1997. št. 170
SZO načrtuje objavo nove revizije (ICD-11) v letu 2017 2018.
S spremembami in dopolnitvami SZO.
Obdelava in prevajanje sprememb © mkb-10.com
Trombocitopenična purpura mcb 10
Avtoimunska bolezen, ki jo povzroča delovanje antitrombocitnih protiteles in/ali krožečih imunskih kompleksov na membranske glikoproteinske strukture trombocitov, za katero je značilna trombocitopenija in se kaže s hemoragičnim sindromom.
SINONIMI
D69.3 Idiopatska trombocitopenična purpura.
EPIDEMIOLOGIJA
V večini primerov nosečnost ne poslabša stanja bolnikov z idiopatsko trombocitopenično purpuro; poslabšanje bolezni se pojavi pri 30% žensk.
KLASIFIKACIJA
V spodnjem toku se razlikujejo:
Akutna oblika (manj kot 6 mesecev);
Kronične oblike (z redkimi recidivi, s pogostimi recidivi, s stalno ponavljajočim se potekom).
Pri nosečnicah prevladuje kronična oblika idiopatske trombocitopenične purpure (80-90%). Akutna oblika je opažena pri 8% žensk.
Glede na obdobje bolezni razlikujejo:
Klinična kompenzacija (brez manifestacij hemoragičnega sindroma s trajno trombocitopenijo);
ETIOLOGIJA (VZROKI) Vijolične
Etiologija bolezni ni znana. Predpostavimo skupni učinek okoljskih dejavnikov (stres, fotosenzibilnost, sevanje, slaba prehrana itd.), genetskih in hormonskih vzrokov. Morda je sprožilni mehanizem aktivacija virusov.
PATOGENEZA
Za idiopatsko trombocitopenično purpuro je značilno povečano uničenje trombocitov zaradi tvorbe protiteles proti njihovim membranskim antigenom. Te trombocite odstranijo iz krvi makrofagi v vranici.
Patogeneza bolezni temelji na nezadostnem številu trombocitov in s tem povezanem zmanjšanju trombocitnih komponent v sistemu strjevanja krvi. Trombociti sodelujejo v vseh fazah hemostaze. V zadnjih letih je postalo mogoče identificirati posamezne trombocitne faktorje, ki se po funkciji jasno razlikujejo. Faktorji plazemske koagulacije in fibrinolize se lahko adsorbirajo na trombocite, poleg tega pa izločajo endogene produkte, ki aktivno sodelujejo v procesu hemostaze.
11 endogenih trombocitnih faktorjev je dobro raziskanih. Trombociti imajo sposobnost ohranjanja normalne strukture in delovanja sten mikrožil, zaradi svojih adhezivno-agregacijskih lastnosti tvorijo primarni trombocitni čep v primeru poškodbe krvnih žil, podpirajo krče poškodovanih žil, sodelujejo pri strjevanju krvi. in delujejo kot zaviralci fibrinolize.
Pri insuficienci trombocitov je krvavitev mikrocirkulacijske narave in se pojavi zaradi povečane krhkosti majhnih žil, pa tudi zaradi sproščanja eritrocitov iz žilnega korita skozi kapilare. Krvavitev se pojavi, ko število trombocitov pade na 5×104/µl.
PATOGENEZA GESTACIONIH ZAPLETOV
Pod delovanjem antitrombocitnih protiteles (I--) pride do povečanega uničenja trombocitov. Prehajajo skozi posteljico in lahko medsebojno delujejo s fetalnimi trombociti, kar vodi do odstranitve slednjih iz krvnega obtoka in trombocitopenije. AT-povezane trombocite prevzamejo in uničijo makrofagi v vranici in v manjši meri v jetrih.
Nosečnost lahko poslabša bolezen. Ponovitev bolezni je lahko povezana s proizvodnjo antitrombocitnih protiteles s fetalno vranico. V večini primerov se nevarna krvavitev med nosečnostjo ne pojavi.
KLINIČNA SLIKA (SIMPTOMI) IDEOPATSKE TROMBOCITOPENIČNE Vijolične
Glavni simptom bolezni je nenaden pojav hemoragičnega sindroma mikrocirkulacijskega tipa v ozadju popolnega zdravja. Pri hemoragičnem sindromu upoštevajte:
Kožne krvavitve (petehije, purpura, ekhimoze);
Krvavitve v sluznicah;
Krvavitve iz sluznic (nosne, iz dlesni, iz luknje izvlečenega zoba, maternice, manj pogosto - melena,
Poslabšanja bolezni se pojavijo pri 27% nosečnic; pogostnost poslabšanj je odvisna od stopnje bolezni v času spočetja in resnosti bolezni.
ZAPLETI GESTACIJE
Poslabšanje idiopatske trombocitopenične purpure in poslabšanje njenega poteka se pogosteje pojavljata v prvi polovici nosečnosti in po njenem zaključku (po porodu in splavu praviloma 1-2 meseca po koncu).
Pri novorojenčku se odkrijejo znaki fetalne hipoksije in IGR, okužbe, nedonošenčkov, sindrom zgodnje prilagoditvene motnje. Vendar se nosečnost v večini primerov konča z rojstvom zdravih otrok.
Najpogosteje opaženi zapleti gestacije pri idiopatski trombocitopenični purpuri:
Grožnja zgodnje prekinitve nosečnosti (39%);
spontani splavi (14%);
Grožnja prezgodnjega poroda (37%);
PONRP in krvavitve v porodu in zgodnjem poporodnem obdobju (4,5%);
DIAGNOSTIKA
ANAMNEZA
Pritožbe zaradi občasnih krvavitev iz nosu, pa tudi krvavitev iz dlesni, močne menstruacije, pojav petehialnega izpuščaja na koži in sluznicah, majhne modrice.
Trombocitopenija je lahko dedna.
ZDRAVNIŠKI PREGLED
Ekstravazati se nahajajo na koži okončin, zlasti nog, na trebuhu, prsnem košu in drugih delih telesa. Jetra in vranica nista povečani.
LABORATORIJSKE RAZISKAVE
V klinični preiskavi krvi se odkrije trombocitopenija različne resnosti. Raven trombocitov v obdobju poslabšanja se giblje od 1–3 × 104 / μl, vendar se v 40% primerov določijo posamezne trombocite.
Pri študiji hemostaze se odkrije strukturna in kronometrična hipokoagulacija.
INSTRUMENTALNE ŠTUDIJE
Povečanje števila megakariocitov je opaženo v punktatu kostnega mozga.
DIFERENCIALNA DIAGNOSTIKA
Diferencialno diagnozo izvajamo v bolnišnici s simptomatskimi oblikami trombocitopenije, ki jih povzročajo učinki zdravil (diuretiki, antibiotiki), okužbe (sepsa), alergije, pa tudi druge krvne bolezni (akutna levkemija, megaloblastna anemija).
INDIKACIJE ZA POSVET Z DRUGIM SPECIALISTOM
Indikacije so rast krvavitev in anemije. Vse nosečnice z izrazitimi spremembami krvne slike se morajo posvetovati s splošnim zdravnikom in hematologom.
PRIMER FORMULACIJE DIAGNOZE
Nosečnost 12 tednov. Grožnja splava. Idiopatska trombocitopenična purpura.
ZDRAVLJENJE IDEOPATSKE TROMBOCITOPENIČNE VIJOLIČNE
CILJI ZDRAVLJENJA
Preprečevanje hude krvavitve, ki ogroža bolnikovo življenje v celotnem obdobju trombocitopenije.
ZDRAVLJENJE BEZ ZDRAVILA
Plazmafereza je predpisana kot metoda primarnega zdravljenja (indicirana za nosečnice z izrazito imunološko aktivnostjo procesa, z visokim titrom antitrombocitnih protiteles in krožečimi imunskimi kompleksi) ali kot alternativna metoda (priporočljiva za neučinkovitost konzervativnega zdravljenja, hudo neželeni učinki in kontraindikacije).
ZDRAVLJENJE
Imenovanje glukokortikoidov, ki imajo kompleksen učinek na vse povezave patogeneze (preprečujejo nastanek protiteles, motijo njihovo vezavo na trombocite, imajo imunosupresivni učinek, pozitivno vplivajo na proizvodnjo trombocitov s celicami kostnega mozga). Zdravljenje je najprej namenjeno zmanjšanju hemoragičnih manifestacij, nato pa povečanju ravni trombocitov.
Dodelite uvedbo imunoglobulinov (intravensko kapljično) v odmerku 0,4–0,6 g / kg telesne mase v tečajih (odvisno od resnosti stanja), kot tudi angioprotektorjev med nosečnostjo.
OPERACIJA
V posebej hudih primerih in z neučinkovitostjo kompleksne konzervativne terapije je kirurška odstranitev vranice indicirana kot vir proizvodnje antitrombocitnih protiteles in organ za uničenje trombocitov.
PREPREČEVANJE IN PREDVIDOVANJE NOSEČNIH ZAPLETOV
Potrebni so preventivni ukrepi v zvezi s poškodbami in nalezljivimi boleznimi ter izključitev predpisovanja zdravil, ki zmanjšujejo delovanje trombocitov.
Nosečnice morajo preklicati acetilsalicilno kislino in druga zdravila proti trombocitom, antikoagulante in pripravke nitrofurana.
LASTNOSTI ZDRAVLJENJA GESTACIONIH ZAPLETOV
Zdravljenje zapletov nosečnosti po trimesečju
Z grožnjo prekinitve v drugem in tretjem trimesečju je zdravljenje tradicionalno (glejte poglavje "Spontani splav"). Z razvojem preeklampsije v tretjem trimesečju ne smemo predpisovati diuretikov, saj zmanjšajo delovanje trombocitov.
Zdravljenje zapletov pri porodu in poporodnem obdobju
Porod je lahko zapleten zaradi šibkosti porodnih sil, hipoksije ploda. Potrebno je pravočasno uporabiti sredstva, ki spodbujajo delo. Ker je krvavitev najnevarnejši zaplet v porodu in zgodnjem poporodnem obdobju, jih je treba preprečiti s predpisovanjem zdravil za zmanjšanje maternice.
OCENA UČINKOVITOSTI ZDRAVLJENJA
Ambulantno se lahko izvajajo le preventivni ukrepi in vzdrževalna terapija z glukokortikoidi, preostanek zdravljenja se izvaja v specializiranih bolnišnicah.
IZBIRA DATUMA IN NAČINA DOSTAVE
Porod se zgodi pravočasno in poteka pod okriljem glukokortikoidov in predvsem po naravnem porodnem kanalu. Operativni porod se izvaja po porodniških indikacijah ali v primeru hudega poslabšanja osnovne bolezni z razvojem neozdravljive krvavitve ali grožnje krvavitve v osrednjem živčevju, kadar je zaradi zdravstvenih razlogov hkrati potrebna splenektomija.
INFORMACIJE ZA BOLNIKA
Bolnikov z idiopatsko trombocitopenično purpuro ne smemo cepiti z živimi virusnimi cepivi. Ne priporočajte podnebnih sprememb, povečane insolacije (izpostavljenost soncu, sončenje).
Komentarji
- Si tukaj:
- doma
- Porodništvo
- Patologija nosečnosti
- Idiopatska trombocitopenična purpura in nosečnost
Porodništvo - ginekologija
Posodobljeni porodniški članki
© 2018 Vse skrivnosti medicine na MedSecret.net
IDIOPATSKA TROMBOCITOPENIČNA VIJOLIČNA KODA ICD-10;
DIAMANTNO-BLACKFAN ANEMIJA KODA ICD-10
D61. Druge aplastične anemije. Vrste AA:
prirojena [Fanconijeva anemija (AF), Diamond-Blackfan anemija (DBA), prirojena diskeratoza, anemija Shwachman-Diamond-Oska, amegakariocitna trombocitopenija];
Pridobljena (idiopatska, ki jo povzročajo virusi, zdravila ali kemikalije).
AA se pojavlja s pogostnostjo 1-2 primerov na 1.000.000 prebivalcev na leto in velja za redko krvno bolezen. Pridobljeni AA se razvijejo s pogostostjo 0,2-0,6 primerov obrabe na leto. Povprečna letna incidenca AA pri otrocih v obdobju od 1979 do 1992 v Republiki Belorusiji je bila 0,43 ± 0,04 otroka. Razlike v stopnji pojavnosti AA pri otrocih pred nesrečo v jedrski elektrarni v Černobilu in po njej niso bile pridobljene.
ADB je bil opisan pod številnimi imeni; delna aplazija rdečih krvnih celic, prirojena hipoplastična anemija, prava eritrocitna anemija, primarna bolezen rdečih krvnih celic, nepopolna eritrogeneza. Bolezen je redka, L.K. Diamond et al. v 60. letih. 20. stoletje opisanih le 30 primerov te bolezni, do danes je bilo opisanih več kot 400 primerov.
Dolgo časa je veljalo, da je incidenca AD 1 primer na živega novorojenčka. Leta 1992 je L. Wranne poročal o višji incidenci 10 primerov na novorojenčka. Stopnja pojavnosti DBA po francoskem in angleškem registru je 5-7 primerov na živega novorojenčka. Razmerje med spoloma je skoraj enako. Več kot 75 % primerov DBA je sporadičnih; 25 % družinskega značaja, v nekaterih družinah pa je prijavljenih tudi več bolnikov. Ameriški in kanadski register bolnikov ABA vključuje 264 bolnikov, starih od 10 mesecev do 44 let.
D61.0. Ustavna aplastična anemija.
AF je redka avtosomno recesivna bolezen, za katero so značilne številne prirojene fizične anomalije, progresivna odpoved kostnega mozga in nagnjenost k malignomu. Incidenca AF je 1 primer na LLC LLC populacije. Bolezen je pogosta pri vseh narodnostih in etničnih skupinah. Najnižja starost manifestacije kliničnih znakov je obdobje novorojenčka, najvišja pa 48 let. V registru bolnikov z AF Raziskovalnega inštituta za pediatrično hematologijo Ministrstva za zdravje Ruske federacije so bili zabeleženi podatki o 69 bolnikih. Povprečna starost manifestacije bolezni je 7 let (2,5-12,5 let). Ugotovljenih je bilo 5 družinskih primerov.
HEMORAGIČNE BOLEZNI Purpura in druga hemoragična stanja
D69.3. Idiopatska trombocitopenična purpura.
Idiopatska trombocitopenična purpura (ITP) je po mnenju mnogih hematologov pogosta hemoragična bolezen. Vendar je edina študija v naši državi pokazala, da je stopnja incidence ITP v regiji Čeljabinsk 3,82 ± 1,38 primerov na leto in se ne povečuje.
Medicinske referenčne knjige
Informacije
imenik
Družinski zdravnik. Terapevt (zv. 2)
Racionalna diagnostika in farmakoterapija bolezni notranjih organov
Purpura trombotična trombocitopenična
splošne informacije
Trombotična trombocitopenična purpura (Moshkovichova bolezen) je bolezen, za katero je značilen hemoragični sindrom v obliki kožnih krvavitev in povečanega nastajanja trombov, kar vodi do ishemije notranjih organov.
Pojavi se redko. Prevladujoča starost. Prevladujoči spol je ženska (10:1).
Ni dokončano. Bolezen se lahko pojavi po okužbi z Mycoplasma pneumoniae, uvedbi cepiva (proti gripi, kombinirano itd.), Jemanju nekaterih zdravil (na primer penicilina, difenina). Stanja, podobna trombotični trombocitopenični purpuri, lahko opazimo pri meningokokni okužbi, malignih novotvorbah, pa tudi pri sistemskem eritematoznem lupusu, revmatoidnem artritisu, Sjögrenovem sindromu. Eden najverjetnejših vzrokov trombotične trombocitopenične purpure je akutno (na primer v ozadju okužbe) pomanjkanje zaviralca faktorja agregacije trombocitov, kar povzroči spontano trombozo.
V patogenezi trombotične trombocitopenične purpure ločimo več dejavnikov: generalizirani Schwartzmanov pojav, ki ga povzroča mikroorganizem ali endotoksin, genetska predispozicija in pomanjkanje snovi z antiagregacijskimi lastnostmi (na primer prostaciklin). Glavna povezava v patogenezi je intenzivna tromboza majhnih arterij in arteriol s hialinskimi trombi, sestavljenimi iz trombocitnih zrnc in komponent njihove citoplazme z nizko vsebnostjo fibrina. Hemolitična anemija in trombocitopenija pri trombotični trombocitopenični purpuri sta posledica mehanskega uničenja rdečih krvnih celic in porabe trombocitov. Pogosto se pojavijo mikroanevrizme prizadetih arteriol.
Razvrstitev
Obstajajo akutni in kronični potek.
Diagnostika
Pred napredovalim stadijem bolezni se običajno pojavijo šibkost, glavobol, slabost, bruhanje, bolečine v trebuhu (do slike, ki spominja na akutni trebuh), poslabšanje vida, podplutbe in petehije na koži, v redkih primerih v maternici, želodcu in drugo. možna je krvavitev.
Za napredno stopnjo trombotične trombocitopenične purpure so značilni: zvišana telesna temperatura, hemoragični petehialni izpuščaj, cerebralni in žariščni nevrološki simptomi (ataksija, hemipareza in hemiplegija, okvara vida, konvulzivni sindrom), včasih se pojavijo duševne motnje, hemolitična zlatenica. Ishemično poškodbo ledvic spremljajo proteinurija, hematurija, cilindrurija. Bolečina v trebuhu s trombozo mezenteričnih žil (redko). Poškodbe miokarda (aritmije, pridušeni toni). Artralgija.
Obvezne laboratorijske preiskave
Popolna krvna slika: trombocitopenija, anemija, levkocitoza, fragmentacija rdečih krvnih celic (čeladasta, trikotna oblika rdečih krvnih celic) zaradi prehoda skozi krvne strdke, retikulocitoza;
Biokemični krvni test: povečanje sečnine in kreatinina; povečane koncentracije posrednih in neposrednih frakcij bilirubina; povečana koncentracija laktat dehidrogenaze; povečanje koncentracije produktov razgradnje fibrinogena v krvi, kriofibrinogenemija (redko);
Analiza urina: proteinurija, hematurija;
Mielogram: zmanjšanje števila megakariocitov, povečana proliferacija eritroidnih celic.
Izvaja se z idiopatsko trombocitopenično purpuro, hepatorenalnim sindromom, trombocitopenijo, povezano z zmanjšano proizvodnjo trombocitov, zlasti z metastazami malignih tumorjev v kostnem mozgu, aplastično anemijo, poškodbami kostnega mozga, na primer zaradi izpostavljenosti ionizirajočemu sevanju; s Henoch-Schonleinovo boleznijo, multiplim mielomom, hemolitično-uremičnim sindromom.
Zdravljenje
Glavna metoda zdravljenja je izmenjava plazme, ki se izvaja s plazmaferezo. Pogostost izmenjave plazme je odvisna od kliničnega učinka. Večina bolnikov potrebuje plazmaferezo vsak dan ali celo 2-krat na dan. V tem primeru se volumen odstranjene plazme (od 1,5 do 3 l) nujno napolni s sveže zamrznjeno donorsko plazmo, ki vsebuje zaviralec faktorja agregacije trombocitov. Če pride do odziva na zdravljenje (kar kaže na povečanje števila trombocitov, zmanjšanje aktivnosti laktat dehidrogenaze in števila shizocitov), se lahko pogostost postopkov zmanjša, vendar jih je treba nadaljevati še nekaj tednov. in celo mesece.
Predpisani so glukokortikosteroidi: pulzna terapija (metilprednizolon 1 g / dan intravensko 3 zaporedne dni) ali peroralni prednizolon 1 mg / kg / dan. Antitrombocitna zdravila (učinkovitost ni bila dokazana) - dipiridamol mg / dan.
Transfuzija trombocitov je kontraindicirana, saj lahko poveča nastanek trombov.
Odvisno od pravočasne diagnoze in pravočasnosti zdravljenja. Napoved za življenje je neugodna s hudo ishemijo osrednjega živčnega sistema, miokarda.
Koda ICD: D69.3
Idiopatska trombocitopenična purpura
Idiopatska trombocitopenična purpura
Iskanje
- Iskanje po ClassInform
Iščite po vseh klasifikatorjih in imenikih na spletni strani KlassInform
Iskanje po TIN
- OKPO po TIN
Poiščite kodo OKPO po TIN
Poiščite kodo OKTMO po TIN
Išči kodo OKATO po TIN
Poiščite kodo OKOPF po TIN
Poiščite kodo OKOGU po TIN
Poiščite kodo OKFS po TIN
Išči PSRN po TIN
Išči TIN organizacije po imenu, TIN IP po polnem imenu
Preverjanje nasprotne stranke
- Preverjanje nasprotne stranke
Informacije o nasprotnih strankah iz baze podatkov Zvezne davčne službe
Pretvorniki
- OKOF v OKOF2
Prevod klasifikacijske kode OKOF v kodo OKOF2
Prevod klasifikacijske kode OKDP v kodo OKPD2
Prevod klasifikacijske kode OKP v kodo OKPD2
Prevod klasifikacijske kode OKPD (OK (CPE 2002)) v kodo OKPD2 (OK (CPE 2008))
Prevod klasifikacijske kode OKUN v kodo OKPD2
Prevod klasifikacijske kode OKVED2007 v kodo OKVED2
Prevod klasifikacijske kode OKVED2001 v kodo OKVED2
Prevod klasifikacijske kode OKATO v kodo OKTMO
Prevod kode TN VED v klasifikacijsko kodo OKPD2
Prevod klasifikacijske kode OKPD2 v kodo TN VED
Prevod klasifikacijske kode OKZ-93 v kodo OKZ-2014
Spremembe klasifikatorja
- Spremembe 2018
Vir sprememb klasifikatorja, ki so začeli veljati
Vseruski klasifikatorji
- ESKD klasifikator
Vseruski klasifikator izdelkov in projektna dokumentacija OK
Vseruski klasifikator predmetov upravno-teritorialne delitve OK
Vseruski klasifikator valut OK (MK (ISO 4)
Vseruski klasifikator vrst tovora, embalaže in embalažnih materialov OK
Vseruski klasifikator vrst gospodarske dejavnosti OK (NACE Rev. 1.1)
Vseruski klasifikator vrst gospodarske dejavnosti OK (NACE REV. 2)
Vseruski klasifikator hidroenergetskih virov OK
Vseruski klasifikator merskih enot OK (MK)
Vseruski klasifikator poklicev OK (MSKZ-08)
Vseruski klasifikator informacij o populaciji OK
Vseruski klasifikator informacij o socialni zaščiti prebivalstva. OK (velja do 01.12.2017)
Vseruski klasifikator informacij o socialni zaščiti prebivalstva. OK (velja od 01.12.2017)
Vseruski klasifikator osnovnega poklicnega izobraževanja OK (velja do 1.7.2017)
Vseruski klasifikator državnih organov OK 006 - 2011
Vseruski klasifikator informacij o vseruskih klasifikatorjih. v redu
Vseruski klasifikator organizacijskih in pravnih oblik OK
Vseruski klasifikator osnovnih sredstev OK (velja do 01.01.2017)
Vseruski klasifikator osnovnih sredstev OK (SNA 2008) (velja od 01.01.2017)
Vseruski klasifikator izdelkov OK (velja do 01.01.2017)
Vseruski klasifikator izdelkov po vrsti gospodarske dejavnosti OK (KPES 2008)
Vseruski klasifikator poklicev delavcev, položajev zaposlenih in plačnih kategorij OK
Vseruski klasifikator mineralov in podzemne vode. v redu
Vseruski klasifikator podjetij in organizacij. OK 007–93
Vseruski klasifikator standardov OK (MK (ISO / infko MKS))
Vseruski klasifikator specialnosti višje znanstvene kvalifikacije OK
Vseruski klasifikator držav sveta OK (MK (ISO 3)
Vseruski klasifikator specialnosti v izobraževanju OK (velja do 1.7.2017)
Vseruski klasifikator specialnosti za izobraževanje OK (velja od 1.7.2017)
Vseruski klasifikator transformacijskih dogodkov OK
Vseruski klasifikator ozemelj občin OK
Vseruski klasifikator poslovodne dokumentacije OK
Vseruski klasifikator oblik lastništva OK
Vseruski klasifikator gospodarskih regij. v redu
Vseruski klasifikator javnih storitev. v redu
Nomenklatura blaga zunanje gospodarske dejavnosti (TN VED EAEU)
Klasifikator vrst dovoljene rabe zemljiških parcel
Klasifikator javnofinančnih transakcij
Zvezni klasifikacijski katalog odpadkov (velja do 24. 6. 2017)
Zvezni klasifikacijski katalog odpadkov (velja od 24. 6. 2017)
Mednarodni klasifikatorji
Univerzalni decimalni klasifikator
Mednarodna klasifikacija bolezni
Anatomsko terapevtsko kemična klasifikacija zdravil (ATC)
Mednarodna klasifikacija blaga in storitev, 11. izdaja
Mednarodna klasifikacija industrijskega oblikovanja (10. izdaja) (LOC)
Referenčne knjige
Enotni tarifni in kvalifikacijski imenik del in poklicev delavcev
Enoten kvalifikacijski imenik delovnih mest vodij, specialistov in zaposlenih
Priročnik o poklicnih standardih 2017
Vzorci opisov delovnih mest ob upoštevanju strokovnih standardov
Zvezni državni izobraževalni standardi
Vseruska baza prostih delovnih mest Delo v Rusiji
Državni kataster civilnega in službenega orožja ter nabojev zanje
Koledar proizvodnje za leto 2017
Koledar proizvodnje za leto 2018
Kompleks diagnostičnih in terapevtskih ukrepov za D69.3 Idiopatska trombocitopenična purpura
Za spremljanje učinkovitosti zdravljenja so bile predvidene medicinske študije
Predpisana zdravila
- zavihek. 250 mg, 100 kosov;
- rr d / in / in in / m uveden. 4 mg/1 ml: amp. 1 PC.
- zavihek. 20 mg, 10 kosov/pak
- zavihek. 50 mg, 10 kosov v pakiranju
- zavihek. 500 mcg: 50 kosov;
- raztopina za injekcije. 4 mg/ml: amp. 25 kosov;
- kapljice za oko in ušesa 0,1%: viala-kapalka. 10 ml
- liofilizat za pripravo. r-ra d / in / in in / m uveden. 500 mg, 1000 mg: viala. 1 PC. v kompletu s topilom
- liofilizat za pripravo. r-ra d / in / in in / m uveden. 125 mg: fl. v kompletu z raztopino;
- zavihek. 4 mg, 16 mg, 32 mg: 10, 30 ali 100 kosov.
- zavihek. 4 mg: 50 kosov.
rr d / in / in in / m uveden. 30 mg/1 ml: amp. 3 ali 5 kom.
Kodiranje trombocitopenije po ICD 10
Trombociti igrajo pomembno vlogo v človeškem telesu in so skupina krvnih celic.
- 0 - purpura zaradi alergijske reakcije;
- 1 - napake v strukturi trombocitov z njihovim normalnim številom;
- 2 - purpura drugega, netrombocitopeničnega izvora (v primeru zastrupitve);
- 3 - idiopatska trombocitopenična purpura;
- 4 - druge pomanjkljivosti primarnih trombocitov;
- 5 - sekundarne lezije;
- 6 - nedoločene različice patologij;
- 7 - druge različice krvavitev (psevdohemofilija, povečana krhkost žil itd.);
- 8 - neopredeljena hemoragična stanja.
Ta skupina bolezni se nahaja pod rubriko patologij krvi, hematopoetskih organov in imunskih motenj celične geneze.
Nevarnost trombocitopenije
Zaradi resnosti kliničnih manifestacij trombocitopenija v mednarodni klasifikaciji bolezni vsebuje protokole nujne pomoči za hude hemoragične sindrome.
Življenjska nevarnost z močnim zmanjšanjem števila trombocitov se pojavi tudi s pojavom prask, saj se rana ne zaceli s primarnimi krvnimi strdki in še naprej krvavi.
Ljudje s pomanjkanjem belih krvnih celic lahko umrejo zaradi spontanih notranjih krvavitev, zato bolezen zahteva pravočasno diagnozo in ustrezno zdravljenje.
Dodaj komentar Prekliči odgovor
- Scottped o akutnem gastroenteritisu
Samozdravljenje je lahko nevarno za vaše zdravje. Ob prvih znakih bolezni se posvetujte z zdravnikom.
IDIOPATSKA TROMBOCITOPENSKA VIJOLIČNA
Idiopatska trombocitopenična purpura (ITP) je avtoimunska bolezen s krvavitvijo, ki jo povzroči zmanjšanje vsebnosti trombocitov v periferni krvi zaradi njihovega uničenja z makrofagi s sodelovanjem antitrombocitnih avtoprotiteles.
Simptomatska trombocitopenična purpura ali Werlhofov sindrom je klinično podobna situacija, ko se pri nekaterih avtoimunskih boleznih (SLE, revmatoidni artritis ipd.) pojavijo tudi antitrombocitna avtoprotitelesa, kar vodi v trombocitopenijo s kliničnimi manifestacijami v obliki trombocitopenične purpure.
ICD10:D69.3 - Idiopatska trombocitopenična purpura.
Etiologija bolezni ni znana. Virusna okužba ni izključena kot etiološki dejavnik pri ITP.
Pod vplivom etiološkega dejavnika v telesu bolnika pride do zloma imunske tolerance na antigene lastnih trombocitov. Posledično se aktivira zorenje plazemskih celic, ki so sposobne sintetizirati antitrombocitna avtoprotitelesa. To so imunoglobulini IgG in IgA ter v majhni količini IgM. Antitrombocitna avtoprotitelesa se vežejo na antigenske determinante na membrani trombocitov. Tako »označeni« trombociti medsebojno delujejo s fiksnimi makrofagi vranice in jeter in jih ti uničijo. Pričakovana življenjska doba trombocitov se namesto na 7-10 dni skrajša na nekaj ur in celo minut.
Fiksacija avtoprotiteles na membrani negativno vpliva na funkcionalne lastnosti trombocitov. Zato v patogenezi krvavitev igra vlogo ne le trombocitopenija, temveč tudi trombastenija neuničenih trombocitov.
Število megakariocitov v kostnem mozgu je običajno normalno ali celo rahlo povečano.
Zaradi oslabitve trombocitne povezave v sistemu strjevanja krvi bolniki nagnjeni k krvavitvam v obliki modric na koži, krvavitev v tkivih notranjih organov.
Raven trombocitov, ki krožijo v krvi, pod katero se začne trombocitopenična purpura - 50x10 9 /l.
Izguba krvi lahko povzroči sideropenično stanje, hipokromno anemijo.
Bolezen se lahko pojavi v akutni ali kronični obliki. Akutna oblika se pojavi pri ljudeh, mlajših od 20 let, pogosteje pri otrocih, starih 2-6 let, in ne traja več kot 6 mesecev. Trajanje kronične oblike ITP je več kot 6 mesecev. Nastane pri ljudeh, starih od 20 do 40 let, pogosteje pri ženskah.
Pri bolnikih se občasno brez očitnega razloga ali z manjšimi poškodbami pojavijo večkratne petehialne krvavitve in modrice. Najpogosteje so lokalizirani v koži ali podkožju, predvsem na okončinah. Lahko pa so kjerkoli na telesu. Modrice različnih velikosti, običajno velike. Imajo drugačno barvo, saj se ne pojavljajo hkrati. Koža bolnikov postane pegasta, podobna "koži leoparda".
Naslednji najpogostejši so obilne menstruacije in krvavitve iz maternice. Bolezen se lahko začne s to klinično manifestacijo. In včasih samo oni in so omejeni.
Pogosto se pojavljajo ponavljajoče se krvavitve iz nosu, manj pogosto - pljučne, gastrointestinalne, ledvične. Še posebej nevarne so krvavitve v možganih, mrežnici.
Krvavitve v mišicah, sklepih praviloma niso prisotne.
Približno v vsakem tretjem primeru bolezni pride do zmernega povečanja vranice.
Med poslabšanjem bolezni lahko pojav svežih krvavitev spremlja zmerno zvišanje telesne temperature.
Pogosta in obsežna izguba krvi ali majhna, a traja dlje časa, lahko povzroči nastanek sideropeničnega sindroma, hipokromne anemije. Anemija običajno nastane s pogostimi nosnimi in dolgotrajnimi krvavitvami iz maternice.
Popolna krvna slika: hipokromna anemija, trombociti manj kot 50x10 9 /l. Ko je vsebnost trombocitov manjša od 10x10 9 /l, obstaja nevarnost obsežne krvavitve. Trombociti so povečani, pogosto netipične oblike in imajo slabo specifično granularnost. Obstajajo majhni drobci trombocitov.
Analiza urina: hematurija.
Biokemijska analiza krvi: zmanjšana vsebnost serumskega železa.
Imunološka analiza: visok titer antitrombocitnih avtoprotiteles. Povišane ravni imunoglobulinov, običajno IgG.
Sternalna punkcija: poveča se število megakariocitov, zlasti njihovih mladih oblik brez znakov vezanja trombocitov iz njih. Število plazemskih celic se lahko poveča.
Študija hemostaze: odsotnost ali upočasnitev umika krvnega strdka. Čas strjevanja ni bil spremenjen. Trajanje krvavitve pri Dooki se je povečalo za 10 minut.
Ultrazvok: zmerna splenomegalija brez motenj portalne hemodinamike.
Diagnozo postavimo, ko se odkrije petehialno-pikčasta vrsta krvavitve v kombinaciji s trombocitopenijo manj kot 50x10 9 /l ob odsotnosti simptomov druge bolezni, katere del kliničnih manifestacij je simptomatska trombocitopenija.
Prirojene trombocitopenije so večinoma del dednih sindromov, kot so Wiskott-Aldrichov sindrom, Fanconijeva anemija, Bernard-Soulierjev sindrom, May-Hegglinova anomalija itd.
Vzroki za pridobljeno trombocitopenijo so izjemno raznoliki. Tako lahko kompenzacija izgube krvi z infuzijskimi mediji, plazmo, eritrocitno maso povzroči zmanjšanje koncentracije trombocitov za 20-25% in nastanek tako imenovane dilucijske trombocitopenije. Porazdelitev trombocitopenije temelji na sekvestraciji trombocitov v vranici ali žilnih tumorjih - hemangiomih z izključitvijo znatne količine trombocitne mase iz splošnega krvnega obtoka. Trombocitopenija porazdelitve se lahko razvije pri boleznih, ki jih spremlja masivna splenomegalija: limfomi, sarkoidoza, portalna hipertenzija, tuberkuloza vranice, alkoholizem, Gaucherjeva bolezen, Feltyjev sindrom itd.
Najštevilčnejša skupina je trombocitopenija, ki jo povzroča povečano uničenje trombocitov. Lahko se razvijejo tako v povezavi z mehanskim uničenjem trombocitov (na primer s protetičnimi srčnimi zaklopkami, kardiopulmonalnim obvodom, paroksizmalno nočno hemoglobinurijo) in v prisotnosti imunske komponente.
Aloimunska trombocitopenija je lahko posledica transfuzije krvi drugih skupin; transimunski - prodiranje materinih protiteles proti trombocitom skozi posteljico do ploda. Avtoimunska trombocitopenija je povezana s tvorbo protiteles proti lastnim nespremenjenim antigenom trombocitov, kar se pojavlja pri idiopatski trombocitopenični purpuri, sistemskem eritematoznem lupusu, avtoimunskem tiroiditisu, multipli mielomu, kroničnem hepatitisu, okužbi s HIV itd.
Heteroimunska trombocitopenija je posledica tvorbe protiteles proti tujim antigenom, ki so fiksirani na površini trombocitov (zdravila, virusi itd.). Patologija, ki jo povzročajo zdravila, se pojavi pri jemanju pomirjeval, antibakterijskih, sulfanilamidnih zdravil, alkaloidov, zlatih spojin, bizmuta, injekcij heparina itd.), cepljenja.
Trombocitopenije, ki nastanejo zaradi nezadostne tvorbe trombocitov (produktivne), se razvijejo s pomanjkanjem hematopoetskih matičnih celic. To stanje je značilno za aplastično anemijo, akutno levkemijo, mielofibrozo in mielosklerozo, tumorske metastaze v kostnem mozgu, pomanjkanje železa, folne kisline in vitamina B12, učinke radioterapije in citostatske kemoterapije.
Končno se trombocitopenija porabe pojavi zaradi povečane potrebe po trombocitih za zagotovitev strjevanja krvi, na primer pri DIC, trombozi.
RCHD (Republikanski center za razvoj zdravja Ministrstva za zdravje Republike Kazahstan)
Različica: Klinični protokoli Ministrstva za zdravje Republike Kazahstan - 2016
Idiopatska trombocitopenična purpura (D69.3)
Pediatrična onkologija, pediatrija
splošne informacije
Kratek opis
Odobreno
Skupna komisija za kakovost zdravstvenih storitev
Ministrstvo za zdravje in socialni razvoj Republike Kazahstan
z dne 29. novembra 2016
Protokol št. 16
imunska trombocitopenija- avtoimunska bolezen, za katero je značilna izolirana trombocitopenija (manj kot 100.000 / μl) z nespremenjenim / povečanim številom megakariocitov v kostnem mozgu in prisotnostjo antitrombocitnih protiteles na površini trombocitov in v plazmi bolnikov, ki običajno prizadenejo membranski glikoproteinski kompleks IIb / IIIa in / ali GPIb / IX, kar vodi do uničenja trombocitov s celicami fagocitnega mononuklearnega sistema, kar se kaže s hemoragičnim sindromom.
Korelacija med kodama ICD-10 in ICD-9
| ICD-10 | ICD-9 | ||
| Koda | ime | Koda | ime |
| D69.3 | imunska trombocitopenija | - | - |
Datum razvoja protokola: 2016
Uporabniki protokola: Zdravniki splošne medicine, internisti, kardiologi, hematologi, pediatri, onkologi.
Lestvica ravni dokazov
| AMPAK | Visokokakovostna metaanaliza, sistematični pregled RCT ali veliki RCT z zelo nizko verjetnostjo (++) pristranskosti, katerih rezultate je mogoče posplošiti na ustrezno populacijo. |
| IN | Visokokakovostni (++) sistematični pregled kohortnih študij ali študij primerov-kontrol ali visokokakovostnih (++) kohortnih študij ali študij kontrol primerov z zelo nizkim tveganjem pristranskosti ali RCT z majhnim (+) tveganjem pristranskosti, rezultati ki jih je mogoče posplošiti na ustrezno populacijo. |
| IZ |
Kohorta ali primer-kontrola ali kontrolirano preskušanje brez randomizacije z nizkim tveganjem pristranskosti (+). Rezultate katerih je mogoče posplošiti na ustrezno populacijo ali RCT z zelo nizkim ali nizkim tveganjem pristranskosti (++ ali +), katerih rezultatov ni mogoče neposredno posplošiti na ustrezno populacijo. |
| D | Opis serije primerov ali nenadzorovane študije ali strokovnega mnenja. |
Razvrstitev
RazvrstitevAmeriško hematološko združenje, 2013:
S tokom:
Na novo diagnosticirana - trajanje do 3 mesece;
Trajna (dolgotrajna) ITP - trajanje 3-12 mesecev;
· kronični ITP - trajanje več kot 12 mesecev.
Glede na resnost hemoragičnega sindroma:
Huda - bolniki s klinično pomembno krvavitvijo ne glede na število trombocitov. Primeri, ki so jih na začetku bolezni spremljali simptomi krvavitve, ki zahtevajo začetek zdravljenja, ali primeri ponovne krvavitve s potrebo po dodatnih terapevtskih koristih različnih zdravil, ki povečajo število trombocitov, ali povečanje odmerka uporabljena zdravila.
Refraktorni - nezmožnost doseganja odziva ali popolnega odziva (trombociti manj kot 30x109 / l) na terapijo po splenektomiji; izguba odziva po splenektomiji in potreba po zdravljenju za zmanjšanje klinično pomembne krvavitve. V tem primeru je obvezen ponovni pregled za izključitev drugih vzrokov trombocitopenije in potrditev diagnoze ITP. Večinoma najdemo pri odraslih.
Avtor obdobja; Standardizacija ITP, september 2006 IMBACH]:

Diagnostika (ambulanta)
DIAGNOSTIKA NA AMBULANTNI RAVNI
Diagnostična merila: Opomba! Primarno imunsko trombocitopenijo diagnosticiramo z zmanjšanjem števila trombocitov pod 100x109/l z izključitvijo drugih vzrokov trombocitopenije.
Diagnostična merila za postavitev diagnoze:
Pritožbe:
Povečana krvavitev iz sluznice;
Anamneza:
krvavitev iz nosu, dlesni;
menoragija, metroragija;
krvavitve v beločnici;
krvavitve v možganih;
· hematurija;
krvavitve iz prebavil (krvavo bruhanje, melena);
hemoragični izpuščaji v obliki petehij in ekhimoz na koži.
Zdravniški pregled:
splošni pregled:
Narava kožnega hemoragičnega sindroma:
lokacija in velikost petehij in modric;
Prisotnost krvavitev na ustni sluznici, konjunktivi;
Odvajanje krvi vzdolž zadnje stene žrela;
anomalije v strukturi obraza (trikotni obraz, majhne oči, epikantus, majhne obrazne poteze) in okončin (anomalije 1. prsta, šestprstnost, sindaktilija, klinodaktilija);
Laboratorijske raziskave:
· KLA z ročnim izračunom formule levkocitov in morfologije trombocitov - v hemogramu Opažena je izolirana trombocitopenija - zmanjšanje trombocitov manj kot 100x10 9 /l brez sprememb parametrov levkocitov in eritrograma. V nekaterih primerih je mogoče zabeležiti posthemoragično anemijo, premike levkograma, povezane s sočasno nalezljivo boleznijo, alergije;
št.
Diagnostični algoritem na ambulantni ravni:

Diagnostika (bolnišnica)
DIAGNOSTIKA NA STACIONARNI RAVNI
Diagnostična merila:
Pritožbe: glej ambulantno raven.
Anamneza:
Trajanje in narava krvavitve;
Cepljenje (zlasti kombinirano cepljenje proti ošpicam, mumpsu in rdečkam) 2-3 tedne pred razvojem hemoragičnega sindroma;
prenesena (respiratorna virusna, rdečka, infekcijska mononukleoza) 2-3 tedne pred razvojem hemoragičnega sindroma;
uporaba zdravil (zlasti heparina) v zadnjih 2-3 tednih;
prisotnost bolečine v kosteh in izguba teže;
Zdravniški pregled: glej ambulantno raven .
Laboratorijske raziskave:
· UAC z ročnim izračunom formule levkocitov in morfologije trombocitov - na hemogramu je zabeležena izolirana trombocitopenija - zmanjšanje trombocitov manj kot 100x109 / l brez spreminjanja indikatorjev levkocitov in eritrograma. V nekaterih primerih je mogoče zabeležiti posthemoragično anemijo, premike levkograma, povezane s sočasno nalezljivo boleznijo, alergije;
Instrumentalne raziskave:št.
Diagnostični algoritem na stacionarni ravni:št.
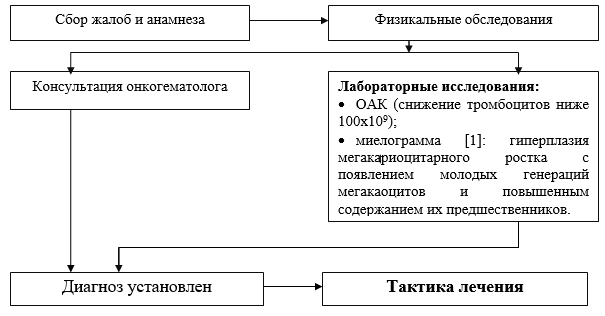
Seznam glavnih diagnostičnih ukrepov, ki se izvajajo na ravni bolnišnice:
KLA (štetje trombocitov in retikulocitov v brisu);
krvna skupina in faktor Rh;
· biokemijska analiza krvi (beljakovine, albumin, ALAT, ASAT, bilirubin, kreatinin, sečnina, dekstroza);
Mielogram: hiperplazija megakariocitnega kalčka s pojavom mladih generacij megakaocitov in povečano vsebnostjo njihovih predhodnikov;
Trajanje krvavitve po Sukharevu;
· OAM;
ELISA za markerje virusnega hepatitisa (HbsAg);
ELISA za markerje virusnega hepatitisa HCV;
ELISA za markerje HIV.
Seznam dodatnih diagnostičnih pregledov, ki se izvajajo na ravni bolnišnice:
biokemijska analiza: GGTP, elektroliti;
· koagulogram;
ELISA za antitrombotična protitelesa;
Imunofenotipizacija perifernih krvnih celic;
Imunogram
antifosfolipidna protitelesa;
PCR za virusne okužbe (virusni hepatitis, citomegalovirus, virus herpes simpleksa, virus Epstein-Barr, virus noric/zoster);
ehokardiografija;
Ultrazvok trebušnih organov (jetra, vranica, trebušna slinavka, žolčnik, bezgavke, ledvice), mediastinum, retroperitonealni prostor in majhna medenica - za izključitev krvavitve v notranje organe;
Računalniška tomografija možganov: opravi se ob sumu na intrakranialno krvavitev - glavobol, bruhanje, pareza, motnje zavesti; izključiti možgansko kap;
OB ultrazvok.
Diferencialna diagnoza
| Diagnoza | Utemeljitev diferencialne diagnoze | Anketa | Merila za izključitev diagnoze |
| TAR sindrom | Zanj je značilna patologija megakariocitov in trombocitov z njihovo hipoplazijo in disfunkcijo, kar vodi v krvavitev. | Zbiranje pritožb in anamneza, metoda fizičnega pregleda. | Zanj je značilna odsotnost radialnih kosti, prirojena patologija megakariocitov in trombocitov z njihovo hipoplazijo in disfunkcijo, kar vodi do krvavitve. Otroci zbolijo najpogosteje v spremstvu prirojenih organskih anomalij (pogosto srčnih napak) |
| aplastična anemija | V brisih krvi je izolirana trombocitopenija pogosto globoka, dokler ne odkrijejo posamezne trombocite. | KLA s štetjem levkoformule, retikulocitov. Mielogram, trepanobiopsija. | Aspirat kostnega mozga je reven z jedrnimi elementi. Skupni odstotek celičnih elementov se zmanjša. Pri histoloških pripravkih trefinskih biopsij iliakalnih kosti aplazija kostnega mozga z zamenjavo maščobnega tkiva izključuje ITP. Vsebnost železa je normalna ali povišana. |
| mielodisplastični sindrom | Hemoragični sindrom | KLA (s štetjem levkoformule, retikulocitov) Mielogram, trepanobiopsija. | Za MDS so značilni znaki dispoeze, presežek blastov v kostnem mozgu, kromosomske aberacije, kar izključuje ITP |
| Hematoblastoze | Pancitopenija, hemoragični sindrom | KLA (s štetjem levkoformule, retikulocitov). mielogram. | Rezultati pretočne citometrije, imunohistokemijske, histološke preiskave kostnega mozga izključujejo ITP. |
| Paroksizmalna nočna hemoglobinurija | Hemoragični sindrom |
UAC; Kemija krvi; Koagulogram; OAM; IFT na PNG. |
Za PNH so značilne hemosiderinurija, hemoglobinurija, povišane ravni bilirubina, LDH in zmanjšanje ali odsotnost haptoglobina. Redko opazimo krvavitev, značilna je hiperkoagulacija (aktivacija induktorjev agregacije). Glede na rezultate IFT je izključen v odsotnosti klona PNH. |
| Megaloblastna anemija. | trombocitopenija |
KLA + morfologija periferne krvi; mielogram; Biokemijska analiza krvi (ravni cianokobalamina in folne kisline). |
Posredni znaki, značilni za megaloblastno anemijo, so povečanje povprečne vsebnosti hemoglobina v eritrocitih, povečanje povprečnega volumna eritrocitov, megaloblastni tip hematopoeze glede na mielogram. Za razliko od ITP pri megaloblastni anemiji kljub trombocitopeniji ni hemoragičnega sindroma. |
| Trombotična trombocitopenična purpura. | Hemoragični sindrom |
UAC; ultrazvok OBP; Ocena nevrološkega statusa; Rentgenski pregled sklepov. |
Izključeno na podlagi nevroloških simptomov, tvorbe več krvnih strdkov, sklepnega sindroma, pogosto povečanja jeter in vranice. |
Zdravljenje v tujini
Zdravite se v Koreji, Izraelu, Nemčiji, ZDA
Pridobite nasvete o zdravstvenem turizmu
Zdravljenje
Zdravila (aktivne snovi), ki se uporabljajo pri zdravljenju
| Hemostatska goba |
| azitromicin (azitromicin) |
| Alemtuzumab (Alemtuzumab) |
| Amoksicilin (amoksicilin) |
| Aciklovir (aciklovir) |
| deksametazon (deksametazon) |
| Imunoglobulin G humani normalen (Imunoglobulin G human normal) |
| Captopril (Captopril) |
| Klavulanska kislina |
| Kolekaltsiferol (Kolekaltsiferol) |
| koncentrat trombocitov (CT) |
| mikofenolna kislina (mofetilmikofenolat) (mikofenolna kislina (mofetilmikofenolat)) |
| Omeprazol (omeprazol) |
| Pankreatin (pankreatin) |
| paracetamol (paracetamol) |
| Piperacilin (piperacilin) |
| Prednizolon (prednizolon) |
| rituksimab (rituksimab) |
| tazobaktam (tazobaktam) |
| Traneksamska kislina (Traneksamska kislina) |
| Trombin (Trombinum) |
| Flukonazol (Flukonazol) |
| ceftazidim (ceftazidim) |
| ciklosporin (ciklosporin) |
| ciklofosfamid (ciklofosfamid) |
| Eltrombopag (Eltrombopag) |
| Etamzilat (Etamzilat) |
Zdravljenje (ambulantno)
ZDRAVLJENJE NA AMBULANTNI RAVNI
Taktike zdravljenja:št.
− Zdravljenje brez zdravil:št.
− Zdravljenje:št.
Algoritem ukrepov v izrednih razmerah: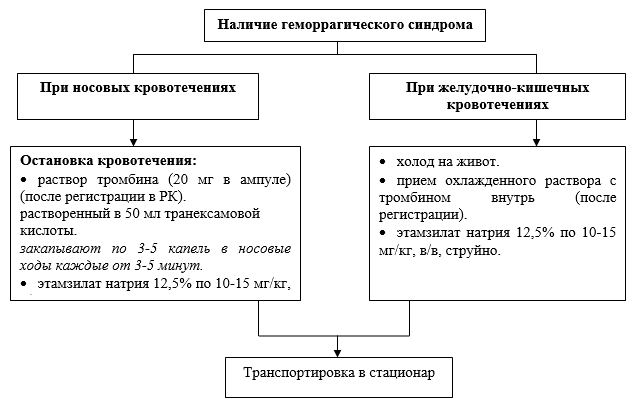
posvet z onkohematologom - v primeru suma na hematološke malignosti;
posvetovanje z ginekologom - z metroragijo, menoragijo;
Zdravljenje (reševalno vozilo)
DIAGNOSTIKA IN ZDRAVLJENJE V NUJNI STADJI
Diagnostični ukrepi:
zbiranje pritožb in anamneza bolezni;
Zdravniški pregled.
Zdravljenje:
simptomatsko terapijo ,
po smernicah IMCI - WHO za obvladovanje najpogostejših bolezni v primarnih bolnišnicah, prilagojenih razmeram v Republiki Kazahstan.
Zdravljenje (bolnišnica)
ZDRAVLJENJE NA STACIORNI RAVNI
Taktike zdravljenja:
Z imunsko trombocitopenijo se taktika zdravljenja začne z imenovanjem hormonskega zdravila (prednizolona). Ob ugodnem odzivu na zdravljenje se število trombocitov poveča (običajno za 7-10 dni) in ostane na visoki ravni tudi po prekinitvi zdravljenja. Če ni prišlo do remisije, je predpisana imunoterapija - intravenski imunoglobulin. Če bolnika z medicinsko terapijo v 6 mesecih ni mogoče spraviti v remisijo, se priporoča splenektomija. V hudih primerih bolezni se lahko splenektomija izvede prej.
Za odločitev o taktiki zdravljenja je mednarodna skupina strokovnjakov razvila lestvico krvavitev in priporočila za pristop.
na terapijo:
| Krvavitev/kakovost življenja | Terapevtski pristop |
|
1. stopnja. manjša krvavitev,<100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых |
Opazovanje |
|
2. stopnja. Enostavna krvavitev. Več petehij > 100; in/ali > 5 velikih modric (> 3 cm v premeru); brez krvavitve sluznice |
Nadzor ali pri nekaterih bolnikih terapija za stabilizacijo membrane |
|
3. stopnja. Zmerna krvavitev. Prisotnost krvavitve sluznice, "nevaren" življenjski slog |
Posvet s hematologom |
|
4. stopnja. Krvavitev sluznice ali sum na notranjo krvavitev |
Obravnava vseh bolnikov v bolnišničnem okolju |
Zdravljenje brez zdravil:
način: II.III;
dieta: № 11.
Zdravljenje
Zdravljenje glede na resnost:
Uporaba standardnega odmerka prednizolona največ 14 dni / povečana za 4 dni
Zdravila prve izbire za zdravljenje ITP:
| Priprave | Odmerek | Trajanje terapije |
UD, povezava |
| Prednizolon | 0,25 mg/kg | 21 dni | Razred A |
| 2 mg/kg | 14 dni s postopnim opuščanjem | ||
| 60 mg/m2 | 21 dni | ||
| 4 mg/kg | 7 dni s postopnim opuščanjem | ||
| 4 mg/kg | 4 dni | ||
| Metilprednizolon | 30 ali 50 mg/kg | 7 dni | Razred A |
| 20-30 mg/kg | 2-7 dni | ||
| 30 mg/kg | 3 dni | ||
| IVIG | 0,8-1 g/kg | 1-2 dni | Razred A |
| 0,25 g/kg | enkrat | ||
| 0,4 g/kg | 5 dni | ||
| Anti-D | 25 mcg/kg | 2 dneva | Razred A |
| 50-60 mcg/kg | enkrat | ||
| 75 mcg/kg | enkrat | ||
| Deksametazon | 20-40 mg/kg/dan | 4 zaporedne dni (vsak mesec, 6 ciklov) | Razred A |
Trajna in kronična ITP:
sheme glukokortikoidne terapije: visoki odmerki metilprednizolona IV 30 mg/kg x 3 dni, nato 20 mg/kg x 4 dni;
· HIIT se lahko uporablja tudi za CITP, pred operacijo, puljenjem zob/v primeru travme. Načini uporabe HIIT pri CITP so enaki tistim pri novonastali ITP;
Priporočeni odmerek IVIT je 0,8-1,0 g/kg telesne mase, čemur sledi ponovna uporaba v 48 urah, če po prvem dajanju raven trombocitov ni višja od 20 x 109/l.
Zdravljenje z zdravili druge izbire:
Rituksimab(UD-B):
enkratni odmerek: 375 mg/m 2 /teden, trajanje tečaja: 4 tedne (skupaj 4 injekcije);
Indikacije:
se ne odziva na visoke odmerke deksametazona;
ob prisotnosti kontraindikacij za splenektomijo;
Ponavljajoči se in neodzivni potek ITP.
ciklosporin A:
2,5-3 mg / kg / dan. V kombinaciji s prednizolonom (UD-B)
Ciklofosfamid: 200 mg/m 2 enkrat na dan;
Indikacije:
pri bolnikih, odpornih na hormonsko terapijo in/ali po splenektomiji;
sekundarni ITP.
Mofetin mikofenolat: 20-40 mg/kg, trajanje tečaja 30 dni.
Indikacije:
Nekateri bolniki z antiproliferativnimi in imunosupresivnimi cilji.
Zdravljenje z zdravili tretje linije:
Agonisti receptorjev TPO(UD-A):
· Eltrombopag 25-75 mg peroralno 1-10 mg/kg/teden.
Alemtuzumab*:
· Alternativna terapija za CITP in neodzivni ITP.Opomba! uporablja se v ozadju spremljajoče terapije (antibakterijsko, protiglivično, protivirusno).
Seznam esencialnih zdravil:
| INN zdravila | Obrazec za sprostitev |
UD, povezava |
| Imunosupresivna zdravila | ||
| deksametazon |
tablete 0,5 mg raztopina 4 mg/2 ml |
UD B |
| prednizolon | 5 mg tablete | UD A |
| za intravensko dajanje 10% 2 g/20 ml | UD A | |
| humani imunoglobulin Ig G | za intravensko dajanje 10% 5 g/50 ml | UD A |
| ciklofosfamid | prašek za raztopino za intravensko dajanje 500 mg | UD C |
| mofetilmikofenolat | kapsule po 250 in 500 mg | UD C |
| rituksimab |
viale 10 ml/100 mg viale 50 ml/500 mg |
UD B |
| ciklosporin A | kapsule 25 mg, 50 mg, 100 mg | UD B |
| Eltrombopag | tablete 31,9 mg in 63,8 mg | UD A |
| Alemtuzimab (po registraciji v Republiki Kazahstan) | raztopina za infundiranje 1 ml | UD A |
| Protiglivična zdravila(po indikacijah) | ||
| flukonazol | raztopina za intravensko injiciranje, 50 ml, 2 mg/ml, 150 mg kapsule | UD B |
| protimikrobna zdravila uporablja se za preprečevanje razvoja gnojno-septičnih zapletov, pa tudi po določitvi občutljivosti na antibiotike | ||
|
azitromicin oz |
tableta/kapsula, 500 mg, liofiliziran prašek za raztopino za IV infundiranje, 500 mg; | UD B |
|
piperacilin/tazobaktam oz |
prašek za pripravo raztopine za injiciranje za intravensko dajanje 4,5 g | UD B |
|
ceftazidim oz |
prašek za pripravo raztopine za injiciranje za intravensko dajanje 1000 mg | UD B |
| amoksicilin + klavulanska kislina |
filmsko obložena tableta, 500 mg/125 mg, prašek za peroralno suspenzijo 135 mg/5 ml, prašek za raztopino za intravensko in intramuskularno injiciranje 600 mg. |
UD B |
| protivirusno ( glede na indikacije, v primerih okužbe) | ||
| aciklovir | krema za zunanjo uporabo 5%-5,0, tableta 200 mg, prašek za raztopino za infundiranje 250 mg; | UD C |
| Zdravila, ki vplivajo na koagulacijski sistem krvi | ||
| fibrinogen + trombin | hemostatska gobica, velikost 7*5*1, 8*3; | UD B |
Seznam dodatnih zdravil:
| INN zdravila |
Pot administracije |
UD, povezava |
| omeprazol (proti ulkusna profilaksa) | peroralno 20 mg | UD B |
| pankreatin (za gastritis, izboljša proces prebave s hormonsko terapijo) | 10000 ie | UD B |
| kaptopril (s povišanim krvnim tlakom) | peroralna tableta 12,5 mg | UD B |
| paracetamol (antipiretik) | peroralne tablete 200 mg | UD B |
| natrijev etamzilat (za krvavitev) |
za peroralno uporabo za intravensko dajanje 2 ml |
UD B |
| holekalciferol (za hipokalcemijo) | tablete 500 mg | UD B |
Uporaba transfuzij trombokoncentrata:
Indikacije:
Prisotnost življenjsko nevarne krvavitve.
Transfuzije koncentrata trombocitov morajo biti vedno dodatek k specifični terapiji ITP (IVIG in/ali glukokortikoidi) in se ne sme uporabljati kot monoterapija. Če je resnost krvavitve pri ITP taka, da zahteva transfuzijo trombokoncentrata, je priporočljiva frakcijska transfuzija - vsakih 6-8 ur. V posebej hudih primerih se uporabljajo "hiperfrakcijske" transfuzije z majhnimi odmerki trombokoncentrata: 1-2 odmerka (0,7-1,4x10 11) vsaki dve uri. Kot dodatno hemostatsko terapijo se uporabljajo etamzilat, antifibrinolitična zdravila.
Opomba! V primeru ledvične krvavitve je uporaba zaviralcev fibrinolize kontraindicirana.
Kirurški poseg:
Splenektomija(UD-B)
Indikacije za intervencijo:
Ponavljajoči se hudi potek bolezni več kot 6 mesecev;
Bolniki, starejši od 6 let, po predhodnem cepljenju s Haemophilus influenzae tipa b + S.pneumoniae + N.Meningitidis.
Kontraindikacije za intervencijo:
otroci, mlajši od 6 let;
primarni ITP.
Drugi načini zdravljenja: ne
Pomožna hemostatska terapija:
natrijev etamzilat 12,5% v odmerku 10-15 mg/kg;
Para-aminobenzojska kislina - traneksamska kislina: starejši od 12 let v odmerku 20-25 mg / kg.
Indikacije za nasvet strokovnjaka:
posvetovanje s specialistom za nalezljive bolezni - če obstaja sum na infekcijski proces;
posvetovanje z endokrinologom - z razvojem endokrinih motenj med zdravljenjem;
posvetovanje z porodničarjem-ginekologom - med nosečnostjo, metroragijo, menoragijo, pri predpisovanju kombiniranih peroralnih kontraceptivov;
Posvetovanje z drugimi ozkimi specialisti - glede na indikacije.
Indikacije za premestitev v enoto za intenzivno nego in oživljanje:
odsotnost/poškodba zavesti (ocena po Glasgowu); aplikacija številka 1
· akutna srčno-žilna insuficienca (srčni utrip manj kot 60 ali več kot 200 na minuto);
akutna respiratorna odpoved (DN 2 - 3 stopinje, hitrost dihanja več kot 50, zmanjšanje nasičenosti za manj kot 88%, potreba po mehanskem prezračevanju);
Akutne motnje krvnega obtoka (šok);
Sistolični krvni tlak, manjši od 60/več kot 180 (zahteva stalno uporabo vazoaktivnih zdravil);
Kritične presnovne motnje (elektroliti, voda, beljakovine, kislinsko-bazično ravnovesje, ketoacidoza);
Intenzivno opazovanje in intenzivna farmakoterapija, ki zahtevata stalno spremljanje vitalnih funkcij;
Kršitev koagulacijskega in antikoagulacijskega sistema krvi.
Kazalniki učinkovitosti zdravljenja:
· po 4 tednih od začetka zdravljenja je porast trombocitov nad 100x10 9 /l (75 % bolnikov z ITP).
Po odstranitvi vranice - zvišanje ravni trombocitov v periferni krvi.
Nadaljnje upravljanje
Laboratorijske raziskave:
· KLA z določanjem števila trombocitov in ročnim štetjem formule levkocitov (obvezno) se izvaja enkrat mesečno v prvem letu opazovanja. Nadalje, odvisno od kliničnega stanja in stabilnosti hematološke slike;
po indikaciji se opravi biokemični krvni test v dinamiki;
· serološke preiskave markerjev HIV, hepatitisa B in C, se izvajajo 3 mesece po odpustu iz bolnišnice in 3 mesece po vsaki transfuziji krvnih pripravkov.
Pogoj za premestitev pacienta v kraj stalnega prebivališča:
pediater (pediatrični hematolog) v kraju stalnega prebivališča se vodi po priporočilih, ki jih dajejo specialisti bolnišnice;
Pogostnost pregledov bolnika z ITP je 1-krat na 2-4 tedne v prvih 3 mesecih zdravljenja, nato odvisno od kliničnega stanja in hematološke dinamike, vendar ne manj kot 1-krat na 2 meseca.
Instrumentalne raziskave izvaja, kadar je klinično indicirano.
Hospitalizacija
Indikacije za načrtovano hospitalizacijo:
Indikacije za nujno hospitalizacijo:
znižanje ravni trombocitov v krvi<50х10 9 /л.
Prisotnost hemoragičnega sindroma (krvavitev iz sluznice nazofarinksa, ustne votline, krvavitev iz prebavil, krvavitev iz maternice).
Informacije
Viri in literatura
- Zapisniki sej Skupne komisije za kakovost zdravstvenih storitev MZS RK, 2016
- 1) Pediatrična hematologija, 2015. Uredili A.G. Rumyantsev, A.A. Maschan, E.V. Žukovskaya. Moskva. Založniška skupina "GEOTAR-Media" 2015 C-656, C-251, tabela 6. 2) Na dokazih temelječe smernice za imunsko trombocitopenijo The American Society of Hematology 2011 Cindy Neunert, Wendy Lim, Mark Crowther, Alan Cohen, Lawrence Solberg, Jr in Mark A. Crowther2011; 16:4198-4204 3) Standardizacija ITP, september 2006 IMBACH. 4) Zagotavljanje nujne oskrbe, 2005. Algoritem ravnanja v izrednih razmerah: po smernicah IMCI - WHO o obvladovanju najpogostejših bolezni v primarnih bolnišnicah, prilagojenih razmeram v Republiki Kazahstan (WHO 2012). 5) ESH. Priročnik "Imunska trombocitopenija" 2011. 6) Tarantino & Buchanan, Hematol Oncol Clin North Am, 2004, 18:1301-1314. 7) Smernice za adminis parenteralno prehrano Kanada 2010. 8) ZNAK 104. Antibiotska profilaksa v kirurgiji.2014.
Informacije
Okrajšave, uporabljene v protokolu
| AG | arterijska hipertenzija; |
| PEKLEN | arterijski tlak; |
| ALAT | alanin aminotransferaza |
| Kot pri | aspartat aminotransferaza |
| i/v | intravensko |
| sem | intramuskularno |
| VVID | intravensko zdravljenje z visokimi odmerki imunoglobulina |
| HIV | virus aidsa; |
| GGTP | gamaglutamil transpeptidaza; |
| IMCI | integrirano obvladovanje otroške bolezni |
| IVL | umetno prezračevanje pljuč |
| ETC | imunska tprombocitopenija |
| ELISA | povezani imunosorbentni test; |
| IFT | imunofenotipizacija; |
| CT | Pregled z računalniško tomografijo; |
| KShchS | kislinsko-bazično stanje |
| LDH | laktat dehidrogenaza; |
| zdravstveni ustanovi | zdravstvena ustanova |
| MDS | mielodisplastični sindrom; |
| IU | mednarodne enote |
| MMF | mofetin mikofenolat |
| MRI | Slikanje z magnetno resonanco |
| UAC | splošna analiza krvi |
| OAM | splošna analiza urina; |
|
AML PNG |
akutna mieloična levkemija; paroksizmalna nočna hemoglobinurija; |
| ONMK | akutna cerebrovaskularna nesreča |
| PCR | verižna reakcija s polimerazo; |
| ESR | - hitrost sedimentacije eritrocitov; |
| TGSK | presaditev hematopoetskih matičnih celic |
| UZDG | ultrazvočna doplerografija |
| FGDS | fibro-gastro-duadenoskopija |
| HITP | kronična imunska trombocitopenija |
| CMV | citomegalovirus |
| BH | hitrost dihanja; |
| srčni utrip | srčni utrip; |
| EKG | elektrokardiografija; |
| ehokardiografija | ehokardiografija; |
| Ig | imunoglobulin |
Seznam razvijalcev protokolov s podatki o kvalifikacijah:
1) Omarova Gulnara Yerbosynovna - pediatrični hematolog / onkolog, podružnica korporativnega sklada "UMC", "Nacionalni znanstveni center za materinstvo in otroštvo", Astana.
2) Venera Bulatovna Tastanbekova - pediatrični hematolog/onkolog, podružnica korporativnega sklada UMC, Nacionalni znanstveni center za materinstvo in otroštvo, Astana.
3) Umirbekova Balzhan Bolatovna - pediatrični hematolog / onkolog, podružnica podjetniškega sklada "UMC", "Nacionalni znanstveni center za materinstvo in otroštvo", Astana.
4) Omarova Kulyan Omarovna - doktorica medicinskih znanosti, profesorica, Državno podjetje "Nacionalni center za pediatrijo in otroško kirurgijo", Almaty.
5) Manzhuova Lyazzat Nurpapaevna - kandidatka medicinskih znanosti, vodja oddelka za onkologijo št. 1, Državno podjetje "Nacionalni center za pediatrijo in otroško kirurgijo", Almaty.
6) Kalieva Mira Maratovna - kandidatka medicinskih znanosti, izredna profesorica Oddelka za klinično farmakologijo in farmakoterapijo KazNMU poim. S. Asfendijarova.
Indikacija brez konfliktov:št.
Seznam recenzentov: Kemaykin Vadim Matveyevich - hematolog najvišje kvalifikacijske kategorije, kandidat medicinskih znanosti, glavni samostojni hematolog, onkohematolog Ministrstva za zdravje in socialni razvoj Republike Kazahstan.
Priloga 1

Priložene datoteke
Pozor!
- S samozdravljenjem lahko povzročite nepopravljivo škodo svojemu zdravju.
- Informacije, objavljene na spletni strani MedElement in v mobilnih aplikacijah »MedElement (MedElement)«, »Lekar Pro«, »Dariger Pro«, »Bolezni: vodnik za terapevta«, ne morejo in ne smejo nadomestiti osebnega posveta z zdravnikom. Obvezno se obrnite na zdravstveno ustanovo, če imate kakršne koli bolezni ali simptome, ki vas motijo.
- O izbiri zdravil in njihovem odmerku se je treba pogovoriti s strokovnjakom. Samo zdravnik lahko predpiše pravo zdravilo in njegov odmerek, ob upoštevanju bolezni in stanja bolnikovega telesa.
- Spletno mesto MedElement in mobilne aplikacije »MedElement (MedElement)«, »Lekar Pro«, »Dariger Pro«, »Bolezni: Priročnik za terapevta« so izključno informativni in referenčni viri. Informacije, objavljene na tem spletnem mestu, se ne smejo uporabljati za samovoljno spreminjanje zdravniških receptov.
- Uredniki MedElementa niso odgovorni za kakršno koli škodo zdravju ali materialno škodo, ki bi nastala zaradi uporabe te strani.
Novi članki
- Joga čisti dih za krepitev dihalnega sistema
- O hranjenju odojkov
- Tim Brown - Oblikovno razmišljanje v podjetju: od razvoja novih izdelkov do oblikovanja poslovnega modela
- Dizajnersko razmišljanje v poslu
- "Človek z lune" - veliki popotnik N
- Pravilna tehnika dihanja
- Mistična znamenja. Pomagaj si sam. Starodavna magija in črna mačka - skrivnostni spremljevalec čarovnikov in čarovnikov
- Ilyich Ramirez Sanchez - Revolucionarni islam (odlomki iz knjige) Carlos Šakal
- Povzetek odprte lekcije na temo "izdelava angelske lutke"
- Sergij Radoneški Sveti Sergij Radoneški in samostani, ki jih je ustanovil
Priljubljeni članki
- Simboli starega Egipta: ankh, skarabej in lamassu
- Vedeževanje o soli v ponvi
- Apostol Peter - čuvaj ključev raja
- Šamani Ali je res, da čarovnice obstajajo
- Goby črn sod, bela kopita
- Oče naš: besedilo, interpretacija, mp3 in video posnetek
- Psaltir za pokojne: pravila in značilnosti branja
- Andrej Fefelov: "Ruski svet je celotno vesolje, odskočna deska za preobrazbo sveta Urednik časopisa Andrej fefelov
- Branje psalmov za mrtve
- Zakaj so v zakulisju imenovali Prokhanova za glavnega ruskega nacionalista in urednika velikega časopisa Son Andrey Fefelov
