Ech, gera išvada. Paroksizminis smegenų aktyvumas – kas tai?
Yra žinoma, kad sveikas žmogus smegenų bioelektrinio aktyvumo vaizdą, atspindintį jų morfo-funkcinę būklę, tiesiogiai lemia amžiaus laikotarpis, todėl kiekvienas iš jų turi savo ypatybes. Intensyviausi procesai, susiję su smegenų struktūros raida ir funkciniu tobulėjimu, vyksta vaikystė, kuri išreiškiama reikšmingiausiais elektroencefalogramos kokybinių ir kiekybinių rodiklių pokyčiais šiuo ontogenezės periodu.
2.1. Vaikų EEG ypatumai ramaus budrumo būsenoje
Visalaikio naujagimio elektroencefalograma budrumo būsenoje jis yra polimorfinis, kai nėra organizuoto ritminio aktyvumo, ir jį vaizduoja apibendrintos netaisyklingos žemos amplitudės (iki 20 μV) lėtos bangos, daugiausia delta diapazone, kurių dažnis yra 1–3 dūžiai / s. be regioninių skirtumų ir aiškios simetrijos [Farber D. A., 1969, Zenkov L. R., 1996]. Didžiausia modelių amplitudė galima žievės centrinėje [Posikera I.N., Stroganova T.A., 1982] arba parieto-pakaušio srityse; galima stebėti epizodines netaisyklingų alfa virpesių serijas, kurių amplitudė siekia 50–70 μV 2.1 pav.).
KAM 1-2,5 mėnesių vaikams biopotencialų amplitudė padidėja iki 50 μV, gali būti stebimas ritminis aktyvumas, kurio dažnis 4-6 dūžiai/s. centriniai regionai. Vyraujančios delta bangos įgauna dvišalę sinchroninę organizaciją (2.2 pav.).
SU 3 -vieno mėnesio amžiaus centriniuose regionuose galima aptikti mu ritmą, kurio dažnis svyruoja nuo 6 iki 10 įskaitų/s (mu ritmo dažnio režimas yra 6,5 skait/s), kurio amplitudė siekia 20-50 μV , kartais su vidutine tarpsferine asimetrija.
SU 3-4 mėnesių pakaušio srityse fiksuojamas ritmas, kurio dažnis yra apie 4 dūžiai/s, atsiliepiantis į akių atsivėrimą. Apskritai, EEG ir toliau išlieka nestabilus, esant įvairaus dažnio virpesiams (2.3 pav.).
KAM 4 mėnesių vaikams pasireiškia difuzinis delta ir teta aktyvumas, o pakaušio ir centrinėje srityse gali būti ritminis aktyvumas, kurio dažnis yra 6–8 dūžiai/s.
SU 6-oji mėn., EEG dominuoja 5–6 dūžių/s ritmas [Blagosklonova N.K., Novikova L.A., 1994] (2.4 pav.).
Pasak T.A. Stroganova ir kt. (2005) vidutinis didžiausias alfa aktyvumo dažnis sulaukus 8 mėnesių yra 6,24 įv./s, o sulaukus 11 mėnesių - 6,78 įv./s. Mū ritmo dažnio režimas laikotarpiu nuo 5–6 mėnesių iki 10–12 mėnesių yra 7 įskaitymai/s, o po 10–12 mėnesių – 8 įskaitymai/s.
1 metų vaiko elektroencefalograma būdingi sinusiniai alfa tipo aktyvumo svyravimai (alfa aktyvumas yra ontogenetinis alfa ritmo variantas), išreikšti visose užfiksuotose srityse, kurių dažnis yra nuo 5 iki 7, rečiau 8-8,5 įskaitų per sekundę, susimaišęs su atskiromis bangomis didžiausias dažnis ir difuzinės delta bangos [Farber D.A., Alferova V.V., 1972; Zenkovas L.R., 1996]. Alfa aktyvumas yra nestabilus ir, nepaisant plataus regioninio atstovavimo, paprastai neviršija 17–20% viso įrašymo laiko. Pagrindinė dalis priklauso teta ritmui - 22–38%, taip pat delta ritmui - 45–61%, ant kurių gali būti dedami alfa ir teta svyravimai. Vaikų iki 7 metų pagrindinių ritmų amplitudės svyruoja šiuose diapazonuose: alfa aktyvumo amplitudė – nuo 50 µV iki 125 µV, teta ritmo – nuo 50 µV iki 110 µV, delta ritmas – nuo 50 µV iki 125 µV. 60 µV iki 100 µV [Koroleva N.V., Kolesnikov S.I., 2005] (2.5 pav.).
Būdamas 2 metų alfa aktyvumas taip pat yra visose srityse, nors jo sunkumas mažėja link priekinių smegenų žievės dalių. Alfa virpesių dažnis yra 6–8 įskaitymai per sekundę ir yra įsiterpę į didelės amplitudės virpesių grupes, kurių dažnis yra 2,5–4 įskaitymai per sekundę. Visose užfiksuotose srityse galima pastebėti beta bangų buvimą, kurių dažnis yra 18–25 skaičiai/sek [Farber D. A., Alferova V. V., 1972; Blagosklonova N.K., Novikova L.A., 1994; Koroleva N.V., Kolesnikovas S.I., 2005]. Pagrindinių ritmų rodiklių reikšmės šiame amžiuje yra artimos vienerių metų amžiaus vaikams (2.6 pav.). Nuo 2 metų amžiaus vaikų EEG alfa aktyvumo serijoje, dažniau parieto-pakaušio srityje, gali atskleisti daugiafazius potencialus, kurie yra alfa bangos ir prieš tai sekančios lėtos bangos derinys. Daugiafaziai potencialai gali būti abipusiai sinchroniški, šiek tiek asimetriški arba vyrauti pakaitomis viename iš pusrutulių [Blagosklonova N.K., Novikova L.A., 1994].
3-4 metų vaiko elektroencefalograma dominuoja teta diapazono svyravimai. Tuo pačiu metu pakaušio laiduose vyraujantis alfa aktyvumas ir toliau derinamas su daugybe didelės amplitudės lėtųjų bangų, kurių dažnis yra 2–3 įskaitymai per sekundę ir 4–6 įskaitymai per sekundę [Zislina N.N., Tyukov V.L. , 1968]. Alfa aktyvumo indeksas šiame amžiuje svyruoja nuo 22–33%, teta ritmo indeksas yra 23–34%, o delta ritmo reprezentacija sumažėja iki 30–45%. Alfa aktyvumo dažnis yra vidutiniškai 7,5–8,4 skaičiai per sekundę, svyruoja nuo 7 iki 9 kartų per sekundę. Tai yra, šiuo amžiaus periodu atsiranda alfa aktyvumo židinys, kurio dažnis yra 8 skaičiai per sekundę. Kartu didėja ir teta spektro svyravimų dažnis [Farber D. A., Alferova V. V., 1972; Koroleva N.V., Kolesnikovas S.I., 2005 Normalus..., 2006]. Alfa aktyvumas turi didžiausią amplitudę parieto-pakaušio srityse ir gali įgauti smailią formą (2.7 pav.). Vaikams iki 10-12 metų elektroencefalograma pagrindinės veiklos fone gali atskleisti didelės amplitudės abipusius sinchroninius svyravimų pliūpsnius, kurių dažnis yra 2-3 ir 4-7 skaičiai per sekundę, daugiausia išreikšti fronto- centrinės, centrinės-parietalinės arba parieto-pakaušio smegenų žievės sritys arba apibendrintos, be ryškaus akcento. Praktiškai šie paroksizmai laikomi smegenų kamieno struktūrų hiperaktyvumo požymiais. Pažymėti paroksizmai dažniausiai atsiranda hiperventiliacijos metu (2.22 pav., 2.23 pav., 2.24 pav., 2.25 pav.).
5-6 metų amžiaus elektroencefalogramoje Pagrindinio ritmo organizavimas didėja ir aktyvumas nusistovi suaugusiems būdingu alfa ritmo dažniu. Alfa aktyvumo indeksas yra didesnis nei 27%, teta indeksas yra 20–35%, delta indeksas yra 24–37%. Lėti ritmai turi difuzinį pasiskirstymą ir neviršija amplitudės alfa aktyvumo, kuris vyrauja pagal amplitudę ir indeksą parieto-pakaušyje. Alfa aktyvumo dažnis per vieną įrašą gali svyruoti nuo 7,5 iki 10,2 įv./sek., tačiau jo vidutinis dažnis yra 8 ir daugiau kartų/sek (2.8 pav.).
7-9 metų amžiaus vaikų elektroencefalogramose Vaikams alfa ritmas yra atstovaujamas visose srityse, tačiau didžiausias jo sunkumas būdingas parieto-pakaušio sritims. Rekorde vyrauja alfa ir teta apeigos, lėtesnio aktyvumo indeksas neviršija 35 proc. Alfa indeksas svyruoja nuo 35 iki 55%, o teta indeksas - nuo 15 iki 45%. Beta ritmas išreiškiamas bangų grupių pavidalu ir registruojamas difuziškai arba su akcentu frontotemporalinėse srityse, 15–35 įskaitų per sekundę dažniu, o amplitudė iki 15–20 μV. Tarp lėtųjų ritmų vyrauja svyravimai, kurių dažnis yra 2–3 ir 5–7 skaičiai/sek. Šiame amžiuje vyraujantis alfa ritmo dažnis yra 9–10 įskaitų per sekundę, o didžiausios vertės yra pakaušio srityse. Alfa ritmo amplitudė skirtingiems asmenims svyruoja nuo 70 iki 110 μV; lėtos bangos gali turėti didžiausią amplitudę parietalinėje-užpakalinėje-laikinėje-pakaušio srityje, kuri visada yra mažesnė už alfa ritmo amplitudę. Arčiau 9 metų pakaušio srityse gali atsirasti neaiškių alfa ritmo moduliacijų (2.9 pav.).
10–12 metų vaikų elektroencefalogramose Alfa ritmo brendimas iš esmės baigtas. Įrašas rodo organizuotą, aiškiai apibrėžtą alfa ritmą, dominuojantį pagal įrašymo laiką prieš kitus pagrindinius ritmus ir sudaro 45–60% indekso. Kalbant apie amplitudę, alfa ritmas vyrauja parieto-pakaušio arba užpakalinėje-temporalinėje-pakaušio dalyje, kur alfa svyravimai taip pat gali būti sugrupuoti į atskiras moduliacijas, kurios dar nėra aiškiai apibrėžtos. Alfa ritmo dažnis svyruoja nuo 9 iki 11 kartų per sekundę ir dažniau svyruoja apie 10 kartų per sekundę. Priekinėse dalyse alfa ritmas yra mažiau organizuotas ir vienodas, taip pat pastebimai mažesnė amplitudė. Dominuojančio alfa ritmo fone pavienės teta bangos aptinkamos 5–7 skaičiai/sek dažniu, o amplitudė neviršija kitų EEG komponentų. Taip pat nuo 10 metų padidėja beta aktyvumas priekiniuose laiduose. Dvišaliai generalizuoti paroksizminio aktyvumo protrūkiai nuo šios ontogenezės stadijos paaugliams paprastai nebefiksuojami [Blagosklonova N.K., Novikova L.A., 1994; Sokolovskaya I.E., 2001] (2.10 pav.).
13–16 metų paauglių EEG kuriam būdingi vykstantys smegenų bioelektrinio aktyvumo formavimosi procesai. Alfa ritmas tampa dominuojančia veiklos forma ir vyrauja visose žievės srityse, vidutinis alfa ritmo dažnis yra 10–10,5 įskaitos/sek [Sokolovskaya I. E., 2001]. Kai kuriais atvejais, kartu su gana ryškiu alfa ritmu pakaušio srityse, gali būti mažesnis stabilumas parietalinėje, centrinėje ir priekinėje žievės srityse ir jos derinys su mažos amplitudės lėtomis bangomis. Šiuo amžiaus tarpsniu nustatomas didžiausias žievės pakaušio-parietalinės ir centrinės-priekinės srities alfa ritmo panašumas, atspindintis padidėjusį įvairių žievės sričių derinimą ontogenezės procese. Taip pat mažėja pagrindinių ritmų amplitudės, artėja prie suaugusiųjų, mažėja regioninių bazinio ritmo skirtumų ryškumas, lyginant su vaikais. jaunesnio amžiaus(2.11 pav.). Po 15 metų paaugliams EEG pamažu išnyksta daugiafaziai potencialai, retkarčiais pasireiškiantys pavienių svyravimų pavidalu; nustoja būti registruojamos sinusinės ritminės lėtos bangos, kurių dažnis yra 2,5–4,5 įskaitos per sekundę; mažos amplitudės lėtų svyravimų sunkumas centrinėse žievės srityse mažėja.
EEG pasiekia pilnas laipsnis branda, būdinga suaugusiems iki 18–22 metų [Blagosklonova N.K., Novikova L.A., 1994].
2.2. Vaikų EEG pokyčiai esant funkcinėms apkrovoms
Analizuojant smegenų funkcinę būklę, svarbu įvertinti jų bioelektrinio aktyvumo pobūdį ne tik ramaus budrumo būsenoje, bet ir jo pokyčius esant funkcinėms apkrovoms. Dažniausios iš jų: testas atmerkus-užmerkiant akis, testas su ritmine fotostimuliacija, hiperventiliacija, miego trūkumas.
Norint įvertinti smegenų bioelektrinio aktyvumo reaktyvumą, būtinas akių atidarymo-užvertimo testas. Kai akys atsidaro, yra bendras alfa aktyvumo ir lėtosios bangos aktyvumo slopinimas ir sumažėjimas, o tai reiškia aktyvacijos atsaką. Aktyvinimo reakcijos metu centrinėse srityse dvišališkai galima palaikyti mu ritmą, kurio dažnis yra 8-10 įskaitų/sek, o amplitudė neviršija alfa aktyvumo. Užmerkus akis, alfa aktyvumas padidėja.
Aktyvinimo reakcija vykdoma dėl aktyvuojančios vidurinių smegenų tinklinio formavimosi įtakos ir priklauso nuo smegenų žievės nervinio aparato brandumo ir saugumo.
Jau naujagimio laikotarpiu, reaguojant į šviesos blyksnį, pastebimas EEG išlyginimas [Farber D.A., 1969; Beteleva T.G. ir kt., 1977; Westmoreland B. Stockard J., 1977; Coen R.W., Tharp B.R., 1985]. Tačiau mažiems vaikams aktyvacijos reakcija yra silpnai išreikšta ir jos sunkumas gerėja su amžiumi (2.12 pav.).
Ramaus budrumo būsenoje aktyvacijos reakcija ima aiškiau reikštis nuo 2-3 mėnesių amžiaus [Farber D.A., 1969] (2.13 pav.).
1–2 metų vaikams pasireiškia silpnai išreikšta (75–95 % fono amplitudės lygio išsaugojimas) aktyvacijos reakcija (2.14 pav.).
3–6 metų laikotarpiu didėja gana ryškios (50–70 % fono amplitudės lygio išsaugojimo) aktyvacijos reakcijos pasireiškimo dažnis ir didėja jos indeksas, o nuo 7 metų visiems vaikams registruojama aktyvacijos reakcija. sudarantis 70 % ar mažiau EEG fono amplitudės lygio išsaugojimo (2.15 pav.).
Iki 13 metų aktyvacijos reakcija stabilizuojasi ir artėja prie tipinio suaugusiojo tipo, išreikšto desinchronizacijos forma. žievės ritmai[Farber D.A., Alferova V.V., 1972] (2.16 pav.).
Smegenų reakcijos į išorinį poveikį pobūdžiui įvertinti naudojamas testas su ritmine fotostimuliacija. Taip pat ritminė fotostimuliacija dažnai naudojama patologiniam EEG aktyvumui sukelti.
Tipiška reakcija į ritminę fotostimuliaciją paprastai yra ritmo įsisavinimo (pridėjimo, sekimo) reakcija – EEG svyravimų gebėjimas kartoti šviesos mirgėjimo ritmą, kurio dažnis lygus šviesos mirgėjimo dažniui (2.17 pav.) harmonikoje. (su ritmų transformacija link aukšti dažniai, šviesos blyksnių dažnio kartotiniai) arba subharmoniniai (ritmus transformuojant į žemus dažnius, šviesos blyksnių dažnio kartotinius) (2.18 pav.). Sveikiems asmenims ritmo asimiliacijos reakcija ryškiausiai pasireiškia dažniais, artimais alfa aktyvumo dažniams, maksimaliai ir simetriškai pasireiškia pusrutulių pakaušio srityse [Blagosklonova N.K., Novikova L.A., 1994; Zenkov L.R., 1996], nors vaikams galima ir labiau apibendrinta jo raiška (2.19 pav.). Paprastai ritmo asimiliacijos reakcija sustoja ne vėliau kaip po 0,2–0,5 s pasibaigus fotostimuliacijai [Zenkov L.R., Ronkin M.A., 1991].
Ritmo asimiliacijos reakcija, kaip ir aktyvacijos reakcija, priklauso nuo žievės neuronų brandumo ir išsaugojimo bei smūgio intensyvumo. nespecifinės struktūros smegenų mezoencefalinis lygis iki smegenų žievės.
Ritmo asimiliacijos reakcija pradedama registruoti nuo naujagimio periodo ir dažniausiai vaizduojama dažnių diapazone nuo 2 iki 5 dūžių per sekundę [Blagosklonova N.K., Novikova L.A., 1994]. Asimiliuojamų dažnių diapazonas koreliuoja su alfa aktyvumo dažniu, kuris keičiasi su amžiumi.
1–2 metų vaikams asimiliuojamų dažnių diapazonas yra 4–8 įskaitymai per sekundę. IN ikimokyklinio amžiausšviesos mirgėjimo ritmo asimiliacija stebima teta dažnių ir alfa dažnių diapazone, nuo 7-9 vaikams optimalus ritmo įsisavinimas pereina į alfa ritmo diapazoną [Žislina N.N., 1955; Novikova L.A., 1961], o vyresniems vaikams - alfa ir beta ritmų diapazone.
Hiperventiliacijos testas, kaip ir ritminės fotostimuliacijos testas, gali sustiprinti arba išprovokuoti patologinę smegenų veiklą. EEG pokyčius hiperventiliacijos metu sukelia smegenų hipoksija, kurią sukelia refleksinis arteriolių spazmas ir smegenų kraujotakos sumažėjimas, reaguojant į anglies dvideginio koncentracijos kraujyje sumažėjimą. Kadangi smegenų kraujagyslių reaktyvumas mažėja su amžiumi, deguonies prisotinimo sumažėjimas hiperventiliacijos metu yra ryškesnis iki 35 metų amžiaus. Tai sukelia reikšmingus EEG pokyčius hiperventiliacijos metu jauname amžiuje[Blagosklonova N.K., Novikova L.A., 1994].
Taigi ikimokyklinio amžiaus ir jaunesniems vaikams mokyklinio amžiaus esant hiperventiliacijai, lėto aktyvumo amplitudė ir indeksas gali žymiai padidėti, kai galima visiškai pakeisti alfa aktyvumą (2.20 pav., 2.21 pav.).
Be to, šiame amžiuje hiperventiliacijos metu gali pasireikšti abipusiai sinchroniniai blyksniai ir didelės amplitudės svyravimai, kurių dažnis yra 2–3 ir 4–7 skaičiai per sekundę, daugiausia išreikšti centrinėje-parietalinėje, parieto-pakaušyje arba centrinėje dalyje. -smegenų žievės priekinės sritys [Blagosklonova N .K., Novikova L.A., 1994; Blume W.T., 1982; Sokolovskaya I.E., 2001] (2.22 pav., 2.23 pav.) arba turinčios apibendrintą pobūdį be ryškaus kirčio ir sukeltos padidėjusio vidurinio kamieno struktūrų aktyvumo (2.24 pav., 2.25 pav.).
Po 12–13 metų reakcija į hiperventiliaciją palaipsniui tampa silpnesnė; gali šiek tiek sumažėti alfa ritmo stabilumas, organizuotumas ir dažnis, šiek tiek padidėti alfa ritmo amplitudė ir lėto ritmo indeksas ( 2.26 pav.).
Dvišaliai generalizuoti paroksizminio aktyvumo protrūkiai nuo šios ontogenezės stadijos, kaip taisyklė, paprastai nebefiksuojami.
Paprastai EEG pokyčiai po hiperventiliacijos trunka ne ilgiau kaip 1 minutę [Blagosklonova N.K., Novikova L.A., 1994].
Miego trūkumo testas susideda iš miego trukmės sutrumpinimo, palyginti su fiziologiniu miegu, ir padeda sumažinti smegenų žievės aktyvavimo lygį nespecifinėmis smegenų kamieno aktyvinimo sistemomis. Epilepsija sergančių pacientų sumažėjęs aktyvacijos lygis ir padidėjęs smegenų žievės jaudrumas prisideda prie epileptiforminio aktyvumo pasireiškimo, daugiausia sergant idiopatinėmis generalizuotomis epilepsijos formomis (2.27a pav., 2.27b pav.)
Galingiausias būdas suaktyvinti epileptiforminius pokyčius yra registracija Miego EEG po jo išankstinio atėmimo [Blagosklonova N.K., Novikova L.A., 1994; Chlorpromazinas..., 1994; Foldvary-Schaefer N., Grigg-Damberger M., 2006].
2.3.Vaikų EEG ypatumai miego metu
Miegas ilgą laiką buvo laikomas galingu epileptiforminės veiklos aktyvatoriumi. Yra žinoma, kad epileptiforminis aktyvumas daugiausia stebimas I ir II lėtojo miego stadijose. Nemažai autorių pastebėjo, kad lėtas miegas selektyviai palengvina generalizuotų priepuolių atsiradimą, o greitas – vietinius ir ypač laikinus.
Kaip žinoma, lėtas ir greita fazė miegas koreliuoja su įvairiomis veiklomis fiziologiniai mechanizmai, ir yra ryšys tarp šių miego fazių metu užfiksuotų elektroencefalografinių reiškinių ir smegenų žievės bei subkortikinių darinių veiklos. Pagrindinė sinchronizavimo sistema, atsakinga už lėtos bangos miego fazę, yra talamo-žievės sistema. Organizacijoje REM miegas, kuriai būdingi desinchronizuojantys procesai, apima smegenų kamieno struktūras, daugiausia tilto.
Be to, vaikams ankstyvas amžius Miego būsenos bioelektrinį aktyvumą tikslingiau vertinti ne tik dėl to, kad šiuo amžiaus periodu budrumo metu registraciją iškraipo motoriniai ir raumenų artefaktai, bet ir dėl nepakankamo informacijos turinio dėl pagrindinio žievės ritmo nesusiformavimo. . Tuo pačiu metu su amžiumi susijusi bioelektrinio aktyvumo dinamika miego būsenoje yra daug intensyvesnė ir jau pirmaisiais gyvenimo mėnesiais vaiko miego elektroencefalogramoje stebimi visi pagrindiniai tokios būsenos suaugusiam žmogui būdingi ritmai.
Reikėtų pažymėti, kad norint nustatyti miego fazes ir stadijas, kartu su EEG registruojama elektrookulograma ir elektromiograma.
Normalus žmogaus miegas susideda iš lėto miego (ne REM miego) ir greito miego (REM miego) ciklų kaitalio. Nors naujagimiui pilnalaikiam vaikui galima nustatyti ir nediferencijuotą miegą, kai neįmanoma aiškiai atskirti greito ir lėto miego fazių.
REM miego fazėje dažnai stebimi čiulpimo judesiai, pastebimi beveik nenutrūkstami kūno judesiai, šypsenos, grimasos, nedidelis drebulys, balsai. Kartu su faziniais judesiais akių obuoliai Yra raumenų judesių protrūkiai ir nereguliarus kvėpavimas. Lėtos bangos miego fazei būdingas minimalus fizinė veikla.
Naujagimių miego pradžia pasižymi REM miego fazės pradžia, kuriai EEG būdingi žemos amplitudės įvairaus dažnio svyravimai, o kartais ir mažas sinchronizuotas teta aktyvumas [Blagosklonova N.K., Novikova L.A., 1994; Stroganova T.A. et al., 2005] (2.28 pav.).
Lėtosios bangos miego fazės pradžioje sinusoidiniai virpesiai teta diapazone, kurių dažnis yra 4–6 skaičiai/s ir amplitudė iki 50 μV, ryškesni pakaušio laiduose ir (arba) apibendrinti aukšto lygio pliūpsniai. - EEG gali pasirodyti lėtas aktyvumas amplitudėje. Pastarieji gali išlikti iki 2 metų [Farber D.A., Alferova V.V., 1972] (2.29 pav.).
Naujagimiams gilėjant miegui, EEG įgauna kintamą pobūdį – atsiranda didelės amplitudės (nuo 50 iki 200 μV) delta virpesių pliūpsniai, kurių dažnis yra 1–4 dūžiai/s, kartu su ritmiškomis žemos amplitudės teta bangomis, kurių dažnis. 5–6 dūžiai/s, pakaitomis su bioelektrinio aktyvumo slopinimo laikotarpiais, o tai reiškia nuolatinį žemos amplitudės (nuo 20 iki 40 μV) aktyvumą. Šie blyksniai, trunkantys 2–4 s, įvyksta kas 4–5 s [Blagosklonova N.K., Novikova L.A., 1994; Stroganova T.A. et al., 2005] (2.30 pav.).
Naujagimių laikotarpiu lėtos bangos miego fazės metu taip pat gali būti registruojamos priekinės aštrios bangos, daugiažidinių aštrių bangų pliūpsniai ir beta-delta kompleksai („delta-beta šepečiai“).
Priekinės aštrios bangos yra dvifazės aštrios bangos, turinčios pirminį teigiamą komponentą, o po to seka neigiamas komponentas, kurio amplitudė yra 50–150 μV (kartais iki 250 μV), ir dažnai yra susijusios su priekinės delta aktyvumu [Stroganova T. A. ir kt., 2005] (2.31 pav.).
Beta-delta kompleksai - grafiniai elementai, susidedantys iš delta bangų, kurių dažnis 0,3-1,5 skait/s, amplitudė iki 50-250 μV, derinama su greitu aktyvumu, dažnis 8-12, 16-22 skaičiai/s, amplitudė iki 75 µV. Bate-delta kompleksai atsiranda centrinėje ir (arba) laikinojoje pakaušio srityje ir, kaip taisyklė, yra abipusiai asinchroniški ir asimetriški (2.32 pav.).
Iki vieno mėnesio amžiaus kaitaliojimas išnyksta lėto miego EEG, delta veikla yra nuolatinė ir lėto miego fazės pradžioje gali būti derinama su greitesniais svyravimais (2.33 pav.). Pateiktos veiklos fone gali atsirasti dvišalio sinchroninio teta aktyvumo periodai, kurių dažnis yra 4–6 įv./s ir amplitudė iki 50–60 μV (2.34 pav.).
Gilėjant miegui, delta aktyvumas didėja amplitudė ir indeksas ir pasireiškia kaip didelės amplitudės svyravimai iki 100–250 μV, kurių dažnis yra 1,5–3 įskaitymai per sekundę, teta aktyvumas, kaip taisyklė, žemas indeksas ir išreiškiamas išsklaidytų vibracijų forma; lėtosios bangos aktyvumas dažniausiai dominuoja užpakalinėse pusrutulių dalyse (2.35 pav.).
Nuo 1,5–2 gyvenimo mėnesių lėto bangos miego EEG atsiranda dvišaliai sinchroniniai ir (arba) asimetriškai išreikšti „miego verpstės“ (sigmos ritmas) centrinėse pusrutulių dalyse, kurios yra periodiškai atsirandančios verpstės formos ritminės grupės. svyravimų, kurių amplitudės dažnis didėja ir mažėja 11–16 įv./s, amplitudė iki 20 μV [Fantalova V.L. ir kt., 1976]. „Miego verpstės“ šiame amžiuje dar retos ir trumpalaikės, tačiau sulaukus 3 mėnesių padidėja jų amplitudė (iki 30-50 μV) ir trukmė.
Pažymėtina, kad iki 5 mėnesių amžiaus „miego verpstės“ gali neturėti fusiforminės formos ir pasireikšti nuolatine veikla, trunkančia iki 10 s ar ilgiau. Galima „miego verpsčių“ amplitudinė asimetrija, didesnė nei 50 % [Stroganova T.A. ir kt., 2005].
„Miegančios verpstės“ derinamas su polimorfiniu bioelektriniu aktyvumu, kartais prieš K kompleksus arba viršūnių potencialus (2.36 pav.)
K kompleksai yra dvišalės sinchroninės, daugiausia išreikštos centrinėje srityje, dvifazės aštrios bangos, kuriose neigiamą ūminį potencialą lydi lėtas teigiamas nukreipimas. K kompleksai gali būti sukelti EEG, pateikiant klausos dirgiklį, nepažadinant tiriamojo. K kompleksai turi ne mažesnę kaip 75 μV amplitudę, o mažiems vaikams, kaip ir viršūnių potencialai, ne visada gali skirtis (2.37 pav.).
Viršūnių potencialai (V banga) yra viena arba dvifazė aštri banga, kurią dažnai lydi lėta priešingo poliškumo banga, tai yra, pradinė modelio fazė turi neigiamą nuokrypį, po kurios seka mažos amplitudės teigiama fazė, o vėliau lėta banga su neigiamu nuokrypiu. Viršūnių potencialai turi didžiausią amplitudę (dažniausiai ne didesnę kaip 200 μV) centriniuose laiduose ir gali turėti amplitudės asimetriją iki 20%, išlaikant jų dvišalę sinchronizaciją (2.38 pav.).
Sekliojo lėtųjų bangų miego metu gali būti registruojami apibendrintų dvišalių sinchroninių daugiafazių lėtųjų bangų pliūpsniai (2.39 pav.).
Gilėjant lėtam miegui, retėja „miego verpstės“ (2.40 pav.), o esant giliam lėtam miegui, kuriam būdingas didelės amplitudės lėtas aktyvumas, dažniausiai išnyksta (2.41 pav.).
Nuo 3 gyvenimo mėnesių vaiko miegas visada prasideda nuo lėtos bangos miego fazės [Stroganova T.A. ir kt., 2005]. 3–4 mėnesių vaikų EEG dažnai stebimas reguliarus teta aktyvumas, kurio dažnis yra 4–5 skaičiai/s, o amplitudė iki 50–70 μV, prasidėjus lėtam miegui, daugiausia pasireiškianti centriniai parietaliniai regionai.
Nuo 5 mėnesių amžiaus EEG pradeda diferencijuoti I stadijos miegą (mieguistumą), kuriam būdingas „užmigimo ritmas“, išreikštas apibendrintu didelės amplitudės hipersinchroniniu lėtu aktyvumu, kurio dažnis yra 2–6 dūžiai per sekundę. , amplitudė nuo 100 iki 250 μV. Šis ritmas atkakliai pasireiškia visus 1–2 gyvenimo metus (2.42 pav.).
Pereinant į negilų miegą, sumažėja „užmigimo ritmas“, sumažėja foninio bioelektrinio aktyvumo amplitudė. 1–2 metų vaikams šiuo metu taip pat gali būti stebimos iki 30 μV amplitudės ir 18–22 dūžių/s dažnio beta ritmų grupės, dažnai dominuojančios užpakalinėse pusrutulių dalyse.
Pasak S. Guilleminault (1987), lėtosios bangos miego fazę galima suskirstyti į keturias stadijas, į kurias lėtas miegas suaugusiems, jau 8–12 gyvenimo savaičių amžiaus. Tačiau miego modelis, panašus į suaugusiųjų, vis dar stebimas vyresniame amžiuje.
Vyresniems vaikams ir suaugusiems užmigimas pasireiškia lėtosios miego fazės pradžia, kuri, kaip minėta aukščiau, yra padalinta į keturis etapus.
I miego stadija (mieguistumas) pasižyminti polimorfine, žemos amplitudės kreive su difuziniais teta-delta virpesiais ir žemos amplitudės aukšto dažnio aktyvumu. Alfa diapazono aktyvumas gali būti pateiktas pavienių bangų pavidalu (2.43a pav., 2.43b pav.) Išorinių dirgiklių pateikimas gali sukelti didelės amplitudės alfa aktyvumo pliūpsnius [Zenkov L.R., 1996] ( 2.44 pav.) Šiame etape taip pat pastebimas viršūnių potencialų atsiradimas, maksimaliai išreikštas centrinėse pjūviuose, kurie gali atsirasti II ir III miego stadijose (2.45 pav.) Periodinis ritminis didelės amplitudės lėtas aktyvumas, kurio dažnis Priekiniuose laiduose gali būti stebimas 4–6 Hz dažnis.
Vaikams šioje stadijoje gali atsirasti apibendrintų dvišalių sinchroninių teta bangų pliūpsniai (2.46 pav.), abipusiai sinchroniški su didžiausiu stiprumu priekiniuose lėtųjų bangų, kurių dažnis 2–4 Hz, blyksniai, amplitudė nuo 100 iki 350. μV. Jų struktūroje galima pastebėti į smaigalį panašų komponentą.
IN I-II etapai Lanko formos elektroteigiamų spyglių arba aštrių bangų blyksniai gali atsirasti 14 ir (arba) 6-7 skaičiai/s, trunkantys nuo 0,5 iki 1 sekundės. vienašališkai arba abipusiai asinchroniškai su didžiausiu sunkumu užpakaliniuose laikinuosiuose laiduose (2.47 pav.).
Taip pat I-II miego stadijose gali atsirasti trumpalaikių teigiamų aštrių bangų pakaušio laidose (POST) - didelės amplitudės dvišalės sinchroninės (dažnai su ryškia (iki 60%) modelių asimetrija) mono- arba dvifazėmis bangomis. su 4-5 skaičiavimų/s dažniu, vaizduojama teigiama pradine modelio faze, po kurios gali būti lydimas mažos amplitudės neigiamos bangos pakaušio srityse. Einant į III etapas„teigiamos pakaušio aštrios bangos“ sulėtėja iki 3 dūžių/s ir žemiau (2.48 pav.).
Pirmajai miego stadijai būdingas lėtas akių judėjimas.
II miego stadija nustatomi pagal EEG apibendrintų „miego verpsčių“ (sigmos ritmo) ir K kompleksų, vyraujančių centrinėse sekcijose, atsiradimą. Vyresniems vaikams ir suaugusiems „miego verpsčių“ amplitudė yra 50 μV, o trukmė svyruoja nuo 0,5 iki 2 sekundžių. „Miego verpsčių“ dažnis centriniuose regionuose yra 12–16 įv./s, o priekinėse – 10–12 skait./s.
Šiame etape retkarčiais stebimi daugiafazių didelės amplitudės lėtųjų bangų protrūkiai [Zenkov L.R., 1996] (2.49 pav.).
III miego stadija pasižymi EEG amplitudės padidėjimu (daugiau nei 75 μV) ir lėtųjų bangų skaičiumi, daugiausia delta diapazone. Registruojami K kompleksai ir miego verpstės. Delta bangos, kurių dažnis ne didesnis kaip 2 skaičiai/s, per EEG analizės epochą užima nuo 20 iki 50% įrašo [Vein A.M., Hecht K, 1989]. Mažėja beta aktyvumo indeksas (2.50 pav.).
IV miego stadija būdingas „miego verpsčių“ ir K kompleksų išnykimas, didelės amplitudės (daugiau nei 75 μV) delta bangų atsiradimas, kurių dažnis yra 2 skaičiai/s arba mažesnis, kurios EEG analizės metu sudaro daugiau nei 50 % įrašo [Vein A.M., Hecht K, 1989]. III ir IV miego etapai yra giliausias miegas ir yra sujungti pagal Dažnas vardas„delta miegas“ („lėtos bangos miegas“) (2.51 pav.).
REM miego fazei būdinga desinchronizacija EEG, pasireiškianti netaisyklingos veiklos forma su pavienėmis mažos amplitudės teta bangomis, retos grupės lėtas alfa ritmas ir „pjūklo veikla“, tai lėtų aštrių bangų pliūpsniai, kurių dažnis 2–3 dūžiai/s, kurių kylančiame fronte uždedama papildoma smaili banga, suteikianti jiems dvišakį charakterį [Zenkov L.R. , 1996]. REM miego fazę lydi greiti akių obuolių judesiai ir difuzinis jų sumažėjimas raumenų tonusas. Būtent šioje miego fazėje sveiki žmonės sapnuojasi (2.52 pav.).
Vaikų pabudimo laikotarpiu EEG gali atsirasti „priekinis pabudimo ritmas“, pasireiškiantis ritminio paroksizminio salos bangos aktyvumo forma, kurio dažnis yra 7–10 dūžių / s, trunkantis iki 20 sekundžių. priekiniai laidai.
Lėto ir greito miego fazės kaitaliojasi per visą miego laikotarpį, tačiau bendra miego ciklų trukmė įvairiais amžiaus periodais skiriasi: vaikams iki 2–3 metų ji yra apie 45–60 minučių, 4–5 metų. padidėja iki 60–90 minučių, vyresniems vaikams - 75–100 minučių. Suaugusiųjų miego ciklas trunka 90–120 minučių, o per naktį būna 4–6 miego ciklai.
Miego fazių trukmė taip pat turi priklausomybę nuo amžiaus: kūdikiams REM miego fazė gali užimti iki 60 % miego ciklo laiko, o suaugusiems – iki 20–25 % [Gecht K., 2003]. Kiti autoriai pažymi, kad pilnalaikių naujagimių REM miegas užima ne mažiau kaip 55% miego ciklo laiko, vieno mėnesio vaikams - iki 35%, 6 mėnesių amžiaus - iki 30%, o. iki 1 metų - iki 25% miego ciklo laiko [Stroganova T.A. et al., 2005], Apskritai vyresniems vaikams ir suaugusiems I stadijos miegas trunka nuo 30 sekundžių. iki 10–15 min., II stadija - nuo 30 iki 60 min., III ir IV stadijų - 15-30 min., REM miego fazė - 15-30 min.
Iki 5 metų REM miego periodai miego metu pasižymi vienoda trukme. Vėliau REM miego epizodų vienodumas per visą naktį išnyksta: pirmasis REM miego epizodas tampa trumpas, o sekančių ilgėja artėjant ankstyvoms ryto valandoms. Iki 5 metų pasiekiamas suaugusiems praktiškai būdingas lėtosios miego fazės ir REM miego fazės procentinės dalies santykis: pirmoje nakties pusėje aiškiausiai pasireiškia lėtas miegas. , o antroje REM miego fazių epizodai tampa ilgiausi.
2.4. Neepileptiforminiai vaikų EEG paroksizmai
Neepileptiforminių paroksizmų nustatymas EEG yra vienas iš pagrindinių klausimų diferencinė diagnostika epilepsijos ir neepilepsinės būklės, ypač vaikystėje, kai įvairių EEG priepuolių dažnis yra reikšmingai didelis.
Remiantis gerai žinomu apibrėžimu, paroksizmas yra svyravimų grupė, kurios struktūra, dažnis, amplitudė smarkiai skiriasi nuo foninio aktyvumo, staiga atsiranda ir išnyksta. Paroksizmai apima blyksnius ir iškrovas – atitinkamai neepileptiforminio ir epileptiforminio aktyvumo paroksizmus.
Neepileptiforminis paroksizminis aktyvumas vaikams apima šiuos modelius:
- Apibendrinti dvišaliai sinchroniniai (galbūt su vidutine asinchronija ir asimetrija) didelės amplitudės teta pliūpsniai, delta bangos, daugiausia išreikštas centrinėje-parietalinėje, parieto-pakaušio ar centrinėje-frontalinėje smegenų žievės srityse [Blagosklonova N.K., Novikova L.A., 1994; Blume W.T., 1982; Sokolovskaya I.E., 2001; Arkhipova N.A., 2001] (2.22 pav., 2.23 pav.), arba turintys apibendrintą pobūdį be ryškaus akcento, užfiksuoti budrumo būsenoje, dažniau su hiperventiliacija (2.24 pav., 2.25 pav.).
- Mažos amplitudės dvišaliai sinchroniniai teta bangų pliūpsniai (galbūt su tam tikra asimetrija), kurių dažnis yra 6-7 skaičiai/s, priekiniuose laiduose [Blume W.T., Kaibara M., 1999], užfiksuoti budrumo būsenoje.
- Užregistruoti didelės amplitudės dvišaliai-sinchroniniai (su galimu kintamu dominavimu viename iš pusrutulių, kartais asimetriški) daugiafazių potencialų pliūpsniai, kurie yra alfa bangos derinys su prieš tai vykstančiu arba sekančiu lėtu virpesiu, vyraujančiu parieto pakaušio srityse. ramaus budrumo būsenoje ir nuslopintas atmerkus akis (2.53 pav.).
- Didelės amplitudės dvišaliai monomorfinių teta bangų pliūpsniai, kurių dažnis yra 4–6 įv./s priekiniuose laiduose mieguistumo metu.
- Dvišaliai sinchroniniai lėtųjų bangų pliūpsniai su didžiausiu stiprumu priekiniuose laiduose, kurių dažnis 2–4 Hz, amplitudė nuo 100 iki 350 μV, kurių struktūroje galima pastebėti smaigalį panašų komponentą, užfiksuoti mieguistumo metu.
- Lanko formos elektroteigiamų spyglių arba aštrių bangų blyksniai, kurių dažnis yra 14 ir (arba) 6–7 įskaitymai per sekundę, trunkantys nuo 0,5 iki 1 sekundės. vienašališkai arba abipusiai asinchroniškai su didžiausiu sunkumu užpakaliniuose laikinuosiuose laiduose, fiksuojama I–II miego stadijose (2.47 pav.).
- Didelės amplitudės dvišalių sinchroninių (dažnai su ryškia (iki 60%) asimetrija) vienfazių arba dvifazių bangų periodai, kurių dažnis yra 4–5 dūžiai/s, vaizduojamas teigiama pradine modelio faze, po kurios gali būti lydimas mažos amplitudės neigiama banga pakaušio srityse, registruojama I -II miego stadijose ir pereinant į III stadiją sulėtėja iki 3 k/s ir mažesnės (2.48 pav.).
Tarp neepileptiforminio paroksizminio aktyvumo taip pat išskiriamas „sąlyginis epileptiforminis“ aktyvumas, kuris turi diagnostinė vertė tik jei yra tinkamas klinikinis vaizdas.
„Sąlygiškai epileptiforminis“ paroksizminis aktyvumas apima:
- Didelės amplitudės dvišaliai sinchroniniai blyksniai su staigiu smailių alfa, beta, teta ir delta bangų priekiu, staiga atsirandantys ir taip pat staiga išnykstantys, kurie gali turėti silpną reaktyvumą atveriant akis ir išplisti už tipinės topografijos ribų (2.54 pav., pav. 2.55).
- Blyksniai ir periodai (trunka 4-20 s) sinusoidinio lanko pavidalo aktyvumo, kurio dažnis yra 5–7 dūžiai/s (Cyganek centrinis teta ritmas), užfiksuotas ramaus budrumo ir mieguistumo būsenoje vidurio laiko, centrinės laidos abipus arba nepriklausomai abiejuose pusrutuliuose (2.56 pav.).
- Dvišalio lėto aktyvumo periodai, kurių dažnis yra 3–4 įskaitymai/s, 4–7 įskaitymai/s, užfiksuoti priekinėje, pakaušio ar parietalinėje-centrinėje srityse ramaus budrumo būsenoje ir užblokuoti, kai akys atsimerkia.
Paroksizminis aktyvumas smegenys yra gana plati sąvoka, apibūdinanti tam tikrų sutrikimų pasireiškimus. Šis smegenų veiklos tipas yra smegenų žievės elektrinis aktyvumas, kurio vienoje iš sričių sužadinimo procesai viršija slopinimo procesus. IN tokiu atveju susijaudinimo procesui būdinga staigi pradžia, greita srovė ir ta pati staigi pabaiga.
EEG atsirandantis paroksizminis aktyvumas rodomas kaip aštrios bangos, kurioms būdingas greičiausias piko pasiekimas ( aukščiausias taškas). Yra dviejų tipų paroksizminis smegenų aktyvumas: epilepsinis ir neepilepsinis.
Epilepsinį paroksizminį aktyvumą išprovokuoja tokia liga kaip epilepsija. Epilepsija yra lėtinė patologija smegenys, išreiškiančios save įvairių tipų traukulių forma, linkusios kartotis.
Epilepsija gali būti (įgimta) arba simptominė (t. y. įgyta, dažniausiai dėl traumos ar kitos smegenų ligos). Taip pat epilepsijos klasifikacija grindžiama paroksizminio židinio lokalizacija: laikinas, pakaušis ir kt.
Epilepsijos priepuolis gali būti konvulsinis arba nekonvulsinis. Yra gana plati priepuolių tipologija:
- Grand mal priepuolis.
- Nedidelis priepuolis.
- Psichosensoriniai priepuoliai.
- Prieblandos sąmonės būsena.
- Generalizuoti traukuliai.
- Dalinis (židininis).
Neepilepsinis paroksizminis aktyvumas išreiškiamas šiais simptomais:
- Autonominiai sutrikimai (galvos svaigimas, slėgio pokyčiai, pykinimas, tachikardija, krūtinės angina, silpnumas, išmatų sutrikimas, šaltkrėtis, dusulys, dusulys, prakaitavimas, skausmas kairėje krūtinės pusėje).
- Galvos skausmas.
- Hiperkinetiniai sutrikimai: tikas, miokloniniai trūkčiojimai, Friedreicho sindromas, Unferricht-Lundborg liga, ataksija, dizartrija, Crumpey liga ir kt.
- Distoniniai sindromai raumenų sistema(liemens išlinkimas, sukimo spazmas, skoliozė).
- Migrena (ir).
Neepilepsinė forma dažniausiai nustatoma vaikams, paaugliams, pagyvenusiems žmonėms, taip pat žmonėms, linkusiems į neurotinius sutrikimus.
Priežastys
- Kūno metabolizmo pažeidimas. Tai apima: hipotirozę ir hipertiroidizmą, diabetas, Kušingo liga, menopauzė ir kt.
- Psichovegetacinis sindromas: neurozės, depresija, fobijos, isteriškas asmenybės vystymasis, manija ir kt.;
- Padidėję simptomai gali sukelti paūmėjimą toliau nurodytos ligos: pielonefritas, kepenų nepakankamumas, pneumonija ir kt.
- Apsinuodijimas alkoholiu ir narkotikais.
Elektroencefalogramos (EEG) tyrimas
Vienas iš populiariausių daugelio ligų diagnozavimo metodų. Jis skirtas smegenų elektriniam aktyvumui tirti nepažeidžiant galvos odos. Naudojant specialius elektrodus, smegenų veiklos rodmenys paimami alfa, beta, teta ir delta bangų pavidalu. Paroksizmų metu daugiausia sutrinka alfa ritmas (paprastai jis stebimas ramybėje).
 Būtent EEG gali nustatyti paroksizminį aktyvumą. Viena ar kita forma smegenų veikla bangų ritmas keičiasi. Paroksizminės smegenų veiklos metu staigus padidėjimas bangos amplitudė, taip pat aiškiai matyti, kad tokia veikla turi centrus – židinius. EEG gali nustatyti ne tik paroksizminio aktyvumo židinio lokalizaciją, bet ir jo dydį.
Būtent EEG gali nustatyti paroksizminį aktyvumą. Viena ar kita forma smegenų veikla bangų ritmas keičiasi. Paroksizminės smegenų veiklos metu staigus padidėjimas bangos amplitudė, taip pat aiškiai matyti, kad tokia veikla turi centrus – židinius. EEG gali nustatyti ne tik paroksizminio aktyvumo židinio lokalizaciją, bet ir jo dydį.
Smegenų veikla atvaizduojama grafiškai – galima matyti kiekvienos bangos ilgį ir dažnį pabudimo, užmigimo, gilaus miego, nerimo, protinės veiklos ir kt. Esant paroksizminiam smegenų žievės aktyvumui, bangos atrodys taip: vyraus smailės, smailės gali kaitalioti su lėta (ilgąja) banga, o padidėjus aktyvumui bus stebimos vadinamosios smaigalio bangos – po jų daug smailių. vienas kitą.
Jei šiuo metu pvz epilepsijos priepuolis arba migrenos priepuolis nepastebimas (t.y. foninė smegenų veikla normali), tuomet gydytojas gali taikyti specialius funkcinius tyrimus. Pavyzdžiui, hiperventiliacija (padidėjusi ir greitas kvėpavimas), lengvas dirginimas vizualinis analizatorius, garsinis klausos analizatoriaus dirginimas ar net vaistinis poveikis organizmui (galima tik sergant tam tikromis ligomis).
Gydymas
Pirmiausia gydoma ne pati paroksizminė veikla, o jos priežastys ir pasekmės. Priklausomai nuo ligos, sukėlusios paroksizmus.
- Jei tai galvos trauma, pašalinama lokalizuota žala, atkuriama kraujotaka, o tada taikomas simptominis gydymas.
- Sergant epilepsija, jie pirmiausia ieško, kas gali ją sukelti (pavyzdžiui, auglys). Jei epilepsija yra įgimta, jie daugiausia kovoja su priepuolių skaičiumi, skausmo sindromas ir žalingų pasekmių psichikai.
- Jei paroksizmai sukelia kraujospūdžio problemų, gydymas bus skirtas terapijai širdies ir kraujagyslių sistemos ir tt
Svarbiausia, kad visi turėtų žinoti, kad jei gydytojas išvadoje rašo „paroksizminės smegenų veiklos buvimas“, tai nėra galutinė diagnozė. Ir tai tikrai nereiškia, kad jums turėtų būti diagnozuota epilepsija ar kita rimta liga. Rekomenduojama nepanikuoti, o pasitikrinti pas terapeutą, neurologą ir psichoterapeutą.
Elektroencefalografija- smegenų elektrinių potencialų registravimas per nepažeistą galvos odą. Biopotencialų registravimas tiesiai iš atvirų smegenų vadinamas elektrokortikografija. Elektroencefalografija yra labiausiai paplitęs metodas, šiuo metu naudojamas smegenų funkcinei būklei nustatyti.
Elektroencefalograma (EEG), įrašyta per nepažeistą kaukolę, parodo visą aktyvumą didelis kiekis Smegenų ląstelės I susideda iš daugelio dažnių komponentų. Pagrindiniai komponentai sveiko žmogaus ramybės sąlygomis yra vadinamosios alfa ir beta bangos. Alfa bangos – tai reguliarūs ritminiai virpesiai, kurių dažnis 8-12 per sekundę ir amplitudė 30-70 μV; Aiškiausiai jie išreiškiami užpakalinėse smegenų dalyse (pakaušio ir parietalinėse srityse). Beta bangos – svyravimai, kurių dažnis 13-30 per sekundę ir 10-30 μV amplitudė; jie labiausiai išsiskiria priekinėse smegenų dalyse (priekinėje ir laikinojoje srityse).
Sveiko žmogaus EEG dažnai stebimi 1-7 virpesių per sekundę svyravimai, tačiau jų amplitudė neviršija 20-30 MK "V. Reikia turėti omenyje, kad yra tam tikrų individualių skirtumų. smegenų bioelektrinio aktyvumo rodikliai.Taigi kai kurių sveikų žmonių EEG nėra alfa ritmo (iki 10-30 proc. iš viso ištirta) ir, atvirkščiai, kai kuriais atvejais alfa aktyvumas yra sustiprintas, palyginti su dažniausiai pasitaikančiais normaliais variantais.
Esant įvairioms patologinėms būsenoms, komponentų dažnis, amplitudė, forma ir kt. kinta. Didelę diagnostinę reikšmę turi patologinių delta bangų aktyvumo formų buvimas EEG, 1-3 per sekundę, trunkantis 250-1000 ms; teta bangos, 4-7 per sekundę, trukmė 125-250 ms; aštrios bangos - trikampiai svyravimai su aštria viršūne - 80-200 ms; smaigalius primenantys virpesiai, trunkantys trumpiau nei 80 ms; paroksizminis įvairių diapazonų bangų aktyvumas; „smailių bangų“ kompleksai ir kt.
Šiuo metu elektrofiziologijoje manoma nustatytas faktas atskirų EEG komponentų nosologinis nespecifiškumas. Vienintelis ginčytinas klausimas yra „smaigalių bangų“ kompleksų, kuriuos dauguma tyrinėtojų pripažįsta kaip patognomoninį elektrografinį epilepsijos požymį, specifiškumas.
Specializuotoje literatūroje yra du požiūriai į paroksizminį aktyvumą. Kai kurie autoriai mano, kad paroksizminis aktyvumas EEG yra epilepsijos požymis. Daugumos tyrinėtojų nuomone, paroksizminio aktyvumo buvimas yra neuronų grupių funkcinės būklės pasikeitimo mezoencefaliniame lygmenyje požymis, t.y., tokio tipo bioelektrinis aktyvumas atspindi proceso lokalizaciją, nepaisant jo pobūdžio.
Tiriant smegenų bioelektrinį aktyvumą įvairiomis patologinėmis sąlygomis didelę reikšmę naudoja įvairius funkcinius testus, kaip būdą suaktyvinti patologines formas EEG veikla, ypač kai foninis EEG neatskleidžia nukrypimų, nepaisant aiškių klinikiniai simptomai ligų. Tokie testai yra: šviesos stimuliacija (nuolatinė, pertraukiama, ritminė), hiperventiliacija (padidėjusi gilus kvėpavimas 3-5 minutes), farmakologinis poveikis (priklausomai nuo ligos pobūdžio), garsas, dirginimas ir kt.
Nustatyta, kad elektroencefalografija padeda išsiaiškinti patologinio židinio lokalizaciją ir dydį organiniai pažeidimai smegenys, sunkumas bendri pokyčiai smegenų funkcinę būklę, taip pat vietinių ir bendrųjų smegenų elektrinio aktyvumo pokyčių dinamiką. Informatyviausi yra EEG duomenys adresu įvairių formų epilepsija, navikai (intracerebriniai ir ekstracerebriniai), smegenų kraujagyslių pažeidimai (ypač su ūminiai sutrikimai smegenų kraujotaka), esant atviram ir uždaram trauminiam smegenų pažeidimui ir uždegiminiams procesams.
Taigi, sergant epilepsija, nustatyta nemažai elektrografinių požymių, leidžiančių patikslinti šios ligos diagnozę, o kai kuriais atvejais net nustatyti priepuolio tipą. Pasak daugelio autorių, dalyvaujančių epilepsijos tyrime, didelis priepuolis sukelia pagreitį EEG ritmai, psichomotorinis – elektrinio aktyvumo sulėtėjimas, o nedidelis priepuolis – kintantys greitų ir lėtų svyravimų periodai. Visų smegenų elektrinių potencialų amplitudės yra neįprastai didelės, kelis kartus didesnės už foninio aktyvumo amplitudes.
Interiktaliniu periodu epilepsija sergančių pacientų EEG, nepriklausomai nuo priepuolio tipo, dažniausiai fiksuoja paroksizminį aktyvumą – aukštos įtampos smailius elektrinius potencialus teta, delta ir alfa diapazone, o kartais ir greitesnius paroksizminius ritmus 14-16 per sekundę. , smarkiai skiriasi nuo originalių didelės amplitudės ritmų. Dažniausiai paroksizminis aktyvumas registruojamas 3-4 per sekundę ritmu. Šie dvišaliai sinchroniniai svyravimai dažniausiai vyksta vienu metu visose smegenų srityse, tačiau kai kuriais atvejais jie stebimi tik vienoje ar keliose smegenų srityse, o tai yra lokalus diagnostikos požymis.
Epilepsija sergančių pacientų paroksizminis aktyvumas EEG yra susijęs su neįprastu sinchroniniu iškrovimu. didelis skaičius neuronų grupės.
Antrasis elektrografinis epilepsijos požymis yra vadinamųjų smailių (smailių) ir aštrių bangų, epizodinių ar ilgalaikių, kartais vietinių, buvimas EEG. Vietinės smailės arba aštrios bangos rodo epilepsijos iškrovos židinį. Kartais viršūnes lydi lėtos bangos, sudarydamos smailių bangų kompleksą. Smailių bangų kompleksai gali būti vietiniai arba plačiai paplitę, arba gali būti registruojami kaip sinchroniniai iškrovimai. Taigi paroksizminio aktyvumo „smailių“, aštrių bangų ir „smailių bangų“ kompleksų (arba „aštrios bangos - lėtos bangos“) buvimas EEG atspindi ypatingą smegenų funkcinę būseną, būtent jų konvulsinį pasirengimą. priskiriamas prie epilepsijos veiklos rūšies .
Tačiau reikia dar kartą pažymėti, kad kiekvienas elektrinio aktyvumo tipas atskirai (išskyrus "smaigalių bangų" kompleksą) gali būti stebimas EEG esant įvairioms patologinėms smegenų būklei ir visiškai nerodo jo konvulsinis pasirengimas. Tačiau visų šių požymių derinys visada rodo epilepsijos buvimą. Normalus EEG sergant epilepsija interiktaliniu periodu nustatomas 5-20 % pacientų. Tai daugiausia pacientai, kuriems pasireiškia reti priepuoliai arba giliai įsišakniję epilepsijos židiniai (hipokampe ir kt.). Todėl normalus EEG nėra kategoriškas kliniškai pasireiškusios epilepsijos neigimas. Smegenų elektrinio aktyvumo registravimas ramybės sąlygomis gali neatskleisti vadinamojo epilepsinio aktyvumo. Tokiais atvejais padeda funkcinė elektroencefalografija – fiksavimas taikant įvairius funkcinius krūvius.
Ypač svarbus ir tam tikru mastu specifinis funkcinis testas pacientams, sergantiems epilepsija, yra hiperventiliacija, kuri dažniausiai atskleidžia EEG pokyčius, kurių foniniame įraše nėra. Svarbu naudoti kai kuriuos farmakologiniai vaistai(Metrazolas, Evipanas ir kt.), taip pat ritminės šviesos stimuliacijos poveikis. Garso stimuliavimo naudojimas yra mažiau reikšmingas.
Elektroencefalografijos metodas yra vertinga pagalba gydytojui lokaliai diagnozuojant smegenų naviko pažeidimus.
Smegenų pusrutulių navikų (laikinio, pakaušio, parietalinės lokalizacijos) atveju 70–80% atvejų elektroencefalogramos rodo pusrutulių asimetriją, kai yra patologinio aktyvumo židinys polimorfinių delta bangų pavidalu, atitinkantis paveiktą zoną. . Nepažeistame smegenų pusrutulyje EEG pokyčių nėra arba jie yra lengvi.
Užpakalinės kaukolės duobės navikai daugeliu atvejų nėra lydimi jokių smegenų potencialo pokyčių.
At ūminiai sutrikimai smegenų kraujotaka, bioelektrinio aktyvumo vaizdas yra nevienodas dėl skirtingų pažeidimų kraujagyslių sistemos smegenys, daugiausia nulemtos patologinio židinio lokalizacijos ir apimties bei, kiek mažesniu mastu, insulto pobūdžio (kraujavimas, minkštėjimas). Taigi išsaugomi tie patys modeliai, kurie buvo nustatyti įvairių lokalizacijų smegenų augliams.
Už nugaros pastaraisiais metais atliekant elektroencefalografinį pacientų, turinčių pakitimų, tyrimą pagrindinės arterijos galvos, naudojami specialūs funkciniai kraujagyslių tyrimai, kuriais siekiama riboti kraujotaką tam tikrose pagrindiniai laivai ir atliekama labai atsargiai (trumpalaikis kaitaliojamas miego arterijų suspaudimas, keičiant galvos padėtį – slankstelinių arterijų praeinamumo tyrimas). Šių funkcinių testų naudojimas padeda nustatyti kraujagyslės praeinamumą, sutrikusios smegenų kraujotakos (t. y. kolateralinės kraujotakos smegenyse būklę) kompensavimo galimybes ir jos kelius. Kai pažeidžiamos intracerebrinės kraujagyslės, šie kraujagyslių tyrimai daug rečiau sukelia EEG pokyčius, o tai kai kuriais atvejais gali būti skiriamieji požymiai nustatant paveiktos kraujagyslės sritį.
Daugelio mokslininkų teigimu, trauminio smegenų pažeidimo EEG pokyčiai priklauso nuo sužalojimo sunkumo. Esant lengvam trauminiam smegenų sužalojimui, gali nebūti pakitimų arba fiksuojami tik nedideli smegenų potencialo rodiklių sutrikimai, pasireiškiantys padidėjusiais dažnais svyravimais, pavienių aštrių bangų buvimu su nepažeistu, bet netolygiu alfa ritmu.
Vidutinio sunkumo traumos atveju foniniai EEG, kaip taisyklė, rodo lėtus teta ir delta diapazonų svyravimus išlikusio, bet lėto ir netaisyklingo alfa ritmo fone. Tokiu atveju gali būti tarpsferinės asimetrijos, taip pat elektrografiniai smegenų kamieno pažeidimo požymiai.
Esant sunkiam trauminiam smegenų pažeidimui (su dideliu sąmonės netekimu), EEG būdingas dominavimas visose didelės amplitudės teta bangų srityse, kurių fone aptinkami stambios delta aktyvumo iškrovos (l 1/2-2 virpesiai per antra), nurodant didelius smegenų funkcinių būsenų pokyčius ir, visų pirma, jos vidurio linijos struktūros. Kai kuriais atvejais, esant sunkiam difuziniai pokyčiai smegenų bioelektrinis aktyvumas, tarppusrutulinės asimetrijos ir židinio pokyčiai pagal sužalojimo smūgio plotą. Kai pacientas atsigauna po sunkios būklės, kurios rezultatas yra palankus, pastebimas lėtųjų EEG bangų sumažėjimas. Tačiau patologiniai pokyčiai smegenų biopotencialai esant sunkiam trauminiam smegenų pažeidimui yra labai patvarūs, kartais išliekantys labai ilgai. Itin svarbus diagnostinis testas, nustatantis smegenų veiklos sumažėjimą esant sunkiam trauminiam smegenų pažeidimui, yra vadinamosios bioelektrinės tylos arba nulinės EEG buvimas.
Esant subdurinėms hematomoms, susidariusioms dėl trauminio smegenų pažeidimo, EEG užfiksuojama tarpsferinė asimetrija arba židinio sutrikimai, esant žymiai ryškiems difuziniams smegenų bioelektrinio aktyvumo pokyčiams.
Reikėtų nepamiršti, kad smegenų elektrinis aktyvumas gali keistis priklausomai nuo budrumo lygio būsenos. Taip, metu fiziologinis miegas(sveiko žmogaus) EEG kinta priklausomai nuo miego gylio, todėl išskiriamos keturios elektroencefalografinės miego stadijos.
Pirmasis etapas yra mieguistumas. EEG dominuoja beta aktyvumas, prieš kurį registruojamos lėto ritmo grupės ir pavienės (arba grupės) alfa bangos. Antrasis etapas - lengvas miegas. Atsiranda vadinamieji miego verpstės – reguliarūs sinusiniai svyravimai 13-20 per sekundę, įvairios amplitudės (iki 50 µV). Trečioji stadija – vidutinio gylio miegas. Verpsčių grupės yra įsiterpusios su lėtais didelės amplitudės svyravimais (teta ir delta). Ketvirtasis etapas yra gilus miegas (arba „lėtas miegas“). Dominuoja lėti ritmai, daugiausia delta diapazone, su didelėmis amplitudėmis (iki 100 μV). Šioje miego stadijoje išskiriami trumpi vadinamojo REM miego periodai, kai fiksuojamas tik mažos amplitudės beta aktyvumas. Funkcinė reikšmė„REM“ miegas dar nėra daug ištirtas, tačiau žinoma, kad „REM“ miego periodai yra fiziologiškai būtini.
EEG metu vyksta panašūs pokyčiai gydomasis miegas, taip pat kada įvairių tipų anestezija Todėl elektroencefalografija šiuo metu plačiai naudojama neurochirurgijos klinikose stebėjimo tikslais anestezijos metu.
Intensyviosios terapijos sąlygomis labai svarbu diagnozuoti „smegenų mirtį“ esant ekstremalioms komoms. Yra žinoma, kad ekstremalioms komoms būdinga simptomų triada – vyzdžių reakcijos į šviesą trūkumas, tinkamo kvėpavimo stoka ir bioelektrinė tyla EEG. Širdies veiklą palaiko gaivinimo metodai. Ekstremali koma yra negrįžtama, o šių simptomų buvimas leidžia sustabdyti gaivinimą. Visuotinai pripažįstama, kad jei bioelektrinė tyla EEG užfiksuojama per 24 valandas (arba 12 valandų, kai kurių autorių teigimu), tai yra neginčijamas „smegenų mirties“ požymis.
Yra Tarptautinės elektroencefalografijos ir neurofiziologijos draugijų komisijos rekomendacijos dėl elektroencefalografinių „smegenų mirties“ požymių tyrimo. Įrašant EEG, siūloma laikytis tam tikrų techninių sąlygų, kurių pagrindinė – periodiškai didinti stiprinimą iki maksimumo, tiksliai tikrinant įrenginio foninį triukšmą. Taip pat siūloma bioelektrinio aktyvumo nebuvimą EEG apibūdinti terminu „nulinė kreivė“ arba „plokščia kreivė“.
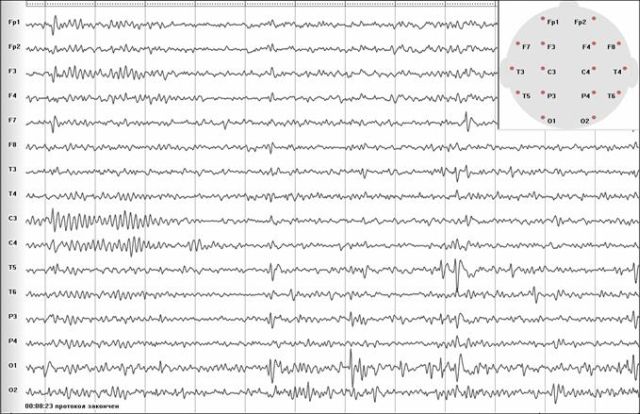
EEG modeliai klinikinėje epileptologijoje
Labiausiai tiriami modeliai:
- židinio gerybinės aštrios bangos (FOW);
- fotoparoksizminė reakcija (PPR);
- generalizuotos smailės bangos (hiperventiliacijos ir ramybės metu).
FOV dažniau registruojamas vaikystėje, nuo 4 iki 10 metų, o FPR – vaikams iki 15-16 metų.
Naudojant FOV, stebimi šie neigiami nuokrypiai:
- protinis atsilikimas;
- febriliniai traukuliai;
- Rolando epilepsijos išsivystymas;
- psichiniai sutrikimai;
- įvairūs funkciniai sutrikimai.
Išsivysto maždaug 9 proc.
Esant FPR, atskleidžiama:
- fotogeninė epilepsija;
- simptominė dalinė epilepsija;
- idiopatinė dalinė epilepsija;
- febriliniai traukuliai.
Nesant priepuolių, net ir esant patologinėms EEG bangoms, gydymas neturėtų būti skiriamas, nes patologiniai pokyčiai gali būti registruojami be nervų sistemos ligų simptomų (pastebėta maždaug 1% sveikų žmonių).
Esant Landau-Kleffnerio sindromui, ESES ir įvairioms nekonvulsinėms epilepsinėms encefalopatijoms, skiriami vaistai nuo epilepsijos, nes šios ligos sukelia atminties ir kalbos sutrikimus, psichiniai sutrikimai, vaikams – augimo sulėtėjimas ir mokymosi sunkumai.
Atsiranda žmogaus smegenys sudėtinga sistema su rezonansine-dinamine reakcija. Dėl išorinių poveikių, smegenys gali keisti savo veiklos ritmą.
XX amžiaus pradžioje tarp daugelio mokslininkų smegenų tyrimas įgijo platų populiarumą. Ypač didelį susidomėjimą sukėlė jo elektrinis aktyvumas.
Kad smegenys veiktų nuolat, smegenys gamina elektrinius impulsus.
Už šį procesą tiesiogiai atsakingos nervų ląstelės, kurių yra apie 85 mlrd.
Garsus vokiečių psichologas G. Bergeris atrado ypatingą smegenų generuojamų virpesių tipą. Virpesių dažnis svyravo nuo 8 iki 13 Hz ir buvo vadinamas alfa bangomis. Tie patys mokslininkai atrado kitus smegenų ritmus.
Smegenų alfa ritmas, už ką jos atsakingas ir kaip galima paskatinti tokio pobūdžio veiklą.
Atlikdamas nuolatinius kraujotakos smegenų kraujagyslėmis, taip pat jo temperatūros tyrimus, G. Bergeris pirmasis užfiksavo smegenų elektroencefalogramą (EEG). Būtent EEG leido užfiksuoti alfa ritmą, įskaitant jo slopinimą greitesnėmis beta bangomis, kurios atsiranda diagnozuojant žmogų atviromis akimis.
Žmogaus smegenys veikia su nedideliu kiekiu elektros, todėl yra pagrindinis valdymo centras, reguliuojantis mūsų kūno ir psichikos funkcionavimą. Šios smegenys reikalauja nuolatinio savo elektrinio aktyvumo stimuliavimo. Specialistus ypač domina alfa ritmas, atsirandantis bendro atsipalaidavimo metu užmerktomis akimis.
Pavyzdžiui, ritmas pradeda kilti mieguistumo metu, kai žmogus dar nėra giliai užmigęs arba pabudęs, bet dar nevisiškai pabudęs.
Nustatyta, kad smegenų alfa ritmas sąveikauja su pagrindiniu virpesių ritmu, būtent su Šumano bangomis.
Tai reiškia, kad smegenys, veikiančios alfa režimu, leidžia pasiekti didelį duomenų srautą. Manoma, kad gebėjimas išlaikyti smegenų dažnio harmoniją lemia žmogaus supergalių atradimą.
Teigiamas poveikis
Jeigu žmogaus smegenys dirba alfa ritmu, tai jo būsenai būdingas ramumas, tokia būsena yra žmogui optimali. Nervų sistemaĮ savo pagrindines funkcijas įeina tokie mechanizmai kaip:
- Savaime išgijantis
- Savireguliacija
Šių dviejų funkcijų dėka mūsų smegenys padidina efektyvų darbą, be to, jos palaiko bendrą psichinį stabilumą. Tačiau pažvelkime atidžiau, kokį teigiamą poveikį daro pats smegenų alfa ritmas:
- Smegenyse žymiai pagerėja kraujotaka, todėl pagreitėja deguonies ir reikalingų medžiagų srautas.
- Viso kūno atsigavimas paspartėja apie 7 kartus. Pavyzdžiui, po buvusi liga, žymiai sutrumpėja atkūrimo laikas.
- Pagerėja energijos apykaita.
- Padidėja gebėjimas mąstyti intuityviai, žmogus sunaudoja mažiau energijos konkrečios problemos sprendimui.
- Smegenims suteikiama galimybė perprogramuoti savo sąmonę, kuri leidžia spręsti tokias problemas. psichinės problemos, pavyzdžiui: nemiga, padidėjusi įtampa, nerimas, taip pat daugiau jėgų atsisakyti žalingų įpročių.
Alfa smegenų veikla slopina tokias sąlygas kaip: gyvenimo sunkumai, sukrėtimai, vaikystės traumos, kurios savo ruožtu taip pat turi įtakos gyvenimo kokybei, sveikatai, gyvybingumas ir mokymosi gebėjimus. Savo ruožtu yra veiksnių, slopinančių alfa bangas: narkotikų vartojimas ir piktnaudžiavimas alkoholiu.
Alfa bangų stimuliavimo būdai
Didėjant alfa bangų aktyvumui, atsiranda visiško proto ir viso kūno atsipalaidavimo būsena. Šiuo metu žmogus gali pabėgti nuo visų problemų ir beveik visiškai atsikratyti stresinės būsenos. Mąstymo procesai smegenyse pradeda lėtėti, o tai leidžia sąmonei „išsivalyti“. At šią būsenąŽmogaus smegenys gali generuoti naujas idėjas ir ugdyti kūrybinį mąstymą.
Taip pat alfa bangos gali atleisti žmogų nuo kūrybinės krizės. Ilgalaikė ir sunki smegenų veikla slopina normalią jų veiklą. Todėl šioje situacijoje dirbtinai padidintos alfa bangos leidžia mums išspręsti Ši problema ir palengvinti psichinę įtampą.
Yra keletas būdų, kaip stimuliuoti alfa bangas. Ekspertai rekomenduoja šiuos metodus:
- Garso bangos. Prieinamiausias ir tuo pačiu patogiausias būdas, kuris ne tik padidins alfa ritmą, bet ir proceso metu gaus malonumo „dozę“. Šis metodas apima muzikinių kompozicijų, susidedančių iš stereo garsų, klausymąsi.
- Meditacija. Tokiu atveju žmogui reikia šiek tiek praktikos ir laiko, kad gautų reikiamą rezultatą. Po kelių treniruočių kūnas automatiškai išmoks atsipalaiduoti.
- Jogos užsiėmimai. Iš esmės ši veikla yra panaši į meditaciją, nes joga skiria daug dėmesio šis procesas. Leidžia pasiekti visišką kūno atsipalaidavimą ir taip padidinti alfa ritmą.
- Kvėpavimo pratimai. Ši technika apima nuolatinį gilų kvėpavimą, kuris prisotins smegenų ląsteles ir visą kūną deguonimi. Formuodami įprotį nuolat giliai kvėpuoti, leisite kūnui automatiškai prisiderinti prie alfa bangų formavimosi.
- Karštos vonios. Visi tai žino saikingai karšta vonia leidžia atsipalaiduoti ir sumažinti nuovargį po darbo dienos. Būtent alfa bangų formavimasis leidžia atsipalaiduoti visiems kūno raumenims.
- . Šis metodas Tai labai nerekomenduojama, bet taip pat yra būdas padidinti alfa bangas. Labai dažnai žmonės naudoja šią priemonę norėdami sumažinti stresą. Iš karto po jo išgėrimo prasideda alfa bangų gamybos procesas, ko pasekoje žmogus jaučiasi atsipalaidavęs ir ramus.

Patologiniai alfa ritmo rodikliai
Norėdami išmatuoti žmogaus ritmą, jie imasi diagnostikos metodo, pavyzdžiui, elektroencefalografijos. Atliekant EGG, įvertinamas alfa bangos indeksas, kurio normalios vertės yra 80-90%. Jei diagnozė rodo, kad šio ritmo rezultatas yra mažesnis nei 50%, tai rodo esamą patologiją.
Alfa bangų amplitudė greitai mažėja sulaukus 60 metų.
Taip yra daugiausia dėl to, kad vyresnio amžiaus žmonėms dažnai kenčia kraujotakos procesai smegenyse. Todėl, registruojant EEG, smegenų alfa ritmas, kurio amplitudės norma turėtų būti nuo 20 iki 90 μV.
30-ųjų pabaigoje, remiantis jo tyrimais, buvo pristatyta „smegenų ritmo sutrikimo“ sąvoka, reiškianti elektrinių smegenų procesų dažnių (ar ritmų) nenormalumą. Tačiau aritmijos rodiklis ne visada yra pasekmė patologinė būklė asmuo.
Patologiniai alfa ritmo rodikliai stebimi esant šioms patologijoms:
- Epilepsija, įskaitant narkotikų vartojimą. Šiuo atveju abiejuose pusrutuliuose yra tiesioginė asimetrija didelės smegenys, įskaitant dažnį ir amplitudę.
- Hipertoninė liga. Sergant šia liga, ritmo dažnis sumažėja.
- Oligofrenija. Šiuo atveju alfa bangos aktyvumas padidėja.
- Naviko susidarymas, cista arba korpuso pažeidimas. Esant šioms sunkioms patologijoms, tarp dešiniojo ir kairiojo pusrutulių yra iki 30% asimetrija.
- Kraujotakos sutrikimai. Dauguma bendras veiksnys alfa bangų patologinė būklė, kai dažnis ir aktyvumas mažėja priklausomai nuo patologijos stadijos.
Alfa ritmo aktyvumui įvertinti EEG atliekama sergant tokiomis ligomis kaip: įgimta ar įgyta demencija, galvos smegenų trauma. Diagnozė taip pat skiriama esant tokiems simptomams kaip: galvos skausmas, aukštas kraujo spaudimas, vemti.

Alfa bangos stimuliavimo trūkumai
Nors alfa bangų padidėjimas duoda norimą rezultatą, alfa bangų perteklius gali pakenkti žmonių sveikatai. Šiuo atveju ekspertai nerekomenduoja stimuliuoti alfa bangų, kurios jau yra normalūs rodikliai.
Pernelyg stimuliuojant smegenų alfa bangą, žmogus gali patirti šiuos neigiamus padarinius:
- Sumažėjusi koncentracija
Jei žmogus turi dėmesio trūkumo sutrikimą, papildoma stimuliacija dar labiau pablogins jo būklę, o tai dažnai sukelia jam būdingą rūką.
- Polinkis nusnūsti dienos metu
Naudodamas papildomą alfa aktyvumo stimuliavimą, žmogus turi nuolatinį poreikį dienos miegas. Papildomas miegas dienos metu yra naudingas, tačiau nuolatinis mieguistumas dienos metu nėra teigiamas poveikis.
- Depresinė būsena
Ši būklė rodo didelį alfa ritmo aktyvumą, palyginti su beta aktyvumu, kurį aiškiausiai fiksuoja kairiojo pusrutulio EEG. Verta pažymėti, kad jei depresinė būsena susiję su nerimu ar stresu, tada bus stimuliuojama teigiamas poveikis. Depresijai, kurią lydi mieguistumas ir tinginystė, naudojama tiesioginė beta bangų stimuliacija.
- Trūksta vizualinio aiškumo
Sumažėjus regėjimo aiškumui, alfa bangos pakyla. Tokiu atveju gydytojas skiria papildomą beta aktyvumo stimuliavimą, kuris yra atsakingas už aiškumą ir normalią regėjimo veiklą.

Papildomi rodikliai
Smegenų veikla yra susijusi su smegenų gaminamu elektriniu aktyvumu. Šią veiklą sukelia nervinių ląstelių impulsai. Tačiau pats aktyvumas yra nereikšmingas ir išreiškiamas milijonosiomis voltų dalimis. Jo registracija galima tik naudojant diagnostinį metodą, pavyzdžiui, elektroencefalografiją.
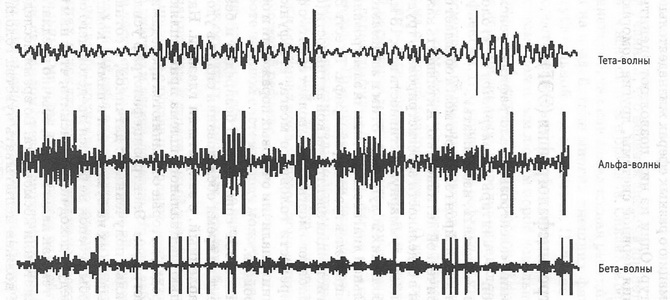
Šiandien, be alfa ritmo, yra dar 3 pagrindiniai smegenų ritminių rodiklių tipai, kurių kiekvienas išsiskiria individualiais dažnio rodikliais ir sąmonės būsena. Jie apima:
- Beta smegenų ritmas
Beta ritmas atsiranda vaikystėje, kai vaikas pradeda išdykauti, kai įsijungia loginis mąstymas ir kontrolė. Esant normaliems vystymosi rodikliams, šis ritmas susidaro iki 5 metų. Ritmo dažnis svyruoja nuo 13 iki 38 Hz, o amplitudė – nuo 15 iki 25 μV. Susidaro smegenų beta ritmai natūraliai, pabudus. Šiuo atveju jis suaktyvinamas kairysis pusrutulis didelės smegenys.
Šis ritmas pasireiškia ir informacijos apdorojimo procese, jungiant logiką ir refleksiją. Pavyzdžiui, skaitant įprastą straipsnį, suaktyvėja beta bangos. Be jų neįmanoma bet kokia aktyvi veikla ir bendravimas.
Tačiau tokiais būdais nuolat stimuliuojant beta veiklą, smegenų veikla pervargsta, atsiranda miego sutrikimų, pakinta nuotaika, o tai kai kuriais atvejais sukelia sunkius nervų sutrikimus.
- Smegenų delta ritmas
Šis ritmas susiformuoja dar mamos įsčiose, o jo registracija jau galima 4 nėštumo mėnesį. Delta bangos suaktyvėja gilaus miego metu, kai nėra sapnų. Tai lėčiausios bangos, kurių dažnis yra nuo 0,1 iki 5 Hz ir amplitudė nuo 30 iki 40 μV.
Jis pasireiškia tiek gilaus natūralaus miego metu, tiek narkotinio miego metu, tiek komos metu. Jis taip pat stebimas registruojant EEG iš sričių, kuriose yra galimas patologinis židinys ar navikas.
- Teta smegenų ritmas
Teta ritmas pradeda formuotis praėjus 2 mėnesiams po pastojimo, o jo registracija galima jau nuo 3 nėštumo mėnesio. Jo vyravimas stebimas iki vaikui sukaks 3 metai. Suaugusiesiems tai pasireiškia ramybės momentu budrumo būsenoje, kuri vėliau virsta miegu.
Virpesiai smegenyse tampa lėtesni ir ritmiškesni, svyruoja nuo 4,1 iki 7,9 Hz, amplitudė 30-40 μV. vaikų

Beta, delta ir teta bangų stimuliavimo būdai
Stimuliavimas Žmogaus kūnas būtinos ir kitų tipų bangos. Pažiūrėkime, kokiu tikslu naudojamas kiekvienas stimuliacijos tipas ir kaip ji atliekama.
- Beta aktyvumo stimuliavimas
Stimuliuojančios beta bangas leidžia visą dieną jaustis budriems ir ramiems. Norint juos padidinti, naudojami šie:
- Šio tipo bangų padidėjimą galima pasiekti naudojant muziką, kurioje yra binauralinių ritmų
- Knygų skaitymas - geras būdas padidinti kairiojo pusrutulio aktyvumą ir paskatinti papildomą beta aktyvumo gamybą
- Kofeinas – padidina beta ritmą, bet tik kelioms valandoms
- Energetiniai gėrimai ir rūkymas suteikia beta aktyvumo pliūpsnį. Tačiau praėjus kelioms valandoms po jų naudojimo šis aktyvumas smarkiai sumažėja ir žmogus jaučiasi dar labiau pavargęs ir mieguistas.
Taip pat nepamirškite, kad dirbtinis beta ritmo didinimas gali sukelti nepageidaujamų reiškinių, tokių kaip baimės, nerimo ar panikos jausmas.
- Teta aktyvumo stimuliavimas
Teta veikla leidžia mūsų kūnui išgydyti save, taip pagerindama mūsų fizinę ir dvasinę savijautą. Dažnai Specialistai naudoja dirbtinį jo padidinimą psichikos traumų gydymui.
Jos stimuliavimo būdai yra šie:
- Klausytis muzikos, kuri yra susijusi su papildoma emocijų ir pojūčių kūrimu, taip padidinant teta ritmą
- Hipnozės įtaka, leidžianti sustiprinti teta aktyvumą ir reguliuoti žmogaus sąmonę tinkama linkme
- Jogos ir meditacijos užsiėmimai
Jei teta ritmas yra per daug stimuliuojamas arba iš pradžių yra normalus, jo padidėjimas gali sukelti mieguistumą. Taip pat yra nepageidaujamų būdų padidinti narkotinių medžiagų ir alkoholis. Tačiau šie neigiami metodai sukels atminties, kalbos ir mąstymo sutrikimus.
- Delta aktyvumo stimuliavimas
Tai vienas iš labiausiai neprieinamų procesų, nes delta ritmas formuoja pasąmonę. Jo veikla stebima, kai gilus miegas arba nesant sąmonės.
Vienas iš būdų jį padidinti yra ritmingas kvėpavimas, kurio dažnis yra apie 60 įkvėpimų per minutę. Šis metodas taip pat kelia didžiulį pavojų, nes tokio kvėpavimo metu per didelis kraujo prisotinimas anglies dioksidu gali sukelti kvėpavimo sustojimą arba mirtį.
Nauji straipsniai
- Karšti sumuštiniai su sūriu
- Jautiena kepta orkaitėje: receptai
- Kiauliena kepta su grietinėle ir sūriu
- Kaip virti liesų bulvių zrazy Kaip virti liesų bulvių zrazy su kopūstais
- Šašlykų kebabas su citrina ir mineraliniu vandeniu – nuostabus skonis
- Kaip virti grietinėlės sūrio sriubą su krevetėmis
- Kaip išplakti sumuštinius svečiams, pusryčiams, vynui, iškylai, šventei, gimtadieniui?
- Sodo augalų pavasarinė apsauga nuo kenkėjų ir ligų
- Cukinijų ikrai kaip parduotuvės recepte žiemai
- Vištienos kepenėlės svogūnų padaže mikrobangų krosnelėje Vištienos kepenėlių patiekalai mikrobangų krosnelėje
Populiarūs straipsniai
- Taro korta Kardų karalienė - ateities pranašystės reikšmė, interpretacija ir išdėstymai
- Arcana imperatorienės deriniai
- Teisingumo taro kortų derinys
- Iškrito kunigės kortelė - ką tai reiškia?
- Atskyrimo tikimybė teisingumo taro
- Kodėl sapne matyti bulves?
- Taro kortų istorija
- Puikios citatos iš puikių žmonių
- Apversto laso įtaka darbui ir finansams
- Taro kortos: istorija (vaizdo įrašas)
