Priprema pacijenta za planiranu operaciju ne uključuje. Priprema pacijenta za planirane i hitne operacije
-
Format fajla:
Veličina fajla:
Vrsta posla:
Medicina, fizičko vaspitanje, zdravstvo
Priprema pacijenta za operaciju. Zbrinjavanje pacijenata u postoperativnom periodu
Možete saznati cijenu pomoći za pisanje studentskog rada.
Pomozite u pisanju rada koji će sigurno biti prihvaćen!
GOU SPO Sahalin Basic Medical College
Odjel za usavršavanje
Ispit br. 1 na temu:
“Priprema pacijenta za operaciju. Zbrinjavanje pacijenata u postoperativnom periodu
Ključagina Tatjana Vladimirovna
sestra hirurško odeljenje
MBUZ "Centralna okružna bolnica Uglegorsk"
oktobar 2012
Osnovni cilj: povećati teorijsko znanje i praktične vještine medicinske sestre u pripremi pacijenata za hitne, hitne i planiranu operaciju sposobnost zbrinjavanja pacijenata u postoperativnom periodu.
Medicinska sestra treba da zna:
v organizacioni sistem bolničku njegu stanovništva u zdravstvenim ustanovama v Regulatorni dokumenti koji definišu glavne zadatke, funkcije, uslove i procedure za rad zdravstvenih ustanova v Organizacija sestrinstva u strukturnim odjeljenjima zdravstvenih ustanova v Terapijski i zaštitni režim v Sistem kontrole bolničkih infekcija i zarazna sigurnost pacijenata i medicinskog osoblja u zdravstvenim ustanovama v Sigurnost i zdravlje na radu u zdravstvenim ustanovama v Organizacija perioperativne sestrinske njege v Organizacija rehabilitacionog tretmana i rehabilitacije pacijenata u zdravstvenim ustanovama v Osnove racionalnog i uravnoteženu ishranu, osnove terapijske i dijagnostičke ishrane u zdravstvenim ustanovama v Osnovni računovodstveni obrasci medicinska dokumentacija u LPU. Medicinska sestra mora biti u stanju da: Ø Implementirajte i dokumentujte prekretnice proces njege prilikom zbrinjavanja pacijenata. Ø Pridržavajte se zdravstvenih i sigurnosnih zahtjeva u odjeljenju. Ø Osigurati infektivnu sigurnost pacijenta i medicinskog osoblja prilikom obavljanja manipulacija i njege pacijenata. Ø Sprovoditi preventivno, kurativno, dijagnostičke mjere propisane od strane lekara. Ø Ovladati tehnikom pripreme za dijagnostičke studije. Ø Ovladati tehnikom pripreme pacijenta za hitne i planirane operacije. Ø Ovladajte tehnikom sestrinske manipulacije. Ø Sprovoditi zdravstvenu edukaciju pacijenata i njihovih porodica. Ø Obezbediti hitan slučaj prva pomoć u vanrednim uslovima. Ø Sanirati pacijenta koji ulazi u odjel. Ø Pripremite dezinfekcijske otopine određene koncentracije. Ø Dezinficirajte predmete za njegu pacijenata. Ø Dezinfekcija, predsterilizacijsko čišćenje medicinskih sredstava. Ø Postavite materijal za zavoje, hirurško donje rublje u bicikle. Ø Koristite sterilni bix. Ø Dezinfikujte ruke. Ø Organizovati i nadzirati provođenje dezinfekcijskih aktivnosti po potrebi. Ø U slučaju nužde (posjekotine, uboda kože i sl.), prilikom dojećih manipulacija poduzeti mjere za sprječavanje profesionalne infekcije. Ø Vrši kontrolu kvaliteta dezinfekcije, predsterilizacijskog čišćenja i sterilizacije. Priprema pacijenta za planiranu operaciju. Preoperativni period Preoperativni period je period od trenutka kada pacijent uđe u hirurško odjeljenje za operaciju do trenutka njenog izvođenja. Svrha preoperativne pripreme pacijenta je smanjenje rizika od razvoja intra- i postoperativne komplikacije. Preoperativni period je podijeljen u dvije faze: dijagnostičku i pripremnu. Konačna dijagnoza je zadatak doktora. Dijagnoza je ta koja odlučuje o hitnosti operacije. Ali sestrinska zapažanja stanja pacijenta, njegovih promjena i odstupanja mogu ispraviti odluku liječnika. Ako se ispostavi da je pacijentu potrebna hitna operacija, tada pripremna faza počinje odmah nakon postavljanja dijagnoze i traje od nekoliko minuta do 1-2 sata. Glavne indikacije za hitnu operaciju su krvarenje bilo koje etiologije i akutne upalne bolesti. Ukoliko nema potrebe za hitnim zahvatom, vrši se odgovarajući upis u anamnezu i propisuje planirano hirurško liječenje. Medicinska sestra treba da poznaje apsolutne i relativne indikacije za operaciju, kako u hitnoj tako i u elektivnoj hirurgiji. Apsolutne indikacije za operaciju su bolesti i stanja koja predstavljaju opasnost po život pacijenta i mogu se otkloniti samo hirurškim metodama. Apsolutne indikacije, prema kojima se izvode hitne operacije, inače se nazivaju vitalnim. Ova grupa indikacija uključuje: asfiksiju, krvarenje bilo koje etiologije, akutne bolesti organa trbušne duplje(akutni apendicitis, akutni holecistitis, akutni pankreatitis, perforirani čir na želucu i duodenum, akutna opstrukcija crijeva, zadavljena kila), akutna gnojna hirurška oboljenja. Apsolutne indikacije za planiranu operaciju su sledeće bolesti: maligne neoplazme (rak pluća, rak želuca, rak dojke, itd.), stenoza jednjaka, opstruktivna žutica itd. Relativne indikacije za operaciju su dvije grupe bolesti: Različite planirane operacije su hitne operacije. Odlikuje ih činjenica da se hirurška intervencija ne može odgoditi na duži period. Hitne operacije se obično rade 1-7 dana nakon prijema ili postavljanja dijagnoze. Tako, na primjer, pacijent sa zaustavljenim krvarenje u stomaku može se operisati narednog dana nakon prijema zbog opasnosti od ponovnog krvarenja. U hitne operacije spadaju operacije malignih novotvorina (obično u roku od 5-7 dana od prijema nakon potrebnog pregleda). Dugotrajno odgađanje ovih operacija može dovesti do činjenice da će biti nemoguće provesti punopravnu operaciju zbog napredovanja procesa (pojava metastaza, rast tumora vitalnih organa itd.). Nakon postavljanja glavne dijagnoze, vrši se pregled svih vitalnih sistema koji se provodi u tri faze: preliminarna procjena, standardni minimum i dodatni pregled. Preliminarnu procenu vrše lekar i anesteziolog na osnovu prikupljanja pritužbi, pregleda organa i sistema i podataka iz fizičkog pregleda pacijenta. Prilikom prikupljanja anamneze važno je utvrditi da li je pacijent alergičan, koje je lijekove uzimao (posebno kortikosteroidne hormone, antibiotike, antikoagulanse, barbiturate). Te trenutke sestra ponekad lakše prepoznaje u procesu posmatranja pacijenta i kontaktiranja s njim nego njegovim direktnim ispitivanjem. Sestrinske intervencije u pripremi pacijenta za operaciju Standardni minimalni ispit uključuje: klinička analiza krv, biohemijske analize krv ( ukupni proteini, bilirubin, transaminaze, kreatinin, šećer), vrijeme zgrušavanja krvi, krvna grupa i Rh faktor, analiza urina, fluorografija prsa(ne više od 1 godine), zaključak stomatologa o sanitaciji usne šupljine, elektrokardiografiji, pregled kod terapeuta, za žene - pregled kod ginekologa. Zadaci medicinske sestre uključuju pripremu pacijenta za određenu vrstu analize i dodatno praćenje njegovog stanja. Ako se otkrije bilo koja prateća bolest, radi se dodatni pregled radi postavljanja točne dijagnoze. Pripremnu fazu zajednički provode ljekar i medicinska sestra. Provodi se uzimajući u obzir orijentaciju na pojedine organe i sisteme tijela. Nervni sistem. Nervni sistem hirurških pacijenata značajno je povrijeđen bolovima i poremećajima spavanja, protiv kojih se bore uz pomoć različitih lijekovi veoma važno u preoperativnom periodu. Važno je zapamtiti da je "psihološka premedikacija" uz farmakoloških agenasa doprinosi stabilizaciji mentalno stanje pacijentu, pomažu u smanjenju broja postoperativnih komplikacija i olakšavaju anesteziju tijekom operacije. Kardiovaskularni i hematopoetski sistem zahtijevaju povećanu pažnju. Ako aktivnost srdačno- vaskularni sistem prekršene, propisuju se mjere za njegovo poboljšanje. Pacijenti s akutnom anemijom primaju transfuziju krvi prije, za vrijeme i nakon operacije. Kako bi se spriječile komplikacije od respiratornog sistema potrebno je unaprijed podučiti pacijenta pravilno disanje(duboko udisanje i dug izdisaj kroz usta) i iskašljavanje kako bi se spriječilo zadržavanje sekreta i zagušenja u disajnim putevima. U istu svrhu, banke se ponekad plasiraju uoči operacije. Gastrointestinalni trakt. S punim želucem nakon anestezije, sadržaj iz njega može početi pasivno teći u jednjak, ždrijelo, usnoj šupljini(regurgitacija), a odatle sa disanjem dospeti u larinks, dušnik i bronhijalno stablo (aspiracija). Aspiracija može dovesti do asfiksije - blokade dišnih puteva, što može dovesti do smrti pacijenta ili najteže komplikacije - aspiracione upale pluća. Da bi sprečila aspiraciju, sestra treba da objasni pacijentu da na dan planirane operacije ne sme ništa da jede i ne pije ujutru, kao i da prethodnog dana u 17-18 sati ne treba da jede jako obilno večeru. Prije planirane operacije, medicinska sestra daje pacijentu klistir za čišćenje. To se radi tako da kada su mišići na operacijskom stolu opušteni, nema proizvoljnog pražnjenja. Neposredno prije operacije potrebno je voditi računa o pražnjenju mjehura pacijenta. Da biste to učinili, u velikoj većini slučajeva morate pustiti pacijenta da urinira. Potreba za kateterizacijom bešike je retka. Može biti potrebno ako je pacijentovo stanje teško, bez svijesti ili kada se izvode posebne vrste hirurških zahvata.Koža. Uoči operacije potrebno je osigurati preliminarnu pripremu hirurškog polja. Ovaj događaj se održava kao jedan od načina prevencije kontaktne infekcije. Uveče prije operacije pacijent se treba istuširati ili oprati u kupatilu, obući čistu posteljinu, osim toga mijenja se posteljina. Ujutro nakon operacije, medicinska sestra brije liniju kose u zoni nadolazeće operacije suhom metodom. Ovaj događaj je neophodan, jer prisustvo dlaka otežava tretiranje kože antisepticima i može doprinijeti razvoju postoperativnih infektivnih komplikacija. Brijati se treba na dan operacije, a ne ranije, jer se može razviti infekcija na području nastalom prilikom brijanja malih kožnih lezija. Kada se pripremate za hitnu operaciju, obično je ograničeno na brijanje kose samo u području operacije. Psihološka priprema pacijenta za operaciju At pravilno ponašanje psihološka priprema smanjuje nivo anksioznosti, postoperativne boli i učestalost postoperativnih komplikacija. Medicinska sestra provjerava da li je pristanak na operaciju potpisao pacijent. U slučaju hitne operacije, pristanak mogu dati rođaci. Teški traumatski učinak imaju bolna iskustva pacijenta o predstojećoj operaciji. Pacijent se može mnogo toga plašiti: same operacije i patnje i bola koji su s njom povezani. Može se bojati za ishod operacije i njene posljedice. U svakom slučaju, upravo bi sestra, s obzirom na činjenicu da je stalno uz pacijenta, trebala moći saznati specifičnosti straha ovog ili onog pacijenta, utvrditi čega se pacijent točno boji i koliko je veliki. a njegov strah je dubok. Sestra o svim svojim zapažanjima izvještava ljekara, mora postati pažljiv posrednik i s obje strane pripremiti razgovor između pacijenta i ljekara o predstojećoj operaciji, koji bi trebao pomoći u otklanjanju strahova. I doktor i medicinska sestra moraju "zaraziti" pacijenta svojim optimizmom, učiniti ga svojim pratiocem u borbi protiv bolesti i teškoća postoperativnog perioda. Preoperativna priprema starijih i starijih osoba Stariji ljudi teže podnose operaciju, pokažite preosjetljivost na neke lijekove, skloni su raznim komplikacijama zbog starosnih promjena i pratećih bolesti. Depresija, izolacija, ogorčenost odražavaju ranjivost psihe ove kategorije pacijenata. Pažnja prema pritužbama, ljubaznost i strpljenje, tačnost u ispunjavanju obaveza pogoduju smirenosti, vjeri u dobar ishod. Vježbe disanja su od posebnog značaja. Atonija crijeva i opstipacija koja ga prati zahtijevaju odgovarajuću dijetu, imenovanje laksativa. Hipertrofija (adenom) je česta kod starijih muškaraca prostate s otežanim mokrenjem, pa se stoga, prema indikacijama, urin uklanja kateterom. Zbog slabe termoregulacije potrebno je propisati topli tuš, a temperaturu vode u kadi podesiti samo na 37*C. Nakon kupanja, pacijent se dobro osuši i toplo obuče. Tablete za spavanje se daju noću prema lekarskom receptu. Preoperativna priprema djece Kao i kod odraslih pacijenata, suština preoperativne pripreme djece je stvaranje najbolji uslovi Za hirurška intervencija, međutim, specifični zadaci koji se javljaju u ovom slučaju i metode za njihovo rješavanje imaju određene karakteristike koje su izražene što više, što više manje bebe. Priroda pripreme i njeno trajanje zavise od niza faktora: starosti djeteta, perioda prijema od trenutka bolesti (rođenja), prisutnosti pratećih bolesti i komplikacija itd. Vrsta patologije i hitnost operacije (planirana, hitna) takođe se uzimaju u obzir. Istovremeno, neke od mjera su zajedničke za sve bolesti, dok je drugi dio primjenjiv samo u pripremi za određene operacije iu određenim situacijama. Medicinska sestra treba biti dobro upućena u starosne karakteristike obuke i kompetentno izvršavati recepte liječnika. novorođenčadi i odojčadi operišu najčešće za hitne i hitne indikacije zbog malformacija unutrašnje organe. Glavni zadaci preoperativne pripreme su prevencija respiratorne insuficijencije, hipotermije, poremećaja zgrušavanja krvi i metabolizma vode i soli, kao i borba protiv ovih stanja. Starija djeca se operišu kako planski tako i po hitnim indikacijama. U prvom slučaju provodi se temeljit klinički pregled. Mnogo pažnje treba posvetiti očuvanju psihe malo dijete. Djeca često pokazuju znake uzbuđenja, pitaju kada će se operacija održati i doživljavaju strah od intervencije. Neuropsihički slomovi su ponekad povezani s neočekivanom manipulacijom, pa je uvijek potrebno djetetu ukratko objasniti prirodu predstojećeg postupka. Apsolutno je potrebno izbjegavati zastrašujuće riječi i izraze, ne djelovati više vikom, već nježnim i ujednačenim tretmanom. Inače medicinska sestra može poništiti sve napore doktora koji nastoji da postigne samopouzdanje, duševni mir djeteta kojem je zakazana operacija. Mentalna priprema ima veliki značaj za povoljan ishod operacije i normalan tok postoperativnog perioda. Postavljanje klistir za čišćenje Klistir za čišćenje se koristi za mehaničko pražnjenje debelog crijeva uz: Kontraindikacije: krvarenje iz probavni trakt; akutne upalne bolesti debelog crijeva i rektuma; maligne neoplazme rektuma; prvih dana nakon operacije; pukotine u tom području analni otvor; rektalni prolaps; akutni apendicitis, peritonitis; masivno oticanje. Oprema: sistem koji se sastoji od Esmarch šolje, spojne cijevi dužine 1,5 m sa ventilom ili stezaljkom; tronožac; sterilni rektalni vrh, maramice; voda temperature 20°C, u količini od 1,5-2 l; termometar za vodu; petrolatum; lopatica za podmazivanje vrha vazelinom; Ulja i pelene; posuda s uljanom tkaninom; karlica; kombinezon: jednokratne rukavice, medicinski ogrtač, kecelja od uljane tkanine, cipele koje se mogu skinuti. Priprema za proceduru. Pod stražnjicu pacijenta staviti platnenu krpu koja visi u karlicu i pokrivena pelenom. Izvršenje procedure. Završetak postupka. 1.Otpratiti pacijenta u toalet ili poslužiti posudu kada se pojavi potreba za defekacijom. Obezbedite toalet papir. Ako pacijent leži na sudu, onda, ako je moguće, podignite uzglavlje kreveta za 45°-60°. 2.Provjerite je li postupak uspješan. Ako pacijent leži na sudu - izvadite posudu na stolicu (klupu), prekrijte uljnom krpom. Pregledajte izmet. 3.Rastavite sisteme. Staviti u posudu sa dezinfekcionim rastvorom Oprati pacijenta. .Promijeniti kaput, rukavice, kecelju. Stavite rukavice i pregaču u posudu sa dezinfekcionim rastvorom. 5.Dezinfikujte korišćene predmete. Sanitarno-higijenski tretman bolesnika. Priprema operativnog polja Uoči operacije pacijent treba da se okupa ili istušira, a područje uz operaciju i samo hirurško polje treba pažljivo obrijati ujutro na dan operacije. Prilikom prijema teško bolesnog hirurškog polja, sestra operacione jedinice se brije. Priprema operacionog polja vrši se u preoperativnoj sali pod vodstvom operacione sestre koja nije uključena u operaciju. S obzirom da je tokom operacije često potrebno proširiti rez, kosa se brije daleko izvan predviđenog hirurškog polja. Prilikom operacija na koži glave, po pravilu se obrijaju sva dlaka. Izuzetak su male rane mekih tkiva i benigni tumori kože, posebno kod žena. Prije operacije na trbušnim organima, dlake na cijeloj prednjoj površini trbuha, uključujući i pubis, se obrijaju. Tokom operacija na stomaku, jetri, slezini, muškarci briju i dlake na grudima do nivoa bradavica. Kada se ovaj rez nalazi ispod pupka, briju se stidne dlake i gornji dio bedara. Kod pacijenata sa ingvinalne kile i druge bolesti ovog područja briju dlake u području genitalija i perineuma. Prilikom operacija na anusu, dlake se briju u perineumu i na genitalijama, na unutrašnjoj površini bedara i zadnjice. Prilikom operacija na udovima, cijeli zahvaćeni segment ekstremiteta uključuje se u operacijsko polje. Prije operacije za kolenskog zgloba obrijati kosu, počevši od gornje trećine bedra do sredine potkoljenice. Kod pacijenata sa proširenim venama, brijati kosu na odgovarajući način ingvinalna regija, na pubisu, cijelu nogu. Prilikom operacija na mlečnoj žlezdi, dlake u pazuhu se briju. Ako se operacija namjerava završiti presađivanjem kože, dlake na mjestima predviđenim za režanj treba pažljivo i pažljivo obrijati kako se ne bi ogrebala koža. Premedikacija Primena je premedikacija lijekovi prilikom pripreme pacijenta za opću ili lokalnu anesteziju, za ublažavanje psihoemocionalnog stresa, kao i smanjenje lučenja sline i sluzi u respiratornom traktu, suzbijanje neželjenih autonomnih refleksa (tahikardija, aritmija), pojačavanje analgezije i produbljivanje sna u fazi uvodne anestezije, smanjiti nelagodnost prilikom ubrizgavanja lokalnog anestetika, kako bi se smanjio rizik od mučnine i povraćanja u postoperativnom periodu, kako bi se spriječila aspiracija želudačnog sadržaja tokom uvodne anestezije. Prilikom pripreme za lokalnu anesteziju treba obratiti pažnju na pacijenta. Objasnite mu prednosti lokalne anestezije. U razgovoru sa pacijentom potrebno ga je uvjeriti da će operacija biti bezbolna ako pacijent na vrijeme prijavi pojavu bola, što se može zaustaviti dodavanjem anestetika. Pacijenta treba pažljivo pregledati, posebno kože gdje će se održati lokalna anestezija, jer at pustularne bolesti i iritacije kože, ova vrsta anestezije se ne može izvesti. Pacijent treba da sazna alergijske bolesti posebno alergični na anestetike. Izmjeriti prije anestezije arterijski pritisak, tjelesnu temperaturu, izbrojati puls. Prije premedikacije zamolite pacijenta da se isprazni bešike. 20-30 minuta prije operacije premedikat: ubrizgati 0,1% rastvor atropina, 1% rastvor promedola i 1% rastvor difenhidramina 1 ml intramuskularno u jednom špricu. Nakon premedikacije pacijent treba da bude pri svijesti, pospan, miran i kontaktan. Detaljan razgovor, sugestija i emotivna podrška sastavni su dio pripreme za operaciju. Doze lijekova zavise od starosti, težine, fizičkog i psihičkog statusa. Teško bolesnima i oslabljenima, kao i dojenčadi i starijima, potrebne su manje doze. sedativi i tablete za smirenje. Naprotiv, kod psihomotorne agitacije mogu biti potrebne veće doze. Nakon premedikacije potrebno je strogo pridržavanje odmor u krevetu do kraja lokalne anestezije. Pravila za dovođenje pacijenta u operacionu salu Nakon pripreme operacionog polja, medicinska sestra operacione jedinice skida sa pacijenta donji veš hirurškog odeljenja i pomaže da se presvuče u donji veš operacione jedinice. Osoblje odjeljenja, u navlakama za cipele i maskama od gaze, unosi kolica sa pacijentom u operacionu salu. Ako je pacijent pri svijesti, aktivan, tada se samostalno kreće do operacionog stola iz kolica, ako je u teškom stanju, pomažu mu medicinska sestra i medicinska sestra. Pacijent mora biti postavljen u ispravan položaj. Lokacija ili položaj pacijenta na operacijskom stolu može biti različit, ovisno o području u kojem će se nalaziti hirurška rana, o prirodi operacije, njenom stadijumu, kao i o stanju pacijenta. Položaj pacijenta na operacionom stolu · Na leđima horizontalno - prilikom operacija na licu, grudima, trbušnim organima, bešici, spoljašnjim muškim polnim organima, udovima. · Položaj na leđima sa zabačenom glavom - tokom operacija štitne žlijezde, larinks. · Položaj na leđima, valjak na stolu se postavlja ispod donjih rebara radi boljeg pristupa i pregleda organa gornjeg abdomena; prilikom operacija na žučne kese, slezena. · Položaj na strani (desno ili lijevo) - tokom operacija bubrega. · ležeći položaj sa donjih udova, savijena u zglobovima kuka i koljena - tokom ginekoloških operacija i tokom operacija u rektnom području. · Trendelenburgov položaj sa spuštenom glavom stola - tokom operacija na karličnim organima. · Položaj sa spuštenim donjim krajem stola - tokom operacija na mozgu. · Položaj ležeći na stomaku - tokom operacija na okcipitalnoj regiji glave, na kičmi, sakralnoj regiji. Rentgenske metode istraživanja R-studija želuca i dvanaestopalačnog crijeva. Svrha: dijagnostika bolesti želuca i dvanaestopalačnog crijeva Kontraindikacije: krvarenje iz čira Algoritam izvršenja: . .Objasnite da priprema nije potrebna .Upozoriti pacijenta da dođe u rendgensku salu u vrijeme koje odredi ljekar. .U rendgenskoj sali pacijent uzima suspenziju barijum sulfata u količini od 150-200 ml. 5.Doktor snima slike irigoskopija (pregled debelog crijeva) Svrha studije: dijagnoza bolesti debelog crijeva. Oprema: 1,5 l suspenzije barijum sulfata (36-37 *), sistem koji se sastoji od Esmarch šolje, spojne cijevi dužine 1,5 m sa ventilom ili stezaljkom; tronožac; sterilni rektalni vrh, maramice; voda temperature 20°C, u količini od 1,5-2 l; termometar za vodu; petrolatum; lopatica za podmazivanje vrha vazelinom; Ulja i pelene; posuda s uljanom tkaninom; karlica; kombinezon: jednokratne rukavice, medicinski ogrtač, kecelja od uljane tkanine, cipele koje se mogu skinuti. Algoritam izvršenja: .Objasnite pacijentu tok i neophodnost ovog postupka. .Objasnite značenje predstojeće pripreme za studij: · isključiti iz prehrane namirnice koje proizvode plinove (povrće, voće, mliječni proizvodi, proizvodi od kvasca, crni kruh); · dati pacijentu 30-60 ml ricinusovo ulje sv 12-13 sati uoči studija; · staviti 2 klistir za čišćenje uveče uoči studije i ujutro 2 sata prije zahvata; · ujutro na dan studija dati sick easy proteinski doručak. 3.Otpratiti pacijenta do rendgenske sobe u dogovoreno vrijeme. .Uz klistir unesite suspenziju barijum sulfata do 1,5 litara pripremljenu u rendgenskoj sali. .Snimljen je niz slika. Intravenska ekskretorna urografija operacija priprema pacijenta sestrinstvo Svrha: dijagnostika bolesti bubrega i urinarnog trakta. Oprema: špricevi za jednokratnu upotrebu 20 ml, rastvor natrijum tiosulfata 305, sve što je potrebno za klistir za čišćenje, kontrastno sredstvo (urografin ili verografin, po preporuci lekara). Algoritam izvršenja: .Obrazovati pacijenta i članove njegove porodice o pripremi za studiju .Navedite posljedice kršenja preporuka medicinske sestre .Uklonite namirnice koje proizvode plinove iz prehrane 3 dana prije studije. .Isključite unos hrane 18-20 sati prije studije. .Pobrinite se da dan prije večere uzmete laksativ kako vam je propisao ljekar; ograničite unos tečnosti od popodneva uoči studije. .Stavite klistir za čišćenje uoči studije i ujutro 2 sata prije studije. .Nemojte uzimati hranu, lijekove, ne pušiti, ne praviti injekcije i druge postupke prije studije. .Ispraznite mjehur neposredno prije zahvata. 10.Otprati pacijenta do rendgenske sobe. 11.Snimite preglednu fotografiju. .Po preporuci ljekara intravenozno polako uvesti 20-40-60 ml kontrastnog sredstva. .Snimite seriju slika. Priprema pacijenta za endoskopiju Trenutno se endoskopske metode istraživanja koriste i za dijagnozu i za liječenje. razne bolesti. Posebnu ulogu u prepoznavanju ima moderna endoskopija ranim fazama mnoge bolesti, posebno onkološke bolesti(rak) razna tijela(želudac, bešika, pluća). Najčešće se endoskopija kombinuje sa ciljanom (vizuelno kontrolisanom) biopsijom, terapijske mjere(davanje lijeka), sondiranje. Endoskopija - metoda vizuelnog pregleda šuplji organi korištenjem optomehaničkih rasvjetnih uređaja. Endoskopske metode uključuju: Bronhoskopija<#"16" src="doc_zip2.jpg" />Gastroskopija<#"16" src="doc_zip3.jpg" />Histeroskopija<#"16" src="doc_zip4.jpg" />Kolonoskopija - sluzokoža debelog crijeva. Kolposkopija - ulaz u vaginu i zidove vagine. Laparoskopija<#"16" src="doc_zip7.jpg" />Otoskopija - eksterna ušni kanal i bubnu opnu. Sigmoidoskopija - rektum i distalno sigmoidnog kolona. Ureteroskopiju<#"16" src="doc_zip10.jpg" />Holangioskopija<#"16" src="doc_zip11.jpg" />Cistoskopija<#"16" src="doc_zip12.jpg" />Ezofagogastroduodenoskopija - pregled jednjaka, želučane šupljine i duodenuma. Fistuloskopija - pregled unutrašnjih i spoljašnjih fistula. Torakoskopija<#"16" src="doc_zip15.jpg" />Kardioskopija<#"16" src="doc_zip16.jpg" />Angioskopija<#"16" src="doc_zip17.jpg" />Artroskopija<#"16" src="doc_zip18.jpg" />Ventrikuloskopija<#"justify">Priprema pacijenta za fibrogastroduodenoskopiju (FGDS) FGDS - endoskopski pregled jednjaka, želuca, duodenuma, pomoću gastroskopa. At ovu studiju gastroskop se ubacuje kroz usta. Svrha: terapeutska, dijagnostička (otkrivanje stanja sluznice ispitivanih organa - upale, čirevi, polipi, tumori; biopsija, primjena lijekova). Indikacije: bolesti jednjaka, želuca, duodenuma. Slijed: )Obavijestiti pacijenta o svrsi i toku postupka, dobiti njegov pristanak. )Uoči studija zadnji termin hrana najkasnije do 21h (lagana večera). )Studija se provodi na prazan želudac (ne piti, ne pušiti, ne uzimati lijekove). )Upozorite pacijenta da tokom studije neće moći govoriti i gutati pljuvačku. )Na pregled ponesite peškir (za pljuvanje pljuvačke). )Ako postoje proteze koje se mogu skinuti, upozorite pacijenta da ih treba ukloniti. )Objasnite pacijentu da se neposredno prije studije anestezija ždrijela i ždrijela (otopinom lidokaina ili dikaina) izvodi irigacijom iz inhalatora. )Položaj pacijenta je ležeći na lijevoj strani. )Nakon pregleda ne jesti 2 sata. Priprema pacijenta za sigmoidoskopiju (RRS) RRS - endoskopski pregled rektuma i sigmoidnog kolona pomoću krutog endoskopa (rektoskopa). U ovoj studiji, proktoskop se ubacuje kroz anus za 25-30 cm. Svrha: terapeutska, dijagnostička (otkrivanje stanja sluznica - upala, erozije, hemoragije, tumori, unutrašnji hemoroidi, uzimaju se brisevi, rade se biopsije). Indikacije: bolesti rektuma i sigmoidnog kolona. Slijed: )Obavijestiti pacijenta o svrsi i toku studije, dobiti njegov pristanak. )Tri dana prije studije isključite hranu koja potiče stvaranje plinova iz prehrane. )Uveče i ujutro uoči studije - klistir za čišćenje na efekat "čiste vode". )Uoči studije u 12 sati, pacijent popije 60 ml 25% rastvora barijum sulfata. )Studija se izvodi ujutro na prazan želudac. )Položaj pacijenta tokom studije je ležeći na lijevoj strani sa nogama podignutim na stomak. )Područje se anestezira prije pregleda. analni otvor 3% dikainska mast. Priprema pacijenta za cistoskopiju Cistoskopija je endoskopski pregled mokraćne bešike cistoskopom. Kod ove vrste studije, cistoskop se ubacuje kroz uretru. Namjena: terapijska, dijagnostička (otkrivanje stanja sluznice - ulceracije, papiloma, tumora, prisutnost kamenaca, utvrđivanje ekskretorne sposobnosti bubrega). Indikacije: bolesti urinarnog sistema. Slijed: )Obavijestiti pacijenta o svrsi i toku predstojeće studije, dobiti njegov pristanak. )Prije studije ispraznite mjehur. )Obavite higijenski toalet genitalija. )Položaj pacijenta tokom studije na leđima, razdvojenih nogu, savijenih u koljenima, na urološkoj stolici. )Vanjski otvor uretre tretira se sterilnom otopinom Furacilina ili Rivanola. )Uz uvođenje cistoskopa, vanjski otvor uretra, tretiran anesteticima. )Nakon studije, pridržavajte se mirovanja u krevetu najmanje dva sata. Priprema pacijenta za bronhoskopiju Bronhoskopija je endoskopski pregled bronhijalnog stabla pomoću bronhoskopa. U ovoj studiji, bronhoskop se ubacuje kroz usta. Namjena: terapeutska, dijagnostička (dijagnostika erozija i ulkusa bronhijalne sluznice, ekstrakcija strana tijela uklanjanje polipa, liječenje bronhiektazija, apscesa pluća, primjena lijekova, ekstrakcija sputuma, biopsija). Slijed: )Obavijestiti pacijenta o svrsi i toku predstojeće studije, dobiti njegov pristanak. )Studija se provodi na prazan želudac. Zabranjeno pušenje. Uveče, po preporuci lekara, uvesti lekove za smirenje. )Neposredno prije studije ispraznite mjehur. )Neposredno prije studije, kako je propisao ljekar, ubrizgati subkutano 0,1% rastvor atropina 1,0 ml, 1% rastvor difenhidramina 1,0 ml. )Položaj pacijenta tokom studije sedeći ili ležeći sa zabačenom glavom. )Prije umetanja bronhoskopa, anestezirajte gornji dio respiratornog trakta
)Nakon studije nemojte jesti niti pušiti 2 sata. Osiguravanje infektivne sigurnosti pacijenta Nakon otpusta svakog pacijenta, krevet, noćni ormarić, postolje za noćne posude brišu se krpama obilno navlaženim dezinfekcijskim rastvorom. Ležište je prekriveno posteljinom koja je prošla komornu obradu po režimu za vegetativne oblike mikroba. Ako je moguće, obratite pažnju na ciklično punjenje komora. Pacijentu se daju individualni predmeti njege: pljuvačka, posuda za krevet i sl., koji se odmah nakon upotrebe uklanjaju sa odjeljenja i dobro peru. Nakon što je pacijent otpušten, predmeti individualna njega podvrgnuti dezinfekciji. Strogo je zabranjeno unošenje mekih igračaka i drugih predmeta koji ne mogu izdržati dezinfekciju u hirurške odjele. Na kraju rada mijenjaju se ogrtači, maske, papuče. Strogo je zabranjeno neovlašteno kretanje pacijenata sa odjeljenja na odjeljenje i pristup drugim odjeljenjima. Promjena donjeg rublja i posteljine vrši se najmanje 1 put u 7 dana (nakon higijenskog pranja). Osim toga, posteljina se mora promijeniti u slučaju kontaminacije. Prilikom mijenjanja donjeg rublja i posteljine pažljivo se skuplja u pamučne vrećice ili posude s poklopcem. Strogo je zabranjeno bacati iskorištenu posteljinu na pod ili u otvorene kante. Sortiranje i demontaža prljavog rublja vrši se u posebno određenoj prostoriji izvan odjeljenja. Nakon promjene posteljine, svi predmeti u prostoriji i pod se brišu dezinfekcijskim rastvorom. Bolesnici se otpuštaju u posebnu prostoriju (otpusnicu). Papuče i druge cipele nakon otpusta ili smrti pacijenta se brišu tamponom navlaženim 25% otopinom formalina ili 40% otopinom sirćetna kiselina dok se unutrašnja površina potpuno ne navlaži. Zatim se cipele stavljaju u plastičnu vrećicu na 3 sata, nakon čega se vade i ventiliraju 10-12 sati dok ne nestane miris preparata. Odjel se održava čistim i urednim. Čišćenje se provodi najmanje 2 puta dnevno mokrom metodom, otopinom sapuna i sode. Sredstva za dezinfekciju koristiti nakon promjene posteljine iu slučaju bolničke infekcije. Na odjelima za bolesnike sa gnojno-septičkim oboljenjima i postoperativno gnojne komplikacije svakodnevno čišćenje se provodi uz obaveznu upotrebu dezinficijensa. Osobine pripreme pacijenta za hitnu operaciju Hitne operacije neophodne su kod povreda (povrede mekih tkiva, frakture kostiju) i akutne hirurške patologije (upala slijepog crijeva, holecistitis, komplikovani čirevi, zadavljene kile, opstrukcija crijeva, peritonitis). Hitne operacije prisiljavaju da priprema bude što je moguće kraća, uz samo potrebnu sanitaciju, dezinfekciju i brijanje hirurškog polja. Potrebno je imati vremena za određivanje krvne grupe, Rh faktora, mjerenje temperature. Iz prepunjenog želuca se uklanja sadržaj, gastrična sonda se radi u slučajevima kada je pacijent jeo hranu nakon 17-18 sati prethodnog dana. Klistiranje nije potrebno prije hitnih operacija, jer za to obično nema vremena, osim toga, za pacijente koji su u kritično stanje ovaj postupak može biti veoma težak. Tokom hitnih operacija za akutne bolesti organa trbušne šupljine postavljanje klistiranja je općenito kontraindicirano. Kada je indikovano, hitno se uspostavlja intravenska infuzija i pacijent sa operativni sistem dostavljeni u operacionu salu, gde nastavljaju sa neophodnim merama već tokom anestezije i operacije. Postoperativno zbrinjavanje pacijenata Postoperativna komplikacija je novo patološko stanje koje nije karakteristično za normalan tok postoperativnog perioda i nije posljedica progresije osnovne bolesti. Komplikacije je važno razlikovati od operativnih reakcija, koje jesu prirodna reakcija tijelo pacijenta do bolesti i operativne agresije. Postoperativne komplikacije, za razliku od postoperativnih reakcija, dramatično smanjuju kvalitetu liječenja, odgađaju oporavak i ugrožavaju život pacijenta. Izdvajaju rane (od 6-10% pa do 30% kod produženih i opsežnih operacija) i kasne komplikacije. U nastanku postoperativnih komplikacija bitna je svaka od šest komponenti: pacijent, bolest, operater, metoda, okruženje i slučajnost. Komplikacije mogu biti: · razvoj poremećaja uzrokovanih osnovnom bolešću; · kršenje funkcija vitalnih sustava (respiratorni, kardiovaskularni, jetra, bubrezi) uzrokovane popratnim bolestima; · posljedice nedostataka u izvođenju operacije Značajne su karakteristike bolničke infekcije i sistema zbrinjavanja pacijenata u datoj bolnici, šeme za prevenciju određenih stanja, dijetoterapija, izbor medicinskog i medicinskog osoblja. Postoperativne komplikacije su sklone progresiji i recidivu i često dovode do drugih komplikacija. Nema blažih postoperativnih komplikacija. U većini slučajeva potrebne su ponovljene intervencije. Učestalost postoperativnih komplikacija je oko 10%, dok je udio infektivnih 80%. Rizik se povećava s hitnim i dugotrajnim operacijama. Faktor trajanja operacije jedan je od vodećih faktora u razvoju gnojnih komplikacija. Tehničke greške: neadekvatan pristup, nepouzdana hemostaza, traumatsko provođenje, slučajna (neprimetna) oštećenja drugih organa, nemogućnost razgraničenja polja pri otvaranju šupljeg organa, ostavljanje stranih tijela, neadekvatne intervencije, defekti šavova, neadekvatna drenaža, postoperativni nedostaci upravljanja. Prevencija komplikacija u ranom i kasnom postoperativnom periodu Glavni zadaci postoperativnog perioda su: prevencija i liječenje postoperativnih komplikacija, ubrzanje procesa regeneracije, vraćanje radne sposobnosti pacijenta. Postoperativni period je podeljen u tri faze: rani - prvih 3-5 dana nakon operacije, kasni - 2-3 nedelje, dalji (ili period rehabilitacije) - obično od 3 nedelje do 2 - 3 meseca. Postoperativni period počinje odmah nakon završetka operacije. Na kraju operacije, kada se obnovi spontano disanje, endotrahealna cijev se uklanja, pacijent se u pratnji anesteziologa i sestre prebacuje na odjel. Sestra mora pripremiti funkcionalan krevet za povratak pacijenta, postaviti ga tako da mu se može prići sa svih strana, racionalno rasporediti potrebnu opremu. Posteljinu je potrebno poravnati, zagrijati, provjetriti odjel, jakom svjetlu nemo. U zavisnosti od stanja, prirode operacije, obezbeđuju određeni položaj pacijenta u krevetu. Nakon operacija na trbušnoj šupljini u lokalnoj anesteziji preporuča se položaj s podignutom glavom i blago savijenim kolenima. Ovaj položaj potiče opuštanje. abdominals. Ako nema kontraindikacija, nakon 2-3 sata možete saviti noge, prevrnuti se na bok. Najčešće, nakon anestezije, pacijent se polaže vodoravno na leđa bez jastuka s glavom okrenutom na jednu stranu. Ovaj položaj služi kao prevencija anemije mozga, sprečava ulazak sluzi i povraćanja u respiratorni trakt. Nakon operacija na kralježnici, pacijenta treba staviti na stomak, nakon što se na krevet stavi štitnik. Pacijenti koji su operisani opšta anestezija, potrebno je stalno praćenje do buđenja i obnavljanja samostalnog disanja i refleksa. Medicinska sestra nadgleda pacijenta opšte stanje, izgled, boja kože, učestalost, ritam, punjenje pulsa, učestalost i dubina disanja, diureza, pražnjenje gasova i stolice, tjelesna temperatura. Za suzbijanje bola subkutano se ubrizgavaju morfij, omnopon, promedol. Tokom prvog dana to se radi svakih 4-5 sati. Za prevenciju tromboembolijskih komplikacija potrebno je suzbiti dehidraciju, aktivirati pacijenta u krevetu, fizioterapija od prvog dana pod vodstvom sestre, sa proširene vene vene prema indikacijama - previjanje nogu elastičnim zavojem, uvođenje antikoagulansa. Također je potrebno promijeniti položaj u krevetu, bankama, senf flasterima, vježbe disanja pod vodstvom sestre: naduvavanje gumenih vreća, loptica. Prilikom kašljanja pokazuju se posebne manipulacije: treba staviti dlan na ranu i lagano ga pritisnuti dok kašljate. Poboljšavaju cirkulaciju krvi i ventilaciju pluća. Ako je pacijentu zabranjeno piti i jesti, propisana je parenteralna primjena otopina proteina, elektrolita, glukoze, masnih emulzija. Da bi se nadoknadio gubitak krvi iu svrhu stimulacije, transfuzuju se krv, plazma, krvne zamjene. Nekoliko puta dnevno, sestra treba očistiti pacijentova usta: obrisati ga loptom navlaženom vodikovim peroksidom, slabom otopinom natrijevog bikarbonata, borna kiselina ili rastvor kalijum permanganata sluzokože, desni, zuba; ukloniti plak sa jezika limunova kora ili tampon umočen u rastvor koji se sastoji od kašičice natrijum bikarbonata i kašike glicerina u čaši vode; namazati usne vazelinom. Ako stanje pacijenta dozvoljava, potrebno mu je ponuditi da isprati usta. Kod dugotrajnog gladovanja, radi sprečavanja upale parotidne žlijezde, preporučuje se žvakanje (ne gutanje) crnih krekera, kriški narandže, kriške limuna kako bi se potaknulo lučenje sline. Nakon operacije abdomena (laparotomija) može doći do štucanja, regurgitacije, povraćanja, nadimanja, zadržavanja stolice i plinova. Pomoć pacijentu se sastoji u pražnjenju želuca sondom (nakon operacije na želucu sondu ubacuje doktor), koja se ubacuje kroz nos ili usta. Da bi se uklonilo uporno štucanje, subkutano se injektira atropin (0,1% otopina 1 ml), hlorpromazin (2,5% otopina 2 ml), provodi se cervikalna vagosimpatička blokada. Za uklanjanje plinova, umetnite cijev za izlaz plina, imenovati liječenje lijekovima. Nakon operacija na gornjem dijelu gastrointestinalnog trakta, 2 dana kasnije se daje hipertonični klistir. Nakon operacije, pacijenti ponekad ne mogu sami mokriti zbog neobičnog položaja, grča sfinktera. Za suzbijanje ove komplikacije, grijač se postavlja na područje mjehura, ako nema kontraindikacija. Sipanje vode, topla posuda, intravenozno davanje rastvora urotropina, magnezijum sulfata, injekcije atropina, morfijuma takođe izazivaju mokrenje. Ako su sve ove mjere bile neefikasne, pribjegavaju se kateterizaciji (ujutro i navečer), vodeći evidenciju o količini urina. Smanjena diureza može biti simptom teške komplikacije postoperativnog zatajenja bubrega. Zbog kršenja mikrocirkulacije u tkivima, zbog njihove dugotrajne kompresije, mogu se razviti dekubitusi. Da bi se spriječila ova komplikacija, potreban je skup ciljanih mjera. Prije svega, potrebna vam je pažljiva njega kože. Prilikom pranja kože bolje je koristiti blagi i tečni sapun. Nakon pranja kožu treba dobro osušiti i po potrebi navlažiti kremom. Ranjivosti (sakrum, lopatice, potiljak, stražnja površina lakatnog zgloba, pete) treba podmazati kamfor alkohol. Da bi se promijenila priroda pritiska na tkivo, ispod ovih mjesta se postavljaju gumeni krugovi. Također biste trebali pratiti čistoću i suhoću posteljine, pažljivo ispraviti nabore na plahti. Pozitivan učinak ima masaža, korištenje posebnog antidekubitusnog dušeka (madrac sa konstantno promjenjivim pritiskom u odvojenim dijelovima). Rana aktivacija pacijenta je od velike važnosti za prevenciju dekubitusa. Ako je moguće, pacijente treba staviti, posaditi ili barem okrenuti s jedne na drugu stranu. Također biste trebali naučiti pacijenta da redovno mijenja položaj tijela, povlači se, diže, pregledava osjetljiva područja kože. Ako je osoba prikovana za stolicu ili invalidska kolica, treba joj savjetovati da otpusti pritisak na zadnjicu otprilike svakih 15 minuta – nagne se naprijed i ustane, oslanjajući se na ruke stolice. Njega postoperativnih komplikacija Krvarenje može zakomplikovati svaku intervenciju. Osim vanjskog krvarenja, treba imati na umu i izlijevanje krvi u šupljinu ili lumen šupljih organa. Razlozi su nedovoljna hemostaza tokom operacije, klizanje ligature sa podvezane žile, prolaps krvnog ugruška i poremećaji zgrušavanja krvi. Pomoć je u otklanjanju izvora krvarenja (često operacijom, ponekad konzervativnim mjerama - prehladom, tamponadom, pritisnim zavojom), lokalna primena hemostatski agensi (trombin, hemostatski sunđer, fabrički film), obnavljaju gubitak krvi, povećavaju svojstva zgrušavanja krvi (plazma, kalcijum hlorid, vikasol, aminokaproična kiselina). Plućne komplikacije su uzrokovane poremećenom cirkulacijom i ventilacijom pluća zbog plitkog disanja zbog bolova u rani, nakupljanjem sluzi u bronhima (slabo kašljanje i iskašljavanje), zastojem krvi u stražnjim dijelovima pluća (dugo zadržavanje na leđa), smanjenje ekskurzije pluća zbog oticanja želuca i crijeva. Prevencija plućne komplikacije je pred-obuka vježbe disanja i kašalj, česte promene položaja u krevetu sa podignutim grudima, kontrola bola. Pareza želuca i crijeva se uočava nakon operacija na trbušnoj šupljini, zbog atonije mišića probavnog trakta i praćena je štucanjem, podrigivanjem, povraćanjem i zadržavanjem stolice i plinova. U nedostatku komplikacija iz operiranih organa, pareza se može liječiti nazogastričnom sukcijom, hipertonskim klistirima i cijevima za odvod plina te intravenskom primjenom. hipertonične otopine, sredstva koja pojačavaju peristaltiku (prozerin), ublažavaju spazam (atropin). Peritonitis je upala peritoneuma, najteža komplikacija intraperitonealnih operacija, najčešće zbog divergencije (nedovoljnosti) šavova postavljenih na želudac ili crijeva. At akutni početak iznenada se javlja bol, čija početna lokalizacija često odgovara zahvaćenom organu. Nadalje, bol postaje široko rasprostranjena. Istovremeno, intoksikacija brzo raste: temperatura raste, puls se ubrzava, crte lica postaju oštrije, suha usta, mučnina, povraćanje, napetost mišića u prednjem trbušnom zidu. U pozadini masovne antibiotske terapije, kao i kod oslabljenih starijih pacijenata, slika peritonitisa nije toliko izražena. Ako se pojave peritonealni simptomi, zabraniti pacijentu da pije i jede, staviti hladno na stomak, ne davati lekove protiv bolova, pozvati lekara. Psihoza nakon operacije javlja se kod oslabljenih, razdražljivih pacijenata. Manifestuju se motoričkom ekscitacijom sa dezorijentacijom, halucinacijama, delirijumom. U tom stanju pacijent može skočiti s kreveta, otkinuti zavoj, povrijediti druge oko sebe.Uvjeravanje, pokušaji da se pacijent smiri, legne su nedjelotvorni. Po preporuci ljekara, subkutano se daje 2,5% rastvor hlorpromazina. tromboembolijske komplikacije. Osobe sa proširenim venama, poremećenim zgrušavanjem krvi, usporenim protokom krvi, vaskularnim povredama tokom operacije, gojazni, kao i oslabljeni (posebno onkološki) pacijenti, žene koje su često rađale su predisponirane na razvoj tromboze. S stvaranjem tromba i upalom vene dolazi do tromboflebitisa. Prva pomoć se sastoji u određivanju strogog mirovanja u krevetu kako bi se izbjeglo odvajanje dubokog venskog tromba i embolije njegovim protokom krvi u preliježe odjele. cirkulatorni sistem, čak i do plućne arterije sa svim nastalim komplikacijama do munjevite smrti od začepljenja glavnog stabla plućne arterije. Za prevenciju tromboze od velikog je značaja aktivnost pacijenta u postoperativnom periodu (smanjenje stagnacije), borba protiv dehidracije, nošenje elastičnih zavoja (čarapa) u prisustvu proširenih vena. Lokalni tretman tromboflebitis se svodi na nametanje uljno-balzamičkih obloga (heparinska mast), dajući ekstremitetu povišeni položaj (Behlerova guma, valjak). Po preporuci ljekara, uzimanje antikoagulansa, pod kontrolom indikatora sistema zgrušavanja krvi. Postoperativna njega za djecu Anatomske i fiziološke karakteristike djetetovog tijela određuju potrebu za posebnim postoperativna njega. Medicinska sestra treba da poznaje starosne standarde glavnog fiziološki pokazatelji, priroda ishrane dece, razna starosne grupe, kao i jasno razumijevanje patologije i principa hirurške intervencije. Među faktorima koji utiču na tok postoperativnog perioda kod dece i određuju potrebu za posebnom njegom za njih, od najveće su važnosti psihička nezrelost pacijenta i osobena reakcija organizma na hiruršku traumu. Opšti principi postoperativna njega dece Nakon premeštanja deteta iz operacione sale na odeljenje, stavlja se u čist krevet. Većina udoban položaj u početku - na leđima bez jastuka. Mala djeca, ne shvaćajući ozbiljnost stanja, preterano su aktivna, često mijenjaju položaj u krevetu, pa moraju pribjeći fiksiranju pacijenta vezivanjem udova za krevet uz pomoć lisica. Kod veoma nemirne dece torzo je dodatno fiksiran. Fiksacija ne smije biti gruba. Previše čvrsto povlačenje udova s lisicama uzrokuje bol i vensku kongestiju i može uzrokovati pothranjenost stopala ili šake do nekroze. Prsti trebaju slobodno prolaziti između manžetne i kože. Trajanje fiksacije ovisi o dobi djeteta i vrsti anestezije. Povraćanje se često javlja prilikom buđenja iz anestezije, pa je prevencija aspiracije povraćanja važna kako bi se izbjegla aspiraciona upala pluća i asfiksija. Čim sestra primijeti nagon za povraćanjem, odmah okreće djetetovu glavu na jednu stranu, a nakon povraćanja pažljivo obriše djetetova usta čistom pelenom. U periodu buđenja i narednih sati dijete je jako žedno i uporno traži vodu. Istovremeno, sestra se striktno vodi prema uputama ljekara i ne dozvoljava unos prekomjerne vode, što može uzrokovati ponovljeno povraćanje. U neposrednom postoperativnom periodu kod djece borba protiv bola je od velikog značaja. Ako je dijete nemirno i žali se na bol u predjelu postoperativne rane ili na drugom mjestu, medicinska sestra odmah obavještava ljekara. Obično se u takvim slučajevima propisuju umirujući lijekovi protiv bolova. Samo lekar dozira lekove. Postoperativni šavovi se obično zatvaraju aseptičnim flasterom. U procesu njege pacijenta, medicinska sestra osigurava čistoću zavoja u području šavova. U postoperativnom periodu najčešće se javljaju sljedeće komplikacije: § Hipertermija se razvija uglavnom kod dojenčadi i izražava se povećanjem tjelesne temperature do 39°C i više, često praćeno konvulzivni sindrom. Nanesite ledene obloge na područje glavna plovila(femoralne arterije), dete je izloženo, koža se obriše alkoholom. Kako je propisao ljekar, antipiretici se daju oralno ili parenteralno § Respiratorna insuficijencija se izražava otežanim disanjem, plavičastom obojenošću usana ili opštom cijanozom, plitkim disanjem. Može doći iznenadno zaustavljanje disanje. Komplikacija se razvija naglo i postepeno. Posebno je važna uloga sestre u prevenciji respiratorne insuficijencije (sprečavanje aspiracije povraćanjem, redovno isisavanje sluzi iz nazofarinksa). U uslovima opasnim po život, sestra pruža prvu pomoć, obezbeđujući detetu kiseonik (terapija kiseonikom, mehanička ventilacija). § Krvarenje može biti spoljašnje i unutrašnje i manifestuje se direktnim ili indirektnim znacima. Direktni znakovi su krvarenje iz postoperativne rane, povraćanje krvi, njezina primjesa u urinu ili izmetu. Indirektni znaci uključuju bljedilo kože i vidljivih sluzokoža, hladan znoj, tahikardiju, sniženje krvnog pritiska. U svakom slučaju, medicinska sestra prijavi sve znakove krvarenja koje vidi. § Oligurija, anurija - smanjenje ili prestanak lučenja urina. Oštar pad količine urina ukazuje ili na izraženo smanjenje BCC-a ili oštećenje bubrega. U svakom slučaju, medicinska sestra treba da obavesti lekara o promenama u diurezi koje je primetila kod pacijenta. Nutrition Features Prvi put nakon operacije na želucu i crijevima propisana je dijeta broj 0. Hrana se sastoji od tečnih i želeastih jela. Dozvoljeno: čaj sa šećerom, kisli od voća i bobica, žele, čorba od šipka sa šećerom, sokovi svježe bobice i voće, razblaženo slatkom vodom, slaba supa, pirinčana voda. Hrana se daje u čestim obrocima u malim količinama tokom dana. Dijeta se propisuje ne duže od 2-3 dana. Značajke prehrane nakon uklanjanja slijepog crijeva · 1. dan - glad · 2. dan - mineralna voda bez gasa, čorba od šipka, kompot od suvog voća U naredna tri dana: · Sva jela su tečna i pire · Česti manji obroci · Čaj sa šećerom, čorba od šipka, kompot · Pileća čorba sa niskim sadržajem masti · Žele, voće i bobičasto voće · Prije jela 20-30 minuta čašu toplog prokuvane vode i 1 čaša 1,5 sata nakon toga Postoperativna dijeta uključuje odricanje od: masna, brašnasta, slana hrana i dimljeno meso. Značajke prehrane nakon holecistektomije Približna dnevna ishrana Prvi doručak Čaša čorbe od šipka, nemasni svježi sir sa malom količinom pavlake, pire od šargarepe. Ručak Čaša čaja sa džemom od crne ribizle ili limunom sa bijelim tostom. Krompirova juha s korijenjem mrkve; kuvano nemasna riba, kuvana piletina ili parni goveđi kotlet; čaša kompota od sušenog voća. Steam proteinski omlet, pire krompir, griz, pirinač ili dobro zgnječena heljdina kaša sa mlekom. Prije spavanja Čaša toplog želea sa jučerašnjim belim hlebom ili krekerima. Čaša toplog kompota od sušenog voća. Omlet na pari ili meko kuvano jaje, parni kotlet, sa pireom od šargarepe, krompira ili cvekle. Čašu čaja. Ručak Kompot, mleko ili jednodnevni jogurt, beli hleb, parče kuvane ribe. Plate supa od povrća, pire krompir sa mesnom paštetom ili ribom, čaj sa mlekom. Čaj sa limunom i kolačićima. Kuvana cvekla, sa malom količinom nemasne pavlake, kriška hleba, žele. Prije spavanja Proteinski omlet na pari. Noću dok se budim Kup voćni sok razrijeđen vodom. Dakle, razlomak uravnoteženu ishranu, terapeutske vježbe po preporuci ljekara, redovne šetnje dalje svježi zrak, i dobro raspoloženje a optimističan stav je ključ uspješne prevencije neželjenih komplikacija nakon operacije Značajke prehrane nakon hemoroidektomije Nakon hemoroidektomije, kao i nakon bilo koje druge operacije na probavnim organima, propisuje se dijeta. U postoperativnom periodu, 1-2 dana - glad. 2-3. dan - tečna i želeasta jela; 200 ml mesa bez masti ili pileća čorba, zaslađeni slab čaj, infuzija šipka, voćni žele. 3-4. dana - dodajte meko kuvano jaje, protein parni omlet, nemasni vrhnje. 5-6. dana ishrana uključuje kašice pire od mleka, pire krompir, krem supu od povrća. Hrana treba biti frakciona do 5-6 puta dnevno, u malim porcijama. Hrana u kuvanom i pasiranom obliku. Od povrća se preporučuje: cvekla, šargarepa, tikvice, bundeva, karfiol. Svo povrće treba konzumirati kuvano. Od voća: banane, kore od jabuke (najbolje pečene), šljive, kajsije (mogu se zamijeniti suvim šljivama i suvim kajsijama). Isključiti: · Akutna · Alkohol Prevencija komplikacija postoperativnih rana Rana nakon operacije je praktično sterilna. Briga o takvoj rani svodi se na održavanje čistoće i mirovanja zavoja. Nekoliko puta dnevno morate pratiti njegovo stanje, prateći praktičnost, sigurnost zavoja, njegovu čistoću i vlaženje. Ako je rana čvrsto zašivena, zavoj treba biti suh. U slučaju blagog vlaženja, gornje slojeve zavoja treba promijeniti sterilnim materijalom za to, ni u kojem slučaju ne otkrivajući ranu. U području postoperativne rane ne smije biti crvenila, otoka, infiltracije ili bilo kakvog iscjetka. Medicinska sestra mora obavijestiti ljekara o pojavi znakova upale. Značajke njege pacijenata sa drenažama, diplomcima Svi dreni moraju biti sterilni i korišteni samo jednom. Čuvaju se na sterilnom stolu ili u sterilnom antiseptičkom rastvoru. Prije upotrebe se isperu sterilnom 0,9% otopinom natrijum hlorida. Tubularni dreni se u ranu ili šupljinu postavljaju od strane ljekara. Drenaže se mogu ukloniti kroz ranu, ali se češće uklanjaju kroz posebne dodatne punkcije u blizini postoperativne rane i fiksiraju se šavovima na kožu. Koža oko drenaže se svakodnevno tretira 1% rastvorom briljantne zelene i menjaju gaze salvete „gaćice“. Medicinska sestra prati količinu i prirodu iscjedka kroz drenažu. U prisustvu hemoragičnog sadržaja, obavezno se poziva doktor, meri se krvni pritisak i izračunava puls. Odvodna cijev od pacijenta može se produžiti staklenim i gumenim cijevima. Posuda u koju se spušta mora biti sterilna i napunjena 1/4 dijela antiseptičke otopine. Da bi se spriječio prodor infekcije kroz drenažnu cijev, posuda se mijenja svakodnevno. Pacijent se postavlja na funkcionalan krevet tako da je drenaža vidljiva i njegova nega nije otežana, postavljaju se u položaj koji pogoduje slobodnom oticanju sekreta. Prilikom korištenja aktivne drenaže uz pomoć električnog usisavanja potrebno je pratiti njen rad, održavanje tlaka u sistemu unutar 20-40 mm Hg, te punjenje posude. Ako postoji sumnja u prohodnost drenaže, hitno se poziva ljekar. Ispiranje rane ili šupljine kroz drenažu vrši se po preporuci ljekara pomoću šprica, koji mora biti čvrsto spojen na drenažnu cijev. Po preporuci ljekara, izlučeni eksudat se u posebnoj epruveti može poslati na pregled u bakteriološku laboratoriju. Uklanjanje cevastih drenaža vrši lekar. Ako drenaža tokom manipulacije ispadne iz rane ili šupljine, medicinska sestra o tome odmah obavještava liječnika. Korištena drenaža se ne uvodi ponovno. Ligacija pacijenta sa drenovima u pleuralnoj šupljini Indikacije: briga o drenaži u postoperativnoj rani. Oprema: 4 pincete, Cooper makaze, materijal za previjanje (loptice, salvete), 0,9% rastvor natrijum hlorida, 70% alkohol, 1% rastvor jodonata, 1% rastvor briljantnog zelenog, zavoj, cleol, zamenljivi dreni, gumene rukavice, kontejner sa dez . rješenje. Slijed: .Uvjerite pacijenta, objasnite tok predstojećeg postupka. .Stavite gumene rukavice. .Uklonite stari zavoj koji pričvršćuje zavoj (pazite da se drenaža iz rane ne ukloni zajedno sa zavojem). .Promijenite pincetu. .Tretirajte kožu oko drenaže kuglicom gaze namočenom u 0,9% rastvor natrijum hlorida. .Osušite kožu oko drena i tretirajte 70% alkoholom. .Podmažite ivice rane 1% rastvorom jodonata, upijajući pokretima. U slučaju netolerancije na jodonat, koristi se 1% otopina briljantne zelene boje. .Promijenite pincetu. .Položite na površinu rane oko drenaže sterilnim maramicama.
Definisati pojam preoperativne pripreme. Navedite komponente preoperativnog perioda. Navedite glavne razlike u pripremi pacijenta za planirane i hitne operacije. Opisati tekuće aktivnosti preoperativne pripreme pacijenta tokom planirane operacije.
Preoperativni period – To je period od trenutka prijema pacijenta u bolnicu do početka operacije. Konvencionalno se dijeli na dijagnostički I pripremni period .Glavni ciljevi dijagnostički period:
Temeljni sistem po sistem pregled pacijenta kako bi se postavljanje glavne dijagnoze I identifikaciju komorbiditeta ;
Utvrditi stanje i stepen insuficijencije funkcije organizma i sistema;
Definiraj svjedočenje I kontraindikacije na operaciju;
Definiraj vrstu i zapreminu hirurška intervencija;
Izaberi metoda anestezije;
Preoperativna priprema- sistem mjera usmjerenih na prevenciju komplikacija tokom i nakon operacije.
Glavni zadaci tog perioda preoperativna priprema:
Sprovesti korekciju identifikovanih komplikacija, poremećenih funkcija organa i sistema pacijenta (na primer, lečenje anemije, visokog krvnog pritiska itd.);
Stvaranje "granične sigurnosti" u tijelu, povećanje imunoloških snaga tijela;
Sanirati žarišta endogene infekcije;
Pripremite operacijsko polje;
Sprovesti premedikaciju;
Prevoz pacijenta do operacione sale.
Trajanje preoperativnog perioda je različito i zavisi od težine stanja pacijenta, prirode bolesti, hitnosti operacije.
Aktivnosti tokom planiranih priprema
priprema psihe stvaranje okruženja oko pacijenta koje uliva povjerenje u uspješan ishod operacije. Za pravilnu pripremu psihe pacijenta za operaciju, od velike je važnosti da sestre poštuju pravila deontologije. mačevanje nervni sistem a psiha pacijenta od iritirajućih i traumatskih faktora u velikoj mjeri određuje tok postoperativnog perioda.
2.Specifični događaji : to uključuje aktivnosti koje imaju za cilj pripremu onih organa na kojima će se izvršiti operacija. Odnosno, provode se brojne studije vezane za operaciju ovog organa. Na primjer, tokom operacije srca radi se sondiranje srca, tokom operacije pluća - bronhoskopija, tokom operacija želuca - analiza želučanog soka i fluoroskopija, fibrogastroskopija. Priprema kardiovaskularnog sistema:
Pri prijemu - ispit;
· Izvođenje opšta analiza krv
· Biohemijska istraživanja krv i, ako je moguće, normalizacija pokazatelja
Merenje otkucaja srca i krvnog pritiska
Uklanjanje EKG-a
Uzimajući u obzir gubitak krvi - priprema krvi, njeni preparati
Instrumental and laboratorijske metode istraživanja (ultrazvuk srca).
¾ Priprema respiratornog sistema:
· Ostaviti pušenje
Likvidacija inflamatorne bolesti gornjih disajnih puteva.
Izvođenje testova disanja
Učenje pacijenta pravilnom disanju i kašljanju, što je važno za prevenciju upale pluća u postoperativnom periodu
· Rendgen grudnog koša ili rendgenski snimak.
¾ Gastrointestinalna priprema
Sanacija usne duplje
Ispiranje želuca
Usisavanje sadržaja želuca
Obroci prije operacije
¾ Priprema genitourinarnog sistema :
Normalizacija funkcije bubrega;
· Sprovesti studije bubrega: testove urina, određivanje rezidualnog azota (kreatinin, urea itd.), ultrazvuk, urografiju itd. Ukoliko se otkrije patologija u bubrezima ili u bešici, sprovodi se odgovarajuća terapija;
Obavezno za žene prije operacije ginekološki pregled i, ako je potrebno, tretman. Planirane operacije tokom menstruacije se ne provode, jer ovih dana dolazi do pojačanog krvarenja.
¾ Imunitet i metabolički procesi:
Poboljšanje imunobioloških resursa pacijentovog organizma;
Normalizacija metabolizma proteina;
· Normalizacija ravnoteže vode i elektrolita i acidobazne ravnoteže.
¾ Prekrivači kože:
Identifikacija kožnih oboljenja koja mogu izazvati teške komplikacije u postoperativnom periodu, sve do sepse (furunkuloza, pioderma, inficirane ogrebotine, ogrebotine itd.). Priprema kože zahtijeva otklanjanje ovih bolesti. Uoči operacije, pacijent se higijenski kupa, tušira, mijenja donje rublje;
· Operativno polje se priprema neposredno prije operacije (1-2 sata unaprijed), jer posjekotine i ogrebotine koje mogu nastati tokom brijanja mogu se upaliti tokom dužeg vremenskog perioda.
Pre operacije uvečepacijentu se stavlja klistir za čišćenje, pacijent se higijenski kupa ili tušira i mijenja donje rublje i posteljinu, vrši se večernja premedikacija . Moralno stanje pacijenata koji ulaze na operaciju značajno se razlikuje od stanja pacijenata koji se samo podvrgavaju konzervativno liječenje, budući da je operacija velika fizička i mentalne traume. Jedno "čekanje" operacije ulijeva strah i tjeskobu, ozbiljno potkopava snagu pacijenta.
Uoči operacije pacijenta pregleda anesteziolog, koji određuje sastav i vrijeme sedacije, koja se obično provodi 30-40 minuta prije operacije, nakon kako je pacijent mokrio, uklonjene proteze (ako ih ima), kao i druge lične stvari.
Bolesnik, pokriven čaršavom, na nosiljci se odvozi prvo u operacionu jedinicu, u čijem se predvorju prenosi u nosiljku operacione sale. U preoperativnoj sali pacijentu se stavlja čista kapa na glavu, a čiste navlake za cipele. Prije dovođenja pacijenta u operacionu salu, medicinska sestra treba provjeriti da li je tamo uklonjeno krvavo donje rublje, zavoji i instrumenti iz prethodne operacije.
Istodobno sa pacijentom isporučuju se anamneza, rendgenski snimci pacijenta.
Preoperativna priprema pacijenta
Priprema pacijenta za operaciju, potrebno je eliminirati arterijska hipertenzija i stabilizuju krvni pritisak tako da on ne fluktuira tokom anestezije i intubacije. Trebalo bi postići normalan krvni pritisak ili barem dijastolički krvni pritisak smanjiti na ispod 100 mm Hg. Art. Noć prije operacije savjetuje se intravenozno davanje laktatnog Ringerovog rastvora.Ako se pretpostavlja veliki gubitak krvi, preporučljivo je pripremiti krv pacijenta za transfuziju kako bi se izbjegla infekcija virusom darovana krv. Transfuzija autologne krvi je indikovana za cistektomiju, uklanjanje karlične i retroperitonealne limfni čvorovi, sa nefrektomijom i nefroureterektomijom, ekstirpacijom penisa, otvorenom ili transuretralnom prostatektomijom, uretroplastikom. Reinfuzija krvi prikupljene tokom operacije indikovana je kod velikog gubitka krvi.
Hipokalijemija uočena kod starijih pacijenata obično je povezana sa smanjenjem ukupnog kalijuma. Ako je nivo kalijuma u krvi iznad 3 mmol/l, to može biti dovoljno oralni unos dodatke kalija, iako će dopuna biti spora i odgoditi operaciju. Kod nižeg nivoa kalija moguća je intravenska primjena lijekova, dok brzina infuzije ne smije prelaziti 10 mmol/h. Odlaganje operacije do oporavka normalan nivo kalijum je najmudrija odluka.
Ambulatorna hirurgija
Ambulantno izvršenje hirurške intervencije postaje uobičajeno zbog njihove ekonomske izvodljivosti. Hirurške intervencije na preponama, skrotumu, penisu, mnoge endoskopske operacije mogu se izvesti bez naknadne hospitalizacije i uz minimalnu vjerojatnost komplikacija povezanih kako s anestezijom tako i sa samom operacijom. Djeca posebno dobro podnose ovakve operacije, što im omogućava da se ne odvajaju od roditelja.Dan prije operacije anesteziolog treba razgovarati sa pacijentom i roditeljima ako se operacija radi na djetetu; poželjno je da dijete pregleda neko od ljekara. Pacijent se mora pojaviti najkasnije 1 sat prije operacije. Za to vrijeme mu se daju sedativi i analgetici ako se planira operacija u lokalnoj anesteziji. Prije operacije preporučljivo je sastati se sa članovima porodice pacijenta i ući u operacionu salu prije nego što pacijent zaspi kako bi se ponovo razuvjerio. Nakon operacije pacijent ostaje neko vrijeme na posebnom odjeljenju za oporavak, a zatim se prije otpusta prebacuje u redovno odjeljenje na potpuni oporavak.
Telefonska komunikacija sa stanicom za njegu omogućava brz odgovor ako se kasnije pojavi bilo kakav problem.
Alati
Uz pomoć operativne sestre preporučljivo je izraditi karticu za svaku vrstu operacije koju obično izvodite, navodeći u njoj položaj pacijenta na operacijskom stolu, popis potrebnih instrumenata i materijala za šavove. Lista alata je data u opisu mnogih operacija. Upotrijebite popis alata ovdje kako biste kreirali vlastiti koji najbolje odgovara vašim vještinama i tehnici. Ove kartice možete koristiti u operacijskoj sali dok se pacijentu daje anestezija. Držite mapu pri ruci. Provjerite jesu li svi alati na svom mjestu.Za alat su potrebna posebna kolica. Kupite kolica koja se vrte sa 5-6 fioka (kakvi mehaničari obično koriste za skladištenje svog alata). Ladice se mogu farbati različite boje da ne bude zabune. U njih rasporedite katetere, bužice, stentove, specijalne instrumente i držite kolica u operacionoj sali za vreme hirurških intervencija. Preporučljivo je imati zasebna kolica za šavni materijal, posebno kada se izvode operacije na dojenčadi i djeci. mlađi uzrast koji zahtijevaju poseban materijal za šavove i igle.
Fig.1. Možete napraviti još 2 korisna alata - Rummel tourniquet (A) i par intrarenalnih spekuluma od 25-30 cm (B).
Za koagulacionu pijelolitotomiju sa preparatom gela, sve komponente kompleta se proveravaju pre operacije (tabela 1.2).
Tabela 1.2. Priprema specijalnog gela za koagulacionu pijelolitotomiju
1. Krioprecipitat iz banke krvi, 2 kesice od 15 ml (pripremite unapred, jer je potrebno 30 minuta da se odmrzne)
2. 10% rastvor CaCl2, 1 ampula
3. Metilensko plavo
4. Angiokateter 18F, presečen višak i pričvršćena slavina
5. Špric kapaciteta 35 ml
6. Sistem za intravensku infuziju bez slavine. Priključen na angiokateter
7. Špric kapaciteta 60 ml za navodnjavanje
8. 8F sonda za hranjenje dojenčadi
9. Posuda kapaciteta 200 ml
10. Izotonični rastvor za navodnjavanje
Izvucite krioprecipitat u špric od 60 ml, dodajte 6 ml rastvora CaCl2 obojenog metilenskim plavim i promešajte u tacni. Dobijeni gel se sakupi u špric od 35 ml i ukapa se u karlicu kroz angiokateter. Nakon uklanjanja ugruška, isperite ureter izotoničnim fiziološkim rastvorom koristeći 8F cijev za hranjenje dojenčadi (ili tanku PVC cijev).
Takođe je potrebno imati retrovizore i uvlake. Na primjer, perinealna prostatektomija zahtijeva poseban set stražnjih i bočnih retrovizora, kao i prostatične traktore sa oštricama koje su uzgojene za zatezanje žlijezde. Prstenasti retraktori su neophodni prilikom operacija kod dece, kao i prilikom intervencija
Tabela 1.3. Preoperativna kontrolna lista
Procjena operativnog rizika
Ishrana [serumski albumin manji od 435 µmol/L (3 g/dL)] Imuni status (ukupni broj limfocita manji od 1109/L, alergija)
Terapija lekovima(aspirin, kortikosteroidi, imunosupresivi, antibiotici, lijekovi za kemoterapiju)
Funkcija pluća (rendgenski snimak grudnog koša, gasovi u krvi, testiranje daha, preoperativna priprema pluća)
Zacjeljivanje rana (nedostatak proteina i vitamina C, dehidracija i hipovolemija, anemija, zračenje)
Gojaznost Priprema pacijenta
Informirani pristanak i prijem
Sakupljanje krvi
Priprema kože
Priprema crijeva
Premedikacija
Transfuzija krvi
Infuzija tečnosti
Lijekovi
Antibiotici
Na uretru. Balfour retraktor sa fleksibilnim ogledalima neophodan je za operacije kod odraslih, međutim, u većini slučajeva, univerzalni retraktor sa uklonjivim Omni-Tract ogledalima je prikladan.
Preoperativna kontrolna lista
Kako ne biste zaboravili termine, provjerite se prije operacije prema kontrolnoj listi (Tabela 1.3).Priprema operativnog polja
Brijanje povećava bakterijsku kontaminaciju kože, pa to treba učiniti što bliže vremenu operacije. Brijač s dubokom oštricom najmanje oštećuje kožu. Brijač koristite samo na mjestima nadolazećih rezova, makaze se koriste za ostala područja. Nakon brijanja, koža se mora oprati kako bi se olakšao pristup lokalni antiseptici bakterijama koje naseljavaju površinu kože. Jodofori, kao što je povidon-jod (betadin), koji je složeno površinski aktivno jedinjenje, polako oslobađaju jod.Ovim rastvorom potrebno je ispirati hirurško polje 5-10 minuta, a zatim naneti koncentrovani jodofor. Dodir sa ovim rastvorima na osetljivu kožu genitalija, kao i njihovo curenje ispod tela pacijenta, mogu izazvati opekotine. Dok hirurg pere ruke, medicinska sestra se može nositi sa hirurškim poljem. Hirurško polje treba brzo tretirati, posebno kod dece, toplim rastvorima.
Djecu, kada još nisu pokrivena na operacionom stolu, poželjno je zagrijati infracrvena lampa. Tokom dugotrajnih operacija, rastvori za intravensku primenu se zagrevaju do telesne temperature. Kako bi se smanjio gubitak topline kod pacijenata tokom operacije, male ploče se koriste za uzemljenje.
Kontaminacija operativnog polja
Bakterije koloniziraju površne, ljuskave slojeve epitela kože i folikula dlake. Ruke kirurga i medicinskog osoblja nose manji rizik od kontaminacije od dlake koja im pada s glave u ranu ili stidne dlake unesene u ranu s poda. Uniforma hirurga i operativnog osoblja (kape, mantili koje pokrivaju vrat, navlake za cipele) smanjuje mogućnost kontaminacije poda i operacionog polja. Ne zaboravite oprati kosu nakon šišanja. Steknite naviku da svakodnevno čistite kožu ispod noktiju sapunom i vodom i koristite nokat druge ruke. U ovom slučaju, za pranje ruku četkom prije operacije nije potrebno više od 5 minuta, jer je mehaničko čišćenje noktiju već obavljeno. Nema potrebe da perete ruke pod stalnim mlazom vode, koji ne samo da troši vodu, već i otežava razgovor sa asistentom. Isperite i obrišite talk sa rukavica, a poželjno je da koristite rukavice koje nisu obložene talkom (Hunt et al., 1994).Epilacija
12-voltni DC generator se može koristiti za uklanjanje dlačica s površine kože koje će se koristiti za formiranje uretre. Koristeći lupu sa povećanjem od 3x, ravna igla se ubacuje u folikul duž toka kose. Pažljivo povlačeći kosu pincetom, dodirnite iglu aktivnom elektrodom. Nakon nekoliko koagulacija, kosa se izvlači zajedno sa iglom.Pokrivanje hirurškog polja
Ljepljive ploče služe kao antibakterijska i termička barijera. Mjesto reza se prekriva suhim sterilnim pelenama i fiksira nožnim prstima. Molimo da pelene budu suhe. Neupijajuće plastične ljepljive ploče smanjuju mogućnost kontaminacije operacijskog polja, međutim, ako nisu napravljene od poroznog materijala koji propušta znoj, pod njima će se razmnožavati bakterije. Od čaršava je moguće formirati džep i u njemu držati instrumente tokom rada.Preoperativna profilaksa
Postoperativne komplikacije
Ishrana
Prije operacije utvrđuje se optimalna prehrana pacijenta. Ako je potrebno, pribjegavajte ishrani putem sonde ili parenteralnom ishranom.Za velike operacije, kao što je cistektomija, oslabljeni pacijenti imaju 14F silastičnu nazogastričnu sondu ili gastrostomiju. Pričvrstite cijev na trbušni zid tašni šav i ne skidajte ga do formiranja stome. U nekim slučajevima može se postaviti jejunostomija radi ishrane. Uz pomoć nutricioniste odabiru se gotove mješavine za enteralnu prehranu, uzimajući u obzir karakteristike probave i apsorpcije, potrebe pacijenta za hranljive materije i njihovu toleranciju alergijske reakcije I starosne karakteristike. Počnite jesti s izotoničnim otopinama. Nemojte istovremeno povećavati koncentraciju i volumen ubrizganog hranljivog rastvora. Bolusna primjena otopina dopuštena je samo kod pacijenata sa gastrostomom; pri hranjenju kroz jejunostomiju, hranljivi rastvori se daju polako i stalno. Kada se pojavi netolerancija, vraćaju se na prethodnu koncentraciju i volumen i počinju ih vrlo polako povećavati. Pitanje mogućnosti prelaska na oralnu ishranu kod ovakvih pacijenata je prilično komplikovano.
Priprema crijeva
Metoda uravnoteženog ispiranja. Odrediti tjelesnu težinu pacijenta i elektrolitski sastav krvnog seruma. Dodijelite samo tečnosti. Uoči operacije u 12 ili 16 sati pacijent počinje da uzima 240 ml izbalansiranog rastvora elektrolita sa polietilen glikolom (GoLYTELY), namenjenog za pripremu creva, svakih 10 minuta tokom 4 sata (ukupna zapremina - do 6 litara). Kada se pojavi mučnina, 10 mg prohlorperazin maleata se daje intramuskularno. Alternativno, može se dati 12-satna intravenska infuzija metoklopramida; ovo će pojačati peristaltiku i povećati tonus srčanog sfinktera, te spriječiti povraćanje. (Za razliku od metoklopramida, prohlorperazin maleat ima centralno antiemetičko dejstvo, dok se njegovo periferno delovanje manifestuje u inhibiciji intestinalne aktivnosti.)Ponovo se određuju tjelesna težina pacijenta i elektrolitski sastav seruma. U 13, 14 i 23 sata pacijent uzima neomicin 1 g oralno, a 1 sat prije početka operacije ubrizgava mu se intravenozno 500 mg metronidazola. Eritromicin, koji se prepisuje 1 g oralno u 13, 14 i 23 sata, može se zamijeniti metronidazolom. Ako je metronidazol propisan prije operacije, koristi se i nakon nje - dva puta u razmaku od 8 sati.4 sata prije operacije stupa na snagu pravilo „ništa unutra”.
Kod djece sa neurogena disfunkcija funkcija mokraćne bešike je poremećena. Prikazana im je 3-dnevna tečna dijeta i klistir (uz balansiranu crijevnu otopinu koja se daje putem nazogastrične sonde).
U pripremi za oralnu primjenu manitola, 3-4 dana prije operacije, prelaze na uzimanje samo tekućine. Uoči operacije pacijent popije 1 litar vode sa 100 g manitola otopljenog u njoj. Gubitak tečnosti zbog manitola se zamjenjuje intravenozno davanje Ringerov rastvor sa laktatom ili 5% rastvorom glukoze u fiziološkom rastvoru natrijum hlorida brzinom od 100-125 ml/h.
Kanaliranje vena
U 90% slučajeva anesteziolog kanulira venu safene. Kateterizacija femoralne vene povezana je s rizikom od infektivnih komplikacija. Perkutana kateterizacija subklavijske vene koju izvodi rendgenski kirurg ne zahtijeva opću anesteziju, ali ponekad može biti komplikovana razvojem pneumotoraksa i oštećenjem arterije. Tehnika vaskularne kateterizacije opisana je na str. 101.Premedikacija
Već pri prvom tretmanu pacijenta poželjno je riješiti pitanje potrebe za premedikacijom. Narkotične droge primjenjuje se 45-60 minuta prije operacije. Atropin se može uvući u isti špric s njima. Važno je imati na raspolaganju kisik, usis, opremu i lijekove neophodne za reanimaciju, te potrepštine za intubaciju dušnika. Optimalna metoda za praćenje je pulsna oksimetrija. Sada, kada se većina operacija izvodi bez hospitalizacije pacijenata, oni se trude da ne daju injekcije, a anesteziolog ubrizgava atropin intravenozno tokom uvoda u anesteziju.Pitanje optimalnog lijeka ostaje otvoreno. Morfin ima umirujući efekat, ali može izazvati mučninu i povraćanje. Pentazocin može biti dobra alternativa morfiju. Djeci se mogu prepisivati oralni lijekovi, jer su injekcije bolne i rektalna primjena lekovi su nepouzdani. U tabeli. 1.4 navodi lijekove i doze koje se najčešće propisuju za premedikaciju.
Tabela 1.4. Doze lijekova (u mg/kg) za premedikaciju

Preuzeto sa: Luck S.R. Preoperativna evaluacija i priprema // Swenson's Pediatric Surgery / Ed. J.Y. Roffensperger. - 5. izdanje - Norwalk: Appleton i Lange, 1990. - P. 7.
Prevencija infekcija
Usklađenost sa sljedećim općenito prihvaćenim pravilima može smanjiti učestalost infektivnih komplikacija.1. Da bi se spriječila unakrsna infekcija pacijenata, potrebno je operirati ambulantno kad god je to moguće.
2. Centri infekcije otkriveni prije operacije podliježu sanitaciji.
3. Pacijenti se higijenski kupaju neposredno prije intervencije. Prije operacije na genitalijama poželjan je toalet s heksaklorofenom. Ako se radi o operaciji vagine, preporučuje se ispiranje otopinom nekog od jodofora prethodne noći.
4. Crijeva za operaciju treba pažljivo pripremiti.
5. Pacijentima koji se podvrgavaju velikoj operaciji daje se antibiotska profilaksa.
Peroperativna upotreba antibiotika
Čini se da za čiste pacijente profilaksa antibioticima nije potrebna: vjerovatnoća zaraznih komplikacija je preniska. U nedostatku bakteriurije i infekcije tkiva, antibakterijski lijekovi se mogu koristiti samo tokom same operacije, kada postoji mogućnost kontaminacije rane, te u ranom postoperativnom periodu za suzbijanje infekcije. Izuzetak su pacijenti kojima se ugrađuju proteze. Antibiotik se daje intramuskularno 1 sat prije operacije. širok raspon djelovanja, a nakon operacije rade se još 2 injekcije u istoj dozi u razmaku od 8 sati.Prilikom ugradnje trajnog katetera dodatno se primjenjuje ampicilin intravenozno radi suzbijanja enterokokne infekcije. Nakon uklanjanja katetera, može se davati trimetoprim (sulfametoksazol) nekoliko dana.Antibakterijski lijekovi kod “čistih” pacijenata, u slučaju kontaminacije rane, potrebni su uglavnom samo tokom operacije i u naredna 3-4 sata.Antibiotici se inficiranim pacijentima daju terapijski, a ne sa preventivne svrhe odabir preparata uzimajući u obzir navodnu vrstu infektivnog agensa. U slučaju infekcije trbušne šupljine, klindamicin je efikasan u kombinaciji sa gentamicinom.
Posebni slučajevi potrebe za antibakterijskom profilaksom
Prilikom ugradnje balon katetera ili tijekom cistoskopije, cefalosporin (cefaleksin) se propisuje intravenozno u dozi od 25 mg / kg. U prisustvu ventrikuloperitonealnog šanta, vankomicin se primjenjuje intravenozno neposredno prije i unutar 2 dana nakon operacije nemokraćnih puteva. Ako se operacija izvodi na urinarnog trakta dodati gentamicin. Prilikom operacija sa otvaranjem crijeva, potonji se priprema prema gore opisanoj metodi, 30 minuta prije intervencije propisuje se antibiotik 2. generacije cefoksitin, ponovo se uvodi u toku operacije i nastavlja se primjena 3- 5 dana. Alternativno, cefotetan se može ubrizgati jednom.Operacije kod pacijenata sa bolešću srčanih zalistaka mogu biti komplikovane bakterijskim endokarditisom. Potrebna im je antibiotska profilaksa. Ampicilin (2 g) i gentamicin (1,5 mg/kg) se daju intramuskularno ili intravenozno 30 minuta prije operacije, nakon 6 sati oralno se daje 1,5 g amoksicilina ili se nastavlja parenteralna primjena navedenih lijekova. U slučaju alergije na penicilin, može se zamijeniti vankomicinom koji se primjenjuje u dozi od 1 g tokom 60 minuta.
U tabeli. 1.5 navodi uslove za upotrebu antibiotika u perioperativnom periodu.
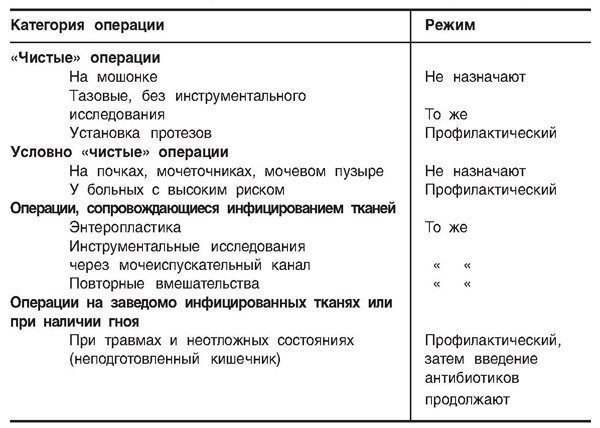
Tabela 1.5. Antibiotski režim prije operacije
Ponavljanje koraka operacije
Ponovite mentalno prije spavanja uoči operacije sve njene faze. To će vam pomoći da ga završite brže i preciznije. Pročitajte njegov opis u knjizi ili članku u časopisu. Još je važnije ujutro na dan operacije zamisliti njen napredak u svim detaljima.Spremnost operacione sale
Dođite u operacionu salu pre nego što anesteziolog uspava pacijenta. Time ćete ne samo uliti povjerenje pacijentu, već ćete pratiti sve faze anestezije i pripreme pacijenta, za koje ste u potpunosti odgovorni. Znajte poimence svo osoblje u operacionoj sali, to će olakšati rad. Ako je potrebno, pokažite anesteziologu kako da postavi ispravan položaj operacionog stola. Pričvrstite rendgenske snimke i skenirane snimke na negatoskop, nemojte raditi bez njih. Provjerite rendgenske snimke. Uvjerite se da radite na zahvaćenoj strani. X-zrake može vam pomoći da locirate mjesto reza i pravilno se krećete kroz kirurško polje, posebno kada uklanjate kamenje. Nakon operacije obavezno obiđite pacijenta na odjelu, provjerite njegovo stanje i ispunjenost termina, čak i ako radite sa specijalizantom koji to može sam obaviti.Mere opreza tokom operacije
Postavite temperaturu radne sobe na 70-72°F (21-22,2°C) za odrasle, 72-74°F (22,2-23,3°C) za djecu i 74-76°F (23,3-25,5°C) za odojčadi.Atlas prikazuje položaj pacijenta na operacionom stolu tokom svake operacije i opisuje mere predostrožnosti koje treba preduzeti prilikom polaganja pacijenta. Obavezno stavite gumeni sunđer ispod koštanih izbočina kako biste izbjegli oštećenje nervnih stabala, posebno ulnarnih i peronealnih nerava. Kada pacijent leži na boku, stavite jastuk ispod ruke radi zaštite. brahijalni pleksus. Mogućnost oštećenja živaca posebno je realna kada je pacijent u položaju za litotomiju. Prilikom polaganja pokušajte smanjiti napetost mišića, ligamenata, zglobova. Za manje operacije na djeci, koristite uložak za fiksiranje.
pacijenata sastoji se od kompleksa radnji. U nekim slučajevima one su svedene na minimum (za hitne i hitne operacije), a za elektivne operacije treba ih provoditi pažljivije.
Tokom hitnih operacija za akutni apendicitis, zadavljena kila Za nepenetrirajuće rane mekih tkiva dovoljno je ubrizgati rastvor morfijuma ili promedola, obrijati hirurško polje i isprazniti želudac od sadržaja. Kod pacijenata s teškim ozljedama potrebno je odmah započeti anti-šok mjere (ublažavanje bolova, blokade, transfuzija krvi i anti-šok tečnosti). Prije operacije peritonitisa, crijevne opstrukcije
treba sprovesti hitne mjere za suzbijanje dehidracije, terapija detoksikacije, korekcija soli i ravnotežu elektrolita. Ove aktivnosti trebaju početi od trenutka dolaska pacijenta i ne bi trebale uzrokovati odlaganje operacije.
Prilikom pripreme pacijenta za planiranu operaciju,
potvrđena dijagnoza, identifikovana prateće bolestišto može zakomplicirati, a ponekad i onemogućiti operaciju.
Potrebno je utvrditi žarišta endogene infekcije i, ako je moguće, sanirati ih. U preoperativnom periodu se ispituje funkcija pluća i srca, posebno kod starijih pacijenata. Oslabljeni pacijenti zahtijevaju preoperativnu transfuziju proteinskih lijekova i krvi, kao i borbu protiv dehidracije. Veliku pažnju treba posvetiti pripremi nervnog sistema pacijenta prije operacije. Dužnosti medicinske sestre. Medicinska priprema za
operaciju izvodi direktno medicinska sestra
lekarski recept. Medicinska sestra također obavlja fizičke
priprema pacijenta, u cilju prevencije postoperativnih komplikacija, priprema kožu, usnu šupljinu i gastrointestinalni trakt pacijenta za operaciju. Medicinski radnik hirurškog odjela mora imati na umu da beskrupulozno izvođenje čak i najnevažnijih, na prvi pogled, mjera za zbrinjavanje hirurškog pacijenta može dovesti do tragičnih posljedica.
U iščekivanju operacije, osoba se prirodno brine, njegova anksioznost je opravdana. Očekivanje boli, au nekim slučajevima i predosjećaj vlastite bespomoćnosti u postoperativnom periodu, uznemiruju i tlače pacijenta. Medicinska sestra, u komunikaciji sa pacijentom, ni u kom slučaju ne smije zamijeniti doktora
i pokušajte da mu objasnite suštinu predstojeće operacije. Ali to mora podržati kod pacijenta samopouzdanje
zbog visoke kvalifikacije hirurga i anesteziologa, uz pomoć lekova i drugih specijalnih tehnika, operacija i postoperativni period biće bezbolno. Bitan
uvjeriti pacijenta u uspjeh liječenja. To je težak zadatak
zahtijevajući u svakom slučaju individualan pristup bolesnoj osobi. Bez obzira na vlastito raspoloženje, potrebno je stalno održavati raspoloženje kod pacijenta koji je pred operacijom.
Vrlo je važno ojačati povjerenje pacijenta u one specijaliste koji upravljaju njegovim liječenjem i direktno ga sprovode. To se odnosi i na one specijaliste koji će liječiti pacijenta u prvim danima nakon operacije na odjeljenju. intenzivne njege. Apsolutno je neprihvatljivo da medicinska sestra u prisustvu pacijenata kritički govori o radu bilo kog medicinskog osoblja, čak i ako ima osnova za takvu kritiku.
Važan element aktivnosti medicinske sestre je vođenje vježbe disanja posebno u pripremi za operaciju kod starijih pacijenata. Medicinska sestra mora
samo kako bi podsjetila na potrebu izvođenja vježbi disanja u strogom skladu sa ljekarskim receptom, dužna je objasniti pacijentima da je postoperativni period mnogo lakši za one koji su se jasno pridržavali svih propisa ljekara prije operacije. Pravilna provedba režima disanja (kašljanje i uklanjanje iscjedka iz respiratornog trakta) igra veliku ulogu u prevenciji postoperativnih plućnih komplikacija.
Medicinska sestra mora nadgledati pušače. Potrebno ih je uvjeriti u potrebu prestanka pušenja, jer pušenje remeti refleks kašlja i doprinosi zadržavanju sputuma u plućima, što dovodi do plućnih komplikacija nakon operacije.
Ljudska usna šupljina sadrži mnogo mikroorganizama,
od kojih su neki patogeni. Posebno ih ima sa karijesom, upalom desni i hronični tonzilitis(upala krajnika). At zdrava osoba dolazi do prirodnog čišćenja usta. Nakon operacije situacija je drugačija. Pacijenti imaju smanjeno lučenje pljuvačke, otežano je, a često i nemoguće oprati zube. Ograničenje ili prestanak pijenja i jedenja kroz usta stvaraju dodatni uslovi za razvoj infekcije, koja se uvijek može oštro aktivirati
i nazovi like lokalna upala membrane usne šupljine, ždrijela, parotidne žlijezde i opće po život opasne komplikacije (sepsa).
Kod pacijenata sa oboljenjima zuba i desni u preoperativnom periodu potrebno je sanirati usnu šupljinu. U nedostatku očiglednih lezija usne šupljine, preoperativna priprema se svodi na poštovanje pravila
higijena: pranje zuba 2 puta dnevno (ujutro i prije spavanja)
i obavezno ispiranje usta nakon svakog obroka.
Ukoliko pacijent duže vreme nije prao zube, ne treba mu savetovati da počne da pere zube u preoperativnom periodu, jer će to izazvati iritaciju i upalu desni, što će odgoditi operaciju. Takav pacijent se može obrisati
zube i jezik sterilnom gazom navlaženom u rastvoru soda za piće(1/2-1 kašičice na čašu tople vode). Nakon toga isperite usta toplom vodom.
Priprema gastrointestinalnog trakta. Prije bilo kakve operacije
pacijent mora biti očišćen iz gastrointestinalnog trakta. Nadutost želuca i crijeva, ispunjenih plinovima i sadržajem, nakon operacije narušava dotok krvi u ove organe, što doprinosi nastanku infekcije u crijevima njenim prodorom izvan crijevne stijenke, a kao rezultat
povećan pritisak može pokidati šavove na trbušnim organima nakon operacije. Osim toga, nadutost i
crijeva naglo narušava funkciju kardiovaskularnog i plućnih sistema, što zauzvrat pogoršava dotok krvi u trbušne organe. Sadržaj šupljih organa trbušne šupljine prilikom operacija na ovim organima može ući u slobodnu trbušnu šupljinu, izazivajući upalu peritoneuma (peritonitis). Prisustvo sadržaja u želucu, koje se nužno javlja kada tumor začepi izlazni dio želuca ili kod ulceroznog suženja, opasno je jer prilikom uvođenja u anesteziju može ući u usta pacijenta, a odatle u pluća i uzrokovati gušenje.
Kod pacijenata bez poremećene evakuacije iz želuca, preparat gornjim divizijama probavni trakt prije operacije ograničen je na potpuni glad na dan operacije. At
kršenja evakuacije iz želuca prije operacije, sadržaj želuca se ispumpava. Da biste to učinili, koristite gusto
želučana sonda i špric za ispiranje šupljina.
Uz nakupljanje ostataka hrane guste konzistencije i sluzi, vrši se ispiranje želuca - umjesto šprica, na kraj sonde se stavlja veliki stakleni lijevak.
Kod pacijenata sa opstrukcijom crijeva nakuplja se velika količina želučanog sadržaja.
Za čišćenje niže divizije crijeva su obično
stavlja se klistir za čišćenje. Jedna ili čak dva klistiranja (noću i ujutro) ne mogu efikasno očistiti crijeva kod pacijenata sa hronično kašnjenje stolica, dakle
jedan od glavnih zadataka preoperativnog perioda je postizanje dnevne samostalne stolice kod pacijenta. Ovo je posebno potrebno za pacijente sa tendencijom nakupljanja plinova (nadutivanje) i koji pate od hroničnog zatvora. Normalizacija pražnjenja crijeva može se osigurati pravilnom ishranom.
Priprema kože. Mikroorganizmi se nakupljaju u porama i naborima kože, čiji ulazak u ranu treba isključiti. To je smisao pripreme pacijentove kože za operaciju. Štaviše, kontaminirana koža nakon operacije može postati mjesto za razvoj gnojno-upalnih bolesti, odnosno izvor infekcije za cijeli organizam. Uoči operacije pacijent se pere i mijenja posteljina. Posebnu pažnju treba obratiti na mjesta na kojima se nakuplja znoj i prljavština. pazuha, perineum, vrat, stopala, pupak i sve kožnih nabora, vrlo duboko kod gojaznih pacijenata).
Kosu na glavi pacijenta treba uredno podšišati,
kod muškaraca su brada i brkovi obrijani. Nokti na rukama i nogama moraju se skratiti. Lak za nokte se mora oprati.
efikasnije sanitizacija tijelo pacijenta prije operacije, naravno, je tuširanje, što mnogi pacijenti lakše podnose.
Ležeće bolesnike se prvo brišu u krevetu toplom sapunom, a zatim alkoholom, kolonjskom vodom itd. Na krevet treba staviti uljanu krpu. Prilikom brisanja vodom koristite sunđer. Medicinska sestra je dužna pregledati cijelo tijelo pacijenta i, ako se nađu pustularne ili druge upalne lezije kože, obavezno o tome obavijestiti liječnika.
Priprema operativnog polja. Operativno polje je područje kože koje će biti podvrgnuto hirurškoj intervenciji (disekcija) tokom operacije. Pravilna priprema operativno polje značajno smanjuje broj mikroorganizama koji ulaze u hiruršku ranu.
Odgovornosti medicinske sestre u pripremi operacione sale
polja se svode na brijanje dlake ovog područja na dan operacije prije nego što pacijent uzme lijekove i injekcije. (Brijanje dlaka hirurškog polja ne vrši se uoči operacije uveče, jer se nastale male ogrebotine do jutra mogu upaliti, što će onemogućiti izvođenje operacije.)
Prije reza kože na dan operacije na operacionom stolu, operaciono polje će se tretirati najmanje tri puta 5-
10% tinktura alkoholnog joda, koja značajno smanjuje vjerojatnost infekcije ne samo nakon mikrotraume površinskih slojeva kože britvom, već i nakon što je izrezana do pune dubine.
Pre upotrebe, brijač se mora dezinfikovati 5-10 minuta u 3% rastvoru karbonske kiseline ili 2% rastvoru hloramina.
Potrebno je obrijati se, lagano povlačeći kožu u suprotnom smjeru.
smjer brijača. Direktno pomeranje rezne ivice brijača strogo pod pravim uglom u odnosu na pravac brijanja, preporučljivo je izvršiti u odnosu na dlaku "protiv zrna". Suvo brijanje je poželjno, međutim, kod guste dlake, kosa se zapjeni. Obrijano hirurško polje se ispere prokuhanom vodom i obriše alkoholom. Granice brijanja treba da prelaze površinu kože koja će biti izložena nakon umotavanja hirurškog polja sterilnim plahtama.
Prije većine velikih operacija priprema se cjelokupno anatomsko područje hirurške intervencije: za operaciju glave obrija se cijela glava, za abdominalnu operaciju cijeli trbuh uključujući pubis itd. Treba znati koja područja kože
obrijati se prije tipičnih operacija. U nekim slučajevima trebate pitati kirurga o toku predloženog reza kože, a ponekad i o lokaciji mogućeg dodatnog reza, kako bi se
unaprijed pripremiti oba operativna polja. Prevoz pacijenta do operacione sale. Dan prije operacije pacijent mora provesti u potpunom okruženju
psihički i fizički odmor. Pacijent može ustati ujutro
krevet, operite zube, operite lice i ruke, obrijajte se i idite u toalet. Ujutro u isto vrijeme obrijati kosu operacione sale
polja. Po povratku na odjel, pacijent treba ležati u krevetu i ne biti aktivan ni u razgovoru ni u pokretima. kasnije,
oko 8 sati ujutro obično se rade injekcije: pacijentu se ubrizgavaju lijekovi koji ga pripremaju za anesteziju (sedativi, lijekovi itd.). Ovaj preparat se naziva premedikacija.
Nakon toga, pacijent se mora pridržavati potpunog mirovanja i odmora u krevetu. Soba mora biti tiha. Ako je pacijent budan, treba ga podsjetiti na potrebu da barem odspava zatvorenih očiju.
Prije transporta u operacionu salu pacijent mora mokriti. U pripremi nekih pacijenata za operaciju, korisno je razviti naviku mokrenja dok leže u krevetu, što
tada će ublažiti prisilnu potrebu za ležećim mokrenjem nakon operacije, a mnogi će poštedjeti umetanje gumene cijevi u
mjehur - neugodni i ozbiljni događaji u smislu mogućih infektivne lezije urinarnog sistema. Medicinska sestra treba da nauči pacijenta da mokri ležeći.
Ponekad pacijent može mokriti dok sjedi na krevetu, nakon čega legne na kolica.
Prije transporta pacijenta, medicinska sestra mora to osigurati
da je propisno obučen. Ako je operacija na grudima, ima košulje
ne smije biti. Tokom abdominalne operacije, muškarci ne bi trebali nositi donji veš. Iako se donje rublje može skinuti u preoperativnoj fazi.
Dugu kosu kod žena treba isplesti, uredno položiti na glavu i vezati maramom od gaze. Satovi, prstenovi
i ostali ukrasi moraju biti uklonjeni. Uklonjive proteze se ostavljaju na odjeljenju.
Neprihvatljivo je prevoziti pacijenta bez jastuka, sa glavom u težini. Mora se imati na umu da prije operacije pacijent doživljava jaku emocionalni stres, stoga, mora stalno osjećati brigu i ljubaznost ljekara
osoblje. Prije transporta pacijenta na operaciju, uvjerite se da su operaciona sala i anestezijsko osoblje spremni da ga prime. Svi instrumenti na stolovima moraju biti zatvoreni, uklonjeni tragovi prethodnih operacija, a operaciona sala mora biti mokro očišćena.
Pacijenti se na operacije prevoze kolicima do ležeći položaj. Prevoz bolesnika u ležećem položaju objašnjava se potrebom da se od njega zaštiti opasne reakcije cirkulatorni organi za promjenu položaja tijela, što je moguće nakon premedikacije. Nesmetano transportujte pacijenta
umjerenom brzinom, bez udaranja kolica o predmete u hodniku
i vrata.
Nakon što je dopremila pacijenta do operacijskog stola, medicinska sestra mu pomaže da se pomakne do njega, te ga položi na sto prema uputama anesteziologa ili hirurga, pokriva pacijenta sterilnom posteljinom. podnosi teško bolesnog pacijenta
anestezijski tim i operaciona sestra. Zajedno sa pacijentom, anamnezu, epruvetu s krvlju ili serumom (sa prezimenom i inicijalima pacijenta) treba dostaviti u operacijsku salu i prenijeti anesteziologu radi utvrđivanja individualne kompatibilnosti tokom transfuzije krvi, au nekim slučajevima i lekovi koji su pacijentu bili potrebni tokom operacije koje je ranije koristio.
Ukoliko pacijent ima gubitak sluha, potrebno je prebaciti ga u anestezijski tim slušni aparat, jer će biti potreban za kontakt sa pacijentom.
Priprema za hitnu operaciju. U stanjima koja ugrožavaju život pacijenta (povreda, gubitak krvi opasan po život i
itd.), obuka se ne provodi, pacijent se hitno dostavlja u operacionu salu, čak i bez skidanja odjeće. U takvim slučajevima, operacija počinje istovremeno sa
anestezija i reanimacija (reanimacija) bez ikakve pripreme.
Prije ostalih hitnih operacija, priprema za njih se ipak provodi, iako u znatno smanjenom obimu. Nakon odlučivanja o potrebi operacije, paralelno se radi i preoperativna priprema
nastavak pregleda pacijenta od strane hirurga i anesteziologa. Stoga je priprema usne šupljine ograničena na ispiranje ili trljanje. Priprema gastrointestinalnog trakta može uključivati ispumpavanje želučanog sadržaja i čak
ostavljanje želučane nosne cijevi (na primjer, s crijevnom opstrukcijom) za vrijeme trajanja operacije. Klistir se retko daje, samo sifonski klistir je dozvoljen kada se pokušava
konzervativno liječenje crijevne opstrukcije. Kod svih ostalih akutnih hirurških oboljenja trbušne šupljine klistir je kontraindiciran.
Higijenski tretman vode izvodi se u skraćenom obliku
- tuširanje ili pranje pacijenta. Međutim, priprema hirurškog polja se vrši u potpunosti. Ukoliko je potrebno pripremiti pacijente koji su došli iz proizvodnje ili sa ulice, čija je koža jako kontaminirana, priprema pacijentove kože počinje mehaničkim čišćenjem hirurškog polja, koje u tim slučajevima treba biti najmanje 2 puta veće od predviđeni rez. Koža se čisti sterilnom bris od gaze navlaženo jednom od sledećih tečnosti: etil eter, 0,5% rastvor amonijak, čisti etil alkohol. Nakon čišćenja kože, dlaka se brije i dalje priprema hirurško polje.
U svim slučajevima, medicinska sestra treba da dobije jasne instrukcije od lekara o tome koliko i do kada mora da ispunjava svoje dužnosti.
U smanjenju rizika od operacije, uz anesteziju, intenzivnu infuzionu terapiju, unapređenje tehnike hirurške intervencije, izuzetna uloga ima preoperativna priprema. Efikasnost preoperativne pripreme u povećanju otpornosti organizma na hiruršku traumu je nesumnjiva.
Štoviše, uz adekvatnu preoperativnu pripremu postoperativni period teče lakše, smanjuje se broj komplikacija, ubrzava se proces rekonvalescencije, a gubici porođaja smanjuju.
Ciljevi savremene preoperativne pripreme:
Osigurati prenosivost operacije;
smanjiti vjerovatnoću intra- i postoperativnih komplikacija;
stvoriti (položiti) uslove za ranu rehabilitaciju pacijenta.
Osigurajte prenosivost operacije- ovo je, naravno, primarni zadatak preoperativne pripreme, tj. mora se stvoriti određena granica sigurnosti kako bi pacijent bio podvrgnut operaciji. Inače, ovaj cilj je jedini i konačni kod izvođenja tradicionalnih (rutinskih) treninga.
Preoperativna priprema, s jedne strane, omogućava povećanje otpornosti organizma, as druge strane, njeni rezultati omogućavaju da se utvrdi da li je moguće izvršiti operaciju kod određenog pacijenta.
Dakle, ako se nakon intenzivne pripreme parametri sistemske cirkulacije ne stabiliziraju na potrebnom, barem minimalnom nivou, onda je pacijent neoperabilan i ne treba ga podvrgavati hirurškoj intervenciji. Jedini izuzetak od ovog pravila bio bi ako pacijent ima stalno vanjsko ili unutrašnje krvarenje koje zahtijeva operaciju. U takvim slučajevima, uprkos niske stope arterijski i venski pritisak, poremećaj spoljašnjeg disanja, pacijenti se hitno operišu, uprkos mogućoj smrti na operacionom stolu, jer je to jedina šansa da im se spase život.
Smanjite vjerovatnoću postoperativnih komplikacija- zadatak ne manje važan od osiguravanja prenosivosti operacije. Zaista, smrt pacijenta na operacijskom stolu je izuzetno rijedak fenomen, glavni postotak smrtnosti javlja se u postoperativnom razdoblju i povezan je s razvojem postoperativnih komplikacija. Štoviše, postoperativne komplikacije daleko nisu uvijek fatalne, ali kod velike većine pacijenata otežavaju tok postoperativnog perioda, produžavaju period gubitka porođaja, a ponekad dovode do trajnog gubitka zdravlja i invaliditeta.
Stoga priprema pacijenata za operaciju mora nužno uključivati prevenciju postoperativnih komplikacija. Moguće je stvoriti uslove za rani oporavak pacijenata nakon operacije samo kada se u tijelu pacijenta nakon operativne ozljede očuvaju dovoljne fiziološke (funkcionalne) rezerve.
Klinička zapažanja pokazuju da što je teža i duža kirurška ozljeda, to je oporavak teži. Međutim, konačni rezultat operacije (trenutni i dugoročni), vjerovatnoća postoperativnih komplikacija, stopa rekonvalescencije zavise prvenstveno od stepena i trajanja intra- i postoperativnog odgovora na stres. Stoga, smanjenje negativnog uticaja hirurgije na regulatorne sisteme organizma, funkciju organa i parametre homeostaze nesumnjivo može obezbediti ranu rehabilitaciju operisanih pacijenata.
Aktivnosti koje mogu smanjiti negativan uticaj operativne traume i povećanje otpornosti organizma na operativni stres:
Psihološka priprema.
Korekcija glavnih pokazatelja homeostaze.
Intenzivna infuzijska terapija.
Poboljšanje stabilnosti (otpornosti, otpornosti) pacijentovog tijela na hiruršku traumu:
– stimulacija mehanizama otpora;
- antistresna zaštita.
Navedene mjere, zavisno od okolnosti, sprovode se u procesu preoperativne pripreme u punom ili smanjenom obimu.
Vrste preoperativne pripreme:
Preliminarna priprema- moraju se izvoditi za sve planirane hirurške intervencije.
Direktna priprema dopunjuje preliminarnu obuku za planirane hirurške intervencije ili je samostalan pri obavljanju hitnih ili hitnih operacija.
Preliminarna priprema pacijenata za operaciju, u zavisnosti od objektivnih uslova, vrši se u roku od 3-8 dana, uključujući i stacionarnu i ambulantnu fazu.
Mora se imati na umu da tokom hirurškog lečenja pacijenata hirurg mora dosledno rešavati niz specifičnih zadataka:
spasiti pacijenta od smrti;
produžava život;
ublažiti patnju;
izliječiti bolest;
obnoviti radnu sposobnost;
smanjiti period privremenih gubitaka radne snage.
Komponente za predkondicioniranje:
sistemski pregled radi utvrđivanja pratećih bolesti i stepena poremećaja homeostaze;
korekcija otkrivenih poremećenih funkcija i pokazatelja homeostaze;
liječenje (sanacija) hroničnih žarišta infekcije (karijeznih zuba, tonzilitisa, stomatitisa, rinitisa i dr.);
stimulacija mehanizama otpornosti organizma na hiruršku traumu.
Direktna priprema pacijenata za operaciju vrši se prije operacije u trajanju od nekoliko (2-6) sati.
Komponente direktne pripreme:
psihološka priprema pacijenta;
stabilizacija glavnih parametara homeostaze (BP, CVP, bcc, sadržaj hemoglobina u krvi, itd.);
preparacija disajnih puteva, sanitacija se vrši prema indikacijama;
priprema gastrointestinalnog trakta - pražnjenje želuca, crijeva (po potrebi), imenovanje antacida, blokatora histaminskih H2 receptora;
priprema hirurškog polja - brijanje, tretman antiseptičkim rastvorom;
pražnjenje bešike; uz opsežne dugotrajne operacije, ugradnja trajnog katetera u mjehur za mjerenje satne i dnevne diureze;
premedikacija - određivanje lijekova koji sprječavaju teški psihički stres za operaciju i olakšavaju vođenje anestezije (analgetici, sredstva za smirenje, antihistaminici, antiholinergici itd.).
Iz navedenog proizilazi da su komponente direktne obuke u velikoj mjeri isprepletene sa komponentama preliminarne obuke, a da istovremeno imaju značajne razlike.
Najveće poteškoće nastaju u pripremi za operaciju pacijenata sa akutnim hirurškim oboljenjima i povredama.
Karakteristike pripreme pacijenata za hitne hirurške intervencije:
Pacijenti sa hitnom patologijom ne prolaze čitav kompleks preliminarne preoperativne pripreme, a period direktne pripreme je ograničen na 2-4 sata;
Pacijenti primljeni u bolnicu zbog hitnih indikacija (povrede, akutna hirurška oboljenja) su vrlo često u teškom ili izuzetno teškom stanju i bez intenzivne korekcije glavnih pokazatelja homeostaze ne mogu se podvrgnuti operaciji. U tim slučajevima, direktna obuka, uz gore navedene komponente, treba da uključi, prema indikacijama, sljedeće aktivnosti:
– korekcija poremećaja vode i elektrolita;
– uspostavljanje uslova za oksigenaciju krvi i transport kiseonika;
– primarna (preliminarna) detoksikacija.
Poremećaji tekućine i elektrolita kod pacijenata s akutnom patologijom nastaju gubitkom tekućine i elektrolita zbog povraćanja, proljeva, visoke temperature, gubitka plazme (opekotine, sindrom produženog zgnječenja, itd.). Izvođenje hirurških intervencija kod pacijenata sa teškom eksikozom (dehidracijom) neminovno dovodi do razvoja operativnog šoka, uprkos anestetičkoj podršci. Dakle, pod kontrolom hematokrita, centralnog venskog pritiska, satne diureze, mjerene stalnim kateterom, BCC i nivo osnovnih elektrolita (hloridi, natrijum, kalijum, kalcijum, magnezijum) se nadoknađuju.
Kršenje transporta kisika u hitnoj operaciji češće je povezano s akutnim gubitkom krvi (cirkulatorna hipoksija). Ovi pacijenti često dolaze u bolnicu u stanju hemoragijskog šoka ili kolapsa, zbog čega operacija na takvoj pozadini neminovno dovodi do teške dezorganizacije homeostaze.
I, ipak, ako postoje znaci krvarenja u toku, postoje apsolutne indikacije za operaciju. Naravno, gotovo je nemoguće adekvatno nadoknaditi postojeći gubitak krvi prije operacije u ovim uvjetima. U takvim slučajevima prije operacije potrebno je značajno smanjiti hipovolemiju, a zatim u toku operacije vratiti volumen cirkulirajućih crvenih krvnih zrnaca. To se radi na sljedeći način: kanulira se jedna od perifernih vena ili subklavijska vena i za vrijeme uvođenja u anesteziju intravenozno se ubrizgava 1,5-2 litre elektrolita, otopine glukoze; transfuzira se albumin (100-200 ml) ili pojedinačna grupa svježa ili svježe smrznuta plazma (400-600 ml). Zatim, tokom operacije, nakon svih testova na kompatibilnost, volumen krvi se nadopunjuje transfuzijom eritrocitne mase.
Drugo, većina zajednički uzrok kršenja transporta kisika, arterijska hipotenzija je. Ovo stanje se ispravlja obnavljanjem BCC-a, ako je potrebno - primjena vazopresora i kortikosteroida.
Endotoksikoza se ne može otkloniti hitnom preoperativnom pripremom. Stoga primarna detoksikacija uključuje smanjenje negativnog utjecaja toksemije tijekom operacije. Najjednostavniji, najpristupačniji i prilično efikasan metod primarne detoksikacije u preoperativnom periodu je hipervolemijska hemodilucija, koja se izvodi na sljedeći način: ubrizgavaju se koloidni preparati (albumin, protein, plazma, dekstrani), a zatim 2-3 litre kristaloidnih otopina.
Sprovođenjem navedenih mjera obezbjeđuju se elementarni uslovi za operaciju pacijenata sa akutnom patologijom.
Novi članci
- Besprekorno ponašanje na razgovoru, ili kako ugoditi poslodavcu od prvih minuta!
- Brutalni muškarci i njihove osobine Šta znači brutalan muškarac
- Procedura za pristupanje policiji
- Biznis bez velikih ulaganja Oprema za mala preduzeća do 100.000 rubalja
- Vlastiti biznis: proizvodnja proizvoda od plastike
- preko uzorka tovarnog lista
- Sažetak lekcije na temu „Radno pitanje u Rusiji
- Posao bez velikih ulaganja Koji mali biznis se može otvoriti za 100.000
- Analiza formiranja finansijskih sredstava
- Šta je detoksikacija organizma
Popularni članci
- Detox - kompletan vodič za čišćenje organizma kod kuće
- Kako saznati gdje se moj djed borio u Drugom svjetskom ratu, koje je nagrade imao?
- Kako staviti lozinku u folder (arhivirati ili na drugi način zaštititi ga lozinkom u Windows-u)
- Najbolje aplikacije za mršavljenje i program za brojanje kalorija za mršavljenje
- Program za učenje engleskog jezika od (Beginner) do (Upper-Intermediate) za godinu dana
- Dodatna vještačka rasvjeta cvijeća i biljaka u stanu Osvjetljenje biljaka običnom lampom
- Najukusnija marinada za ćureće ražnjiće da meso ostane mekano Kako marinirati ćureća prsa prije pečenja
- Višegodišnja rudbekija: uzgoj, sadnja i njega
- Kozja vrba: sadnja i njega, bolesti Dekorativna bolest vrbe i liječenje
- Poinsettia - kućna njega
