Epilepsijos diagnozė. Paroksizminiai sutrikimai
anonimas, Moteris, 28 m
Vaikui 2 metai, pilnametis, gimdymas labai greitas (3 val. nuo sąrėmių pradžios). Vaisiai yra dideli 4300 (motina sveria 52 kg). Po gimdymo vaikui iškrito kraujavimas į dešinę akį, jam atslūgus pastebėta, kad vaiko vyzdžiai skirtingų dydžių, labiau pastebima, kai dirbtinis apšvietimas. Padarė smegenų echoskopiją ir EEG, pakitimų nerasta, kaip man paaiškino, tai išemija po gimdymo, pas oftalmologą lankomės kas pusmetį, viskas normalu. Prieš 4 mėnesius su vaiku apsinuodijome maistu ir atsidūrėme ligoninėje, kur gavome injekcijas ir procedūras. Po to vaikas pradėjo labai dažnai verkti naktimis, kai užmiega, trūkčioja pečius, rankas ir kojas, yra kaprizingas, visko bijo. To niekada nebuvo buvę, net kūdikystėje, vaikas gerai miegojo, išdykavo tik dėl reikalų ir greitai nusiramino. Vos prieš 6 mėnesius darėme vaikui dantis (2 pulpitus) taikant Sevoran kaukės narkozę. Kreipėmės į savo neurologą ir padarėme EEG, REO ir aidą. Mūsų gydytoja dabar mokosi, nėra su kuo pasitarti. Štai ką jie mums parašė: žemo dažnio fotofonostimuliacijos testas. Užfiksuojamas didelės amplitudės EEG. Įrašymo metu didelės amplitudės teta ritmas dominuoja foninėje bangos formoje. Lėtos bangos aktyvumą vaizduoja svyravimai teta diapazone. Lėtos bangos aktyvumo lygis yra už normalaus diapazono ribų. Interhemisferinė asimetrija yra nereikšminga. Paroksizminio aktyvumo požymiai pateikiami aštrių bangų pavidalu. Vidutinės bazinės struktūros disfunkcijos požymiai yra vidutiniškai išreikšti. Užfiksuojamas EEG su vidutiniškai difuziniais pokyčiais. Užfiksuojamas paroksizminis aktyvumas aštrių bangų pavidalu. Aptinkami kompleksai, rodantys stiebo struktūrų disfunkciją. Rheo: didelio kalibro smegenų kraujagyslių tonusas padidintas, mažo kalibro kraujagyslės svsa padidintos, vvs kairėje - padidėjęs, dešinėje - normalus. Didelio kalibro arterijų elastingumas išsaugomas, pulso kraujotakos lygis kairėje yra normalus, dešinėje – sumažintas, o VBB – padidėjęs. Kraujo užpildymas yra asimetriškas. KVBK sumažinamas. Venų nutekėjimas nėra trukdomas. Aidas: vidurinės linijos struktūrų poslinkio neaptikta, 3 skilvelis 6mm, skilvelio indeksas padidėjęs 2,3. Sąnarys vidutiniškai įtemptas, priekinė sąnario dalis vidutiniškai pakilusi. Echosignai intrakranijinė hipertenzija 1 valgomasis šaukštas. Ką tai reiškia įprasta kalba? Ar jūsų vaikas serga epilepsija? Navikas? Ar būtina skubiai daryti MRT? Ačiū už atsakymą.
Sveiki. Nesuprantu nustatytos egzaminų programos prasmės. Išvadose nematau nieko blogo. Jei ieškojote vyzdžio dydžio skirtumo priežasties, tuomet reikia aptarti smegenų MRT, ypač esant papildomiems skundams kartu su vyzdžių sutrikimais. Dažnai magnetinio rezonanso tomografija nėra būtina, jei skirtumas yra mažas ir nėra jokių kitų problemų. Visi išvardyti metodai nėra labai informatyvūs dėl vyzdžių sutrikimų.
anonimiškai
Sveiki! Dėkoju už atsakymą, pasakykite man, ką reiškia šios išvados, jos mane labiausiai sunerimo: paroksizminio aktyvumo požymiai pateikiami aštrių bangų pavidalu. Skaičiau, kad paroksizminės bangos yra epilepsijos požymiai ir teta ritmo vyravimas irgi blogai, tai gali reikšti naviką, aš ne gydytoja, todėl išvadų daryti negaliu, bet labai išsigandau, gal tai yra kaip turi buti maziems vaikams??. O ar rezultatui gali turėti įtakos tai, kad naktį po apžiūros vaikui pakilo temperatūra (38,6), galbūt vaikas tyrimo metu nesijautė gerai (paaiškėjo, kad vaikas serga viršutiniai dantys 5ki). Kreipėmės į gydytoją ir mums diagnozavo mmd su hiperaktyvumu ir padidėjusiu susijaudinimu, išrašė Magne B6-1 mėn po 0,5 ml/2r, o picamilon 0,02-1t/2r.D.-1 mėn. Raminančios vonios ir arbatos. Vyzdžių skirtumas 1 mm, dieną beveik nepastebimas, tik aš matau, o vakare pastebimai nežymus, bet mane labiau neramina, kad vaikui pradėjo trūkčioti pečius, rankas, kojas. miegoti, verkti per miegus ir dažnai tapti isterija, bijau praleisti ligą. Ar gali sukelti paroksizmines bangas? stiprus stresas?? Labai ačiū.
Pagrindiniai centro tikslai – diagnostinė, konsultacinė ir terapinė pagalba pacientams epilepsija ir kiti paroksizminės sąlygos vaikams ir suaugusiems.
U Mieli mūsų svetainės lankytojai! Dar viena neurochirurgo, daktaro, vyr. Tiumenės federalinio mokslo centro Yakimov Yuri Alekseevich vaikų skyrius vyks 2017 m. lapkričio 17 d.
Epilepsijos diagnozė.
Pagrindinis instrumentinis metodas epilepsijos diagnozė yra elektroencefalografija (EEG). EEG leidžia diferencijuoti epilepsijos diagnozė ir kitos neepilepsinio pobūdžio paroksizminės būklės, registruojant smegenų bioelektrinį aktyvumą. Be to, EEG tyrimas būtina formai patikslinti epilepsija, sprendžiant gydymo korekcijos, efektyvumo stebėjimo klausimą antiepilepsinis gydymas, siekiant išspręsti saugaus prieštraukulinių vaistų vartojimo nutraukimo klausimą. Pastaruosius 20 metų šių problemų sprendimo kokybei gerinti pradėtas taikyti ilgalaikio smegenų bioelektrinio aktyvumo registravimo metodas. EEG stebėjimas. Tyrimas atliekamas modernia aukštųjų technologijų įranga, kartu atliekamas sinchroninis paciento vaizdo įrašymas, leidžiantis užfiksuoti trumpalaikiai sutrikimai sąmonės sutrikimas, žaibiški drebulys, nevalingi raumenų automatizmai ir kiti priepuolio sutrikimai, būdingi epilepsija sergantiems pacientams. EEG vaizdo stebėjimas dienos ar nakties miegas dabar yra auksinis standartas epilepsijos diagnozė. rezultatus EEG vaizdo stebėjimas leisti pas epileptologą nustatys epilepsijos formą, įvairių smegenų struktūrų įsitraukimo į epilepsijos procesą laipsnį, parinks tinkamą antiepilepsinis gydymas. Sėkmė epilepsijos gydymas labai priklauso nuo tiksliai nustatyta diagnozė ir teisingai paskirtas pradinis gydymas. Visi epileptologai mūsų medicinos centras atestuotas pagal specialybę“ funkcinė diagnostika"ir turi didelę patirtį iššifruojant rezultatus EEG stebėjimas , 4 iš 7 centro darbuotojų turi medicinos mokslų kandidato ar daktaro akademinį laipsnį.
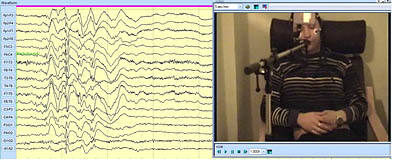 Tyrimas atliekamas naudojant modernią belaidę aukštųjų technologijų įrangą, kuri užtikrina patogiausią EEG registravimą miego metu, taip pat ir vaikams. jaunesnio amžiaus. Duomenys į pagrindinio kompiuterio atmintį perkeliami naudojant Bluetooth technologiją kartu įrašant paciento vaizdo vaizdą. Atliekamos šių tipų diagnostinės procedūros.
Tyrimas atliekamas naudojant modernią belaidę aukštųjų technologijų įrangą, kuri užtikrina patogiausią EEG registravimą miego metu, taip pat ir vaikams. jaunesnio amžiaus. Duomenys į pagrindinio kompiuterio atmintį perkeliami naudojant Bluetooth technologiją kartu įrašant paciento vaizdo vaizdą. Atliekamos šių tipų diagnostinės procedūros.
| Diagnostika |
| Įprastas EEG su vaizdo palaikymu |
| EEG ankstyvoje vaikystėje (iki 4 metų) |
| Dienos EEG vaizdo stebėjimas |
| Naktinis EEG vaizdo stebėjimas |
| Polisomnografinis tyrimas |
| Konsultacijos |
| Epilepsijos diagnostika ir diferencinė diagnostika |
| Sergančiųjų epilepsija valdymas, tolerancijos kontrolė |
| Paroksizminiai neepilepsiniai nervų ir raumenų sutrikimai (distonijos) |
| Paroksizminiai neepilepsiniai psicho-vegetaciniai sutrikimai (vegetacinė-kraujagyslinė distonija, panikos priepuoliai) |
| Somnambulizmas, vaikščiojimas per miegus, kalbėjimas miego metu, naktiniai siaubai |
| Nemiga, knarkimas, miego apnėja |
Dienos EEG vaizdo stebėjimas vietoje
Kai kuriais atvejais patartina vesti per dieną EEG vaizdo stebėjimas namie. Toks poreikis atsiranda, jei vaikui ar suaugusiam pacientui pasireiškia sunkūs miego sutrikimai, nerimas, subdepresijos ar depresijos simptomai, cirkadinio ritmo sutrikimai ir tokiam žmogui labai sunku, dažnai beveik neįmanoma, užmigti nepažįstamoje aplinkoje. Tokiais atvejais pilnai epilepsijos diagnozė, tipas epilepsijos priepuoliai ir norint paskirti jų klinikinį variantą atitinkantį antiepilepsinį gydymą, gali tekti griebtis vaizdo-EEG tyrimo namuose, pacientui pažįstamoje ir patogioje aplinkoje.
Kodėl EEG vaizdo stebėjimo kainos Jekaterinburge tokios skirtingos?
Svarbu ne tik gebėjimas atlikti EEG vaizdo stebėjimas, bet visapusiškas teikiamų paslaugų kokybės įvertinimas konkrečioje gydymo įstaiga Jekaterinburgas. Kviečiame išstudijuoti žemiau esančią lentelę...
Simptominė smilkininės skilties epilepsija
Simptominis laikinosios skilties epilepsija- ligos forma, kai epileptiforminės veiklos židinys, sukeliantis priepuolį, yra laikinojoje smegenų skiltyje. Dažniausia vystymosi priežastis laikinosios skilties epilepsija Laikinosios skilties medianinių (medialinių) struktūrų (amono rago, hipokampo) sklerozė tampa vadinamąja mezialine (medialine) laikinąja skleroze. Ši smilkininės skilties epilepsijos forma vadinama mezialinės smilkininės skilties epilepsija. Tai labiausiai paplitusi vaikų ir suaugusiųjų epilepsijos rūšis, jos paplitimas siekia 25 % tarp visų epilepsijos formų ir tarp simptominių epilepsijos formų, epilepsijos priepuoliai yra vadinamosios foninės ligos pasireiškimas (smegenų traumų pasekmės, kraujagyslių ligos ir tt) yra 60 proc.
Epilepsija sergančių pacientų neuropsichologinė korekcija
Epilepsija vaikams ir suaugusiems sukelia paroksizminės išskyros iš smegenų neuronų, dažniausiai pasireiškiančios tipiniais pasikartojančiais įvairaus pobūdžio priepuoliais, tačiau pasitaiko ir epilepsijos priepuolių tipų, pasireiškiančių staigiais nuotaikos sutrikimais – disforija ar sąmonės sutrikimais. kaip laipsniškas vystymasis būdingi pokyčiai asmenybė, charakteris, akcentuacijų formavimas, t.y. paryškintų bruožų, kurie iš išorės atrodo kaip neįprastas žmogaus elgesys, vystymasis...
Tai polietiologinė liga, kurią lydi traukulių priepuoliai ir vėliau asmenybės pokyčiai.
Pirmieji paminėjimai - Senovės Egiptas, Hipokrato traktatas „Šventoji liga“, Arateuso, Galeno darbai, Hamurabio įstatymai. Vėliau epilepsiją tyrinėjo Džeksonas, Kulkova ir Davydenkovas bei kiti.
Paplitimas– 3-3,5 atvejo 1000 gyventojų. Ligos paplitimas įvairiose amžiaus grupėse: iki 20 metų – 1%, iki 50 metų – 5%, iki 60 metų – 2%, iki 75 metų – 3%.
Etiologija. Kad liga išsivystytų, būtinas 3 veiksnių derinys:
· Epilepsijos židinio buvimas.
· Paroksizminis smegenų pasirengimas.
· Egzogeniniai provokuojantys veiksniai.
Epilepsinio židinio atsiradimas gali atsirasti dėl endogeninių ir egzogeninių priežasčių:
1. Anksti vaikystė – perinataliniai sužalojimai, pavojai prieš gimdymą (stresas, profesiniai pavojai), po greitas gimdymas Gali išsivystyti smilkininės skilties epilepsija ir postnataliniai žalingi veiksniai (infekcijos, galvos traumos).
2. Vėlyvoje vaikystėje ir pilnametystėje– traumos, sunkios infekcijos, intoksikacija.
Paroksizminis smegenų pasirengimas– Tai paroksizminis smegenų atsako tipas. Tai paveldima. Paveldėjimas gali būti autosominis dominuojantis arba autosominis recesyvinis modelis; iš viso 15 genų su įvairių variantų paveldėjimo.
Suaktyvinantys veiksniai skirtingi - stresas, alkoholio vartojimas, menstruacijos ir kt.
Rizikos grupės:
· Vaikai, kurie vaikystėje patyrė karščiavimo priepuolius. Jei tokie priepuoliai buvo pastebėti per normali temperatūra- prognozė blogesnė.
· Vaikai, kuriems yra buvę afektinių-kvėpavimo traukulių (pavyzdžiui, parduotuvėje). Ypač pavojingi pasikartojantys priepuoliai.
· Asmenys, turintys paroksizminio miego sutrikimų.
· Asmenys, turintys paroksizminį EEG aktyvumą.
· Asmenys, turintys šeimos istorija epilepsija.
Ligos vystymosi laikotarpiai:
1. Priešepilepsinis laikotarpis- nespecifiniai sutrikimai (neurozės, asmenybės sutrikimai, miego sutrikimai, dirglumas).
2. Paroksizminis periodas– epilepsijos priepuolių ar jų atitikmenų atsiradimas.
3. Išėjimas– asmenybės pokyčių atsiradimas. Atsiranda mąstymo lėtumas, egocentrizmas (iki koncentrinės demencijos), despotizmas, asocialus elgesys.
Klasifikacija (Kiotas, 1989):
1. Epilepsija arba epi-sindromas, susijęs su specifine židinio lokalizacija: židininiai, vietiniai ir daliniai traukuliai.
· Idiopatinė – nustatyta paveldima ligos etiologija.
· Simptominis – ligos priežastis organinis smegenų pažeidimas.
· Kriptogeninis – priežastis nenustatyta.
2. Generalizuota epilepsija ir epi-sindromas:
· Idiopatinės nuo amžiaus priklausomos formos.
· Generalizuota simptominė epilepsija.
3. Epilepsija ir epi-sindromas, nesusiję su vietiniu ir generalizuotais.
4. Specialūs epi-sindromai – kūdikių spazmai, febriliniai traukuliai, jaunatvinis mioklonusas).
Priepuolių klasifikacija:
1. Apibendrinta:
· Pirminiai generalizuoti traukuliai– toniniai-kloniniai, kloniniai, toniniai, atoniniai miokloniniai priepuoliai, absansai, propulsiniai ir kompulsiniai priepuoliai.
· Antriniai generalizuoti traukuliai –
a) paprastas ir dalinis su apibendrinimu;
b) kompleksiniai daliniai su generalizuotais traukuliais.
· Epi būsena.
2. Psichiniai priepuolių atitikmenys– prieblandos sąmonės sutrikimas, ambulatoriniai automatizmai, ypatingos sąmonės būsenos.
3. Daliniai priepuoliai– paprastas, be sąmonės sutrikimo su motorinėmis, sensorinėmis, vegetacinėmis ir psichinėmis stigmomis.
Taip pat būtina atskirti:
Epilepsinė reakcija– tokia reakcija gali pasireikšti net ir sveikas žmogusį stiprų stimulą.
Epileptiforminis sindromas– traukulių priepuolių atsiradimas sergant neuroreumatu, kita lėtine liga, naviku.
Daliniai ir paprasti priepuoliai– atsiranda esant sąmonės išsaugojimui (psichomotoriniai priepuoliai), motoriniai (vietiniai traukuliai), gali atsirasti somatosensorinių sutrikimų (paprastos haliucinacijos – jūros ošimas, žaibai, apskritimai prieš akis ir kt., t.y. auros tipo pojūčiai), vegetatyvinis komponentas ( vyzdžio išsiplėtimas ar susiaurėjimas, pilvo skausmas) ir psichiniai sutrikimai(pakinta aplinkinio pasaulio suvokimas, pakinta atmintis).
Kompleksiniai traukuliai– su sąmonės sutrikimu (psichomotoriniais priepuoliais), atsiranda pseudotikslingų judesių, yra aura. Pažeidimas dažniausiai lokalizuotas laikinoje arba priekinėje srityse.
Antriniai generalizuoti traukuliai- toniniai-kloniniai traukuliai atsiranda paprastų ir sudėtingų priepuolių fone kaip kitas etapas, kai sužadinimas plinta iš židinio į kitas sritis.
Apibendrinta:
Nebuvimo priepuoliai- išblukimas, sustojimas protinė veikla, kelioms sekundėms išjungiant sąmonę. Per dieną gali pasireikšti iki kelių šimtų priepuolių. Diagnostika: telemetrija, keli EEG.
Miokloniniai traukuliai– pasireiškia trumpai, priepuoliai būna distaliniai (krenta iš rankų daiktai ir pan.).
Atoniniai priepuoliai– pacientai staiga praranda raumenų tonusą ir krenta.
Propulsiniai traukuliai- kaip pasilenkimas į priekį ištiestomis rankomis. Šios formos prognozė yra labai nepalanki, pacientai greitai praranda intelektą.
Kompulsiniai traukuliai- tas pats, tik nusilenk.
Klasikinis toninis-kloninis priepuolis vyksta pagal tokį scenarijų: fone visiška sveikata po provokuojančio veiksnio veikimo atsiranda aura regos, klausos ir uoslės haliucinacijų forma, trunkanti keletą sekundžių. Paprastai šio laiko pakanka saugiai pozicijai užimti. Po auros prasideda toninių traukulių fazė, trunkanti iki 10-15 sekundžių, kuriuos pakeičia kloniniai traukuliai. Po priepuolio pacientas užmiega arba patenka į komą.
Asmenybės pokyčiai sergant epilepsija- epilepsinės psichozės:
1. Aštrus:
· Su sąmonės sumišimu – prieblandos sąmonės sutrikimai, oneiroidiniai.
· Be sąmonės drumstumo – afektiniai sutrikimai.
2. Lėtinis:
· Paranoidinis Sd
Haliucinacinis-paranojinis Sd
Parafrenikas Sd
· Catatonic Sd.
Gydymas:
· Tinkama priepuolių kontrolė su dienoraščio vedimu.
· Ilgalaikis: ne mažiau kaip 3 metai mažoms formoms ir 5 metai didelėms.
· Vaisto koncentracijos kraujyje stebėjimas.
· Pacientas turėtų žinoti apie galimos komplikacijos ir PE.
Pasirinkti vaistai:
· Dideli traukulių priepuoliai – barbitūratai (difeninas, benzonalis, fenobarbitalis, finlepsinas), BDP (karbamazepinas).
· Nebuvimas, daliniai traukuliai – etosuksemidas, volproatai.
Turi būti pildomas kasmet gydymas ligoninėje, įskaitant vitaminus, nootropinius vaistus, atkuriamąjį gydymą, dehidratacijos terapiją (diakarbą). Būtinas racionalus pacientų užimtumas ir socialinė adaptacija.
Paroksizminė būklė yra patologinis sindromas, atsirandantis ligos metu ir galintis turėti pirmaujanti vertė klinikiniame paveiksle. Pagal V. A. Karlovo apibrėžimą, paroksizminė būsena yra smegenų kilmės priepuolis (priepuolis), pasireiškiantis akivaizdžios sveikatos fone arba staigiai pablogėjus lėtinei ligai. patologinė būklė, kuriai būdinga trumpa trukmė, atsirandančių sutrikimų grįžtamumas, polinkis kartotis, stereotipiškumas. Didelė įvairovė klinikinės apraiškos paroksizminės būklės atsiranda dėl jų polietiologijos. Nepaisant to, kad paroksizminės būsenos yra visiškai apraiškos įvairios ligos, beveik visais atvejais nustatomi bendri etiopatogenetiniai veiksniai.
Norint juos nustatyti, buvo atliktas tyrimas su 635 pacientais, sergančiais paroksizminėmis ligomis, taip pat retrospektyviai išanalizuota 1200 ambulatorinių pacientų, stebėtų ambulatoriškai dėl įvairių neurologinių ligų, klinikinėje įvaizdyje. pirmaujanti vieta užėmė paroksizminės sąlygos (epilepsija, migrena, vegetalgija, hiperkinezė, neurozės, neuralgija). Visiems pacientams funkcinė būklė centrinė nervų sistema elektroencefalografija (EEG), smegenų hemodinamikos būklė reoencefalografija (REG). Taip pat buvo atliktas struktūrinis ir morfologinis smegenų tyrimas naudojant Kompiuterizuota tomografija(KT) ir autonominės nervų sistemos būklės tyrimas: pradinis autonominis tonusas, autonominis reaktyvumas ir autonominis fizinio aktyvumo palaikymas, naudojant rekomenduojamus metodus. Rusijos centras vegetacinė patologija. Tiriant pacientų, sergančių paroksizminėmis ligomis, psichologinę būklę, buvo panaudotos G. Eysenck, Ch. Spielberger, A. Lichko anketos. Buvo tiriami tokie rodikliai kaip pacientų uždarumas, asmeninio ir reaktyvaus nerimo lygis, asmenybės akcentavimo tipas. Buvo atliktas tyrimas katecholaminų ir kortikosteroidų (17-CS, 17-OX) koncentracijai šlapime ir būklei tirti. imuninė būklė: T– ir turinys
B-limfocitai, imunoglobulinai, cirkuliuojantys imuniniai kompleksai (CIC) kraujyje. Be to, energijos lygio būklė kūno „kanaluose“ buvo tiriama matuojant elektroderminį atsparumą reprezentatyviuose taškuose pagal Nakatani, modifikuotą V. G. Vogralik, M. V. Vogralik (1988).
Gauti rezultatai leido nustatyti etiopatogenetinius ir rizikos veiksnius, kurie, kaip paaiškėjo, būdingi pacientams, sergantiems įvairiomis nosologinėmis ligomis, kurių klinikinėje įvaizdyje paroksizminė būklė buvo pagrindinė.
Tarp bendrų etiologinių veiksnių buvo: pre- ir perinatalinio vystymosi laikotarpių patologija, infekcijos, traumos (įskaitant gimdymą), intoksikacija, somatinės ligos.
Dažni rizikos veiksniai yra paveldimas polinkis, socialinės sąlygos (gyvenimo sąlygos, mityba, darbas, laisvalaikis), profesiniai pavojai, blogi įpročiai(rūkymas, alkoholizmas, narkomanija). Tarp provokuojančių veiksnių, galinčių sukelti paroksizminių būklių, ūminių stresinių ar lėtinių psichotrauminių situacijų, sunkių fiziniai pratimai, miego ir valgymo sutrikimai, staigus pasikeitimas klimato sąlygos dėl kelionių, nepalankūs saulės ir meteorologiniai veiksniai, didelis triukšmas, ryški šviesa, stiprus vestibuliarinis dirginimas (judėjimas jūra, skrydis lėktuvu, ilgas važiavimas automobiliu), hipotermija, paūmėjimai lėtinės ligos. Gauti rezultatai atitinka 2-5 literatūros duomenis.
Centrinės nervų sistemos funkcinės būklės, autonominės nervų sistemos, smegenų hemodinamikos būklės, charakterio tyrimas patologiniai pokyčiai smegenų medžiagoje psichopatologiniai pacientų asmenybės pokyčiai, taip pat imunologinių ir biocheminių parametrų dinamikos pobūdis leido nustatyti daugybę bendrų požymių, būdingų visiems pacientams, sergantiems paroksizminėmis ligomis. Jie apima:
patomorfologinių pokyčių buvimas smegenų medžiagoje;
bendros EEG ir REG rodiklių charakteristikos, kurioms būdingas neorganizuotas, hipersinchroninis delta, teta, sigmos bangų aktyvumas, kraujagyslinės distonijos reiškiniai, dažniau hipertenzinis tipas, dėl padidėjusio smegenų kraujagyslių tonuso, sunkumų nutekėjus kraujui iš kaukolės ertmės; ryškūs autonominiai pokyčiai, vyraujant parasimpatikotoninėms reakcijoms pradiniame autonominiame tone, padidėjus autonominiam reaktyvumui, dažnai per didelis autonominis fizinio aktyvumo palaikymas; psichopatologiniai pokyčiai, pasireiškiantys polinkiu į depresiją, hipochondrinę būseną, uždarumą, aukštas lygis reaktyvusis ir asmeninis nerimas, asmenybės kirčiavimo tipas dažniau buvo apibūdinamas kaip astenoneurozinis, jautrus, nestabilus; katecholaminų ir kortikosteroidų koncentracijos pokyčiai šlapime visiems pacientams, sergantiems paroksizminėmis ligomis, dėl kurių katecholaminų kiekis didėjo prieš prasidedant paroksizmui ir sumažėjo po priepuolio, taip pat mažėjo kortikosteroidų koncentracija prieš paroksizmą. o po priepuolio jį padidinti.
Imunologiniams rodikliams būdingas absoliutaus ir santykinio T ir B limfocitų skaičiaus sumažėjimas, natūralių žudikų ląstelių aktyvumo slopinimas, T limfocitų funkcinis aktyvumas, imunoglobulinų A ir G kiekio sumažėjimas organizme. kraujo.
Pažymėta bendrieji ženklai pacientams, sergantiems paroksizminėmis ligomis, leidžia daryti išvadą, kad yra bendri etiopatogenetiniai priepuolių būklių išsivystymo mechanizmai. Paroksizminių būklių polietiologija ir tuo pačiu bendrų patogenetinių mechanizmų egzistavimas lemia jų sisteminimo poreikį.
Atlikti tyrimai leidžia pasiūlyti tokią paroksizminių būklių klasifikaciją pagal etiologinį principą.
aš. Paroksizminės sąlygos paveldimos ligos
a) paveldimos sisteminės nervų sistemos degeneracijos: hepatocerebrinė distrofija (Wilson-Konovalov liga); deformuojanti raumenų distonija (torsioninė distonija); Tourette liga;
b) paveldimos ligos metabolizmas: fenilketonurija; histidinemija;
c) paveldimi lipidų apykaitos sutrikimai: amaurotinis idiotizmas; Gošė liga; leukodistrofija; mukolipidozės;
d) paveldimi angliavandenių apykaitos sutrikimai: galaktozemija; glikogenozė;
e) fakomatozės: Recklinghausen neurofibromatozė; Bourneville gumbų sklerozė; encefalotrigeminalinė angiomatozė Sturge-Weber;
f) paveldimos nervų ir raumenų ligos: paroksizminė mioplegija; paroksizminiai miopleginiai sindromai; myasthenia gravis; mioklonusas; mioklonusas – Unferricht-Lundborg epilepsija;
g) tikra epilepsija.
II. Paroksizminės sąlygos sergant organinėmis nervų sistemos ligomis
a) centrinės ir periferinės nervų sistemos pažeidimai: potrauminės diencefalinės krizės; potrauminis mioklonusas; potrauminė epilepsija; kauzalgija;
b) galvos ir nugaros smegenų neoplazmos: paroksizminės būklės, susijusios su liquorodinamikos sutrikimais; vestibulovegetaciniai paroksizmai; epilepsijos priepuoliai;
c) nervų sistemos kraujagyslių ligos: ūmi discirkuliacinė encefalopatija; išeminiai insultai; hemoraginiai insultai; hiper- ir hipotoninės smegenų krizės; veninės smegenų krizės; kraujagyslių anomalijos; aortos ir smegenų krizės; vertebrobazilinės krizės; trumpalaikiai išeminiai paroksizmai; epileptiforminės smegenų krizės;
d) kitos organinės ligos: smegenų kilmės paroksizminės mioplegijos sindromas; periodinis žiemos miego sindromas; Odino bausmės sindromas; pontine mielinozė; nepilnamečių drebėjimo paralyžius;
e) neuralginiai priepuoliai: neuralgija trišakis nervas; neuralgija glossopharyngeal nervas; viršutinio gerklų nervo neuralgija.
III. Paroksizminės būsenos psichovegetacinio sindromo rėmuose
a) vegetaciniai-kraujagysliniai paroksizmai: smegenų; širdies; pilvo; stuburo;
b) vegetalgija: Charlen sindromas; Sladerio sindromas; ausies mazgo sindromas; priekinis simpatinis Glaserio sindromas; užpakalinis simpatinis Barre-Lieu sindromas;
c) neurozės: bendrosios neurozės; sisteminės neurozės; paroksizminės būsenos su psichiniai sutrikimai: endogeninė depresija; užmaskuota depresija; isterinės reakcijos; emocinės šoko reakcijos.
IV. Paroksizminės sąlygos sergant ligomis Vidaus organai
a) širdies liga: įgimtos ydos; pažeidimai širdies ritmas; miokardinis infarktas; paroksizminė tachikardija; pirminiai širdies navikai;
b) inkstų liga: inkstų hipertenzija; uremija; eklampsija (pseudoureminė koma); paveldimas inkstų ligos(Šaferio sindromas, šeiminė jaunatvinė nefroftizė, Albrighto osteodistrofija);
c) kepenų ligos: ūminis hepatitas; kepenų koma; tulžies (kepenų) diegliai; kepenų cirozė; skaičiuojamasis cholecistitas;
d) plaučių ligos: lobarinė pneumonija; lėtinis plaučių nepakankamumas; bronchų astma; uždegiminės ligos plaučiai su pūlingu procesu; piktybinės ligos plaučiuose;
e) kraujo ir kraujodaros organų ligos: žalinga anemija (Addisono-Biermerio liga); hemoraginė diatezė (Schönlein-Henoch liga, Werlhoff liga, hemofilija); leukemija (naviko ar kraujagyslių tipai); limfogranulomatozė (Hodžkino liga); eritremija (Vaquezo liga).
V. Paroksizminės būklės sergant endokrininės sistemos ligomis
feochromocitoma; Itsenko-Kušingo liga; Conn sindromas; periodinis tirotoksinis paralyžius; hipoparatiroidizmas; Adisono krizė; smegenų kilmės paroksizminės mioplegijos sindromas; klimakterinis sindromas.
VI. Paroksizminės būsenos esant medžiagų apykaitos sutrikimams
hipoksija; hiperkapnija; mišrus; kiti medžiagų apykaitos sutrikimai.
VII. Paroksizminės sąlygos sergant infekcinėmis ligomis
a) encefalitas: ūminis hemoraginis encefalitas; epideminis encefalitas (Economo liga); Japoninis encefalitas, uodai; Šilderio periaksinis encefalitas; poūmis, sklerozuojantis encefalitas; Creutzfeldt-Jakob liga; neurolupusas; neurosifilis; neuroreumatas (nedidelė chorėja);
b) po vakcinacijos: prieš pasiutligę; nuo raupų;
VIII. Paroksizminės būsenos intoksikacijos metu
alkoholikas; ūminė alkoholinė encefalopatija Gaye - Wernicke; apsinuodijimas techniniais nuodais; apsinuodijimas vaistais, įskaitant vaistus.
Žinoma, ši klasifikacija reikalauja tolesnio tobulinimo ir paaiškinimo.
Yra paroksizminių būsenų su pirminiu ir antriniu smegenų mechanizmu. Pirminiai smegenų mechanizmai yra susiję su paveldima našta dėl vienos ar kitos rūšies patologijos arba su genų mutacija, taip pat su nukrypimais, atsirandančiais embriogenezės metu, atsižvelgiant į įvairias patologines motinos kūno įtakas. Antriniai smegenų mechanizmai susidaro dėl patologinio egzogeninio ir endogeninio poveikio besivystančiam organizmui.
Mūsų nuomone, būtina atskirti sąvokas: paroksizminė reakcija, paroksizminis sindromas ir paroksizminė būsena. Paroksizminė reakcija yra vienkartinis paroksizmo pasireiškimas, organizmo atsakas į ūmų egzogeninį ar endogeninį poveikį. Tai gali pasireikšti ūminės intoksikacijos metu, staigus padidėjimas kūno temperatūra, traumos, ūminis kraujo netekimas ir tt Paroksizminis sindromas yra priepuoliai, lydintys ūminę ir poūmią dabartinę ligą. Tai apima ūminį užkrečiamos ligos, kurios klinikoje stebimi konvulsiniai priepuoliai, vegetacinės-kraujagyslinės krizės, galvos smegenų traumų pasekmės, vidaus organų ligos, lydimi įvairaus pobūdžio (skausmingų, sinkopinių, traukulių ir kt.) priepuolių. Paroksizminės būsenos yra trumpalaikiai, staiga atsirandantys, stereotipiniai motoriniai, vegetatyviniai, jautrūs, skausmo, dissomnijos, psichikos ar mišrus charakteris, kaip taisyklė, nuolatos lydinčios lėtinės ar paveldimos ligos, kurioms vystantis susiformavo stabilus patologinio hiperaktyvumo židinys suprasegmentinėse galvos smegenų struktūrose. Tai apima epilepsiją, migreną, smegenėlių miokloninę Hunto disinergiją ir kt.
Įjungta Pradinis etapas ligos vystymuisi, vyksta paroksizminė reakcija apsauginė funkcija, aktyvuojantys kompensacinius mechanizmus. Kai kuriais atvejais paroksizminės būsenos yra būdas sumažinti įtampą patologiškai pakitusiose funkcionuojančiose sistemose. Kita vertus, ilgalaikės paroksizminės būklės pačios turi patogeninę reikšmę, prisideda prie tolimesnio ligos vystymosi, sukelia reikšmingus veiklos sutrikimus. įvairių organų ir sistemos.
Literatūra
Karlovas V.A. Paroksizminės būklės neurologinė klinika: apibrėžimai, klasifikacija, bendrieji mechanizmai patogenezė. Knygoje: abstrakčiai. ataskaita VII visos Rusijos Neurologų kongresas. M: UAB „Buklet“; 1995 m.; Su. 397.
Abramovičius G.B., Taganovas I.N. Apie įvairių patogeninių veiksnių reikšmę vaikų ir paauglių epilepsijos atsiradimui. Journ neuro and psychiat 1969; 69: 553-565.
Akimovas G.A., Erokhina L.G., Stykan O.A. Sinkopės neurologija. M: Medicina; 1987 m.; 207 p.
Boldyrevas A.I. Epilepsija vaikams ir paaugliams. M: Medicina; 1990 m.; 318 p.
Karlovas V.A. Epilepsija. M: Medicina; 1990 m.; 327 psl.
Paroksizmai yra trumpalaikiai, staiga atsirandantys ir staigiai besibaigiantys sutrikimai, kurie linkę atsinaujinti. Paroksizmiškai gali pasireikšti įvairūs psichikos (haliucinacijos, kliedesiai, sumišimas, nerimo priepuoliai, baimė ar mieguistumas), neurologiniai (traukuliai) ir somatiniai (palpitacijos, galvos skausmai, prakaitavimas) sutrikimai. IN klinikinė praktika dauguma bendra priežastis priepuolių atsiradimas yra epilepsija, tačiau priepuoliai būdingi ir kai kurioms kitoms ligoms, pavyzdžiui, migrenai (žr. 12.3 skyrių) ir narkolepsijai (žr. 12.2 skyrių).
Epileptiforminiai priepuoliai
Epileptiforminiai priepuoliai apima trumpalaikius priepuolius su daugybe klinikinių vaizdų, tiesiogiai susijusių su organiniais smegenų pažeidimais. Epileptiforminis aktyvumas EEG gali būti aptiktas vienkartinių ir daugybinių smailių, pavienių ir ritmiškai pasikartojančių (dažnis 6 ir 10 per sekundę) aštrių bangų, trumpalaikių didelės amplitudės lėtųjų bangų pliūpsnių ir ypač smailių bangų kompleksų pavidalu, nors šie reiškiniai fiksuojami ir žmonėms, neturintiems klinikinių epilepsijos požymių.
Priklausomai nuo pažeidimo vietos (laikiniai, pakaušio pažeidimai ir kt.), atsiradimo amžiaus (vaikystės epilepsija – piknolepsija), atsiradimo priežasčių (simptominė epilepsija) ir priepuolių (traukulių ir ne) yra daug klasifikacijų paroksizmams. - konvulsiniai priepuoliai). Viena iš labiausiai paplitusių klasifikacijų yra priepuolių skirstymas pagal pagrindines klinikines apraiškas.
Grand mal priepuolis pasireiškia kaip staigus sąmonės netekimas su kritimu, būdingas toninių ir kloninių traukulių pokytis ir vėlesnė visiška amnezija. Priepuolio trukmė tipiniais atvejais svyruoja nuo 30 sekundžių iki 2 minučių. Pacientų būklė keičiasi tam tikra seka. Tonizuojanti fazė pasireiškia staigiu sąmonės netekimu ir toniniais traukuliais. Sąmonės išjungimo požymiai yra refleksų praradimas, reakcijos į pašalinius dirgiklius, nebuvimas skausmo jautrumas(koma). Dėl to pacientai, krisdami, negali apsisaugoti nuo sunkių sužalojimų. Toniniai traukuliai pasireiškia staigiu visų raumenų grupių susitraukimu ir kritimu. Jei priepuolio metu plaučiuose buvo oro, pastebimas aštrus verksmas. Prasidėjus priepuoliui, kvėpavimas sustoja. Iš pradžių veidas tampa blyškus, o vėliau padidėja cianozė. Tonizavimo fazės trukmė 20-40 s. Klonichvos fazė taip pat atsiranda išjungtos sąmonės fone ir kartu vyksta ritmiškas visų raumenų grupių susitraukimas ir atsipalaidavimas. Šiuo laikotarpiu pirmiausia stebimas šlapinimasis ir tuštinimasis kvėpavimo judesiai tačiau pilnas kvėpavimas neatsistato ir cianozė išlieka. Iš plaučių išstumtas oras suformuoja putas, kartais dėl liežuvio ar skruosto įkandimo suteptas krauju. Tonizavimo fazės trukmė iki 1,5 min. Priepuolis baigiasi sąmonės atkūrimu, tačiau po kelių valandų pastebimas mieguistumas. Šiuo metu pacientas gali atsakyti į paprastus gydytojo klausimus, tačiau, paliktas savieigai, giliai užmiega.
Kai kuriems pacientams klinikinis vaizdas priepuolis gali skirtis nuo tipinio. Dažnai vienos iš priepuolių fazių nėra (toninių ir kloninių priepuolių), tačiau atvirkštinė fazių seka niekada nepastebima. Maždaug pusėje atvejų prieš priepuolių atsiradimą atsiranda aura (įvairūs sensoriniai, motoriniai, visceraliniai ar psichiniai reiškiniai, itin trumpalaikiai ir identiški tam pačiam pacientui). Klinikiniai ypatumai auros gali rodyti patologinio židinio lokalizaciją smegenyse (somatomotorinė aura – užpakalinė centrinė gira, uoslė – bežievė, regos – pakaušio skiltys). Kai kurie pacientai patiria nemalonus jausmas silpnumas, negalavimas, galvos svaigimas, dirglumas. Šie reiškiniai vadinami įspėjamieji priepuolio požymiai.
Petit mal - trumpalaikis sąmonės netekimas ir visiška amnezija. Tipiškas nedidelio priepuolio pavyzdys yra absanso priepuolis, kurio metu pacientas nekeičia padėties. Sąmonės išjungimas išreiškiamas tuo, kad jis sustabdo pradėtą veiksmą (pvz., pokalbyje nutyla); žvilgsnis tampa „plaukiojantis“, beprasmis; veidas nublanksta. Po 1-2 sekundžių pacientas susimąsto ir tęsia nutrauktą veiksmą, nieko neprisimena apie priepuolį. Jokių traukulių ar griuvimų nepastebėta. Kiti petit mal priepuolių variantai - sudėtingi absanso priepuoliai, lydimas nesėkmingų konvulsinių judesių pirmyn (varymas) arba atgal (retropulsija), pasilenkus kaip rytinis pasisveikinimas (salaam-tinka). Tokiu atveju pacientai gali prarasti pusiausvyrą ir nukristi, bet tuoj pat atsikelti ir atgauti sąmonę. Smulkius traukulius niekada nelydi aura ar įspėjamieji ženklai.
Nekonvulsiniai priepuoliai, prilygstantys priepuoliams, yra labai sudėtingi diagnozuojant. Priepuolių atitikmenys gali būti prieblandos būsenos, disforija ir psichosensoriniai sutrikimai.
Twilight valstybės - staiga atsirandantys ir staiga besibaigiantys sąmonės sutrikimai su galimybe atlikti gana sudėtingus veiksmus ir veiksmus bei vėlesnę visišką amneziją. Prieblandos būsenos išsamiai aprašytos ankstesniame skyriuje (žr. 10.2.4 skyrių).
Daugeliu atvejų epileptiforminiai priepuoliai nėra lydimi sąmonės netekimo ir visiškos amnezijos. Tokių paroksizmų pavyzdys yra disforija - staigūs pakitusios nuotaikos priepuoliai, kai vyrauja piktas-liūdnas afektas. Sąmonė ne tamsinama, o afektiškai susiaurinama. Pacientai susijaudinę, agresyvūs, piktai reaguoja į pastabas, viskuo rodo nepasitenkinimą, aštriai įžeidžiamai, gali smogti pašnekovui. Priepuoliui pasibaigus, pacientai nusiramina. Jie prisimena, kas atsitiko, ir atsiprašo už savo elgesį. Gal būt paroksizminis pasireiškimas patologiniai potraukiai: taigi, epileptiforminio aktyvumo pasireiškimai yra per didelio gėrimo laikotarpiai, dipsomanija . Skirtingai nei pacientai, sergantys alkoholizmu, tokie pacientai nejaučia ryškaus potraukio alkoholiui ne išpuolio metu ir alkoholį vartoja saikingai.
Beveik bet koks produktyvumo sutrikimų simptomas gali būti paroksizmų pasireiškimas. Kartais pasireiškia paroksizminiai haliucinaciniai epizodai, nemalonūs vidaus organų pojūčiai (senestopatijos) ir priepuoliai su pirminiu delyru. Gana dažnai priepuolių metu pastebimi 4 skyriuje aprašyti psichosensoriniai sutrikimai ir derealizacijos epizodai.
Psichosensoriniai priepuoliai pasireiškia jausmu, kad aplinkiniai objektai pakeitė dydį, spalvą, formą ar padėtį erdvėje. Kartais jaučiate, kad jūsų kūno dalys pasikeitė („kūno schemos sutrikimai“). Derealizacija ir depersonalizacija paroksizmų metu gali pasireikšti kaip deja vu ir jamais vu priepuoliai. Būdinga, kad visais šiais atvejais pacientai išsaugo gana detalius skaudžių išgyvenimų prisiminimus. Tikrų įvykių atmintis priepuolio metu yra šiek tiek blogesnė: pacientai gali prisiminti tik fragmentus iš kitų pasisakymų, o tai rodo pakitusią sąmonės būseną. M. O. Gurevich (1936) pasiūlė atskirti tokius sąmonės sutrikimus nuo tipiškų sąmonės išsijungimo ir drumstumo sindromų ir pavadino juos kaip „ypatingos sąmonės būsenos“.
34 metų pacientė dėl vėlavimo nuo kūdikystės buvo gydoma pas psichiatrą psichinis vystymasis ir dažni priepuolių priepuoliai. Priežastis organiniai pažeidimai smegenys yra otogeninis meningitas, patirtas pirmaisiais gyvenimo metais. Per visą Pastaraisiais metais priepuoliai pasireiškia 12-15 kartų per dieną ir pasižymi stereotipinėmis apraiškomis. Likus kelioms sekundėms iki ligos pradžios pacientas gali pajusti artėjantį priepuolį: staiga jis paima už rankos dešinė ausis, kita ranka laiko pilvą, o po kelių sekundžių pakelia prie akių. Neatsako į klausimus, nevykdo gydytojo nurodymų. Po 50-60 sekundžių ataka praeina. Pacientas praneša, kad tuo metu pajuto dervos kvapą ir dešinėje ausyje girdėjo nemandagų vyrišką balsą, grasinantį. Kartais kartu su šiais reiškiniais atsiranda ir vaizdinis vaizdas – žmogus baltas, kurios veido bruožų nesimato. Pacientas gana detaliai aprašo skausmingus išgyvenimus priepuolio metu, taip pat teigia, kad priepuolio metu jautė gydytojo prisilietimą, tačiau jam skirtos kalbos negirdėjo.
Aprašytame pavyzdyje matome, kad, priešingai nei nedideli traukuliai ir apsvaigimas prieblandoje, pacientas išsaugo prisiminimus apie patirtą priepuolį, tačiau tikrovės suvokimas, kaip ir reikėtų tikėtis esant ypatingoms sąmonės būsenoms, yra fragmentiškas ir neaiškus. Fenomenologiškai šis paroksizmas yra labai artimas aurai, buvusiai prieš grand mal priepuolį. Tokie reiškiniai rodo vietinį priepuolio pobūdį ir normalios veiklos išsaugojimą kitose smegenų dalyse. Aprašytame pavyzdyje simptomai atitinka pažeidimo lokalizaciją laiko atžvilgiu (anamnezės duomenys patvirtina šį požiūrį).
Židininių (židininių) apraiškų buvimas arba nebuvimas - svarbiausias principas Tarptautinė epilepsijos priepuolių klasifikacija (11.1 lentelė). Pagal tarptautinę klasifikaciją priepuoliai skirstomi į apibendrintas(idiopatinis) ir dalinis (židininis). Didelė svarba Dėl diferencinė diagnostika iš šių paroksizmų variantų turi elektroencefalografinį tyrimą. Generalizuoti priepuoliai atitinka tuo pačiu metu pasireiškiantį patologinį epilepsinį aktyvumą visose smegenų dalyse, o esant židininiams priepuoliams, elektrinio aktyvumo pokyčiai atsiranda viename židinyje ir tik vėliau gali paveikti kitas smegenų sritis. Taip pat yra Klinikiniai požymiai, būdingas daliniams ir generalizuotiems priepuoliams.
Generalizuoti traukuliai visada lydi sunkus sąmonės sutrikimas ir visiška amnezija. Kadangi priepuolis iš karto sutrikdo visų smegenų dalių veiklą vienu metu, pacientas nejaučia artėjančio priepuolio, niekada nepastebima auros. Įprasti generalizuotų priepuolių pavyzdžiai yra absansiniai priepuoliai ir kiti nedideli priepuoliai. Grand mal priepuoliai priskiriami generalizuotiems priepuoliams tik tuo atveju, jei jie nėra lydimi auros.
| Priepuolių klasės | Kategorija TLK-10 | Klinikinės charakteristikos | Klinikinės galimybės |
| Generalizuotas (idiopatinis) | G40.3 | Pradėkite be akivaizdi priežastis, iš karto po užtemimo; EEG rodo dvišalį sinchroninį epilepsijos aktyvumą priepuolio metu ir patologijos nebuvimą interictaliniu laikotarpiu; geras efektas nuo standartinių prieštraukulinių vaistų vartojimo | Toninis-kloninis (grand mal) Atoninis kloninis tonikas Tipiški nebuvimo priepuoliai (petit mal) Netipiniai absanso priepuoliai ir miokloniniai traukuliai |
| Dalinis (židininis) | G40.0, | Lydimas auros, pranašauja ar ne visišką sąmonės praradimą; asimetrija ir židininis epilepsinis aktyvumas EEG; dažnai buvęs organinėmis centrinės nervų sistemos ligomis | Temporalinės skilties epilepsija Psichosensoriniai ir Jacksono priepuoliai Su ambulatorine automatika Antrinis apibendrinimas (grand mal) |
Daliniai (židininiai) priepuoliai negali lydėti visiška amnezija. Jų psichopatologiniai simptomai yra įvairūs ir tiksliai atitinka pažeidimo lokalizaciją. Tipiški dalinių priepuolių pavyzdžiai yra ypatingos sąmonės būsenos, disforija ir Džeksoniniai priepuoliai (motoriniai traukuliai, lokalizuoti vienoje galūnėje, atsirandantys sąmonės fone). Gana dažnai vietinė epilepsijos veikla vėliau išplinta į visas smegenis. Tai atitinka sąmonės netekimą ir kloninių-toninių traukulių atsiradimą. Tokie dalinių priepuolių variantai yra įvardijami kaip antrinis apibendrintas. Jų pavyzdžiai yra grand mal atakos, prieš kurias atsiranda pirmtakai ir aura.
Diagnozei būtinas priepuolių skirstymas į generalizuotus ir dalinius. Taigi generalizuoti priepuoliai (ir grand mal, ir petit mal) dažniausiai yra tikrosios epilepsijos ligos (tikrosios epilepsijos) pasireiškimas. Priešingai, daliniai priepuoliai yra labai nespecifiniai ir gali atsirasti sergant įvairiomis organinėmis smegenų ligomis (traumos, infekcijomis, kraujagyslių ir. degeneracinės ligos, eklampsija ir kt.). Taigi, vyresniems nei 30 metų atsirandantys daliniai priepuoliai (antriniai generalizuoti, Džeksoniniai, prieblandos būsenos, psichosensoriniai sutrikimai) dažnai yra pirmasis intrakranijinių navikų ir kitų smegenų erdvę užimančių procesų pasireiškimas. epilepsijos priepuoliai - dažna komplikacija alkoholizmas. Tokiu atveju jie atsiranda abstinencijos sindromo įkarštyje ir sustoja, jei pacientas ilgą laiką susilaiko nuo alkoholio vartojimo. Reikėtų atsižvelgti į tai, kad kai kurie vaistai(kamparas, bromkamforas, korazolas, bemegridas, ketaminas, proserinas ir kiti cholinesterazės inhibitoriai) taip pat gali išprovokuoti epilepsijos priepuolius.
Pavojinga paroksizminė būklė yra epilepsinė būklė- epilepsijos priepuolių serija (dažniausiai grand mal), tarp kurių pacientai neatgauna aiškios sąmonės (t. y. išlieka koma). Pasikartojantys traukulių priepuoliai sukelia hipertermiją, sutrinka smegenų aprūpinimas krauju ir smegenų skysčio dinamika. Didėjanti smegenų edema sukelia kvėpavimo ir širdies veiklos sutrikimus, kurie gali baigtis mirtimi (žr. 25.5 skyrių). Status epilepticus negali būti vadinamas tipiškas pasireiškimas epilepsija - dažniausiai tai stebima su intrakranijiniais navikais, galvos traumomis, eklampsija. Taip pat atsiranda staiga nutraukus prieštraukulinius vaistus.
Jei radote klaidą, pažymėkite teksto dalį ir spustelėkite Ctrl + Enter.
Nauji straipsniai
- Svajojau apie ugnikalnį - sapno interpretacija pagal svajonių knygas Kodėl svajojate apie ugnikalnio pabudimą
- Elena - vardo reikšmė, kilmė, savybės, horoskopas Elena kuri tinka santuokai
- Sapne turėti vaiką reiškia
- Uogienės kalorijų kiekis, naudingos savybės Braškių uogienės kalorijų kiekis 100
- Kodėl svajojate apie medinį plaktuką?
- Debesų uogos - naudingos savybės ir kontraindikacijos, receptai Debesų pyragas
- Kodėl pagal svajonių knygą svajojate apie plaktuką?
- Ieškokite svajonių knygos interpretacijos
- Mėnulis Liūte – zodiako ženklas Liūtas, mėnulis ir augalai Mėnulis Liūte liepos mėn
- Ar įmanoma padalyti iš nulio? Matematikas atsako. Kodėl negalima padalyti iš nulio? Iliustratyvus pavyzdys Dalijimas iš kablelio
Populiarūs straipsniai
- Kam galite išleisti nepaskirstytą pelną ir kaip tai atspindėti apskaitoje
- Karo komunizmas (trumpai)
- Nikolajaus Peychevo internetinių seminarų paskaitos
- „Stiklinės vandens“ technika, kurią interpretavo Vadimas Zelandas ir Jose Silva
- Norų išsipildymo technika iš Zelandijos
- Sviyash lengvi pinigai. Lengvi pinigai. kaip padidinti grynųjų pinigų srautą? mokomasis video. Štai eilutės iš laiško
- Tobolsko provincijos istorija
- Sofija Dymshits – riebalai iš prisiminimų
- Kas yra Elenos Tregubovos tėvas
- Liaudies komisaras Ježovas ir jo Jevgenija Solomonovna
