पैरॉक्सिस्मल लक्षण। पैरॉक्सिस्मल टैचीकार्डिया: कारण, प्रकार, पैरॉक्सिज्म और इसकी अभिव्यक्तियाँ, उपचार
71. तंत्रिका विज्ञान में पैरॉक्सिस्मल स्थितियां।
एटियलजि: आनुवंशिकता (पैरॉक्सिस्मल मायोप्लेजिया), साइकोजेनियास, मस्तिष्क के कार्बनिक घाव (ट्यूमर), अंतःस्रावी और अन्य सोमैटोपैथोलॉजी (अधिवृक्क ट्यूमर में सीए की अस्वीकृति), इनमें से कई कारकों का एक संयोजन।
रोगजनन: 1) कार्यान्वयन के अधिमान्य तंत्र (सहानुभूति, न्यूरोनल, प्रणालीगत, इंटरहेमिस्फेरिक, अंग, जीव)। 2) कार्यान्वयन तंत्र की विशेषताएं (एनोक्सिक, मिरगी, इस्केमिक, डिस्मेटाबोलिक, संपीड़न-चिड़चिड़ा, डिस्सोमनिक, मांसपेशी-चेहरे, भावनात्मक-व्यक्तिगत)। कार्यान्वयन स्तर: - केंद्रीय; - परिधीय। कार्लोव वर्गीकरण: 1) मिरगी; 2) गैर-मिरगी (सिंकोप, बेहोशी, पतन, कशेरुका धमनी के संपीड़न के साथ शॉट हमले, चेहरे की पैरॉक्सिस्म, हाइपो- और हाइपरकेलेमिक मायोप्लेगिया, मायस्थेनिक संकट - सामान्यीकृत मांसपेशियों की कमजोरी, ओकुलोमोटर और बल्बर लक्षण (एफ़ोनिया, डिसरथ्रिया, डिस्पैगिया), श्वसन संबंधी विकार, साइकोमोटर आंदोलन, बारी-बारी से सुस्ती और स्वायत्त विकारों के साथ संकट।जिसमें तीव्र हाइपोक्सियामस्तिष्क की, चेतना के विकार, एम / बी घातक परिणाम)।
नैदानिक अभिव्यक्तियाँ:
मोटर-मोटर जैक्सोनियन दौरे
दर्दनाक - तीसरी तंत्रिका की नसों का दर्द
डायसोमनिक (न्यूरोलेप्सी - REM नींद, समय पर एक विशिष्ट स्थान पर स्थित नहीं होना, नींद जागने की स्थिति में होती है, REM) गहरा सपनानीचे मांसपेशी टोन, नेत्रगोलक की गति होती है
वनस्पति-संवहनी
पैनिक अटैक (बच्चों में - वे गिरते हैं, लुढ़कते हैं, रोते हैं, नीले हो जाते हैं, पीला पड़ जाते हैं)
बिगड़ा हुआ चेतना के साथ और बिना प्रभावकारी
सामान्यीकृत; - आंशिक।
72. परिधीय तंत्रिका तंत्र के रोग।
I. कशेरुक घाव:
1) सरवाइकल स्तर: ए) रिफ्लेक्स दिल की विफलता (सरवाइकलगिया, सर्विकोक्रानियलजिया, पेशी-टॉनिक और वनस्पति-संवहनी या न्यूरोडिस्ट्रोफिक अभिव्यक्तियों के साथ गर्भाशय ग्रीवा); बी) रेडिकुलर एचएफ (जड़ों के डिस्कोजेनिक घाव);
2) थोरैसिक स्तर: ए) रिफ्लेक्स दिल की विफलता (थोरैकेल्जिया); बी) रेडिकुलर सीएच (डिस्कोजेनिक - // -)
3) लुंबोसैक्रल स्तर: ए) रिफ्लेक्स दिल की विफलता (लंबेगो, लुंबोडिनिया, लुंबोइशालगिया); बी) रेडिकुलर सीएच (डिस्कोजेनिक - // -); सी) रेडिकुलर-संवहनी एचएफ (रेडिकुलोइसीमिया)।
द्वितीय. तंत्रिका जड़ों, नोड्स, प्लेक्सस को नुकसान:
1) मेनिंगोराडिकुलिटिस (सरवाइकल, थोरैसिक, लुंबोसैक्रल, इंजेक्शन-एलीग्रिक, नॉन-वर्टेब्रल);
2) रेडिकुलोगैंग्लिओनाइटिस, गैंग्लियोनाइटिस (रीढ़ की हड्डी, सहानुभूति), ट्रंकसाइट्स (टियर);
3) प्लेक्साइट्स;
4) प्लेक्सस इंजरी (सरवाइकल, अपर ब्रेकियल - ड्यूचेन-एर्ब; लोअर ब्राचियल डीजेरिन-क्लम्पके; ब्रेकियल, लुंबोसैक्रल)।
III. जड़ों, नसों के कई घाव:
1) संक्रामक-एलर्जी पॉलीराडिकुलोन्यूरिटिस (हाइने-बैरे);
2) संक्रामक पोलिनेरिटिस;
3) पोलीन्यूरोपैथी: विषैला(घरेलू और औद्योगिक नशा के साथ, दवा, ब्लास्टोमैटस - कैंसर के साथ); एलर्जी(वैक्सीन, सीरम), अपचायक(विटामिन की कमी के साथ, यकृत रोग, गुर्दे की बीमारी, अंतःस्रावी रोग); डिस्करक्यूलेटरी(गांठदार periarteritis, vysculitis के साथ); अज्ञातहेतुक वंशानुगत रूप.
चतुर्थ। व्यक्तिगत रीढ़ की हड्डी की हार:
1) अभिघातजन्य (रेडियल, उलनार, माध्यिका, मस्कुलोक्यूटेनियस तंत्रिका; ऊरु, कटिस्नायुशूल, पेरोनियल, टिबियल तंत्रिका)।
2) संपीड़न-इस्केमिक (मोनोन्यूरोपैथी, अधिक बार - सुरंग सिंड्रोम): कार्पल टनल का एचएफ (हाथ में माध्यिका तंत्रिका प्रभावित होती है); गुइलेन नहर का CHF (हाथ के क्षेत्र में उलनार तंत्रिका); क्यूबिटल कैनाल का एचएफ (उलनार क्षेत्र में उलनार तंत्रिका का घाव); उलनार क्षेत्र में रेडियल या माध्यिका नसों के एचएफ घाव, सुप्रास्कैपुलर, एक्सिलरी नसों को नुकसान; पर निचले अंग- टार्सल कैनाल का एचएफ, पेरोनियल कैनाल, पेरोनियल नर्व, जांघ की लेटरल त्वचीय तंत्रिका (प्यूपर लिगामेंट के तहत उल्लंघन - रोथ-बेरिगार्ड मेरल्जिया।
3) भड़काऊ मोनोन्यूरिटिस।
वी। कपाल नसों के घाव:
1) ट्राइजेमिनल और अन्य पीएमएन की नसों का दर्द।
2) न्यूरिटिस (प्राथमिक - संक्रामक-एलर्जी; माध्यमिक - ओटोजेनिक), चेहरे की तंत्रिका के संपीड़न-इस्केमिक उत्पत्ति की न्यूरोपैथी।
3) अन्य FMN के न्यूरिटिस।
4) Prosopalgia: विंग-पैलेटिन, सिलिअरी, कान, सबमांडिबुलर और अन्य नोड्स के गैंग्लियोनाइटिस, संयुक्त और प्रोसोपैल्जिया के अन्य रूप।
5) दंत चिकित्सा, ग्लोसाल्जिया।
रेडिकुलिटिस जड़ों का एक घाव है मेरुदण्ड, जो दर्द, रेडिकुलर प्रकार की संवेदी गड़बड़ी और, कम बार, पैरेसिस की विशेषता है।
एटियलजि: डिस्क हर्नियेशन, ओस्टियोचोन्ड्रोसिस, आघात, सूजन, ट्यूमर। न्यूक्लियस पल्पोसस ग्रस्त है उपास्थि ऊतक, नमी खो देता है और उखड़ जाता है। एनलस फाइब्रोसस ढीला हो जाता है, इंटरवर्टेब्रल फांक संकरा हो जाता है, तंतु ढीले हो जाते हैं और नाभिक का हिस्सा गठित फांक में फैल जाता है। इस तरह हर्निया होता है। यह जड़ के यांत्रिक संपीड़न का कारण बनता है, जड़ में जहाजों को निचोड़ता है। अनुदैर्ध्य स्नायुबंधन रिसेप्टर्स में समृद्ध हैं, साथ ही साथ एस / एम नसों की वापसी समाप्ति - प्रतिवर्त एचएफ होता है।
क्लिनिक: लुंबोसैक्रल क्षेत्र L5-S1 से ग्रस्त है: शूटिंग दर्द, जांघ की बाहरी सतह के साथ, एक्सटेंसर मांसपेशियों की कमजोरी अंगूठे... S1 जांघ की पिछली-बाहरी सतह के साथ दर्द और छोटी उंगली को विकीर्ण करने वाला निचला पैर। एक्सटेंसर मांसपेशियों की कमजोरी। घाटी बिंदु में व्यथा। लेसेग, डेजेरी को खींच रहे सीएम। डी एस: सीएसएफ में प्रोटीन-कोशिका वियोजन। आर पर - चपटा मेरुदंड का झुकाव, डिस्क की ऊंचाई को कम करना।
इलाज: तीव्र चरण में, आराम और दर्दनाशक दवाओं, ढाल पर बिस्तर। NVPS (naiz), myoleraxants (movalis), विटामिन, मूत्रवर्धक, सामयिक फाइनलगॉन, फास्टम जेल .. UFO, DDT, नाकाबंदी - इंट्राडर्मल, चमड़े के नीचे, एपिड्यूरल, नोवोकेन, हाइड्रोकार्टिसोन के साथ।
पैरॉक्सिस्मल विकारों की समस्यापिछले दशकों में अपनी प्रासंगिकता बरकरार रखता है। वी बचपनपैरॉक्सिस्मल स्थितियां वयस्कों की तुलना में कई गुना अधिक होती हैं, और उनमें से 60% तक जीवन के पहले 3 वर्षों में होती हैं।
एक हमला (पैरॉक्सिज्म) एक अचानक, आमतौर पर आवर्ती घटना या अपेक्षाकृत कम समय के लिए रोग के लक्षणों में तेज वृद्धि है।
एक जब्ती मस्तिष्क की उत्पत्ति का एक हमला है जो दृश्य स्वास्थ्य की पृष्ठभूमि के खिलाफ होता है या पुरानी स्थिति में अचानक गिरावट के साथ होता है रोग संबंधी स्थिति... दौरे (पैरॉक्सिस्म) तब देखे जा सकते हैं जब गंभीर बीमारी("आकस्मिक" पैरॉक्सिस्म के कारण) या मिर्गी के साथ (बार-बार, अकारण बरामदगी)। प्रति वर्ष 56.8 लोगों में प्रति 100,000 प्रति वर्ष अकारण पैरॉक्सिस्म मनाया जाता है, 23.5 प्रति 100,000 प्रति वर्ष यह एकमात्र अकारण हमला है। 5% आबादी अपने जीवनकाल में कम से कम एक पैरॉक्सिज्म से पीड़ित होती है।
पैरॉक्सिस्म्स, बचपन में प्रकट होने वाले, चिकित्सकीय रूप से अधिक विविध हैं, उनमें से एक महत्वपूर्ण हिस्सा मिरगी के दौरे हैं। अन्य, गैर-मिरगी, बेहोशी, भावात्मक-श्वसन दौरे, बेहोशी, चयापचय आक्षेप, पैरासोमनिआ, आदि हैं। टेमिन पीए के अनुसार। एट अल (2007) बच्चों में दौरे की व्यापकता 17-20 प्रति 1,000 है। बच्चों में बेहोशी की व्यापकता: 126 प्रति 100,000।
प्रशन विभेदक निदानछोटे बच्चों में पैरॉक्सिस्मल स्थितियां जटिल होती हैं, लेकिन आगे के लिए मौलिक महत्व की होती हैं उपचार रणनीतिऔर पूर्वानुमान। नैदानिक त्रुटियां काफी व्यापक हैं, इसलिए, 1975 में वापस, जेवन्स ने बर्मिंघम (यूके) में दो मिरगी केंद्रों में खुलासा किया कि 20% बच्चों में मिर्गी का निदान किया गया और एंटीकॉन्वेलसेंट प्राप्त करने वाले अन्य रोग हैं। शमित्ज़ बी (2009) के अनुसार विशेष केंद्रों में दौरे के साथ जाने वाले 26% रोगियों को मिर्गी नहीं होती है।
गलत निदान का मुख्य कारण अपर्याप्त रूप से एकत्रित इतिहास है। दूसरा सबसे आम कारण न्यूरोफिज़ियोलॉजिकल डेटा की गलत व्याख्या है। पैरॉक्सिस्मल स्थितियों वाले बच्चों में, इतिहास और ईईजी डेटा की गलत व्याख्या से 15-30% मामलों में मिर्गी का गलत निदान होता है। मिरगी की उत्पत्ति के बच्चों में पैरॉक्सिस्मल स्थितियों का विशेष रूप से पिछले दशक में बाल चिकित्सा मिरगी विज्ञान के तेजी से विकास, उभरती कार्यात्मक परीक्षा विधियों, उपचार और पुनर्वास विकल्पों के संबंध में सक्रिय रूप से अध्ययन किया गया है।
इसी समय, गैर-मिरगी पैरॉक्सिस्मल विकारों से संबंधित साहित्य अत्यंत विरोधाभासी है। एटियलजि के लिए दृष्टिकोण, रोगजनन, और, परिणामस्वरूप, पैरॉक्सिस्मल स्थितियों का निदान और उपचार आंशिक रूप से निर्धारित किया जाता है कि रोगी ने किस विशेषज्ञ से परामर्श किया और अक्सर, डॉक्टर की प्रारंभिक यात्रा और पर्याप्त चिकित्सा के बीच एक लंबी अवधि बीत जाती है।
इस अध्ययन का उद्देश्य:छोटे बच्चों में पैरॉक्सिस्मल स्थितियों की संरचना और उत्पत्ति का अध्ययन करने के लिए, उनके विभेदक निदान की संभावनाएं
सामग्री और तरीके:हमने जीवन के पहले तीन वर्षों में बच्चों के 4760 केस हिस्ट्री का विश्लेषण किया, जो 20032008 में अस्पताल में थे, 1512 आउट पेशेंट और 1412 परामर्शी परीक्षाएं। अध्ययन समूह में 469 रोगी शामिल थे जिन्होंने जीवन के पहले 3 वर्षों में विभिन्न पैरॉक्सिस्म के लिए एक न्यूरोलॉजिस्ट से परामर्श किया। इनमें से 376 (80%) को "निदान के साथ अस्पताल में भर्ती कराया गया था" ऐंठन सिंड्रोम". उनमें से कुछ (469 में से 106) को सामाजिक कारणों से अध्ययन से बाहर रखा गया था और माता-पिता ने परीक्षा, उपचार प्राप्त करने से इनकार कर दिया था। गतिशील अवलोकनऔर अध्ययन में शामिल करना। अंतिम समूह में 363 बच्चे शामिल थे।
अध्ययन के लिए समावेशन मानदंड: 3 वर्ष तक की आयु, विभिन्न मूल के पैरॉक्सिस्मल राज्य, "ऐंठन सिंड्रोम" का उल्लेख जिसके लिए रोगी ने आवेदन किया था।
बहिष्करण मानदंड: अपर्याप्त अनुवर्ती कार्रवाई, माता-पिता द्वारा जांच, उपचार और अध्ययन में शामिल करने से इनकार करना। निदान करते समय, नैदानिक और एनामेनेस्टिक डेटा और कार्यात्मक प्रयोगशाला अध्ययनों के परिणामों को ध्यान में रखा गया था।
ऐंठन सिंड्रोम के निदान के साथ भर्ती हुए केवल 89 (24.5%) रोगियों में, अंतिम निदान अस्पताल में रहने के पहले 3 दिनों में किया गया था, जो मानकों के अनुसार, नैदानिक निदान करने के लिए आवश्यक हैं। 38.3% मामलों (139 मामलों) में, अस्पताल में दौरे दर्ज किए गए, जिससे 97 मामलों (26.7%) में पहले प्रवेश पर निदान करना संभव हो गया। हमले की संरचना में दौरे केवल 45 (12%) बच्चों में हुए, जिन्हें ऐंठन सिंड्रोम के निदान के साथ भर्ती कराया गया था।
अध्ययन समूह (363) के बच्चों की पहली बार एक न्यूरोलॉजिस्ट की यात्रा पर जांच की गई, परिवार, प्रसूति, प्रारंभिक इतिहास को विस्तार से एकत्र किया गया, परीक्षाओं का दायरा निर्धारित किया गया, एक कार्य निदान किया गया, शुरुआती अवस्थाइलाज। प्रयोगशाला (नैदानिक, जैव रासायनिक, सूक्ष्मजीवविज्ञानी), एक्स-रे, न्यूरोइमेजिंग, कार्यात्मक अनुसंधान विधियों और मनोवैज्ञानिक परीक्षण ने अध्ययन के विभिन्न चरणों में पैरॉक्सिस्मल राज्यों की प्रकृति को स्पष्ट करना संभव बना दिया।
हमारे द्वारा विकसित एल्गोरिथम के आधार पर, सभी रोगियों को प्रारंभिक प्रवेश पर कई उपसमूहों में विभाजित किया गया था। 70.8% रोगियों को संभावित और मज़बूती से गैर-मिरगी (257) के रूप में वर्गीकृत किया गया था। इनमें से 22 रोगियों में इलेक्ट्रोएन्सेफलोग्राम पर अप्रत्यक्ष लक्षण थे। मिरगी की गतिविधिवह दिया गया उम्र की विशेषताएं, चिकित्सा पर प्रतिबंध लगाया, और 235 बच्चों (65%) में पैरॉक्सिस्मल गतिविधिपंजीकृत नहीं।
प्रारंभिक अस्पताल में भर्ती होने पर 28.2% रोगियों (106) में संभवतः और मज़बूती से मिरगी के दौरे की पहचान की गई थी। नई परीक्षा विधियों की प्रचुरता के बावजूद, अध्ययन समूह में अंतिम निदान के लिए, गतिशील अवलोकन की आवश्यकता थी, कुछ मामलों में दीर्घकालिक। अवलोकन के दौरान, कुछ मामलों ने कई बार श्रेणी बदली।
इस प्रकार, छोटे बच्चों में पैरॉक्सिस्मल अवस्थाओं की संरचना में, भावात्मक-श्वसन दौरे(25.1%), मिर्गी के मज़बूती से पुष्ट रूप (16.5%), विक्षिप्त पैरॉक्सिस्मल अवस्थाएँ (11.6%), पैरॉक्सिस्मल विकारव्यवहार (11.3%)। विभिन्न एटियलजि के पैरॉक्सिस्मल राज्यों में एक समान नैदानिक तस्वीर हो सकती है, जो निदान और उपचार को जटिल बनाती है। प्रारंभिक बचपन की पैरॉक्सिस्मल स्थितियों में समय के साथ दैहिक और स्नायविक परीक्षा और निगरानी की आवश्यकता होती है। यह ज्यादातर मामलों (95.9%) में निदान को स्पष्ट करना संभव बनाता है, अध्ययन समूह में अविभाजित "ऐंठन" बरामदगी की संख्या 88.4% से घटकर 4.1% हो गई।
Paroxysms को किसी विशेष बीमारी की तीव्र अभिव्यक्तियों के रूप में वर्गीकृत नहीं किया जाता है। अवधारणा में मानव शरीर में विभिन्न प्रणालियों को प्रभावित करने वाली रोग स्थितियों के हमले शामिल हो सकते हैं। पैरॉक्सिस्म कैसे प्रकट होते हैं, इसकी विशेषताएं इस तरह की अभिव्यक्तियों के वर्गीकरण की उपस्थिति को निर्धारित करती हैं:
- प्रकृति में मिर्गी,
- मनोवैज्ञानिक अभिव्यक्तियाँ,
- विषाक्त पैरॉक्सिज्म,
- नार्कोलेप्टिक,
- उत्प्रेरक,
- टॉनिक,
- क्लोनिक,
- एनोक्सिक,
- परमाणु
बच्चों में दौरे की अभिव्यक्तियों के साथ, पैरॉक्सिस्म के दो बड़े समूह प्रतिष्ठित हैं - प्रकृति में मिरगी और गैर-मिरगी। इस तरह के दौरे के कारण एक निश्चित तरीके से भिन्न होते हैं।
उदाहरण के लिए, मिरगी के दौरेएक पैथोलॉजिकल घाव का परिणाम हैं विभिन्न निकायऔर सिस्टम:
- मस्तिष्क की संरचना के विकास में विचलन;
- मस्तिष्क की एक संक्रामक बीमारी;
- हाइपोक्सिया (जीवन के पहले वर्ष में);
- कार्बनिक मस्तिष्क रोग।
गैर-मिरगी के दौरे किसी भी अन्य प्रकार की बीमारी का कारण बन सकते हैं, और मानसिक विकार, एक घरेलू प्रकृति का आघात।
लक्षण
पैरॉक्सिस्म के कारण भिन्न, भिन्न और विशिष्ट अभिव्यक्तियाँबीमारी। हालांकि, विशेषज्ञ दौरे के कुछ समान लक्षणों की पहचान करते हैं:
- आक्षेप
- अंगों के ज़ोरदार आंदोलनों,
- चेहरे और अंगों की मांसपेशियों का तुरंत फड़कना,
- अल्पकालिक अंधकार,
- सांस की अस्थायी समाप्ति।
Paroxysms भी प्रकट होते हैं विशिष्ट लक्षणबच्चे के लिए खुद। वह महसूस कर सकता है:
- समय और स्थान की भावना का अस्थायी नुकसान,
- शरीर पर हल्की सांस की अनुभूति,
- कंपकंपी
पैरॉक्सिज्म के लक्षणों को आप खुद ही पहचान सकते हैं। यदि बच्चा नियमित रूप से दौरे दिखाना शुरू कर देता है, तो रोग का निदान करने और पैरॉक्सिम्स के कारण की पहचान करने के लिए किसी विशेषज्ञ से परामर्श करना आवश्यक है।
एक बच्चे में पैरॉक्सिज्म का निदान
एक सटीक निदान स्थापित करने के लिए, कारण निर्धारित करना आवश्यक है तीव्र अभिव्यक्तियाँबच्चों में पैथोलॉजिकल स्थिति। ऐसा करने के लिए, आपको पहले जाना चाहिए बच्चों का चिकित्सक सामान्य अभ्यास(बाल रोग विशेषज्ञ)। विशेषज्ञ निर्धारित करेगा विशेषता संकेतऔर इंगित करेगा कि किस डॉक्टर को छोटे रोगी को दिखाना चाहिए।
पैरॉक्सिस्म के मूल कारण का निदान करने में मदद मिलेगी:
- न्यूरोपैथोलॉजिस्ट,
- हृदय रोग विशेषज्ञ,
- मनोचिकित्सक,
- एंडोक्रिनोलॉजिस्ट,
- आघात विशेषज्ञ,
- विष विज्ञानी।
एक संकीर्ण विशेषज्ञ बच्चे की स्थिति को निर्धारित करने में सक्षम होगा, निर्धारित करें आवश्यक प्रक्रियाएंरोग का निदान करने और विशेष परीक्षणों से गुजरने के लिए।
जटिलताओं
कुछ मामलों में, उम्र के साथ रोग के तीव्र हमले गायब हो जाते हैं। हालांकि, इससे पहले ये बच्चे के स्वास्थ्य पर नकारात्मक प्रभाव डाल सकते हैं। Paroxysms किसी का ध्यान नहीं जाता है। तीव्र हमलेकुछ जटिलताएं पैदा कर सकता है। एक बच्चे के लिए पैरॉक्सिज्म कैसे खतरनाक हो सकता है, इसके परिणामों में शामिल हैं:
- मानसिक गतिविधि में परिवर्तन;
- आक्रामकता की प्रवृत्ति;
- भाषण विकास का उल्लंघन;
- स्मृति हानि;
- रोग की प्रगति और जटिलता जिसने दौरे को उकसाया।
ऐसी जटिलताएँ बच्चे के विकास और वृद्धि की प्रक्रिया से जुड़ी होती हैं और उसके भविष्य के जीवन को प्रभावित कर सकती हैं।
इलाज
तुम क्या कर सकते हो
उपायों का एक सेट करके पैरॉक्सिस्म का इलाज करना आवश्यक है। थेरेपी का उद्देश्य अभिव्यक्तियों के मूल कारण को खत्म करना होना चाहिए - इस तरह के लक्षणों को भड़काने वाली बीमारी।
उपचार में शामिल हो सकते हैं:
- रोग के उपचार के लिए दवा चिकित्सा,
- राहत और लक्षणों का उन्मूलन,
- निवारक उपायपैरॉक्सिज्म को रोकने के लिए।
उपचार की विशेषताएं डॉक्टर द्वारा निर्धारित और निर्धारित की जाती हैं।
पैरॉक्सिज्म के पहले लक्षण दिखाई देने पर मुख्य बात यह है कि स्थिति के कारणों को निर्धारित करने के लिए किसी विशेषज्ञ से संपर्क करें। निदान और उपचार के पहले कोर्स के बाद, कई बार दौरे पड़ सकते हैं। ऐसे मामलों में, डॉक्टर आपको यह समझाने के लिए बाध्य है कि बच्चे में पैरॉक्सिस्म के बार-बार प्रकट होने की स्थिति में कैसे कार्य करना है।
उपचार के दौरान, माता-पिता को चाहिए:
- पैरॉक्सिज्म के लिए समय पर प्राथमिक चिकित्सा प्रदान करना;
- दौरे के उपचार और रोकथाम में डॉक्टर की सभी सिफारिशों और निर्देशों का पालन करें;
- समय पर डॉक्टर से सलाह लें नियोजित परीक्षासाथ ही बच्चे की तबीयत खराब होने पर भी।
डॉक्टर क्या करता है
एक बच्चा जिसे एक अलग प्रकृति के पैरॉक्सिज्म की अभिव्यक्तियों की विशेषता है, उसे एक संकीर्ण विशेषज्ञ द्वारा स्थिति को नियंत्रित करने के लिए एक पॉलीक्लिनिक में पंजीकृत किया जाना चाहिए।
ऐसी स्थितियों में, डॉक्टर के पास लेने का अवसर होता है समय पर उपायकिसी बीमारी को ठीक करने या उसकी अभिव्यक्तियों को कम करने के लिए:
- छोटे रोगी की स्थिति की निगरानी करें और सभी सकारात्मक या नकारात्मक परिवर्तनों को ट्रैक करें,
- पैरॉक्सिस्म के मूल कारणों को खत्म करने और स्थिति को बनाए रखने के लिए उपचार के निर्धारित पाठ्यक्रम को समायोजित करें,
- दवा लिखिए और बच्चे के लिए उपयुक्त खुराक की गणना कीजिए।
कुछ मामलों में, अस्पताल में भर्ती होने का संकेत दिया जा सकता है। यह तब आवश्यक होता है जब लक्षण बिगड़ जाते हैं या बिगड़ जाते हैं। सामान्य अवस्थाबच्चा।
प्रोफिलैक्सिस
चूंकि पैरॉक्सिज्म की अभिव्यक्ति विभिन्न रोगों से शुरू हो सकती है आंतरिक अंगऔर प्रणालियों, निवारक उपायों का उद्देश्य उनके प्रदर्शन को बनाए रखना है। हालांकि, कई विशेषज्ञ बच्चे की जीवनशैली को व्यवस्थित करने में कुछ नियमों का पालन करने की सलाह देते हैं।
बच्चों में पैरॉक्सिज्म को रोकने में मदद मिलेगी:
- परिवार में स्वस्थ वातावरण बनाना,
- परिहार तनावपूर्ण स्थितियांऔर भावनात्मक अस्थिरता
- को बनाए रखने स्वस्थ तरीकाजिंदगी,
- उचित पोषण,
- अत्यधिक मानसिक तनाव और शारीरिक परिश्रम से बचना,
- अपने डॉक्टर के पास नियमित रूप से जाएँ।
किसी विशेषज्ञ द्वारा नियमित जांच से बच्चे की स्थिति में किसी भी नकारात्मक परिवर्तन की पहचान करने और समय पर उचित उपाय करने में मदद मिलेगी।
लेख में, आप बच्चों में पैरॉक्सिज्म जैसी बीमारी के इलाज के सभी तरीकों के बारे में पढ़ेंगे। स्पष्ट करें कि प्रभावी प्राथमिक चिकित्सा क्या होनी चाहिए। इलाज कैसे करें: चुनें दवाओंया लोक तरीके?
आपको यह भी पता चल जाएगा कि क्या खतरनाक हो सकता है असामयिक उपचारबच्चों में बीमारी पैरॉक्सिज्म, और परिणामों से बचना इतना महत्वपूर्ण क्यों है। बच्चों में पैरॉक्सिज्म को कैसे रोका जाए और जटिलताओं को कैसे रोका जाए, इस बारे में सब कुछ।
और देखभाल करने वाले माता-पिता सेवा पृष्ठों पर पाएंगे पूरी जानकारीबच्चों में पैरॉक्सिज्म रोग के लक्षणों के बारे में। 1, 2 और 3 वर्ष की आयु के बच्चों में रोग के लक्षणों में 4, 5, 6 और 7 वर्ष की आयु के बच्चों में रोग के लक्षणों में क्या अंतर है? बच्चों में पैरॉक्सिस्मल रोग का इलाज करने का सबसे अच्छा तरीका क्या है?
प्रियजनों के स्वास्थ्य का ख्याल रखें और अच्छे आकार में रहें!
नैदानिक सुविधाओं
स्थानीयकरण द्वारा, मिर्गी में नैदानिक अभिव्यक्तियों को आंशिक और सामान्यीकृत पैरॉक्सिस्म में विभाजित किया जाता है।
आंशिक पैरॉक्सिस्मसरल और जटिल में विभाजित।
एक साधारण आंशिक हमले के साथ, चेतना के पूर्ण बंद के बिना पैरॉक्सिज्म मनाया जाता है। कई लेखकों के अनुसार, एक साधारण आंशिक दौरे की नैदानिक अभिव्यक्तियाँ स्थानीयकरण को निर्धारित करना संभव बनाती हैं रोग प्रक्रिया: मोटर दौरे के साथ - ललाट पालि, सुन्नता और झुनझुनी के साथ - पार्श्विका, अनैच्छिक चबाने वाले आंदोलनों और स्मैकिंग के साथ - पूर्वकाल टेम्पोरल लोब, दृश्य मतिभ्रम के साथ - ओसीसीपिटल लोब, व्यवहार ऑटोमैटिज़्म के साथ - टेम्पोरल लोब।
रोलैंडिक मिर्गी को सौम्य बचपन आंशिक मिर्गी माना जाता है और यह मोटर, संवेदी और स्वायत्त दौरे से प्रकट होता है। दौरे की शुरुआत 2 से 14 साल की उम्र के बीच होती है। यह चेहरे, होंठ, जीभ के एकतरफा टॉनिक और क्लोनिक ऐंठन द्वारा अधिक बार प्रकट होता है।
सौम्य पश्चकपाल मिर्गी 2-12 साल की उम्र में होता है और इसे सरल संवेदी पैरॉक्सिज्म की विशेषता होती है: दृश्य मतिभ्रम और भ्रम जैसे कि मैक्रो- और माइक्रोप्सिया।
जटिल आंशिक दौरे के साथ, चेतना का एक पूर्ण बंद मनाया जाता है और स्वचालित लक्ष्यहीन आंदोलनों का प्रदर्शन किया जाता है, कभी-कभी यह "देजा वु" या "जमाइस वु" के अनुभव के साथ होता है।
सामान्यीकृत दौरेऐंठन और गैर-ऐंठन में विभाजित।
सामान्यीकृत जब्तीबच्चा रोने के साथ शुरू होता है, चेतना का नुकसान होता है, फिर आक्षेप मनाया जाता है, जिसमें दो चरण होते हैं: टॉनिक और क्लोनिक। ऐंठन के चरणों के बाद, गहरी नींद आती है। से विख्यात छोटी उम्रबच्चा, कम लंबी और गहरी नींद। कुछ बच्चों में, दौरे के बाद, मोटर उत्तेजना के साथ गोधूलि अवस्थाएँ होती हैं, आक्रामकता और भावनात्मक तनाव के साथ, कभी-कभी स्तब्धता के साथ। गोधूलि अवस्था में, मतिभ्रम, उत्पीड़न और विषाक्तता के भ्रमपूर्ण विचार हो सकते हैं। इस अवधि की यादें संरक्षित नहीं हैं।
स्थिति एपिलेप्टिकस- ऐसी स्थिति जिसमें लगातार बार-बार दौरे पड़ते हैं और दौरे के बीच की अवधि में चेतना की पूर्ण वसूली नहीं होती है। दौरे की आवृत्ति कई दसियों तक हो सकती है। आवृत्ति के अलावा, जब्ती की अवधि भी मायने रखती है। एक बच्चे को स्थिति मिरगी में माना जाता है यदि सामान्यीकृत या फोकल दौरे 30 मिनट से अधिक समय तक चलते हैं।
वयस्कों में स्टेटस एपिलेप्टिकस 5% मामलों में और बच्चों में 18% मामलों में मिर्गी के पाठ्यक्रम को जटिल बनाता है। 1 वर्ष से कम उम्र के बच्चों में स्टेटस एपिलेप्टिकस की घटना बड़े बच्चों की तुलना में 10 गुना अधिक है।
स्टेटस एपिलेप्टिकस एक जरूरी स्थिति है जिसके लिए तत्काल पुनर्जीवन की आवश्यकता होती है।
स्टेटस एपिलेप्टिकस बंद होने से शुरू होता है या अनियमित उपचारऔर विभिन्न बहिर्जात खतरे: नशा, संक्रमण, सिर में चोट।
सामान्यीकृत गैर-ऐंठन दौरे
छोटे दौरे (पेटिट माल) बचपन में विशेष रूप से आम हैं। उन्हें निम्नलिखित संकेतों की विशेषता है:
- अग्रदूतों और आभा की कमी;
- अचानक आक्रमण;
- चेतना का उल्लंघन;
- हमले की छोटी अवधि;
- सभी या जब्ती के हिस्से की भूलने की बीमारी;
- जब्ती से त्वरित निकास;
- हमले के बाद के विकारों की अनुपस्थिति: भ्रम, हमले के बाद की नींद।
बच्चों में, अनुपस्थिति सबसे अधिक बार देखी जाती है (ICD-10 में G40.7)। 2-15 सेकंड के लिए चेतना के अल्पकालिक नुकसान से अनुपस्थिति प्रकट होती है, कभी-कभी एक मामूली क्लोनिक और वनस्पति घटक के साथ। ऐसी अनुपस्थिति को कठिन कहा जाता है। अनुपस्थिति के साथ होने वाली मिर्गी के बचपन और किशोर प्रकार हैं।
बचपन में अनुपस्थिति मिर्गी की शुरुआत 2-9 साल की उम्र में होती है, लड़कियों के बीमार होने की संभावना अधिक होती है। बचपन की अनुपस्थिति मिर्गी की एक विशेषता प्रति दिन दसियों और सैकड़ों तक दौरे की आवृत्ति है। एक जटिलता अनुपस्थिति की स्थिति है, जिसमें एक अनुपस्थिति दूसरे का अनुसरण करती है, जो हाइपरवेंटिलेशन द्वारा ट्रिगर होती है। नैदानिक तस्वीर में, सुस्ती, लार और अमीमिया मनाया जाता है। अनुपस्थिति की स्थिति की अवधि कई घंटों से लेकर कई दिनों तक हो सकती है।
किशोरावस्था में अनुपस्थिति की शुरुआत 9 से 21 वर्ष की उम्र के बीच मिर्गी होती है। चेतना के छोटे शटडाउन ठंड और हाइपोमिमिया के साथ होते हैं। दौरे दुर्लभ हैं - 1 प्रति दिन या उससे कम। हाइपरवेंटिलेशन और नींद की कमी से उकसाया।
प्रणोदक (एकिनेटिक) दौरेआगे निर्देशित आंदोलनों (प्रणोदन) द्वारा विशेषता। ये दौरे देखे गए हैं प्रारंभिक अवस्था 4 साल तक और लड़कों में अधिक बार। इनमें से कई प्रकार के दौरे सिर हिलाते हैं - सिर हिलाते हैं - और चोंच मारते हैं - सिर का तेज आगे और नीचे झुकना।
बल-दौरे -एक जब्ती के दौरान की जाने वाली हरकतें मुस्लिम सलामी में झुकती हैं और 3-7 साल की उम्र के लड़कों में देखी जाती हैं।
प्रतिगामी दौरेक्लोनिक और अल्पविकसित में विभाजित हैं, 4 से 12 वर्ष की आयु की लड़कियों में अधिक बार देखे जाते हैं। दौरे आंखों को घुमाने, सिर को पीछे झुकाने और बाहों को ऊपर और पीछे फेंकने में प्रकट होते हैं। ये सभी हलचलें छोटी क्लोनिक मरोड़ के साथ होती हैं। अल्पविकसित प्रतिगामी बरामदगी की विशेषता निस्टागमस, उभड़ा हुआ है आंखों, पलकों के मायोक्लोनिक ऐंठन।
पाइकनोलेप्सी(pycnoepilepsy) 4-11 साल के बच्चों में होता है। पैरॉक्सिस्म के दौरान, कई सेकंड तक चलने पर, चेतना परेशान होती है, टकटकी गतिहीन हो जाती है, कभी-कभी आँखें लुढ़क जाती हैं, सिर वापस फेंक दिया जाता है और रोगी पीछे की ओर बढ़ सकता है (रेट्रोपल्सिव छोटा दौरा)।
गैर-आक्षेपी पैरॉक्सिस्मल राज्य।
गैर-ऐंठन वाले पैरॉक्सिज्म को चेतना की मंदता (चेतना की गोधूलि अवस्था, सबसोनिक या सपने देखने की अवस्था, एंबुलेटरी ऑटोमैटिज्म) और चेतना में गड़बड़ी के बिना (डिस्फोरिया, नार्कोलेप्टिक और साइकोमोटर बरामदगी) के साथ देखा जा सकता है।
महान स्थान नैदानिक अभिव्यक्तियाँमिर्गी चेतना की गोधूलि अवस्थाओं पर कब्जा कर लेती है, वे विविध हैं: सरल क्रियाओं से लेकर उत्तेजना और आक्रामकता या विनाशकारी क्रियाओं के साथ व्यवहार की एक जटिल संरचना तक।
आउट पेशेंट ऑटोमैटिज़्म
तक के बच्चों में साइकोमोटर ऑटोमैटिज़्म का एक प्राथमिक रूप विद्यालय युगमौखिक स्वचालन हैं। वे गोधूलि अवस्था की पृष्ठभूमि के खिलाफ या नींद के दौरान निगलने, चबाने, चबाने और चूसने के हमलों से प्रकट होते हैं। A.I.Boldyrev का मानना है कि मौखिक automatisms अस्थायी क्षेत्र से एक मिरगी के निर्वहन के प्रसार से जुड़े हैं।
पूर्वस्कूली और प्राथमिक विद्यालय की उम्र के बच्चों में, साइकोमोटर ऑटोमैटिज़्म आदतन आंदोलनों के रूप में प्रकट होते हैं: हाथों को रगड़ना, कूदना, ताली बजाना, कपड़े मोड़ना, = चेतना की एक गोधूलि अवस्था की पृष्ठभूमि के खिलाफ उत्पन्न होना।
छोटे स्कूली बच्चों में, घूर्णी बरामदगी देखी जाती है, जो बच्चे की अपनी धुरी के चारों ओर घूमने वाले आंदोलनों द्वारा व्यक्त की जाती है, वह भी चेतना की एक गोधूलि अवस्था की पृष्ठभूमि के खिलाफ।
- [पेज 3] -
माध्यमिक कंपकंपी (4.9%):माध्यमिक झटके वाले बच्चे (जीवन के पहले महीनों के झटके को 2-3 महीने तक रोक दिया गया था, लेकिन "लंबे विराम" के बाद, यह फिर से दिखाई दिया) ने 18 रोगियों का एक बड़ा समूह बनाया। प्रारंभिक परीक्षा के परिणामस्वरूप, 4 मामलों को संभवतः मिरगी के रूप में वर्गीकृत किया गया था, बाकी - संभवतः गैर-मिरगी के रूप में। 8 (18 में से) मामलों में, कंपकंपी उत्तेजना से जुड़ी थी और थी विक्षिप्त चरित्र. लंबी अवधि के गतिशील अवलोकन के दौरान 4 मामलों में से शायद मिरगी के दौरे, मिर्गी का एक विश्वसनीय निदान 2 में हुआ।
लगभग समान रोगियों को ज्वर के दौरे, मायोक्लोनस, अनुपस्थिति और टिक्स वाले बच्चों के समूहों में शामिल किया गया था (चित्र 9 और 10)।
चित्र 9. अध्ययन के दौरान ज्वर के दौरे (ए) और मायोक्लोनिक दौरे (बी) वाले रोगियों का वितरण
ज्वर के दौरे (4.4%):ज्वर के दौरे वाले 16 बच्चों को अस्पताल में भर्ती कराया गया संक्रामक रोग अस्पताल, और फिर बरामदगी की प्रकृति को स्पष्ट करने के लिए दैहिक विभाग में स्थानांतरित कर दिया गया। 5 मामलों में, नैदानिक और कार्यात्मक परीक्षा के आंकड़ों के अनुसार, बरामदगी की मिरगी की उत्पत्ति स्थापित की गई थी। 3 बच्चों में, ज्वर का आक्षेप एक स्थिति के साथ शुरू हुआ, जिसे साहित्य में आगे के पाठ्यक्रम (मिरिडोनोव वी.एम., 1995) का प्रतिकूल संकेत माना जाता है, और इसलिए इन मामलों को संभवतः मिरगी के रूप में वर्गीकृत किया गया था। ज्वर की स्थिति के साथ शुरू होने वाले 3 मामलों में से, पैरॉक्सिस्मल राज्य 1 में मज़बूती से मिरगी थे, 2 अन्य मामलों में (3 में से), पैरॉक्सिस्मल राज्य अलग-अलग ज्वर के दौरे तक सीमित थे।
मायोक्लोनिक दौरे (4.1%): पीमरीजों (15), "ट्विचिंग" और "मर्किंग" के प्रकार के दौरे की शिकायतों से एकजुट होकर, "हाथों और कंधों के छोटे आवधिक झटके" ने मायोक्लोनिक पैरॉक्सिस्म वाले रोगियों का एक समूह बनाया। प्रारंभिक परीक्षा के परिणामस्वरूपपैरॉक्सिस्मल राज्य 3 मामलों में मज़बूती से मिरगी थे, 7 मामलों में दौरे को शायद मिरगी के लिए जिम्मेदार ठहराया गया था, और 5 में - शायद गैर-मिरगी के लिए। 6 मामलों में पैरॉक्सिस्मल राज्यों की मिरगी की उत्पत्ति स्थापित की गई थी। 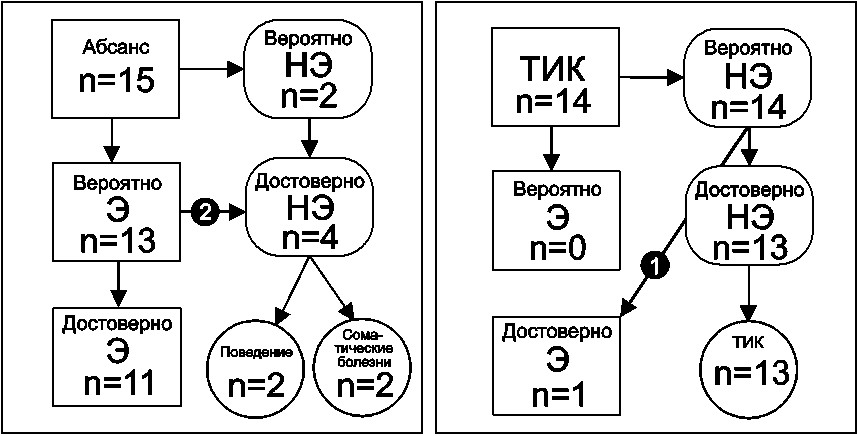
चित्र 10. अध्ययन के दौरान अनुपस्थित (ए) और टीआईसी (बी) वाले रोगियों का वितरण
अनुपस्थिति (4.1%): 15 रोगियों ने "ठंड", "सोच" की शिकायत की, संभवतः "अनुपस्थिति" के रूप में नामित किया गया। 4 मामलों में, मरीज 2-4 दौरे के बाद आए, लेकिन ज्यादातर मामलों (11) में दौरे की शुरुआत हुई या, संभवतः, माता-पिता द्वारा ही देखा गया, जब वे दिन में कई बार अधिक बार हो गए या एक धारावाहिक चरित्र हासिल कर लिया। प्रारंभिक रोगी परीक्षा के परिणामस्वरूप 13 मामलों में पैरॉक्सिस्मल राज्यों की मिर्गी की उत्पत्ति का सुझाव दिया गया था। 2 मामले सामने आए शारीरिक बीमारी, जो विकार का कारण था, अनुपस्थिति के लिए गलत था। गतिशील अवलोकन के परिणामस्वरूपप्रारंभिक जांच के बाद निदान किए गए मिर्गी के 13 मामलों में से, 2 मामलों में निदान वापस ले लिया गया था, इन पैरॉक्सिस्मल राज्यों को व्यवहारिक माना जाता था।
टिकी (3.9%):प्रारंभिक जांच में 14 मरीजों में टिक्स होने का संदेह हुआ। लंबे समय तक अनुवर्ती कार्रवाई के दौरान, 1 मामले में, एक बच्चा जिसे टिक (?) के निदान के साथ भर्ती कराया गया था, को ब्रेन ट्यूमर के कारण रोगसूचक मिर्गी का निदान किया गया था। अध्ययन समूह में शामिल अन्य 16 बच्चों में, टिक्स दूसरे या अधिक प्रकार के दौरे थे जो अनुवर्ती (12 वर्ष तक) के बाद के चरणों में हुए। मूल रूप से, टिक्स, एक अतिरिक्त प्रकार के दौरे के रूप में, एक विक्षिप्त घटक के साथ पूरक पैरॉक्सिस्मल अवस्थाएँ - मनो-मोटर और भावात्मक-श्वसन दौरे - क्रमशः 42 में से 4 और 91 में से 5, (9.5% और 5.5%)।
अगले सबसे बड़े समूह में उल्टी के साथ पैरॉक्सिस्मल स्थिति वाले रोगी शामिल थे। वही पैरॉक्सिस्म, जिनकी संख्या 10 रोगियों से अधिक नहीं थी, को एक छोटे समूह (चित्र 11) में जोड़ा गया था।
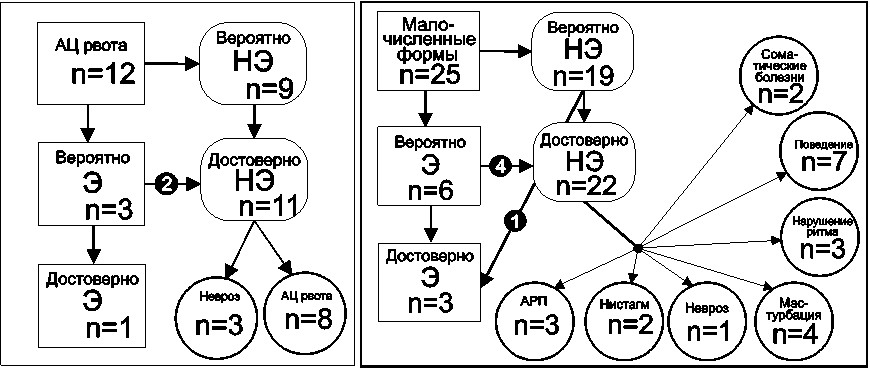
चित्र 11. अध्ययन के दौरान उल्टी (ए) और कुछ पैरॉक्सिस्मल स्थितियों (बी) के साथ पैरॉक्सिस्मल स्थितियों वाले रोगियों का वितरण
उल्टी के साथ पैरॉक्सिस्मल स्थितियां (3.3%): 12 बच्चों में, उल्टी के एपिसोड दर्ज किए गए थे, जिन्हें अध्ययन में केवल तभी शामिल किया गया था जब वे दैहिक स्वास्थ्य की पृष्ठभूमि के खिलाफ हुए थे, अर्थात वे एक अलग एटियलजि के संक्रामक स्थितियों और दस्त से जुड़े नहीं थे। ज्यादातर मामलों में (12 में से 9), विक्षिप्त स्थिति के बाद उल्टी हुई। सभी मामलों में, अवलोकन अवधि के दौरान ऐसे प्रकरणों को दोहराया गया और स्टीरियोटाइप किया गया, जिसके लिए मिरगी और गैर-मिरगी के पैरॉक्सिस्मल स्थितियों के विभेदक निदान की आवश्यकता होती है, उदाहरण के लिए, चक्रीय उल्टी सिंड्रोम और "सीसिकनेस" (पनायियोटोपोलोस सी.पी., 2002, 2004)। प्रारंभिक परीक्षा के परिणामस्वरूप 3 बच्चों को मिर्गी के दौरे पड़ने की संभावना है। दीर्घकालिक गतिशील अवलोकन के परिणामस्वरूप 1 मामले में, बरामदगी की मिरगी की उत्पत्ति स्थापित की गई थी (मायोक्लोनस, अनुपस्थिति और सामान्यीकृत टॉनिक-क्लोनिक बरामदगी के साथ संयोजन), 3 मामलों में बरामदगी को विक्षिप्त के रूप में मान्यता दी गई थी, 8 मामलों में - एसिटोनेमिक,
छोटे पैरॉक्सिस्मल स्टेट्स (6.9%):
पैरॉक्सिस्मल ब्रीदिंग डिसऑर्डर (1.9%): 7 बच्चों में, आंतरायिक उथले श्वास और रुकने के हमलों के रूप में पैरॉक्सिस्मल श्वास विकार देखे गए। 2 मामलों में, पैरॉक्सिस्म को भावात्मक-श्वसन बरामदगी के साथ जोड़ा गया था (जिसकी अभिव्यक्ति बाद में श्वसन संबंधी विकार निकली); 1 मामले में, एकल ज्वर के दौरे के बाद दोहराए जाने वाले श्वास विकार, सोते-जागते गिरने से जुड़े तेजी से सांस लेने की प्रकृति में थे, और मदद मांगने का कारण था बढ़ी हुई चिंतामाता - पिता; 2 मामलों में, विकारों के साथ, स्वायत्त विकृति का निदान किया गया था हृदय दर... 2 मामलों में, श्वसन पैरॉक्सिम्स अभिव्यक्तियाँ थीं एलर्जी रोग श्वसन प्रणाली. दीर्घकालिक गतिशील अवलोकन के परिणामस्वरूपअन्य प्रकार के पैरॉक्सिस्म के अलावा और ईईजी पर मिरगी की गतिविधि की उपस्थिति के साथ एक संभावित गैर-मिरगी के दौरे के मामले में, मिर्गी के एक अनुपस्थिति रूप का निदान किया गया था।
पैरॉक्सिस्मल हेड मूवमेंट (1.9%): 7 बच्चों में, पैरॉक्सिस्मल सिर की हरकतें हुईं: 2 में - "नो-नो" प्रकार के अनुसार सिर हिलाने के रूप में, और 5 में - सिर हिलाने के रूप में। 4 बच्चे हैं प्रारंभिक जांच के बादपैरॉक्सिस्मल राज्यों की गैर-मिरगी प्रकृति स्थापित की गई थी। 3 मामलों में, दौरे को शायद मिरगी के रूप में माना जाता था। 3 में से 1 मामले में, शायद मिर्गी के पैरॉक्सिस्मल राज्यों में, शुरुआत से 1 महीने के बाद नोड्स गायब हो गए और 11 मामलों में फिर से शुरू हो गए। उम्र के महीने, तुरंत धारावाहिक बन गया - प्रति दिन 4-6 श्रृंखला, प्रति श्रृंखला 10-12 बार। बच्चे को वेस्ट सिंड्रोम का पता चला है। 2 अन्य मामलों में, लंबे समय तक अनुवर्ती कार्रवाई के परिणामस्वरूप, बरामदगी की एक मज़बूती से गैर-मिरगी (व्यवहार) प्रकृति स्थापित की गई थी, जिसे अपने आप रोक दिया गया था।
पैरॉक्सिस्मल आई मूवमेंट (1.1%): 4 रोगियों ने पैरॉक्सिस्मल आई मूवमेंट (जैसे क्षैतिज निस्टागमस, सिर के पैरॉक्सिस्मल ट्विचिंग के साथ आंखों को ऊपर उठाना, सोते समय नेत्रगोलक के मायोक्लोनस) के बारे में परामर्श किया, जिसकी उपस्थिति निदान करने के लिए तुरंत संभव नहीं थी . प्रारंभिक परीक्षा के दौरानपैरॉक्सिज्म को शायद गैर-मिरगी (4) के रूप में मान्यता दी गई थी और 2 बच्चों में एंटीकॉन्वेलसेंट थेरेपी को अस्थायी रूप से रद्द कर दिया गया था। हालांकि, लंबी अवधि के गतिशील अवलोकन के दौरान 1 मामले में, बरामदगी की मिरगी उत्पत्ति की पुष्टि अन्य प्रकार के मिरगी के दौरे को जोड़ने के बाद की गई थी, एंटीपीलेप्टिक थेरेपी निर्धारित की गई थी।
प्रारंभिक शिशु हस्तमैथुन (1,1%): 4 बच्चों में पैरों को निचोड़ने के हमलों के साथ, चेहरे की निस्तब्धता, लार, "अलग" चेहरे की अभिव्यक्ति के साथ। उनमें से 3 में, प्रारंभिक जांच के बाद, 1 में, प्रारंभिक बचपन के हस्तमैथुन का निदान किया गया था रोग संबंधी परिवर्तनईईजी पर, - पैरॉक्सिज्म की मिरगी की उत्पत्ति मानी जाती है। सभी 4 मामलों में, बच्चों को एक अच्छे नैदानिक प्रभाव के साथ शामक का उपयोग करके पुनर्वास पाठ्यक्रम प्राप्त हुए, ईईजी पर पैथोलॉजिकल परिवर्तन वाले बच्चे में - नैदानिक और कार्यात्मक सकारात्मक गतिशीलता के साथ, जिससे बरामदगी की मिरगी की उत्पत्ति का खंडन करना संभव हो गया।
एटोनिक दौरे (0.6%): 2रोगी को मांसपेशियों की टोन के तेज नुकसान के साथ दौरे के साथ भर्ती कराया गया था, जिसमें प्रारंभिक परीक्षा का परिणामसंभवतः मिर्गी के रूप में वर्गीकृत किया गया था। हालांकि, दोनों ही मामलों में, गतिशील अवलोकन की प्रक्रिया में, दौरे दर्ज किए गए, सनक के साथ सहसंबद्ध और रोने के छोटे एपिसोड के साथ शुरू हुआ, जिससे उन्हें भावात्मक-श्वसन के रूप में वर्गीकृत करना संभव हो गया।
सिंकोप (0.3%): 1 रोगी में "ऐंठन सिंड्रोम?, बेहोशी?" के निदान के साथ भर्ती कराया गया। प्रवेश के समय, कार्डियोजेनिक सिंकोप का सुझाव दिया गया था, जिसकी पुष्टि 24 घंटे ईसीजी निगरानी के उपयोग के साथ परीक्षा के दौरान हुई थी।
इस प्रकार, पैरॉक्सिस्मल स्थितियों की संख्या, शुरू में संभावित और मज़बूती से मिरगी के रूप में वर्गीकृत, लंबी अवधि के अनुवर्ती 16.5% के परिणामस्वरूप 39% से कम हो गई। सबसे अधिक बार, मिर्गी की उत्पत्ति "अनुपस्थिति" (0.73), टॉनिक-क्लोनिक बरामदगी (0.6) और मायोक्लोनिक बरामदगी (0.4) के समूहों में स्थापित की गई थी, जो कि विशिष्ट है, क्योंकि नैदानिक तस्वीरइस प्रकार के पैरॉक्सिज्म में सबसे पहले मिर्गी का बहिष्कार शामिल है। हालांकि, ज्वर के दौरे के समूह में, जो परिभाषा के अनुसार, उम्र पर निर्भर गैर-पीलेप्टिक स्थितियां हैं, पैरॉक्सिस्मल स्थितियों के एक तिहाई (0.37) से अधिक मिरगी थे। साइकोमोटर आंदोलन और कंपकंपी के हमलों के समूहों में, हर दसवें रोगी में पैरॉक्सिस्मल राज्यों की मिरगी की उत्पत्ति स्थापित की गई थी (तालिका 1 देखें)।
तालिका नंबर एक
पैरॉक्सिस्मल राज्यों के चयनित समूहों में मिरगी के दौरे का वितरण
| पैरॉक्सिस्मल राज्यों का समूह | अध्ययन में शामिल किए जाने वाले रोगियों की संख्या (n = 363) | इनमें से बरामदगी की मिरगी उत्पत्ति वाले रोगियों की संख्या पेट यूनिट / रिले। इकाइयों |
| एआरपी | 95 (26,7%) | 5 (0,05) |
| नींद संबंधी विकार | 69 (19,0%) | 4 (0,06 |
| साइकोमोटर हमले | 39 (10,7%) | 4 (0,10) |
| टॉनिक-क्लोनिक दौरे | 23 (6,3%) | 14 (0,61) |
| अविभाजित बरामदगी | 22 (6,1%) | 3 (0,13) |
| भूकंप के झटके | 18 (4,9%) | 2 (0,11) |
| ज्वर दौरे | 16 (4,4) | 6 (0,38) |
| मायोक्लोनिक दौरे | 15 (4,1%) | 6 (0,4) |
| "अनुपस्थिति" | 15 (4,1%) | 11 (0,73) |
| टीक | 14 (3,9%) | 1 (0,07) |
| उल्टी के साथ पैरॉक्सिस्मल स्थितियां | 12 (3,3%) | 1 (0,08) |
| छोटा (ताल गड़बड़ी, एटोनिक दौरे, आदि) | 25 (6,9%) | 5 (0,05) |
नए लेख
- एक समारोह की मदद से वांछित गर्भावस्था कैसे प्राप्त करें जादू की मदद से बच्चे के जन्म का पता कैसे लगाएं
- ऑफिस में सोएं कांच की दीवारें
- महिलाओं के लिए गर्भावस्था कितने समय तक चलती है मां और बच्चे के लिए परिणाम
- चीनी स्मृति चिन्ह जो धन, सद्भाव और प्रेम खोजने में मदद करते हैं
- ड्रीम इंटरप्रिटेशन: डॉक्टर क्या सपना देख रहा है सपने में डॉक्टर होने का क्या मतलब है
- बेटी का नाम कैसे रखें: लड़की के लिए सबसे दुर्लभ, सबसे सुंदर और असामान्य नाम चुनें
- आराधनालय में शुक्र और बृहस्पति के पहलू
- चलती कुंडली - स्थानांतरण - निर्माण और व्याख्या की मूल बातें टेस्ट नेटल चार्ट
- पीआई क्या है और इसका क्या मतलब है?
- जन्मदिन के बारे में पूरा रहस्य
लोकप्रिय लेख
- नरक के राक्षसों के नामों की उत्पत्ति
- मृतक प्रियजन की आत्मा के साथ संचार
- शुक्र किस चीज से बनता है। शुक्र के बारे में संदेश। यह अन्य ग्रहों की तुलना में विपरीत दिशा में घूमता है।
- किसी व्यक्ति के जीवन और प्रतिष्ठा को कैसे खराब करें?
- आपको क्या ध्यान देना चाहिए
- जन्म तिथि के अनुसार राशिफल
- ताश खेलने पर सरल भाग्य बता रहा है - भविष्य और प्यार के लिए लेआउट
- ऑनलाइन ताश खेलने पर भाग्य बता रहा है
- दैनिक जीवन में पुरुषों, महिलाओं से, यौन रूप से, चुंबन के माध्यम से, रक्त के माध्यम से एचआईवी संक्रमण कैसे फैलता है
- क्लैमाइडिया के लिए हेलिकोबैक्टर पाइलोरी एंटीबॉडी के परीक्षण के परिणामों को कैसे समझें 1 5
