Paliatyvioji priežiūra ir paliatyvioji medicina. Kas yra paliatyvioji pagalba.
Mes visi kada nors mirsime. Tai natūrali pabaiga. Modernus medicinos technologijos labiausiai padeda kovoti rimta liga iki paskutinio. Ir šiuo metu nepagydomo ligonio mirtis laikoma pralaimėjimu kovoje už gyvybę. Būtent paliatyviosios pagalbos centrų specialistai ragina visuomenę keisti požiūrį į mirtį, pradėti kalbėti apie neišvengiamą įvykių baigtį: atvirai, tiesiai, nesijaučiant nejaukiai.
Paliatyviosios slaugos tikslas – palengvinti mirštančių pacientų kančias ir skausmą. Būtina sustabdyti ne tik fizinį skausmą, bet ir rasti būdą, kaip adekvačiai išgyventi dvasines ir dvasines kančias.
Pirmiausia tokios pagalbos prireikia beviltiškai sergantiems ligoniams, kamuojamiems sunkių negalavimų, kai tradiciniais metodais gydymas tampa neveiksmingas.
Žmogus turi teisę iki pat paskutinių dienų jausti, kad juo rūpinamasi ir stengiamasi padėti. Susitikimas su hospiso personalu neturėtų būti suvokiamas kaip neišvengiamas mirties ir pralaimėjimo artėjimas kovoje už gyvybę. Nuodugni medicininė priežiūra, psichologinė pagalba ir moderniais būdais taures fizinis skausmas Tai galimybė pagerinti gyvenimo kokybę ir oriai sutikti neišvengiamą pabaigą.
Kaip teikiama paliatyvioji pagalba Rusijoje
Nors Europoje paliatyvios pagalbos centrai buvo atidaryti dar 1980 m., Rusijoje tokia pagalba medicinine buvo pripažinta visai neseniai – 2011 m. Mūsų šalyje nepagydomų ligonių priežiūra patikėta specializuotiems centrams ir ligoninėms, kuriose yra specializuoti skyriai. Šios srities specialistų dar labai mažai. Į pagalbą ateina neabejingi žmonės, kurie laiko savo pareiga padėti nepagydomiems ligoniams vertai susitikti su savo Paskutinė valanda, o artimieji psichologiškai išgyvena netekties kartėlį.
Paliatyvios pagalbos vaidmenį sunku pervertinti. Kasmet vėžiu sergančių pacientų daugėja, o visame pasaulyje diagnozuojama beveik 10 milijonų naujų vėžio atvejų. Nežiūrint į paraišką naujausi metodai diagnostika, apie pusė pacientų pas gydytoją kreipiasi pažengusioje stadijoje, todėl šiandien onkologams tenka užduotis ne tik naudoti daugiausia veiksmingi metodai gydant vėžį, bet ir padedant pacientams, kurių dienos suskaičiuotos.
Pacientai, kurių nebegalima išgydyti visais turimais metodais šiuolaikinė medicina, reikalinga palaikomoji terapija, maksimalus simptomų palengvinimas, patogiausių egzistavimo sąlygų sukūrimas paskutiniais gyvenimo tarpsniais. Šios sąlygos įtrauktos į paliatyviosios pagalbos sąvoką. Sunkių rūpesčių ir rūpesčių našta didžiąja dalimi tenka paciento artimiesiems, kurie taip pat turėtų būti kiek įmanoma pasiruošę būsimiems sunkumams.
Pasiekti priimtiną gyvenimo kokybės lygį yra svarbiausias uždavinys onkologinėje praktikoje, o jei sėkmingai gydytiems pacientams tai reiškia daugiau. socialinė reabilitacija ir grįžti į darbą, tuomet nepagydomos patologijos atveju tinkamų gyvenimo sąlygų sukūrimas yra bene vienintelis realiai įmanomas tikslas, kuriam pasiekti skirta paliatyvioji medicina.

Paskutiniai sunkiai sergančio žmogaus gyvenimo mėnesiai namuose prabėga gana sunkioje aplinkoje, kai ir pats žmogus, ir jo šeima jau žino, kad rezultatas – savaime suprantamas sprendimas. Esant tokiai situacijai, svarbu sumaniai laikytis visų etikos standartų, susijusių su pasmerktuoju, ir parodyti pagarbą jo norams. Būtina tinkamai panaudoti turimus emocinius, psichinius, fizinius resursus, nes laikas bėga. Tuo sunkus laikotarpis pacientui labai reikia įvairių paliatyvios pagalbos būdų.
Paliatyviosios medicinos naudojimas neapsiriboja onkologijos praktika. Skirtingo profilio (širdies, raumenų ir kaulų sistemos, sunkių neurologinių pažeidimų ir kt.) ligoniams, kuriems diagnozuota nepagydoma liga, taip pat reikia palengvinti simptomus, pagerinti gyvenimo kokybę.
Paliatyvios pagalbos etapai
Paliatyviosios pagalbos gali prireikti vėžiu sergantiems pacientams ir ankstyvosios stadijos ligas, tuomet toks gydymas papildo pagrindinę terapiją, tačiau patologijai progresuojant pirmaujanti tampa paliatyvi medicina.
Paliatyvioji pagalba nepagydomiems pacientams gali būti teikiama:
- Ligoninėje taikant chirurginius, spindulinius ir chemoterapinius metodus;
- Dienos skyriuose;
- Namai;
- Hospise.
Tačiau onkologinėje ligoninėje ligoniui, kuris nebegali išsigydyti negalavimo, gali būti suteikta pagalba, skirta palengvinti sunkius simptomus ir pagerinti savijautą.

operacijos pavyzdys, prailginantis vėžiu sergančių pacientų, sergančių plačiais virškinamojo trakto navikais, gyvenimą
Taigi, atliekant dalinį naviko pašalinimą, pašalinant kai kuriuos simptomus(pavyzdžiui, žarnyno nepraeinamumas sergant gaubtinės ir tiesiosios žarnos vėžiu, uždedant išleidimo angą pilvo siena) gali žymiai pagerinti paciento savijautą ir padidinti jo socialinės adaptacijos lygį.
Radiacinė terapija leidžia atleisti pacientą nuo sunkių skausmo sindromas, o paliatyvioji chemoterapija – navikinio audinio tūriui mažinti, vėžio progresavimui stabdyti ir intoksikacijai naviko apykaitos produktais mažinti. Žinoma, toks gydymas gali būti susijęs ir su nepageidaujamu šalutiniu poveikiu, tačiau šiuolaikinės farmakoterapijos sėkmė, naujų tausojančių švitinimo metodų atsiradimas leidžia juos sumažinti iki priimtino lygio.
Vienišiems ar riboto judumo pacientams paliatyvioji pagalba gali būti teikiama dienos stacionare. Apsilankymas specializuotuose skyriuose du tris kartus per savaitę leidžia gauti ne tik tai, ko reikia medicinos paslauga ir kvalifikuoto specialisto patarimai, bet ir psichologinė pagalba. Pacientams, kuriuos supa mylintys ir rūpestingi artimieji, apsilankymas dienos stacionare taip pat gali būti naudingas norint pabėgti nuo „namų vienatvės“, kai tiek pacientas, tiek jo šeimos nariai atsiduria, nors ir visi kartu, bet tuo pačiu metu vienas prieš vieną su liga.
Dažniausiai paliatyvioji pagalba atliekama namuose, pacientui patogiausiomis sąlygomis.Šiuo atveju svarbiausias yra šeimos narių, kuriuos reikia apmokyti, dalyvavimas ir parama. paprastos taisyklės vėžiu sergančių pacientų priežiūra, skausmo malšinimo būdai, maisto gaminimo įpročiai. Svarbu, kad visuose paliatyviosios pagalbos etapuose paciento būklę stebėtų specialistai, išmanantys ne tik taikymo ypatumus. narkotikų, įskaitant narkotinius analgetikus, tačiau jie taip pat sugeba duoti reikalingų ir teisingas patarimas pacientui ir jo šeimos nariams.
Jei simptominis gydymas negali būti atliekamas namuose, pacientas gali būti paguldytas į hospisą - specializuotą gydymo įstaiga pagalbos teikimas nepagydomiems vėžiu sergantiems pacientams jų gyvenimo pabaigoje. Hospisai – nemokamos įstaigos, kuriose įvairaus profilio specialistai rūpinasi ir gydo sunkiai sergančius pacientus. Giminės taip pat gali gauti viską hospise reikalingos rekomendacijos ir patarimai. Tačiau svarbu atsiminti, kad nepaisant to, kokia gera yra ligoninė, dauguma pacientų vis tiek teikia pirmenybę namų aplinkašeimoje.
Paliatyvioji pagalba nėra skirta gyvenimo pratęsimui ar ligos išgydymui, tačiau ji turi maksimaliai palengvinti paciento būklę, pagerinti gyvenimo kokybę ir suteikti psichologinį komfortą. Kadangi vienas iš svarbiausi simptomai Kadangi vėžys laikomas skausmu, kartais nepakeliamu ir labai kankinančiu, tinkamas skausmo malšinimas yra viena iš svarbiausių paliatyviosios terapijos užduočių.
Pagrindiniai paliatyvios pagalbos principai
Dauguma svarbius principus Paliatyvioji pagalba gali būti laikoma:
- Kova su skausmu;
- Virškinimo sistemos sutrikimų (pykinimas, vėmimas, vidurių užkietėjimas) korekcija;
- Subalansuota mityba;
- Psichologinė pagalba.
Dauguma pacientų, sergančių pažengusiomis vėžio stadijomis, jaučia skausmą, dažnai stiprų ir labai skausmingą. Toks skausmas trukdo daryti įprastus darbus, bendrauti, vaikščioti, daro paciento gyvenimą nepakeliamą, todėl tinkamas skausmo malšinimas - kritinis etapas teikiant paliatyviąją pagalbą. V gydymo įstaiga skausmui malšinti gali būti naudojami, o kai pacientas yra namuose – analgetikai, skirti gerti arba injekcinė forma.
Skausmui malšinti naudojami analgetikai, kurio režimą, dozavimą ir vartojimo schemą nustato gydytojas, atsižvelgdamas į paciento būklę ir skausmo sindromo sunkumą. Taigi, vaistas gali būti skiriamas kas valandą reguliariais intervalais, o kita dozė geriama arba skiriama tada, kai ankstesnė dar nepasibaigė. Taigi pasiekiama būsena, kai pacientas neturi laiko patirti skausmo tarp vaisto vartojimo.

Kita Pasaulio sveikatos organizacijos rekomenduojama kovos su skausmo sindromu schema yra vadinamosios „skausmą malšinančios kopėčios“, kai pablogėjus paciento būklei, analgetikas keičiasi į stiprų ar narkotinį. Paprastai pagal šią schemą jie pradeda stabdyti skausmą ne narkotiniai analgetikai(pavyzdžiui, paracetamolis, ketorolis), simptomams progresuojant į lengvus (kodeinas, tramadolis), o vėliau – į stiprius opiatus (morfijus).
Panašios schemos gali būti skiriamos sergantiems vaikams. Deja, atsitinka taip, kad sunkiomis, nepagydomomis vėžio formomis serga ir vaikai, kuriems skausmo malšinimo klausimas yra sunkesnis nei suaugusiems. Vaikas ne visada gali tiksliai apibūdinti skausmo pobūdį ir stiprumą, o suaugusiam gali būti sunku teisingai įvertinti savo žodžius ir elgesį. Tėvai, skirdami morfijų, gali jausti nerimą ir net išreikšti kategorišką nenorą jo vartoti sergančiam vaikui, todėl specialistas turi paaiškinti, kad skausmą sustabdyti itin svarbu, net jei dėl to reikia skirti morfijaus.
Virškinimo sutrikimai gali būti didelė problema vėžiu sergantiems pacientams. Jie susiję su bendru apsinuodijimu, įvairiais vartojamais vaistais ir kitomis priežastimis. Pykinimas ir vėmimas gali būti tokie nepakeliami, kad reikia vartoti vaistus nuo vėmimo, panašiai kaip simptominis gydymas visomis naviko stadijomis. Vaikams ypač svarbu iš anksto užkirsti kelią galimam pykinimui ir vėmimui, nes jie gali sukelti vaiko ir jo tėvų nepasitikėjimą gydančiu gydytoju ir apsunkinti tolesnę terapiją dėl išsivystymo. sąlyginis refleksas dėl chemoterapinių vaistų skyrimo tvarkos.
Be pykinimo ir vėmimo, chemoterapija ir skausmo malšinimas opioidiniais analgetikais gali sukelti vidurių užkietėjimą, kuriam koreguoti labai svarbu skirti vidurius laisvinančių vaistų, optimizuoti režimą ir dietą. Vaikams visada skiriami vidurius laisvinantys vaistai (laktulozė), kai skausmui malšinti vartojamas morfinas.

Racionali mityba onkologijoje atlieka nepaprastai svarbų vaidmenį. Juo siekiama ne tik pagerinti paciento savijautą ir nuotaiką, bet ir koreguoti vitaminų bei mineralų trūkumą, kovoti su progresuojančiu svorio mažėjimu, pykinimu ir vėmimu. Vėžiu sergančių pacientų mityba paliatyviojoje medicinoje nesiskiria nuo visų vėžio stadijų pacientų, įskaitant tuos, kuriems gydymas buvo veiksmingas, mitybos požiūrio.
Pagrindiniais mitybos principais galima laikyti subalansuotą baltymų, riebalų ir angliavandenių kiekį, pakankamą kalorijų kiekį maiste, didelis kiekis vitaminų produktuose ir tt Pacientui, kuris yra galutinės ligos stadijos, tai gali būti ypač svarbu išvaizda ir patiekalų patrauklumas bei atmosfera valgio metu. Patogiausiai ir maloniausiai pavalgyti visas sąlygas gali sudaryti artimieji, kurie turėtų žinoti sergančio šeimos nario mitybos įpročius.
Psichologinė pagalba yra svarbi kiekvienam pacientui susidūrusiems su grėsminga „vėžio“ diagnoze, nepriklausomai nuo stadijos, tačiau nepagydomiems pacientams, žinantiems ligos pobūdį ir prognozę, to reikia ypač skubiai. Jei reikia, paskiriama raminamieji vaistai ir psichoterapeuto konsultacijos, bet pagrindinis vaidmuo vis tiek skiriamas artimiesiems, nuo kurių labai priklauso, kaip jie bus ramūs paskutines dienas paciento gyvybei.
Dažnai artimiesiems kyla klausimas: ar ligonis turi žinoti visą tiesą apie savo ligą? Šis klausimas, žinoma, yra prieštaringas, tačiau vis tiek sąmoningumas ir sąmoningumas padeda įkvėpti ramybės ir pasitikėjimo, įveikti artėjančio rezultato siaubą. Be to, pacientas, turėdamas tam tikrą laikotarpį, gali stengtis jį kuo turtingiau panaudoti, įgyvendinęs bent dalį savo planų ir išspręsdamas daugybę klausimų, tarp jų ir teisinio pobūdžio. Dauguma pacientų patys nori žinoti visą informaciją apie savo būklę, kad galėtų savo nuožiūra disponuoti išmatuotu, nors ir jau mažu, gyvenimo intervalu.
Vėžio gydymas – nelengva užduotis, dalyvaujant įvairiausiems įvairių sričių specialistams, o baigiamoms ligos stadijoms reikia ne tik medikų, bet ir artimųjų pagalbos, kurių vaidmuo tampa kone svarbiausias. Labai svarbu tiek pacientą, tiek jo artimuosius informuoti apie pagrindinius paliatyviosios medicinos metodus, gavimo galimybes. kvalifikuota pagalba ir konsultacijos, priežiūros namuose ypatumai. Gydytojo etinė pareiga – palengvinti nepagydomai sergančio paciento kančias, palaikyti ir sukurti maksimaliai patogiomis sąlygomis gyvenimas yra artimųjų užduotis.
Vaizdo įrašas: paliatyvioji pagalba Sveikatos mokyklos programoje
Paliatyvioji medicina padeda žmonėms, kurių ligos nepagydoma, siekiant palengvinti jų kančias ir suteikti jiems paramą sunkiais laikais.
Kam skirta paliatyvioji medicina?
Norėdami padėti žmonėms, kenčiantiems nuo:
■ ŽIV infekcija.
■ Progresuojančios neurologinės ligos.
■ Kitos gyvybei pavojingos ligos.
Holistinis požiūris į problemą:
■ Fiziniai aspektai.
■ Socialiniai aspektai.
■ Dvasiniai aspektai.
Paliatyvioji medicina padeda ne tik mirštantiems, bet ir gyviesiems.
Paliatyvioji medicina egzistuoja kartu su kitomis programomis ir kitose programose.
Paliatyvioji medicina nežino žodžių „mes nieko daugiau negalime padaryti“.
1 skyrius: Kas yra paliatyvi medicina?
PSO paliatyviosios medicinos apibrėžimas
Paliatyvioji medicina – tai metodas, kuriuo siekiama pagerinti pacientų ir jų šeimų, sergančių gyvybei pavojinga liga, gyvenimo kokybę, užkertant kelią kančioms ir jas palengvinant. ankstyvas aptikimas, tikslus įvertinimas ir skausmo bei kitų fizinių, psichinių, psichosocialinių ir dvasinių problemų gydymas
charakteris. http://www.who.int/cancer/paNiative/definition
Kas yra paliatyvi medicina?
Ką daryti, kai ligoniams nepagerėja? Visame pasaulyje, net ir tose šalyse, kuriose daug sveikatos priežiūros darbuotojų, pakankamai vaistų ir moderniausia įranga, yra pacientų, kurių neįmanoma išgydyti. Ar galite kaip nors padėti šiems žmonėms? Atsakymas į šį klausimą – ko ieško paliatyvioji medicina. Pasaulio sveikatos organizacija (PSO) suformulavo paliatyviosios medicinos apibrėžimą (žr. toliau). Tai gali būti naujas terminas daugeliui iš mūsų, bet tai tiesiog reiškia rūpinimąsi žmonėmis nepagydomų ligų, palengvindamas jų kančias ir palaikydamas sunkiais laikais. Daugelis iš mūsų, sveikatos priežiūros darbuotojų, rodo šį susirūpinimą tiek darbe, tiek darbe Kasdienybė bet nežino, kaip susidoroti su daugeliu problemų, todėl jaučiasi bejėgis ir prislėgtas. Šis vadovas buvo sukurtas tam, kad mūsų priežiūra būtų veiksmingesnė, mokantis paprastų įgūdžių ir kaupiant esminę informaciją, kurią galima panaudoti nepagydomomis ligomis sergančių pacientų labui.
Kodėl mums reikia paliatyvios medicinos?
Šiuolaikinė medicina pirmiausia yra skirta ligoms gydyti vaistais, chirurginės intervencijos ir kiti gydymo būdai. Supratę, kad prevencija yra veiksmingesnė nei gydymas, pradėjome imtis visuomenės sveikatos apsaugos priemonių, skiepų ir sveikatos ugdymo. Dauguma sveikatos paslaugų yra skirtos ligų gydymui ir prevencijai. Tačiau dirbdami šiose tarnybose daugelis iš mūsų atrado, kad yra rimtas poreikis, kuri lieka nenagrinėta, būtent: nuolatinė pagalba tiems, kuriems neduodama pasveikti.
Paliatyvios medicinos poreikis yra didžiulis
■ 2007 m. nuo vėžio mirė daugiau nei 7 mln. 1 .
■ 2007 m. nuo AIDS mirė du milijonai žmonių. 2.
■ Daugiau nei 70 % vėžiu ar AIDS sergančių pacientų patiria stiprus skausmas. 3 .
■ Trisdešimt trys milijonai žmonių visame pasaulyje šiuo metu gyvena su ŽIV.
■ Apskaičiuota, kad bazinė paliatyvi medicina gali padėti 100 mln. žmonių visame pasaulyje. 4 .
Paliatyviosios medicinos ir šiuolaikinio hospiso judėjimo plėtra prasidėjo septintajame dešimtmetyje Anglijoje, slaugant vėžiu sergančius pacientus. Tačiau paliatyvios pagalbos poreikis dar didesnis, kai ištekliai riboti, nes išgydyti dažnai neįmanoma dėl vėlyvų apsilankymų pas gydytoją ir negalia gydymas. ŽIV epidemija atkreipė dėmesį į paliatyviosios medicinos poreikį. Net jei yra antiretrovirusinis gydymas (ART), pacientai vis tiek kenčia sunkūs simptomai... Žinojimas, kad yra daug sergančių žmonių, kuriems jie negali padėti, gali demoralizuoti sveikatos priežiūros darbuotojus.
Paliatyvioji medicina naudinga žmonėms, sergantiems įvairios ligos... Ji gali padėti kiekvienam ligoniui, sergančiam gyvybei pavojinga liga – jaunam ar senam, turtingam ar vargšui, ligoninėje ar namuose.
1. Amerikos vėžio draugija (ACS). Pasauliniai vėžio faktai ir skaičiai, 2007 m. Atlanta: ACS; 2007 m.
2. UNAIDS / Pasaulio sveikatos organizacija (PSO). AIDS epidemijos atnaujinimas. Ženeva: UNAIDS / PSO; 2007 m. gruodžio mėn.
3. Nacionalinės slaugos ir paliatyvios pagalbos asociacijos "2-asis pasaulinis viršūnių susitikimas. 2005 m. Korėjos deklaracija dėl slaugos ligoninių ir paliatyvios pagalbos. Galima rasti adresu: http://www.worldday.org/documents/Korea_Declaration.doc.
4. StjernswArd J ir Clark D. Paliatyvioji medicina – globali perspektyva. Doyle D, Hanks G, Cherny N ir Calman K (reds). Oksfordo paliatyviosios medicinos vadovėlis (3 leidimas). Oksfordas: Oxford University Press; 2004 m.
Paliatyvioji medicina gali
padėti su:
■ ŽIV infekcija.
■ Sunkus inkstų ar širdies nepakankamumas.
■ Terminalo stadija plaučių ligos.
■ Progresuoja neurologinės ligos.
■ Kitos gyvybei pavojingos ligos.
Holistinis požiūris apima keturias klausimų grupes:
■ Fiziniai – simptomai (skundai dėl diskomforto), tokie kaip skausmas, kosulys, nuovargis, karščiavimas.
■ Psichologiniai – nerimas, baimės, liūdesys, pyktis.
■ Socialiniai – šeimos poreikiai, maistas, darbas, būsto ir santykių problemos.
■ Dvasiniai – klausimai apie gyvenimo ir mirties prasmę, ramybės poreikį (harmoniją ir harmoniją).
Kuo ypatinga paliatyvi medicina?
Sveikatos priežiūros specialistai daugiausia dėmesio skiria fizinėms problemoms, tokioms kaip liga ir gydymas, o paliatyvioji medicina pripažįsta, kad žmogus nėra tik kūnas. Mūsų intelektas, žvalumas, jausmai yra mūsų asmenybės dalis, kaip ir šeima ir bendruomenės, kurioms priklausome. Todėl sunkumai, su kuriais susiduria pacientas ir jo šeima, yra ne tik fizinės, bet, galbūt, psichologinės, socialinės ir dvasinės problemos. Kartais sunkumai vienoje srityje gali paaštrinti kitas problemas (pavyzdžiui, skausmas dažnai sustiprėja, kai pacientas nerimauja ar yra prislėgtas). Tik kreipdamiesi į visus asmenybės komponentus, galime padėti žmogui. Kitaip tariant, ateina apie holistinę pagalbą.
Įsivaizduokite jauną moterį, trijų vaikų mamą. Ji gyvena provincijos mieste. Jos vyras mirė prieš šešis mėnesius, o kaimynai kalba apie AIDS. O dabar ji suserga, krenta svorio ir bijo, kad ir ji gali mirti. Neseniai jai atsirado išopėjęs kojos patinimas, dėl kurio jai trūksta miego. Kai kuriomis dienomis ji vos pakyla iš lovos prižiūrėti vaikų, o tėvai gyvena toli nuo jos, kaime. Nuomotojas reikalauja nuomos, tačiau nuo mirties šeimos pajamos smarkiai sumažėjo.
Kaimynai šnabždasi, kad jos šeima sugadinta (prakeikimas), o ji ima galvoti, kad galbūt taip ir yra – juk ji meldėsi, kad Dievas jai padėtų, bet pagalbos nebuvo.
Ką pagalvotum, jei būtum ši moteris?
Galime manyti, kad liga toli gražu nėra vienintelė jos problema. Bene didžiausias jos rūpestis – kaip išmaitinti šeimą arba kas bus su vaikais, jei ji mirs. Ji neturi finansinių išteklių, yra izoliuota ir jaučia, kad Dievas ją paliko. Paliatyvioji medicina – tai ne tik ligos. Ji atkreipia dėmesį į visus pacientams rūpimus klausimus. Tolesniuose skyriuose apžvelgsime paliatyvios pagalbos teikimo būdus.
Paliatyvioji medicina rūpinasi gyvybe, o ne tik pagalba mirusiesiems.
Daugelis žmonių mano, kad paliatyvioji medicina yra pagalba pacientams paskutinėmis jų gyvenimo dienomis, tačiau iš tikrųjų tai yra kančių palengvinimas ir gyvenimo kokybės gerinimas nuo tada, kai buvo atrasta nepagydoma liga. Paliatyviosios medicinos tikslas yra ne ilginti ar trumpinti gyvenimą, o pagerinti gyvenimo kokybę, kad likęs laikas – ar tai būtų dienos, mėnesiai ar metai – būtų kuo ramesnis ir vaisingesnis.
„Užpildykite jų dienas gyvenimu, o ne tik priverskite gyventi ilgiau“.
Nairobio ligoninė, 1988 m.
Lady Cicely Saunders, hospiso judėjimo įkūrėja, sakė:
„Tu esi mums reikšmingas pačiu savo egzistavimo faktu. Jūs mums buvote svarbūs anksčiau paskutinė akimirka savo gyvenimą, ir mes darome viską, kad ne tik oriai pasitiktumėte mirtį, bet ir gyventumėte iki mirties.
Paliatyvioji medicina veikia kartu ir su kitomis programomis
Paliatyvioji medicina nepakeičia kitų priežiūros formų. Jis gali būti integruotas į esamas programas ir būti kiekvieno paciento, sergančio gyvybei pavojingomis ligomis, priežiūros dalimi.
Daugelis pagalbos namuose programų labai gerai padeda pacientams, pvz psichologinės konsultacijos arba programa praktinė pagalba tačiau jie nėra tinkami padėti pacientams, turintiems fizinių problemų, tokių kaip skausmas ir kiti varginantys simptomai. Kartais pagalbos namuose darbuotojai tiesiog nežino, ką daryti.
„Šiamtmetės tradicijos suformavo idėją, kad žmogus turi mirti namuose. Taip pat buvo tradicinių žinių, kaip prižiūrėti žmogų namuose. Deja, šios idėjos pasirodė klaidingos. Žmonės norėjo mirti namuose, bet dažniausiai jie eidavo mirti, nors grįždavo namo, ten, kur niekas nežinojo, kaip jais prižiūrėti, kur nebuvo kam palengvinti simptomų. Šeimos nariams buvo labai sunku kalbėtis su mirštančiuoju apie tai, kas jam darosi, ką tai reiškia šeimai. Daug kas buvo apgaubta paslapčių“.
Markas Jacobsonas, Tanzanija
Daugelis stacionarinės priežiūros programų, tokių kaip antiretrovirusinė terapija (ART), chemoterapija ar terapija radiacija gerai gydo ligas, bet nelabai padeda sprendžiant psichosocialines problemas, tokias kaip nerimas, sielvartas, izoliacija ir stigmatizacija.
Paliatyvioji priežiūra gali būti integruota į abiejų tipų programas, kad jos galėtų teikti visapusišką priežiūrą.
Atsižvelgiant į konkrečias paciento aplinkybes ir ligos sunkumą, jiems gali prireikti skirtingi tipai padėti.
Kai žmogus pirmą kartą sužino, kad jo liga nepagydoma, jis gali būti aktyvus, dirbti, atlikti namų ruošos darbus, gydytis, pavyzdžiui, gauti ART ar chemoterapiją. Paliatyvioji medicina turėtų prasidėti nuo kitų gydymo būdų, siekiant palengvinti sunkius simptomus ir šalutiniai poveikiai ir emocinės bei dvasinės paramos teikimas pacientui ir jo šeimai. Laikui bėgant poreikiai keisis, pavyzdžiui, reikės papildomo simptominio gydymo. Gydymas gali būti atšauktas, nes jie nėra veiksmingesni, todėl būtinas holistinis požiūris. Net ir po paciento mirties paliatyvinė slauga gali tęstis šeimos, draugų ir vaikų paramos forma netekties metu.
Paliatyvioji medicina nežino žodžių „mes nieko daugiau negalime padaryti“.
Kaip ir aukščiau aprašyta moteris, daugelis pacientų, sergančių gyvybei pavojingomis ligomis, turi tiek problemų, kad medicinos specialistai ir slaugytojai jaučiasi sutrikę ir bejėgiai. Dažnai pacientai išsiunčiami namo, sakoma, kad grįžti nereikia, nes „nebegalime nieko padaryti“, kai reikia susitelkti ties tuo, ką galime, ir nepasiduoti, tikint, kad nieko negalima padaryti.
■ Negalime išgydyti nepagydomų, bet galime suvaldyti daugelį simptomų, sukeliančių kančią.
■ Negalime atsikratyti netekties sielvarto, bet galime būti su sielvartaujančiais ir pasidalinti jų sielvartu.
■ Neturime paruoštų atsakymų į visus, bet galime išklausyti visus klausimus.
„Prisimenu, kaip pirmasis pacientas kreipėsi į mane, kai įkūriau paliatyviosios slaugos skyrių sausakimšoje ir menkai aprūpintame. valstybinė ligoninė... Įėjau į šoninį kambarį vaikų skyrius ir pamatė paauglę, gulinčią ant čiužinio, išsekusią, pusiau sąmoningą, mirštančią. Kambario kampe sėdėjo jos močiutė. Norėjau pabėgti – nesupratau, kaip galėčiau pabandyti padėti šioje beviltiškoje situacijoje. Ir vis dėlto nusprendžiau galvoti apie tai, ką galima padaryti, o ne apie tai, ko negalima. Taip ir išmokėme močiutę valyti išsausėjusią burnos ertmę ir gencijonų dažais ištepėme stomatito pažeistą altą. Susiradome papildomą pagalvę ir panaudojome vieną močiutės peleriną, kad lova būtų patogesnė, suteiktų kūno patogi padėtis... Paaiškinome, kad ją reikia reguliariai apversti, kad neatsirastų spaudimo, ir davėme kremo, kad suteptų išsausėjusią odą. Močiutę pakvietėme prisėsti prie anūkės ir raginome pasikalbėti su mergina, net jei ji neatsilieps. Visa tai smulkmenos, bet jos parodė, kad nepasiduodame ir nepaliekame jų ramybėje“.
Paliatyvios priežiūros gydytojas, Malavis
„Kartą paklausiau žmogaus, kuris žinojo, kad miršta, ko jis labiausiai tikisi iš tų, kurie juo rūpinasi. Jis atsakė: „Kad pamatyčiau, kad žmogus bando mane suprasti“. Žinoma, neįmanoma visiškai suprasti kito žmogaus, bet aš niekada nepamiršiu, kad jis to neprašė, o tik tai, kad kažkas parodė norą pabandyti suprasti “.
Ledi Cicely Saunders
Pats bandymas suprasti, kokias problemas ištinka ligonis, galvoti, kaip padėti, parodo žmogui, kad jis yra vertinamas, kad jis vertas, kad skirtume jam savo laiko ir dėmesio. Tai turbūt didžiausia dovana, kurią galime padovanoti savo pacientams.
13.01.2015
Miesto klinikinė ligoninė Nr.67 pavadinta L.A. Vorokhobova linki visiems laimingų Naujųjų metų ir džiaugiasi galėdama pranešti, kad nuo 2015 m. sausio 1 d. medicinos sanitarinio skyriaus Nr. 60 ligoninės filialo pagrindu atidarytas skyrius. paliatyvinė slauga 20 lovų.
Galite paklausti, kas yra paliatyvioji pagalba, tai metodas, gerinantis pacientų ir šeimų, sergančių nepagydoma liga, ir jų artimųjų gyvenimo kokybę, užkertant kelią kančioms ir jas palengvinant anksti diagnozuojant, atidžiai įvertinant ir gydant skausmą ir kitus fizinius simptomus. simptomus, taip pat teikiant psichosocialinę ir dvasinę pagalbą pacientui ir jo artimiesiems.
Skyriuje yra viskas, kas reikalinga paliatyviajai pagalbai teikti, tai yra: funkcinės lovos, čiužiniai nuo pragulų, tualeto kėdės, sanitarinės patalpos, taip pat prausimosi kambarys gulintiems pacientams.
Skyriaus personalą sudaro aukštos kvalifikacijos specialistai su puiki patirtis simptominės medicininės pagalbos teikimas nepagydomiems pacientams.
Skyriuje sukurtos optimalios sąlygos pacientams, sergantiems sunkia fizine ar psichines funkcijas ir ribotos galimybės apsitarnauti. Be simptominės terapijos, psichoterapeutas teikia psichosocialinę pagalbą pacientams ir jų artimiesiems.
Pagrindinės indikacijos pacientų hospitalizavimui paliatyviosios slaugos skyriuje
· Terminalo stadija lėtinės ligos(jei neįmanoma suteikti paliatyvios pagalbos namuose);
· Simptomų progresavimas, sunkinantis paciento būklę ir netinkamas koreguoti ambulatoriškai;
Sunkūs mnestiniai ir intelekto sutrikimai (demencija), motoriniai neurologiniai sutrikimai, atsirandantys dėl perkeltų oportunistinių ir antrinės ligos, insultas, trauminis smegenų pažeidimas, piktnaudžiavimas narkotinėmis medžiagomis;
Gilūs trofiniai sutrikimai ( trofinės opos, pragulos);
· Kitos klinikinės būklės, dėl kurių susilpnėja arba prarandamos fizinės ar psichinės funkcijos ir dėl kurių reikia nuolatinės medicininės pagalbos ir paciento slaugos.
Kontraindikacijos hospitalizavimui:
· Psichinė liga reikalaujantis specifinis gydymas;
· Agonizuojančios būsenos;
· Onkologinės ligos, kurioms reikalingas specialus priešvėžinis gydymas ir/ar skausmo malšinimas narkotiniais analgetikais.
Hospitalizacija Skyriuje vykdoma planine tvarka, kiekvieną dieną, išskyrus savaitgalius ir švenčių dienas nuo 10.00 iki 14.00 val.
Sprendimą dėl paciento hospitalizavimo paliatyviajai pagalbai teikti priima Paliatyvios pagalbos skyriaus atrankos komisija, kurią sudaro: vyriausiojo gydytojo pavaduotojas, skyriaus vedėjas, gydantis gydytojas, jei yra:
· Paciento ir jo teisėtų atstovų sutikimas hospitalizuoti;
· Asmens tapatybę patvirtinantys dokumentai.
· nustatyta tvarka patvirtintas siuntimas (siuntimo įstaigos vyriausiojo gydytojo pavaduotojo), kuriame yra informacija apie paciento socialinę padėtį, duomenys apie artimuosius, hospitalizavimo tikslą, būtinus tyrimus.
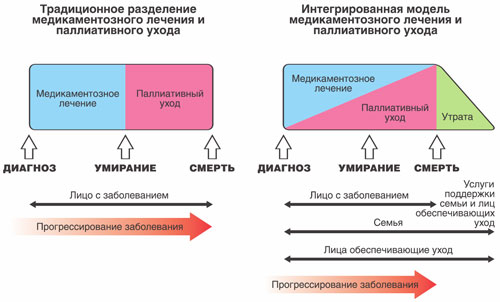
Pirma, supraskime terminologiją, nes daugelis žmonių painioja sąvokas. „Paliatyvioji medicina“, „paliatyvi priežiūra“, „hospiso priežiūra“, „Palaikomoji terapija“ arba "Palaikomoji priežiūra".
Paliatyvinė slauga
Tai metodas, kuriuo siekiama pagerinti pacientų ir jų šeimų, sergančių gyvybei pavojinga liga, gyvenimo kokybę. Atvaizdavimas paliatyvinė slauga reiškia kančių prevenciją ir palengvinimą anksti nustatant, atidžiai įvertinant ir valdant skausmą bei kitus varginančius fizinius simptomus, taip pat teikiant psichosocialinę ir dvasinę pagalbą.
Kitaip tariant, paliatyvi slauga – tai slauga, kuria siekiama suteikti onkologiniam ligoniui kuo didesnį komfortą ir socialinę paramą, kuria siekiama ne pagydyti pacientą, o gerinti onkologinio ligonio kokybę ir maksimaliai pailginti jo gyvenimą. Paliatyvinė slauga pasirodo ir ligonio namuose, ir stacionariose gydymo įstaigose.

Paliatyvioji medicina
Paliatyvioji medicina nurodo paliatyvinė slauga- paliatyvioji chemoterapija, paliatyvioji chirurginė priežiūra arba paliatyvioji spindulinė terapija. Juos vėžiu sergantiems pacientams skiria gydantis onkologas, kai radikalus gydymas neįmanomas. Paliatyviosios medicinos tikslas – pažaboti ligos progresavimą (tai yra sustabdyti naviko augimą) ir pailginti paciento gyvenimo kokybę.
Pavyzdys paliatyvioji chirurgija- Tai tracheostomija (kai auglys dengia gerklas), gastrostomija (siekiant dirbtinai maitinti stemplės vėžiu sergantį pacientą), kolostomija (su žarnyno nepraeinamumu, kurį sukelia naviko nepraeinamumas).
Reikia suprasti, kad nei paliatyvioji chemoterapija, nei paliatyvioji spindulinė terapija, nei paliatyvioji chirurgija radikaliai nepagydys, sumažins intoksikaciją, sumažins skausmo sindromą ir kiek įmanoma pagerins vėžio būklę. pacientas dėl naviko kontrolės.
Palaikanti pagalba
Tai yra įspėjimas ir priemonė Neigiama įtaka ant piktybinio naviko kūno vėžys ir priešvėžinis gydymas. Tai yra, tai yra detoksikacija, vėmimą mažinanti, simptominė farmakoterapija, taip pat psichologinė pagalba. Tai taikoma fiziniams simptomams ir psichosocialinėms problemoms, taip pat šalutiniai poveikiai vėžio gydymas per visą ligos laikotarpį, įskaitant reabilitaciją ir pagalbą žmonėms, išgyvenusiems diagnozavus vėžį.
Skirtumas tarp paliatyviosios ir palaikomosios priežiūros yra tas, kad palaikomasis gydymas visada yra pagrindinio gydymo dalis (pvz., chemoterapija), o vėžiu sergančių pacientų paliatyvioji priežiūra turi nepriklausomą sritį.
Hospiso priežiūra
Pagrindinė paliatyviosios ir ligoninių priežiūros filosofija ir apibrėžimai turi daug bendro.
Tikslas hospiso priežiūra rūpinasi ligoniu kaip visuma, padeda sprendžiant visas jo problemas – susijusias su fizine, emocine, socialine ir dvasine gyvenimo sfera. Hospise slauga teikiama ligoniui, kuriam artėja gyvenimo pabaiga, ir jį mylintiems.


Darbuotojai ir savanoriai dirba kaip tarpdisciplininės komandos dalis, kad suteiktų pagalbą, kurios pagrindinis tikslas yra sumažinti skausmą, orumą ir rūpintis pacientu.
Pagrindinis dalykas esminis skirtumas hospisas iš paliatyviosios pagalbos yra tai, kad hospiso priežiūra reiškia, kad pagrindinė priešvėžinis gydymas nutraukta, nes ji yra neveiksminga arba nepraktiška.
Nors paliatyvioji pagalba ir specialus priešvėžinis gydymas neatmeta, o papildo vienas kitą, taip padidindami terapijos efektyvumą.
Paliatyvios pagalbos elementai turi būti atliekami nuo pat pirmųjų onkologinio paciento gydymo dienų. Tai pagerins jo gyvenimo kokybę visais etapais, o gydančiam gydytojui suteiks daugiau priešvėžinio gydymo galimybių. Tiesiog ankstyvosiose ligos stadijose paliatyvioji priemonė yra papildoma pagrindinio priešvėžinio gydymo priemonė, o ligai progresuojant, kai priešvėžinis gydymas jau baigtas (atšauktas arba neveiksmingas), paliatyvinė slauga tampa vieninteliu terapijos metodu.
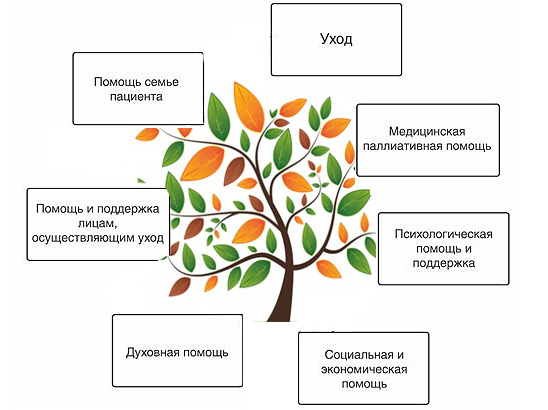
Paliatyvios pagalbos tikslai
- Pasirinkimasskausmo malšintojas ir palaikomoji priežiūra simptomams palengvinti, taip pat pasireiškusių komplikacijų gydymui paskutinius mėnesius gyvenimą.
- Psichologinė ir emocinė pagalba vėžiu sergančiam ligoniui ir jo artimiesiems. Taip yra dėl to, kad kilus jausmams, kuriuos sukelia mintys apie gresiančią ir neišvengiamą mirtį, labai svarbus specialistų palaikymas.
- Religinė ar dvasinė parama kad pacientas turėtų galimybę užduoti klausimus apie savo gyvenimą, jo prasmę ir mirtį.
Taigi paliatyvios pagalbos vėžiu sergantiems pacientams uždaviniai yra skausmo ir kitų simptomų malšinimas, socialinių, psichologinių ir dvasinių problemų sprendimas. Jis skirtas, kiek įmanoma, užtikrinti, geriausia kokybė paciento gyvenimą iki pat pabaigos. Šios užduotys parodo įvairių specialistų – gydytojų, psichologų, socialinių darbuotojų, kunigų – bendro darbo poreikį.
Kur teikiama paliatyvi pagalba?
- Specializuotoje ligoninėje
Jei į vėžio centras veikia paliatyvios slaugos skyrius, kuriame nepagydomam pacientui teikiama pagalba, skirta palengvinti simptomus ir pagerinti gyvenimo kokybę. Pavyzdžiui, tai yra komplikacijų, tokių kaip žarnyno nepraeinamumas, ascitas, dispepsija, peritonitas, intoksikacija.
- Dienos skyriuose
Dienos stacionarai organizuojami siekiant teikti paliatyviąją pagalbą vienišiems riboto judumo pacientams. Dienos stacionare pacientai gali gauti ne tik reikiamas medicinines konsultacijas, bet ir svarbią psichologinę pagalbą. Taigi, lankantis dienos stacionare 2-3 kartus per savaitę pacientas turi galimybę pabėgti nuo namų vienatvės, o tai taip pat teigiamai veikia gyvenimo kokybę.
- Namie
Dažnai paliatyvinė slauga pasirodo esantis namuose, namuose ir pačiam pacientui patogiausiomis sąlygomis, apsuptas artimųjų.
Čia specialistas, būtent paliatyviosios slaugos gydytojas, išsamiai paaiškina šeimos nariams, kaip prižiūrėti vėžiu sergantį pacientą, paskiria tinkamą vaistų nuo skausmo vartojimo režimą, pasakoja apie valgymo ir gaminimo įpročius, susisiekia, kad pakoreguotų terapiją. laiku arba tiesiog laiku duoti reikiamus patarimus....
Hospisas yra valstybės agentūra skirtas nepagydomiems vėžiu sergantiems pacientams užtikrinti simptominis gydymas, būtinos anestezijos terapijos parinkimas, medicininės ir socialinės pagalbos teikimas, slauga, psichosocialinė reabilitacija, taip pat psichologinė pagalba artimiesiems ligos ir artimo žmogaus netekties laikotarpiu.
Medicininė pagalba, kvalifikuota pagalba nepagydomam ligoniui hospise teikiama nemokamai. Hospice teikiama priežiūra platus ratas užduotys, įskaitant medicinines, socialines, psichologines ir dvasines. Tai aktyvus simptomų palengvinimas ir stresinis jų poveikis pacientui ir jo artimiesiems. Hospisuose dirba gydytojai, slaugytojai ir socialiniai darbuotojai, ir dvasininkai, ir savanoriai. Apskritai, komandinis darbas, kaip jau minėjome, laikomas paliatyviosios pagalbos pagrindu.
Ligoninėje teikiamos paliatyvios ir namų priežiūros paslaugos. „Hospisas namuose“ suteikia namuose intensyvų, stacionarų Medicininė pagalba ir pacientų priežiūra. Kai kuriose Europos šalyse, pavyzdžiui, Prancūzijoje ar Suomijoje, „hospisas namuose“ siūlo intensyvią priežiūrą ir paslaugas, kurios leidžia pacientams, kuriems reikia hospitalizacijos, likti namuose. Tai gydymo būdas, kuris yra daug panašesnis gydymas ligoninėje ligoninėje, nei tradicinės priežiūros namuose.
Nauji straipsniai
- Ko reikia norint atidaryti kelionių agentūrą
- Mokesčių užeiga pagal pasą
- Vaikiškų drabužių parduotuvės atidarymo verslo plano pavyzdys su finansiniais skaičiavimais Vaikų drabužių verslo plano pavyzdys su skaičiavimais
- Regiono investicinis patrauklumas: pagrindinės ypatybės ir formavimosi veiksniai
- Kur ir kaip rasti investuotojų?
- Koks verslas geresnis pradedančiajam verslininkui Pagalba kuriant verslą nuo nulio
- Oro kondicionierių papildymo ir remonto dirbtuvės: nedidelio verslo atidarymas su nedidelėmis investicijomis ir dideliu pelningumu Ar apsimoka papildyti oro kondicionierių
- Garažų verslas. Verslas garaže. Idėjos. Gamybos organizavimo instrukcija
- Stiklo pluošto armatūros gamybos technologiniai ypatumai Žaliavos armatūros gamybai
- Meistriškumo klasė tema: „Žaidimas ant stiklo, kaip viena iš erdvinės orientacijos formavimo priemonių vyresniems ikimokyklinukams“ metodinis tobulinimas (vyresnė grupė) Įdėkite žaidimą į stiklinę vandens
Populiarūs straipsniai
- Žaidimas šviesoforo eismo taisyklės
- Kosmoso reindžeris planetoje, kurioje gyvena zombiai Luntikas
- Žaidimai vaikams apie popierinį minecraft 2
- Kaimiškos keptos bulvės Kaimiškos keptos bulvės
- Kaimo stiliaus keptos bulvės Kaimiško stiliaus bulvės žingsnis po žingsnio
- Šaldyta žaliųjų žirnių sriuba Šviežia žaliųjų žirnių sriuba
- Kaip pasigaminti želė duonos tešlą
- Lenkiška Šarlotė: obuolių kremo pyragas
- Mimozos receptas su konservuotu maistu ir obuoliu
- Garinkite kotletus multivarke
