Палиативни грижи и палиативна медицина. Какво е палиативни грижи
Всички ще умрем някой ден. Това е естествен завършек. Модерни медицинска технологияпомогнете да се борите най -много сериозно заболяванедо последно. И в момента смъртта на нелечим пациент се счита за поражение в борбата за живот. Специалистите на центровете за палиативни грижи настояват обществото да промени отношението към смъртта и да започне да говори за неизбежния изход от събитията: открито, директно, без да се чувства неудобно.
Целта на палиативните грижи е да облекчи страданието и болката на умиращите пациенти. Необходимо е да се спре не само физическата болка, но и да се намери начин за адекватно оцеляване на духовните и психическите страдания.
На първо място, такава помощ е необходима на безнадеждно болни пациенти, страдащи от тежки заболявания, когато традиционни методилечението става неефективно.
Човек има право да чувства до последните дни, че се грижи за него и че се опитва да помогне. Срещата с персонала на хосписа не трябва да се възприема като предстоящ подход на смърт и поражение в борбата за живот. Цялостна медицинска помощ, психологическа подкрепа и съвременни начиникупиране физическа болкаТова е възможност за подобряване на качеството на живот и достойно посрещане на неизбежния край.
Как се предоставят палиативни грижи в Русия
Ако в Европа центровете за палиативни грижи бяха открити през 1980 г., в Русия такива грижи бяха признати за медицински едва наскоро - през 2011 г. У нас грижите за нелечими пациенти бяха поверени на специализирани центрове и болници, които имат специализирани отделения. Все още има много малко специалисти в тази област. На помощ идват хора, които не са безразлични, които смятат за свой дълг да помогнат на нелечими пациенти достойно да посрещнат своите последния час, а близките психологически изпитват горчивината на загубата.
Трудно е да се надцени ролята на палиативните грижи. Всяка година има все повече пациенти с рак и почти 10 милиона нови случая на рак се диагностицират по целия свят. Без да гледам приложението най -новите методидиагностика, около половината от пациентите идват на лекар в напреднал стадийследователно днес онколозите са изправени пред задачата не само да използват най -много ефективни методилечение на рак, но и подпомагане на пациенти, чиито дни са преброени.
Пациенти, които вече не могат да бъдат излекувани с всички налични методи съвременна медицина, се нуждаят от поддържаща терапия, максимално облекчаване на симптомите, създаване на най -удобните условия за съществуване в последните етапи от живота. Тези условия са включени в концепцията за палиативни грижи. Тежестта на тежките тревоги и тревоги пада до голяма степен върху близките на пациента, които също трябва да бъдат максимално подготвени за предстоящите трудности.
Постигането на приемливо ниво на качество на живот е най -важната задача в онкологичната практика и ако за пациенти, преминали успешно лечение, това означава повече социална рехабилитацияи връщане към работа, тогава в случай на неизлечима патология, създаването на адекватни условия на живот е може би единствената наистина осъществима цел, която палиативната медицина е призована да изпълни.

Последните месеци от живота на тежко болен човек у дома преминават в доста трудна среда, когато както самият човек, така и неговото семейство вече знаят, че резултатът е предрешен извод. В такава ситуация е важно умело да се спазват всички етични стандарти по отношение на обречения и да се демонстрира уважение към неговите желания. Необходимо е правилно да се използват наличните емоционални, умствени и физически ресурси, защото времето изтича. В това труден периодпациентът отчаяно се нуждае от различни подходи към палиативни грижи.
Използването на палиативна медицина не се ограничава до практикуването на онкологията. Пациенти с различен профил (сърдечни заболявания, опорно -двигателен апарат, тежки неврологични увреждания и др.), Които са диагностицирани с нелечимо заболяване, също трябва да облекчат симптомите и да подобрят качеството си на живот.
Етапи на палиативни грижи
Палиативни грижи може да са необходими на пациенти с рак и ранни стадиизаболявания, тогава такова лечение служи като допълнение към основната терапия, но с напредването на патологията палиативната медицина става водеща.
Палиативни грижи за нелечими пациенти могат да се предоставят:
- В болница, използваща хирургични, радиационни и химиотерапевтични подходи;
- В отделенията за дневни грижи;
- Къщи;
- В хосписа.
В онкологична болница обаче на пациент, който вече не може да излекува заболяване, може да бъде предоставена помощ, предназначена да облекчи тежките симптоми и да подобри благосъстоянието.

пример за операция, която удължава живота на пациенти с рак с обширни стомашно -чревни тумори
Така че, извършването на частично отстраняване на тумора, премахването на някои симптоми(например чревна обструкция при колоректален рак чрез поставяне на изход коремна стена) може значително да подобри благосъстоянието на пациента и да повиши нивото на неговата социална адаптация.
Радиационната терапия ви позволява да облекчите пациента от тежко синдром на болка, и палиативна химиотерапия - за намаляване на обема на туморната тъкан, ограничаване на прогресията на рака и намаляване на интоксикацията с туморни метаболитни продукти. Разбира се, такова лечение може да бъде свързано и с нежелани странични ефекти, но успехът на съвременната фармакотерапия, появата на нови щадящи методи на облъчване правят възможно тяхното намаляване до приемливо ниво.
Самотни пациенти или такива с ограничена подвижност могат да бъдат подлагани на палиативни грижи в дневна болница. Посещението на специализирани отдели два до три пъти седмично ви позволява да получите не само това, от което се нуждаете медицинско обслужванеи съвети от квалифициран специалист, но и психологическа подкрепа. За пациентите, които са заобиколени от любящи и грижовни роднини, посещението на дневна болница също може да бъде полезно, за да се измъкне от „домашната самота“, когато и пациентът, и членовете на неговото семейство се оказват, макар и всички заедно, но в същото време един на такъв с болест.
Най -често палиативните грижи се извършват у дома, в най -удобните за пациента условия.В този случай участието и подкрепата на членовете на семейството, които трябва да бъдат обучени, е от първостепенно значение. прости правилагрижи за пациенти с рак, методи за облекчаване на болката, навици за готвене. Важно е на всички етапи на палиативните грижи състоянието на пациента да се следи от професионалисти, които познават не само особеностите на приложението. наркотици, включително наркотични аналгетици, но те също са в състояние да дадат необходимите и правилен съветна пациента и членовете на неговото семейство.
Ако симптоматичното лечение не може да се проведе у дома, пациентът може да бъде приет в хоспис - специализиран лечебно заведениепредоставяне на помощ на нелечими пациенти с рак в края на живота им. Хосписите са безплатни институции, където специалисти от различни профили осигуряват грижи и лечение на тежко болни пациенти. Роднините също могат да получат всичко в хосписа необходими препоръкии съвет. Важно е да запомните обаче, че колкото и добра да е хосписната грижа, повечето пациенти все още предпочитат домашна средав семейството.
Палиативните грижи не са насочени към удължаване на живота или излекуване на болестта, но трябва максимално да облекчат състоянието на пациента, да подобрят качеството на живот и да осигурят психологически комфорт. Тъй като един от най -важните симптомиТъй като ракът се счита за болка, понякога непоносима и много мъчителна, адекватното облекчаване на болката е една от най -важните задачи на палиативната терапия.
Основни принципи на палиативните грижи
Повечето важни принципипалиативни грижи могат да се разглеждат:
- Борба с болката;
- Корекция на нарушения на храносмилателната система (гадене, повръщане, запек);
- Балансирана диета;
- Психологическа подкрепа.
Повечето пациенти в напреднал стадий на рак изпитват болка, често интензивна и много болезнена. Такава болка пречи на извършването на обичайни неща, общуването, ходенето, правейки живота на пациента непоносим, следователно, адекватно облекчаване на болката - критичен етаппредоставяне на палиативни грижи. V лечебно заведениеза облекчаване на болката може да се използва, а когато пациентът е у дома - аналгетици за перорално приложение или в инжекционна форма.
За облекчаване на болката се използват аналгетици,Режимът, дозировката и схемата на приложение се определят от лекаря въз основа на състоянието на пациента и тежестта на синдрома на болката. Така че лекарството може да се предписва почасово на редовни интервали, докато следващата доза се приема или прилага, когато предишната все още не е приключила ефекта си. По този начин се постига състояние, при което пациентът няма време да изпита болка между приема на лекарството.

Друга схема за справяне с болковия синдром, препоръчана от Световната здравна организация, е така наречената „болкоуспокояваща стълба“, когато тъй като състоянието на пациента се влошава, аналгетикът се променя към мощен или наркотичен.Обикновено, според тази схема, те започват да спират болката ненаркотични аналгетици(парацетамол, кеторол например), преминавайки като прогресия на симптомите към леки (кодеин, трамадол), а след това към силни опиати (морфин).
Подобни схеми могат да бъдат предписани за болни деца. За съжаление се случва така, че децата също страдат от тежки, неизлечими форми на рак и въпросът за облекчаване на болката е по -труден за тях, отколкото за възрастните. Детето не винаги може точно да опише естеството и интензивността на болката и за възрастен може да е трудно да оцени правилно думите и поведението си. Когато предписват морфин, родителите могат да почувстват безпокойство и дори да изразят категорично нежелание да го използват при болно дете, така че специалистът трябва да обясни, че е изключително важно да се спре болката, дори ако това изисква предписване на морфин.
Храносмилателните разстройства могат да бъдат голям проблем за пациентите с рак.Те са свързани с обща интоксикация, различни приемани лекарства и други причини. Гаденето и повръщането могат да бъдат толкова мъчителни, че са необходими антиеметични лекарства, подобно на симптоматичното лечение на всички етапи на тумора. При децата е особено важно предварително да се предотврати възможно гадене и повръщане, тъй като те могат да предизвикат недоверие на детето и родителите му към лекуващия лекар и да усложнят по -нататъшната терапия поради развитието на условен рефлексотносно процедурите за прилагане на химиотерапевтични лекарства.
Освен гадене и повръщане, химиотерапията и облекчаването на болката с опиоидни аналгетици могат да причинят запек, за коригирането на който е много важно да се предписват слабителни, за оптимизиране на режима и диетата. На децата винаги се предписват лаксативи (лактулоза), когато морфинът се използва за облекчаване на болката.

Рационалното хранене в онкологията играе изключително важна роля.Тя е насочена не само към подобряване на благосъстоянието и настроението на пациента, но и към коригиране на липсата на витамини и минерали, борба с прогресивното отслабване, гадене и повръщане. Подходът към храненето за пациенти с рак в рамките на палиативната медицина не се различава от този за пациенти от всички стадии на рак, включително тези, за които лечението е било ефективно.
Основните принципи на хранене могат да се считат за балансиран състав по отношение на количеството протеини, мазнини и въглехидрати, достатъчно калорично съдържание на храната, високо съдържаниев продукти от витамини и пр. За пациент в терминален стадий на заболяването може да е от особено значение външен види привлекателността на ястията, както и атмосферата по време на хранене. Роднините могат да осигурят всички условия за най -удобното и приятно хранене, които трябва да са наясно с хранителните навици на болен член на семейството.
Психологическата подкрепа е важна за всеки пациентизправени пред страховита диагноза „рак“ независимо от етапа, обаче нелечимите пациенти, които са наясно с естеството на заболяването и прогнозата, се нуждаят от това особено спешно. Ако е необходимо, назначен успокоителнии консултации с психотерапевт, но основната роля все пак е отредена на роднини, от които до голяма степен зависи колко спокойни ще бъдат те последните дниживота на пациента.
Често роднините задават въпроса: трябва ли пациентът да знае цялата истина за болестта си? Въпросът, разбира се, е спорен, но все пак осъзнаването и осъзнаването допринасят за вдъхване на спокойствие и увереност, преодоляване на ужаса от предстоящия резултат. Освен това, след определен период от време, пациентът може да се опита да го използва възможно най -богато, след като е изпълнил поне част от плановете си и е разрешил много въпроси, включително тези с правно естество. Повечето пациенти сами искат да знаят цялата информация за тяхното състояние, за да се разпореждат с измерения, макар и вече малък, интервал от живота по своя преценка.
Лечението на рака не е лесна задача, включваща участието на широк кръг специалисти в различни области, а терминалните стадии на заболяването изискват помощта не само на медицински работници, но и на роднини, чиято роля става почти първостепенна. Много е важно да информирате както пациента, така и неговите близки за основните методи на палиативната медицина, възможностите за получаване квалифицирана помощи консултации, особености на домашната грижа. Етичното задължение на лекаря е да облекчи страданието на неизлечимо болен пациент и да подкрепи и създаде максимално комфортни условияживотът е задача на любимите хора.
Видео: палиативни грижи в програмата School of Health
Палиативната медицина помага на хора, чиято болест не може да бъде излекувана, с цел да облекчи страданията им и да им осигури подкрепа в трудни времена.
За какво е палиативната медицина?
В помощ на хората, страдащи от:
■ HIV инфекция.
■ Прогресивни неврологични заболявания.
■ Други животозастрашаващи заболявания.
Холистичен подход към проблема:
■ Физически аспекти.
■ Социални аспекти.
■ Духовни аспекти.
Палиативната медицина помага не само на умиращите, но и на живите.
Палиативната медицина съществува наред с други програми и в рамките на други програми.
Палиативната медицина не знае думите „няма какво повече да направим“.
Глава 1: Какво е палиативна медицина?
СЗО определение за палиативна медицина
Палиативната медицина е подход за подобряване на качеството на живот на пациентите и техните семейства, изправени пред животозастрашаващо заболяване чрез предотвратяване и облекчаване на страданието чрез ранно откриване, точна оценкаи лечение на болка и други физически, психически, психосоциални и духовни проблеми
характер. http://www.who.int/cancer/paNiative/definition
Какво е палиативна медицина?
Какво да правим, когато болните не се оправят? По целия свят, дори в страни с голям брой здравни работници, достатъчно лекарства и най -модерно оборудване, има пациенти, които не могат да бъдат излекувани. Има ли начин да помогнете на тези хора? Отговорът на този въпрос е какво търси палиативната медицина. Световната здравна организация (СЗО) формулира определение за палиативна медицина (виж по -долу). Това може да е нов термин за много от нас, но той просто означава грижа за хората с неизлечими болести, облекчавайки страданията им и ги подкрепяйки в трудни за тях времена. Повечето от нас, здравните работници, проявяват подобна загриженост на работното място и вътре Ежедневиетоно не знаят как да се справят с много проблеми и затова се чувстват безпомощни и унили. Това ръководство е създадено, за да помогне на нашите грижи да бъдат по -ефективни, като научим прости умения и съберем важна информация, която да използваме в полза на пациентите с нелечими заболявания.
Защо се нуждаем от палиативна медицина?
Съвременната медицина се фокусира предимно върху лечението на болестта с медикаменти, хирургични интервенциии други лечения. След като осъзнахме, че превенцията е по -ефективна от лечението, започнахме да предприемаме мерки за опазване на общественото здраве, ваксинациите и здравното образование. Повечето здравни услуги са предназначени за лечение и предотвратяване на заболявания. Въпреки това, докато работят в тези услуги, много от нас откриха, че има сериозна нужда, която остава без разглеждане, а именно: продължаваща помощ на тези, на които не им се дава възможност да се възстановят.
Нуждата от палиативна медицина е огромна
■ През 2007 г. повече от 7 милиона души са починали от рак. 1.
■ През 2007 г. два милиона души са починали от СПИН. 2.
■ Повече от 70% от пациентите с рак или СПИН изпитват силна болка. 3 .
■ Тридесет и три милиона души по света в момента живеят с ХИВ.
■ Смята се, че основната палиативна медицина може да помогне на 100 милиона души по света. 4.
Развитието на палиативната медицина и съвременното хосписно движение започват в Англия през 60 -те години с грижите за пациенти с рак. Необходимостта от палиативни грижи обаче е още по-голяма в условия с ограничен ресурс, тъй като излекуването често не е възможно поради късни посещения на лекар и уврежданиялечение. Епидемията от ХИВ насочи вниманието към необходимостта от палиативна медицина. Дори когато е налична антиретровирусна терапия (АРТ), пациентите все още страдат от тежки симптоми... Знанието, че има много болни хора, на които не могат да помогнат, може да бъде деморализиращо за здравните работници.
Палиативната медицина е от полза за хората с различни заболявания... Тя може да помогне на всеки пациент с животозастрашаващо заболяване - млад или стар, богат или беден, в болница или у дома.
1. Американско общество за борба с рака (ACS). Глобални факти и цифри за рака 2007. Атланта: ACS; 2007 г.
2. UNAIDS / Световната здравна организация (СЗО). Актуализация на епидемията от СПИН. Женева: UNAIDS / WHO; Декември 2007 г.
3. Национални асоциации за хоспис и палиативни грижи "2 -ра световна среща на върха. 2005. Корейска декларация за хоспис и палиативни грижи. Достъпно от: http://www.worldday.org/documents/Korea_Declaration.doc.
4. StjernswArd J и Clark D. Палиативната медицина - глобална перспектива. В Doyle D, Hanks G, Cherny N и Calman K (eds). Оксфордски учебник по палиативна медицина (3 -то издание). Оксфорд: Oxford University Press; 2004 г.
Палиативната медицина може
помощ с:
■ HIV инфекция.
■ Тежка бъбречна или сърдечна недостатъчност.
■ Терминален етап белодробни заболявания.
■ Напредва неврологични заболявания.
■ Други животозастрашаващи заболявания.
Холистичният подход включва фокусиране върху четири групи въпроси:
■ Физически - Симптоми (оплаквания от дискомфорт), например: болка, кашлица, умора, треска.
■ Психологически - тревожност, страхове, тъга, гняв.
■ Социални - семейни нужди, храна, работа, жилище и проблеми в отношенията.
■ Духовни - въпроси за смисъла на живота и смъртта, необходимостта от мир (хармония и хармония).
Какво е особеното в палиативната медицина?
Здравните специалисти са склонни да се фокусират върху физически въпроси като болест и лечение, докато палиативната медицина признава, че човек не е само тяло. Нашата интелигентност, усещане, чувствата ни са част от нашата личност, както и семейството и общностите, към които принадлежим. Следователно трудностите, с които се сблъсква пациентът и семейството му, са не само физически, но евентуално и психологически, социални и духовни проблеми. Понякога трудностите в една област могат да изострят други проблеми (например болката често се влошава, когато пациентът е тревожен или депресиран). Само като се обърнем към всички компоненти на личността, можем да помогнем на човек. С други думи, идваотносно цялостната помощ.
Представете си млада жена, майка на три деца. Тя живее в провинциален град. Съпругът й почина преди шест месеца, а съседите говорят за СПИН. И сега тя се разболява, отслабва и се страхува, че и тя може да умре. Наскоро тя получи улцерозен оток на крака, който я лишава от сън. В някои дни тя едва може да стане от леглото, за да се грижи за децата, а родителите й живеят далеч от нея, на село. Наемодателят иска наем, но доходите на семейството спаднаха след смъртта.
Съседи шушукат, че семейството й е повредено (проклятие) и тя започва да мисли, че може би това е така - в края на краищата тя се молеше на Бог да й помогне, но нямаше помощ.
Какво бихте си помислили, ако бяхте тази жена?
Можем да предположим, че болестта далеч не е единственият проблем. Може би най -голямата й грижа е как да изхрани семейството си или какво ще стане с децата, ако умре. Липсват й финансови ресурси, изолирана е и чувства, че Бог я е напуснал. Палиативната медицина не е само болест. Тя обръща внимание на всички въпроси, които са най -важни за пациентите. В следващите глави ще разгледаме начините за предоставяне на палиативни грижи.
Палиативната медицина се грижи за живота, а не само за умиращата помощ.
Много хора смятат, че палиативната медицина е за подпомагане на пациентите през последните няколко дни от живота им, но в действителност става дума за облекчаване на страданието и подобряване на качеството на живот след откриването на неизлечима болест. Целта на палиативната медицина не е да удължава или съкращава живота, а да подобри качеството на живот, така че оставащото време - било то дни, месеци или години - да е възможно най -спокойно и плодотворно.
"Напълнете дните им с живот, а не просто ги накарайте да живеят по -дълго."
Хоспис Найроби, 1988 г.
Лейди Сисели Сондърс, основател на хосписното движение, каза:
„Вие сте значими за нас самият факт на вашето съществуване. Вие сте важни за нас преди последен моментживота ви и ние правим всичко възможно не само да гарантираме, че ще срещнете смъртта достойно, но и да живеете до смъртта. "
Палиативната медицина работи заедно и с други програми
Палиативната медицина не е заместител на други форми на грижа. Тя може да бъде интегрирана в съществуващи програми и да бъде част от грижите, предоставяни на всеки пациент с животозастрашаващи заболявания.
Много програми за домашна помощ са много добри в подкрепа на пациенти, като напр психологическо консултиранеили програма практическа помощно те не са подходящи за подпомагане на пациенти с физически проблеми като болка и други тревожни симптоми. Понякога работниците за домашна помощ просто не знаят какво да правят.
„Вековните традиции са формирали идеята, че човек трябва да умре у дома. Имаше и традиционни познания за това как да се грижим за човек у дома. За съжаление тези идеи се оказаха погрешни. Хората искаха да умрат у дома, но в повечето случаи отиваха да умрат, въпреки че се прибираха, на място, където никой не знаеше как да се грижи за тях, където нямаше кой да облекчи симптомите им. За членовете на семейството беше много трудно да говорят с умиращия за това, което се случва с него, за това какво означава това за семейството. Много е обвито в мистерия. "
Марк Джейкъбсън, Танзания
Много програми за стационарни грижи като антиретровирусна терапия (АРТ), химиотерапия или лъчетерапиядобър за лечение на болести, но не е много полезен при справяне с психосоциални проблеми като тревожност, скръб, изолация и заклеймяване.
Палиативните грижи могат да бъдат интегрирани в двата типа програми, така че да могат да предоставят цялостна грижа в резултат на това.
В зависимост от специфичните обстоятелства на пациентите и тежестта на заболяването, те може да се нуждаят различни видовепомогне.
Когато човек за пръв път научи, че болестта му е нелечима, той може да бъде активен, да работи, да върши домакинска работа, може да се подложи на лечение, например, да получи АРТ или химиотерапия. Палиативната медицина трябва да започне заедно с други лечения, за да осигури облекчение от тежки симптоми и странични ефектии оказване на емоционална и духовна подкрепа на пациента и неговото семейство. С течение на времето нуждите ще се променят, например ще е необходимо допълнително симптоматично лечение. Някои лечения могат да бъдат отменени, защото не са по -ефективни, а холистичният подход е от съществено значение. Дори след смъртта на пациента палиативна грижаможе да продължи под формата на подкрепа от страна на семейството, приятелите и децата по време на тежка загуба.
Палиативната медицина не знае думите „няма какво повече да направим“.
Подобно на жената, описана по-горе, много пациенти с животозастрашаващи заболявания имат толкова много проблеми, че медицинските специалисти и болногледачите се чувстват объркани и безпомощни. Често пациентите се изпращат у дома, казвайки им, че няма нужда да се връщат, защото „няма какво повече да направим“, когато е необходимо да се съсредоточим върху това, което можем да направим, и да не се отказваме, вярвайки, че нищо не може да се направи.
■ Не можем да излекуваме нелечимите, но можем да контролираме много от симптомите, които причиняват страдание.
■ Не можем да се освободим от скръбта от загубата, но можем да бъдем с тези, които скърбят и да споделят скръбта си.
■ Нямаме готови отговори на всички, но можем да изслушаме всички въпроси.
„Спомням си първия пациент, който ми се обърна, когато създадох отделение за палиативни грижи в претъпкано и слабо надарено държавна болница... Влязох в страничната стая детско отделениеи видя тийнейджърка, лежаща на матрак, изтощена, полусъзнателна, умираща. Баба й седеше в ъгъла на стаята. Исках да избягам - не видях как мога да се опитам да помогна в тази безнадеждна ситуация. И все пак реших да помисля какво може да се направи, а не какво не може да се направи. И така научихме баба ми да почиства изсушаващата устна кухина и намазах с багрило от тинтява засегнатите от виола зони, засегнати от стоматит. Намерихме допълнителна възглавница и използвахме една от наметките на баба, за да направим леглото по -удобно, да даде тялото удобна позиция... Обяснихме, че трябва да се обръща редовно, за да предотврати рани под налягане и й дадохме крем за смазване на суха кожа. Поканихме бабата да седне до внучката си и я насърчихме да говори с момичето, дори и тя да не отговори. Всичко това са дребни неща, но те показаха, че не се отказваме и не ги оставяме на мира “.
Лекар за палиативни грижи, Малави
„Веднъж попитах човек, който знаеше, че умира, какво най -много очаква от тези, които се грижат за него. Той отговори: „Да видиш, че човек се опитва да ме разбере“. Разбира се, невъзможно е да се разбере напълно друг човек, но никога няма да забравя, че той не е поискал това, а само че някой е проявил желание да се опита да разбере. "
Лейди Сисели Сондърс
Самият опит да разбере проблемите, пред които е изправен пациентът, и да помисли как да помогне, показва на човека, че той е оценен, че е достоен да му отделим време и внимание. Това е може би най -големият подарък, който можем да дадем на нашите пациенти.
13.01.2015
Градска клинична болница No 67 на името L.A. Ворохобова пожелава на всички Честита Нова година и има удоволствието да съобщи, че на базата на клона на болницата в медико-санитарното звено No 60 от 1 януари 2015 г. е открито отделение палиативна грижаза 20 легла.
Може да попитате какво е палиативна грижа, е подход за подобряване на качеството на живот на пациентите и техните семейства, изправени пред смъртни заболявания и техните близки по болестта, чрез предотвратяване и облекчаване на страданието чрез ранно откриване, внимателна оценка и лечение на болка и други физически симптоми, а също и осигуряване на психосоциална и духовна подкрепа на пациента и неговите близки.
Отделението е оборудвано с всичко необходимо за предоставяне на палиативни грижи, а именно: функционални легла, матраци против залежаване, тоалетни столове, санитарни помещения, както и перално помещение за лежащи пациенти.
Персоналът на отдела се състои от висококвалифицирани специалисти с страхотно преживяванеосигуряване на симптоматична медицинска помощ на нелечими пациенти.
Отделението е създало оптимални условия за пациенти с тежки физически или умствени функциии ограничена възможност за самообслужване. В допълнение към симптоматичната терапия, психотерапевт предоставя психосоциална помощ на пациентите и техните близки.
Основни индикации за хоспитализация на пациенти в отделението за палиативни грижи
· Терминален етап хронично заболяване(ако е невъзможно да се предоставят палиативни грижи у дома);
· Прогресиране на симптомите, влошаващо състоянието на пациента и не подлежащо на корекция амбулаторно;
Тежки мнестични и интелектуални разстройства (деменция), двигателни неврологични разстройства в резултат на пренесените опортюнистични и вторични заболявания, инсулт, черепно -мозъчна травма, злоупотреба с вещества;
Дълбоки трофични разстройства ( трофични язви, пролежни);
· Други клинични състояния, водещи до намаляване или загуба на физически или психически функции и изискващи постоянна медицинска помощ и сестрински грижи за пациента.
Противопоказания за хоспитализация:
· Психично заболяванеизискващи специфично лечение;
· Агонизиращи държави;
· Онкологични заболявания, изискващи специално противораково лечение и / или облекчаване на болката с наркотични аналгетици.
Хоспитализацията в Отделението се извършва планово, всеки ден, с изключение на почивните и празничните дни от 10.00 до 14.00 часа.
Решението за хоспитализация на пациент за предоставяне на палиативни грижи се взема от комисията за подбор на отделението за палиативни грижи в състав: заместник -главен лекар, началник на отделението, лекуващият лекар, ако има такъв:
· Съгласие на пациента и неговите законни представители за хоспитализация;
· Документи за самоличност.
· Препращане, заверено по установения ред (от заместник -главния лекар на референтната институция), съдържащо информация за социалното състояние на пациента, данни за роднини, целта на хоспитализацията и необходимите прегледи.
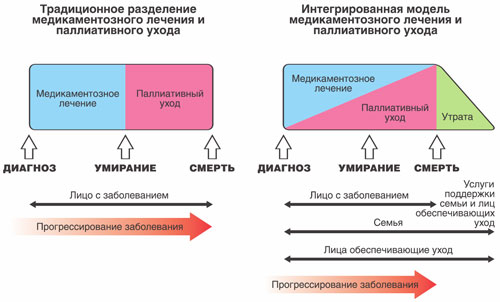
Първо, нека разберем терминологията, защото много хора бъркат понятията „Палиативна медицина“, „палиативни грижи“, „хосписни грижи“, "Поддържаща терапия"или „Поддържаща грижа“.
Палиативна грижа
Това е подход, който има за цел да подобри качеството на живот на пациентите и техните семейства, изправени пред животозастрашаващо заболяване. Изобразяване палиативна грижаозначава предотвратяване и облекчаване на страданието чрез ранно откриване, внимателна оценка и управление на болката и други тревожни физически симптоми и чрез психосоциална и духовна подкрепа.
С други думи, палиативната грижа е грижа, насочена към осигуряване на максимално възможен комфорт и социална подкрепа на онкологичен пациент; тя няма за цел да излекува пациента, а е насочена към подобряване на качеството и максимално удължаване на живота на онкологичен пациент. Палиативна грижасе оказва както в дома на пациента, така и в стационарни лечебни заведения.

Палиативна медицина
Палиативните грижи се отнасят до палиативна грижа- палиативна химиотерапия, палиативна хирургическа помощили палиативна лъчева терапия. Те се предписват от лекуващия онколог за пациенти с рак, когато радикално лечениеневъзможен. Палиативната медицина има за цел да ограничи прогресията на заболяването (тоест да спре растежа на тумора) и да удължи качеството на живот на пациента.
Пример палиативна хирургия- Това е трахеостомия (когато туморът покрива ларинкса), гастростомия (за изкуствено хранене на пациент с рак на хранопровода), колостомия (с чревна обструкция, причинена от туморна обструкция).
Трябва да се разбере, че нито палиативната химиотерапия, нито палиативната лъчева терапия, нито палиативната хирургия няма да излекуват радикално, те ще доведат до намаляване на интоксикацията, намаляване на болковия синдром и подобряване (доколкото е възможно) на състоянието на рак пациент поради туморен контрол.
Подкрепяща помощ
Това е предупреждение и лек отрицателно въздействиевърху тялото на злокачествен раки противоракови лечения. Тоест, това е детоксикация, антиеметик, симптоматична фармакотерапия, както и психологическа подкрепа. Това се отнася както за физическите симптоми, така и за психосоциалните проблеми странични ефектилечение на рак през целия период на заболяването, включително рехабилитация и подкрепа за оцелели от диагноза рак.
Разликата между палиативни и поддържащи грижи е, че поддържащите грижи винаги са част от основното лечение (например химиотерапия), докато палиативните грижи за пациенти с рак имат независим обхват.
Хоспис грижи
Основната философия и дефинициите за палиативни и хосписни грижи имат много общо.
Целта хоспис грижисе грижи за пациента като цялостна личност, помагайки за решаването на всички негови проблеми - свързани с физическата, емоционалната, социалната и духовната сфера на живота. В хоспис грижите се предоставят на пациента, който е към края на живота си, и на тези, които го обичат.


Персоналът и доброволците работят като част от интердисциплинарен екип, за да предоставят помощ, чиято основна цел е да облекчи болката, достойнството и грижите за пациента.
Основното нещо фундаментална разликахоспис от палиативни грижи е, че хосписната грижа означава, че основната противораково лечениепрекратено, защото е или неефективно, или непрактично.
Докато палиативните грижи и специалното противораково лечение не изключват, а се допълват, като по този начин повишават ефективността на терапията.
Елементи на палиативни грижи трябва да се извършват от първите дни на лечение на онкологичен пациент. Това ще подобри качеството на живота му на всички етапи и ще предостави на лекуващия лекар повече възможности за противоракова терапия. Просто в ранните стадии на заболяването палиативното е допълнение към основното противораково лечение и с напредването на болестта, когато противораковото лечение вече е приключило (отменено или неефективно), палиативна грижастава единственият метод на терапия.
Цели на палиативните грижи
- Изборболкоуспокояващо и поддържащи грижиза облекчаване на симптомите, както и за лечение на усложнения, които се появяват при последните месециживот.
- Психологическа и емоционална подкрепа на онкоболен и неговите близки.Това се дължи на факта, че когато възникнат чувства, породени от мисли за предстояща и неизбежна смърт, подкрепата на специалистите е много важна.
- Религиозна или духовна подкрепатака че пациентът да има възможност да задава въпроси за живота си, неговия смисъл и смърт.
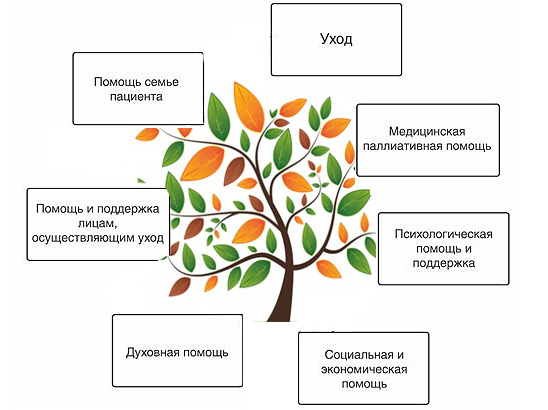
По този начин задачите на палиативните грижи за онкоболните са да облекчат болката и други симптоми, както и да решат социални, психологически и духовни проблеми. Той е проектиран да гарантира, доколкото е възможно, най-добро качествоживота на пациента до самия край. Тези задачи показват необходимостта от съвместна работа на различни специалисти - лекари, психолози, социални работници, свещеници.
Къде се предоставят палиативни грижи?
- В специализирана болница
Ако в онкологичен центърима отделение за палиативни грижи, където нелечимият пациент се лекува за облекчаване на симптомите и подобряване на качеството на живот. Например това е лечението на усложнения като чревна обструкция, асцит, диспепсия, перитонит, интоксикация.
- В отделенията за дневни грижи
Дневните болници се организират, за да предоставят палиативни грижи на самотни и ограничени в подвижността пациенти. В условия на дневна болница пациентите могат да получат не само необходимите медицински съвети, но и важна психологическа подкрепа. По този начин, на посещение дневна болница 2-3 пъти седмично пациентът получава възможност да се измъкне от домашната самота, което също има благоприятен ефект върху качеството на живот.
- Вкъщи
Често палиативна грижасе оказва у дома, в родните стени и в най -удобните за пациента условия, заобиколен от близки и близки.
Тук специалист, а именно лекар за палиативни грижи, обяснява подробно на членовете на семейството как да се грижи за болен от рак, предписва адекватен режим за приемане на болкоуспокояващи, говори за хранителни и готварски навици и е в контакт, за да коригира терапията навреме или просто дайте необходимите съвети навреме. ...
Хоспис е държавна агенцияпредназначени за нелечими пациенти с рак, за да се гарантира симптоматично лечение, избора на необходимата анестезираща терапия, предоставянето на медицинска и социална помощ, грижи, психосоциална рехабилитация, както и психологическа подкрепа за роднини през периода на заболяване и загуба на близък човек.
Медицинска помощ, квалифицирана помощ за нелечим пациент в хоспис се предоставя безплатно. Хосписните грижи осигуряват широк кръгзадачи, включително медицински, социални, психологически и духовни. Това е активно облекчаване на симптомите и стресовия им ефект върху пациента и неговите близки. Хосписите работят с лекари, медицински сестри и социални работници, и духовници, и доброволци. Като цяло екипната работа, както вече казахме, се счита за основа на палиативните грижи.
Хосписът разполага с палиативни и домашни грижи на място. "Хоспис у дома"осигурява у дома интензивен, стационарен вид медицинска помощи грижи за пациентите. В някои европейски страни, като Франция или Финландия, хосписът у дома предлага интензивно лечение и услуги, които позволяват на пациентите, които се нуждаят от хоспитализация, да останат у дома. Това е вид лечение, което прилича много повече болнично лечениев болница, отколкото при конвенционални домашни грижи.
Нови статии
- Каква е разликата между португалски и испански
- Словения Словенска кухня и традиционни словенски ястия
- Кюрдски преводач ще преведе всеки документ в руския кюрдски речник
- Виртуална клавиатура за руско оформление
- Арабски азербайджански речник онлайн
- Азербайджано-арменски конфликт
- Най -ефективните методи за лечение на възпалено гърло у дома Какво можете да пиете за възпалено гърло
- Красиви картички и снимки с Деня на семейството, любовта и вярността - поздравления за Деня на Петър и Феврония 8 юни, семейни картички
- Играйте чудовища срещу роботи
- Бойни изкуства за деца в училище Meu-Dam: програма, активен отдих, подход към преподаването Бойни изкуства за деца в училище Meu-Dam: програма, активен отдих, подход към ученето
Популярни статии
- Как да заменим кърмата?
- Жилавите баби го разпалват!
- Готова пощенска картичка от 8 март до колеги
- Описание на стартерите mod ars magica 2
- Руска народна игра „Горелки
- Модове за Minecraft за Android (Minecraft PE) Minecraft pe v 1
- Изтеглете Cheat Engine на руски Изтеглете crack за cheat engine 6
- Описание на растението wolfberry и неговата опасност Wolfberry полезни свойства и противопоказания
- Парашут (история на изобретението)
- Какво трябва да направя, за да не ме лъжат?
