Ordin privind acordarea de îngrijiri medicale copiilor. Îngrijire medicală pentru copii
Trimiteți-vă munca bună în baza de cunoștințe este simplu. Utilizați formularul de mai jos
Studenții, studenții absolvenți, tinerii oameni de știință care folosesc baza de cunoștințe în studiile și munca lor vă vor fi foarte recunoscători.
postat pe http://www.allbest.ru/
Instituție de învățământ superior bugetară de stat învăţământul profesional
„Universitatea de Stat de Medicină din Altai”
Ministerul Sanatatii Federația Rusă
Departamentul de Sănătate Publică și Sănătate cu cursuri de istoria medicinei și pregătire avansată pentru managerii și profesioniștii din domeniul sănătății din CPF și personalul didactic
Organizare îngrijire medicală populatia de copii
Finalizat: stagiar 2 grupe
Papanova Ekaterina Igorevna
Consilier științific: candidat la științe medicale, profesor de catedra
sănătate publică și îngrijire a sănătății
Tribunsky Serghei Ivanovici
Barnaul, 2015
Introducere
medic pediatru maternitate policlinica medicala
Un rol important în păstrarea și îmbunătățirea sănătății femeilor și copiilor este atribuit unei structuri special create în sistemul de sănătate - sistemul de îngrijire a mamei și a copilului. Rolul său crește în special într-o situație socio-demografică nefavorabilă cu o scădere a natalității, o creștere a mortalității și o creștere naturală negativă a populației, o scădere a numărului de copii în structura de vârstă a populației, o creștere a ponderea copiilor crescuți în familii monoparentale ca urmare a divorțului de părinți sau a nașterii în afara căsătoriei.
În Rusia, din 78 de milioane de femei, aproximativ 40 de milioane lucrează.
Imediat după Revoluția din octombrie, în țară a început să se creeze un sistem de stat pentru protecția maternității și a copilăriei.
Crearea unui astfel de sistem a presupus garanții ale drepturilor sociale și economice ale mamei și copilului, crearea unei baze materiale și tehnice pentru asistența medicală pentru a oferi îngrijiri medicale femeilor și copiilor și pregătirea personalului pentru acest sistem.
Au fost emise o serie de acte legislative și rezoluții privind asistența socială și medicală pentru femei și copii.
Printre principalele prevederi legislative din perioada postbelică privind protecția maternității, prunciei și copilăriei, o atenție deosebită trebuie acordată decretelor „Cu privire la desființarea interzicerii avortului” (1955), „Cu privire la creșterea duratei maternității”. concediu la 112 zile calendaristice” (1956), „Cu privire la măsurile de dezvoltare în continuare a instituțiilor pentru copii, îmbunătățirea educației și îngrijirii medicale pentru copiii de până la varsta scolara» (1959). A fost creat un nou tip de instituție preșcolară - o grădiniță-creșă.
Rol importantÎn asigurarea drepturilor mamelor și copiilor, legile „Cu privire la aprobarea Fundamentelor Legislației Uniunii RSS și a Republicilor Unirii în domeniul muncii” (1970) și „Cu privire la aprobarea Fundamentelor Legislației Uniunii RSS și a Republicilor Uniunii. on Marriage and the Family” (1970) a jucat.
Nu mai puțin important pentru încurajarea materială a maternității a fost Decretul Consiliului de Miniștri al URSS din 26 iulie 1973 „Cu privire la îmbunătățirea acordării de prestații pentru sarcină și naștere și pentru îngrijirea unui copil bolnav”. Potrivit acestui document, prestațiile pentru sarcină și naștere ar trebui plătite femeilor (lucrători, angajați, membri ai fermelor colective) în valoare totală a câștigurilor, indiferent de vechimea în muncă.
La 31 martie 1981, un decret guvernamental „Cu privire la măsurile de întărire un ajutor de stat familii cu copii”. În conformitate cu această rezoluție, a fost majorată mărimea alocației unice pentru nașterea celui de-al 1-lea și al 3-lea copil; a introdus o alocație unică pentru nașterea celui de-al 2-lea copil; se prevede introducerea treptată a concediului parțial plătit, mai întâi până când copilul împlinește vârsta de 1 an, iar apoi - 1,5 ani; femeilor care lucrează li sa acordat dreptul de a lua concediu fără plată, dar cu păstrarea vechimii în muncă și a locului de muncă, mai întâi până la 1 an și 6 luni, iar acum - până la 3 ani (din 1989).
La 22 august 1989, guvernul și Consiliul Central al Sindicatelor Pano-Sindicale au adoptat o hotărâre potrivit căreia durata concediului pentru creșterea copilului plătit parțial a fost majorată până când copilul împlinește vârsta de 1,5 ani.
În plus, de la 1 decembrie 1989, durata concediului suplimentar fără plată pentru îngrijirea unui copil până la vârsta de 3 ani a fost majorată peste tot. Concediul suplimentar specificat a fost luat în calcul în experiența generală și continuă, precum și în vechimea în specialitate.
Constituția Federației Ruse are un articol special (articolul 38) dedicat protecției familiei, maternității și copilăriei; în Fundamentele legislației privind protecția sănătății cetățenilor la art. Sunt subliniate 22-24 de aspecte legate de conservarea și promovarea sănătății familiilor, mamelor și copiilor.
După cum s-a menționat mai sus, din 1930, personalul medical special a fost pregătit pentru a lucra în sistemul de sănătate maternă și infantilă - pediatri. În 1930, pentru prima dată, facultățile de pediatrie au fost organizate în 14 institute medicale, inclusiv 1 Leningrad, 2 Moscova, Rostov, Kazan, Gorki și altele.
Până în 1990, în URSS existau peste 60 de facultăți și institute de pediatrie, iar în prezent peste 30 de universități din Federația Rusă au facultăți de pediatrie.
Până în prezent, numărul specialiștilor pediatri este mai mult de 10% din toți medicii, sau mai mult de 60 de mii de oameni. Baza organizării asistenței medicale pentru femei și copii sunt clinicile prenatale, clinicile pentru copii, maternitățile, centrele perinatale și neonatale, centrele de planificare familială și reproducere umană etc. Dintre aceste instituții sunt peste 15 mii (2005).
La începutul secolului XXI, spitalele aveau peste 160.000 de paturi pentru copii bolnavi de toate profilurile, sau peste 600 de paturi la 10.000 de copii (0-14 ani): erau aproape 90.000 de paturi obstetricale, sau 23,0 la 10.000 de femei de vârsta fertilă; paturi ginecologice - 90.000, sau 11,0 la 10.000 populație feminină. 35% din toate paturile obstetricale au fost pentru femei cu patologii de sarcina.
La 18 august 1994, programul țintă „Copiii Rusiei” a fost aprobat ca program prezidențial prin Decretul președintelui Federației Ruse, care include 6 programe: „Copiii din Cernobîl”, „Industrie”. mancare de bebeluși”, „Copiii Nordului”, „Planificarea familiei”, „Copii cu dizabilități”, „Orfani”.
În 1996, au fost adoptate Decretul Guvernului „Cu privire la planul de acțiune pentru îmbunătățirea situației copiilor în Federația Rusă” și planul național de acțiune pentru îmbunătățirea situației femeilor.
În 1993, a fost elaborat și aprobat programul federal „Prevenirea vaccinului”, iar în conformitate cu Decretul președintelui Federației Ruse, programul de stat țintă „Materitate în siguranță” a fost pregătit și aprobat de guvernul rus.
Pe lângă programele federale care au statut de programe de stat, țara implementează programe sectoriale de dezvoltare a unui serviciu neonatologic, de îngrijire ginecologică pentru populație, de îmbunătățire a sistemului de îngrijire medicală a copiilor din instituțiile de învățământ și orfelinate, de dezvoltare a unui serviciu medical. serviciu genetic în țară, pentru a crea copii casnici forme de dozareși echipamente medicale, precum și programe teritoriale de protecție a maternității și copilăriei. Mai mult de 60 centre perinatale, 200 de centre de planificare familială etc.
Organizarea asistenței medicale pentru femei și copii se bazează în general pe aceleași principii ca și alte grupuri de populație, dar are un accent preventiv mai pronunțat.
Instituțiile care oferă asistență medicală femeilor și copiilor sunt împărțite condiționat în 3 grupe: instituții de îngrijire medicală, instituții de recreere și de învățământ. Cel mai numeros grup de unități de asistență medicală constă din unități de ambulatoriu și de spitalizare.
Locul lider în sistemul de îngrijire obstetrică și ginecologică îi aparține clinica prenatala, care se referă la o unitate sanitară de tip dispensar care asigură monitorizarea în ambulatoriu a femeilor în toate perioadele vieții lor. Clinicile pentru femei sunt mai des situate în policlinici mari (80%), mai rar în unitățile medicale (10%).
Aproximativ 8% din clinicile prenatale fac parte din articulație maternitate. Clinicile prenatale independente reprezintă nu mai mult de 1%.
În prezent, s-a dovedit oportunitatea creării clinicilor de bază pentru femei ca centre de consiliere medicală și organizatorice și metodologice ale orașului și regiunii, precum și școli de pregătire avansată pentru medici și personal paramedical.
Rezultate bune se obțin prin munca de vizitare a clinicilor prenatale.
Activitatea clinicii prenatale, precum și a altor ambulatori, se bazează pe principiul raional. Zona obstetrico-ginecologică acoperă aproximativ 2 zone terapeutice, prin urmare, aproximativ 2000-2500 de femei sunt sub supravegherea unui medic obstetrician-ginecolog local.
Clinica prenatală oferă diverse tipuri de asistență terapeutică și diagnostică, se efectuează consultanță socială și juridică. Îmbunătățirea în continuare a îngrijirii obstetricale și ginecologice mare importanță se acordă îmbunătățirii serviciului de diagnostic de laborator, crearea de laboratoare endocrinologice, imunologice, biochimice, cabinete. diagnosticare funcționalăși laboratoare de genetică medicală.
Un rol decisiv în menținerea sănătății femeilor și copiilor revine activității preventive a clinicii prenatale. Principalele activități ar trebui desfășurate în domeniul prevenției primare, a cărei sarcină este de a monitoriza femeile nu numai în timpul sarcinii, ci de-a lungul vieții pentru a preveni bolile.
Împreună cu prevenirea primara La fel de importantă este prevenirea secundară, care include depistare precoce boli, tratament adecvat și reabilitare.
O parte semnificativă a activității preventive a medicului obstetrician-ginecolog local este observarea femeilor în timpul sarcinii și timp de 1,5-2 ani după naștere. Munca medicilor în educația pentru igienă și educația pentru sănătate ar trebui consolidată, atenția principală ar trebui acordată trimiterii femeilor la medicul obstetrician-ginecolog raional în întâlniri timpurii sarcina (pana la 12 saptamani).
O vizită timpurie la medic vă permite să efectuați o examinare completă și să luați măsurile adecvate în caz de boli extragenitale sau patologie obstetricală. Aceasta, la rândul său, contribuie la îmbunătățirea rezultatelor sănătății și, în special, la o reducere a mortalității perinatale, a ratei de naștere a prematurilor sau a copiilor cu greutate corporală mică.
Obligatoriu observarea dispensarului pentru femei vârsta reproductivăîn termen de 1,5 ani de la naștere. Din păcate, după cum arată studiile, în această perioadă, femeile nu apelează aproape niciodată la un obstetrician-ginecolog sau la medici de alte specialități, deși multe, din cauza complicațiilor sarcinii și nașterii, agravează cursul bolilor extragenitale care existau înainte de sarcină.
Importanță semnificativă în prevenirea diferitelor boli ginecologice are prevenirea avortului, care ar trebui să includă propagandă pentru prevenirea sarcinilor nedorite, introducerea contraceptivelor moderne.
Datorită prevalenței relativ ridicate a bolilor ginecologice (incidența epuizată sau acumulată ajunge la 300 la 1000 de femei), de mare importanță au examenele preventive, care relevă pentru prima dată până la 70% din diferitele boli ginecologice. Cu toate acestea, din moment ce scop preventiv nu mai mult de 30% dintre femei aplică. Studiul eficacității examinării medicale a femeilor de către un medic obstetrician-ginecolog a arătat că, în general, oportunitatea luării unui dosar de dispensar nu depășește 60%. Indicatorul fluctuează de la 100% la tumori benigne până la 20,0% în bolile inflamatorii.
Îngrijirea medicală în regim de internare pentru femei se asigură în secțiile de obstetrică și ginecologie ale maternității unite sau spital multidisciplinar. În ultimii ani au apărut în marile orașe maternități specializate pentru femeile care suferă de avort spontan, sarcină imunodeficientă, precum și diverse boli somatice.
Ca urmare a îmbunătățirii structurii spitalelor obstetricale și ginecologice, proporția de paturi pentru femeile cu patologie a sarcinii a crescut la 30-35% din fondul de pat, ceea ce face posibilă extinderea semnificativă a contingentului de gravide spitalizate la prima vedere. semne de abateri ale sănătăţii lor.
O atenție deosebită trebuie acordată activității departamentului de recepție. În primul rând, primirea pacienților ginecologici și a femeilor însărcinate trebuie să se desfășoare separat în camere separate pentru a evita contactul dintre femeia însărcinată și diverse infectii. În al doilea rând, primirea femeilor însărcinate trebuie efectuată în cutii, ceea ce reduce și posibilitatea contactului gravidelor sănătoase cu bolnavii. Se justifică organizarea a două maternități: fiziologică și observațională.
Secțiile pentru nou-născuți sunt dotate cu maternități fiziologice (secții cu cel mult 4 paturi) și observaționale (secții cu 1-2 paturi).
Pentru a evita apariția diverselor infecții nosocomialeîntr-o maternitate contează nu doar funcționarea corectă a secției de internare, ci și respectarea regimului sanitar și igienic adecvat. În acest scop, în maternități se umplu în același timp secțiile, se efectuează pregătirea sanitară și igienica a spațiilor pentru primirea puerperelor și nou-născuților.
Pentru a oferi femeilor îngrijiri ginecologice în regim de internare, se organizează secții de ginecologie pentru operațiuni și tratament conservator. În funcție de capacitatea spitalului ginecologic, secțiile conservatoare și operatorii pot fi diferențiate în funcție de profilul afecțiunilor.
Pentru a utiliza rațional fondul de pat, a reduce șederea nerezonabilă a femeilor în spital, toate femeile internate trebuie să fie examinate cât mai mult posibil în clinica antenatală și, la internare, să aibă un extras detaliat din carnetul de ambulatoriu. La rândul lor, la externarea din spital, femeile ar trebui să primească recomandări detaliate pentru monitorizarea în continuare a stării de sănătate în clinica prenatală.
Îngrijirea în ambulatoriu pentru copii este asigurată de Spitalul de copii, care poate fi independentă sau poate face parte dintr-un spital de copii unit ca unitate structurală. În zona de atașament, policlinica copiilor asigură îngrijiri medicale și preventive copiilor de la naștere până la 14 ani inclusiv (14 ani 11 luni 29 zile). Acordarea asistenței medicale se asigură în clinică, la domiciliu, în instituții preșcolare și școli. 75-85% dintre copii încep și termină tratamentul într-o clinică pentru copii.
Lucrarea policlinicii pentru copii este construită în conformitate cu principii generale tratament și îngrijire preventivă (principiul districtual al serviciului și metoda dispensarului muncă). Pe site-ul pediatric - nu mai mult de 700-800 de copii de la naștere până la 14 ani inclusiv. În ciuda unei creșteri semnificative a îngrijire specializatăîntr-o policlinică pentru copii (chirurg, traumatolog ortoped, otolaringolog, neuropsihiatru, oftalmolog, alergolog etc.), medicul pediatru raional rămâne figura principală. Peste 60% din toate vizitele sunt luate în considerare de către medicul pediatru local.
Toți copiii bolnavi ar trebui să primească îngrijiri medicale doar acasă, deci numai copiii sănătoși sau cei cu boli cronice din exacerbare. Peste 90% din toate vizitele la copilul acasă sunt luate în considerare de către medicul pediatru local.
Sarcinile medicului pediatru raional, pe lângă acordarea de îngrijiri medicale, includ și munca preventivă cu copiii sănătoși și cei cu patologie cronică și care au nevoie de observație la dispensar. Pediatrul raional trebuie să cunoască caracteristicile dezvoltării și formării sănătății copilului, condițiile de creștere a unui copil sănătos, prevenirea apariției și evoluției adverse a bolilor, în special la o vârstă fragedă, rolul și importanța afecțiunilor și stilul de viață al familiei. În esență, un medic pediatru local bun este un medic de familie pentru copii.
Medicul pediatru raional este obligat să mențină o comunicare constantă cu instituțiile de obstetrică și ginecologie și să asigure continuitatea în monitorizarea copiilor, mai ales în prezența factorilor de risc. Munca preventivă într-o policlinică pentru copii cu copii sănătoși include examinări preventive de către un medic pediatru local, atunci când părinților li se oferă recomandări privind alimentația, îngrijirea copilului, educația fizică a acestora, întărire, examinări de către medici specialiști, examinări de diagnostic de laborator și vaccinări preventive.
Examenele medicale cuprinzătoare fac posibilă depistarea bolilor pe primele etape, tratament în timp util și, în consecință, împiedică dezvoltarea unui proces cronic.
O atenție deosebită trebuie acordată copiilor bolnavi frecvent (4 boli pe an sau mai mult) și pe termen lung (mai mult de 40 de zile pe an), deoarece acești copii dezvoltă adesea diverse boli cronice.
Copiii din grupele de sănătate a 3-a, a 4-a și a 5-a cu o boală cronică în diferite stadii de compensare sunt sub supravegherea dispensarului unui medic pediatru și specialiști.
Munca preventivă atât cu copiii sănătoși, cât și cu cei bolnavi include activități sanitare și educaționale, educație igienă, a căror eficacitate este în mare măsură determinată de vizibilitate și persuasivitate. Convorbirile sanitar-educative au loc atât în timpul recepției la clinică, cât și în timpul vizitei la domiciliu, cât și în cursurile speciale. Un rol important în activitatea de educație pentru sănătate îl joacă sălile de clasă ale unui copil sănătos, unde părinții sunt învățați regulile de bază pentru creșterea unui copil sănătos, promovează elementele de bază stil de viata sanatos viaţă.
În funcție de rezultatele examinărilor medicale cuprinzătoare, se determină grupa de sănătate a fiecărui copil.
Munca unui medic după sistemul „medicului pediatru unic” a fost introdusă în țara noastră în anii 1952-1953. Un copil de la naștere până la vârsta de 14 ani, inclusiv, este observat de un pediatru local într-o clinică pentru copii. Până în 1953, copiii din primii 3 ani de viață erau observați de un micro-pediatru care lucra într-o clinică pentru copii, iar copiii de peste 3 ani - de un macro-pediatru într-o clinică pentru copii. Introducerea sistemului „medic pediatru unic” a făcut posibilă introducerea monitorizării dinamice a stării de sănătate a copiilor (inclusiv până la 14 ani), dar a crescut numărul de contacte ale copiilor. vârstă fragedă cu copiii mai mari, ceea ce a contribuit în mod natural la creșterea incidenței. În acest sens, în activitatea policlinicii pentru copii au apărut o serie de trăsături fundamentale.
În primul rând, numai copiii sănătoși sau cei care suferă de o boală cronică și care nu prezintă un pericol în ceea ce privește răspândirea infecției ar trebui să viziteze clinica pentru copii. Copiii bolnavi ar trebui să primească îngrijiri medicale la domiciliu până când își revin.
În al doilea rând, atunci când vizitează o clinică pentru copii, toți copiii trebuie să treacă printr-un filtru, unde, de regulă, cea mai experimentată asistentă este de gardă. Pe baza unui sondaj despre starea de sănătate a copilului și motivele pentru care vizitează clinica, examinându-i pielea și gâtul și, dacă este necesar, termometria, ea decide dacă copilul poate vizita clinica. Dacă este necesar, copilul este trimis la boxă, unde este examinat de medicul de gardă.
În al treilea rând, copiii din primii ani de viață, cei mai susceptibili la diverse boli, este indicat să luați în anumite zile ale săptămânii.
Policlinica pentru copii are o secție școlară și preșcolară, al cărei personal este stabilit în cota de 1 medic pediatru la 180-200 de copii mici, la 600 de copii. vârsta preșcolară, la 2.000 de copii de vârstă școlară, la 200 de copii din creșe sanatoriu, creșe-grădinițe și grădinițe, la 300 de copii care învață în școlile auxiliare; 1 asistentă la 100 de copii în grădinițe, 700 de copii în școli, 50 de copii în grădinițe de sanatoriu, 300 de copii în școlile auxiliare.
Locurile de muncă ale acestor angajați sunt situate în instituțiile respective în care se organizează supraveghere medicală pentru copii, iar chiar în clinica pentru copii există un birou al șefului instituției școlare și preșcolare.
Un principiu important al activității policlinicii pentru copii este acordarea de îngrijiri medicale copiilor cu boli acute acasă. În timpul unei vizite la un copil bolnav la domiciliu, medicul pediatru face un diagnostic preliminar al bolii, determină severitatea stării copilului, decide asupra posibilității de tratament la domiciliu sau într-un spital.
La organizarea unui spital la domiciliu, policlinica pune la dispozitia pacientului medicamente gratuite, daca este cazul, organizeaza post de asistent sau vizite de catre o asistenta de mai multe ori pe zi; medicul viziteaza copilul conform indicatiilor, dar cel putin 1 data pe zi pana la recuperare.
O cantitate mare de îngrijire la domiciliu este asigurată de un medic de urgență. El, de regulă, trebuie să se confrunte cu o patologie destul de severă, deoarece apelurile vin pentru o boală bruscă (hipertermie, dureri abdominale, vărsături, răni, otrăvire etc.). În unele cazuri, copiii bolnavi necesită spitalizare.
Recent, s-a dezvoltat specialitatea „medic de familie” - un medic practică generală care monitorizează sănătatea tuturor membrilor familiei, copiilor și adulților.
Spitale de copii Se deosebesc prin profil (diversificat și specializat), după sistemul de organizare (uni și neuniți), după volumul de activitate (capacitate paturi diverse). Spitalul de Copii cuprinde secții de specialitate (pediatrie, chirurgie, boli infecțioase), iar acestea, la rândul lor, secții pe vârstă de până la 3 ani și pe sex în rândul copiilor peste 3 ani. În plus, spitalul dispune de un serviciu de laborator și diagnostic, o secție anatomopatologică.
Secția de admitere în spitalele de copii este formată din cutii de primire și examinare, al căror număr ar trebui să fie de cel puțin 3% din numărul total de paturi de spital. În plus, la primirea copiilor, este necesar să aveți informații de la compartimentul sanitar și epidemiologic (centrul sanitar și epidemiologic) despre prezența
sau lipsa contactului cu pacientii boli infecțioaseși de la medicul pediatru despre infecțiile din copilărie trecute. Acest lucru vă permite să rezolvați corect problema spitalizării copilului. Pentru a limita răspândirea infecției nosocomiale, este indicat să se asigure secții cu 1-2 paturi pentru copiii sub 1 an, iar pentru copiii mai mari nu mai mult de 4 paturi.
Nu mai puțină atenție în spitalele de copii ar trebui acordată nutriției, în primul rând, o atenție deosebită este acordată alimentației copiilor în primii ani de viață. Rutina zilnică trebuie să corespundă vârstei copilului.
Munca educațională și pedagogică cu copiii bolnavi este parte integrantă a activităților medicale și preventive ale spitalului și are ca scop crearea unui regim medical și de protecție. Mamele ar trebui să se implice în îngrijirea copiilor și spitalizarea copiilor, în primul rând, primii 2-3 ani de viață, împreună cu mamele, să fie practicați mai pe scară largă.
În procesul de reformă a sănătății, se constată o reducere a numărului de paturi nu numai pentru adulți, ci și în spitalele de copii, în special în bolile infecțioase. În același timp, există o oarecare creștere a numărului de paturi specializate.
Un loc special în creșterea unui copil sănătos revine sistemului de educație publică și îngrijire medicală din instituțiile preșcolare și școli.
Toate instituțiile de învățământ public al copiilor de vârstă preșcolară și școlară sunt subdivizate în funcție de vârsta, starea de sănătate a copiilor și statutul social al familiei.
O instituție tipică pentru creșterea copiilor preșcolari este o instituție preșcolară creșă-grădiniță.
Există instituții de tip deschis (creșe, grădinițe și școli) în care copiii își petrec o parte din zi și instituții de tip închis (casă de copii, Orfelinatși internat), unde copiii sunt relativ lungi (sau permanent) fără părinți. Instituțiile închise sunt destinate creșterii și educației orfanilor, copiilor mamelor singure, copiilor abandonați, precum și copiilor ai căror părinți au fost privați de drepturile părintești.
Un medic pediatru care oferă îngrijiri medicale copiilor în astfel de instituții ar trebui:
Examinați toți copiii nou sosiți și recomandați un set de măsuri medicale și pedagogice care vizează adaptarea rapidă;
Efectuați examenul de laborator și diagnosticul copiilor;
Implementează permanent control medical pentru starea de sănătate, dezvoltarea fizică și neuropsihică;
Asigurați vaccinări preventive;
Organizează examinări cuprinzătoare de către medici specialiști;
Ia parte activ la repartizarea copiilor în grupe și clase în conformitate cu caracteristicile anatomice, fiziologice și neuropsihice;
Efectuați un set de măsuri preventive pentru a preveni introducerea și răspândirea bolilor infecțioase.
Printre măsurile de reducere a incidenței copiilor, este necesar să se acorde o mare atenție prevenirii adaptării dificile la o instituție preșcolară.
Un rol la fel de important în reducerea incidenței copiilor revine muncii individuale cu copiii bolnavi frecvent, precum și cu copiii cu boli cronice.
Asistență medicală pentru femeile și copiii care locuiesc în mediu rural, ca întreaga populație, se dovedește în etape.
La prima etapă (sectorul medical rural), în principal preventiv, antiepidemic și în cantitate mică îngrijire medicală copii. Copii cu forme ușoare boli, în cazuri severe asistența este oferită în spitalul raional central, deoarece spitalele raionale mici din mediul rural nu sunt suficient asigurate cu pediatri și adesea un terapeut oferă asistență copiilor.
Stațiile de obstetrică Feldsher oferă îngrijire în ambulatoriu în principal femeilor însărcinate și copiilor în primii ani de viață. Aceste instituții angajează un paramedic sau o asistentă medicală.
Spitalul raional central (etapa 2) servește ca principală etapă în acordarea de îngrijiri medicale copiilor din întreaga regiune. Activitatea spitalului este condusă de medicul pediatru raional, iar în raioanele mari se introduce funcția de medic șef adjunct pentru copilărie și obstetrică.
Proporția copiilor care au nevoie de tratament în chirurgie somatică, generală, departamentele de boli infecțioase, dar direcționat către spitalele regionale de copii și spitalele generale pentru tratament.
În conformitate cu recomandările specialiştilor din centrală spitale raionale este oportun să se concentreze aproximativ 70% din numărul total de paturi pentru copii, aproximativ 10% - în spitalul raional, iar restul de 20% din paturi ar trebui să fie asigurate pentru spitalizarea copiilor în centrul regional.
Pediatrii și obstetricienii centrului regional, pe lângă acordarea de îngrijiri medicale specializate de înaltă calificare, sunt încredințați cu funcțiile curatorilor din mediul rural în desfășurarea activității organizatorice, metodologice, medicale și de consiliere.
Una dintre problemele importante, dar încă departe de a fi rezolvate, este organizarea asistenței medicale. adolescenti. Recent, asigurarea îngrijirilor în ambulatoriu a fost încredințată policlinicilor pentru copii, așadar, medicilor pediatri. Înainte de aceasta, camerele pentru adolescenți funcționau la policlinici pentru adulți (au fost conservate la un număr de policlinici).
După cum s-a menționat în proiectul național „Sănătate”, în primele etape, atenția principală și măsurile organizatorice vizează îmbunătățirea radicală a celei mai masive - îngrijiri medicale primare. Cu toate acestea, nici asistența medicală internată nu a fost uitată. Accentul se pune aici pe îmbunătățirea calității acesteia prin îmbunătățirea organizației, consolidarea tipurilor sale specializate, în special introducerea intensivă a tehnologiilor medicale înalte (adică complexe, costisitoare), crearea de diagnosticare și diagnosticare moderne. centre de tratament in toata tara noastra. Se preconizează construirea a cel puțin 15 astfel de centre în următorii ani, pentru modernizarea bazei de resurse materiale și tehnice depășite a spitalelor. De asemenea, se presupune că va exista o creștere semnificativă consistentă a salariilor pentru angajații spitalelor, astfel încât în câțiva ani situația lor financiară să nu rămână în urma terapeuților de district, pediatrilor și lucrătorilor medicali de urgență.
În proiectul național „Sănătate” se acordă multă atenție protejării maternității și copilăriei - îngrijire pediatrică și obstetrico-ginecologică. Se va realiza un screening în masă al nou-născuților pentru a îmbunătăți diagnosticul și mai ales pentru a identifica boli ereditare ceea ce va afecta reducerea handicapului la copii. Au început lucrările de dotare a unităților de obstetrică pentru pacienți internați cu echipamente moderne de diagnostic și tratament; este planificată construirea a 20 de centre perinatale. Deja în 2006, aproape 5.000 de terapeuți și pediatri raionali, 1.500 de medici generaliști (medic de familie) sunt pregătiți conform unor programe moderne; în 2007 acest număr va creşte cu peste 1.000 de specialişti. Fondurile de la bugetul federal pentru acordarea de îngrijiri medicale femeilor în timpul sarcinii și nașterii cresc semnificativ (10,5 miliarde de ruble în 2006 și 14,5 miliarde de ruble în 2007). Se introduc certificatele de naștere. Pentru fiecare astfel de certificat în caz de livrare favorabilă, clinica pentru femei primește 2.000 de ruble, iar maternitatea - 5.000 de ruble. Acest lucru nu va afecta doar calitatea asistenței medicale și întreaga creștere a natalității, ci și salariile lucrătorilor medicali din aceste instituții. În 2007, suma certificatelor va crește și vor fi alocate 2.000 de ruble. policlinică pentru copii pentru observarea dispensară a fiecărui copil.
Certificatele de naștere se eliberează și femeilor înseși - începând cu a 30-a săptămână de sarcină. Costul unui certificat de naștere într-o clinică prenatală va crește la 3.000 de ruble, în maternități - până la 7.000 de ruble. Se introduc și indemnizații speciale - 1,5 mii de ruble. pentru primul copil și 3 mii de ruble. - pentru al doilea sau 40% din salariu. A fost introdus un certificat de naștere material - pentru o ipotecă, educația unui copil sau pentru partea finanțată a pensiei. Este posibil să se folosească certificatul când copilul împlinește 3 ani.
Concluzie
Aceste probleme indică fezabilitatea creării unei unități unificate, sistem modern contabilitate, analiză, și, în consecință, managementul operațional al invalidității temporare, legat de sistemul calității tratamentului chiar și în stadiul unui caz nefinalizat de invaliditate temporară. Crearea acestuia va face posibilă gestionarea rapidă a stării de examinare a invalidității temporare și a calității tratamentului și, în consecință, va duce la o reducere a plății prestațiilor pentru invaliditate temporară, iar fondurile economisite vor fi utilizate pentru reabilitare. a pacienților.
Lista literaturii folosite
Bietul M.S. Factorii demografici ai sanatatii. - M.: Finanţe şi statistică, 1984. - 246 p.
Bietul M.S. Studiu medico-demografic al populației. - M.: Statistică, 1979. - 223 p.
Bietul M.S. Durata de viață / Statistici, factori, oportunități de creștere. - M.: Statistică, 1967. - 216 p.
Bietul M.S., Dmitriev V.I., Ivakina V.N. Tendințele moderne ale mortalității populației de vârstă activă din Orientul Îndepărtat (program și metodologie de cercetare). - MZ RSFSR, 1982. - 114 p.
Belitskaya E.Ya. Probleme de igienă socială. - L.: Medicină, 1970. - 399 p.
Boyarsky A.Ya., Shusherin P.P. Statistici demografice. - M., 1951. - 343 p.
Boyarsky A.Ya. Populația și metodele de studiu ale acesteia. - M. - Statistică, 1975. - 260 p. editat de S.P. Yarmomenko. - 1994. - P.68.
Găzduit pe Allbest.ru
Documente similare
Reglementarea legală a protecției sănătății publice în teritoriul Krasnodar. Garantii de stat pentru furnizarea de servicii medicale si îngrijirea medicamentelor. Principii de bază ale protecției sănătății publice, asigurării medicale voluntare și obligatorii.
test, adaugat 27.11.2009
Caracteristici ale esenței și principalelor tipuri de îngrijiri medicale - servicii medicale, de îngrijire sau alte servicii conexe furnizate de producători servicii medicale si institutii medicale. Lista principalelor principii ale protecției sănătății.
lucrare de control, adaugat 24.10.2011
Esența asistenței sociale de stat pentru populație, principalele forme și metode. Caracteristicile acordării de asistență socială direcționată populației, problemele acesteia și perspectivele de viitor. Specificul furnizării de asistență socială direcționată în regiunea Ryazan.
lucrare de termen, adăugată 17.10.2011
Obiectul, subiectul și categoriile teoriei asistenței sociale. Concepte și modele moderne de asistență socială. Esența și conținutul tehnologiilor de adaptare socială. Reabilitare socială: esență și conținut. Acordarea de asistenta sociala si medicala populatiei.
cheat sheet, adăugată 05.12.2013
Conceptul și principiile de bază ale reglementării juridice, definiția și mecanismul acesteia. Caracteristicile acordării asistenței medicale și sociale anumitor grupuri de populație, justificarea legală și reglementară a acesteia. Acordarea de îngrijiri medicale populației urbane și rurale.
lucrare de control, adaugat 12.06.2010
Aspecte ale organizării asistenței sociale pentru copiii aflați în dificultate situatii de viata. Practica organizării asistenței sociale pentru copiii aflați în situații dificile de viață, pe exemplul GUSOSRTSN „Scarlet Sails”. Lucrul cu părinții copiilor defavorizați.
teză, adăugată 30.10.2008
Bazele juridice ale asistenței sociale cu o familie. Conținutul activității Centrului de asistență socială pentru familii și copii. Protecția maternității și a copilăriei ca direcție științifică integrală: principiile metodologice ale studiului. Metode de asistență socială cu adolescenți.
teză, adăugată 16.08.2016
Personalitatea ca subiect de activitate profesională. caracteristici generale statusuri si profesionale calitati importante angajaţii centrului social de asistenţă a populaţiei. Studiu pilotși analiza interdependenței dintre aceste concepte.
teză, adăugată 11.12.2012
Sprijin normativ-legal al protecţiei sociale a populaţiei în sistemul de sănătate. Principiile de bază ale protecției sănătății publice în Federația Rusă. Controlul calității îngrijirilor medicale. Principalele direcții de asistență medicală și socială.
test, adaugat 23.12.2013
Luarea în considerare a istoriografiei și a stadiului actual al cercetărilor privind asistența socială pentru copii. Concepte de stat de asistență pentru copiii fără adăpost din Rusia în diferite perioade istorice. Valoarea experienței istorice pentru pedagogia socială modernă.
SCOPUL LECȚIEI: a studia Dispoziții generale despre organizarea îngrijirii medicale și preventive pentru copii și adolescenți în Federația Rusă, pentru a cunoaște sarcinile, structura și organizarea activității unei clinici pentru copii. Pentru a studia caracteristicile organizării muncii în spitalele de copii, responsabilitățile funcționale ale personalului medical. Stăpânește metodologia de calcul și analiză a indicatorilor de performanță ai unei clinici și spitale pentru copii.
METODOLOGIA LECȚIEI: Studenții se pregătesc în mod independent pentru o lecție practică folosind literatura recomandată și fac temele individuale. Profesorul în decurs de 10 minute verifică corectitudinea temelor și evidențiază greșelile făcute, verifică gradul de pregătire folosind teste și întrebări orale. Apoi, studenții în mod independent, conform raportului anual al instituției medicale, calculează indicatorii generali și speciali ai activității policlinicii de copii și spitalului spitalului de copii. Analizați datele obținute și formulați o concluzie. La sfârșitul lecției, profesorul verifică muncă independentă elevi.
ÎNTREBĂRI DE CONTROL:
1. Care sunt diferențele fundamentale în organizarea muncii unei policlinici de copii față de o policlinică pentru populația adultă?
2. De ce se organizează un filtru într-o clinică pentru copii? Care sunt responsabilitățile funcționale asistent medical lucrează în filtru.
3. Care este procedura si functiile registrului in policlinica de copii?
4. Care este conținutul și organizarea activității secției de pediatrie a policlinicii de copii?
5. Care sunt responsabilitățile funcționale ale medicului pediatru raional și ale asistentei medicale raionale?
6. Care este continuitatea în activitatea policlinicii de copii, maternității, clinicii prenatale, centrului SSES și a altor instituții?
7. Cum se efectuează examinarea medicală a populației de copii?
8. Cât de des observă un medic pediatru un copil sănătos la fața locului? Care este scopul fiecăruia dintre aceste patronaje?
9. Ce este o evaluare cuprinzătoare a sănătății copilului?
10. Cum se desfășoară activitatea antiepidemică și sanitar-educativă în policlinica de copii?
11. Care sunt indicatorii generali si speciali de performanta ai policlinicii de copii? Care este metoda de calcul și evaluare a acestora?
12. Care sunt caracteristicile structurii și organizării spitalului de copii?
13. Care sunt principalii indicatori ai activității secției de internare a spitalului de copii.
Principiile de bază ale îngrijirii medicale și preventive pentru copii sunt:
Continuitate in monitorizarea starii de sanatate a copilului inca din primele zile de viata;
Continuitate în activitatea medicilor care asigură îngrijiri medicale și preventive copiilor;
Etape în tratament - clinică, spital, sanatoriu.
Instituțiile care asigură îngrijire medicală și preventivă copiilor includ: spitale orășenești și regionale pentru copii, spitale specializate pentru copii, dispensare, clinici orășenești pentru copii, clinici stomatologice pentru copii, instituții pentru protecția maternității și a copilăriei (case de copii, maternități), clinici balneologice și pentru copii. clinici de nămol, sanatorie, secții pentru copii ale spitalelor și clinicilor profil general.
Policlinica pentru copii - o instituție medicală și preventivă care asigură îngrijire în ambulatoriu copiilor și adolescenților cu vârsta de până la 18 ani (17 ani 11 luni 29 zile inclusiv). Policlinicile pentru copii sunt organizate cu scopul de a oferi copiilor care nu au nevoie de spitalizare asistență medicală primară accesibilă și de înaltă calitate, îngrijire calificată și specializată care vizează prevenirea, reducerea morbidității, dizabilității copilului, mortalității infantile și infantile. În funcție de număr posturi medicale Există cinci categorii de policlinici urbane pentru copii. În prezent, policlinici mari (categorii 1-2) funcționează preponderent în orașe, care au un set suficient de spații, personal înalt calificat și sălile necesare de diagnostic și tratament (radiografie, kinetoterapie, exerciții de fizioterapie, masaj, hidroterapie, nămol etc.).
Tabelul numărul 1.
Programul optim de lucru al clinicilor pentru copii: de la 8.00 la 20.00 în timpul săptămânii, iar în weekend până la 14.00. Policlinica pentru copii funcționează pe principiul raional. Întregul teritoriu deservit de clinică este împărțit în secțiuni. În mod normal, în zona pediatrică locuiesc 800 de copii și pentru serviciul acestora se alocă 1 post de medic pediatru și 1,5 posturi. asistenta de raion. În plus, policlinica pentru copii prevede posturi de pediatri și asistenți medicali (paramedici) pentru a acorda îngrijiri medicale și preventive în instituții preșcolare, școli și secții de îngrijire medicală de specialitate. Principala metodă de îngrijire a copiilor este metoda de examinare clinică.
Principalele sarcini ale clinicii pentru copii:
Organizarea și implementarea măsurilor preventive în clinică, acasă, în instituții preșcolare și școli - examenul medical al copiilor (monitorizarea activă și dinamică a sănătății copiilor), munca sanitară și educațională, promovarea unui stil de viață sănătos, măsuri antiepidemice în colaborare cu centrele Serviciului Sanitar și Epidemiologic de Stat;
Acordarea de îngrijiri medicale calificate și specializate în clinică și la domiciliu;
Desfășurare de înaltă calitate a muncii clinice și de expertiză - examinarea invalidității temporare și permanente;
Spitalizarea la timp a copiilor care au nevoie de tratament internat, cu o examinare maximă preliminară;
Respectarea legăturilor succesive cu alte instituții medicale: clinici prenatale, maternități, spitale și sanatorie pentru copii, dispensare.
Activitatea principală a policlinicii pentru copii este activitatea preventivă, desfășurată de:
1. efectuarea îngrijirilor prenatale pentru gravide;
2. înregistrarea populației infantile și examinarea clinică a copiilor sănătoși, bolnavi și cu risc, în funcție de vârstă, caracteristici de dezvoltare neuropsihică și fizică;
3. vaccinarea copiilor;
4. pregătirea copiilor pentru admiterea în instituţiile de învăţământ preşcolar şi general;
5. prevenirea bolilor infectioase;
6. educație pentru sănătate în scopul educației igienice și insuflarea deprinderilor în alimentația rațională, îngrijire, întărire, îmbunătățirea sănătății și promovarea unui stil de viață sănătos în rândul copiilor, părinților acestora și membrilor familiei.
Pentru copii policlinica orasului Oportunitati medic sef care își gestionează în mod direct toate activitățile: asigură oportunitatea, disponibilitatea și calitatea tuturor tipurilor de îngrijiri medicale și preventive pentru copii, realizează planificarea, finanțarea, stabilește personal, organizează munca angajaților, analizează rezultatele muncii, este responsabil cu dotarea echipament medical, inventar casnic. Personalul personalului medical și didactic din policlinica pentru copii se constituie pe baza următoarelor standarde: pentru 10 mii de copii anexați la policlinică se asigură - 12,5 posturi de pediatri raionali, 0,5 rate de chirurg pediatru, 0,75 rate de un medic traumatolog ortoped, 1,25 rate de otolaringolog , 1,5 pentru rata de oftalmolog și neurolog, precum și posturi ale altor specialiști. Pentru asigurarea muncii în instituțiile preșcolare și școlare se alocă 1 post suplimentar de medic pediatru în funcție de: 180-200 copii în creșe, 600 copii în grădinițe, 1200 elevi în instituțiile de învățământ.
Structura policlinicii pentru copii are propriile caracteristici, deci, spre deosebire de policlinici care servesc populatia adulta, clinica pentru copii are două intrări. Copiii care nu prezintă simptome de boli infecțioase acute intră prin intrarea principală (intrarea copiilor sănătoși). Toți copiii bolnavi ar trebui serviți acasă, totuși, dacă părinții aduc un copil bolnav la clinică dintr-un motiv sau altul, trebuie să intre pe intrarea pentru copiii bolnavi, care duce la o cameră numită filtru. Acolo lucrează o asistentă cu experiență, care intervievează, examinează copilul, pune un diagnostic preliminar și decide dacă copilul poate vizita clinica sau trebuie să fie consultat de un medic și izolat. Dacă există suspiciunea de infecție, atunci copilul este plasat într-o cutie, unde este examinat de un medic chemat de o asistentă. După examinarea unui medic și prescrierea necesarului măsuri medicale copilul este trimis acasă printr-o ieșire separată din cutie sau, dacă este indicat, este transportat cu ambulanța la spital. Se dezinfectează cutia în care se afla pacientul.
Vestibulul trebuie să conțină informații despre serviciile clinicii, structura spațială și funcțională a instituției. În policlinicile pentru copii ar trebui să fie prevăzută o cameră pentru depozitarea cărucioarelor la intrare, iar în hol trebuie prevăzute mese de înfășat. sugari.
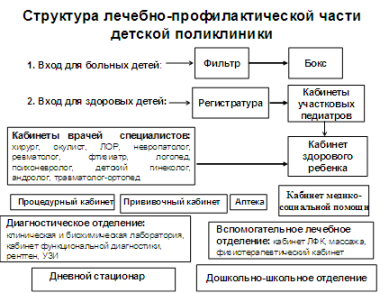
Principala figură care oferă îngrijire în ambulatoriu pentru copii este medicul pediatru local. Conform ordinului Ministerului Sănătăţii şi dezvoltare sociala al Federației Ruse „Cu privire la organizarea activităților unui medic pediatru de district” din 18 ianuarie 2006 N 28 - un specialist cu studii superioare este numit în funcția de medic pediatru de district educatie medicala la specialitatea „pediatrie” sau „Medicina generală” și un certificat de specialist în specialitatea „pediatrie”. Medicul pediatru raional își desfășoară activitățile în organizatii medicale predominant sistem municipal asistență medicală care oferă asistență medicală primară copiilor: policlinici pentru copii; dispensare; staționar- policlinici. Medicul pediatru raional asigură asistență medicală primară unui contingent format preponderent pe bază teritorială și pe baza liberei alegeri a medicului de către pacienți. Volumul de muncă al medicului pediatru local este de: 5 persoane pentru 1 oră de internare în clinică, 7 - pentru examinări preventive și 2 - pentru îngrijire la domiciliu. Scopul medicului pediatru raional este menținerea sănătății, reducerea morbidității și mortalității la copiii de toate vârstele, asigurarea dezvoltării fizice și neuropsihice optime a copiilor.
Responsabilitati functionale medic pediatru local:
Formează un site medical din contingentul atașat;
Efectuează monitorizarea medicală dinamică a dezvoltării fizice și neuropsihice a copiilor;
Efectuează lucrări diagnostice și terapeutice la domiciliu și în ambulatoriu;
Efectuează lucrări de securitate sănătate reproductivă adolescenti;
Efectuează patronajul primar al nou-născuților și copiilor mici la timp;
Organizează și participă la examinări preventive ale copiilor mici, precum și ale copiilor din perioadele de vârstă decretate;
Elaborează un complex de măsuri de îmbunătățire a sănătății, asigură controlul asupra punerii în aplicare a regimului, alimentație rațională, implementarea la timp a măsurilor de prevenire a tulburărilor alimentare, rahitismului, anemiei și a altor boli la copii;
Asigură trimiterea în timp util a copiilor pentru consultații către medici specialiști și, dacă este indicat, pentru internare;
Oferă imunoprofilaxie copiilor;
Efectuează monitorizarea dinamică a copiilor cu patologie cronică care se află sub observație la dispensar, recuperarea lor în timp util și analiza eficienței observării dispensarului;
Asigură pregătirea copiilor pentru admiterea în instituțiile de învățământ;
Asigură fluxul de informații despre copiii și familiile cu risc social către compartimentul de asistență medicală și socială a policlinicii pentru copii, autoritățile tutelare și tutelare;
Oferă munca unui spital la domiciliu;
Asigură execuția programe individuale reabilitarea copiilor cu handicap;
Oferă acoperire suplimentară pentru medicamente pentru copiii eligibili pentru un set de servicii sociale;
Emite o concluzie cu privire la necesitatea trimiterii copiilor la instituțiile sanatorie și balneare;
Oferă activități de prevenire și depistare precoce a hepatitei B și C, infecției HIV la copii;
Realizează observarea dispensară a copiilor cu boli ereditare identificate ca urmare a screening-ului neonatal, și patronajul familiilor cu copii din această categorie;
La timp trimite sesizări în modul prescris către organele teritoriale de supraveghere sanitară și epidemiologică cu privire la cazurile de boli infecțioase și complicații post-vaccinare;
Oferă asistență medicală tinerilor în pregătirea pentru serviciul militar;
Realizează lucrări de consultanță medicală și orientare profesională, ținând cont de starea de sănătate a copiilor;
Efectuează antrenament dosarele medicale cu privire la transferul copiilor la împlinirea vârstei corespunzătoare la policlinica orașului (raionului);
Supraveghează activitățile personalului paramedical care oferă asistență medicală primară;
Mentine fisa medicala in modul prescris, analizand starea de sanatate a contingentului atasat sediului medical pediatrie si activitatile sediului medical pediatric;
Își îmbunătățește în mod sistematic aptitudinile.
În zonele greu accesibile și îndepărtate, în zonele rurale cu un număr insuficient de medici pediatri, este posibilă efectuarea de observare dispensară a copiilor din contingentul atașat, inclusiv a copiilor mici, de către un medic generalist (medic de familie) (în conformitate cu paragraful 9 din Procedura pentru implementarea activităților unui medic generalist ( medic de familie), aprobat prin ordinul Ministerului Sănătății și Dezvoltării Sociale al Federației Ruse din 17 ianuarie 2005 N 84 „Cu privire la procedura de desfășurare a activităților unui medic generalist (medic de familie)” (înregistrat la Ministerul Justiției din Rusia la 21 februarie 2005, N 6346), cu trimiterea ulterioară a copiilor cu probleme de sănătate către medici specialiști.
Metoda dispensarului este utilizată pe scară largă de către medicul pediatru raional pentru a îmbunătăți starea de sănătate a populației infantile. Examinările preventive reprezintă prima și obligatorie etapă în examinarea clinică a populației de copii. Volumul și conținutul examinărilor preventive trebuie să corespundă vârstei, dezvoltării fizice, funcționale și neuropsihice a copilului. Efectuarea examinărilor medicale preventive ale copiilor este prevăzută de Programul de garanții de stat pentru acordarea de îngrijiri medicale gratuite populației, adică garantate de stat. Examenele medicale preventive obligatorii ale copiilor la anumite perioade de vârstă sunt prevăzute de o serie de ordine ale Ministerului Sănătății și ale Ministerului Sănătății și Dezvoltării Sociale din Rusia: nr. 186/272 din 1992, nr. 151 din 1997, nr. 154 din 1999, nr. 241 din 2000., nr. 623 din 2003, nr. 28 din 2006 Aceste ordine sunt în prezent în vigoare. Datorită faptului că munca preventivă este garantată de stat, examenele profesionale în policlinicile municipale sunt gratuite. Pediatrul raional și asistenta medicală în primele două zile după externarea copilului din maternitate efectuează o examinare preventivă activă comună (patronaj) a nou-născutului la domiciliu. Primul an de viață al unui copil este extrem de important în ceea ce privește formarea funcției tuturor organelor și sistemelor corpului, dezvoltarea neuropsihică, prin urmare este necesară monitorizarea medicală preventivă regulată a copilului. Vizitele active la nou-născut la domiciliu sunt efectuate de către medicul pediatru local în zilele de 10, 14 și 21 din viața copilului, apoi în fiecare lună mama și copilul vizitează medicul pediatru local în clinică. În timpul examinării, medicul pediatru specifică parametri antropometrici (greutatea și lungimea corpului, circumferința cufărşi cap, evaluează starea cusăturilor şi fontanelelor de pe cap), evaluează neuropsihicul şi dezvoltarea fizică, starea funcțională a altor organe și sisteme. Se dau recomandari pentru ingrijirea copilului, pentru alimentatia lui si alte sfaturi de asigurat crestere sanatoasa si dezvoltare. La vârsta de 1 lună, împreună cu medicul pediatru, copilul este examinat de un neurolog, ortoped, oftalmolog, chirurg. În plus, la vârsta de 1 lună, o a doua vaccinare împotriva hepatita virala B (prima - de obicei efectuată în spital în primele 12 ore de viață ale unui copil). Vaccinarea se efectuează după examinarea de către un medic pediatru pentru a exclude bolile acute. Conform rezultatelor unei examinări preventive, în funcție de starea de sănătate a bebelușului, medicul poate prescrie cercetări suplimentare (analiza generala teste de sânge și urină, teste de scaun etc.).
Un neurolog (neurolog) va afla dacă dezvoltarea are loc corect sistem nervos copilul, verificați dacă a învățat să-și țină capul, dacă reacționează la sunete ascuțite, la lumină etc. La această vârstă sunt cel mai adesea detectate leziuni perinatale, adică leziuni ale sistemului nervos central care au apărut în timpul sarcinii și nașterii. Neurologul va oferi recomandări cu privire la masaj de wellness, gimnastică, vizite la piscină și, dacă este necesar, va prescrie tratament medicamentos.
Medicul ortoped va evalua dezvoltarea sistemului musculo-scheletic al copilului și, de asemenea, va exclude prezența oricărei patologii congenitale de dezvoltare (de exemplu, picior roșu congenital, subluxație congenitală sau dislocare a articulației șoldului etc.), o ecografie sau examinare cu raze X articulațiile șoldului. Cu cât un specialist observă mai devreme o abatere în dezvoltarea sistemului musculo-scheletic al bebelușului, cu atât tratamentul va fi mai eficient.
Un oftalmolog examinează fundul ochiului, care este deosebit de important la copiii prematuri (detecția retinopatiei), exclude orbirea, dacriocistita - inflamația sacului lacrimal etc.
Examinările preventive efectuate de un medic pediatru de la 1 lună de viață a copilului până la împlinirea anului I devin lunare. La vârsta de 3 luni, împreună cu medicul pediatru, copilul trebuie examinat de acei medici specialiști care nu au fost examinați la 1 lună. sunt realizate teste obligatorii sânge, urină, fecale. Alte examinări la această vârstă sunt prescrise conform indicațiilor. În conformitate cu Programul Național de Imunizare (în absența contraindicațiilor), copilul este vaccinat împotriva difteriei, tetanosului, poliomielitei și tusei convulsive. A doua și a treia vaccinare împotriva acestor infecții se efectuează la vârsta de 4,5 și 6 luni. De reținut că fiecare vaccinare, indiferent de vârstă, trebuie să fie precedată de o examinare de către un medic pediatru. La vârsta de 9 luni, împreună cu o examinare de către un medic pediatru, copilul este examinat de un stomatolog pediatru. La această vârstă este necesar să se controleze erupția și creșterea dinților. Părinții ar trebui să primească sfaturi cu privire la îngrijirea cavității bucale a copilului, să învețe cum să controleze creșterea corectă a dinților, formarea mușcăturii.
Într-un an, pe lângă o examinare preventivă de către un medic pediatru, este necesară vizitarea unui neurolog, chirurg și ortoped. De asemenea, copilul va trebui să sufere o reacție Mantoux și apoi vaccinări împotriva rujeolei, oreion si rubeola. Este obligatoriu să se efectueze teste de sânge, urină, fecale pentru ouă de viermi.
În al doilea an de viață, în absența plângerilor cu privire la sănătatea copilului, examinările de către un medic pediatru sunt efectuate cu o frecvență de 1 dată în 3 luni. O dată pe an (de obicei la vârsta de 18 luni) se efectuează un examen de laborator (sânge, urină, fecale). În plus, este prevăzută o examinare unică obligatorie de către un stomatolog. La vârsta de 18 luni, copilul trebuie revaccinat împotriva difteriei, tusei convulsive, tetanosului, poliomielitei, iar la vârsta de 20 de luni - împotriva poliomielitei.
În al treilea an de viață, medicul pediatru examinează copilul de două ori pe an. La 3 ani - înainte ca copilul să intre într-o instituție de învățământ preșcolar, împreună cu un medic pediatru și specialiști medicali, un dermatolog examinează copilul în clinică, consultă un logoped și în grădiniţă un profesor sau un psiholog. La vârsta de 4 până la 7 ani, un medic pediatru efectuează o examinare preventivă o dată pe an. La vârsta de 5 sau 6 ani - cu un an înainte de a intra la școală, sfera de aplicare a examenului este aceeași ca la 3 ani. La 6 sau 7 ani - înainte de școală, sfera sondajului este similară cu cea precedentă.
Scolarii sunt examinati anual de catre un pediatru si un stomatolog. La vârsta de 7 sau 8 ani, la sfârșitul clasei I de școală, copilul este supus unui examen medical complet, la care participă medici specialiști, cu toate acestea, un dermatolog și un logoped sunt excluși din domeniul obligatoriu al examinării. La vârsta de 10 ani - trecerea la învățământul disciplinei la școală, începutul adolescent dezvoltare - la volumul tradițional de examinări medicale, de laborator și instrumentale, se adaugă o examinare de către un endocrinolog, fetele - de către un ginecolog, toate sunt supuse electrocardiografiei (ECG). La vârsta de 12 ani - perioada de început a pubertății intensive, pe lângă volumul examinării anterioare, băieții sunt examinați de un urolog. La vârsta de 14-17 ani, volumul examinărilor preventive este similar cu cel efectuat la vârsta de 12 ani; la vârsta de 15 sau 16 ani se face un singur examen fluorgrafic. Se atrage atenția asupra scăderii an de an a numărului de adolescenți cu prima grupă de sănătate: de la 33,9% în 1998 la 25% în 2005. Toate acestea ne permit să ne gândim că școala și adolescent cel mai vulnerabil la factorii adversi Mediul extern: foamete de oxigen, iluminare slaba in scoli, lipsa mobilierului scolar necesar cresterii, insuficienta legume proaspeteși fructe, carne - produse lactate în dietă. Contează și inactivitatea fizică a școlarilor, inaccesibilitatea complexelor de îmbunătățire a sănătății din cauza taxelor mari de utilizare a acestora.
Rezultatele examenului medical sunt consemnate în documentul medical principal al clinicii pentru copii - „Istoria dezvoltării copilului”. Acest document are putere juridică, iar pe baza informațiilor cuprinse în acesta se iau toate deciziile (inclusiv cele de specialitate) privind starea sănătății copilului. Dacă se efectuează o examinare preventivă înainte ca bebelușul să fie înregistrat într-o grădiniță sau școală, atunci informațiile despre starea de sănătate într-o instituție de învățământ sunt introduse în „Cartea medicală a copilului pentru instituțiile de învățământ preșcolar, primar general, general de bază. , învățământ gimnazial (complet) general, învățământ primar și secundar profesional, orfelinate și școli-internat” (formular nr. 02b/u-2000). Acest document va acumula informații despre starea de sănătate a copilului de la an la an până la împlinirea vârstei de șaptesprezece ani. Acest document îl va însoți în toate instituțiile de învățământ (păstrate în grădiniță, iar apoi în școală sau altă instituție de învățământ). În plus, nu este deloc necesar să se supună unui examen preventiv într-o singură zi, așa cum se practică în grădinițe și școli. În primul rând, merită să vizitați o asistentă (care efectuează un examen premedical) și un medic pediatru care va examina copilul și va recomanda un plan aproximativ pentru vizitarea specialiștilor.
Pediatrul ar trebui să devină principalul medic pentru părinți, către care informații despre sănătatea și condițiile de viață ale copilului curg de la toți ceilalți specialiști și profesori. Dacă o boală este detectată la un copil în timpul unui examen medical preventiv, atunci acesta ar trebui să fie examinat suplimentar (consultații de specialitate, laborator, examen instrumental) și trebuie pus un diagnostic precis. Sfera de aplicare a examinărilor este determinată în conformitate cu standardele de diagnostic aprobate pentru această boală(Ordinul nr. 151, 1997). Copiii cu patologie cronică sunt, de asemenea, supuși unui examen medical la momentul oportun. În plus, astfel de copii sunt sub observație la dispensar, algoritmul căruia (frecvența examinărilor, o listă de specialiști, proceduri de diagnosticare) este determinată de boală (Ordinul nr. 151, 1997).
Examenele medicale preventive ale copiilor care frecventează instituțiile de învățământ (inclusiv cele preșcolare) se organizează de către medici și personalul paramedical de pe lângă această instituție și administrația instituției de învățământ. Forma de dirijat (într-o instituție preșcolară, școală - mai des sau într-o policlinică - mai rar) este aleasă de către administrațiile policlinicii și instituției de învățământ, în funcție de oportunitățile disponibile. Totodată, este respectat dreptul părinților de a fi prezenți la examinarea copilului. Prezența părinților sau a altor membri ai familiei în timpul unei examinări preventive în clinică este obligatorie dacă copilul nu frecventează o instituție de învățământ. Pentru examinările preventive ale copiilor (în principal primii trei ani de viață) în clinică, se recomandă alocarea unei „Ziui copilului sănătos”, de regulă, marți sau joi - zilele cu cea mai mică încărcare la o programare în ambulatoriu.
Una dintre măsurile organizatorice prioritare într-o policlinică pentru copii ar trebui să fie crearea unui departament pentru copil sănătos, care să includă săli de lucru preventiv, inclusiv un cabinet pentru copil sănătos, o sală de vaccinare etc.
Principalele sarcini ale cabinetului copilului sănătos sunt: promovarea unui stil de viață sănătos în familie; învățarea părinților regulile de bază pentru creșterea unui copil sănătos (mod, alimentație, educație fizică, călire, îngrijire); educația sanitară a părinților în materie de educație igienă a copiilor, prevenirea bolilor și dizabilităților de dezvoltare.
Cabinetul unui copil sănătos și holurile policlinicii pentru copii sunt decorate cu buletine sanitare care acoperă regimul optim al zilei copilului, tehnici de masaj și gimnastică în perioade diferite viata copilului, seturi de jucarii pt diferite vârste, un set de haine in functie de varsta si anotimp. Cabinetul este dotat și cu suficiente informații despre dezvoltarea fizică și neuropsihică a unui copil din primul an de viață, hrănire, gătit, sucuri, îngrijire a copilului. Există literatură metodologică despre călirea copiilor în anotimpurile reci și calde. Toate acestea sunt folosite de o asistentă în cabinetul unui copil sănătos pentru a identifica abaterile în dezvoltarea neuropsihică a copilului, precum și pentru a educa părinții. Cabinetul funcționează în două schimburi, este vizitat de copiii din primul an de viață de cel puțin 1 dată în 2 luni, în al doilea an de 4 ori.
Asistența terapeutică și diagnostică pentru copii este realizată de:
1) vizitele active la domiciliu ale unui copil bolnav de către un medic, asistent medical;
2) primirea de către medicii pediatri raionali a copiilor bolnavi în perioada de convalescență în policlinica orășenească pentru copii ( departamentul pentru copii policlinica orașului);
3) ținerea unei întâlniri consultative cu specialiști;
4) consultări ale șefilor de secții, medic-șef adjunct, consiliu;
5) organizarea spitalelor la domiciliu, spitale de zi;
6) efectuarea de proceduri medicale și de diagnosticare, inclusiv tratament restaurator, reabilitare;
8) eliberarea certificatelor de concediu medical unei mame sau altei persoane care îngrijește direct un copil bolnav;
9) selecția și trimiterea pacienților pentru tratament de reabilitare, reabilitare medicalăîntr-un sanatoriu şi centre de reabilitareîn instituţiile de învăţământ special.
Calitatea tratamentului și a activității preventive în policlinica pentru copii poate fi apreciată prin indicatori precum: 1. Nivelul morbidității generale la copii, inclusiv la vârsta de 1 an (incidența difteriei, tuse convulsivă, poliomielita, rujeola, tuberculoza, acuta). boli intestinale etc.), 2. Distribuția copiilor pe grupe de sănătate, inclusiv a celor sub 1 an, 3. Proporția copiilor sub 1 an care sunt alaptarea până la 4 luni, 4. Acoperirea vaccinării, 5. Mortalitatea infantilă, 6. Mortalitatea neonatală, 7. Proporția copiilor care au murit în spital la 24 de ore de la internare și altele.
Policlinica de copii realizează internarea planificată a copiilor în secția de internare a spitalului de copii. Spitalizare planificată un copil este posibil dacă există o trimitere și un extras detaliat din istoria dezvoltării copilului despre debutul bolii, tratament și rezultatele testelor efectuate în clinică. În plus, ar trebui să existe informații despre dezvoltarea copilului, toate bolile somatice și infecțioase din trecut; un certificat de la centrul SSES privind absența contactului cu pacienții infecțioși la domiciliu, în instituțiile pentru copii și la școală (certificatul este valabil 24 de ore); certificat de vaccinare.
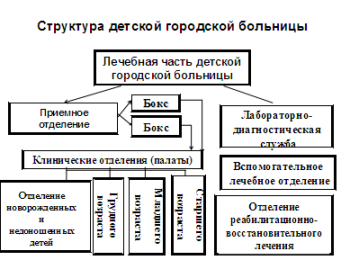
Organizarea activității unui spital de copii are multe în comun cu organizarea activității spitalelor pentru adulți, dar există și unele particularități.
Principalele sarcini ale spitalului de copii:
Tratament de reabilitare, care include diagnosticul bolii, tratament, terapie de urgență și reabilitare.
Aprobare și implementare în practica medicală metode moderne tratament, diagnostic și prevenire bazate pe realizările științei și tehnologiei medicale.
Crearea unui regim medico-protector.
Implementarea măsurilor antiepidemice și prevenirea infecțiilor nosocomiale.
Efectuarea de lucrări sanitare și educaționale.
Îmbunătățirea calității îngrijirilor medicale și preventive.
Secția de primire a unui spital de copii ar trebui să fie echipată cu cutii. Cele mai convenabile pentru muncă sunt cutiile individuale Meltzer - Sokolov, care includ o anticameră, o sală, o unitate sanitară, un lacăt pentru personal. În spitalele mici, în absența cutiilor pentru primirea copiilor, trebuie prevăzute cel puțin 2-3 camere single. Prezența cutiilor vă permite să primiți simultan mai mulți copii, iar în cazul unui copil cu un diagnostic neclar, lăsați-l pentru observație și examinarea necesară până când diagnosticul este clarificat timp de 1-2 zile.
Compartimentul de internare și externare a pacienților efectuează: examen medical, diagnostic primar și sortare a copiilor sosiți; izolarea copiilor care au avut contact cu pacienți infecțioși; primul îngrijire de urgență; igienizare; contabilizarea mișcării pacienților; suport de referință și informații. Primirea izolată a fiecărui copil este cel mai ușor de efectuat dacă există cutii în departamentul de urgență. Fiecare cutie are 1 sau 2 paturi. Numărul total de boxe din secția de admitere a unui spital somatic este planificat în proporție de 5% din numărul de paturi din spital.
O verigă importantă în organizarea asistenței medicale pentru nou-născuți a fost crearea unei rețele de secții de pediatrie pentru nou-născuți și prematuri ca parte a spitalelor de copii. Secțiile pentru copiii sub vârsta de un an sunt în cutie. Secțiile pentru nou-născuți și prematuri sunt complet izolate de toate celelalte secții și servicii ale spitalului de copii. Copiii bolnavi sunt plasați în cutii, ținând cont de vârsta în zile, de natura bolii și de datele situației epidemice din maternități. Regimul sanitar si antiepidemic este respectat cu strictete in sectii. Numărul total de paturi în departamentele pentru nou-născuți bolnavi este planificat în proporție de 5 paturi la 1000 de copii la termen născuți vii. În departamentele pentru bebeluși prematuri - la rata de 4 paturi la 1000 de nașteri la termen și premature.
Secţiile pot avea: săli de primire şi de examinare, separate de secţia de internare generală a spitalului, boxe de secţie; secție terapie intensivă; cameră de tratament; camera de evacuare; camera personalului și camera șefului secției; o cameră pentru asistenta șefă și pentru depozitarea medicamentelor; camere de pompare lapte matern; camerele mamei, sala de mese, camara, camera de odihna. În prezența cutiilor - primirea copiilor bolnavi se realizează direct în cutii. Fiecare cutie poate găzdui 1-2 paturi.
Fiecare cutie are o pre-cutie. Pereții interiori ai cutiei și anticameră sunt din sticlă, ferestrele sunt dotate cu traverse suspendate. Cutia are un fierbinte si apă rece, chiuvete pentru curatarea mainilor personalului si spalatul copiilor, o baie pentru copii, iradiatoare bactericide si o alimentare centralizata cu oxigen. Cutia este dotată cu: pătuțuri în funcție de vârstă (0,9x0,46x0,75 metri) cu noptiere individuale, incubatoare, cântare medicale, un rezervor cu pedală cu o pungă din pânză uleioasă pentru colectarea lenjeriei uzate și o găleată cu pedală. Nou-născuții bolnavi și prematurii sunt livrați în secțiile de nou-născuți cu un vehicul special de transport dotat cu incubatoare, oxigen, însoțiți de personal medical instruit. Copiii în stare gravă sunt însoțiți de un medic pediatru. Când este internat un nou-născut (prematur), medicul de gardă al secției analizează extrasul de la maternitate sau clinică, examinează copilul, determină severitatea stării și natura bolii și completează documentele medicale. Dacă este necesară îngrijire de urgență, pacientul este plasat imediat în unitatea de reanimare și terapie intensivă.
Hrănirea copiilor, inclusiv alăptarea, se realizează în cutie cu respectarea regulilor regimurilor sanitaro-igienice și antiepidemice. Îngrijirea nou-născuților și a prematurilor și programările medicale sunt efectuate de o asistentă medicală fără implicarea personalului medical junior. Mamele au voie in boxe in timpul orelor de hranire; se implica si in organizarea plimbarilor copiilor, efectuarea de masaje sub supravegherea unui asistent medical.
Departamente pentru sugari și copii vârstă mai tânără(preșcolar) trebuie să prevadă în mod necesar posibilitatea părinților de a fi lângă copil pe toată perioada tratamentului. Este recomandabil să aveți secții mici în aceste departamente - nu mai mult de 4 paturi, ceea ce face posibilă umplerea acestora, ținând cont de vârsta și natura bolii. Pereții despărțitori dintre saloane trebuie să fie din sticlă, astfel încât personalul departamentului să poată observa starea copiilor și comportamentul acestora. Ar trebui să existe săli de joacă pentru copii în departamentul de copilărie timpurie. Acolo poți citi o carte în timpul liber din proceduri sau doar să te joci, să desenezi, să faci aplicații sau jucării de casă. Departamentul pentru copii mici ar trebui să aibă un număr suficient de cărți, jucării, jocuri de masă. Spitalul stabilește posturile de profesori-educatori pentru a organiza petrecerea timpului liber copiilor. În plus, dacă bebelușul este pe cale de vindecare, trebuie scos la plimbare pe stradă (în curtea spitalului ar trebui să existe un loc de joacă).
Secțiile pentru copiii mai mari (școlari) sunt proiectate pentru 4-6 paturi, ele sunt formate ținând cont de sex, vârstă și natura și severitatea bolii. La umplerea secțiilor se respectă principiul admiterii unice a pacienților în secție, astfel încât pacienții nou sosiți să nu fie plasați în secțiile în care se află copii în recuperare. În prezent, nu există restricții pentru părinții care doresc să fie aproape de copiii admiși în unitatea de copii mai mari. Iar dacă o mamă vrea să fie cu fiul ei de șapte ani, nimeni nu îi poate interzice. La urma urmei, va fi mai bine pentru toată lumea: atât copilul, el va fi mai calm să îndure toate greutățile bolii, cât și mama, ea va putea lua parte la îngrijirea copilului ea însăși și personalul medical. - o pereche de mâini libere nu va strica niciodată. Pentru a îngriji un copil în spital, îngrijitorul trebuie să aducă un certificat de mediu epidemic (că nu există în familie pacienți infecțioși în acest moment) de la terapeutul local și, în al doilea rând, să se familiarizeze cu regimul spitalicesc și respectați-l. Dacă toate aceste condiții sunt îndeplinite, în secție se pune un pat suplimentar pentru mama copilului sau pentru o altă îngrijitoare. Dacă acest lucru nu este posibil, deoarece sunt cinci sau șase persoane în secțiile secției de copilărie seniori, mama se culcă cu copilul. Catedra pentru copii mai mari pune la dispoziție săli de studiu în care învață copiii recuperați și, sub îndrumarea educatoarelor, efectuează sarcini școlare.
În spitalele de copii, riscul de infecții nosocomiale este mult mai mare decât în spitalele pentru adulți. Pentru a preveni introducerea agenților infecțioși în spital, sunt acceptate doar jucării și cărți noi, nefolosite. Dacă în departament este detectat un copil cu o boală infecțioasă acută, se stabilește carantină pentru o perioadă perioadă incubație pentru aceasta boala.
Tratamentul de reabilitare și reabilitare se efectuează în multe spitale de copii și centre de tratament special. În departamentele de reabilitare și tratament de reabilitare, copiii primesc un complex complet, în mare parte terapie non-medicamentală, inclusiv masaj, înot, gimnastică terapeutică, imersiune uscată, aromoterapie, fizioterapie, HBO. Masajul primit de copii contine in mod obligatoriu, pe langa complexul general diferentiat, tehnici corective, efecte punctuale de tip stimulant sau relaxant. Înot în piscină umedă, cursuri în piscină uscată, pe mingi terapeutice, kinetoterapie, ședințe de oxigenare hiperbară se normalizează tonusului muscular aduce activitatea în armonie organe interne imbunatateste orientarea kinestezica. Aroma-fitoterapie, imersiunea uscată, kinetoterapie au un efect complex asupra stării de „somn-veghe”, restabilind conducerea neuroreflexă corectă. În secție se creează un regim medical și de protecție adecvat.
Spitalul finalizează prima etapă a tratamentului de reabilitare și reabilitare - clinic. Urmează a doua etapă - sanatoriul și a treia etapă - adaptarea, care se realizează în sanatorie și ambulatorii.
SARCINA PENTRU MUNCĂ INDEPENDENTĂ:
Sarcina numărul 1.
Conform raportului anual al instituției medicale, calculați indicatori generali activitățile unei policlinici pentru copii, utilizând pentru acest manual educațional și metodologic „Metodologia de calcul a indicatorilor de performanță ai instituțiilor de sănătate și sănătate publică” (Stavropol, 2006). Analizați datele obținute și trageți o concluzie despre organizarea activității acestei instituții.
Sarcina numărul 2.
Conform raportului anual al instituției medicale, se calculează indicatorii speciali de performanță ai clinicii pentru copii, utilizând manualul educațional și metodologic „Metode de calculare a indicatorilor de performanță ai instituțiilor de sănătate și sănătatea publică” (Stavropol, 2006). Analizați datele obținute și trageți o concluzie despre calitatea îngrijirii în ambulatoriu pentru populația de copii.
Sarcina numărul 3.
Conform raportului anual al instituției medicale, calculați indicatorii de performanță ai secției de pediatrie a spitalului. Analizați datele primite și trageți o concluzie despre organizarea și calitatea muncii acestui departament.
Lisitsyn Yu.P. Organizarea de igienă socială (medicină) și asistență medicală. Moscova, 1999. - p. 389 - 443.
Sănătate publică și asistență medicală. Ed. V.A. Minyaeva, N.I. Vishnyakova M. „MEDpress-inform”, 2002. - p. 240-309.
Yuriev V.K., Kutsenko G.I. Sănătate publică și asistență medicală. S-P, 2000. - str. 280-296.
Protecția copilului este un sistem de măsuri de natură publică și privată municipală de stat care vizează păstrarea și întărirea sănătății copiilor. Etapa a VI-a Asistența medicală a școlarilor Organizarea de examinări și măsuri de îmbunătățire a sănătății copiilor care intră în școală; control medical asupra condițiilor sanitare și igienice ale mediului extern: control medical asupra stării de sănătate a copiilor efectuarea unui control medical planificat organizarea activității educaționale sanitare în rândul părinților școlarilor...
Distribuiți munca pe rețelele sociale
Dacă această lucrare nu vă convine, există o listă de lucrări similare în partea de jos a paginii. De asemenea, puteți utiliza butonul de căutare
Cursul 7
Probleme medico-sociale ale protecției copilului. Organizarea îngrijirii medicale pentru copii. Principii de acordare a îngrijirii medicale populației de copii. Funcții, sarcini ale policlinicii orășenești pentru copii.
Protecția copilului este un sistem de măsuri de natură statală, municipală, publică și privată care vizează păstrarea și întărirea sănătății copiilor.
Organizarea îngrijirii medicale și preventive pentru copii în Federația Rusă este sistem de stat asigurarea unei supravegheri calificate continue a copilului, din momentul nașterii acestuia și până la sfârșitul școlii.
Unitatea organizatorică a sistemului este asigurată prin etape și continuitate în acordarea îngrijirilor medicale și preventive.
|
Etapă |
Sarcini |
Cine implementează |
|
eu etapa - Asistență pentru o femeie în afara sarcinii, pregătirea ei pentru maternitate |
Instruirea tinerilor în materie sexuală, a familiilor tinere în igiena căsătoriei și prevenirea avortului. |
Specialiști în consultanță pentru femei, consul- „Căsătoria și familia” |
|
II etapă – protecția antenatală a fătului |
Organizarea continuitatii activitatilor clinicii prenatale si clinicii de copii, realizata sub forma unor informatii constante primite de clinica de copii despre fiecare gravida luata sub observatie. |
Medic raional - medic pediatru al policlinicii de copii impreuna cu medicul obstetrician-ginecolog al clinicii prenatale |
|
III stadiu - protecția intrapartum a fătului |
Acordarea de îngrijiri medicale de specialitate calificate femeilor în timpul nașterii în instituțiile sistemului sanitar de stat sau municipal. |
Obstetrician-ginecolog maternitate, maternitate. |
|
IV etapa - îngrijirea sănătăţii nou-născutului şi mamei în perioada postpartum |
Evaluarea caracteristicilor evoluției sarcinii și nașterii la mamă, identificarea posibilei apartenențe a copilului la grupul de risc. Oferiți părinților un anumit sistem de cunoștințe, ținând cont condițiile specifice ale familiei, alfabetizarea ei sanitară în materie de creștere a copilului sănătos și prevenirea îmbolnăvirilor. |
incinta medic pediatru, asistent medical de raion, medic obstetrician-ginecolog. |
|
V etapa – protejarea sanatatii copilului inainte de intrarea in scoala |
Organizare observatie dinamica pentru un copil în primul an de viață o evaluare cuprinzătoare a nivelului de dezvoltare și a stării de sănătate. Organizarea monitorizării dinamice a unui copil cu vârsta cuprinsă între 1 și 7 ani, o evaluare cuprinzătoare a sănătății copilului. |
Pediatru raional, asistent medical raional, specialiști înguste. Medic pediatru raional, asistent medical raional, asistent medical în cabinetul unui copil sănătos, medic specialist, cadre medicale din instituțiile preșcolare. |
|
VI etapa – protectia sanatatii elevului |
Organizarea de examinări și activități medicale și recreative pentru copiii care intră în școli; control medical asupra condiţiilor sanitare şi igienice ale mediului extern: control medical asupra sănătăţii copiilorefectuarea unui control medical planificat, organizarea activității sanitare și educaționale în rândul părinților școlarilor, educatorilor și profesorilor. |
Specialisti sectia prescolar-scolara, sectii policlinicii pentru copii, specialisti Serviciului Central Sanitar si Epidemiologic, specialisti dispensar medical si sportiv |
|
VII etapă protejarea sănătăţii adolescentului şi transferarea acestuia în reţeaua de adulţi. |
Evaluarea sănătățiiun adolescent, oportunitățile sale sociale bazate pe informații medicale, sociale și pedagogice despre el. Dezvoltarea de programe și preveniretulburări somatice, de reproducere, psihicesănătate, programe de supraveghere medicală, tratament, corectare, ameliorare, reabilitare. |
Specialiști ai secției de pediatrie a policlinicii, specialiști ai secției de organizare a îngrijirilor medicale pentru copii și adolescenți din instituțiile de învățământ, specialiști ai secției de asistență medicală și socială. |
Indicatorii de morbiditate au o importanță capitală în evaluarea stării de sănătate a populației infantile. Patologia principală este aceeași atât în Federația Rusă, cât și în regiune și este reprezentată de următoarele clase de boli: boli respiratorii, boli ale sistemului nervos și ale organelor senzoriale, boli ale sistemului digestiv, leziuni și otrăviri, boli sistemul genito-urinar. Incidența copiilor din toate clasele ICD-10 continuă să crească. În regiunea Irkutsk, creșterea lor a fost observată în următoarele clase - boli Sistemul endocrinși tulburări de alimentație cu 66,2%, boli ale sistemului circulator - cu 45,9%, boli ale sistemului musculo-scheletic cu 37,4%, boli ale sângelui și ale organelor sanguine cu 30,6%, probleme mentale cu 23,2% (pentru perioada 1993-2004).
Este de remarcat faptul că 2/3 din totalul morbidității (67,9%) se încadrează la vârsta de la 0 la 7 ani și (35%) la vârsta preșcolară.
Ratele de handicap în rândul populației de copii sunt determinate de următoarele clase de boli: boli ale sistemului nervos, boală mintală, inclusiv retard mintal, anomalii congenitale. Aceste trei clase de boli reprezintă aproape 70% din cazuri. Rata de handicap pentru perioada 1990-1998. a crescut de 3,6 ori. Cel mai mare număr de copii cu dizabilități se încadrează la vârsta de 10-14 ani.
Deteriorarea situației socio-economice din societate, de altfel, a exacerbat anumite probleme de protecție a copilăriei, printre care: încălcarea fundamentelor unui stil de viață sănătos, deteriorarea calității sănătății femeilor însărcinate și a urmașilor acestora, în unele regiuni din Federația Rusă, rate ridicate ale mortalității materne și infantile, o reducere a asistenței medicale primare, măsuri de îmbunătățire a sănătății și de prevenire pentru femeile de vârstă fertilă, femeile însărcinate, copiii și adolescenții, lipsa unui patronaj medical și social adecvat al femeilor însărcinate și puerperelor , munca insuficientă de asistență medicală primară și consultații medicale genetice pentru identificarea riscului de boli ereditare și anomalii congenitale, atenție insuficientă și acordarea de asistență medicală, socială, psihologică, pedagogică familiilor cu copii cu boli cronice severe și copii cu dizabilități: dezvoltarea insuficientă a baza de diagnostic și tratament în zonele rurale și greu accesibile, servicii de transport, îngrijire de urgență și de urgență pentru gravide și copii.
Principii de bază ale organizării îngrijirii medicale pentru copii
eu. Principiul monitorizării dinamice active continue a stării de sănătate a copilului, începând din perioada neonatală.
II . Principiul continuității în activitatea medicilor care oferă îngrijiri medicale și preventive copiilor.
III . Etape în tratamentul copiilor.
IV . Principiul site-ului pediatric teritorial.
Tipuri de instituții medicale care oferă îngrijiri medicale copiilor
În conformitate cu ordinul Ministerului Sănătății al Federației Ruse din 7 octombrie 2005 nr. 627 „Cu privire la aprobarea Nomenclatorului unificat de stat și instituţiile municipale Instituțiile de îngrijire a sănătății care oferă îngrijiri medicale copiilor includ:
1. Institutii medicale
1.1.1. Spitale:
copiilor (oraș, regional, regional, republican, raion);
1.1.2. Spitale specializate:
tratament de reabilitare a copiilor;
infecțioase pentru copii;
psiho-neurologica copiilor;
psihiatrie pentru copii;
tuberculoza copiilor.
1.3. Ambulatorii
1.3.2. Policlinici:
orașul copiilor;
stomatologie pentru copii;
consultativ și diagnostic pentru copii.
1.4. Centre:
consultativ și diagnostic pentru copii.
1.6. Institutii pentru protectia maternitatii si copilariei
1.6.1. Centru perinatal.
1.6.2. Maternitate.
1.6.5. Centrul de Sănătate Reproductivă a Adolescentului.
1.6.6. Casa de copii, incl. de specialitate.
1.6.7. Bucătărie cu lapte.
1.7. Instituții sanatoriu-stațiune
1.7.4. Sanatoriu pentru copii, precum și pentru copiii cu părinți.
Organizarea muncii și structura policlinicii pentru copii
Policlinica pentru copii o instituție medicală care este o unitate structurală a unui spital de copii sau o instituție medicală independentă care oferă îngrijire extraspitalicească copiilor de la naștere până la vârsta de 18 ani (până la 17 ani, 11 luni și 29 de zile inclusiv) din zonă. de operare.
Policlinica pentru copii oferă în zona de activitate:
eu . organizarea și implementarea unui complex de măsuri preventive în rândul populației infantile prin:
asigurarea supravegherii medicale dinamice a copiilor sănătoși;
efectuarea de examinări preventive și examinări medicale ale copiilor;
efectuarea de vaccinări preventive;
susținerea de prelegeri, discuții, conferințe pentru părinți și copii despre abilitățile unui stil de viață sănătos și măsurile preventive în familie.
II . asistenta medicala si consultanta a copiilor la domiciliu si in clinica, inclusiv asistenta medicala de specialitate calificata, trimiterea copiilor pentru tratament catre spitale, spitale, pentru tratament de reabilitare in sanatoriu, selectia acestora in gradinite de specialitate, institutii recreere pentru copiiși bunăstare etc.
III . activitatea medicală și preventivă în instituțiile preșcolare și școli.
IV . măsuri antiepidemiologice (împreună cu centrele de supraveghere sanitară şi epidemiologică).
V . Protecția juridică a copiilor.
Caracteristici în organizarea activității clinicii pentru copii:
Clinicile pentru copii trebuie frecventate doar de copii sănătoși sau care suferă de boli cronice și care nu prezintă risc de răspândire a infecției în rândul copiilor. Copiii bolnavi ar trebui să primească îngrijiri medicale la domiciliu până când își revin;
atunci când vizitează o clinică pentru copii, toți copiii trebuie să treacă printr-un filtru, unde, de regulă, se află cea mai experimentată asistentă. Pe baza unui sondaj despre starea de sănătate a copilului și motivele pentru care a vizitat clinica, examinare, pielea și gâtul acestuia și, dacă este necesar, termometria, ea decide cu privire la posibilitatea de a vizita clinica pentru acest copil. Dacă este necesar, copilul este trimis la boxă, unde este examinat de medicul de gardă;
este indicat ca copiii din primii ani de viata, cei mai predispusi la diverse boli, sa fie luati in anumite zile ale saptamanii cand copiii mai mari nu trebuie consultati de medici la o clinica pentru copii.
Structura policlinicii pentru copii este construită în conformitate cu sarcinile care îi sunt atribuite și include:
filtru cu intrare separată și izolatoare cu casete; registru;
secția de îngrijire pediatrică și de înaltă specializare;
departamentul de organizare a îngrijirilor medicale pentru copii și adolescenți din instituțiile de învățământ;
departamentul (biroul) de asistență medicală și socială;
departament (birou) de tratament de reabilitare;
departamentul de îngrijiri medicale și diagnostice;
comisie de experti clinici;
partea administrativă și economică;
garderoba și alte servicii de sprijin.
Organizarea muncii preventive
Scop: desfășurarea de activități care contribuie la dezvoltarea fizică și neuropsihică armonioasă a copiilor, introducerea cerințelor de igienă în viața de zi cu zi a familiei.
Metoda principală este examinarea clinică, adică. o metodă de observare dinamică activă nu numai a copiilor bolnavi, ci și a copiilor sănătoși.
Scopul dispensarului:
prevenirea bolilor (prevenire primară sau socio-igienică);
prevenirea complicațiilor, exacerbarea bolilor (prevenție secundară sau medicală).
Organizarea muncii medicale
Activitatea medicală a medicului pediatru local include:
tratamentul la domiciliu al copiilor cu boli acute și exacerbări patologie cronică pana la recuperarea clinica completa, spitalizare conform indicatiilor;
primirea în policlinica pentru copii a convalescenților de boli acute care nu reprezintă un pericol pentru alții;
identificarea activă a pacienţilor cu formele cronice boli în stadiile incipiente, înregistrarea lor, tratament în timp utilși recuperare;
efectuarea tratamentului etiopatogenetic complex al bolilor folosind mijloace de tratament de reabilitare (metode de fizioterapie, exerciții de fizioterapie, hidroterapie);
implementarea continuității în tratamentul copiilor bolnavi cu instituții preșcolare, spitale, sanatorie;
examinarea invalidității temporare;
organizarea spitalizării;
îngrijire prenatală.
Scopul îngrijirii prenatale:
aflați starea de sănătate a gravidei, determinați grupa de risc pentru mortalitatea perinatală, statutul social, climatul psihologic în familie;
constată existența indicațiilor medicale și sociale pentru întreruperea sarcinii;
Pediatrul raional și asistenta clinicii pentru copii vizitează nou-născutul în primele 2 zile după externarea din maternitate. În viitor, asistenta vizitează copilul acasă la fiecare 1-2 zile în prima săptămână și săptămânal - în prima lună de viață.
Medicul raional vizitează din nou copilul acasă în a 14-a zi, apoi în a 21-a zi de viață a copilului. Fiecare copil sănătos în primul an de viață, medicul examinează în medie de 15 ori.
Sub supravegherea specială a medicului pediatru local sunt copiii expuși riscului.
În practica pediatrică, se obișnuiește să se distingă 3 grupuri de nou-născuți cu risc „înalt”:
1. Copii cu tulburări de adaptare (hipoxie intrauterină și asfixie la naștere, sindrom de tulburări respiratorii, sindrom edematos, stres sever la naștere, stări de imunodeficiență, stări ale unui organism revitalizat).
2. Prematuri cu retard de creștere intrauterin (prematuri, corespunzător vârstei gestaționale; noi
născuţi cu întârziere a creşterii intrauterine în raport cu vârsta gestaţională).
3. Copii cu boli ereditare, congenitale și tulburări endocrine, malformații congenitale (CMD), aberații cromozomiale, anomalii metabolice ereditare.
Organizarea îngrijirii copiilor în spital
După sistemul de organizare a muncii, spitalele de copii pot fi combinate și nelunite, după profil - multidisciplinare și specializate.
Sarcinile principale ale spitalului de copii unit includ:
furnizarea de îngrijiri medicale calificate pentru spitalizare copiilor;
introducerea unor metode moderne de prevenire, diagnosticare și tratare a pacienților în practica îngrijirii sănătății copiilor, bazate pe realizările științei și tehnologiei medicale, precum și a celor mai bune practici ale instituțiilor medicale pentru copii și a elementelor de organizare științifică a muncii;
dezvoltarea și îmbunătățirea formelor organizatorice și a metodelor de lucru ale instituției, îmbunătățirea calității și culturii îngrijirii medicale și preventive pentru copii.
Structura spitalului de copii
departamentul de admitere(cutii izolate);
departamentul de tratament și diagnostic sau sălile și laboratoarele relevante;
secția anatomopatologică;
Unitati auxiliare (farmacie, catering, birou de statistica medicala, arhiva, AHS, biblioteca).
În funcție de vârstă, se disting următoarele secții (secții): pentru prematuri, pentru nou-născuți, pentru sugari, pentru copii mici, pentru copii mai mari. După natura bolilor, secțiile (secțiile) pot fi pediatrie generală, chirurgicale, boli infecțioase și alte secții cu profil îngust (secții).
O condiție importantă organizarea raţională a îngrijirilor spitaliceşti şi utilizare eficientă fondul de pat este un sistem de spitalizare a pacienților.
Majoritatea copiilor sunt trimiși la spitale de către policlinici teritoriale și instituții pentru copii.
Spitalizarea planificată a unui copil se realizează în prezența următoarelor documente:
2. Extras detaliat din Istoricul dezvoltării copilului despre debutul bolii, tratament și analize efectuate într-o policlinică. În plus, ar trebui să existe informații despre dezvoltarea copilului, despre toate bolile somatice și infecțioase din trecut.
3. Certificat de absență a contactului copilului cu bolnavi infecțioși la domiciliu, în instituțiile pentru copii și la școală (valabil 24 de ore).
4. Certificat de vaccinări.
Recent, în țară a fost dislocată o rețea de spitale de zi pentru copii. Activitatea spitalelor de zi duce la reducerea numărului de zile de invaliditate pentru mame pentru îngrijirea copiilor, o utilizare mai rațională a fondului de pat și crearea de facilități suplimentare pentru populație.
Spitalele de zi sunt organizate pe baza policlinicilor de copii sau spitalelor din spitalele de copii. În spitalul de zi, copiii primesc tratament în apropierea spitalului (ca volum și intensitate) și se află sub supravegherea personalului medical (doar în timpul zilei).
Activitatea spitalului de zi se desfășoară în strânsă legătură cu APU și serviciile de spitalizare ale instituțiilor sanitare.
Organizarea îngrijirilor medicale în grupuri de copii
ÎN conditii moderne tratamentul și îngrijirea preventivă a copiilor din instituțiile preșcolare și școlile se organizează de către policlinica pentru copii, în zona de servicii a cărei instituție se află.
În policlinici se creează secții speciale, care includ medici și asistenți ai policlinicilor care lucrează în instituții preșcolare și școli.
Compartimentul pentru acordarea îngrijirilor medicale și preventive pe grupe (secția preșcolară-școlară) lucrează în strânsă legătură cu toate celelalte secții ale policlinicii pentru copii, secțiile centrului raional (oraș) al Serviciului Sanitar și Epidemiologic de Stat, cu un adolescent. cabinet, un dispensar medical și sportiv.
Principalele sarcini ale departamentului preșcolar-școlarpentru protejarea sănătății și reducerea incidenței copiilor în instituțiile preșcolare sunt:
organizarea de examene și activități medicale și recreative pentru copiii care intră în instituții preșcolare și școli;
controlul medical asupra condițiilor sanitare și igienice ale mediului extern, implementarea tuturor componentelor rutinei zilnice, în special alimentația, educația fizică și întărirea;
monitorizarea medicală a stării de sănătate a copiilor, efectuarea unui control medical planificat al unui contingent sănătos;
observarea activă la dispensar și tratamentul copiilor bolnavi identificați în timpul examinărilor preventive;
prevenirea amplă a bolilor acute;
organizarea muncii sanitare și educaționale în rândul părinților școlarilor, educatorilor, cadrelor didactice, personalului tehnic;
desfășurarea de activități recreative de vară;
analiza activităților instituțiilor preșcolare, școlilor, departamentelor în ansamblu și desfășurarea activităților recreative pe această bază.
Pregătirea copiilor pentru admiterea în instituțiile preșcolare este efectuată de un pediatru local, o asistentă locală, un paramedic sau o asistentă în cabinetul unui copil sănătos și constă din două secțiuni principale: pregătire generală și specială.
Pregătirea copiilor pentru școală se realizează de către medicul pediatru raional al policlinicii pentru copii.
Examinări medicale cuprinzătoare și aprofundate cu participarea medicilor specialiști (otolaringolog, oftalmolog, neuropatolog, stomatolog, chirurg, ortoped, și conform indicațiilor: ftiziatru, cardio-reumatolog, endocrinolog, dermatovenerolog etc.) pentru a maximiza recuperarea pacienții identificați până la intrarea în școală pentru copiii de 3 și 5 ani.
Toate datele din observarea la dispensar a copiilor care intră în școală, cu o anamneză detaliată, o concluzie asupra stării de sănătate și recomandări pentru monitorizarea ulterioară a copilului în condițiile școlare, sunt consemnate în „Fișa medicală a copilului” (f. 026/ y), care se transferă la școală la începutul anului școlar. Toate lucrările medicale și preventive cu copiii din școli sunt efectuate, pe lângă asistente, de către medicii secțiilor de organizare a îngrijirii medicale pentru copii din instituțiile de învățământ ale clinicilor pentru copii.
Documentatie contabila si de raportare. Indicatori de performanță ai policlinicii și spitalului de copii.
Lista solicitată a documentației contabile, formatele acestora, tipurile de documente (formular, jurnal, caiet), perioadele de păstrare și mostre au fost aprobate prin ordinul Ministerului Sănătății nr. 1030 din 04.10.80.
Clinica pentru copii folosește următoarea documentație medicală:
Fișa medicală a copilului (formular nr. 026/a);
Introduceți foaia pentru un adolescent în fișa medicală a unui pacient ambulatoriu (formular nr. 025-1 / y);
Fișă medicală „Istoria dezvoltării copilului” (formular nr. 112/a);
Card de control al observației dispensarului (formular nr. 03О/у);
Fișă de inspecție periodică (formular nr. 046/y);
Voucher pentru o programare la medic (formular nr. 025-4 / y)
Jurnal de contabilitate a muncii sanitare și educaționale;
Cartea de evidență a apelurilor medicale la domiciliu (formular nr. 031 / y);
Registrul bolilor infecțioase (formular nr. 060/a);
Cupon statistic pentru înregistrarea diagnosticelor finale corectate (formular nr. 025-2/a);
Lista persoanelor vizate examen medical(formular nr. 048/a);
Trimitere pentru consultații și birouri auxiliare (formular nr. 028/a);
Card de vaccinări preventive (f. Nr. 063/y);
Registrul vaccinărilor preventive (formular nr. 064/y);
Registrul procedurilor (formular nr. 029/y).
Evaluarea performanței institutii medicale efectuate pe baza datelor statistice ale raportului anual f. Nr. 30 și un document de raportare anual specific este raportul inserat Nr. 31 „Raport privind îngrijirea medicală pentru copii”.
Pe baza datelor absolute prezentate în formulare de raportare statistică se efectuează calculul coeficienților și indicatorilor prin care se realizează analiza activităților unei instituții sanitare.
Pentru o analiză mai detaliată, pot fi folosite informații din fișele medicale primare și din studiile speciale.
Secvența de evaluare a activităților spitalului de copii:
eu . Caracteristicile generale ale spitalului și părțile sale structurale.
P. Numărul și componența copiilor înscriși.
III . Indicatori de performanță a policlinicii:
1) organizarea primirii copiilor în clinică și îngrijirii acestora la domiciliu:
Volumul îngrijirilor în ambulatoriu;
Caracteristicile admiterii în clinică;
Organizarea îngrijirilor medicale la domiciliu;
2) efectuarea monitorizării continue a anumitor contingente de copii și a rezultatelor acestora:
nou-născuți;
Copii din primul an de viață;
Copiii care frecventează grădinițele care intră în clasa I și școlari;
Copii bolnavi supuşi supravegherii la dispensar;
3) calitatea tratamentului și îngrijirii copiilor în clinică;
4) calitatea diagnosticului medical în clinică;
5) caracteristicile de sănătate ale copiilor de diferite grupe de vârstă;
6) continuitatea lucrării policlinicii și spitalului.
IV . Indicatori de performanță a spitalului.
1) organizarea muncii spitalului (utilizarea fondului de pat);
2) calitatea tratamentului pacienţilor din spital şi componenţa copiilor bolnavi;
3) calitatea diagnosticului medical într-un spital;
4) munca departamentelor.
Indicatori de performanță ai policlinicii de copii
1. Proporția copiilor internați sub supravegherea unei policlinici în prima lună de viață, în%:
Numărul de copii sub observație
clinici în prima lună de viață
x 100
2. Proporția copiilor patronați de un medic (soră) în primele 3 zile la externarea din maternitate, în%:
Numărul de copii vizitați de un medic în primul
3 zile de la externare din maternitate
x 100
Numărul de copii sub observație
În prima lună de viață
3. Proporția copiilor care au împlinit vârsta de 1 an, observată sistematic de un medic (sora), în%:
Numărul de copii consultați în mod regulat de un medic
x 100
Numărul de copii sub 1 an
4. Proporția copiilor care aveau până la 4 luni. numai alăptarea, în %:
Numărul de copii sub 4 luni. numai
Alăptarea
x 100
1 an de viata
5. Proporția copiilor sub 1 an care nu au fost niciodată bolnavi:
Numărul de copii sub 1 an care nu au fost niciodată bolnavi
x 100
Numărul de copii care au ajuns în perioada de raportare
1 an de viata
6. Proporția copiilor care nu au avut manifestări de rahitism, în%:
Proporția copiilor fără rahitism
x 100
7. Proporția copiilor care nu erau în stare de malnutriție:
Numărul copiilor care nu erau în stare de malnutriție
x 100
Numărul de copii cu vârsta de 1 an
8. Proporția copiilor vaccinați împotriva difteriei (pertussis), în%:
Numărul de copii vaccinați împotriva
difterie, tuse convulsivă
x 100
Numărul de copii cu vârsta de 1 an
9. Proporția copiilor cărora li s-a făcut testul la tuberculină până în primul an de viață:
Numărul de copii care au primit
testul la tuberculina
x 100
Numărul de copii cu vârsta de 1 an
10. Proporția copiilor cu reacție pozitivă la testul la tuberculină, în
Numărul de copii cu reacții pozitive la
x 100
Numărul de copii cu vârsta de 1 an
11. Proporția pacienților cu boli infecțioase identificați la recepția în clinică, în%:
Numărul de pacienți cu boli infecțioase,
Identificat la recepția din clinică
x 100
Numărul de copii sub supravegherea policlinicii
Pagina 2
Îngrijirea în ambulatoriu pentru copii este asigurată de Spitalul de copii, care poate fi independentă sau poate face parte dintr-un spital de copii unit ca unitate structurală. În zona de atașament, policlinica copiilor asigură îngrijiri medicale și preventive copiilor de la naștere până la 14 ani inclusiv (14 ani 11 luni 29 zile). Acordarea asistenței medicale se asigură în clinică, la domiciliu, în instituții preșcolare și școli. 75-85% dintre copii încep și termină tratamentul într-o clinică pentru copii.
Activitatea policlinicii pentru copii este construită în conformitate cu principiile generale de îngrijire medicală și preventivă (principiul raional al serviciului și metoda de lucru dispensară). Pe site-ul pediatric - nu mai mult de 700-800 de copii de la naștere până la 14 ani inclusiv. În ciuda unei creșteri semnificative a volumului de îngrijiri de specialitate în policlinica pentru copii (chirurg, traumatolog ortoped, otolaringolog, neuropsihiatru, oftalmolog, alergolog etc.), medicul pediatru raional rămâne figura principală. Peste 60% din toate vizitele sunt luate în considerare de către medicul pediatru local.
Toți copiii bolnavi ar trebui să primească îngrijiri medicale doar acasă, prin urmare doar copiii sănătoși sau cei cu boli cronice fără exacerbare merg direct la clinica pentru copii. Peste 90% din toate vizitele la copilul acasă sunt luate în considerare de către medicul pediatru local.
Sarcinile medicului pediatru raional, pe lângă acordarea de îngrijiri medicale, includ și munca preventivă cu copiii sănătoși și cei cu patologie cronică și care au nevoie de observație la dispensar. Pediatrul raional trebuie să cunoască caracteristicile dezvoltării și formării sănătății copilului, condițiile de creștere a unui copil sănătos, prevenirea apariției și evoluției adverse a bolilor, în special la o vârstă fragedă, rolul și importanța afecțiunilor și stilul de viață al familiei. În esență, un medic pediatru local bun este un medic de familie pentru copii.
Medicul pediatru raional este obligat să mențină o comunicare constantă cu instituțiile de obstetrică și ginecologie și să asigure continuitatea în monitorizarea copiilor, mai ales în prezența factorilor de risc. Munca preventivă într-o clinică pentru copii cu copii sănătoși include examinări preventive de către un pediatru local, atunci când părinților li se oferă recomandări privind nutriția, îngrijirea copilului, educația fizică, întărire, examinări de către medici specialiști, examinări de diagnostic de laborator și vaccinări preventive.
Examenele medicale cuprinzătoare fac posibilă detectarea bolilor într-un stadiu incipient, tratarea lor în timp util și, în consecință, prevenirea dezvoltării unui proces cronic.
O atenție deosebită trebuie acordată copiilor bolnavi frecvent (4 boli pe an sau mai mult) și pe termen lung (mai mult de 40 de zile pe an), deoarece acești copii dezvoltă adesea diverse boli cronice.
Copiii din grupele de sănătate a 3-a, a 4-a și a 5-a cu o boală cronică în diferite stadii de compensare sunt sub supravegherea dispensarului unui medic pediatru și specialiști.
Munca preventivă atât cu copiii sănătoși, cât și cu cei bolnavi include activități sanitare și educaționale, educație igienă, a căror eficacitate este în mare măsură determinată de vizibilitate și persuasivitate. Convorbirile sanitar-educative au loc atât în timpul recepției la clinică, cât și în timpul vizitei la domiciliu, cât și în cursurile speciale. Sălile de clasă pentru copii sănătoși joacă un rol important în activitatea sanitară și educațională, unde părinții sunt învățați regulile de bază pentru creșterea unui copil sănătos și promovează elementele de bază ale unui stil de viață sănătos.
În funcție de rezultatele examinărilor medicale cuprinzătoare, se determină grupa de sănătate a fiecărui copil.
Munca unui medic după sistemul „medicului pediatru unic” a fost introdusă în țara noastră în anii 1952-1953. Un copil de la naștere până la vârsta de 14 ani, inclusiv, este observat de un pediatru local într-o clinică pentru copii. Până în 1953, copiii din primii 3 ani de viață erau observați de un micropediatru care lucra într-o clinică pentru copii, iar copiii de peste 3 ani erau observați de un macropediatru într-o clinică pentru copii. Introducerea sistemului „medic pediatru unic” a făcut posibilă introducerea monitorizării dinamice a stării de sănătate a copiilor (până la 14 ani inclusiv), dar a crescut numărul de contacte între copiii mici și copiii mai mari, ceea ce a contribuit în mod natural la o creștere in incidenta. În acest sens, în activitatea policlinicii pentru copii au apărut o serie de trăsături fundamentale.
În primul rând, numai copiii sănătoși sau cei care suferă de o boală cronică și care nu prezintă un pericol în ceea ce privește răspândirea infecției ar trebui să viziteze clinica pentru copii. Copiii bolnavi ar trebui să primească îngrijiri medicale la domiciliu până când își revin.
În al doilea rând, atunci când vizitează o clinică pentru copii, toți copiii trebuie să treacă printr-un filtru, unde, de regulă, cea mai experimentată asistentă este de gardă. Pe baza unui sondaj despre starea de sănătate a copilului și motivele pentru care vizitează clinica, examinându-i pielea și gâtul și, dacă este necesar, termometria, ea decide dacă copilul poate vizita clinica. Dacă este necesar, copilul este trimis la boxă, unde este examinat de medicul de gardă.
În al treilea rând, copiii din primii ani de viață, care sunt cei mai sensibili la diferite boli, ar trebui să fie luați în anumite zile ale săptămânii.
Policlinica pentru copii dispune de o secție școală-preșcolară, al cărei personal este constituit în cota de 1 medic pediatru pentru 180-200 copii de vârstă mică, pentru 600 copii de vârstă preșcolară, pentru 2000 copii de vârstă școlară, pentru 200 copii în sanatoriu. creșe, 300 de copii care învață în școli auxiliare; 1 asistenta la 100 de copii in crese
grădinițe, pentru 700 de copii care învață în școli, pentru 50 de copii care cresc în grădinițe de sanatoriu, pentru 300 de copii care învață în școlile auxiliare.
Locurile de muncă ale acestor angajați sunt situate în instituțiile respective în care se organizează supravegherea medicală a copiilor, iar chiar în policlinica pentru copii există un birou al șefului instituției școlare și preșcolare.
Un principiu important al activității policlinicii pentru copii este acordarea de îngrijiri medicale copiilor cu boli acute la domiciliu. În timpul unei vizite la un copil bolnav la domiciliu, medicul pediatru face un diagnostic preliminar al bolii, determină severitatea stării copilului, decide asupra posibilității de tratament la domiciliu sau într-un spital.
La organizarea unui spital la domiciliu, policlinica pune la dispozitia pacientului medicamente gratuite, daca este cazul, organizeaza post de asistent sau vizite de catre o asistenta de mai multe ori pe zi; medicul viziteaza copilul conform indicatiilor, dar cel putin 1 data pe zi pana la recuperare.
O cantitate mare de îngrijire la domiciliu este asigurată de un medic de urgență. El, de regulă, trebuie să se confrunte cu o patologie destul de severă, deoarece apelurile vin pentru o boală bruscă (hipertermie, dureri abdominale, vărsături, răni, otrăvire etc.). În unele cazuri, copiii bolnavi necesită spitalizare.
Recent, s-a dezvoltat specialitatea „medic de familie” - un medic generalist care monitorizează starea de sănătate a tuturor membrilor familiei, copii și adulți.
Spitale de copii Se deosebesc prin profil (diversificat și specializat), după sistemul de organizare (uni și neuniți), după volumul de activitate (capacitate paturi diverse). Spitalul de Copii cuprinde secții de specialitate (pediatrie, chirurgie, boli infecțioase), iar acestea, la rândul lor, secții pe vârstă de până la 3 ani și pe sex în rândul copiilor peste 3 ani. În plus, spitalul dispune de un serviciu de laborator și diagnostic, o secție anatomopatologică.
Secția de admitere în spitalele de copii este formată din cutii de primire și examinare, al căror număr ar trebui să fie de cel puțin 3% din numărul total de paturi de spital. În plus, la primirea copiilor, este necesar să aveți informații de la compartimentul sanitar și epidemiologic (centrul sanitar și epidemiologic) despre prezența
sau lipsa contactului cu pacienții cu boli infecțioase și de la un medic pediatru despre infecțiile din copilărie din trecut. Acest lucru vă permite să rezolvați corect problema spitalizării copilului. Pentru a limita răspândirea infecției nosocomiale, este indicat să se asigure secții cu 1-2 paturi pentru copiii sub 1 an, iar pentru copiii mai mari nu mai mult de 4 paturi.
Nu mai puțină atenție în spitalele de copii ar trebui acordată nutriției, în primul rând, o atenție deosebită este acordată alimentației copiilor în primii ani de viață. Rutina zilnică trebuie să corespundă vârstei copilului.
Munca educațională și pedagogică cu copiii bolnavi este parte integrantă a activităților medicale și preventive ale spitalului și are ca scop crearea unui regim medical și de protecție. Mamele ar trebui să se implice în îngrijirea copiilor și spitalizarea copiilor, în primul rând, primii 2-3 ani de viață, împreună cu mamele, să fie practicați mai pe scară largă.
În procesul de reformă a sănătății, se constată o reducere a numărului de paturi nu numai pentru adulți, ci și în spitalele de copii, în special în bolile infecțioase. În același timp, există o oarecare creștere a numărului de paturi specializate.
Un loc special în creșterea unui copil sănătos revine sistemului de educație publică și îngrijire medicală din instituțiile preșcolare și școli.
Toate instituțiile de învățământ public al copiilor de vârstă preșcolară și școlară sunt subdivizate în funcție de vârsta, starea de sănătate a copiilor și statutul social al familiei.
O instituție tipică pentru creșterea copiilor preșcolari este o instituție preșcolară creșă-grădiniță.
Există instituții de tip deschis (creșe, grădinițe și școli) în care copiii își petrec o parte din zi și instituții de tip închis (orfelinat, orfelinat și internat), unde copiii sunt relativ lungi (sau permanent) fără părinți. Instituțiile închise sunt destinate creșterii și educației orfanilor, copiilor mamelor singure, copiilor abandonați, precum și copiilor ai căror părinți au fost privați de drepturile părintești.
Un medic pediatru care oferă îngrijiri medicale copiilor în astfel de instituții ar trebui:
Examinați toți copiii nou sosiți și recomandați un set de măsuri medicale și pedagogice care vizează adaptarea rapidă;
Efectuați examenul de laborator și diagnosticul copiilor;
Să efectueze monitorizarea medicală constantă a stării de sănătate, a dezvoltării fizice și neuropsihice;
Asigurați vaccinări preventive;
Organizează examinări cuprinzătoare de către medici specialiști;
Ia parte activ la repartizarea copiilor în grupe și clase în conformitate cu caracteristicile anatomice, fiziologice și neuropsihice;
Efectuați un set de măsuri preventive pentru a preveni introducerea și răspândirea bolilor infecțioase.
Printre măsurile de reducere a incidenței copiilor, este necesar să se acorde o mare atenție prevenirii adaptării dificile la o instituție preșcolară.
Un rol la fel de important în reducerea incidenței copiilor revine muncii individuale cu copiii bolnavi frecvent, precum și cu copiii cu boli cronice.
Asistență medicală pentru femeile și copiii care locuiesc în mediu rural, ca întreaga populație, se dovedește în etape.
La prima etapă (sectorul medical rural), se acordă în principal asistență preventivă, antiepidemică și, în cantitate mică, asistență medicală copiilor. Majoritatea copiilor cu forme ușoare de boală sunt internați în secția de internare a unui spital raional rural, în cazurile severe, îngrijirea este asigurată în spitalul raional central, deoarece spitalele raionale rurale cu capacitate redusă nu sunt suficient asigurate cu pediatri și un terapeutul oferă adesea asistență copiilor.
Stațiile de obstetrică Feldsher oferă îngrijire în ambulatoriu în principal femeilor însărcinate și copiilor în primii ani de viață. Aceste instituții angajează un paramedic sau o asistentă medicală.
Spitalul raional central (etapa 2) servește ca principală etapă în acordarea de îngrijiri medicale copiilor din întreaga regiune. Activitatea spitalului este condusă de medicul pediatru raional, iar în raioanele mari se introduce funcția de medic șef adjunct pentru copilărie și obstetrică.
Există încă o proporție destul de mare de copii care au nevoie de tratament în secțiile de boli somatice, chirurgicale generale, boli infecțioase, dar sunt îndrumați pentru tratament către spitalele regionale de copii și spitalele generale.
În conformitate cu recomandările experților, este recomandabil să se concentreze aproximativ 70% din numărul total de paturi pentru copii în spitalele raionale centrale, aproximativ 10% în spitalul raional, iar restul de 20% din paturi ar trebui să fie asigurate. pentru internarea copiilor în centrul regional.
Pediatrii și obstetricienii centrului regional, pe lângă acordarea de îngrijiri medicale specializate de înaltă calificare, sunt încredințați cu funcțiile curatorilor din mediul rural în desfășurarea activității organizatorice, metodologice, medicale și de consiliere.
Una dintre problemele importante, dar încă departe de a fi rezolvate, este organizarea asistenței medicale. adolescenti. Recent, asigurarea îngrijirilor în ambulatoriu a fost încredințată policlinicilor pentru copii, așadar, medicilor pediatri. Înainte de aceasta, camerele pentru adolescenți funcționau la policlinici pentru adulți (au fost conservate la un număr de policlinici).
După cum s-a menționat în proiectul național „Sănătate”, în primele etape, atenția principală și măsurile organizatorice vizează îmbunătățirea radicală a celei mai masive - îngrijiri medicale primare. Cu toate acestea, nici asistența medicală internată nu a fost uitată. Accentul se pune aici pe îmbunătățirea calității sale prin îmbunătățirea organizării sale, consolidarea tipurilor sale specializate, în special introducerea intensivă a tehnologiilor medicale înalte (adică complexe, costisitoare) și crearea de centre moderne de diagnostic și tratament în toată țara noastră. Se preconizează construirea a cel puțin 15 astfel de centre în următorii ani, pentru modernizarea bazei de resurse materiale și tehnice depășite a spitalelor. De asemenea, se presupune că va exista o creștere semnificativă consistentă a salariilor pentru angajații spitalelor, astfel încât în câțiva ani situația lor financiară să nu rămână în urma terapeuților de district, pediatrilor și lucrătorilor medicali de urgență.
În proiectul național „Sănătate” se acordă multă atenție protejării maternității și copilăriei - îngrijire pediatrică și obstetrico-ginecologică. Se va realiza un screening în masă al nou-născuților pentru a îmbunătăți diagnosticul și mai ales
identificarea bolilor ereditare, care vor afecta reducerea dizabilității la copii. Au început lucrările de dotare a unităților de obstetrică pentru pacienți internați cu echipamente moderne de diagnostic și tratament; este planificată construirea a 20 de centre perinatale. Deja în 2006, aproape 5.000 de terapeuți și pediatri raionali, 1.500 de medici generaliști (medic de familie) sunt pregătiți conform unor programe moderne; în 2007 acest număr va creşte cu peste 1.000 de specialişti. Fondurile de la bugetul federal pentru acordarea de îngrijiri medicale femeilor în timpul sarcinii și nașterii cresc semnificativ (10,5 miliarde de ruble în 2006 și 14,5 miliarde de ruble în 2007). Se introduc certificatele de naștere. Pentru fiecare astfel de certificat în caz de livrare favorabilă, clinica pentru femei primește 2.000 de ruble, iar maternitatea - 5.000 de ruble. Acest lucru nu va afecta doar calitatea asistenței medicale și întreaga creștere a natalității, ci și salariile lucrătorilor medicali din aceste instituții. În 2007, suma certificatelor va crește și vor fi alocate 2.000 de ruble. policlinică pentru copii pentru observarea dispensară a fiecărui copil.
Certificatele de naștere se eliberează și femeilor înseși - începând cu a 30-a săptămână de sarcină. Costul unui certificat de naștere într-o clinică prenatală va crește la 3.000 de ruble, în maternități - până la 7.000 de ruble. Se introduc și indemnizații speciale - 1,5 mii de ruble. pentru primul copil și 3 mii de ruble. - pentru al doilea sau 40% din salariu. A fost introdus un certificat de naștere material - pentru o ipotecă, educația unui copil sau pentru partea finanțată a pensiei. Este posibil să se folosească certificatul când copilul împlinește 3 ani.
Organizarea îngrijirii medicale pentru copii
Una dintre principalele probleme ale Rusiei în prezent este deteriorarea situației demografice din cauza scăderii natalității și creșterii mortalității. Astfel, mortalitatea infantilă și mortalitatea copiilor din primul an de viață în țara noastră sunt de 2-4 ori mai mari decât în țările dezvoltate economic. În plus, recent s-a înregistrat o deteriorare a stării de sănătate a copiilor și adolescenților, o scădere a dezvoltării lor fizice și a pubertății, o creștere a morbidității generale și nivel inalt boli semnificative din punct de vedere social. Acestea din urmă sunt asociate cu factori sociali adversi și impact asupra mediului, malnutriție, corecție medicală, psihologică și pedagogică prematură. La cele mai evidente motive pentru creșterea mortalității copiilor sub vârsta de un an la începutul anilor 90. Secolul al XX-lea se referă la tranziția Rusiei la o nouă definiție a nașterii vii recomandată de OMS și la deteriorarea situației socio-economice generale din țară.
Îmbunătățirea sănătății copiilor este posibilă doar cu o politică de stat consecventă în domeniul sănătății mamei și copilului. În acest sens, în Federația Rusă au fost adoptate peste 100 de acte juridice care vizează protejarea copiilor. Maternitatea, copilăria și familia, în conformitate cu Constituția Federației Ruse, sunt sub protecția statului, ceea ce înseamnă crearea condițiilor socio-economice și legale pentru dezvoltarea și creșterea normală a copiilor. Legea federală „Cu privire la garanțiile fundamentale ale drepturilor copilului în Federația Rusă” (1998) în articolele 5 și 8 prevede stabilirea unor indicatori ai calității vieții copiilor, inclusiv valoarea minimă a serviciilor sociale, garantate. și în general accesibile educație gratuită, servicii sociale, protectie sociala copii, organizarea de reabilitare și recreere, asigurarea hranei conform standardelor minime, îngrijiri medicale gratuite. Monitorizarea demografică arată însă că măsurile luate de stat nu influență negativă factorii socio-economici privind calitatea vieții copiilor, sistemul de prestații și alocații, inclusiv pentru copiii cu dizabilități, nu compensează creșterea costului vieții. În acest sens, introducerea de low-cost și dezvoltarea tehnologiilor de înlocuire a spitalelor, eliminarea dezechilibrelor existente și implementarea programelor țintite pot fi considerate promițătoare. Rusia a ratificat Convențiile ONU „Cu privire la drepturile copilului” și „Cu privire la eliminarea tuturor formelor de discriminare împotriva femeilor” și urmărește o politică socială de stat pentru protejarea și îngrijirea copiilor și femeilor prin implementarea programelor federale vizate. „Copiii Rusiei”, „Planificarea familiei” și „Mama sigură” . Realizarea efectului programelor adoptate este posibilă sub rezerva redresării mediu inconjurator dezvoltarea infrastructurii sociale și crearea condițiilor pentru un stil de viață sănătos.
Asistență medicală pentru copii în Rusia
În țara noastră există un serviciu de planificare familială, o rețea dezvoltată de centre perinatale, secții și cabinete de genetică medicală, servicii de consultanță și diagnosticare, îngrijirea medicală pentru copii și gravide este în curs de îmbunătățire. Planificarea familială are ca scop reducerea numărului sarcini nedoriteși avort (în special în rândul adolescentelor), reducerea bolilor ginecologice, reducerea mortalității materne și infantile, recuperare funcția de reproducere femeile care suferă de infertilitate, prevenirea infertilității la băieți. Pentru a continua implementarea politicii de stat privind protecția sănătății femeilor și copiilor, a fost elaborat și este implementat programul țintă federal „Copiii Rusiei”, care prevede introducerea în țară a monitorizării mortalității materne și infantile, congenitale. malformații, precum și dezvoltarea și implementarea standardelor federale pentru furnizarea de îngrijiri medicale nou-născuților, vârsta sugarilor și utilizarea de noi tehnologii medicale pentru prevenirea, diagnosticarea și tratamentul bolilor semnificative din punct de vedere social.
În maternități se deschid secții de terapie intensivă pentru nou-născuți, dotate cu aparatură modernă, inclusiv ventilatie artificiala plămâni (IVL), pentru resuscitarea primară eficientă a unui copil născut în asfixie. Echipamentul asigură monitorizarea obiectivă a vitalului funcții importante organism în timpul terapiei intensive pe termen lung. Implementare în curs tehnologii moderne pentru nou-născuți care alăptează cu greutate mică la naștere. Copiii care au fost în condiție critică, precum și cei cu patologie perinatală sau greutate corporală mică, sunt transferați în treapta a doua de nursing în secții de specialitate. Dezvoltarea problemelor de diagnostic și tratament al infecțiilor intrauterine (IUI).
Diagnosticul prenatal al anomaliilor congenitale de dezvoltare și al multor boli ereditare ajută la reducerea natalității copiilor cu defecte de dezvoltare care sunt incompatibile cu viața.
Nou-născuții sunt examinați pentru fenilcetonurie și hipotiroidism congenital, ceea ce face posibilă identificarea în timp util a copiilor cu această patologie și prevenirea dizabilității acestora.
Diagnosticul precoce, pregătirea preoperatorie și îngrijirea chirurgicală de urgență pentru copiii cu defecte congenitale boala cardiacă (CHS) îmbunătățește semnificativ rezultatele la acest grup de nou-născuți. Continuitatea joacă un rol important în gestionarea copiilor cu patologia perinatalăîntre spitale, policlinici și centre de consultanță și diagnostic.
Baza strategică a nașterii și educației copil sanatos- prevenirea.În această zonă, un loc important în toate grupe de vârstă ocupă veriga primară a îngrijirii medicale – medic pediatru clinica raională. Examinările preventive reprezintă prima și obligatorie etapă a examinării medicale a populației infantile. Scopul lor este depistarea precoce a bolilor și implementarea setului necesar de măsuri preventive, terapeutice, de îmbunătățire a sănătății și medicale și sociale. Volumul și conținutul examinărilor preventive trebuie să corespundă dezvoltării fizice și neuropsihice a copilului în funcție de vârstă.
Examinarea preventivă se efectuează în etape:
- Etapa I - examen premedical în cadrul programului de screening.
- Etapa a II-a - medicul pediatru examinează copilul, apoi, pe baza datelor de la examenul și diagnosticul de screening și ținând cont de vârsta copilului, evaluează nivelul dezvoltării sale psihomotorii, neuropsihice, fizice și determină volumul unui examen de specialitate. .
- Etapa III - un medic de profil adecvat examinează copilul în prezența părinților.
- Etapa IV - pe baza rezultatelor unei examinări preventive, medicul pediatru face o concluzie despre starea de sănătate a copilului (îl repartizează grupului de sănătate corespunzător), dă recomandări (cu privire la regim, alimentație, educație fizică, vaccinare).
Prevenirea bolilor
Un loc important în activitatea unui medic pediatru îl ocupă monitorizarea constantă a sănătății copiilor din primul an de viață: examinări regulate cu evaluarea dezvoltării fizice și mentale, recomandări nutriționale, corectarea tulburărilor identificate, vaccinări preventive. Pediatrul examinează nou-născutul acasă în primele două zile după externarea copilului din maternitate, apoi la o zi după prima vizită, în a 10-a și a 21-a zile de viață și la vârsta de 1 lună (în clinica pentru copii). ). În perioada neonatală, conform indicațiilor, acordă consultații ale specialiștilor la domiciliu și efectuează vaccinarea împotriva tuberculozei, dacă nu s-a făcut în maternitate.
La 1 lună într-o policlinică, conform rezultatelor concluziilor medicului neonatolog al maternității, medicului pediatru raional și specialiștilor (neurolog, oftalmolog și chirurg ortoped), se determină grupa de sănătate a copilului. Mamele sunt învățate cum să efectueze un masaj complex și cum să prevină rahitismul. Efectuați lucrări explicative pentru a asigura alăptarea și hrănirea suplimentară rațională a copiilor. Dacă mama nu are lapte, controlați schema hrana artificialaşi reguli pentru introducerea alimentelor complementare.
Pe parcursul primului an de viață, medicul pediatru examinează copilul de 11 ori - de 4 ori în perioada nou-născutului, apoi la 2, 3, 5, 7, 9 și 12 luni. Nou-născuții din a doua și a treia grupă de sănătate sunt examinați de către un pediatru acasă de 4 ori pe an, un neurolog - 1 dată.
La 3 luni, se efectuează un examen de laborator de screening, copilul este examinat de specialiști (neurolog, oftalmolog, chirurg ortoped), se elaborează o concluzie privind indicațiile și contraindicațiile vaccinărilor preventive. În următoarele luni ale primului an de viață (și într-o clinică pentru copii), copiii sunt examinați de un pediatru local. El corectează alimentația copilului, efectuează vaccinări preventive, dă recomandări pentru întărire, controlează dezvoltarea neuropsihică. Dacă copilul este bolnav, acesta trebuie consultat de specialiști. Dacă este necesar, ei asigură supravegherea activă a pediatrului local și a medicilor de îngrijire medicală non-stop la domiciliu.
La vârsta de 1 an, medicul pediatru de raion, ținând cont de bolile trecute și de datele de examinare ale acelorași specialiști, face o nouă concluzie despre starea de sănătate a copilului.
În al 2-lea an de viață, examinările preventive sunt efectuate de două ori (la 1,5 și 2 ani), ulterior - anual.
La vârsta de 3 ani, înainte de a intra într-o instituție preșcolară, copiii sunt supuși examinărilor premedicale și de laborator, sunt examinați de un medic pediatru și specialiști medicali; în același timp, se evaluează dezvoltarea neuropsihică și fizică, se determină grupuri de sănătate și se distribuie în grupuri medicale pentru ore educație fizică. Apoi, la 5 și 6 ani, se efectuează același examen ca la 3 ani și se determină pregătirea funcțională a copiilor pentru școlarizare. La 8 ani, cu examen de dispensar complet, se evaluează adaptarea la școlarizare, la 8, 9, 10, 11, 12, 13 și 14 ani controlează și asimilarea programului școlar. La 6 și 12 ani, electrocardiografia (ECG) este inclusă în programul de examinare preventivă.
La 1, 3, 5, 6, 8, 10, 12 și 14 ani este obligatorie o examinare cuprinzătoare de către medici specialiști (oftalmolog, chirurg ortoped, otolaringolog, stomatolog, neurolog și alți specialiști dacă este indicat). În fiecare an, copiii sunt examinați de un medic stomatolog și pediatru, medici de alte specialități - conform indicațiilor. Adolescenții sunt monitorizați integral într-o policlinică până la 17 ani, inclusiv cu ajutorul unui psiholog.
O atenție deosebită este acordată prevenirii bolilor ginecologice și extragenitale la adolescente, conform indicațiilor, acestea sunt examinate de un medic ginecolog pediatru.
Îmbunătățirea activității de consultanță și diagnosticare cu copiii este creșterea disponibilității asistenței medicale specializate calificate pentru aceștia, reducerea costurilor economice, organizarea de spitale de zi pentru a clarifica rapid diagnosticul și a reduce durata șederii în spital.
Observarea dispensarului este efectuată cu atenție în special pentru copiii cu factori de risc pentru boli (al doilea grup de sănătate) și boli cronice (al treilea grup de sănătate), cu includerea unui complex de măsuri preventive, terapeutice și recreative și corecție medicală și pedagogică. . Reabilitarea se realizează în centre și secții de tratament de reabilitare, precum și în sanatorie specializate.
Copii cu boli cronice cu risc și cu reacții neobișnuite și complicații post-vaccinare imunoprofilaxia specifică se realizează folosind moduri optime după consultarea specialiștilor și luarea în considerare a rezultatelor studiilor clinice, funcționale și de laborator.
Dieta copiilor
Se știe că alimentație adecvată este esenţială pentru dezvoltare corpul copilului. Tendințele negative actuale includ scăderea numărului de copii care sunt alăptați, introducerea timpurie a alimentelor complementare, creșterea prevalenței bolilor. tract gastrointestinal(GIT). Propagandă alaptareași aplicare diferite feluri stimularea lactației este o verigă importantă în sistemul de măsuri care vizează îmbunătățirea stării de sănătate a copiilor și reducerea morbidității. În această lucrare sunt utilizate principalele prevederi ale Declarației comune OMS/UNICEF „Protecția, promovarea și sprijinirea alăptării”.
Punctele de distribuție a lactatelor oferă copiilor produse lactate gratuite conform prescripțiilor medicilor. Datorită prevalenței mari a bolilor sistemului digestiv, este necesară supravegherea medicală și sanitară atentă a alimentației școlarilor. Dezvoltarea industriei de alimentatie pentru bebelusi face posibila asigurarea populatiei infantile, in special primilor 3 ani de viata si copiilor cu afectiuni cronice, cu alimente speciale, inclusiv medicinale.
Când copilul se îmbolnăvește, observarea și examinarea sunt asigurate integral în stadiul prespital, dacă este necesar, copilul este trimis la spital, inclusiv în secții de specialitate. In scopul de a furniza asistență calificată pentru copii, pe tot parcursul zilei funcționează un serviciu de îngrijire medicală non-stop la domiciliu, ambulanță și stații de îngrijire medicală de urgență.
O soluție cuprinzătoare a problemelor de organizare a asistenței copiilor cu dizabilități include aspecte socio-pedagogice, psihologice și medicale și contribuie la orientarea socială a copiilor și la integrarea lor în societate.
Articole noi
- Chefir, scorțișoară, ardei roșu și ghimbir noaptea pentru pierderea în greutate Cum se combină chefirul cu ghimbir și tărâțe
- Nutriție adecvată: meniu pentru săptămână (1200 kcal)
- Vitamina E lichidă în ulei - instrucțiuni de utilizare
- Charlotte luxuriantă cu mere într-un aragaz lent pas cu pas
- Dieta „6 petale”: esența, rețetele și un meniu detaliat pentru fiecare zi pentru pierderea în greutate
- Kefir cu ghimbir si scortisoara pentru slabit Cocktail de slabit kefir scortisoara ghimbir
- De ce sunt prescrise picăturile de vitamina E pentru bolile tiroidiene?
- Ziua de descărcare pe brânză de vaci - cea mai ușoară dietă
- Dieta „6 petale”: un meniu probă pentru fiecare zi, recenzii și rezultate
- Dieta „6 petale”: principii de bază, meniuri pentru fiecare zi și rețete unice
Articole populare
- Cum să eliminați stomacul și părțile laterale ale unui bărbat acasă
- Comportament impecabil la interviu, sau cum să-i mulțumești angajatorului din primele minute!
- Bărbații brutali și trăsăturile lor Ce înseamnă un bărbat brutal
- Procedura de intrare in politie
- Afaceri fără investiții mari Echipamente pentru întreprinderile mici de până la 100.000 de ruble
- Afacere proprie: producție de produse din plastic
- prin eșantion de conosament
- Rezumatul lecției pe tema „Întrebare de lucru în Rusia
- Afaceri fără investiții mari Ce afacere mică poate fi deschisă pentru 100.000
- Analiza formării resurselor financiare
