Paciento paruošimas planinei operacijai neapima. Paciento paruošimas planinėms ir skubioms operacijoms
-
Dokumento formatas:
Failo dydis:
Darbo tipas:
Medicina, kūno kultūra, sveikatos apsauga
Paciento paruošimas operacijai. Pacientų valdymas pooperaciniu laikotarpiu
Galite sužinoti, kiek kainuoja pagalba rašant studento darbą.
Padėkite parašyti darbą, kuris tikrai bus priimtas!
GOU SPO Sachalino pagrindinė medicinos kolegija
Išplėstinio mokymo skyrius
Egzaminas Nr.1 tema:
„Paciento paruošimas operacijai. Pacientų valdymas pooperaciniu laikotarpiu
Klyuchagina Tatjana Vladimirovna
Slaugytoja chirurgijos skyrius
MBUZ "Uglegorsko centrinė rajono ligoninė"
2012 m. spalio mėn
Pagrindinis tikslas: didinti slaugytojo teorines žinias ir praktinius įgūdžius ruošiant pacientus skubioms, skubioms ir planuojama operacija gebėjimas prižiūrėti pacientus pooperaciniu laikotarpiu.
Slaugytoja turi žinoti:
v organizacijos sistema stacionarinė priežiūra gyventojų sveikatos priežiūros įstaigose v Norminiai dokumentai, apibrėžiantys pagrindinius sveikatos įstaigų uždavinius, funkcijas, sąlygas ir tvarką v Slaugos organizavimas sveikatos priežiūros įstaigų struktūriniuose padaliniuose v Terapinis ir apsauginis režimas v Ligoninės infekcijų kontrolės ir pacientų bei medicinos personalo infekcijų saugos sveikatos priežiūros įstaigose sistema v Profesinė sveikata ir sauga sveikatos priežiūros įstaigose v Perioperacinės slaugos organizavimas v Reabilitacinio gydymo ir pacientų reabilitacijos sveikatos priežiūros įstaigose organizavimas v Racionalaus ir subalansuota mityba, gydomosios ir diagnostinės mitybos pagrindai sveikatos priežiūros įstaigose v Pagrindinės apskaitos formos Medicininiai įrašai LPU. Slaugytoja turi sugebėti: Ø Įgyvendinkite ir dokumentuokite gaires slaugos procesas slaugant ligonius. Ø Skyriuje laikytis saugos ir sveikatos reikalavimų. Ø Atliekant manipuliacijas ir slaugant pacientus, užtikrinti paciento ir medicinos personalo infekcinę saugą. Ø Įgyvendinti profilaktinį, gydomąjį, diagnostinės priemonės paskyrė gydytojai. Ø Įvaldykite pasirengimo diagnostikos studijoms techniką. Ø Įvaldyti paciento paruošimo skubioms ir planinėms operacijoms techniką. Ø Įvaldyti slaugos manipuliavimo techniką. Ø Vykdyti sveikatos mokymą pacientams ir jų šeimoms. Ø Suteikite skubią pagalbą pirmoji pagalba avarinėmis sąlygomis. Ø Dezinfekuoti į skyrių patenkantį pacientą. Ø Paruoškite tam tikros koncentracijos dezinfekcinius tirpalus. Ø Dezinfekuokite paciento priežiūros priemones. Ø Medicinos prietaisų dezinfekcija, valymas prieš sterilizaciją. Ø Į dviračius sudėkite tvarsliavą, chirurginius apatinius. Ø Naudokite sterilų bix. Ø Dezinfekuokite rankas. Ø Jei reikia, organizuoti ir prižiūrėti dezinfekcijos veiklą. Ø Neatidėliotinos situacijos atveju (įpjovimas, odos punkcija ir pan.), slaugos manipuliacijų metu imtis priemonių, kad būtų išvengta profesinės infekcijos. Ø Atlikti dezinfekcijos, valymo prieš sterilizaciją ir sterilizavimo kokybės kontrolę. Paciento paruošimas planinei operacijai. Priešoperacinis laikotarpis Priešoperacinis laikotarpis yra laikotarpis nuo to momento, kai pacientas patenka į chirurgijos skyrių atlikti operaciją iki operacijos atlikimo. Priešoperacinio paciento paruošimo tikslas – sumažinti riziką susirgti intra- ir pooperacinės komplikacijos. Priešoperacinis laikotarpis yra padalintas į du etapus: diagnostinį ir parengiamąjį. Galutinė diagnozė yra gydytojo užduotis. Būtent diagnozė lemia operacijos skubumą. Bet slaugos stebėjimai apie paciento būklę, jos pokyčius ir nukrypimus gali pakoreguoti gydytojo sprendimą. Jei paaiškėja, kad pacientui reikia skubios operacijos, tada parengiamasis etapas prasideda iškart po diagnozės nustatymo ir trunka nuo kelių minučių iki 1-2 valandų. Pagrindinės skubios operacijos indikacijos yra bet kokios etiologijos kraujavimas ir ūminės uždegiminės ligos. Jei skubios operacijos nereikia, įrašomas atitinkamas įrašas ligos istorijoje ir skiriamas planinis chirurginis gydymas. Slaugytojas turėtų žinoti absoliučias ir santykines operacijos indikacijas tiek skubios, tiek planinės operacijos metu. Absoliučios indikacijos operacijai yra ligos ir būklės, kurios kelia grėsmę paciento gyvybei ir gali būti pašalintos tik chirurginiais metodais. Absoliučios indikacijos, pagal kurias atliekamos skubios operacijos, kitaip vadinamos gyvybiškai svarbiomis. Ši indikacijų grupė apima: asfiksiją, bet kokios etiologijos kraujavimą, ūmines organų ligas pilvo ertmė(ūminis apendicitas, ūminis cholecistitas, ūminis pankreatitas, perforuota skrandžio opa ir dvylikapirštės žarnos, ūminis žarnyno nepraeinamumas, pasmaugta išvarža), ūminės pūlingos chirurginės ligos. Absoliučios indikacijos planuojamai operacijai yra toliau nurodytos ligos: piktybiniai navikai (plaučių vėžys, skrandžio vėžys, krūties vėžys ir kt.), stemplės stenozė, obstrukcinė gelta ir kt. Santykinės operacijos indikacijos yra dvi ligų grupės: Įvairios planinės operacijos yra skubios operacijos. Jie išsiskiria tuo, kad chirurginės intervencijos negalima atidėti ilgam laikui. Skubios operacijos dažniausiai atliekamos praėjus 1-7 dienoms po patekimo ar diagnozės nustatymo. Taigi, pavyzdžiui, pacientas sustojo skrandžio kraujavimas gali būti operuojamas kitą dieną po priėmimo dėl pasikartojančio kraujavimo pavojaus. Skubioms operacijoms priskiriamos piktybinių navikų operacijos (dažniausiai per 5-7 dienas nuo patekimo po būtino tyrimo). Ilgalaikis šių operacijų atidėjimas gali lemti tai, kad dėl proceso progresavimo (metastazių atsiradimo, gyvybiškai svarbių organų auglio augimo ir kt.) nebus įmanoma atlikti visavertės operacijos. Nustačius pagrindinę diagnozę, atliekamas visų gyvybiškai svarbių sistemų tyrimas, kuris atliekamas trimis etapais: preliminarus įvertinimas, standartinis minimumas ir papildomas tyrimas. Išankstinį įvertinimą atlieka gydytojas ir anesteziologas, remdamiesi skundų rinkimu, organų ir sistemų tyrimu bei paciento fizinės apžiūros duomenimis. Renkant anamnezę svarbu išsiaiškinti, ar pacientas alergiškas, kokius vaistus vartojo (ypač kortikosteroidų hormonus, antibiotikus, antikoaguliantus, barbitūratus). Šiuos momentus sesuo kartais lengviau atpažįsta stebėdama pacientą ir susisiekdama su juo, nei tiesiogiai apklausdama. Slaugos intervencijos ruošiant pacientą operacijai Į standartinį minimalų egzaminą įeina: klinikinė analizė kraujas, biocheminė analizė kraujas ( viso baltymo, bilirubinas, transaminazės, kreatininas, cukrus), kraujo krešėjimo laikas, kraujo grupė ir Rh faktorius, šlapimo analizė, fluorografija krūtinė(ne vyresni nei 1 m.), odontologo išvada dėl burnos ertmės sanitarijos, elektrokardiografija, terapeuto apžiūra, moterims - ginekologo apžiūra. Slaugytojo užduotys apima paciento paruošimą tam tikros rūšies analizei ir papildomą jo būklės stebėjimą. Nustačius gretutinę ligą, atliekamas papildomas tyrimas, siekiant nustatyti tikslią diagnozę. Parengiamąjį etapą kartu atlieka gydytojas ir slaugytoja. Jis atliekamas atsižvelgiant į orientaciją į atskirus kūno organus ir sistemas. Nervų sistema. Chirurginių pacientų nervų sistemą smarkiai pažeidžia skausmas ir miego sutrikimai, su kuriais kovojama pasitelkiant įvairius vaistai labai svarbu priešoperaciniu laikotarpiu. Svarbu atsiminti, kad „psichologinė premedikacija“ kartu su farmakologiniai agentai prisideda prie stabilizavimo psichinė būsena pacientą, padėti sumažinti pooperacinių komplikacijų skaičių ir palengvinti anesteziją operacijos metu. Širdies ir kraujagyslių bei hematopoetinė sistema reikalauja didesnio dėmesio. Jei veikla nuoširdžiai - kraujagyslių sistema pažeista, skiriamos priemonės jį gerinti. Pacientams, sergantiems ūmine anemija, kraujas perpilamas prieš operaciją, jos metu ir po jos. Siekiant išvengti komplikacijų, Kvėpavimo sistema būtina pacientą išmokyti iš anksto teisingas kvėpavimas(gilus įkvėpimas ir ilgas iškvėpimas per burną) ir atsikosėjimas, siekiant išvengti išskyrų susilaikymo ir užsikimšimo kvėpavimo takuose. Tam pačiam tikslui bankai kartais dedami operacijos išvakarėse. Virškinimo trakto. Esant pilnam skrandžiui po anestezijos, turinys iš jo gali pradėti pasyviai tekėti į stemplę, ryklę, burnos ertmė(regurgitacija), o iš ten kvėpuojant patekti į gerklas, trachėją ir bronchų medį (aspiracija). Aspiracija gali sukelti asfiksiją – kvėpavimo takų užsikimšimą, dėl kurio gali mirti ligonis arba pati sunkiausia komplikacija – aspiracinė pneumonija. Kad išvengtų aspiracijos, sesuo turėtų paaiškinti pacientui, kad planuojamos operacijos dieną jis nieko nevalgytų ir negertų ryte, o prieš dieną 17-18 val. nevalgytų labai sunkios vakarienės. Prieš planinę operaciją slaugytoja pacientui atlieka valomąją klizmą. Tai daroma tam, kad atsipalaidavus operacinio stalo raumenims, nebūtų savavališko tuštinimosi. Prieš pat operaciją reikia pasirūpinti paciento šlapimo pūslės ištuštėjimu. Norėdami tai padaryti, daugeliu atvejų turite leisti pacientui šlapintis. Šlapimo pūslės kateterizavimo poreikis yra retas. Gali prireikti, jei paciento būklė sunki, jis be sąmonės arba atliekant specialias chirurgines procedūras.Oda. Operacijos išvakarėse būtina užtikrinti išankstinį chirurginio lauko paruošimą. Šis renginys yra vienas iš kontaktinių infekcijų prevencijos būdų. Vakare prieš operaciją pacientas turi nusiprausti po dušu arba nusiprausti vonioje, apsivilkti švarią patalynę, be to, keičiama patalynė. Operacijos rytą slaugytoja sausu būdu nuskuta plaukų liniją būsimos operacijos srityje. Šis įvykis yra būtinas, nes dėl plaukų sunku gydyti odą antiseptikais ir gali prisidėti prie pooperacinių infekcinių komplikacijų atsiradimo. Skustis reikia operacijos dieną, o ne anksčiau, nes skutant smulkius odos pažeidimus susidariusioje vietoje gali išsivystyti infekcija. Ruošiantis skubiai operacijai, dažniausiai apsiribojama plaukų linijos skutimosi tik operacijos zonoje. Psichologinis paciento paruošimas operacijai At tinkamą elgesį psichologinis pasiruošimas sumažina nerimo lygį, pooperacinį skausmą ir pooperacinių komplikacijų dažnį. Slaugytoja patikrina, ar sutikimas operacijai yra paciento pasirašytas. Neatidėliotinos operacijos atveju sutikimą gali duoti artimieji. Stiprų trauminį poveikį daro skausmingi paciento išgyvenimai dėl būsimos operacijos. Pacientas gali bijoti daug ko: pačios operacijos ir su ja susijusių kančių bei skausmo. Jis gali bijoti dėl operacijos baigties ir jos pasekmių. Bet kokiu atveju, būtent sesuo dėl to, kad ji nuolat yra su ligoniu, turėtų sugebėti išsiaiškinti to ar kito paciento baimės specifiką, nustatyti, ko tiksliai pacientas bijo ir kiek ir gili jo baimė. Visus pastebėjimus sesuo praneša gydančiam gydytojui, ji turi tapti dėmesinga tarpininke ir iš abiejų pusių paruošti pokalbį tarp paciento ir gydančio gydytojo apie būsimą operaciją, kuri turėtų padėti išsklaidyti baimes. Tiek gydytojas, tiek slaugytoja turi „užkrėsti“ pacientą savo optimizmu, padaryti jį savo palydovu kovojant su liga ir pooperacinio laikotarpio sunkumais. Pagyvenusių ir pagyvenusių žmonių paruošimas prieš operaciją Vyresnio amžiaus žmonės sunkiau toleruoja operaciją, rodo padidėjęs jautrumas kai kuriems vaistams, yra linkę į įvairias komplikacijas dėl su amžiumi susijusių pokyčių ir gretutinių ligų. Depresija, izoliacija, pasipiktinimas atspindi šios kategorijos pacientų psichikos pažeidžiamumą. Dėmesys skundams, gerumas ir kantrybė, punktualumas vykdant susitikimus skatina ramybę, tikėjimą geru rezultatu. Kvėpavimo pratimai yra ypač svarbūs. Žarnyno atonijai ir ją lydinčiam vidurių užkietėjimui reikia tinkamos dietos, skirti vidurius laisvinančių vaistų. Hipertrofija (adenoma) būdinga vyresnio amžiaus vyrams prostatos sunku šlapintis, todėl pagal indikacijas šlapimas šalinamas kateteriu. Dėl silpnos termoreguliacijos reikėtų skirti šiltą dušą, o vandens temperatūrą vonioje reguliuoti tik iki 37*C. Po vonios pacientas kruopščiai išdžiovinamas ir šiltai aprengiamas. Migdomieji vaistai skiriami naktimis pagal gydytojo receptą. Priešoperacinis vaikų paruošimas Kaip ir suaugusiems pacientams, vaikų priešoperacinio pasiruošimo esmė – kurti geriausiomis sąlygomis Dėl chirurginė intervencija, tačiau šiuo atveju iškylantys specifiniai uždaviniai ir jų sprendimo būdai turi tam tikrų bruožų, kurie išreiškiami kuo daugiau, tuo labiau mažiau kūdikio. Preparato pobūdis ir trukmė priklauso nuo daugelio veiksnių: vaiko amžiaus, priėmimo laikotarpio nuo ligos (gimimo), gretutinių ligų ir komplikacijų buvimo ir kt. Patologijos tipas ir Taip pat atsižvelgiama į operacijos skubumą (planinė, skubi). Tuo pačiu metu kai kurios priemonės būdingos visoms ligoms, o kita dalis taikoma tik ruošiantis tam tikroms operacijoms ir tam tikrose situacijose. Slaugytoja turėtų gerai išmanyti mokymo amžiaus ypatybes ir kompetentingai vykdyti gydytojo receptus. naujagimiams ir kūdikiai dažniausiai veikia esant avarinėms ir skubioms indikacijoms dėl apsigimimų Vidaus organai. Pagrindiniai priešoperacinio pasiruošimo uždaviniai – kvėpavimo nepakankamumo, hipotermijos, kraujo krešėjimo sutrikimų ir vandens-druskų apykaitos profilaktika, taip pat kova su šiomis ligomis. Vyresni vaikai operuojami tiek planiškai, tiek pagal skubias indikacijas. Pirmuoju atveju atliekamas išsamus klinikinis tyrimas. Daug dėmesio reikėtų skirti psichikai tausoti mažas vaikas. Vaikai dažnai jaučia susijaudinimo požymius, klausia, kada bus atlikta operacija, patiria įsikišimo baimę. Neuropsichiniai gedimai kartais siejami su netikėtai atlikta manipuliacija, todėl visada būtina trumpai paaiškinti vaikui būsimos procedūros pobūdį. Būtinai reikia vengti bauginančių žodžių ir posakių, veikti nebe šaukiant, o švelniai ir tolygiai elgiantis. Priešingu atveju slaugytoja gali paneigti visas gydytojo pastangas, siekiančias pasiekti pasitikėjimo, ramybės vaikui, kuriam numatyta operacija. Psichinis pasiruošimas turi didelę reikšmę palankiam operacijos rezultatui ir normaliai pooperacinio laikotarpio eigai. Valomos klizmos nustatymas Valomos klizmos naudojamos mechaniniam storosios žarnos ištuštinti: Kontraindikacijos: kraujavimas iš Virškinimo traktas; ūminės uždegiminės gaubtinės ir tiesiosios žarnos ligos; piktybiniai tiesiosios žarnos navikai; pirmosiomis dienomis po operacijos; įtrūkimai srityje išangė; tiesiosios žarnos prolapsas; ūminis apendicitas, peritonitas; masinis patinimas. Įranga: sistema, susidedanti iš Esmarch puodelio, 1,5 m ilgio jungiamojo vamzdelio su vožtuvu arba spaustuku; trikojis; sterilus tiesiosios žarnos antgalis, servetėlės; 20°C temperatūros vanduo, 1,5-2 l; vandens termometras; petrolatumas; mentelė, skirta antgaliui sutepti vazelinu; Aliejinė šluostė ir vystyklai; indas su aliejumi; dubens; kombinezonai: vienkartinės pirštinės, medicininis chalatas, aliejinė prijuostė, nuimami batai. Pasiruošimas procedūrai. Po ligonio sėdmenimis uždėkite aliejinę šluostę, pakabinkite ją į dubenį ir uždenkite vystyklais. Procedūros vykdymas. Procedūros užbaigimas. 1.Palydėti pacientą į tualetą arba aptarnauti indą, kai atsiranda noras tuštintis. Pateikite tualetinį popierių. Jei pacientas guli ant kraujagyslės, tada, jei įmanoma, pakelkite lovos galvą 45–60°. 2.Įsitikinkite, kad procedūra buvo sėkminga. Jei pacientas guli ant kraujagyslės – nuimkite indą ant kėdės (suoliuko), uždenkite aliejumi. Apžiūrėkite išmatas. 3.Išardykite sistemas. Įdėkite į indą su dezinfekuojančiu tirpalu Nuplaukite pacientą. .Keisti paltą, pirštines, prijuostę. Įdėkite pirštines ir prijuostę į indą su dezinfekuojančiu tirpalu. 5.Dezinfekuokite naudotus daiktus. sanitarinis ir higieninis paciento gydymas. Darbo lauko paruošimas Operacijos išvakarėse pacientas turi išsimaudyti vonioje arba po dušu, o operacijos dienos ryte kruopščiai nusiskusti greta operacinio lauko ir patį chirurginį lauką. Patekus į sunkiai sergantį chirurginį lauką, operacinės skyriaus slaugytoja nusiskuta. Operacinės lauko paruošimas atliekamas priešoperaciniame kambaryje, vadovaujant operacinei seseriai, kuri nedalyvauja operacijoje. Atsižvelgiant į tai, kad operacijos metu dažnai reikia plėsti pjūvį, plaukai nuskusti toli už numatyto chirurginio lauko. Atliekant operacijas su galvos oda, kaip taisyklė, visi plaukai nuskusti. Išimtis yra mažos minkštųjų audinių žaizdos ir gerybiniai odos navikai, ypač moterims. Prieš pilvo organų operaciją nuskutami plaukai visame priekiniame pilvo paviršiuje, įskaitant gaktą. Atlikdami skrandžio, kepenų, blužnies operacijas, vyrai taip pat nusiskuta plaukus ant krūtinės iki spenelių lygio. Kai šis pjūvis yra žemiau bambos, nuskusti gaktos plaukai ir viršutinė šlaunų dalis. Pacientams, sergantiems kirkšnies išvaržos ir kitų šios srities ligų skutimosi plaukai lytinių organų srityje ir tarpvietėje. Atliekant operacijas išangėje, plaukai skutami tarpvietėje ir ant lytinių organų, šlaunų ir sėdmenų vidiniame paviršiuje. Operuojant galūnes, visas pažeistas galūnės segmentas įtraukiamas į operacijos lauką. Prieš operaciją dėl kelio sąnarys skusti plaukus, pradedant nuo viršutinio šlaunies trečdalio iki blauzdos vidurio. Pacientams, sergantiems venų varikoze, nusiskuskite plaukus tinkamai kirkšnies sritis, ant gaktos, visa koja. Pieno liaukos operacijų metu nuskusta pažasties plaukai. Jei operaciją ketinama baigti persodinus odą, plaukelius atvartui skirtose vietose reikia nuskusti atsargiai ir atsargiai, kad nesubraižytų odos. Premedikacija Premedikacija yra taikymas vaistai ruošiant pacientą bendrajai ar vietinei anestezijai, psichoemociniam stresui numalšinti, taip pat seilių ir gleivių sekrecijai kvėpavimo takuose mažinti, nepageidaujamiems autonominiams refleksams (tachikardijai, aritmijai) slopinti, nuskausminimui sustiprinti ir miegui gilinti stadijoje. įvadinės anestezijos, sumažinti diskomfortas vietinio anestetiko injekcijos metu, siekiant sumažinti pykinimo ir vėmimo riziką pooperaciniu laikotarpiu, užkirsti kelią skrandžio turinio aspiracijai anestezijos sukėlimo metu. Ruošiantis vietinei anestezijai, reikia atkreipti dėmesį į pacientą. Paaiškinkite jam vietinės anestezijos naudą. Pokalbio metu su pacientu būtina jį įtikinti, kad operacija bus neskausminga, jei pacientas laiku praneš apie skausmą, kurį galima sustabdyti pridedant anestetiko. Pacientas turi būti atidžiai ištirtas, ypač oda kur vyks vietinė anestezija, nes val pustulinės ligos ir odos sudirginimo atveju, tokio tipo anestezijos atlikti negalima. Pacientas turi išsiaiškinti alerginės ligos ypač alergiškas anestetikams. Išmatuokite prieš anesteziją arterinis spaudimas, kūno temperatūra, skaičiuoti pulsą. Prieš premedikaciją paprašykite paciento ištuštinti šlapimo pūslė. Likus 20-30 minučių iki operacijos, premedikacija: į vieną švirkštą į raumenis įšvirkškite 0,1% atropino tirpalo, 1% promedolio tirpalo ir 1% difenhidramino tirpalo 1 ml. Po premedikacijos pacientas turi būti sąmoningas, mieguistas, ramus ir kontaktinis. Išsamus pokalbis, pasiūlymai ir emocinė parama yra neatsiejami pasiruošimo operacijai komponentai. Vaistų dozės priklauso nuo amžiaus, svorio, fizinės ir psichinės būklės. Sunkiai sergantiems ir nusilpusiems, taip pat kūdikiams ir pagyvenusiems žmonėms reikia mažesnės dozės. raminamieji vaistai ir trankviliantai. Esant psichomotoriniam susijaudinimui, priešingai, gali prireikti didesnių dozių. Po premedikacijos būtina griežtai laikytis lovos poilsis iki vietinės anestezijos pabaigos. Paciento atvežimo į operacinę taisyklės Operacinės slaugytoja, paruošusi operacinį lauką, nuima nuo paciento chirurginio skyriaus apatinius ir padeda persirengti į operacinio skyriaus apatinius. Skyriaus darbuotojai, užsidėję batų uždangalus ir marlės kaukes, gurnelį su ligoniu atneša į operacinę. Jei pacientas sąmoningas, aktyvus, tada jis savarankiškai pereina prie operacinio stalo nuo gurkšnio, jei yra sunkios būklės, jam padeda slaugytoja ir slaugytoja. Pacientas turi būti padėtas teisingoje padėtyje. Paciento vieta ar padėtis ant operacinio stalo gali būti skirtinga, atsižvelgiant į vietą, kurioje bus chirurginė žaizda, nuo operacijos pobūdžio, stadijos, taip pat nuo paciento būklės. Paciento padėtis ant operacinio stalo · Ant nugaros horizontaliai – operuojant veidą, krūtinę, pilvo organus, šlapimo pūslę, išorinius vyro lytinius organus, galūnes. · Padėtis ant nugaros atmetus galvą atgal – operacijų metu Skydliaukė, gerklų. · Padėtis ant nugaros, volelis ant stalo dedamas po apatiniais šonkauliais, kad būtų lengviau pasiekti ir apžiūrėti viršutinės pilvo dalies organus; operacijų metu tulžies pūslė, blužnis. · Padėtis šone (dešinėje arba kairėje) – inkstų operacijų metu. · gulima padėtis su apatinės galūnės, sulenktas klubo ir kelio sąnariuose – ginekologinių operacijų metu ir tiesiosios žarnos srities operacijų metu. · Trendelenburgo padėtis su nuleista galva stalo gale – atliekant dubens organų operacijas. · Padėtis, kai apatinis stalo galas nuleistas - smegenų operacijų metu. · Padėtis gulint ant skrandžio – operuojant galvos pakaušio sritį, ant stuburo, kryžkaulio sritį. Rentgeno metodai tyrimai R-skrandžio ir dvylikapirštės žarnos tyrimas. Tikslas: skrandžio ir dvylikapirštės žarnos ligų diagnostika Kontraindikacijos: kraujavimas iš opos Vykdymo algoritmas: . .Paaiškinkite, kad pasiruošimas nereikalingas .Įspėkite pacientą, kad atvyktų į rentgeno kabinetą gydytojo nurodytu laiku. .Rentgeno kabinete pacientas išgeria 150-200 ml bario sulfato suspensijos. 5.Gydytojas fotografuoja Irrigoskopija (storosios žarnos tyrimas) Tyrimo tikslas: storosios žarnos ligų diagnostika. Įranga: 1,5 l bario sulfato suspensijos (36-37 *), sistema, susidedanti iš Esmarch puodelio, 1,5 m ilgio jungiamojo vamzdelio su vožtuvu arba spaustuku; trikojis; sterilus tiesiosios žarnos antgalis, servetėlės; 20°C temperatūros vanduo, 1,5-2 l; vandens termometras; petrolatumas; mentelė, skirta antgaliui sutepti vazelinu; Aliejinė šluostė ir vystyklai; indas su aliejumi; dubens; kombinezonai: vienkartinės pirštinės, medicininis chalatas, aliejinė prijuostė, nuimami batai. Vykdymo algoritmas: .Paaiškinkite pacientui šios procedūros eigą ir būtinybę. .Paaiškinkite būsimo pasirengimo studijai prasmę: · neįtraukti iš dietos dujas gaminančius maisto produktus (daržoves, vaisius, pieno produktus, mielių produktus, juodą duoną); · duoti pacientui 30-60 ml ricinos aliejus sv darbo išvakarėse 12-13 val.; · uždėkite 2 valomąsias klizmas vakare tyrimo išvakarėse ir ryte 2 valandas prieš procedūrą; · ryto tyrimo dieną duoti serga lengva baltyminiai pusryčiai. 3.Palydėti pacientą į rentgeno kabinetą nustatytu laiku. .Su klizma įpilkite iki 1,5 litro bario sulfato suspensijos, paruoštos rentgeno kambaryje. .Daroma nuotraukų serija. Intraveninė ekskrecinė urografija operacijos paciento paruošimo slauga Tikslas: inkstų ir šlapimo takų ligų diagnostika. Įranga: vienkartiniai švirkštai 20 ml, 305 natrio tiosulfato tirpalas, viskas, ko reikia valomajai klizmai, kontrastinė medžiaga (urografinas arba verografinas, kaip paskyrė gydytojas). Vykdymo algoritmas: .Supažindinkite pacientą ir jo šeimos narius apie pasirengimą tyrimui .Nurodykite slaugytojo rekomendacijų pažeidimo pasekmes .Likus 3 dienoms iki tyrimo pašalinkite iš dietos dujas gaminančius maisto produktus. .Nevalgykite 18-20 valandų prieš tyrimą. .Dieną prieš vakarienę būtinai išgerkite vidurius laisvinančių vaistų, kaip nurodė gydytojas; apriboti skysčių vartojimą nuo popietės tyrimo išvakarėse. .Uždėkite valomąją klizmą tyrimo išvakarėse ir ryte 2 valandas prieš tyrimą. .Prieš tyrimą nevartokite maisto, vaistų, nerūkykite, nedarykite injekcijų ir kitų procedūrų. .Prieš pat procedūrą ištuštinkite šlapimo pūslę. 10.Palydėti pacientą į rentgeno kabinetą. 11.Padarykite apžvalginę nuotrauką. .Kaip nurodė gydytojas, lėtai į veną suleiskite 20-40-60 ml kontrastinės medžiagos. .Padarykite nuotraukų seriją. Paciento paruošimas endoskopijai Šiuo metu endoskopiniai tyrimo metodai naudojami tiek diagnostikai, tiek gydymui. įvairių ligų. Šiuolaikinė endoskopija atlieka ypatingą vaidmenį atpažįstant ankstyvosios stadijos daug ligų, ypač onkologinės ligos(vėžys) įvairūs kūnai(skrandis, šlapimo pūslė, plaučiai). Dažniausiai endoskopija derinama su tiksline (vizualiai kontroliuojama) biopsija, terapines priemones(vaistų skyrimas), zondavimas. Endoskopija – vizualinio tyrimo metodas tuščiaviduriai organai naudojant opto-mechaninius apšvietimo prietaisus. Endoskopiniai metodai apima: Bronchoskopija<#"16" src="doc_zip2.jpg" />Gastroskopija<#"16" src="doc_zip3.jpg" />Histeroskopija<#"16" src="doc_zip4.jpg" />Kolonoskopija - storosios žarnos gleivinė. Kolposkopija - įėjimas į makštį ir makšties sieneles. Laparoskopija<#"16" src="doc_zip7.jpg" />Otoskopija – išorinė ausies kanalas ir ausies būgnelis. Sigmoidoskopija - tiesiosios žarnos ir distalinė sigminė tuščioji žarna. Ureteroskopija<#"16" src="doc_zip10.jpg" />Cholangioskopija<#"16" src="doc_zip11.jpg" />Cistoskopija<#"16" src="doc_zip12.jpg" />Esophagogastroduodenoscopy - stemplės, skrandžio ertmės ir dvylikapirštės žarnos tyrimas. Fistuloskopija - vidinių ir išorinių fistulių tyrimas. Torakoskopija<#"16" src="doc_zip15.jpg" />Kardioskopija<#"16" src="doc_zip16.jpg" />Angioskopija<#"16" src="doc_zip17.jpg" />Artroskopija<#"16" src="doc_zip18.jpg" />Ventrikuloskopija<#"justify">Paciento paruošimas fibrogastroduodenoskopijai (FGDS) FGDS – endoskopinis stemplės, skrandžio, dvylikapirštės žarnos tyrimas, naudojant gastroskopą. At Šis tyrimas gastroskopas įkišamas per burną. Paskirtis: gydomoji, diagnostinė (tiriamų organų gleivinės būklės – uždegimų, opų, polipų, navikų nustatymas; biopsija, vaistų skyrimas). Indikacijos: stemplės, skrandžio, dvylikapirštės žarnos ligos. Seka: )Informuoti pacientą apie procedūros tikslą ir eigą, gauti jo sutikimą. )Studijų išvakarėse paskutinis susitikimas maistas ne vėliau kaip 21h (lengva vakarienė). )Tyrimas atliekamas tuščiu skrandžiu (negerti, nerūkyti, nevartoti vaistų). )Įspėkite pacientą, kad tyrimo metu jis negalės kalbėti ir nuryti seilių. )Į apžiūrą (dėl seilių išspjovimo) pasiimkite rankšluostį. )Jei yra išimamų protezų, įspėkite pacientą, kad juos reikia išimti. )Paaiškinkite pacientui, kad prieš pat tyrimą ryklės ir ryklės anestezija (Lidokaino arba Dikaino tirpalu) atliekama drėkinant inhaliatoriumi. )Paciento padėtis yra kairėje pusėje. )Po tyrimo nevalgyti 2 valandas. Paciento paruošimas sigmoidoskopijai (RRS) RRS – endoskopinis tiesiosios žarnos ir sigmoidinės gaubtinės žarnos tyrimas naudojant standųjį endoskopą (rektoskopą). Šio tyrimo metu proktoskopas įkišamas per išangę 25-30 cm. Tikslas: terapinis, diagnostinis (būsenos nustatymas gleivinė – uždegimas, erozijos, kraujosruvos, navikai, vidinis hemorojus, paimami tepinėliai, atliekamos biopsijos). Indikacijos: tiesiosios žarnos ir sigmoidinės gaubtinės žarnos ligos. Seka: )Informuoti pacientą apie tyrimo tikslą ir eigą, gauti jo sutikimą. )Likus trims dienoms iki tyrimo, iš dietos pašalinkite maisto produktus, kurie skatina dujų susidarymą. )Vakare ir ryte tyrimo išvakarėse – valomoji klizma „švarių vandenų“ poveikiui. )Tyrimo išvakarėse 12 val., pacientas išgeria 60 ml 25% bario sulfato tirpalo. )Tyrimas atliekamas ryte tuščiu skrandžiu. )Paciento padėtis tyrimo metu guli ant kairės pusės, kojos pakeltos į skrandį. )Prieš tyrimą ta vieta anestezuojama. išangė 3% dikaino tepalas. Paciento paruošimas cistoskopijai Cistoskopija – endoskopinis šlapimo pūslės tyrimas cistoskopu. Šio tipo tyrimo metu cistoskopas įkišamas per šlaplę. Paskirtis: gydomoji, diagnostinė (nustatyti gleivinės būklę – išopėjimą, papilomas, navikus, akmenų buvimą, nustatyti inkstų išskyrimo gebėjimą). Indikacijos: šlapimo sistemos ligos. Seka: )Informuoti pacientą apie būsimo tyrimo tikslą ir eigą, gauti jo sutikimą. )Prieš tyrimą ištuštinkite šlapimo pūslę. )Atlikite higieninį lytinių organų tualetą. )Paciento padėtis tyrimo metu ant nugaros, kojos atskirtos, sulenktos per kelius, ant urologinės kėdės. )Išorinė šlaplės anga apdorojama steriliu Furacillin arba Rivanol tirpalu. )Įvedus cistoskopą, išorinė anga šlaplė, gydomi anestetikais. )Po tyrimo laikykitės lovos režimo bent dvi valandas. Paciento paruošimas bronchoskopijai Bronchoskopija – tai endoskopinis bronchų medžio tyrimas bronchoskopu. Šio tyrimo metu bronchoskopas įkišamas per burną. Paskirtis: terapinė, diagnostinė (bronchų gleivinės erozijų ir opų diagnostika, ekstrahavimas svetimkūniai polipų šalinimas, bronchektazės, plaučių abscesų gydymas, vaistų skyrimas, skreplių ištraukimas, biopsija). Seka: )Informuoti pacientą apie būsimo tyrimo tikslą ir eigą, gauti jo sutikimą. )Tyrimas atliekamas tuščiu skrandžiu. Nerūkyti. Vakare, kaip nurodė gydytojas, įveskite raminamuosius vaistus. )Prieš pat tyrimą ištuštinkite šlapimo pūslę. )Iškart prieš tyrimą, kaip nurodė gydytojas, po oda sušvirkškite 0,1% atropino tirpalo 1,0 ml, 1% difenhidramino tirpalo 1,0 ml. )Paciento padėtis tyrimo metu sėdint arba gulint atlošta galva. )Prieš įdėdami bronchoskopą, anestezuokite viršutinę dalį kvėpavimo takai
)Po tyrimo nevalgyti ir nerūkyti 2 valandas. Užtikrinti paciento infekcinį saugumą Išrašant kiekvieną pacientą, lova, naktinis staliukas, lovos stovas nušluostomi skudurais, gausiai sudrėkintais dezinfekuojančiu tirpalu. Lova užklota patalyne, kuri buvo kameroje apdorota pagal vegetatyvinių mikrobų formų režimą. Jei įmanoma, stebėkite ciklišką kamerų užpildymą. Pacientui suteikiami individualūs priežiūros daiktai: spjaudyklė, lova ir kt., kurie panaudojus nedelsiant išimami iš palatos ir kruopščiai nuplaunami. Išleidus ligonį daiktai individuali priežiūra buvo atlikta dezinfekcija. Į chirurginius skyrius griežtai draudžiama priimti minkštus žaislus ir kitus dezinfekcijos neatlaikančius daiktus. Darbo pabaigoje keičiami chalatai, kaukės, šlepetės. Griežtai draudžiamas neleistinas pacientų judėjimas iš palatos į skyrių ir patekimas į kitus skyrius. Apatiniai drabužiai ir patalynė keičiami ne rečiau kaip 1 kartą per 7 dienas (po higieninio skalbimo). Be to, patalynė turi būti pakeista užteršimo atveju. Keičiant apatinius ir patalynę, ji atsargiai surenkama į medvilninius maišelius ar indus su dangteliu. Griežtai draudžiama išmesti panaudotus skalbinius ant grindų arba į atviras šiukšliadėžes. Nešvarių skalbinių rūšiavimas ir išmontavimas atliekamas specialiai tam skirtoje patalpoje už skyriaus ribų. Pakeitus patalynę, visi patalpoje ir grindyse esantys daiktai nušluostomi dezinfekuojančiu tirpalu. Pacientai išrašomi atskirame kambaryje (išrašymo kambaryje). Šlepetės ir kiti batai po paciento išleidimo ar mirties nušluostomi tamponu, sudrėkintu 25% formalino tirpalu arba 40% tirpalu. acto rūgštis kol vidinis paviršius visiškai sudrėkins. Tada batai 3 valandoms įdedami į plastikinį maišelį, po to išimami ir vėdinami 10-12 valandų, kol išnyks preparato kvapas. Skyriuje palaikoma švara ir tvarka. Valymas atliekamas bent 2 kartus per dieną drėgnu būdu, muilo ir sodos tirpalu. Dezinfekavimo priemonės naudoti pakeitus skalbinius ir tuo atveju, jei hospitalinės infekcijos. Palatose pacientams, sergantiems pūlingomis-septinėmis ligomis ir pooperaciniu laikotarpiu pūlingos komplikacijos kasdienis valymas atliekamas privalomai naudojant dezinfekavimo priemones. Paciento paruošimo skubiai operacijai ypatumai Skubios operacijos būtinos dėl traumų (minkštųjų audinių traumų, kaulų lūžių) ir ūmių chirurginių patologijų (apendicitas, cholecistitas, komplikuotos opos, smaugtos išvaržos, žarnyno nepraeinamumas, peritonitas). Skubios operacijos verčia ruoštis kuo trumpiau, atlikus tik būtiną chirurginio lauko dezinfekciją, dezinfekciją ir skutimą. Būtina spėti nustatyti kraujo grupę, Rh faktorių, išmatuoti temperatūrą. Iš perpildyto skrandžio pašalinamas turinys, skrandžio zondavimas atliekamas tais atvejais, kai pacientas valgė prieš dieną po 17-18 val. Prieš skubias operacijas klizmos nereikia, nes dažniausiai tam nelieka laiko, be to, pacientams, kurie kritinės būklėsši procedūra gali būti labai sunki. Avarinių operacijų metu ūminės ligos pilvo ertmės organams klizma paprastai yra kontraindikuotina. Esant indikacijoms, skubiai nustatoma intraveninė infuzija ir pacientas su Operacinė sistema pristatytos į operacinę, kur tęsia reikiamas priemones jau anestezijos ir operacijos metu. Pooperacinis pacientų valdymas Pooperacinė komplikacija – nauja patologinė būklė, kuri nėra būdinga normaliai pooperacinio laikotarpio eigai ir nėra pagrindinės ligos progresavimo pasekmė. Svarbu atskirti komplikacijas nuo operatyvinių reakcijų, kurios yra natūrali reakcija paciento organizmas į ligą ir operacinę agresiją. Pooperacinės komplikacijos, priešingai nei pooperacinės reakcijos, smarkiai sumažina gydymo kokybę, atitolina sveikimą, kelia pavojų paciento gyvybei. Skirti ankstyvąsias (nuo 6-10% ir iki 30% ilgų ir didelių operacijų atveju) ir vėlyvąsias komplikacijas. Atsiradus pooperacinėms komplikacijoms, svarbus kiekvienas iš šešių komponentų: pacientas, liga, operatorius, metodas, aplinka ir atsitiktinumas. Komplikacijos gali būti: · pagrindinės ligos sukeltų sutrikimų vystymasis; · gyvybinių sistemų (kvėpavimo, širdies ir kraujagyslių, kepenų, inkstų) funkcijų pažeidimai, kuriuos sukelia gretutinės ligos; · operacijos atlikimo defektų pasekmės Svarbūs yra ligoninės infekcijos ypatumai ir paciento priežiūros sistema konkrečioje ligoninėje, tam tikrų būklių profilaktikos schemos, dietinė terapija, medicinos ir slaugos personalo atranka. Pooperacinės komplikacijos yra linkusios progresuoti ir pasikartoti ir dažnai sukelia kitas komplikacijas. Lengvų pooperacinių komplikacijų nėra. Daugeliu atvejų reikia pakartotinių intervencijų. Pooperacinių komplikacijų dažnis siekia apie 10 proc., o infekcinių – 80 proc. Rizika didėja atliekant avarines ir ilgalaikes operacijas. Operacijos trukmės veiksnys yra vienas iš pagrindinių veiksnių, lemiančių pūlingų komplikacijų atsiradimą. Techninės klaidos: netinkama prieiga, nepatikima hemostazė, trauminis laidumas, atsitiktinis (nepastebimas) kitų organų pažeidimas, nesugebėjimas atriboti lauko atidarant tuščiavidurį organą, paliekant svetimkūnius, neadekvačios intervencijos, siūlių defektai, netinkamas drenažas, pooperacinio valdymo defektai. Komplikacijų prevencija ankstyvuoju ir vėlyvuoju pooperaciniu laikotarpiu Pagrindiniai pooperacinio laikotarpio uždaviniai: pooperacinių komplikacijų profilaktika ir gydymas, regeneracijos procesų pagreitinimas, paciento darbingumo atkūrimas. Pooperacinis laikotarpis skirstomas į tris fazes: ankstyvas – pirmos 3-5 dienos po operacijos, vėlyvasis – 2-3 savaites, nuotolinis (arba reabilitacijos laikotarpis) – dažniausiai nuo 3 savaičių iki 2 – 3 mėnesių. Pooperacinis laikotarpis prasideda iškart po operacijos pabaigos. Operacijos pabaigoje, kai atsistato spontaniškas kvėpavimas, pašalinamas endotrachėjinis vamzdelis, pacientas, lydimas gydytojo anesteziologo ir sesers, perkeliamas į palatą. Sesuo turi paruošti funkcionalią lovą paciento grįžimui, įrengdama ją taip, kad būtų galima prieiti iš visų pusių, racionaliai išdėliodama reikiamą įrangą. Patalynę reikia ištiesinti, pašildyti, palatą vėdinti, ryški šviesa nutildyti. Priklausomai nuo būklės, operacijos pobūdžio, jie suteikia tam tikrą paciento padėtį lovoje. Po pilvo ertmės operacijų taikant vietinę nejautrą patartina padėtis pakeltu galvos galu ir šiek tiek sulenktais keliais. Ši padėtis skatina atsipalaidavimą. pilvo raumenys. Jei nėra kontraindikacijų, po 2-3 valandų galima sulenkti kojas, apsiversti ant šono. Dažniausiai po anestezijos pacientas paguldomas horizontaliai ant nugaros be pagalvės, galva pasukta į vieną pusę. Ši padėtis tarnauja kaip smegenų anemijos prevencija, neleidžia gleivėms ir vėmalams patekti į kvėpavimo takus. Po stuburo operacijų pacientą reikia paguldyti ant pilvo, ant lovos uždėjus skydą. Pacientai, kurie buvo operuoti bendroji anestezija, reikia nuolat stebėti iki pabudimo ir savarankiško kvėpavimo bei refleksų atkūrimo. Slaugytoja stebi pacientą bendra būklė, išvaizda, odos spalva, dažnis, ritmas, pulso prisipildymas, kvėpavimo dažnis ir gylis, diurezė, dujų ir išmatų išsiskyrimas, kūno temperatūra. Siekiant kovoti su skausmu, po oda švirkščiamas morfinas, omnoponas, promedolis. Pirmą dieną tai daroma kas 4-5 valandas. Siekiant išvengti tromboembolinių komplikacijų, būtina kovoti su dehidratacija, aktyvinti pacientą lovoje, fizioterapija nuo pirmos dienos vadovaujant seseriai, su venų išsiplėtimas venos pagal indikacijas - kojų tvarstymas elastiniu tvarsčiu, antikoaguliantų įvedimas. Taip pat reikia keisti padėtį lovoje, bankuose, garstyčių pleistrus, seseriai vadovaujant kvėpavimo pratimus: guminių maišelių, kamuoliukų pūtimą. Kosint parodomos specialios manipuliacijos: reikia uždėti delną ant žaizdos ir kosint lengvai nuspausti. Jie gerina kraujotaką ir plaučių ventiliaciją. Jei pacientui draudžiama gerti ir valgyti, parenteriniu būdu skiriami baltymų, elektrolitų, gliukozės, riebalų emulsijų tirpalai. Kraujo netekimui papildyti ir stimuliacijos tikslais perpilamas kraujas, plazma, kraujo pakaitalai. Kelis kartus per dieną sesuo turėtų išvalyti paciento burną: nuvalyti rutuliuku, sudrėkintu vandenilio peroksidu, silpnu natrio bikarbonato tirpalu, boro rūgštis arba kalio permanganato gleivinės, dantenų, dantų tirpalas; pašalinti apnašas nuo liežuvio citrinos žievelės arba tamponą, pamirkytą tirpale, susidedančiame iš šaukštelio natrio bikarbonato ir šaukšto glicerino stiklinėje vandens; patepkite lūpas vazelinu. Jei paciento būklė leidžia, turite pasiūlyti jam išsiskalauti burną. Ilgai nevalgius, siekiant išvengti paausinės liaukos uždegimo, siekiant paskatinti seilių išsiskyrimą, rekomenduojama kramtyti (nepraryti) juoduosius krekerius, apelsino skilteles, citrinos skilteles. Po pilvo operacijos (laparotomijos) gali atsirasti žagsulys, regurgitacija, vėmimas, pilvo pūtimas, išmatų ir dujų susilaikymas. Pagalba pacientui – ištuštinti skrandį zondu (po skrandžio operacijos zondą įkiša gydytojas), įkišamu per nosį arba burną. Norint pašalinti nuolatinį žagsėjimą, po oda suleidžiamas atropinas (0,1 % tirpalas 1 ml), chlorpromazinas (2,5 % tirpalas 2 ml), atliekama gimdos kaklelio vagosimpatinė blokada. Norėdami pašalinti dujas, įkiškite dujų išleidimo vamzdelį, paskirkite gydymas vaistais. Po viršutinio virškinamojo trakto operacijų po 2 dienų atliekama hipertoninė klizma. Po operacijos pacientai kartais negali patys pasišlapinti dėl neįprastos padėties, sfinkterio spazmo. Siekiant kovoti su šia komplikacija, jei nėra kontraindikacijų, šlapimo pūslės srityje uždedamas kaitinimo pagalvėlė. Taip pat šlapinimąsi sukelia vandens pilimas, šiltas indas, urotropino, magnio sulfato tirpalo įvedimas į veną, atropino, morfino injekcijos. Jei visos šios priemonės buvo neveiksmingos, jie griebiasi kateterizavimo (ryte ir vakare), registruodami šlapimo kiekį. Sumažėjusi diurezė gali būti sunkios pooperacinio inkstų nepakankamumo komplikacijos simptomas. Dėl audinių mikrocirkuliacijos pažeidimo, dėl ilgalaikio jų suspaudimo, gali atsirasti pragulų. Norint išvengti šios komplikacijos, reikalingas tikslinių priemonių rinkinys. Visų pirma, jums reikia kruopštaus odos priežiūros. Plaunant odą, geriau naudoti švelnų ir skystą muilą. Po plovimo odą reikia kruopščiai nusausinti ir, jei reikia, sudrėkinti kremu. Pažeidžiamumas (kryžkaulis, pečių ašmenys, pakaušis, užpakalinis paviršius alkūnės sąnarys, kulniukai) turėtų būti sutepti kamparo alkoholis. Norint pakeisti audinių spaudimo pobūdį, po šiomis vietomis dedami guminiai apskritimai. Taip pat turėtumėte stebėti patalynės švarą ir sausumą, atsargiai ištiesinkite paklodės raukšles. Teigiamą poveikį daro masažas, specialaus anti-decubitus čiužinio naudojimas (čiužinys su nuolat besikeičiančiu slėgiu atskirose sekcijose). Ankstyvas paciento aktyvavimas turi didelę reikšmę slėgio opų profilaktikai. Jei įmanoma, reikia pasodinti, pasodinti ligonius arba bent jau pasukti juos iš vienos pusės į kitą. Taip pat turėtumėte išmokyti pacientą reguliariai keisti kūno padėtį, pakelti, pakilti, apžiūrėti pažeidžiamas odos vietas. Jei žmogus yra prikaustytas prie kėdės ar invalido vežimėlio, jam reikėtų patarti maždaug kas 15 minučių sumažinti spaudimą sėdmenims – pasilenkti į priekį ir pakilti, atsiremdamas į kėdės rankas. Pooperacinių komplikacijų priežiūra Kraujavimas gali apsunkinti bet kokią intervenciją. Be išorinio kraujavimo, reikia nepamiršti ir kraujo išsiliejimo į ertmę ar tuščiavidurių organų spindį. Priežastys – nepakankama hemostazė operacijos metu, raištelio nuslydimas nuo perrištos kraujagyslės, kraujo krešulio prolapsas, kraujo krešėjimo sutrikimai. Pagalba – pašalinti kraujavimo šaltinį (dažnai chirurginiu būdu, kartais konservatyviomis priemonėmis – šalčiu, tamponadu, spaudžiamuoju tvarsčiu), vietinis taikymas hemostatinės medžiagos (trombinas, hemostatinė kempinė, gamyklinė plėvelė), papildantys kraujo netekimą, didinantys kraujo krešėjimo savybes (plazma, kalcio chloridas, vikasolis, aminokaprono rūgštis). Plaučių komplikacijas sukelia sutrikusi plaučių cirkuliacija ir ventiliacija dėl paviršutiniško kvėpavimo dėl skausmo žaizdoje, gleivių kaupimasis bronchuose (blogas kosulys ir atsikosėjimas), kraujo sąstingis užpakalinėse plaučių dalyse (ilgas buvimas ant plaučių). nugara), sumažėjęs plaučių judėjimas dėl skrandžio ir žarnyno patinimo. Prevencija plaučių komplikacijos yra išankstinis mokymas kvėpavimo pratimai ir kosulys, dažnas padėties keitimas lovoje su pakilusia krūtine, skausmo kontrolė. Skrandžio ir žarnyno parezė stebima po operacijų pilvo ertmėje dėl virškinamojo trakto raumenų atonijos, kurią lydi žagsulys, raugėjimas, vėmimas ir išmatų bei dujų susilaikymas. Nesant operuotų organų komplikacijų, parezė gali būti pašalinta nazogastriniu išsiurbimu, hipertoninėmis klizmomis ir dujų išleidimo vamzdeliais bei į veną. hipertoniniai tirpalai, peristaltiką stiprinančios priemonės (prozerinas), mažinančios spazmus (atropinas). Peritonitas – tai pilvaplėvės uždegimas, sunkiausia intraperitoninių operacijų komplikacija, dažniausiai atsirandanti dėl ant skrandžio ar žarnų uždėtų siūlų divergencijos (nepakankamumo). At ūminė pradžia staiga atsiranda skausmas, kurio pradinė lokalizacija dažnai atitinka paveiktą organą. Be to, skausmas tampa plačiai paplitęs. Tuo pačiu metu sparčiai auga intoksikacija: pakyla temperatūra, padažnėja pulsas, ryškėja veido bruožai, džiūsta burna, pykina, vemiama, atsiranda raumenų įtampa priekinėje pilvo sienelėje. Masinio antibiotikų terapijos fone, taip pat nusilpusiems senyviems pacientams, peritonito vaizdas nėra toks ryškus. Atsiradus pilvaplėvės simptomams, uždrausti ligoniui gerti ir valgyti, peršalti ant skrandžio, neleisti nuskausminamųjų, kviesti gydytoją. Psichozė po operacijos pasireiškia nusilpusiems, susijaudinusiems pacientams. Jie pasireiškia motoriniu sužadinimu su dezorientacija, haliucinacijomis, delyru. Esant tokiai būsenai, pacientas gali nušokti nuo lovos, nuplėšti tvarstį, sužaloti aplinkinius.Įtikinėjimas, bandymai nuraminti ligonį, jį paguldyti yra neveiksmingi. Kaip nurodė gydytojas, po oda leidžiamas 2,5% chlorpromazino tirpalas. tromboembolinės komplikacijos. Trombozėms išsivystyti linkę asmenys, kuriems išsiplėtusios venos, sutrikęs kraujo krešėjimas, lėtėja kraujotaka, operuojant pažeidžiamos kraujagyslės, nutukusios, taip pat nusilpusios (ypač onkologinės ligos), moterys, daug gimdžiusios. Susidarius trombui ir venos uždegimui, atsiranda tromboflebitas. Pirmoji pagalba yra griežto lovos režimo paskyrimas, siekiant išvengti giliųjų venų trombų atsiskyrimo ir embolijos dėl kraujo tekėjimo į viršutinius skyrius. kraujotakos sistema, net iki plaučių arterijos su visomis iš to kilusiomis komplikacijomis iki žaibiškos mirties nuo pagrindinės plaučių arterijos kamieno užsikimšimo. Trombozės profilaktikai didelę reikšmę turi paciento aktyvumas pooperaciniu periodu (sąstingimo mažinimas), kova su dehidratacija, elastinių tvarsčių (kojinių) nešiojimas esant venų varikozei. Vietinis gydymas tromboflebitas sumažinamas iki aliejinių balzaminių tvarsčių (heparino tepalo) uždėjimo, suteikiant galūnei aukštesnę padėtį (Behlerio padanga, volelis). Kaip nurodė gydytojas, vartojant antikoaguliantus, kontroliuojant kraujo krešėjimo sistemos rodiklius. Pooperacinė priežiūra vaikams Anatominės ir fiziologinės vaiko organizmo ypatybės nulemia specialių poreikį pooperacinė priežiūra. Slaugytoja turėtų žinoti pagrindinio amžiaus standartus fiziologiniai rodikliai, vaikų mitybos pobūdis, įvairios amžiaus grupėse, taip pat aiškus patologijos supratimas ir chirurginės intervencijos principas. Tarp vaikų pooperacinio laikotarpio eigą įtakojančių ir ypatingos priežiūros jiems poreikį lemiančių veiksnių itin svarbios yra paciento protinis nebrandumas ir savita organizmo reakcija į chirurginę traumą. Bendri principai pooperacinė vaikų priežiūra Atvežus vaiką iš operacinės į palatą, jis paguldomas į švarią lovą. Dauguma patogi padėtis iš pradžių – ant nugaros be pagalvės. Maži vaikai, nesuprasdami būklės rimtumo, yra pernelyg aktyvūs, dažnai keičia savo padėtį lovoje, todėl tenka griebtis ligonio fiksavimo rankogaliais pririšant galūnes prie lovos. Labai neramiems vaikams liemuo papildomai fiksuojamas. Fiksavimas neturėtų būti grubus. Per stiprus galūnių traukimas rankogaliais sukelia skausmą ir venų užsikimšimą ir gali sukelti nepakankamą pėdos ar rankos mitybą iki nekrozės. Pirštai turi laisvai praeiti tarp manžetės ir odos. Fiksacijos trukmė priklauso nuo vaiko amžiaus ir anestezijos tipo. Vėmimas dažnai atsiranda pabudus iš anestezijos, todėl svarbu užkirsti kelią vėmimo aspiracijai, kad būtų išvengta aspiracinės pneumonijos ir asfiksijos. Vos tik sesė pastebi norą vemti, ji tuoj pat pasuka vaiko galvą į vieną pusę, o po vėmimo švaria sauskelne atsargiai nušluosto burną. Pabudimo laikotarpiu ir sekančiomis valandomis vaikas labai ištroškęs ir atkakliai prašo vandens. Tuo pačiu metu sesuo griežtai vadovaujasi gydytojo nurodymais ir neleidžia gerti perteklinio vandens, kuris gali sukelti pakartotinį vėmimą. Iškart pooperaciniu laikotarpiu vaikams kova su skausmu yra labai svarbi. Jei vaikas neramus ir skundžiasi skausmu pooperacinės žaizdos srityje ar kitur, slaugytoja nedelsdama informuoja gydytoją. Dažniausiai tokiais atvejais skiriami raminamieji skausmą malšinantys vaistai. Vaistus skiria tik gydytojas. Pooperacinės siūlės dažniausiai uždaromos aseptiniu pleistru. Slaugant pacientą, slaugytoja užtikrina tvarsčio švarą siūlių srityje. Pooperaciniu laikotarpiu dažniausiai pastebimos šios komplikacijos: § Hipertermija dažniausiai išsivysto kūdikiams ir pasireiškia kūno temperatūros padidėjimu iki 39 ° C ir daugiau, dažnai kartu su konvulsinis sindromas. Užtepkite vietą ledo paketais pagrindiniai laivai(šlaunikaulio arterijos), vaikas atidengtas, oda nušluostoma alkoholiu. Kaip nurodė gydytojas, karščiavimą mažinantys vaistai skiriami per burną arba parenteraliai § Kvėpavimo nepakankamumas išreiškiamas dusuliu, melsva lūpų spalva arba bendra cianoze, paviršutinišku kvėpavimu. Gali ateiti staigus sustojimas kvėpavimas. Komplikacijos išsivysto staiga ir palaipsniui. Sesers vaidmuo kvėpavimo nepakankamumo profilaktikoje ypač svarbus (aspiracijos vėmimu prevencija, reguliarus gleivių išsiurbimas iš nosiaryklės). Esant gyvybei pavojingoms sąlygoms, sesuo suteikia pirmąją pagalbą, aprūpina vaiką deguonimi (deguonies terapija, mechaninė ventiliacija). § Kraujavimas gali būti išorinis arba vidinis ir pasireiškia tiesioginiais arba netiesioginiais požymiais. Tiesioginiai požymiai – kraujavimas iš pooperacinės žaizdos, vėmimas krauju, jo priemaiša šlapime ar išmatose. Netiesioginiai požymiai yra odos blyškumas ir matomos gleivinės, šaltas prakaitas, tachikardija, kraujospūdžio sumažėjimas. Bet kokiu atveju slaugytoja praneša apie bet kokius pastebėtus kraujavimo požymius. § Oligurija, anurija – šlapimo išsiskyrimo sumažėjimas arba nutraukimas. Staigus šlapimo kiekio sumažėjimas rodo arba ryškų BCC sumažėjimą, arba inkstų pažeidimą. Bet kokiu atveju slaugytoja turi informuoti gydytoją apie pastebėtus diurezės pokyčius pacientui. Mitybos ypatybės Pirmą kartą po skrandžio ir žarnyno operacijos skiriama dieta Nr. 0. Maistas susideda iš skystų ir želė primenančių patiekalų. Leidžiama: arbata su cukrumi, vaisių ir uogų kisielius, želė, erškėtuogių sultinys su cukrumi, sultys šviežios uogos ir vaisiai, atskiesti saldžiu vandeniu, silpnas sultinys, ryžių vanduo. Maistas duodamas dažnai valgant mažais kiekiais visą dieną. Dieta skiriama ne ilgiau kaip 2-3 dienas. Mitybos ypatumai po apendektomijos · 1 diena - badas · 2 diena - mineralinis vanduo be dujų, erškėtuogių sultinys, džiovintų vaisių kompotas Per kitas tris dienas: · Visi patiekalai yra skysti ir tyrės · Dažni mažesni valgiai · Arbata su cukrumi, erškėtuogių sultinys, kompotas · Mažo riebumo vištienos sultinys · Želė, vaisių ir uogų kisielius · Prieš valgydami 20-30 minučių stiklinę šilto virintas vanduo, ir 1 stiklinė po 1,5 val Pooperacinė dieta apima atsisakymą: riebus, miltinis, sūrus maistas ir rūkyta mėsa. Mitybos po cholecistektomijos ypatumai Apytikslė dienos dieta Pirmieji pusryčiai Stiklinė erškėtuogių sultinio, neriebios varškės su nedideliu kiekiu grietinės, morkų tyrės. Pietūs Stiklinė arbatos su juodųjų serbentų uogiene arba citrina su baltais skrebučiais. Bulvių sriuba su morkų šaknimis; virtas liesa žuvis, virta vištiena arba garuose jautienos kotletas; stiklinė džiovintų vaisių kompoto. Garai baltymų omletas, bulvių košė, manų kruopos, ryžiai, arba gerai sutrinta grikių košė su pienu. Prieš miegą Stiklinė šiltos želė su vakarykšte balta duona ar krekeriais. Stiklinė šilto džiovintų vaisių kompoto. Omletas arba minkštai virtas kiaušinis, garų kotletas, su morkų, bulvių ar burokėlių tyre. Stiklinė arbatos. Pietūs Kompotas, pienas arba vienadienis jogurtas, balta duona, riekelė virtos žuvies. Plokštelė daržovių sriuba, bulvių košė su mėsos paštetu arba žuvimi, arbata su pienu. Arbata su citrina ir sausainiais. Virti burokėliai, su nedideliu kiekiu neriebios grietinės, duonos rieke, želė. Prieš miegą Garų baltymų omletas. Naktį pabudus Taurė vaisių sultys skiedžiamas vandeniu. Taigi trupmeninis subalansuota mityba, gydomieji pratimai pagal gydytojo nurodymus, reguliarūs pasivaikščiojimai grynas oras, ir gera nuotaika ir optimistiškas požiūris yra raktas į sėkmingą nepageidaujamų komplikacijų po operacijos prevenciją Mitybos ypatumai po hemoroidektomijos Po hemoroidektomijos, taip pat po bet kokių kitų virškinimo organų operacijų, skiriama dieta. Pooperaciniu laikotarpiu 1-2 dienos – alkis. 2-3 dieną - skysti ir želė panašūs patiekalai; 200 ml neriebios mėsos arba vištienos sultinys, saldinta silpna arbata, erškėtuogių užpilas, vaisių želė. 3-4 dieną - įpilkite minkštai virto kiaušinio, baltymų garų omletas, neriebus kremas. 5-6 dieną į dietą įeina trintos pieno košės, bulvių košė, daržovių kreminė sriuba. Maistas turėtų būti dalinamas iki 5-6 kartų per dieną, mažomis porcijomis. Maistas virtas ir tyrės pavidalu. Iš daržovių rekomenduojama: burokėliai, morkos, cukinijos, moliūgai, žiedinių kopūstų. Visas daržoves reikia vartoti virtas. Iš vaisių: bananai, obuolių žievelės pagrindai (geriausia kepti), slyvos, abrikosai (galima pakeisti džiovintomis slyvomis ir džiovintais abrikosais). Neįtraukti: · Ūmus · Alkoholis Pooperacinių žaizdų komplikacijų prevencija Žaizda po operacijos praktiškai sterili. Tokios žaizdos priežiūra reiškia, kad tvarstis turi būti švarus ir ramus. Kelis kartus per dieną reikia stebėti jo būklę, stebėti tvarsčio patogumą, saugumą, švarumą ir sušlapimą. Jei žaizda tvirtai prisiūta, tvarstis turi būti sausas. Nežymiai sušlapus, viršutinius tvarsčio sluoksnius reikia pakeisti sterilia tam skirta medžiaga, jokiu būdu neatidengiant žaizdos. Pooperacinės žaizdos srityje neturi būti paraudimo, patinimo, infiltracijos ar išskyrų. Slaugytoja turi informuoti gydytoją apie atsiradusius uždegimo požymius. Slaugos ypatumai pacientams, turintiems drenų, absolventų Visi kanalizacijos vamzdžiai turi būti sterilūs ir naudojami tik vieną kartą. Jie laikomi ant sterilaus stalo arba steriliame antiseptiniame tirpale. Prieš naudojimą jie nuplaunami steriliu 0,9% natrio chlorido tirpalu. Vamzdinius drenus į žaizdą ar ertmę įveda gydytojas. Drenažai gali būti šalinami per žaizdą, tačiau dažniau jie šalinami per atskirus papildomus įdurimus šalia pooperacinės žaizdos ir tvirtinami siūlais prie odos. Oda aplink drenažą kasdien apdorojama 1% briliantinės žalios spalvos tirpalu ir keičiamos marlės servetėlės „kelnaitės“. Slaugytoja stebi išskyrų kiekį ir pobūdį per drenažą. Esant hemoraginiam turiniui būtinai iškviečiamas gydytojas, pamatuojamas kraujospūdis ir apskaičiuojamas pulsas. Drenažo vamzdis iš paciento gali būti pratęstas stikliniais ir guminiais vamzdeliais. Indas, į kurį jis nuleidžiamas, turi būti sterilus ir užpildytas 1/4 dalies antiseptinio tirpalo. Kad infekcija nepatektų per drenažo vamzdį, indas keičiamas kasdien. Pacientas paguldomas ant funkcinės lovos, kad būtų matomas drenažas, o jo priežiūra nebūtų apsunkinta, dedama į tokią padėtį, kad išskyros galėtų laisvai nutekėti. Naudojant aktyvų drenažą elektrinio siurbimo pagalba, būtina stebėti jo veikimą, išlaikant slėgį sistemoje 20-40 mm Hg ribose, ir indo pripildymą. Jei kyla abejonių dėl drenažo praeinamumo, skubiai kviečiamas gydytojas. Žaizdos ar ertmės plovimas per drenažą atliekamas taip, kaip nurodė gydytojas, naudojant švirkštą, kuris turi būti sandariai prijungtas prie drenažo vamzdžio. Išsiskyrusį eksudatą, kaip nurodė gydytojas, specialiame mėgintuvėlyje galima siųsti tirti į bakteriologinę laboratoriją. Vamzdinių drenų pašalinimą atlieka gydytojas. Jei drenažas manipuliavimo metu iškrenta iš žaizdos ar ertmės, slaugytoja nedelsdama apie tai praneša gydytojui. Panaudotas drenažas vėl neįvedamas. Ligonio perrišimas su drenais pleuros ertmėje Indikacijos: drenažo priežiūra pooperacinėje žaizdoje. Įranga: 4 pincetai, Cooper žirklės, tvarsčio medžiaga (rutuliukai, servetėlės), 0,9% natrio chlorido tirpalas, 70% alkoholis, 1% jodonato tirpalas, 1% briliantinio žalumo tirpalas, tvarstis, kleolis, keičiami drenai, guminės pirštinės, indas su dez. . sprendimas. Seka: .Nuraminkite pacientą, paaiškinkite būsimos procedūros eigą. .Užmaukite gumines pirštines. .Nuimkite seną tvarstį, kuris tvirtina tvarstį (įsitikinkite, kad kartu su tvarsčiu nepašalinamas drenažas iš žaizdos). .Pakeiskite pincetą. .Odą aplink drenažą apdorokite marlės rutuliuku, suvilgytu 0,9% natrio chlorido tirpale. .Nusausinkite odą aplink kanalizaciją ir apdorokite 70% alkoholiu. .Sutepkite žaizdos kraštus 1% jodonato tirpalu, tepdami blotingus judesius. Jei netoleruojate jodonato, naudojamas 1% briliantinės žalios spalvos tirpalas. .Pakeiskite pincetą. .Padėkite ant žaizdos paviršiaus aplink drenažą steriliomis servetėlėmis.
Apibrėžkite pasirengimo prieš operaciją sąvoką. Išvardykite priešoperacinio laikotarpio komponentus. Išvardykite pagrindinius paciento paruošimo planinėms ir skubioms operacijoms skirtumus. Apibūdinkite vykstančias priešoperacinio paciento paruošimo veiklas planinės operacijos metu.
Priešoperacinis laikotarpis – Tai laikotarpis nuo paciento patekimo į ligoninę iki operacijos pradžios. Tradiciškai jis skirstomas į diagnostinis Ir pasiruošimo laikotarpis .Pagrindiniai tikslai diagnostinis laikotarpis:
Nuodugnus sisteminis paciento tyrimas, siekiant nustatant pagrindinę diagnozę Ir gretutinių ligų nustatymas ;
Nustatyti organizmo ir sistemų funkcijos būklę ir laipsnį;
Apibrėžkite parodymus Ir kontraindikacijosį operaciją;
Apibrėžkite tipas ir tūris chirurginė intervencija;
Pasirinkite anestezijos metodas;
Pasirengimas prieš operaciją- priemonių sistema, skirta komplikacijų prevencijai operacijos metu ir po jos.
Pagrindiniai laikotarpio uždaviniai pasirengimas prieš operaciją:
Atlikti nustatytų komplikacijų, sutrikusių paciento organų ir sistemų funkcijų korekciją (pvz., gydyti anemiją, aukštą kraujospūdį ir kt.);
Kūno „saugumo ribos“ sukūrimas, imunologinių organizmo jėgų didinimas;
Dezinfekuoti endogeninės infekcijos židinius;
Paruoškite darbo lauką;
Atlikti premedikaciją;
Paciento transportavimas į operacinę.
Priešoperacinio laikotarpio trukmė yra skirtinga ir priklauso nuo paciento būklės sunkumo, ligos pobūdžio, operacijos skubumo.
Veikla planuojamo pasiruošimo metu
psichikos paruošimas sukurti aplinką aplink pacientą, kuri įkvepia pasitikėjimą sėkminga operacijos baigtimi. Norint teisingai paruošti paciento psichiką operacijai, labai svarbu, kad slaugytojai laikytųsi deontologijos taisyklių. tvoros nervų sistema o paciento psichika nuo dirginančių ir traumuojančių veiksnių daugiausia lemia pooperacinio laikotarpio eigą.
2.Konkretūs įvykiai : tai apima veiklą, kuria siekiama paruošti tuos organus, kuriems turi būti atlikta operacija. Tai yra, atliekama nemažai tyrimų, susijusių su šio organo operacija. Pavyzdžiui, širdies operacijos metu atliekamas širdies zondavimas, plaučių operacijos metu - bronchoskopija, skrandžio operacijų metu - skrandžio sulčių analizė ir fluoroskopija, fibrogastroskopija. Širdies ir kraujagyslių sistemos paruošimas:
Priimant - egzaminas;
· Vykdymas bendra analizė kraujo
· Biocheminiai tyrimai kraujas ir, jei įmanoma, rodiklių normalizavimas
Širdies ritmo ir kraujospūdžio matavimas
EKG pašalinimas
Atsižvelgiant į kraujo netekimą – kraujo paruošimas, jo preparatai
Instrumentinis ir laboratoriniai metodai tyrimai (širdies ultragarsas).
¾ Kvėpavimo sistemos paruošimas:
· Mesti rūkyti
Likvidavimas uždegiminės ligos viršutinių kvėpavimo takų.
Kvėpavimo testų atlikimas
Paciento mokymas taisyklingai kvėpuoti ir kosėti, o tai svarbu plaučių uždegimo profilaktikai pooperaciniu laikotarpiu
· Krūtinės ląstos rentgenas arba rentgenas.
¾ Virškinimo trakto paruošimas
Burnos ertmės sanitarija
Skrandžio plovimas
Skrandžio turinio išsiurbimas
Maitinimas prieš operaciją
¾ Paruošimas Urogenitalinė sistema :
Inkstų funkcijos normalizavimas;
· Atlikti inkstų tyrimus: šlapimo tyrimus, likutinio azoto (kreatinino, šlapalo ir kt.) nustatymą, ultragarsą, urografiją ir kt. Nustačius patologiją inkstuose ar šlapimo pūslėje, atliekama atitinkama terapija;
Moterims būtina prieš operaciją ginekologinė apžiūra ir, jei reikia, gydymas. Planinės operacijos menstruacijų metu neatliekamos, nes šiomis dienomis padidėja kraujavimas.
¾ Imunitetas ir medžiagų apykaitos procesai:
Paciento organizmo imunobiologinių išteklių gerinimas;
Baltymų apykaitos normalizavimas;
· Vandens-elektrolitų ir rūgščių-šarmų balanso normalizavimas.
¾ Odos dangteliai:
Odos ligų, galinčių sukelti sunkių komplikacijų pooperaciniu laikotarpiu, iki sepsio (furunkuliozė, piodermija, infekuoti įbrėžimai, įbrėžimai ir kt.) nustatymas. Odos paruošimas reikalauja pašalinti šias ligas. Operacijos išvakarėse pacientas maudosi higieninėje vonioje, duše, keičia apatinius;
· Operacinis laukas paruošiamas prieš pat operaciją (prieš 1-2 val.), nes skutimosi metu atsiradę įpjovimai ir įbrėžimai per ilgesnį laiką gali uždegti.
Prieš operaciją vakarepacientui atliekama valomoji klizma, pacientas išsimaudo higieninėje vonioje arba duše, keičia apatinius ir patalynę, atliekama vakarinė premedikacija . Pacientų, atvykstančių į operaciją, moralinė būklė labai skiriasi nuo pacientų, kuriems atliekama tik operacija konservatyvus gydymas, kadangi operacija yra didelė fizinė ir psichinė trauma. Vienas operacijos „laukimas“ kelia baimę ir nerimą, rimtai sumenkina paciento jėgas.
Operacijos išvakarėse pacientą apžiūri gydytojas anesteziologas, kuris nustato sedacijos sudėtį ir laiką, pastaroji dažniausiai atliekama likus 30-40 min iki operacijos, po kaip pacientas šlapinosi, išėmė protezus (jei buvo), taip pat kitus asmeninius daiktus.
Pacientas, uždengtas paklode, ant gurkšnio galvos pirmiausia nuvežamas į operacinę, kurios vestibiulyje perkeliamas į operacinės rūbą. Priešoperaciniame kambaryje pacientui ant galvos uždedamas švarus kepuraitės, ant kojų – švarūs batų užvalkalai. Prieš atvesdama pacientą į operacinę, slaugytoja turi patikrinti, ar joje nebuvo pašalinti ankstesnės operacijos kruvini apatiniai, tvarsčiai, instrumentai.
Ligonio istorija, rentgeno nuotraukos pristatomos kartu su pacientu.
Priešoperacinis paciento paruošimas
Ruošiant pacientą operacijai, būtina pašalinti arterinė hipertenzija ir stabilizuoti kraujospūdį, kad jis nesvyruotų anestezijos ir intubacijos metu. Reikia pasiekti normalų kraujospūdį arba bent jau sumažinti diastolinį kraujospūdį iki žemiau 100 mm Hg. Art. Naktį prieš operaciją Ringerio laktato tirpalą patartina suleisti į veną.Jei manoma didelis kraujo netekimas, patartina paruošti paciento kraują perpylimui, kad būtų išvengta užsikrėtimo virusu per davė kraujo. Autologinio kraujo perpylimas nurodomas atliekant cistektomiją, dubens ir retroperitoninės dalies pašalinimą limfmazgiai, su nefrektomija ir nefroureterektomija, varpos ekstirpacija, atvira arba transuretraline prostatektomija, uretroplastika. Esant dideliam kraujo netekimui, skiriama operacijos metu surinkto kraujo refuzija.
Senyviems pacientams pastebėta hipokalemija paprastai yra susijusi su bendro kalio kiekio sumažėjimu. Jei kalio kiekis kraujyje viršija 3 mmol/l, to gali pakakti geriamasis vartojimas kalio papildų, nors papildymas bus lėtas ir atidės operacija. Esant mažesniam kalio kiekiui, galima leisti vaistus į veną, o infuzijos greitis neturi viršyti 10 mmol/val. Operacijos atidėjimas iki pasveikimo normalus lygis kalis yra išmintingiausias sprendimas.
Ambulatorinė chirurgija
Ambulatorinis vykdymas chirurginės intervencijos tampa įprasta dėl jų ekonominio pagrįstumo. Chirurginės intervencijos į kirkšnį, kapšelį, varpą, daugelis endoskopinių operacijų gali būti atliekamos be vėlesnės hospitalizacijos ir su minimalia komplikacijų, susijusių tiek su anestezija, tiek su pačia operacija, tikimybe. Ypač gerai tokias operacijas toleruoja vaikai, todėl jie negali būti atskirti nuo tėvų.Dieną prieš operaciją gydytojas anesteziologas turėtų pasikalbėti su pacientu ir tėvais, jei operacija atliekama vaikui; pageidautina, kad vaiką apžiūrėtų vienas iš gydytojų. Pacientas turi atvykti ne vėliau kaip 1 valanda iki operacijos. Per šį laiką jam skiriami raminamieji ir analgetikai, jei operaciją planuojama atlikti taikant vietinę nejautrą. Prieš operaciją patartina susitikti su paciento šeimos nariais ir įeiti į operacinę prieš ligoniui užmiegant, kad vėl jį nuramintume. Po operacijos pacientas kurį laiką būna specialioje sveikimo palatoje, vėliau iki išrašymo perkeliamas į įprastą palatą pilnam pasveikimui.
Telefoninis ryšys su slaugos punktu leidžia greitai reaguoti, jei vėliau iškiltų kokių nors problemų.
Įrankiai
Su operacinės slaugytojos pagalba patartina sukurti kiekvienos rūšies operacijos, kurią dažniausiai atliekate, kortelę, joje nurodant paciento padėtį ant operacinio stalo, reikalingų instrumentų sąrašą ir siuvimo medžiagą. Priemonių sąrašas pateikiamas daugelio operacijų aprašyme. Naudokite čia pateiktą įrankių sąrašą, kad sukurtumėte savo įgūdžius ir techniką labiausiai atitinkančius. Šias korteles galite naudoti operacinėje, kol pacientui daroma anestezija. Turėkite žemėlapį po ranka. Patikrinkite, ar visi įrankiai yra vietoje.Įrankiams reikalingas specialus vežimėlis. Įsigykite 5–6 stalčių besisukantį vežimėlį (tokį mechaniką dažniausiai naudoja savo įrankiams laikyti). Stalčius galima dažyti skirtinga spalva kad nesusipainiotų. Juose išdėstykite kateterius, bugius, stentus, specialius instrumentus ir operacinėje operacinėje operacinėje operacinėje laikykite vežimėlį su atsargomis. Siuvimo medžiagai, ypač atliekant operacijas kūdikiams ir vaikams, patartina turėti atskirą vežimėlį. jaunesnio amžiaus kuriems reikalinga speciali siūlų medžiaga ir adatos.
1 pav. Galite pagaminti dar 2 naudingus įrankius – „Rummel“ turniketą (A) ir porą 25–30 cm intrarenalinių spenelių (B).
Atliekant koaguliacinę pielolitotomiją su gelio paruošimu, prieš operaciją patikrinami visi rinkinio komponentai (1.2 lentelė).
1.2 lentelė. Specialaus gelio paruošimas koaguliacinei pielolitotomijai
1. Krioprecipitatas iš kraujo banko, 2 maišeliai po 15 ml (paruoškite iš anksto, nes atitirpimas trunka 30 minučių)
2. 10 % CaCl2 tirpalas, 1 ampulė
3. Metileno mėlyna
4. Angiokateteris 18F, nupjautas perteklius ir pritvirtintas čiaupas
5. 35 ml talpos švirkštas
6. Sistema intraveninei infuzijai be čiaupo. Tvirtinama prie angiokateterio
7. 60 ml talpos švirkštas drėkinimui
8. 8F kūdikių maitinimo zondas
9. 200 ml talpos padėklas
10. Izotoninis drėkinimo tirpalas
Krionuosėdas įtraukite į 60 ml švirkštą, įpilkite 6 ml metileno mėlynu dažyto CaCl2 tirpalo ir sumaišykite dėkle. Gautas gelis surenkamas į 35 ml švirkštą ir per angiokateterį įlašinamas į dubenį. Pašalinę krešulį, praplaukite šlapimtakį izotoniniu fiziologiniu tirpalu, naudodami 8F kūdikių maitinimo vamzdelį (arba ploną PVC vamzdelį).
Taip pat būtina turėti veidrodžius ir įtraukiklius. Pavyzdžiui, tarpvietės prostatektomijai reikalingas specialus galinių ir šoninių veidrodėlių komplektas, taip pat prostatos traktoriai su peiliais, kurie yra išauginti liaukai įtempti. Žiediniai įtraukikliai būtini atliekant operacijas vaikams, taip pat atliekant intervencijas
1.3 lentelė. Priešoperacinis kontrolinis sąrašas
Veiklos rizikos vertinimas
Mityba [albumino kiekis serume mažesnis nei 435 µmol/L (3 g/dL)] Imuninė būklė (bendras limfocitų skaičius mažesnis nei 1109/l, alergija)
Vaistų terapija(aspirinas, kortikosteroidai, imunosupresantai, antibiotikai, chemoterapiniai vaistai)
Plaučių funkcija (krūtinės ląstos rentgenograma, kraujo dujos, kvėpavimo tyrimas, priešoperacinis plaučių paruošimas)
Žaizdų gijimas (baltymų ir vitamino C trūkumas, dehidratacija ir hipovolemija, anemija, radiacija)
Nutukimo paciento paruošimas
Informuotas sutikimas ir gavimas
Kraujo surinkimas
Odos paruošimas
Žarnyno paruošimas
Premedikacija
Kraujo perpylimas
Skysčių infuzija
Vaistai
Antibiotikai
Ant šlaplės. Balfour įtraukiklis su lanksčiais veidrodžiais yra būtinas suaugusiųjų operacijoms, tačiau daugeliu atvejų patogus universalus įtraukiklis su nuimamais Omni-Tract veidrodžiais.
Priešoperacinis kontrolinis sąrašas
Kad nepamirštumėte susitikimų, prieš operaciją pasitikrinkite pagal kontrolinį sąrašą (1.3 lentelė).Darbo lauko paruošimas
Skutimasis padidina odos užterštumą bakterijomis, todėl tai turėtų būti daroma kuo arčiau operacijos. Skustuvas su giliais ašmenimis daro mažiausiai žalos odai. Skustuvą naudokite tik būsimų pjūvių vietose, o kitose vietose – žirklės. Po skutimosi odą reikia nuplauti, kad būtų lengviau prieiti vietiniai antiseptikai bakterijoms, kurios kolonizuoja odos paviršių. Jodoforai, tokie kaip povidono jodas (betadinas), kuris yra sudėtingas paviršinio aktyvumo junginys, lėtai atpalaiduoja jodą.Šiuo tirpalu reikia plauti chirurginį lauką 5-10 minučių, tada užtepti koncentruotu jodoforu. Šių tirpalų sąlytis su jautria lytinių organų oda, taip pat jų nutekėjimas po paciento kūnu gali nudeginti. Kol chirurgas plauna rankas, slaugytoja gali tvarkyti chirurginį lauką. Chirurginis laukas turi būti greitai gydomas, ypač vaikams, naudojant šiltus tirpalus.
Vaikus, kai jie dar nepadengi ant operacinio stalo, patartina pasišildyti infraraudonųjų spindulių lempa. Ilgalaikių operacijų metu tirpalai, skirti vartoti į veną, pašildomi iki kūno temperatūros. Siekiant sumažinti pacientų šilumos nuostolius operacijos metu, įžeminimui naudojamos mažos plokštės.
Darbo lauko užterštumas
Bakterijos kolonizuoja paviršinius, žvynuotus odos epitelio sluoksnius ir plaukų folikulai. Chirurgų ir medicinos personalo rankos turi mažesnę užteršimo riziką nei plaukai, krentantys nuo galvos į žaizdą arba įnešti į jas nuo grindų gaktos plaukai. Chirurgų ir operacinės personalo uniforma (kepurės, chalatai, dengiantys kaklą, batų užvalkalai) sumažina grindų ir operacinės lauko užteršimo galimybę. Po kirpimo nepamirškite išsiplauti plaukų. Įpraskite kasdien valyti odą po nagais muilu ir vandeniu bei naudoti kitos rankos nagą. Tokiu atveju prieš operaciją rankas nusiplauti šepetėliu užtrunka ne ilgiau kaip 5 minutes, nes jau atliktas mechaninis nagų valymas. Nereikia plauti rankų po nuolatine vandens srove, kuri ne tik eikvoja vandenį, bet ir apsunkina pokalbį su asistentu. Nuplaukite ir nuvalykite talką nuo pirštinių, pageidautina mūvėkite talku nepadengtas pirštines (Hunt ir kt., 1994).Epiliacija
12 voltų nuolatinės srovės generatorius gali būti naudojamas plaukams pašalinti nuo odos paviršiaus, kuris bus naudojamas šlaplei formuoti. Naudojant padidinamąjį stiklą su 3 kartų padidinimu, tiesi adata įvedama į folikulą išilgai plauko. Atsargiai traukdami plaukus pincetu, palieskite adatą aktyviu elektrodu. Po kelių koaguliacijų plaukai ištraukiami kartu su adata.Apima chirurginį lauką
Lipnūs lakštai tarnauja kaip antibakterinė ir šiluminė barjera. Pjūvio vieta uždengiama sausomis steriliomis sauskelnėmis ir fiksuojama pirštais. Prašome sauskelnes laikyti sausas. Neabsorbuojantys plastikiniai lipnūs lakštai sumažina veikimo lauko užteršimo galimybę, tačiau jei jie nėra pagaminti iš porėtos medžiagos, leidžiančios prakaituoti, po jais dauginsis bakterijos. Iš paklodės galima suformuoti kišenę ir operacijos metu laikyti joje instrumentus.Priešoperacinė profilaktika
Pooperacinės komplikacijos
Mityba
Prieš operaciją nustatoma optimali paciento mityba. Jei reikia, maitinkitės per zondą arba parenteriniu būdu.Didesnėms operacijoms, tokioms kaip cistektomija, nusilpę pacientai turi 14F silastinį nazogastrinį vamzdelį arba gastrostomiją. Pritvirtinkite vamzdelį prie pilvo siena rankinės-virvelės siūlą ir neišimkite iki tol, kol nesusiformuos stoma. Kai kuriais atvejais mitybai gali būti dedama jejunostomija. Mitybos specialisto pagalba parenkami paruošti mišiniai enterinei mitybai, atsižvelgiant į virškinimo ir įsisavinimo ypatumus, paciento poreikius. maistinių medžiagų ir jų tolerancija alerginės reakcijos Ir amžiaus ypatybės. Pradėkite valgyti nuo izotoninių tirpalų. Vienu metu nedidinkite suleidžiamo maistinio tirpalo koncentracijos ir tūrio. Tirpalų boliusas leidžiamas tik pacientams, sergantiems gastrostomija, maitinant per jejunostomiją, maistiniai tirpalai leidžiami lėtai ir nuolat. Atsiradus netolerancijai, jie grįžta į ankstesnę koncentraciją ir tūrį ir pradeda labai lėtai juos didinti. Klausimas apie galimybę tokiems pacientams pereiti prie geriamosios mitybos yra gana sudėtingas.
Žarnyno paruošimas
Subalansuoto plovimo metodas. Nustatykite paciento kūno svorį ir kraujo serumo elektrolitų sudėtį. Priskirkite tik skysčius. Operacijos išvakarėse 12 arba 16 valandą pacientas pradeda gerti po 240 ml subalansuoto elektrolitų tirpalo su polietilenglikoliu (GoLYTELY), skirto žarnynui paruošti, kas 10 minučių 4 valandas (bendras tūris). - iki 6 litrų). Kai atsiranda pykinimas, į raumenis suleidžiama 10 mg prochlorperazino maleato. Arba galima 12 valandų trukmės metoklopramido infuzija į veną; tai padidins peristaltiką ir padidins širdies sfinkterio tonusą bei užkirs kelią vėmimui. (Skirtingai nei metoklopramidas, prochlorperazino maleatas turi centrinį vėmimą mažinantį poveikį, o periferinis jo veikimas pasireiškia žarnyno veiklos slopinimu.)Dar kartą nustatomas paciento kūno svoris ir serumo elektrolitų sudėtis. 13, 14 ir 23 val. pacientas išgeria 1 g neomicino, o likus valandai iki operacijos pradžios jam į veną suleidžiama 500 mg metronidazolo. Eritromicinas, kuris skiriamas 1 g per burną 13, 14 ir 23 val., gali būti pakeistas metronidazolu. Jei metronidazolas buvo paskirtas prieš operaciją, jis vartojamas ir po jos - du kartus su 8 valandų intervalu.Likus 4 valandoms iki operacijos, įsigalioja taisyklė „nieko viduje“.
Vaikams su neurogeninė disfunkcija sutrinka šlapimo pūslės funkcija. Jiems parodyta 3 dienų skysta dieta ir klizmos (be subalansuoto žarnyno tirpalo, leidžiamo per nosies skrandžio zondą).
Ruošdamiesi geriamam manitolio vartojimui, likus 3–4 dienoms iki operacijos, jie pradeda vartoti tik skysčius. Operacijos išvakarėse pacientas išgeria 1 litrą vandens, kuriame ištirpinta 100 g manitolio. Skysčių praradimas dėl manitolio pakeičiamas į veną Ringerio tirpalas su laktatu arba 5% gliukozės tirpalu fiziologiniame natrio chlorido tirpale 100-125 ml / h greičiu.
Venų kaniuliavimas
90% atvejų anesteziologas kaniuliuoja stuburo veną. Šlaunikaulio venos kateterizacija yra susijusi su infekcinių komplikacijų rizika. Rentgeno chirurgo atliekama poraktinės venos perkutaninė kateterizacija nereikalauja bendrosios nejautros, tačiau kartais gali komplikuotis dėl pneumotorakso išsivystymo ir arterijos pažeidimo. Kraujagyslių kateterizavimo technika aprašyta p. 101.Premedikacija
Jau pirmą kartą gydant pacientą, pageidautina išspręsti premedikacijos poreikio klausimą. Narkotiniai vaistai 45-60 minučių prieš operaciją. Su jais į tą patį švirkštą galima traukti atropiną. Svarbu, kad būtų pasiruošę deguonies, siurbimo, gaivimui reikalingos įrangos ir vaistų, atsargų trachėjos intubacijai. Optimalus stebėjimo metodas yra pulso oksimetrija. Dabar, kai dauguma operacijų atliekamos nestacionarizuojant ligonių, stengiamasi neleisti injekcijų, o anesteziologas anestezijos sukėlimo metu į veną suleidžia atropiną.Optimalaus vaisto klausimas lieka atviras. Morfinas turi raminamąjį poveikį, tačiau gali sukelti pykinimą ir vėmimą. Pentazocinas gali būti gera morfijaus alternatyva. Vaikams gali būti skiriami geriamieji vaistai, nes injekcijos yra skausmingos ir tiesiosios žarnos taikymas vaistai nepatikimi. Lentelėje. 1.4 išvardyti vaistai ir dozės, dažniausiai skiriami premedikacijai.
1.4 lentelė. Vaistų dozės (mg/kg) premedikacijai

Paimta iš: Luck S.R. Priešoperacinis įvertinimas ir pasiruošimas // Swenson's Pediatric Surgery / Red. J. Y. Roffensperger. - 5th edition - Norwalk: Appleton and Lange, 1990. - P. 7.
Infekcijos prevencija
Šių visuotinai priimtų taisyklių laikymasis gali sumažinti infekcinių komplikacijų dažnį.1. Siekiant išvengti kryžminės pacientų infekcijos, esant galimybei, būtina operuoti ambulatoriškai.
2. Prieš operaciją aptiktos infekcijos židiniai turi būti dezinfekuojami.
3. Pacientai prieš pat intervenciją išsimaudo higieninėje vonioje. Prieš genitalijų operaciją pageidautinas tualetas su heksachlorofenu. Jei reikia atlikti makšties operaciją, prieš naktį rekomenduojama nusiprausti vieno iš jodoforų tirpalu.
4. Žarnos operacijai turi būti kruopščiai paruoštos.
5. Pacientams, kuriems bus atlikta didelė operacija, skiriama profilaktika antibiotikais.
Pooperacinis antibiotikų vartojimas
Atrodo, kad švariems pacientams profilaktika antibiotikais nėra būtina: infekcinių komplikacijų tikimybė yra per maža. Nesant bakteriurijos ir audinių infekcijos, antibakterinius vaistus galima vartoti tik pačios operacijos metu, kai yra žaizdos užteršimo galimybė, ir ankstyvuoju pooperaciniu laikotarpiu infekcijai slopinti. Išimtis – pacientai, kuriems implantuojami protezai. Antibiotikas švirkščiamas į raumenis 1 valandą prieš operaciją. Didelis pasirinkimas veiksmas, o po operacijos daromos dar 2 injekcijos ta pačia doze su 8 valandų intervalu.Įrengiant nuolatinį kateterį papildomai į veną suleidžiama ampicilino enterokokinei infekcijai slopinti. Ištraukus kateterį, keletą dienų galima skirti trimetoprimo (sulfametoksazolo).Antibakteriniai vaistai„švariems“ ligoniams, esant žaizdos užteršimui, jų prireikia daugiausia tik operacijos metu ir per artimiausias 3-4 val.. Infekuotiems pacientams skiriami terapiniai, o ne su. prevencinis tikslas preparatų parinkimas atsižvelgiant į tariamą infekcijos sukėlėjo tipą. Esant pilvo ertmės infekcijai, klindamicinas yra veiksmingas kartu su gentamicinu.
Ypatingi atvejai, kai reikalinga antibakterinė profilaktika
Įrengiant balioninį kateterį arba atliekant cistoskopiją, į veną skiriamas cefalosporinas (cefaleksinas), kurio dozė yra 25 mg / kg. Esant ventrikuloperitoniniam šuntui, vankomicinas suleidžiamas į veną prieš pat ir per 2 dienas po ne šlapimo takų operacijos. Jei operacija atliekama ant šlapimo takų pridėti gentamicino. Atliekant operacijas su žarnyno atidarymu, pastaroji ruošiama aukščiau aprašytu būdu, likus 30 minučių iki intervencijos, skiriamas 2 kartos antibiotikas cefoksitinas, jis vėl įvedamas operacijos metu ir tęsiamas 3 5 dienos. Arba cefotetaną galima švirkšti vieną kartą.Širdies vožtuvų liga sergančių pacientų operacijas gali komplikuoti bakterinis endokarditas. Jiems reikia antibiotikų profilaktikos. Ampicilinas (2 g) ir gentamicinas (1,5 mg/kg) suleidžiami į raumenis arba į veną 30 minučių prieš operaciją, po 6 valandų – 1,5 g amoksicilino per burną arba toliau parenteriniu būdu skiriami minėti vaistai. Esant alergijai penicilinui, jį galima pakeisti vankomicinu, kurio 1 g dozė suleidžiama per 60 minučių.
Lentelėje. 1.5 išvardijamos antibiotikų vartojimo sąlygos perioperaciniu laikotarpiu.
1.5 lentelė. Antibiotikų režimas prieš operaciją
Operacijos žingsnių kartojimas
Pakartokite mintyse prieš einant miegoti operacijos išvakarėse visus jos etapus. Tai padės greičiau ir tiksliau užbaigti. Perskaitykite jo aprašymą knygoje ar žurnalo straipsnyje. Dar svarbiau operacijos dienos ryte įsivaizduoti jos eigą visose smulkmenose.Operacinės parengtis
Ateikite į operacinę prieš anesteziologui užmigdant pacientą. Tai darydami ne tik įkvėpsite pacientui pasitikėjimą, bet ir stebėsite visus anestezijos ir paciento paruošimo etapus, už kuriuos esate visiškai atsakingi. Žinokite visus operacinės darbuotojus vardu, taip darbas vyks sklandžiau. Jei reikia, parodykite anesteziologui, kaip teisingai nustatyti operacinio stalo padėtį. Prie negatoskopo pritvirtinkite rentgeno nuotraukas ir skenavimus, be jų neoperuokite. Patikrinkite rentgeno spindulius. Įsitikinkite, kad operuojate paveiktoje pusėje. rentgeno spinduliai gali padėti nustatyti pjūvio vietą ir teisingai naršyti chirurginiame lauke, ypač šalinant akmenis. Po operacijos būtinai aplankykite pacientą palatoje, patikrinkite jo būklę ir susitikimų vykdymą, net jei dirbate su rezidentu, kuris gali tai padaryti pats.Atsargumo priemonės operacijos metu
Operacinės patalpos temperatūrą nustatykite į 70–72 °F (21–22,2 °C) suaugusiems, 72–74 °F (22,2–23,3 °C) vaikams ir 74–76 °F (23,3–25,5 °C) kūdikiai.Atlasas rodo paciento padėtį ant operacinio stalo kiekvienos operacijos metu, aprašomos atsargumo priemonės, kurių reikia imtis guldant pacientą. Po kauliniais iškilimais būtinai padėkite guminę kempinę, kad nepažeistumėte nervų kamienų, ypač alkūnkaulio ir tarpvietės nervų. Kai pacientas guli ant šono, apsaugai po ranka padėkite pagalvę. brachialinis rezginys. Nervų pažeidimo galimybė yra ypač reali, kai pacientui atliekama litotomija. Jį klodami stenkitės sumažinti raumenų, raiščių, sąnarių įtampą. Mažoms vaikų operacijoms naudokite tvirtinimo įtvarą.
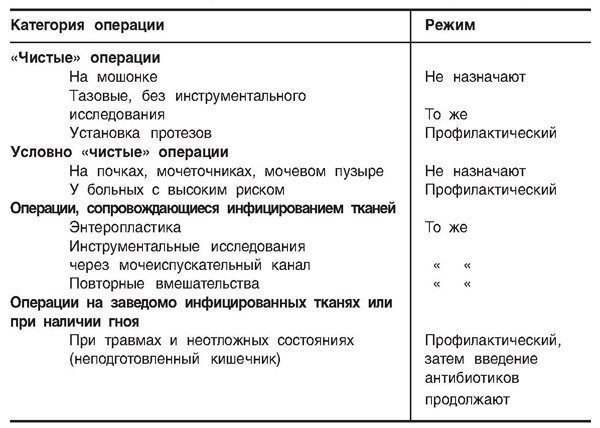
pacientai susideda iš veiksmų komplekso. Kai kuriais atvejais jos sumažinamos iki minimumo (avarinėms ir skubioms operacijoms), o pasirenkamoms operacijoms jas reikėtų atlikti atidžiau.
Avarinių operacijų metu ūminis apendicitas, pasmaugta išvarža Dėl neprasiskverbiančių minkštųjų audinių žaizdų pakanka suleisti morfino ar promedolio tirpalą, nuskusti chirurginį lauką ir iš jo turinio ištuštinti skrandį. Pacientams, patyrusiems sunkius sužalojimus, būtina nedelsiant imtis antišoko priemonių (skausmo malšinimo, blokadų, kraujo ir antišoko skysčių perpylimo). Prieš operaciją dėl peritonito, žarnyno nepraeinamumo
turėtų būti atliktas skubios pagalbos priemonės kovai su dehidratacija, detoksikacinė terapija, druskos korekcija ir elektrolitų pusiausvyrą. Ši veikla turi prasidėti nuo paciento atvykimo momento ir neturėtų atidėti operacijos.
Ruošiant pacientą planinei operacijai,
patvirtinta diagnozė, nustatyta lydinčios ligos kurios gali apsunkinti ir kartais padaryti tokią operaciją neįmanomą.
Būtina nustatyti endogeninės infekcijos židinius ir, jei įmanoma, juos dezinfekuoti. Priešoperaciniu laikotarpiu tiriama plaučių ir širdies funkcija, ypač vyresnio amžiaus pacientams. Nusilpusiems pacientams prieš operaciją reikia perpilti baltyminius vaistus ir kraują, taip pat kovoti su dehidratacija. Daug dėmesio reikia skirti paciento nervų sistemos paruošimui prieš operaciją. Slaugytojos pareigos. Medicininis pasiruošimas
operaciją atlieka tiesiogiai slaugytoja
gydytojo receptą. Slaugytoja taip pat atlieka fizinę
paciento paruošimas, skirtas pooperacinių komplikacijų prevencijai, paruošia paciento odą, burnos ertmę, virškinimo traktą operacijai. Chirurgijos skyriaus medicinos darbuotojas turi atsiminti, kad nesąžiningas net ir pačių nereikšmingiausių, iš pirmo žvilgsnio, operuojamo paciento priežiūros priemonių atlikimas gali sukelti tragiškų pasekmių.
Laukdamas operacijos žmogus natūraliai nerimauja, jo nerimas yra pagrįstas. Skausmo laukimas, o kai kuriais atvejais ir savo bejėgiškumo pooperaciniu laikotarpiu nuojauta, ligonį trikdo ir slegia. Slaugytoja, bendraudama su pacientu, jokiu būdu neturėtų pakeisti gydytojo
ir pabandyk jam paaiškinti būsimos operacijos esmę. Tačiau tai turi palaikyti paciento pasitikėjimą tuo
dėl aukštos chirurgų ir anesteziologų kvalifikacijos vaistų ir kitų specialių technikų pagalba atliekama operacija ir pooperacinis laikotarpis bus neskausminga. Svarbu
įtikinti pacientą gydymo sėkme. Tai sunki užduotis
reikalaujantis kiekvienu atveju individualaus požiūrio į sergantį asmenį. Nepriklausomai nuo jūsų nuotaikos, būtina nuolat palaikyti gerą paciento, kuriam ruošiamasi operuoti, nuotaiką.
Labai svarbu stiprinti paciento pasitikėjimą tais specialistais, kurie vadovauja jo gydymui ir tiesiogiai jį vykdo. Tai galioja ir tiems specialistams, kurie pacientą gydys pirmosiomis dienomis po operacijos palatoje. intensyvi priežiūra. Visiškai nepriimtina, kad slaugytoja pacientų akivaizdoje kritiškai kalba apie bet kurio medicinos personalo darbą, net jei tokiai kritikai ir yra pagrindas.
Svarbus slaugytojo veiklos elementas yra dirigavimas kvėpavimo pratimai ypač ruošiantis senyvų pacientų operacijai. Slaugytoja privalo
tik norėdama priminti apie būtinybę atlikti kvėpavimo pratimus griežtai laikantis gydytojo recepto, ji įpareigota pacientams paaiškinti, kad pooperacinis laikotarpis yra daug lengvesnis tiems, kurie prieš operaciją aiškiai laikėsi visų gydytojo nurodymų. Teisingas kvėpavimo režimo įgyvendinimas (kosulys ir kvėpavimo takų išskyros pašalinimas) vaidina didžiulį vaidmenį pooperacinių plaučių komplikacijų prevencijai.
Slaugytoja turi prižiūrėti rūkalius. Būtina juos įtikinti, kad reikia mesti rūkyti, nes rūkymas sutrikdo kosulio refleksą ir prisideda prie skreplių susilaikymo plaučiuose, o tai sukelia plaučių komplikacijų po operacijos.
Žmogaus burnos ertmėje yra daug mikroorganizmų,
kai kurie iš jų yra patogeniški. Ypač daug jų sergant dantų ėduonies, dantenų uždegimu ir lėtinis tonzilitas( tonzilių uždegimas). At sveikas žmogus vyksta natūralus burnos valymas. Po operacijos situacija kitokia. Pacientams sumažėja seilėtekis, jiems sunku ir dažnai neįmanoma išsivalyti dantis. Gėrimo ir valgymo per burną apribojimas arba nutraukimas sukuria papildomos sąlygos infekcijos vystymuisi, kuri visada gali būti smarkiai suaktyvinta
ir skambink like vietinis uždegimas burnos ertmės, ryklės, paausinės liaukos membranos ir bendros gyvybei pavojingos komplikacijos (sepsis).
Pacientams, sergantiems dantų ir dantenų ligomis priešoperaciniu laikotarpiu, būtina dezinfekuoti burnos ertmę. Nesant akivaizdžių burnos ertmės pažeidimų, pasiruošimas prieš operaciją sumažinamas iki taisyklių laikymosi
higiena: valytis dantis 2 kartus per dieną (ryte ir prieš miegą)
ir privalomas burnos skalavimas po kiekvieno valgio.
Jei pacientas ilgą laiką nesivalė dantų, jam nereikėtų patarti pradėti valytis dantis priešoperaciniu laikotarpiu, nes tai sukels dantenų dirginimą ir uždegimą, dėl kurio bus atidėta operacija. Toks pacientas gali nusišluostyti
dantis ir liežuvį steriliu marlės audiniu, sudrėkintu tirpale geriamojo soda(1/2-1 arbatinis šaukštelis stiklinei šilto vandens). Po to praskalaukite burną šiltu vandeniu.
Virškinimo trakto paruošimas. Prieš bet kokią operaciją
pacientas turi būti išvalytas iš virškinimo trakto. Dėl skrandžio ir žarnyno pūtimo, pripildyto dujų ir turinio, po operacijos sutrinka šių organų aprūpinimas krauju, o tai prisideda prie infekcijos išsivystymo žarnyne, prasiskverbiant už žarnyno sienelių, ir dėl to.
padidėjęs slėgis gali nulaužti pilvo organų siūles po operacijos. Be to, pilvo pūtimas ir
žarnyne smarkiai pablogėja širdies ir kraujagyslių bei plaučių sistemos, o tai savo ruožtu pablogina pilvo organų aprūpinimą krauju. Tuščiavidurių pilvo organų turinys šių organų operacijų metu gali patekti į laisvą pilvo ertmę, sukeldamas pilvaplėvės uždegimą (peritonitą). Turinio buvimas skrandyje, kuris būtinai atsiranda, kai auglys užstoja skrandžio išeinamąją angą arba su opiniu susiaurėjimu, yra pavojingas, nes anestezijos metu jis gali patekti į paciento burną, o iš ten į plaučius ir sukelti uždusimą.
Pacientams, kuriems nėra sutrikusi evakuacija iš skrandžio, paruošimas viršutiniai skyriai virškinamojo trakto prieš operaciją apsiriboja visišku nevalgimu operacijos dieną. At
pažeidžiant evakuaciją iš skrandžio prieš operaciją, skrandžio turinys išpumpuojamas. Norėdami tai padaryti, naudokite storą
skrandžio vamzdelis ir švirkštas ertmėms plauti.
Susikaupus tirštos konsistencijos maisto likučiams ir gleivėms, atliekamas skrandžio plovimas - vietoj švirkšto ant zondo galo uždedamas didelis stiklinis piltuvas.
Pacientams, sergantiems žarnyno nepraeinamumu, susikaupia didelis skrandžio turinio kiekis.
Dėl valymo žemesni skyriaižarnynas dažniausiai yra
uždedama valomoji klizma. Viena klizma ar net dvi klizmos (naktį ir rytą) negali veiksmingai išvalyti žarnyno lėtinis vėlavimas kėdė, taigi
viena iš pagrindinių priešoperacinio laikotarpio užduočių – užtikrinti, kad paciento išmatos būtų kasdieninės nepriklausomos. Tai ypač reikalinga pacientams, kurie linkę kauptis dujoms (vidurių pūtimas) ir kenčia nuo lėtinio vidurių užkietėjimo. Tuštinimosi normalizavimą gali užtikrinti tinkama mityba.
Odos paruošimas. Odos porose ir raukšlėse kaupiasi mikroorganizmai, kurių patekimas į žaizdą turėtų būti pašalintas. Tai yra paciento odos paruošimo operacijai prasmė. Be to, užteršta oda po operacijos gali tapti pūlingų-uždegiminių ligų išsivystymo vieta, t.y. viso organizmo infekcijos šaltiniu. Operacijos išvakarėse pacientas prausiamas, pakeičiami baltiniai. Ypatingą dėmesį reikėtų atkreipti į vietas, kuriose kaupiasi prakaitas ir nešvarumai. pažastys, tarpvietė, kaklas, pėdos, bamba ir viskas odos raukšlės, labai giliai nutukusiems pacientams).
Paciento galvos plaukai turi būti tvarkingai nukirpti,
vyrų barzda ir ūsai nuskusti. Rankų ir kojų nagus reikia nukirpti trumpai. Nagų lakas turi būti nuplautas.
efektyvesnis dezinfekcija Paciento kūnas prieš operaciją, žinoma, yra dušas, kurį daugelis pacientų lengviau toleruoja.
Prie lovos gulintys pacientai pirmiausia nušluostomi lovoje šiltu muiluotu vandeniu, po to spiritu, odekolonu ir pan. Ant lovos reikia uždėti aliejinę šluostę. Valydami vandeniu naudokite kempinę. Slaugytoja įpareigota apžiūrėti visą paciento kūną, o nustačius pustulinius ar kitus uždegiminius odos pažeidimus, būtinai apie tai informuoti gydytoją.
Veiklos lauko paruošimas. Chirurginis laukas – tai odos sritis, kuriai operacijos metu bus atliekama chirurginė intervencija (išskyrimas). Tinkamas pasiruošimas operacinis laukas žymiai sumažina mikroorganizmų, patenkančių į chirurginę žaizdą, skaičių.
Slaugytojos pareigos rengiant operacinę
operacijos dieną prieš pacientui vartojant vaistus ir injekcijas, laukai sumažėja iki šios srities plaukų linijos skutimosi. (Operacijos išvakarėse chirurginio lauko plaukai neskutami vakare, nes atsiradę smulkūs įbrėžimai iki ryto gali įaugti, todėl operacijos atlikti bus neįmanoma.)
Prieš odos pjūvį operacijos dieną ant operacinio stalo, operacinis laukas bus apdorojamas mažiausiai tris kartus 5-
10% alkoholio jodo tinktūra, kuri žymiai sumažina užsikrėtimo tikimybę ne tik po odos paviršinių sluoksnių mikrotraumos skustuvu, bet ir ją nupjovus visu gyliu.
Prieš naudojimą skustuvą reikia dezinfekuoti 5-10 minučių 3 % karbolio rūgšties arba 2 % chloramino tirpale.
Būtina skustis, šiek tiek traukiant odą priešinga kryptimi.
skustuvo kryptis. Tiesioginis skustuvo pjovimo briaunos judėjimas griežtai stačiu kampu skutimosi kryptimi, patartina atlikti plaukų atžvilgiu „prieš grūdelius“. Pirmenybė teikiama sausam skutimuisi, tačiau esant storiems plaukams, plaukai yra putojantys. Nuskustas chirurginis laukas nuplaunamas virintu vandeniu ir nuvalomas spiritu. Skutimosi ribos turi viršyti odos plotą, kuris bus atviras apvyniojus chirurginį lauką steriliais paklodėmis.
Prieš daugumą didelių operacijų paruošiama visa anatominė chirurginės intervencijos sritis: galvos operacijai nuskutama visa galva, pilvo chirurgijai – visas pilvas, įskaitant gaktą ir kt. oda
nusiskusti prieš įprastas operacijas. Kai kuriais atvejais turėtumėte pasiteirauti chirurgo apie siūlomo odos pjūvio eigą, o kartais ir galimo papildomo pjūvio vietą, kad
iš anksto paruoškite abi veiklos sritis. Paciento transportavimas į operacinę. Dieną prieš operaciją pacientas turi praleisti pilnoje aplinkoje
protinį ir fizinį poilsį. Pacientas gali keltis ryte
lova, išsivalyti dantis, nusiplauti veidą ir rankas, nusiskusti ir eiti į tualetą. Ryte tuo pačiu metu nusiskusti operacinės plaukus
laukai. Grįžęs į palatą pacientas turi atsigulti į lovą ir būti neaktyvus nei pokalbiuose, nei judesiuose. Vėliau
apie 8 valandą ryto dažniausiai atliekamos injekcijos: pacientui suleidžiami anestezijai paruošiantys vaistai (raminamieji, vaistai ir kt.). Šis preparatas vadinamas premedikacija.
Po to pacientas turi laikytis visiško poilsio ir lovos režimo. Kambaryje turi būti tylu. Jei pacientas pabudęs, reikia priminti, kad reikia bent nusnūsti užmerktomis akimis.
Prieš vežant į operacinę, pacientas turi nusišlapinti. Kai kuriuos pacientus ruošiant operacijai naudinga išsiugdyti įprotį šlapintis gulint lovoje, kuris
tada palengvins priverstinį poreikį šlapintis gulint po operacijos, o daugelis sutaupys guminio vamzdelio įkišimą į
šlapimo pūslė - nemalonūs ir rimti įvykiai galimų prasme infekciniai pažeidimai šlapimo organų sistema. Slaugytoja turėtų išmokyti pacientą šlapintis gulint.
Kartais pacientas gali pasišlapinti sėdėdamas ant lovos, o po to atsigula ant gurkšnio.
Prieš veždamas pacientą, slaugytoja turi tuo įsitikinti
kad jis tinkamai apsirengęs. Jei operacija atliekama krūtinėje, jis turi marškinius
neturi būti. Pilvo operacijos metu vyrai neturėtų dėvėti apatinių drabužių. Nors apatinius galima nusiimti priešoperaciniu laikotarpiu.
Moterų ilgi plaukai turi būti supinti, tvarkingai uždėti ant galvos ir surišti marliniu skara. Laikrodžiai, žiedai
ir kiti papuošimai turi būti pašalinti. Palatoje paliekami išimami protezai.
Nepriimtina vežti pacientą be pagalvės, apsunkintą galvą. Reikia atsiminti, kad prieš operaciją pacientas patiria stiprų emocinis stresas, todėl jis turi nuolat jausti gydytojo rūpestį ir mandagumą
personalas. Prieš veždami pacientą į operaciją, įsitikinkite, kad operacinė ir anestezijos personalas yra pasirengęs jį priimti. Visi instrumentai, esantys ant stalų, turi būti uždaryti, pašalinti ankstesnių operacijų pėdsakai, operacinė turi būti drėgnai išvalyta.
Pacientai į operacijas vežami gurne į gulima padėtis. Paciento gabenimas gulint paaiškinamas būtinybe jį apsaugoti nuo pavojingos reakcijos kraujotakos organai pakeisti kūno padėtį, o tai įmanoma po premedikacijos. Sklandžiai transportuokite pacientą
vidutiniu greičiu, neatsimušant į koridoriuje esančius objektus
ir durys.
Pristačiusi pacientą prie operacinio stalo, slaugytoja padeda jam pereiti prie jo, o pagal anesteziologo ar chirurgo nurodymus paguldo ant stalo, uždengia pacientą steriliu paklode. ištveria sunkiai sergantį ligonį
anestezijos komanda ir operacinės slaugytoja. Kartu su pacientu į operacinę turi būti pristatyta anamnezė, mėgintuvėlis su krauju ar serumu (su paciento pavarde ir inicialais) ir perduotas anesteziologui, kad būtų nustatytas individualus suderinamumas kraujo perpylimo metu, o kai kuriais atvejais vaistai, kurių pacientui reikėjo operacijos metu, kuriuos jis vartojo anksčiau.
Jei pacientą sutrinka klausa, būtina jį perkelti į anestezijos brigadą klausos aparatas, nes jis bus reikalingas kontaktui su pacientu.
Pasiruošimas skubiai operacijai. Sąlygomis, kurios kelia grėsmę paciento gyvybei (sužalojimas, gyvybei pavojingas kraujo netekimas ir
ir kt.), treniruotės nevykdomos, pacientas skubiai pristatomas į operacinę, net nenusirengus. Tokiais atvejais operacija pradedama kartu su
anestezija ir gaivinimas (reanimacija) be jokio pasiruošimo.
Prieš kitas avarines operacijas vis dėlto ruošiamasi joms, nors ir gerokai mažesnėmis apimtimis. Nusprendus dėl operacijos poreikio, lygiagrečiai atliekamas priešoperacinis pasiruošimas
chirurgo ir anesteziologo atliekamo paciento apžiūros tęsinys. Taigi, burnos ertmės paruošimas apsiriboja skalavimu ar trynimu. Virškinimo trakto paruošimas gali apimti skrandžio turinio išsiurbimą ir net
skrandžio nosies vamzdelio palikimas (pavyzdžiui, esant žarnyno nepraeinamumui) operacijos metu. Klizma daroma retai, bandant leidžiama tik sifoninė
konservatyvus žarnyno nepraeinamumo gydymas. Esant visoms kitoms ūminėms chirurginėms pilvo ertmės ligoms, klizma draudžiama.
Higieniškas vandens apdorojimas atliekamas sutrumpintai
- nuprausti pacientą arba prausti jį. Tačiau chirurginio lauko paruošimas atliekamas visapusiškai. Jei reikia paruošti pacientus, atvykusius iš gamybos ar iš gatvės, kurių oda stipriai užteršta, paciento odos paruošimas pradedamas nuo mechaninio chirurginio lauko valymo, kuris šiais atvejais turi būti bent 2 kartus didesnis nei numatytas pjūvis. Oda nuvaloma steriliu marlės tamponu sudrėkintas vienu iš šių skysčių: etilo eteris, 0,5 % tirpalas amoniako, grynas etilo alkoholis. Nuvalius odą, nuskusti plaukai ir toliau ruošiamas chirurginis laukas.
Visais atvejais slaugytoja turi gauti aiškius gydytojo nurodymus, kiek ir iki kada ji turi atlikti savo pareigas.
Mažinant operacijos riziką, kartu su anestezija, intensyvia infuzija, tobulinant chirurginės intervencijos techniką, išskirtinis vaidmuo skiriamas priešoperaciniam pasiruošimui. Pasirengimo prieš operaciją veiksmingumas didinant organizmo atsparumą chirurginėms traumoms nekelia abejonių.
Be to, tinkamai pasirengus prieš operaciją, pooperacinis laikotarpis praeina sklandžiau, sumažėja komplikacijų skaičius, pagreitėja sveikimo procesas, sumažėja darbo nuostoliai.
Šiuolaikinio pasirengimo prieš operaciją tikslai:
Užtikrinti operacijos perkeliamumą;
sumažinti intra- ir pooperacinių komplikacijų tikimybę;
sudaryti (sudaryti) sąlygas ankstyvai paciento reabilitacijai.
Užtikrinkite operacijos perkeliamumą– tai, žinoma, yra pirminė priešoperacinio pasiruošimo užduotis, t.y. turi būti sukurta tam tikra saugumo riba, kad pacientui būtų atlikta operacija. Beje, šis tikslas yra vienintelis ir galutinis atliekant tradicines (rutinines) treniruotes.
Priešoperacinis pasiruošimas, viena vertus, leidžia padidinti organizmo atsparumą, kita vertus, jo rezultatai leidžia nustatyti, ar galima atlikti operaciją konkrečiam pacientui.
Taigi, jei po intensyvaus pasiruošimo sisteminės kraujotakos parametrai nenusistovėja reikiamame, bent jau minimaliame lygyje, tuomet pacientas yra neoperuojamas ir jam neturėtų būti taikoma chirurginė intervencija. Vienintelė išimtis iš šios taisyklės būtų, jei pacientui nuolatinis išorinis ar vidinis kraujavimas reikalauja operacijos. Tokiais atvejais, nepaisant žemi tarifai arterinis ir veninis spaudimas, sutrikęs išorinis kvėpavimas, pacientai skubiai operuojami, nepaisant galimos mirties ant operacinio stalo, nes tai vienintelė galimybė išgelbėti jų gyvybę.
Sumažinti pooperacinių komplikacijų tikimybę- užduotis, ne mažiau svarbi nei operacijos perkeliamumo užtikrinimas. Iš tiesų, paciento mirtis ant operacinio stalo yra itin retas reiškinys, pagrindinis mirtingumo procentas įvyksta pooperaciniu laikotarpiu ir yra susijęs su pooperacinių komplikacijų išsivystymu. Be to, pooperacinės komplikacijos toli gražu ne visada yra mirtinos, tačiau didžiajai daugumai pacientų jos apsunkina pooperacinio laikotarpio eigą, pailgina darbo praradimo laikotarpį, kartais sukelia nuolatinį sveikatos praradimą ir negalią.
Todėl pacientų paruošimas operacijai būtinai turi apimti pooperacinių komplikacijų prevenciją. Sudaryti sąlygas ankstyvam pacientų atsigavimui po operacijos galima tik tada, kai paciento organizme po operacijos traumos išsaugoma pakankamai fiziologinių (funkcinių) rezervų.
Klinikiniai stebėjimai rodo, kad kuo sunkesnė ir ilgesnė chirurginė trauma, tuo sunkiau atsigauti. Tačiau galutinis operacijos rezultatas (neatidėliotinas ir ilgalaikis), pooperacinių komplikacijų tikimybė, sveikimo greitis pirmiausia priklauso nuo intraoperacinio ir pooperacinio streso atsako laipsnio ir trukmės. Todėl sumažinus neigiamą operacijos poveikį organizmo reguliavimo sistemoms, organų funkcijai ir homeostazės parametrams, neabejotinai galima užtikrinti ankstyvą operuotų pacientų reabilitaciją.
Veikla, kurią galima sumažinti neigiamą operacinės traumos poveikį ir padidina organizmo atsparumą operaciniam stresui:
Psichologinis pasiruošimas.
Pagrindinių homeostazės rodiklių korekcija.
Intensyvi infuzinė terapija.
Paciento organizmo stabilumo (atsparumo, atsparumo) chirurginei traumai gerinimas:
– atsparumo mechanizmų stimuliavimas;
- apsauga nuo streso.
Išvardintos priemonės, priklausomai nuo aplinkybių, įgyvendinamos priešoperacinio pasiruošimo procese visa arba sumažinta apimtimi.
Pasirengimo prieš operaciją tipai:
Preliminarus pasiruošimas– turi būti atliekama atliekant visas planuojamas chirurgines intervencijas.
Tiesioginis paruošimas papildo parengiamąjį mokymą planinėms chirurginėms intervencijoms arba yra nepriklausomas, kai atlieka skubias ar skubias operacijas.
Preliminarus pacientų paruošimas operacijai, atsižvelgiant į objektyvias sąlygas, atliekamas per 3–8 dienas, įskaitant stacionarinę ir ambulatorinę stadiją.
Reikia nepamiršti, kad chirurginio pacientų gydymo metu chirurgas turi nuosekliai spręsti keletą specifinių užduočių:
išgelbėti ligonį nuo mirties;
pailginti gyvenimą;
malšinti kančias;
gydyti ligą;
atstatyti darbingumą;
sumažinti laikinų darbo praradimų laikotarpį.
Paruošimo komponentai:
sisteminis tyrimas, siekiant nustatyti gretutines ligas ir homeostazės sutrikimų laipsnį;
atskleidusių sutrikusių funkcijų ir homeostazės rodiklių korekcija;
Lėtinių infekcijos židinių (kariozinių dantų, tonzilito, stomatito, rinito ir kt.) gydymas (sanacija);
organizmo atsparumo chirurginėms traumoms mechanizmų stimuliavimas.
Tiesioginis pacientų paruošimas operacijai atliekamas prieš operaciją kelias (2–6) valandas.
Tiesioginio paruošimo komponentai:
psichologinis paciento paruošimas;
pagrindinių homeostazės parametrų (BP, CVP, bcc, hemoglobino kiekio kraujyje ir kt.) stabilizavimas;
kvėpavimo takų paruošimas, sanitarinė priežiūra atliekama pagal indikacijas;
virškinamojo trakto paruošimas - skrandžio, žarnyno ištuštinimas (jei reikia), antacidinių vaistų, histamino H2 receptorių blokatorių skyrimas;
chirurginio lauko paruošimas - skutimas, gydymas antiseptiniu tirpalu;
šlapimo pūslės ištuštinimas; atliekant plačias ilgalaikes operacijas, nuolatinio kateterio įrengimas šlapimo pūslėje valandiniam ir kasdieniniam diurezei matuoti;
premedikacija - vaistų, užkertančių kelią stipriam psichiniam stresui ir palengvinančių anestezijos valdymą, paskyrimas (analgetikai, trankviliantai, antihistamininiai vaistai, anticholinerginiai vaistai ir kt.).
Iš to, kas išdėstyta pirmiau, išplaukia, kad tiesioginio mokymo komponentai iš esmės yra susipynę su parengiamojo mokymo komponentais, o kartu turi reikšmingų skirtumų.
Didžiausi sunkumai kyla ruošiantis operacijai pacientus, sergančius ūminėmis chirurginėmis ligomis ir traumomis.
Pacientų paruošimo skubioms chirurginėms intervencijoms ypatybės:
pacientams su skubia patologija neatliekamas visas preliminaraus priešoperacinio pasiruošimo kompleksas, o tiesioginio pasiruošimo laikotarpis ribojamas iki 2-4 valandų;
pacientai, patekę į ligoninę pagal skubias indikacijas (sužalojimai, ūminės chirurginės ligos), labai dažnai būna sunkios arba itin sunkios būklės ir, intensyviai nekoreguojant pagrindinių homeostazės rodiklių, negali būti operuojami. Tokiais atvejais tiesioginis mokymas kartu su pirmiau minėtais komponentais, atsižvelgiant į indikacijas, turėtų apimti šią veiklą:
– vandens ir elektrolitų sutrikimų korekcija;
– kraujo deguonies tiekimo ir deguonies transportavimo sąlygų atkūrimas;
– pirminė (preliminari) detoksikacija.
Skysčių ir elektrolitų sutrikimai pacientams, sergantiems ūmine patologija, atsiranda dėl skysčių ir elektrolitų netekimo dėl vėmimo, viduriavimo, didelio karščiavimo, plazmos netekimo (nudegimai, užsitęsusio suspaudimo sindromas ir kt.). Chirurginių intervencijų atlikimas pacientams, sergantiems sunkia egzikoze (dehidratacija), neišvengiamai sukelia operatyvinį šoką, nepaisant anestezijos palaikymo. Todėl, kontroliuojant hematokritą, papildomas centrinis veninis slėgis, valandinė diurezė, matuojama nuolatiniu kateteriu, BCC ir pagrindinių elektrolitų (chloridų, natrio, kalio, kalcio, magnio) lygis.
Deguonies transportavimo pažeidimas skubios chirurgijos metu dažniau siejamas su ūminiu kraujo netekimu (kraujotakos hipoksija). Šie pacientai dažnai patenka į ligoninę hemoraginio šoko ar kolapso būsenoje, todėl operacija tokiame fone neišvengiamai sukelia sunkų homeostazės sutrikimą.
Ir nepaisant to, jei yra nuolatinio kraujavimo požymių, yra absoliučios operacijos indikacijos. Natūralu, kad tokiomis sąlygomis beveik neįmanoma tinkamai papildyti esamo kraujo netekimo prieš operaciją. Tokiais atvejais prieš operaciją būtina gerokai sumažinti hipovolemiją, o vėliau operacijos metu atstatyti cirkuliuojančių raudonųjų kraujo kūnelių kiekį. Tai daroma taip: viena iš periferinių venų arba poraktinė vena yra kaniuliuojama ir anestezijos indukcijos metu į veną suleidžiama 1,5-2 litrai elektrolitų, gliukozės tirpalo; perpilama albumino (100-200 ml) arba vienos grupės šviežios arba šviežiai šaldytos plazmos (400-600 ml). Tada operacijos metu, atlikus visus suderinamumo tyrimus, kraujo tūris papildomas perpylus eritrocitų masę.
Antra, dauguma bendra priežastis deguonies transportavimo sutrikimai, arterinė hipotenzija yra. Ši būsena koreguojama atkuriant BCC, jei reikia - vazopresorių ir kortikosteroidų skyrimas.
Endotoksikozės negalima pašalinti skubiai pasirengus prieš operaciją. Todėl pirminė detoksikacija apima neigiamo toksemijos poveikio mažinimą operacijos metu. Paprasčiausias, prieinamiausias ir gana efektyvus pirminės detoksikacijos būdas priešoperaciniu laikotarpiu yra hipervoleminė hemodiliucija, kuri atliekama taip: suleidžiami koloidiniai preparatai (albuminas, baltymai, plazma, dekstranai), o po to 2–3 litrai kristaloidinių tirpalų.
Minėtų priemonių įgyvendinimas suteikia elementarias sąlygas operacijai pacientams, sergantiems ūmine patologija.
Nauji straipsniai
- Kefyras, cinamonas, raudonieji pipirai ir imbieras naktį svorio netekimui Kaip kefyras derinamas su imbieru ir sėlenomis
- Tinkama mityba: savaitės meniu (1200 kcal)
- Skystas vitaminas E aliejuje – naudojimo instrukcijos
- Šarlotė sodri su obuoliais lėtoje viryklėje žingsnis po žingsnio
- Dieta „6 žiedlapiai“: esmė, receptai ir išsamus meniu kiekvienai svorio metimo dienai
- Kefyras su imbieru ir cinamonu svorio netekimui Lieknėjimo kokteilis Kefyras Cinamonas Imbieras
- Kodėl vitamino E lašai skiriami sergant skydliaukės ligomis?
- Varškės iškrovimo diena - lengviausia dieta
- Dieta „6 žiedlapiai“: pavyzdinis meniu kiekvienai dienai, apžvalgos ir rezultatai
- Dieta „6 žiedlapiai“: pagrindiniai principai, meniu kiekvienai dienai ir unikalūs receptai
Populiarūs straipsniai
- Kaip namuose pašalinti vyro skrandį ir šonus
- Nepriekaištingas elgesys pokalbio metu, arba kaip įtikti darbdaviui nuo pirmųjų minučių!
- Brutalūs vyrai ir jų bruožai Ką reiškia brutalus vyras
- Stojimo į policiją tvarka
- Verslas be didelių investicijų Įranga mažoms įmonėms iki 100 000 rublių
- Nuosavas verslas: plastikinių gaminių gamyba
- per važtaraščio pavyzdį
- Pamokos santrauka tema „Darbo problema Rusijoje
- Verslas be didelių investicijų Kokį smulkų verslą galima atidaryti už 100 tūkst
- Finansinių išteklių formavimo analizė
