Paliativna nega in paliativna medicina. Kaj je paliativna oskrba.
Vsi bomo nekoč umrli. To je naravni konec. Sodobna medicinska tehnologija pomagajo v največji borbi hude bolezni do zadnjega. In zdaj smrt neozdravljivega bolnika velja za poraz v boju za življenje. Prav strokovnjaki centrov za paliativno oskrbo nagovarjajo družbo, da spremeni odnos do smrti in začne govoriti o neizogibnem izidu dogodkov: odkrito, neposredno, brez občutka nerodnosti.
Cilj paliativne oskrbe je olajšati trpljenje in bolečino umirajočih bolnikov. Prenehati je treba ne le fizične bolečine, ampak tudi najti način za ustrezno prenašanje duhovnega in duševnega trpljenja.
Najprej takšno pomoč potrebujejo brezupno bolni bolniki, ki trpijo zaradi hudih bolezni tradicionalne metode zdravljenje postane neučinkovito.
Človek ima pravico čutiti do zadnjih dni, da jih skrbijo in poskušajo pomagati. Srečanja z osebjem hospic ne bi smeli dojemati kot skorajšnji pristop smrti in poraza v boju za življenje. Previdno zdravstveno nego, psihološko podporo in sodobni načini skodelice fizične bolečine Je priložnost za izboljšanje kakovosti življenja in dostojanstveno izpolnjevanje neizogibnega konca.
Kako paliativna oskrba poteka v Rusiji
Medtem ko so bili v Evropi centri za paliativno oskrbo odprti leta 1980, je bila v Rusiji takšna oskrba priznana kot medicinska šele pred kratkim - leta 2011. Pri nas je bila oskrba neozdravljivih bolnikov zaupana specializiranim centrom in bolnišnicam, ki imajo specializirane oddelke. Na tem področju je še vedno zelo malo strokovnjakov. Na pomoč priskočijo skrbniki, ki menijo, da je njihova dolžnost pomagati neozdravljivim pacientom, ki bi jih dostojno izpolnili zadnja ura, sorodniki pa psihološko doživljajo grenkobo izgube.
Vlogo paliativne oskrbe je težko preceniti. Vsako leto je vedno več bolnikov z rakom, po vsem svetu pa diagnosticirajo skoraj 10 milijonov novih primerov raka. Ne da bi pogledali aplikacijo najnovejše tehnike diagnostika, približno polovica bolnikov prihaja k zdravniku v napredni fazizato se danes onkologi soočajo z nalogo, da ne uporabljajo le najbolj učinkovite metode zdravljenje raka, pa tudi za pomoč bolnikom, katerih dnevi so oštevilčeni.
Bolniki, ki jih ni mogoče ozdraviti z vsemi razpoložljivimi metodami sodobna medicina, potrebujejo podporno terapijo, maksimalno lajšanje simptomov, ustvarjanje najbolj ugodnih pogojev za obstoj v zadnjih življenjskih obdobjih. Ti pogoji so vključeni v koncept paliativne oskrbe. Breme težkih skrbi in skrbi v veliki meri pade na pacientove svojce, ki naj bodo tudi v največji možni meri pripravljeni na prihajajoče težave.
Doseganje sprejemljive ravni kakovosti življenja je najpomembnejša naloga v onkološki praksi in če za paciente, ki so uspešno opravili zdravljenje, pomeni več socialna rehabilitacija in se vrnite k delu, potem je v primeru neozdravljive patologije ustvarjanje ustreznih življenjskih pogojev morda edini res izvedljiv cilj, ki je zasnovan za paliativno medicino.

Zadnji meseci življenja hudo bolne osebe doma minevajo v precej težkem okolju, ko tako oseba, kot tudi njegova družina že vedo, da je izid vnaprej sklenjen. V takšnih razmerah je pomembno spretno upoštevati vse etične norme v zvezi z obsojenimi in izkazovati spoštovanje njegovih želja. Potrebno je pravilno uporabiti razpoložljive čustvene, mentalne in fizične vire, saj zmanjka časa. V tem težko obdobje bolnik obupno potrebuje različne pristope k paliativni oskrbi.
Uporaba paliativne medicine ni omejena na prakso raka. Bolniki z različnim profilom (bolezni srca, mišično-skeletnega sistema, hude nevrološke poškodbe itd.), Ki jim je bila diagnosticirana neozdravljiva bolezen, morajo tudi ublažiti simptome in izboljšati kakovost življenja.
Stopnje paliativne oskrbe
Bolniki z rakom in bolniki lahko potrebujejo paliativno oskrbo zgodnje faze bolezni, potem takšno zdravljenje služi kot dodatek k glavni terapiji, toda ko patologija napreduje, postane paliativna medicina vodilna.
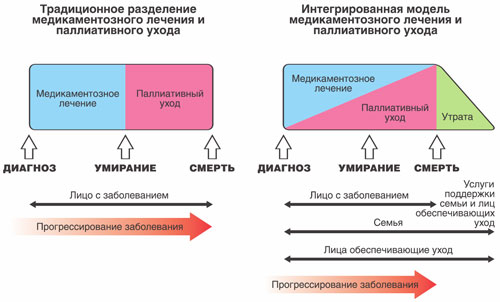
Paliativna oskrba za neozdravljive bolnike se lahko zagotovi:
- V bolnišnici z uporabo kirurških, sevalnih in kemoterapevtskih pristopov;
- V oddelkih za dnevno varstvo;
- Doma;
- V hospic.
V onkološki bolnišnici pacientu, ki bolezni ne more več pozdraviti, pa lahko zagotovijo pomoč, ki bo olajšala hude simptome in izboljšala počutje.

primer operacije, ki podaljša življenje bolnikom z rakom z obsežnimi tumorji prebavil
Torej, z izvajanjem delne odstranitve tumorja, odstranitvijo nekaterih simptomov (na primer črevesna obstrukcija pri raku debelega črevesa in danke z namestitvijo odprtine trebušna stena) lahko bistveno izboljša bolnikovo počutje in poveča raven njegove socialne prilagoditve.
Sevalna terapija pacienta lajša hude sindrom bolečineter paliativna kemoterapija - za zmanjšanje volumna tumorskega tkiva, za omejitev napredovanja raka in zmanjšanje zastrupitve s produkti presnove tumorja. Seveda je takšno zdravljenje lahko povezano z nezaželenimi stranskimi učinki, vendar uspeh sodobne farmakoterapije, pojav novih varčnih metod obsevanja omogoča njihovo zmanjšanje na sprejemljivo raven.
Osamljenim bolnikom ali osebam z omejeno mobilnostjo je mogoče v dnevni bolnišnici nuditi paliativno oskrbo. Obisk specializiranih oddelkov dva do trikrat na teden vam omogoča, da dobite ne le tisto, kar potrebujete zdravstvena služba in nasvet usposobljenega strokovnjaka, pa tudi psihološka podpora. Za paciente, ki so obkroženi z ljubečimi in skrbnimi sorodniki, je obisk dnevne bolnišnice lahko koristen tudi za pobeg od "domače osamljenosti", ko se tako pacient kot tudi njegovi družinski člani znajdejo, čeprav vsi skupaj, a hkrati iz oči v oči z bolezen.
Najpogosteje se paliativna oskrba izvaja doma, v najbolj ugodnih pogojih za pacienta. V tem primeru je udeležba in podpora družinskih članov, ki jih je treba usposobiti, najpomembnejša. preprosta pravila skrb za bolnike z rakom, metode lajšanja bolečin, kuharske navade. Pomembno je, da na vseh stopnjah paliativne oskrbe bolnikovo stanje spremljajo strokovnjaki, ki ne poznajo samo značilnosti aplikacije droge, vključno z narkotičnimi analgetiki, vendar so tudi sposobni dati potrebno in pravilen nasvet bolnika in njegovih družinskih članov.
Če simptomatskega zdravljenja ni mogoče izvesti doma, je bolnika mogoče sprejeti v specializiran hospic zdravstvena ustanovazagotavljanje pomoči neozdravljivim bolnikom z rakom ob koncu življenja. Hospiciji so brezplačne ustanove, kjer strokovnjaki različnih profilov zagotavljajo oskrbo in zdravljenje hudo bolnih bolnikov. Sorodniki lahko v hospic dobijo tudi vse potrebna priporočila in nasvet. Pomembno si je zapomniti, da je večina bolnikov ne glede na to, kako dobra je oskrba v hospicu domače okolje v družini.
Paliativna oskrba ni usmerjena v podaljšanje življenja ali ozdravitev bolezni, ampak bi morala bolnikovo stanje čim bolj olajšati, izboljšati kakovost življenja in zagotoviti psihološko ugodje. Ker je eden od najpomembnejši simptomi Ker rak velja za bolečino, včasih neznosno in zelo bolečo, je ustrezno lajšanje bolečin ena najpomembnejših nalog paliativne terapije.
Osnovna načela paliativne oskrbe
Večina pomembna načela lahko paliativno oskrbo štejemo:
- Boj proti bolečini;
- Popravek motenj prebavnega sistema (slabost, bruhanje, zaprtje);
- Uravnotežena prehrana;
- Psihološka podpora.
Večina bolnikov v naprednih fazah raka občuti bolečino, pogosto intenzivno in zelo bolečo. Takšna bolečina moti početje običajnih stvari, komunikacijo, hojo, zaradi česar je bolnikovo življenje neznosno, zato ustrezno lajšanje bolečin - kritična faza zagotavljanje paliativne oskrbe. IN zdravstvena ustanova za lajšanje bolečin se lahko uporabljajo, in ko je bolnik doma - analgetiki za oralno dajanje ali v obliki injekcije.
Za lajšanje bolečin se uporabljajo analgetiki oz. režim, odmerjanje in shemo uporabe zdravnik določi glede na bolnikovo stanje in resnost sindroma bolečine. Torej se lahko zdravilo predpisuje na uro v rednih presledkih, naslednji odmerek pa se vzame ali daje, ko prejšnji še ni končal svojega učinka. Tako se doseže stanje, ko pacient med jemanjem zdravila nima časa bolečine.

Druga shema za spopadanje s sindromom bolečine, ki jo priporoča Svetovna zdravstvena organizacija, je tako imenovana "lajšanje bolečin", ko ko se bolnikovo stanje poslabša, se analgetik spremeni v močnega ali narkotičnega. Običajno po tej shemi začnejo bolečine prenehati ne-narkotični analgetiki (paracetamol, ketorol, na primer), ki prehaja kot napredovanje simptomov v blage (kodein, tramadol) in nato na močne opiate (morfij).
Podobne sheme se lahko dodelijo bolnim otrokom. Na žalost se tako zgodi, da tudi otroci trpijo za hudimi, neozdravljivimi oblikami raka, zato je vprašanje lajšanja bolečine zanje težje kot pri odraslih. Otrok ne more vedno natančno opisati narave in intenzitete bolečine, odrasli pa lahko težko pravilno oceni svoje besede in vedenje. Pri predpisovanju morfija lahko starši čutijo tesnobo in celo izrazijo kategorično nepripravljenost, da bi ga uporabljali pri bolnem otroku, zato mora specialist pojasniti, da je izredno pomembno, da prenehamo bolečino, četudi to zahteva predpisovanje morfija.
Prebavne motnje so lahko velik problem za bolnike z rakom. Povezani so s splošno zastrupitvijo, raznolikostjo jemanja drog in drugimi razlogi. Navzea in bruhanje sta lahko tako močni, da so potrebna antiemetična zdravila, podobno simptomatskemu zdravljenju na vseh stopnjah tumorja. Pri otrocih je še posebej pomembno, da se vnaprej preprečijo morebitna slabost in bruhanje, saj lahko otrok in njegovi starši zaupajo zdravniku in zapletejo nadaljnjo terapijo v povezavi z razvojem oz. pogojen refleks o postopkih dajanja zdravil za kemoterapijo.
Poleg slabosti in bruhanja lahko kemoterapija in lajšanje bolečin z opioidnimi analgetiki povzroči zaprtje, za popravek katerega je zelo pomembno predpisati odvajala, optimizirati režim in prehrano. Otrokom se vedno predpisujejo laksativi (laktuloza), kadar se morfin uporablja za lajšanje bolečin.

Racionalna prehrana v onkologiji ima izjemno pomembno vlogo. Njen namen ni samo izboljšanje bolnikovega počutja in razpoloženja, temveč tudi odpravljanje pomanjkanja vitaminov in mikroelementov, boj proti progresivni izgubi teže, slabosti in bruhanju. Pristop k prehrani za bolnike z rakom znotraj paliativne medicine se ne razlikuje od pristopa do bolnikov vseh stopenj raka, vključno s tistimi, ki so bili učinkovito zdravljeni.
Osnovna načela prehrane lahko štejemo za uravnoteženo sestavo glede na količino beljakovin, maščob in ogljikovih hidratov, zadostno vsebnost kalorij oz. visoka vsebina v izdelkih z vitamini itd. Za pacienta, ki je v terminalni fazi bolezni, je to lahko še posebej pomembno videz ter privlačnost jedi in vzdušje ob obroku. Sorodniki lahko zagotovijo vse pogoje za najbolj udoben in prijeten obrok, ki se morajo zavedati prehranskih navad bolnega družinskega člana.
Za vsakega pacienta je pomembna psihološka podpora soočeni z zastrašujočo diagnozo "raka" ne glede na stopnjo, vendar neozdravljivi bolniki, ki se zavedajo narave bolezni in prognoze, jo potrebujejo še posebej nujno. Po potrebi imenovani pomirjevala in posvetovanja s psihoterapevtom, vendar je primarna vloga še vedno dodeljena sorodnikom, od katerih je v veliki meri odvisno, kako mirni bodo zadnje dni bolnikovo življenje.
Pogosto svojci postavijo vprašanje: ali mora pacient poznati celotno resnico o svoji bolezni? Seveda je vprašanje kontroverzno, vendar kljub temu zavedanje in ozaveščenost prispevata k vznemirjanju miru in samozavesti ter premagata grozoto prihajajočega izida. Poleg tega lahko bolnik po določenem obdobju poskusi uporabiti čim bolj bogato, tako da je vsaj del svojih načrtov izvedel in rešil številna vprašanja, tudi tista, ki so pravne narave. Večina bolnikov sama želi vedeti vse podatke o svojem stanju, da lahko odpravi izmerjeni, čeprav že majhen, življenjski interval po lastni presoji.
Zdravljenje raka ni lahka naloga, saj sodeluje širok spekter specialistov na različnih področjih, za končne stopnje bolezni pa je potrebna pomoč ne le medicinskih delavcev, temveč tudi svojcev, katerih vloga postane skorajda najpomembnejša. Zelo pomembno je seznaniti bolnika in njegove svojce o glavnih metodah paliativne medicine, možnostih pridobivanja kvalificirana pomoč in posvetovanja, posebnosti oskrbe na domu. Zdravnikova etična dolžnost je ublažiti trpljenje smrtno bolnega bolnika ter podpirati in ustvarjati maksimum udobni pogoji življenje je naloga bližnjih.
Video: paliativna oskrba v programu Šola zdravja
Paliativna medicina pomaga ljudem, katerih bolezni ni mogoče pozdraviti, da bi olajšali njihovo trpljenje in jim nudili podporo v težkih časih.
Za kaj je zdravilo paliativno zdravilo?
Za pomoč ljudem, ki trpijo zaradi:
■ Okužba s HIV.
■ Progresivne nevrološke bolezni.
■ Druge življenjsko nevarne bolezni.
Celovit pristop k problemu:
■ Fizični vidiki.
■ Socialni vidiki.
■ Duhovni vidiki.
Paliativna medicina pomaga ne le umirajočim, ampak tudi živim.
Paliativna medicina obstaja poleg drugih programov in znotraj drugih programov.
Paliativna medicina ne pozna besed "ničesar več ne moremo storiti".
1. poglavje: Kaj je paliativna medicina?
Opredelitev WHO o paliativni medicini
Paliativna medicina je pristop za izboljšanje kakovosti življenja bolnikov in njihovih družin, ki se soočajo s smrtno nevarnimi boleznimi, s preprečevanjem in lajšanjem trpljenja z zgodnje odkrivanje, natančna ocena ter zdravljenje bolečine in drugih telesnih, duševnih, psihosocialnih in duhovnih težav
lik. http://www.who.int/cancer/paNiative/definition
Kaj je paliativno zdravilo?
Kaj naredimo, ko bolni ne ozdravijo? Po vsem svetu, tudi v državah z velikim številom zdravstvenih delavcev, zadostnimi zdravili in najmodernejšo opremo, obstajajo bolniki, ki jih ni mogoče ozdraviti. Ali lahko pomagate tem ljudem? Odgovor na to vprašanje je, kaj išče paliativna medicina. Svetovna zdravstvena organizacija (WHO) je oblikovala definicijo paliativne medicine (glej spodaj). To je za marsikoga od nas morda nov izraz, vendar preprosto pomeni skrb za ljudi z neozdravljive bolezni, lajšal njihovo trpljenje in jih podpiral v težkih časih. Večina od nas zdravstvenih delavcev je podobna skrb pri delu in v vsakdanje življenjevendar ne vem, kako se spoprijeti s številnimi težavami, zato se počutijo nemočne in pogubljene. Ta priročnik je zasnovan tako, da bo z našo preprostimi spretnostmi in združevanjem osnovnih informacij v korist bolnikov z neozdravljivimi boleznimi izboljšal našo skrb.
Zakaj potrebujemo paliativno zdravilo?
Sodobna medicina je namenjena predvsem zdravljenju bolezni z zdravili oz. kirurški posegi in druga zdravljenja. Ko smo ugotovili, da je preventiva učinkovitejša od zdravljenja, smo začeli sprejemati ukrepe za varovanje javnega zdravja, cepljenja in zdravstveno vzgojo. Večina zdravstvenih storitev je zasnovana za zdravljenje in preprečevanje bolezni. Vendar pa smo med delom v teh službah mnogi od nas odkrili, da obstaja resna potreba, ki ostaja brez naslova, in sicer: stalna pomoč tistim, ki jim ni dano, da si opomorejo.
Potrebe po paliativni medicini so ogromne
■ Leta 2007 je za rakom umrlo več kot 7 milijonov ljudi. 1.
■ Leta 2007 je zaradi AIDS-a umrlo dva milijona ljudi. 2
■ Več kot 70% bolnikov z rakom ali AIDS-om doživi huda bolečina. 3 .
■ Triinsedemdeset milijonov ljudi po vsem svetu trenutno živi z virusom HIV.
■ Ocenjujejo, da lahko osnovna paliativna medicina pomaga 100 milijonom ljudi po vsem svetu. 4.
Razvoj paliativne medicine in sodobno gibanje za hospice se je v Angliji začel v šestdesetih letih prejšnjega stoletja z oskrbo bolnikov z rakom. Vendar je potreba po paliativni oskrbi še toliko večja v okolju z omejenimi viri, saj je zdravljenje pozno zaradi poznih obiskov zdravnika in invalidnosti zdravljenje. Epidemija virusa HIV je opozorila na potrebo po paliativni medicini. Tudi kjer je na voljo protiretrovirusno zdravljenje (ART), bolniki še vedno trpijo hudi simptomi... Spoznanje, da je veliko bolnih ljudi, ki jim ne morejo pomagati, je lahko za zdravstvo demoralno.
Paliativna medicina koristi ljudem z različne bolezni... V bolnišnici ali doma lahko pomaga vsakemu bolniku z življenjsko nevarno boleznijo - mladim ali starim, bogatim ali revnim.
1. Ameriško društvo za boj proti raku (ACS). Globalna dejstva in podatki o raku 2007. Atlanta: ACS; 2007
2. UNAIDS / Svetovna zdravstvena organizacija (WHO). Posodobitev epidemije aidsa. Ženeva: UNAIDS / WHO; December 2007.
3. Nacionalni združenj hospic in paliativne oskrbe "2. svetovni vrh. 2005. Izjava Koreje o hospiciju in paliativni oskrbi. Dostopno na naslovu: http://www.worldday.org/documents/Korea_Declaration.doc.
4. StjernswArd J in Clark D. Paliativna medicina - globalna perspektiva. V Doyle D, Hanks G, Cherny N in Calman K (ur.). Oxfordski učbenik paliativne medicine (3. izd.). Oxford: Oxford University Press; 2004
Paliativna medicina lahko
pomoč pri:
■ Okužba s HIV.
■ Hudo odpoved ledvic ali srca.
■ Terminalna stopnja pljučne bolezni.
■ napreduje nevrološke bolezni.
■ Druge življenjsko nevarne bolezni.
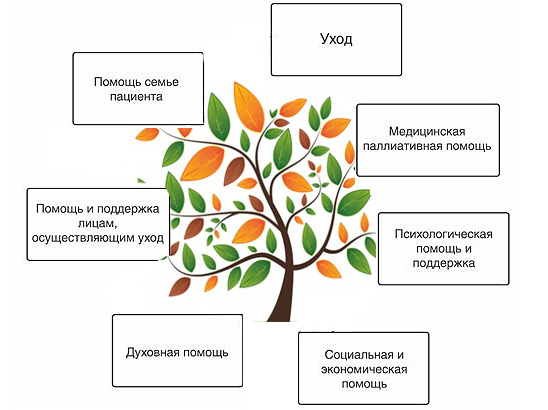
Celovit pristop vključuje osredotočanje na štiri skupine vprašanj:
■ Fizični - Simptomi (pritožbe zaradi nelagodja), kot so bolečina, kašelj, utrujenost, vročina.
■ Psihološka - tesnoba, strah, žalost, jeza.
■ Družbene - družinske potrebe, hrana, služba, stanovanje in težave v odnosih.
■ Duhovno - vprašanja o smislu življenja in smrti, potrebi po miru (harmonija in harmonija).
Kaj je posebnega pri paliativni medicini?
Zdravstveni delavci se običajno osredotočajo na fizična vprašanja - bolezen in zdravljenje - medtem ko paliativna medicina priznava, da človek ni samo telo. Naš intelekt, pep, naša čutila so del naše osebnosti, prav tako družina in skupnosti, ki jim pripadamo. Zato težave, s katerimi se srečujeta pacient in njegova družina, niso samo fizične, ampak po možnosti psihične, socialne in duhovne težave. Včasih težave na enem področju lahko poslabšajo druge težave (na primer bolečina je pogosto hujša, kadar je bolnik zaskrbljen ali potrt). Le tako, da nagovorimo vse sestavine osebnosti, lahko človeku pomagamo. Z drugimi besedami, prihaja o celostni pomoči.
Predstavljajte si mlado žensko, mati treh otrok. Živi v provinčnem mestu. Njen mož je umrl pred pol leta, sosedje pa pravijo, da je imel aids. In zdaj zboli, shujša in se boji, da bi tudi ona lahko umrla. Pred kratkim je razvila ulcerirano oteklino v nogi, zaradi katere ji je prikrajšan spanec. V nekaterih dneh komaj vstane iz postelje, da bi skrbela za otroke, njeni starši pa živijo daleč od nje, na vasi. Najemodajalec zahteva najemnino, dohodki družine pa so od smrti upadali.
Sosedje šepetajo, da je njena družina poškodovana (prekletstvo) in začne razmišljati, da je morda to res tako - navsezadnje je molila Boga, naj ji pomaga, a pomoči ni bilo.
Kaj bi si mislili, če bi bila ta ženska?
Domnevamo lahko, da bolezen še zdaleč ni edina težava. Morda je njena največja skrb, kako nahraniti družino ali kaj se bo zgodilo z njenimi otroki, če umre. Manjka ji finančnih sredstev, je osamljena in čuti, da jo je Bog zapustil. Paliativna medicina ne gre samo za bolezen. Opozarja na vsa vprašanja, ki bolnike najbolj skrbijo. V naslednjih poglavjih bomo pogledali načine zagotavljanja paliativne oskrbe.
Paliativna medicina skrbi za življenje, ne samo za umiranje pomoči.
Mnogi mislijo, da gre pri paliativni medicini za pomoč bolnikom v zadnjih nekaj dneh njihovega življenja, v resnici pa gre za lajšanje trpljenja in izboljšanje kakovosti življenja od odkritja neozdravljive bolezni. Cilj paliativne medicine ni podaljšati ali skrajšati življenja, ampak izboljšati kakovost življenja, tako da je preostali čas - naj bo to dan, meseci ali leta - čim bolj miren in ploden.
"Dane napolnite z življenjem, ne le, da bi živeli dlje."
Hospic Nairobi, 1988.
Lady Cicely Saunders, ustanoviteljica gibanja hospic, je dejala:
"Za nas ste pomembni že po dejstvu vašega obstoja. Prej ste nam pomembni zadnji trenutek tvoje življenje, in delamo vse, kar je mogoče, ne samo da bi zagotovili, da smrt spoznaš dostojanstveno, ampak da živiš do smrti. "
Paliativna medicina deluje skupaj z drugimi programi
Paliativna medicina ne nadomešča drugih oblik oskrbe. Vključuje se lahko v obstoječe programe in je del oskrbe vsakega bolnika z življenjsko nevarnimi boleznimi.
Številni programi pomoči na domu so zelo dobri za podporo pacientom, kot so psihološko svetovanje ali program praktična pomočvendar niso primerni za pomoč bolnikom s fizičnimi težavami, kot so bolečina in drugi stiski. Včasih delavci na domu preprosto ne vedo, kaj bi počeli.
"Stoletne tradicije so oblikovale idejo, da bi človek moral umreti doma. Obstajalo je tudi tradicionalno znanje o tem, kako skrbeti za osebo doma. Na žalost so se te ideje izkazale za napačne. Ljudje so hoteli umreti doma, a v večini primerov so odšli umreti, čeprav so odšli domov, do kraja, kjer nihče ni vedel, kako skrbeti zanje, kjer ni bilo nikogar, ki bi jim lahko olajšal simptome. Družinski člani so zelo težko govorili z umirajočo osebo o tem, kaj se dogaja z njim, o tem, kaj to pomeni za družino. Veliko je bilo zavito v skrivnostnost. "
Mark Jacobson, Tanzanija
Številni programi bolniške nege, kot so protiretrovirusno zdravljenje (ART), kemoterapija ali radioterapija dobro za zdravljenje bolezni, vendar ni zelo koristno pri reševanju psihosocialnih težav, kot so tesnoba, žalost, osamljenost in stigma.
Paliativna oskrba se lahko vključi v obe vrsti programov, da bi tako zagotovili celostno oskrbo.
Glede na posebne okoliščine bolnikov in resnost bolezni jih bodo morda potrebovali različni tipi pomoč.
Ko se človek prvič nauči, da je njegova bolezen neozdravljiva, je lahko aktiven, dela, opravlja gospodinjska opravila, se lahko zdravi, na primer prejema ART ali kemoterapijo. Paliativna medicina bi se morala začeti skupaj z drugimi načini zdravljenja, da bi olajšala hude simptome in stranski učinkiter dajanje čustvene in duhovne podpore pacientu in njegovi družini. Sčasoma se bodo potrebe spremenile, na primer, potrebno bo dodatno simptomatsko zdravljenje. Nekatera zdravljenja se lahko prekličejo, ker niso učinkovitejša, zato je nujen celostni pristop. Tudi po bolnikovi smrti paliativna oskrba se lahko nadaljujejo v obliki podpore družine, prijateljev in otrok med porodom.
Paliativna medicina ne pozna besed "ničesar več ne moremo storiti".
Tako kot zgoraj opisana ženska ima tudi veliko bolnikov z življenjsko nevarnimi boleznimi toliko težav, da se zdravstveni delavci in negovalci počutijo zmedene in nemočne. Pogosto paciente pošljejo domov in jim rečejo, da se ni treba vrniti, ker "ni več, česar ne moremo storiti", ko se je treba osredotočiti na to, kar zmoremo, in ne obupati, saj verjamejo, da se nič ne da.
■ Nezdravljivega ne moremo zdraviti, vendar lahko nadzorujemo številne simptome, ki povzročajo trpljenje.
■ Ne moremo se rešiti žalosti izgube, lahko pa smo s tistimi, ki žalijo in delijo svojo žalost.
■ Na vse nimamo pripravljenih odgovorov, lahko pa poslušamo vsa vprašanja.
»Spominjam se prvega bolnika, ki me je napotil, ko sem v gneči in slabo postavil enoto za paliativno oskrbo javna bolnišnica... Vstopil sem v stransko sobo otroški oddelek in videl najstnico, ki je ležala na vzmetnici, izmučena, napol zavestna, umira. Njena babica je sedela v kotu sobe. Hotel sem pobegniti - nisem videl, kako bi lahko poskušal pomagati v tej brezupni situaciji. Kljub temu sem se odločil razmišljati o tem, kaj je mogoče storiti, ne pa česa ne morem storiti. In tako smo babico naučili, da čisti izsušeno ustno votlino in namazala z encijanovim barvilom violo, ki jo je prizadel stomatitis. Našli smo dodaten vzglavnik in uporabili enega od babičinih ogrinjala, da bi posteljo naredili bolj udobno, dali telesu udoben položaj... Pojasnili smo, da je bilo treba deklico redno obračati, da prepreči nastanek pritiska, in ji dali kremo za mazanje suhe kože. Babico smo povabili, da bi sedla poleg vnukinje, in jo spodbudili k pogovoru z dekletom, četudi ta ne odgovori. Vse to so majhne stvari, a pokazale so, da se ne prepustimo in jih ne pustimo pri miru. "
Zdravnik paliativne oskrbe, Malavi
"Nekoč sem vprašal človeka, ki je vedel, da umira, kaj najbolj pričakuje od tistih, ki skrbijo zanj. Odgovoril mi je: "Da vidim, da me človek poskuša razumeti." Seveda je nemogoče popolnoma razumeti drugo osebo, vendar nikoli ne bom pozabil, da je ni vprašal, ampak le, da je nekdo pokazal željo, da bi jo skušal razumeti. "
Lady Cicely Saunders
Že sam poskus razumevanja težav, s katerimi se sooča bolnik, in razmišljanja o tem, kako si pomagati, kaže osebi, da je cenjen, da je vreden tega, da mu namenimo svoj čas in pozornost. To je verjetno največje darilo, ki ga lahko damo svojim pacientom.
13.01.2015
Mestna klinična bolnišnica št. 67 imenovana po L.A. Vorokhobova vsem želi srečno novo leto in z veseljem sporoča, da je na osnovi podružnice bolnišnice v zdravstveno-sanitarni enoti št. 60 od 1. januarja 2015 odprt oddelek paliativna oskrba za 20 postelj.
Morda boste vprašali paliativno oskrbo je pristop, ki izboljšuje kakovost življenja bolnikov in njihovih družin, ki se soočajo s smrtnimi boleznimi in njihovih svojcev bolezni, s preprečevanjem in lajšanjem trpljenja z zgodnjim odkrivanjem, natančnim ocenjevanjem in zdravljenjem bolečine in drugih telesnih simptomov ter zagotavljanje psihosocialne in duhovne podpore pacientu in njegovi družini.
Oddelek je opremljen z vsem, kar je potrebno za zagotavljanje paliativne oskrbe, in sicer: funkcionalnimi posteljami, blazinami, ki ležijo pred ležiščem, toaletnimi stoli, sanitarijami ter pralnico za posteljne bolnike.
Osebje oddelka sestavljajo visoko usposobljeni strokovnjaki z odlična izkušnja nudenje simptomatske medicinske oskrbe neozdravljivim bolnikom.
Oddelek je ustvaril optimalne pogoje za bolnike s hudo telesno oz duševne funkcije in omejena sposobnost samooskrbe. Poleg zagotavljanja simptomatske terapije psihoterapevt nudi pacientom in njihovim svojcem psihosocialno pomoč.
Glavne indikacije za hospitalizacijo bolnikov na oddelku za paliativno oskrbo
· Terminalni oder kronična bolezen (če doma ni mogoče zagotoviti paliativne oskrbe);
· Napredovanje simptomov, ki poslabšujejo bolnikovo stanje in se ne dajo popravljati ambulantno;
Hude mnestične in intelektualne okvare (demenca), motorične nevrološke motnje, ki so posledica prenesenih oportunističnih in sekundarne bolezni, možganska kap, travmatične poškodbe možganov, zloraba snovi;
Globoke trofične motnje ( trofične razjede, posteljice);
· Druga klinična stanja, ki vodijo do zmanjšanja ali izgube telesnih ali duševnih funkcij in zahtevajo stalno zdravstveno nego in nego.
Kontraindikacije za hospitalizacijo:
· Mentalna bolezenki zahtevajo specifično zdravljenje;
· Agoniziranje držav;
· Onkološke bolezni, ki zahtevajo posebno zdravljenje proti raku in / ali lajšanje bolečin z narkotičnimi analgetiki.
Hospitalizacija v oddelku poteka načrtno, vsak dan, razen ob koncih tedna in praznikih od 10.00 do 14.00.
Odločitev o hospitalizaciji pacienta za zagotavljanje paliativne oskrbe sprejme izbirna komisija za enoto paliativne oskrbe, ki jo sestavljajo: namestnik glavnega zdravnika, predstojnik oddelka, zdravnik, če je na voljo:
· Soglasje bolnika in njegovih zakonitih zastopnikov k hospitalizaciji;
· Osebni dokumenti
· Napotnica, potrjena po ustaljenem postopku (namestnik glavnega zdravnika napotitvenega zavoda), ki vsebuje podatke o pacientovem socialnem stanju, podatke o sorodnikih, namenu hospitalizacije in potrebnih pregledih.
Najprej razumemo terminologijo, saj veliko ljudi zmede pojme "Paliativna medicina", "paliativna oskrba", "hospic care", "Podporna terapija" ali "Podporna nega".
Paliativna oskrba
Gre za pristop, katerega cilj je izboljšati kakovost življenja bolnikov in njihovih družin, ki se soočajo z življenjsko nevarno boleznijo. Upodabljanje paliativna oskrba pomeni preprečevanje in lajšanje trpljenja z zgodnjim odkrivanjem, natančnim ocenjevanjem in obvladovanjem bolečine in drugih telesnih simptomov stiske ter s pomočjo psihosocialne in duhovne podpore.
Z drugimi besedami, paliativa je pomoč, ki je namenjena zagotavljanju največjega možnega ugodja in socialne podpore onkološkemu pacientu, ne stremi k zdravljenju pacienta, temveč je namenjena izboljšanju kakovosti in čim boljšemu življenju onkološkega pacienta. Paliativna oskrba se izkaže, da je tako v bolnikovem domu kot v bolnišničnih zdravstvenih ustanovah.

Paliativno zdravilo
Paliativna medicina pomeni paliativna oskrba - paliativna kemoterapija, paliativno kirurško oskrbo ali paliativno obsevalno terapijo. Predpiše jih obiskovalec onkolog za bolnike z rakom, kadar radikalno zdravljenje nemogoče. Cilj paliativne medicine je zajeziti napredovanje bolezni (to je ustaviti rast tumorja) in podaljšati bolnikovo kakovost življenja.
Primer paliativna operacija - To je traheostomija (ko tumor pokriva grkvico), gastrostomija (za umetno hranjenje bolnika z rakom požiralnika), kolostomija (s črevesno obstrukcijo, ki jo povzroči obstrukcija tumorja).
Treba je razumeti, da niti paliativna kemoterapija, niti paliativna radioterapija, niti paliativna kirurgija ne bodo korenito ozdraveli, privedli bodo do zmanjšanja intoksikacije, zmanjšanja sindroma bolečine in izboljšanja (kolikor je mogoče) v stanju bolnika z rakom zaradi nadzora tumorja.
Podporna pomoč
To je opozorilo in sredstvo negativni vpliv na telesu malignega raka in protiv raka. Se pravi, da gre za razstrupljanje, antiemetično, simptomatsko farmakoterapijo, pa tudi psihološko podporo. To velja za fizične simptome in psihosocialne težave in stranski učinki zdravljenje raka v celotnem obdobju bolezni, vključno z rehabilitacijo in podporo preživelim diagnozam raka.
Razlika med paliativno in podporno oskrbo je, da je podporna oskrba vedno del glavnega zdravljenja (npr. Kemoterapija), medtem ko ima paliativna oskrba bolnikov z rakom neodvisen obseg.
Hospic oskrba
Temeljna filozofija in definicije paliativne in hospic oskrbe imajo veliko skupnega.
Namen hospic oskrba skrbi za bolnika kot celotno osebo, pomaga pri reševanju vseh njegovih težav - povezanih s fizično, čustveno, socialno in duhovno sfero življenja. V bolnišnici je oskrba bolnika, ki se bliža koncu svojega življenja, in tistih, ki ga ljubijo.


Osebje in prostovoljci delujejo kot del interdisciplinarne ekipe, da bi zagotovili pomoč pri osnovnem cilju lajšanja bolečine, dostojanstva in nege.
glavna stvar temeljna razlika hospic iz paliativne oskrbe je, da skrb za hospice pomeni, da je glavna antineoplastično zdravljenje ukiniti, ker je neučinkovit ali nepraktičen.
Medtem ko paliativna oskrba in posebno zdravljenje proti raku ne izključujeta, temveč se dopolnjujeta in s tem povečujeta učinkovitost terapije.
Elemente paliativne oskrbe je treba izvajati od prvih dni zdravljenja onkološkega pacienta. To bo izboljšalo kakovost njegovega življenja v vseh fazah in zagotovilo zdravniku, ki bo spremljal zdravljenje, več možnosti za zdravljenje raka. Samo, da je v zgodnjih fazah paliativa dodatek k glavnemu zdravljenju proti raku in ko bolezen napreduje, ko je zdravljenje proti raku že zaključeno (preklicano ali neučinkovito), paliativna oskrba postane edina metoda terapije.
Cilji paliativne oskrbe
- Izborlajšanje bolečin in podporna nega za lajšanje simptomov, pa tudi za zdravljenje zapletov, ki se pojavijo v zadnjih mesecih življenje.
- Psihološka in čustvena podpora bolnika z rakom in njegovih svojcev. To je posledica dejstva, da je ob občutkih, ki jih povzročajo misli o skorajšnji in neizogibni smrti, podpora specialistov zelo pomembna.
- Verska ali duhovna podporada ima pacient možnost postavljati vprašanja o svojem življenju, njegovem pomenu in smrti.
Tako so cilji paliativne oskrbe bolnikov z rakom lajšanje bolečin in drugih simptomov, pa tudi reševanje socialnih, psiholoških in duhovnih težav. Njegov cilj je, kolikor je mogoče, zagotoviti najboljša kakovost bolnikovo življenje do samega konca. Te naloge kažejo na potrebo po skupnem delu različnih specialistov - zdravnikov, psihologov, socialnih delavcev, duhovnikov.
Kje se zagotavlja paliativna oskrba?
- V specializirani bolnišnici
Če v rakavega centra Obstaja enota za paliativno oskrbo, kjer neozdravljivega bolnika zdravijo za lajšanje simptomov in izboljšanje kakovosti življenja. Na primer, to je zdravljenje zapletov, kot so črevesna obstrukcija, ascites, dispepsija, peritonitis, intoksikacije.
- V oddelkih za dnevno varstvo
Dnevne bolnišnice so organizirane za zagotavljanje paliativne oskrbe osamljenim bolnikom z omejeno mobilnostjo. V pogojih dnevne bolnišnice lahko bolniki dobijo ne le potrebno medicinsko in svetovalno pomoč, temveč tudi pomembno psihološko podporo. Tako obisk dnevna bolnišnica 2-3 krat na teden dobi bolnik možnost, da se oddalji od domače osamljenosti, kar ugodno vpliva tudi na kakovost življenja.
- Doma
Pogosto paliativna oskrba se izkaže, da je doma, v domu in v najbolj ugodnih pogojih za pacienta, obkrožen z ljubljenimi.
Tukaj specialist, in sicer zdravnik paliativne oskrbe, družinskim članom podrobno razloži, kako skrbeti za rakavega bolnika, predpiše primeren režim jemanja protibolečinskih zdravil, se pogovarja o prehranjevalnih in kuharskih navadah in je v stiku, da bi pravočasno prilagodil terapijo ali samo dal potreben nasvet. ...
Hospic je vladna agencijazasnovan za neozdravljive bolnike z rakom simptomatsko zdravljenje, izbor potrebne anestezijske terapije, zagotavljanje medicinske in socialne pomoči, oskrba, psihosocialna rehabilitacija, pa tudi psihološka podpora sorodnikom v obdobju bolezni in izgube ljubljene osebe.
Zdravniška pomoč, usposobljena oskrba neozdravljivega pacienta v hospicu je brezplačna. Hospic oskrba zagotavlja širok krog naloge, vključno z zdravstvenimi, socialnimi, psihološkimi in duhovnimi. To je aktivno lajšanje simptomov in njihov stresni učinek na pacienta in njegove svojce. V hospicih so zaposleni zdravniki in medicinske sestre ter socialni delavciter duhovniki in prostovoljci. Na splošno timsko delo, kot smo že rekli, velja za osnovo paliativne oskrbe.
V hospicu je na voljo storitev paliativne oskrbe na domu in oskrba na domu. "Hospic doma" nudi doma intenzivno, stacionarno podobno medicinsko pomoč in oskrba bolnikov. V nekaterih evropskih državah, kot sta Francija ali Finska, "domači hospic" ponuja intenzivno nego in storitve, ki bolnikom, ki potrebujejo hospitalizacijo, omogočajo bivanje doma. To je vrsta zdravljenja, ki je veliko bolj podobna bolnišnično zdravljenje v bolnišnici kot pri običajni oskrbi na domu.
Novi članki
- Pregledi za glevo Uporaba in odmerki
- Retinol acetat za kožo: navodila za uporabo doma, pregledi učinkovitosti retinola za tablete za oči
- Navodila za uporabo ihtiolovega mazila - sestava, indikacije, stranski učinki, analogi in cena
- Kapljice Normax - navodila za uporabo tablete Normax za cistitis
- Antidiarno zdravilo za odrasle in otroke loperamid za odrasle in otroke
- Supozitorije za zvišano telesno temperaturo za otroke - mehanizem delovanja in kontraindikacije, stranski učinki in odmerjanje Antipiretični rektalni supozitorije
- Salamol Eco Light Dih (200 odmerkov)
- Simptomi in zdravljenje bolezni
- Simvastatin - navodila za uporabo zdravila Simvastatin
- Navodila za uporabo glimepirida Ali glimepirid velja za življenjsko pomembna zdravila
Priljubljeni članki
- Referenčni priročnik za zdravila Geotar
- Cetirizin Hexal: navodila za uporabo Navodila za uporabo in sestavo
- Simptomi pojava zajedavcev v trebušni slinavki in kako ravnati z njimi Paraziti v trebušni slinavki Simptomi
- Farmakološka skupina - Glukokortikosteroidi Inhalacijski glukokortikosteroidi za zdravljenje bronhialne astme
- Parenteralni način uporabe Parenteralni posegi
- Zdravnika lahko pokličete doma, tudi če ni temperature. Kateri dokumenti bodo potrebni ob obisku zdravnika
- Kako se nabavljajo življenjsko pomembna in nujna zdravila Preferencialna ponudba zdravil
- Kako se nabavljajo življenjsko pomembna in nujna zdravila Preferencialna ponudba zdravil
- Vsakdo lahko opravi brezplačni zdravstveni pregled Program zdravstvenega pregleda prebivalstva
- Oblike zdravstvene oskrbe
