मस्तिष्क की गैर-विशिष्ट मध्य रेखा संरचनाओं की शिथिलता। बच्चों में मिनिमल ब्रेन डिसफंक्शन सिंड्रोम
21. मस्तिष्क के उप-संरचनात्मक संरचनाओं को नुकसान के न्यूरोसाइकोलॉजिकल सिंड्रोम।
मस्तिष्क की गहरी संरचनाओं को नुकसान से जुड़े तीन प्रकार के न्यूरोसाइकोलॉजिकल सिंड्रोम हैं।
1. मंझला की हार के सिंड्रोम गैर-विशिष्ट संरचनाएंदिमाग।
ये सिंड्रोम तब होते हैं जब गैर-विशिष्ट संरचनाएं अलग - अलग स्तर से शुरू निचले खंडब्रेनस्टेम और ललाट और लौकिक लोब के प्रांतस्था के मध्य भाग के साथ समाप्त होता है। काम में व्यवधान मोडल-गैर-विशिष्ट कारक. निरर्थक "गहरे" सिंड्रोम में, लक्षणों के तीन मुख्य समूहों को प्रतिष्ठित किया जा सकता है:
- तंत्रिका संबंधी विकार (या गतिशील पहलू का उल्लंघन) सभी उच्चतर मानसिक कार्यउनकी गति, उत्पादकता, कार्य प्रदर्शन की असमान दक्षता आदि में कमी के रूप में। गतिशील विकारों के इस समूह में सामान्य अनुपस्थित-दिमाग, ध्यान केंद्रित करने में कठिनाई, आसान व्याकुलता आदि के रूप में मोडल-अनपेक्षित ध्यान विकार भी शामिल हैं। लक्षणों के गतिशील समूह में मस्तिष्क की सामान्य कार्यात्मक अवस्था में परिवर्तन, इसके उतार-चढ़ाव, थकावट, अस्थानिया, आदि शामिल हैं;
- अधिक चयनात्मक विकार - स्मृति और भावनात्मक प्रक्रियाएं। इसी समय, रोगियों में अन्य संज्ञानात्मक प्रक्रियाओं (गतिशील को छोड़कर) में कोई स्पष्ट दोष नहीं है: दृश्य, श्रवण, स्पर्शनीय सूक्ति, भाषण या आंदोलन दोष। स्मृति दुर्बलता मोडल-अनस्पेसिफिक हैं, अर्थात, वे कंठस्थ सामग्री के तौर-तरीकों पर निर्भर नहीं करती हैं। अल्पकालिक स्मृति मुख्य रूप से दीर्घकालिक (उदाहरण के लिए, पेशेवर) स्मृति के सापेक्ष संरक्षण से ग्रस्त है। इमोक। उल्लंघन खुद को भावनात्मक उत्तेजना, बढ़ी हुई प्रतिक्रियाशीलता या भावात्मक पैरॉक्सिज्म, नकारात्मकता के प्रकोप, क्रोध के रूप में प्रकट कर सकते हैं। भावनात्मक और व्यक्तिगत क्षेत्र की सामान्य संरचना का विभिन्न तरीकों से उल्लंघन किया जाता है। कुछ मामलों में, यह अपेक्षाकृत सुरक्षित है, रोगी भावनात्मक रूप से पर्याप्त रहते हैं, उत्साह या भावनात्मक उदासीनता, नीरसता के कोई स्पष्ट संकेत नहीं हैं। पेशेवर हितों, प्रियजनों के प्रति लगाव और समग्र रूप से रोगी के व्यक्तित्व दोनों को संरक्षित किया जाता है - वह पर्याप्त रूप से खुद का और अपने आसपास के लोगों का आकलन करता है। दूसरों में, भावनात्मक-व्यक्तिगत संबंध घोर दोष तक पहुँच जाते हैं;
- चेतना की स्थिति में परिवर्तन , जो चेतना के नुकसान के रूप में रोग के तीव्र चरणों में खुद को प्रकट करते हैं, जो दर्दनाक घावों के लिए विशिष्ट है, जब मस्तिष्क की औसत स्टेम संरचनाएं मुख्य रूप से प्रभावित होती हैं। चेतना की गड़बड़ी की एक अधिक जटिल घटना भी संभव है।
क्षति के स्तर के आधार पर गैर-विशिष्ट मस्तिष्क संरचनाओं को नुकसान के सिंड्रोम विशिष्ट हैं।
ब्रेन स्टेम के निचले हिस्से का स्तर।
अनिद्रा (कम अक्सर उनींदापन), अपर्याप्त नींद के रूप में "नींद-जागृति" चक्र का उल्लंघन; जागने के स्तर में कमी;
थकावट; थोड़ी सी भी मेहनत से तेज थकान, मरीजों की असहिष्णुता;
♦ पर्यावरण (स्थान, समय) में पर्याप्त रूप से स्पष्ट अभिविन्यास;
♦ सामान्य रूप से व्यक्तिगत प्रतिक्रियाओं की सुरक्षा। मरीज़ अपनी शिकायतों में पर्याप्त हैं, उनकी हालत गंभीर है।
इस पृष्ठभूमि के खिलाफ, केंद्रीय लक्षण हैं:
अल्पकालिक स्मृति के प्राथमिक विकारों के साथ मोडल-गैर-विशिष्ट मासिक धर्म संबंधी विकार;
याद करने की मात्रा में कमी (दस शब्दों की श्रृंखला की पहली प्रस्तुति के बाद तीन या चार शब्दों तक);
बाहरी उत्तेजनाओं द्वारा निशानों के निषेध में वृद्धि।
इसी समय, प्रेरणा में वृद्धि (उदाहरण के लिए, परीक्षा के लिए एक मकसद की शुरूआत) या सामग्री का शब्दार्थ संगठन एक अलग प्रतिपूरक प्रभाव देता है, जो इन रोगियों में मानसिक कार्यों की सामान्य संरचना के संरक्षण को इंगित करता है।
मस्तिष्क के डाइएन्सेफेलिक भागों का स्तर।
मस्तिष्क के कई रोगों में स्तर प्रभावित होता है (ट्यूमर, भड़काऊ प्रक्रियाएंऔर अन्य), जिसने अपनी हार के दौरान देखे गए लक्षणों को एक विशेष में अलग करने का कारण दिया डाइएनसेफेलिक (या हाइपोथैलेमिक-डिएनसेफेलिक) सिंड्रोमजो भी शामिल स्वायत्त विकार, पैथोलॉजिकल दृश्य लक्षण, हार्मोनल, चयापचयी विकारऔर अन्य पिट्यूटरी ग्रंथि को नुकसान के साथ बहुत स्पष्ट रूप से डाइएन्सेफेलिक सिंड्रोम मनाया जाता है। इन रोगियों को नींद-जागने के चक्र में भी गड़बड़ी होती है (अनिद्रा या के रूप में) बढ़ी हुई तंद्रा), सामान्य कार्यात्मक अवस्था में कमी। उनके पास है और भावनात्मक और व्यक्तिगत क्षेत्र के विकार निम्नलिखित रूप में:
♦ भावनात्मक प्रतिक्रिया में वृद्धि;
भावनात्मक प्रतिक्रियाओं की अस्थिरता;
परिवर्तन भावनात्मक स्थिति(अवसाद या हल्का उत्साह)।
कुछ गैर-आलोचनात्मकता, अपर्याप्तता के रूप में हल्के व्यक्तिगत परिवर्तन संभव हैं, जो अधिक हैं
बड़े पैमाने पर घावों के साथ अलग।
ऊपर वर्णित रोगियों से इन रोगियों के बीच का अंतर है अधिक गंभीर स्मृति हानि(मोडल द्वारा)
गैर-विशिष्ट प्रकार), जो मुख्य रूप से निशान के बढ़े हुए निषेध के साथ जुड़े हुए हैं (द्वारा
पूर्वव्यापी और सक्रिय निषेध के तंत्र), जो विषम परिस्थितियों में होता है और
विशेष रूप से सजातीय हस्तक्षेप। हालांकि, रोगियों की इस श्रेणी में एक निश्चित हासिल करना संभव है
सामग्री के शब्दार्थ संगठन या बढ़ती प्रेरणा में प्रतिपूरक प्रभाव
मेनेस्टिक गतिविधि + ध्यान की गड़बड़ी।
लिम्बिक सिस्टम स्तर।
इस स्तर पर केंद्रीय शिक्षा है सिंगुलेट गाइरस(गाइरस सिंगुली)।
अल्पकालिक स्मृति का घोर उल्लंघनवर्तमान घटनाओं पर (मोडल-गैर-विशिष्ट प्रकार के अनुसार), जो कभी-कभी होते हैं (विशेषकर हिप्पोकैम्पस संरचनाओं को द्विपक्षीय क्षति के साथ) रूप में कोर्साकोव सिंड्रोम।इस स्तर की हार के साथ गैर-विशिष्ट प्रणाली भी जुड़ी हुई है चेतना की गड़बड़ी(कभी-कभी भ्रम, भ्रम के रूप में) और भावनात्मक क्षेत्र में परिवर्तन,जिनकी गुणात्मक विशेषताओं का अभी तक पर्याप्त अध्ययन नहीं किया गया है।
मस्तिष्क के ललाट और लौकिक लोब के प्रांतस्था के मेडियोबैसल भागों का स्तर।
सब कुछ वैसा ही है, केवल मोटे रूपों में
2. मस्तिष्क के मध्य भाग को नुकसान के सिंड्रोम।
जैसा कि आप जानते हैं, मस्तिष्क का मुख्य माध्यिका भाग कॉर्पस कॉलोसम (कॉर्पस कॉलोसम) है, जो दाएं और बाएं गोलार्द्धों को कई तंतुओं से जोड़ता है।
स्प्लिट ब्रेन सिंड्रोमविवरण के अनुसार, कई लक्षणों से मिलकर बनता है। ये लक्षण अलग हैं विभिन्न चरणोंपश्चात की अवस्था।
स्मृति दुर्बलता, कभी-कभी भ्रम, लेकिन बाद में ये लक्षण गायब हो जाते हैं।
स्पष्ट उल्लंघन दिखाई देते हैं समन्वय आंदोलनों,जिसमें दोनों अंग शामिल होते हैं (उदाहरण के लिए, टाइपिंग, साइकिल चलाना, आदि)। उसी समय, इन आंदोलनों को परेशान नहीं किया जाता है यदि रोगी उन्हें एक हाथ से करता है।
- भाषण लक्षण:दृश्य क्षेत्रों के बाएं हिस्सों में प्रस्तुत वस्तुओं के नामकरण में कठिनाइयाँ (जब दृश्य जानकारी प्रवेश करती है दायां गोलार्द्ध) प्रयोगों से पता चला है कि रोगी एक ही समय में दिखाई गई वस्तुओं को पहचानते हैं (वे उन्हें चित्रों में दिखाए गए लोगों में से चुन सकते हैं), लेकिन उनका नाम नहीं ले सकते। इस लक्षण का नाम दिया गया है "एनोमी"।रोगी सही गोलार्ध में प्रस्तुत शब्द को नहीं पढ़ सकते हैं, हालांकि वे इसके सामान्य अर्थ को समझते हैं, क्योंकि वे वांछित वस्तु (या उसी श्रेणी की वस्तुओं) का चयन करते हैं। ये अवलोकन सही गोलार्ध को "निरक्षर" कहने के आधार के रूप में कार्य करते थे।
लक्षणों का एक विशेष समूह विकारों से बना होता है जिसे कहा जाता है "डिस्कपी-डिस्ग्राफिया":"विकृत मस्तिष्क" वाले रोगी दाएं और बाएं हाथों से लिख और आकर्षित नहीं कर सकते, जैसा कि वे करते हैं स्वस्थ व्यक्ति(हालांकि यह अग्रणी हाथ से बेहतर है): एक हाथ से वे केवल आकर्षित कर सकते हैं, और दूसरे के साथ वे केवल लिख सकते हैं।
ट्रांसेक्शन की साइट से जुड़े स्प्लिट-ब्रेन सिंड्रोम के तीन स्वतंत्र रूप।
विकल्प 1: जब कॉर्पस कॉलोसम के पूर्वकाल भागों को काट दिया गया था, तो गोलार्द्धों की बातचीत में गड़बड़ी मुख्य रूप से मोटर क्षेत्र में प्रकट हुई थी;
विकल्प 2: जब मध्य खंड काट दिया गया था, तो मुख्य रूप से स्पर्श क्षेत्र में बातचीत संबंधी विकार प्रकट हुए थे;
विकल्प 3: जब पीछे के हिस्से काट दिए गए थे, तो मुख्य रूप से दृश्य प्रणाली में अंतःक्रियात्मक विकार प्रकट हुए थे।
3. गहरे गोलार्ध के उप-संरचनात्मक संरचनाओं को नुकसान के सिंड्रोम।
सेरेब्रल गोलार्द्धों में गहरे स्थित मुख्य उप-संरचनात्मक संरचनाएं हैं बेसल गैन्ग्लिया।ये कॉडेट न्यूक्लियस (कॉर्पस कॉडैटस), पैलिड बॉल (ग्लोबस पैलिडम), शेल (पुटामेन) और फेंस (क्लॉस्ट्रम), आदि हैं।
सर्जरी से पहले, अपेक्षाकृत बरकरार भावनात्मक-व्यक्तिगत क्षेत्र, दृश्य-स्थानिक सूक्ति, दृश्य स्मृति की पृष्ठभूमि के खिलाफ मस्कुलर डिस्ट्रॉफी और पार्किंसनिज़्म वाले रोगियों में गतिशील प्रैक्सिस विकार होते हैं, प्रोग्रामिंग के उल्लंघन से जुड़ी मानसिक-बौद्धिक गतिविधि के कार्यान्वयन में कठिनाइयाँ होती हैं और नियंत्रण। साथ ही, उन्हें दृश्य-आलंकारिक समस्याओं को हल करने में कठिनाइयां होती हैं जिनके लिए स्थानिक विश्लेषण और संश्लेषण की आवश्यकता होती है। मस्तिष्क क्षति के पक्ष के आधार पर सिंड्रोम की प्रकृति भिन्न होती है:
अत बाएं तरफा घावएक्स्ट्रामाइराइडल सिस्टम मौखिक मेनेस्टिक-बौद्धिक कार्यों में बड़ी कठिनाइयाँ देखी जाती हैं;
दाएं तरफा के साथ - मुख्य रूप से दृश्य-आलंकारिक कार्यों में कठिनाइयाँ देखी जाती हैं। पोस्टऑपरेटिव सिंड्रोम (सर्जरी के बाद पहले 7-10 दिनों में) सिंड्रोम की एक ही संरचना के साथ न्यूरोसाइकोलॉजिकल लक्षणों के कुछ बढ़ने की विशेषता है, इसके बाद मानसिक कार्यों की बहाली (लंबी अवधि में) होती है। सिंड्रोम की यह जटिल प्रकृति उन्हें निर्धारित करने वाले कारकों की एक अलग प्रकृति को इंगित करती है।
इस प्रकार, ऊपर वर्णित सबकोर्टिकल सिंड्रोम में, तीन प्रकार के कारकों के उल्लंघन को प्रतिष्ठित किया जा सकता है:
1) पूर्वकाल सेरेब्रल गोलार्द्धों के काम से जुड़े "गतिशील" कारक;
2) "स्थानिक" कारक, मस्तिष्क के पश्च पार्श्विका-पश्चकपाल भागों के काम को दर्शाता है;
3) "गोलार्द्ध" कारक, जो पूरे गोलार्ध के काम को सुनिश्चित करता है।
लक्षणों में पार्श्व अंतर भी थे:
ए) बाएं तरफा फॉसी ने श्रवण-भाषण के लक्षण (शब्दों के अर्थ के अलगाव के लक्षण, आदि), लय के आकलन में गड़बड़ी का कारण बना;
बी) दाएं तरफा - स्थानिक कार्यों का उल्लंघन, ड्राइंग।
शब्द "न्यूनतम" मस्तिष्क की शिथिलतावी आधुनिक दवाई"पिछली शताब्दी के मध्य में ही दिखाई दिया। यह सिंड्रोम केंद्रीय तंत्रिका तंत्र के विभिन्न स्तरों के अपचयन के रूप में प्रकट होता है। इस तरह की गड़बड़ी से भावनात्मक और स्वायत्त प्रणाली में परिवर्तन होता है। सिंड्रोम का निदान वयस्कों में किया जा सकता है, लेकिन अधिकांश मामलों में यह बच्चों में देखा जाता है।
यह दिलचस्प है! कुछ आंकड़ों के अनुसार, न्यूनतम सेरेब्रल डिसफंक्शन वाले बच्चों की संख्या 2% है, और दूसरे के साथ - 21%। ऐसा विरोधाभास बताता है कि कोई स्पष्ट नहीं है नैदानिक विशेषताएंयह सिंड्रोम।
२१वीं सदी के न्यूरोलॉजिस्ट के विचारों के अनुसार, "मिनिमल सेरेब्रल डिसफंक्शन" शब्द मौजूद नहीं है और ICD-10 में यह कोड F90 के तहत "हाइपरकिनेटिक बिहेवियरल डिसऑर्डर" नामक विकारों के एक समूह से मेल खाता है।
लेकिन, आदत से बाहर, डॉक्टर और मरीज पुरानी अवधारणा के साथ काम करना जारी रखते हैं।
यह निदान क्या है - न्यूनतम मस्तिष्क रोग सिंड्रोम (एमएमडी)
यह रोग हमेशा प्रारंभिक बचपन में निहित होता है। सबसे छोटे से शुरू बचपनरोगियों में हल्के सीखने और व्यवहार संबंधी विकार होंगे। अक्सर वे जन्म की चोट का परिणाम होते हैं। मैं फ़िन विद्यालय युगबीमारी चलनी है, तो वयस्कता में दे देगी गंभीर समस्याएं... ऐसी समस्याओं में सीखने और सामाजिक अनुकूलन में कठिनाइयाँ होंगी, मनोरोगी विकारों का विकास।
आईसीडी-10 . में यह सिंड्रोमशीर्षक वाले खंड में है " भावनात्मक विकारऔर बचपन में शुरू होने वाले विकारों का संचालन या किशोरावस्था". यह उपखंडों में भी पाया जाता है " हाइपरकिनेटिक विकारव्यवहार "और" गतिविधि और ध्यान में व्यवधान।
मुख्य लक्षण
रोग का निदान कब किया जाता है, और निदान के बाद उपचार किया गया था या नहीं, इस पर निर्भर करते हुए, लक्षण अलग होंगे।
बच्चों में एमएमडी
एक बच्चे में न्यूनतम मस्तिष्क रोग की उपस्थिति को नोटिस करना इतना मुश्किल नहीं है। सिंड्रोम वाले बच्चों में व्यवहार संबंधी समस्याएं और पहली कक्षा से सीखने की समस्या होगी... अक्सर, ऐसे बच्चे भी बिगड़ा हुआ भाषण और मोटर कौशल से पीड़ित होते हैं, असामान्य होते हैं विक्षिप्त प्रतिक्रियाएं... ऐसे बच्चे किसी भी प्रकार की गतिविधि से जल्दी थक जाते हैं, वे चिड़चिड़े होते हैं और बढ़ी हुई उत्तेजना से पीड़ित होते हैं।
यदि इस सूची में से आपको कोई 8 लक्षण हैं, तो आप MMD का निदान कर सकते हैं:
- हाथ-पैरों का लगातार हिलना-डुलना, एक जगह पर लंबे समय तक बैठने में असमर्थता।
- स्कूल और घर दोनों जगह जरूरी चीजों का बार-बार नुकसान होना।
- जब आवश्यक हो लंबे समय तकचुपचाप बैठो, बच्चा बस ऐसा नहीं कर सकता।
- ऐसा लगता है कि बच्चा यह नहीं सुनता कि उससे संपर्क किया जा रहा है और कुछ मांगा जा रहा है।
- बाहरी उत्तेजनाओं से बच्चा जल्दी और आसानी से विचलित हो जाता है।
- दूसरों को बाधित करता है और वयस्कों और बच्चों को परेशान करता है।
- समूह पाठों में विराम के लिए लंबा इंतजार नहीं कर सकता।
- बातचीत नॉन-स्टॉप।
- जवाब देना शुरू करता है, सवाल के अंत को नहीं सुन रहा है।
- एहसास नहीं होता संभावित परिणामजोखिम भरे खेलों में शामिल होने पर। वह स्वयं ऐसे खेलों के सर्जक हो सकते हैं।
- कार्यों को हल करते समय, उसे ऐसी कठिनाइयाँ होती हैं जो समस्या के प्राकृतिक सार को समझने से जुड़ी नहीं होती हैं।
- अकेले चुपचाप नहीं खेल सकते।
- लंबे समय तक खेलों या एक कार्य पर ध्यान केंद्रित नहीं कर सकते।
- एक मामले को पूरा किए बिना, वह पहले से ही अगले के लिए आगे बढ़ता है।
मस्तिष्क और केंद्रीय तंत्रिका तंत्र की रोग स्थितियों के विभिन्न गैर-भड़काऊ रूपों के पदनाम के रूप में "एन्सेफेलोपैथी" शब्द का प्रयोग दवा में किया जाता है। माता-पिता को स्वीकार करने की जरूरत है तत्काल उपायमामले में, की तुलना में छोटा बच्चा, इसलिए अधिक प्रभावी उपचार... इस बीमारी के पहले लक्षण क्या हैं?
छोटे बच्चों में खराब नींद और आचरण विकार भी सौम्य की उपस्थिति से शुरू हो सकते हैं इंट्राक्रैनील उच्च रक्तचाप... पढ़ें कि यह कैसे निर्धारित किया जाए कि कोई बच्चा बीमार है या नहीं।
वयस्कों में अभिव्यक्ति
- बिगड़ा हुआ मोटर फ़ंक्शन, जिसे अक्सर "अजीबता" कहा जाता है।
- नई चीजें सीखने में विफलता।
- एक जगह बैठने में असमर्थता, आप चाहते हैं, कम से कम, फिजूलखर्ची।
- मूड जल्दी बदलता है और बिना किसी स्पष्ट कारण के।
- स्वैच्छिक ध्यान की कमी है।
- आवेग और बढ़ी हुई विरलता।
मिनिमल ब्रेन डिसफंक्शन के कारण

- गंभीर गर्भावस्था, विशेष रूप से पहली तिमाही के दौरान।
- गंभीर विषाक्तता।
- बच्चा पैदा करने की अवधि के दौरान महिला पर हानिकारक प्रभाव रासायनिक पदार्थया विकिरण, रोगाणुओं, वायरस और बस संक्रामक रोग।
- गर्भपात का खतरा।
- समय से पहले या पोस्ट-टर्म श्रम।
- प्रक्रिया में कमजोरी सामान्य गतिविधि, लंबा श्रम।
- भ्रूण हाइपोक्सिया (ऑक्सीजन की कमी) बच्चे के गले में गर्भनाल के संपीड़न के कारण होता है।
- बच्चे के जन्म के बाद, खराब पोषण वर्णित सिंड्रोम का कारण हो सकता है।
- नवजात शिशुओं को हस्तांतरित संक्रामक रोग।
- खराब पर्यावरणीय स्थिति।
- आघात ग्रीवाबच्चे के जन्म के दौरान बच्चे की रीढ़।
यह आंकड़ा रीढ़ की समस्याओं के कारण न्यूनतम मस्तिष्क शिथिलता की घटना का आरेख दिखाता है: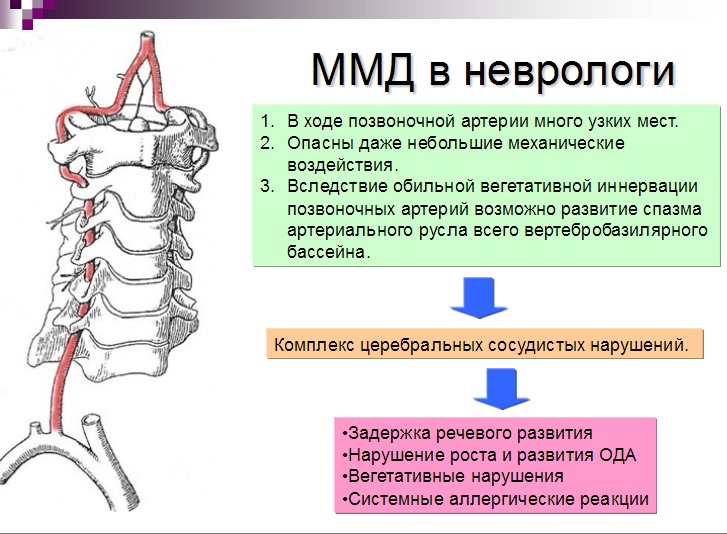
आधुनिक विज्ञान शिशु के मस्तिष्क को प्रारंभिक स्थानीयकृत क्षति के परिणामस्वरूप न्यूनतम मस्तिष्क संबंधी शिथिलता मानता है।
इलाज
एमएमडी के लिए दवाएं अपरिहार्य हैं, लेकिन वे उपचार प्रक्रिया में पहले नहीं आएंगे। बच्चों में कम से कम मस्तिष्क की शिथिलता का इलाज करते समय, एक सहायक पारिवारिक वातावरण बनाना महत्वपूर्ण है। यह वह है जो वसूली और अनुशासन के लिए अधिक अनुकूल है:
- आपको बिस्तर पर जाना है और एक निश्चित समय पर उठना है। पूरे दिन के लिए एक स्पष्ट कार्यक्रम बनाएं ताकि सामान्य क्रियाएं बच्चे के लिए एक संकेत बन जाएं और तंत्रिका तंत्र की गतिविधि को सिंक्रनाइज़ करें।
- बच्चे को दिन में सोना सिखाना जरूरी है, क्योंकि कमजोर नर्वस सिस्टम के लिए ऐसा आराम बेहद जरूरी है।
- ऐसे सिंड्रोम वाले व्यक्ति में सभी संभावित परिवर्तनों को पहले से ही चेतावनी दी जानी चाहिए। चेतावनी न केवल शहर से बाहर सप्ताहांत की यात्रा पर लागू होती है, बल्कि एक अनिर्धारित नानी यात्रा, घर की सफाई और स्थानों में खिलौने रखने पर भी लागू होती है।
- मेहमानों को अधिक बार घर पर आमंत्रित करना आवश्यक है, लेकिन ताकि वे बच्चे की दैनिक दिनचर्या को न तोड़ें।
- साथियों के साथ संचार सख्ती से सीमित होना चाहिए। इस सिंड्रोम वाले बच्चे के लिए अपने से कई साल बड़े शांत बच्चों के साथ दोस्ती करना उपयोगी होता है।
- एक बच्चे की उपस्थिति में, एक दूसरे के साथ संबंध जानने की जरूरत नहीं है। पिताजी को एमएमडी के साथ बच्चे की परवरिश में सक्रिय भाग लेना चाहिए।
- शारीरिक शिक्षा और तैराकी अनिवार्य है, कम से कम समय टीवी और कंप्यूटर देखें।
- बच्चे को ठीक मोटर कौशल विकसित करने की आवश्यकता है।
जैसा दवाईइस्तेमाल किया जा सकता है:
- सबजी शामक: वेलेरियन और मदरवॉर्ट, सेंट जॉन पौधा, नोवोपासिट।
- मस्तिष्क की कोशिकाओं में चयापचय को प्रोत्साहित करने वाली दवाएं, साथ ही रक्त परिसंचरण में सुधार के लिए दवाएं।
- अतिरिक्त विटामिन कॉम्प्लेक्स।
मेनिनजाइटिस बहुत जानलेवा है संक्रमण, जो मेनिन्जेस की सूजन के साथ है। शुरुआत में ही यह रोग कई अन्य के समान लक्षणों के साथ प्रकट होता है - बेचैन नींद, आक्षेप, सुस्ती। समय रहते डॉक्टर को कैसे पहचानें और सलाह लें?
आप बच्चों में मस्तिष्क शोफ के कारणों के बारे में जान सकते हैं। उसी लेख में, आप सीखेंगे कि एडिमा वाले बच्चे को प्राथमिक चिकित्सा कैसे प्रदान करें।
पूर्वानुमान
 किसी विशेषज्ञ की देखरेख में उपचार का विशिष्ट कोर्स किया जाना चाहिए। कोर्स के बाद, बच्चे की नींद और ध्यान में सुधार होता है, एमएमडी वाला व्यक्ति कम चिड़चिड़ा हो जाता है, गायब हो जाता है स्पष्ट संकेतलक्षण। जटिलताओं से बचने के लिए बचपन में ही इलाज शुरू कर देना चाहिए।
किसी विशेषज्ञ की देखरेख में उपचार का विशिष्ट कोर्स किया जाना चाहिए। कोर्स के बाद, बच्चे की नींद और ध्यान में सुधार होता है, एमएमडी वाला व्यक्ति कम चिड़चिड़ा हो जाता है, गायब हो जाता है स्पष्ट संकेतलक्षण। जटिलताओं से बचने के लिए बचपन में ही इलाज शुरू कर देना चाहिए।
प्रत्येक माता-पिता को बचपन से ही अपने बच्चे के व्यवहार पर ध्यान देना चाहिए, खासकर यदि उपरोक्त समस्याएं गर्भावस्था या प्रसव के दौरान हुई हों। माता-पिता द्वारा अक्सर एमएमडी के कई लक्षणों को सामान्य माना जाता है। बचकाना बर्ताव... यदि आपको कोई संदेह है, तो तुरंत डॉक्टर की सलाह लेना सबसे अच्छा है। जितनी जल्दी निदान किया जाता है, सिंड्रोम से निपटने के लिए तेज़ और सुरक्षित होगा।
वीडियो में, चिकित्सा विज्ञान के डॉक्टर इस बारे में बात करते हैं कि क्या अनियंत्रित बच्चे माता-पिता की समस्या हैं या मस्तिष्क की समस्याओं के शिकार हैं - न्यूनतम मस्तिष्क रोग सिंड्रोम, ध्यान घाटे विकार - इलाज या सहन करने के लिए, एक बीमारी या व्यक्तित्व की अभिव्यक्ति:
मिनिमल सेरेब्रल डिसफंक्शन एक सेरेब्रल पैथोलॉजी है जिसमें एक पॉलीटियोलॉजिकल प्रकृति होती है, अर्थात यह कई कारणों से होता है - मस्तिष्क के कामकाज में विकारों की आड़ में। मूल रूप से, ये तंत्रिका संबंधी विकार प्रतिवर्ती हैं और उम्र के साथ गायब हो जाते हैं।
मिनिमल ब्रेन डिसफंक्शन के कारण
यह उठता है रोग संबंधी स्थितिगर्भावस्था और प्रसव के दौरान कई तरह की बीमारियों के कारण। एक अन्य कारण शैशवावस्था में खराब देखभाल, विभिन्न संक्रमण हैं।
इस तरह की शिथिलता की उपस्थिति को प्रभावित करने वाले कारकों में से, विभिन्न हानिकारक प्रभावजो गर्भ में भ्रूण के विकास के दौरान प्रभावित होता है। उनमें से संक्रमण हैं जिनसे मां बीमार थी, विषाक्तता, शराब विषाक्तता देर से तारीखगर्भावस्था, बच्चे के जन्म के दौरान क्षति, संक्रमण जो बच्चे को जीवन के पहले 3 वर्षों में हुआ। इसी तरह के उल्लंघनमस्तिष्क या उसके उपकोर्टेक्स के कॉर्टिकल क्षेत्र को नुकसान पहुंचा सकता है। क्षति के स्थानीयकरण के संबंध में, यह बहुत विविध हो सकता है। घाव का स्थान इस बात पर भी निर्भर करता है कि वास्तव में कैसे बाहरी चिन्हभविष्य में, रोग स्वयं प्रकट होगा।
रोगजनन
एमएमडी रोग के साथ, एक बच्चे को मस्तिष्क की संरचना और कार्यप्रणाली में छोटी-छोटी गड़बड़ी होती है - यह आवश्यकता से थोड़ा अलग विकसित होता है। गर्भ में रहते हुए भी बच्चे को नुकसान होता है, क्योंकि भ्रूण जलन के प्रति काफी संवेदनशील होता है, खासकर गर्भावस्था की पहली तिमाही में। इस अवधि के दौरान, यह किसी भी कारक से प्रभावित होता है - पारिस्थितिकी, संक्रमण, दवाएं, विकिरण, तनाव और मां की नसों। जब ऐसी कई उत्तेजनाओं को मिला दिया जाता है, तो स्थिति और भी खराब हो जाती है। इसके अलावा, गर्भावस्था के पहले महीने में, कई महिलाओं को अभी भी अपनी स्थिति के बारे में पता नहीं होता है, और यह तब होता है जब भ्रूण का तंत्रिका तंत्र बनता है। क्षति का परिणाम जन्म से या शैशवावस्था में प्रकट हो सकता है, लेकिन लक्षण 6-7 वर्ष की आयु में भी प्रकट हो सकते हैं।
न्यूनतम सेरेब्रल डिसफंक्शन 2 दिशाओं में विकसित हो सकता है - बच्चे को बाधित किया जा सकता है या, इसके विपरीत, अतिसक्रिय। जीवन के पहले महीनों में, एक बीमारी की उपस्थिति में, बच्चा खराब सोएगा और स्तनपान करेगा, रात में जागेगा, बिना किसी कारण के रोएगा - सामान्य तौर पर, अत्यधिक उत्तेजना के लक्षण प्रदर्शित करता है। यदि आप अपने बच्चे में यह व्यवहार देखते हैं, तो आपको उसे डॉक्टर को दिखाने की जरूरत है।
मिनिमल ब्रेन डिसफंक्शन के लक्षण
अधिकांश विशेषता लक्षणरोग यह है कि जैविक समस्याओं पर कार्यात्मक समस्याएं प्रबल होती हैं। विस्तार से बोलते हुए, बच्चे के लिए स्कूल के कार्यों का सामना करना मुश्किल होता है, उसका व्यवहार बहुत बदल जाता है, भाषण के निर्माण में उल्लंघन होता है, विभिन्न प्रकार की विक्षिप्त प्रतिक्रियाएं होती हैं, मोटर कौशल अपर्याप्त हो जाता है।
मस्तिष्क की न्यूनतम शिथिलता बच्चे को अतिसक्रिय बनाती है। इसके अलावा, यह अत्यधिक उत्तेजना किसी भी तरह से प्रेरित नहीं है, इसका कोई उद्देश्य नहीं है। यह अक्सर तनाव के कारण होता है या जब बच्चा किसी अपरिचित वातावरण में होता है। इस अवस्था में एकाग्रता की कमी की भी विशेषता होती है - रोगी अपना ध्यान एक चीज पर केंद्रित नहीं कर सकता, वह विचलित हो जाता है। यह अति सक्रियता अक्सर कम हो जाती है जैसे आप बड़े हो जाते हैं और 12-15 वर्ष की आयु तक चले जाते हैं।
वी दुर्लभ मामलेरोग की प्रतिक्रिया गतिविधि में कमी, पहल की कमी, एकांत में रहने की एक बड़ी इच्छा होगी।
व्यवहार परिवर्तन अन्य समस्याओं से पूरित होता है जैसे बुरा सपना, सोने में कठिनाई, इसे कम करना दैनिक आवश्यकता... इसके अलावा, चिड़चिड़ापन मनाया जाता है, मूड में लगातार बदलाव, भावात्मक दायित्व, आवेग - बच्चा किसी भी क्षण आक्रामकता दिखाना शुरू कर सकता है, क्रोध में पड़ सकता है।
पहला संकेत
नीचे 14 लक्षणों की सूची दी गई है जो बीमारी का संकेत दे सकते हैं। यदि आपके बच्चे में कम से कम 8 लक्षण हैं, तो उसे कम से कम मस्तिष्क की शिथिलता है। लक्षण:
- कुर्सी पर हिलना-डुलना, पैरों और बाजुओं का लगातार, अनियमित लहराना;
- यदि आवश्यक हो तो थोड़ी देर के लिए चुपचाप बैठने में असमर्थ;
- बाहरी उत्तेजनाएं उसे आसानी से विचलित कर सकती हैं;
- समूह अभ्यास या खेलों में बदलाव की प्रतीक्षा करना उसके लिए मुश्किल है;
- उससे पूछे गए प्रश्न का अंत सुने बिना भी उत्तर देना शुरू कर सकता है;
- कार्य करना, उन कठिनाइयों का अनुभव कर सकता है जो कार्य या नकारात्मकता के सार की समझ की कमी से जुड़ी नहीं हैं;
- उसे सौंपे गए कार्यों को करना या खेलना, वह लंबे समय तक इस क्रिया पर ध्यान और एकाग्रता नहीं बनाए रख सकता है;
- अधूरे व्यवसाय को छोड़ कर नया व्यवसाय शुरू कर सकते हैं;
- चुपचाप और शांति से खेल नहीं खेल सकते;
- बहुत कुछ बोलता है;
- परेशान हो सकता है, अन्य लोगों को बाधित कर सकता है;
- जब वे उस से बातें करें, और उस से बातें करें, तब वे न सुनें;
- घर या स्कूल में अपना सामान खो सकते हैं;
- स्वास्थ्य के लिए खतरनाक, बहुत जोखिम भरा कार्य करता है, बिना सोचे समझे, और उसके लिए संभावित परिणामों की गंभीरता को महसूस किए बिना।

मिनिमल ब्रेन डिसफंक्शन सिंड्रोम
जीवन के पहले वर्ष के दौरान सिंड्रोम की उपस्थिति के मुख्य लक्षणों को छोटा कहा जाता है तंत्रिका संबंधी लक्षण... वे खुद को विभिन्न तरीकों से प्रकट कर सकते हैं और रोगी की उम्र पर निर्भर करते हैं।
शिशुओं में रोग के लक्षण - डायस्टोनिया के समान काम में हल्का व्यवधान मांसपेशी टोन... वे काफी लगातार हैं, हालांकि वे आंदोलनों की गतिविधि को प्रभावित नहीं करते हैं। अनैच्छिक रूप से किए गए कमजोर रूप से व्यक्त किए गए आंदोलन भी हो सकते हैं - हाइपरकिनेसिस, मायोक्लोनस, कंपकंपी। वे अनियमित रूप से प्रकट होते हैं और रोगी की भावनाओं पर निर्भर नहीं होते हैं। संवेदी-मोटर कार्य में देरी हो सकती है - दृश्य समन्वय बिगड़ा हुआ है। जोड़-तोड़-वस्तु क्रियाओं का गठन, व्यक्तिगत उंगलियों की गति खराब रूप से विकसित हो रही है - यह आमतौर पर 1 वर्ष के अंत के करीब हो जाता है। फिर अंगुलियों से वस्तु को पकड़ने का अभाव होता है। विकास में देरी हो सकती है।
उपरोक्त सभी लक्षण अक्सर कपाल संक्रमण, प्रतिवर्त विषमता के काम में समस्याओं के साथ जाते हैं। कुछ अन्य रोग भी विकसित हो सकते हैं - वनस्पति-आंत संबंधी रोग, हाइपरडायनेमिया, उच्च रक्तचाप सिंड्रोम। यह ध्यान दिया जाना चाहिए कि न्यूनतम सेरेब्रल डिसफंक्शन का मानस और मोटर कौशल के विकास पर स्थायी प्रभाव नहीं पड़ता है।
वयस्कों में न्यूनतम मस्तिष्क रोग
बचपन में कम से कम सेरेब्रल डिसफंक्शन का निदान करने वाले युवा वयस्कों की परीक्षाओं से पता चलता है कि भले ही उम्र के साथ न्यूरोलॉजिकल विकारों के अधिकांश लक्षण गायब हो जाते हैं, कुछ मनोवैज्ञानिक और अनुकूली समस्याएं बनी रहती हैं। ऐसे लोग सामाजिक संपर्क में कठिनाइयों का अनुभव करते हैं, वे अक्षम, अपरिपक्व महसूस करते हैं, उनके पास खराब शैक्षिक और कार्य कौशल है। इसके अलावा, उनके निम्नलिखित लक्षण हैं:
- के साथ समस्याएं मोटर फंक्शनजिसे अक्सर अजीबता कहा जाता है;
- मनुष्य सीखने में अक्षम है;
- स्थिर बैठना असंभव है, व्यक्ति लगातार हिलता-डुलता रहता है;
- तुरंत बदलावमूड, और अक्सर यह बिना किसी बाहरी कारण के होता है;
- स्वैच्छिक ध्यान घाटे की समस्या है;
- उच्च विरलता और आवेगी व्यवहार।
परिणामी आघात - खोपड़ी को नुकसान - मस्तिष्क के कामकाज पर भी नकारात्मक प्रभाव डाल सकता है। यदि आपकी ऐसी स्थिति है, तो आपको ऑस्टियोपैथ की मदद लेनी चाहिए और उपचार का एक कोर्स करना चाहिए। इससे मस्तिष्क की कार्यप्रणाली में सुधार होगा - व्यक्ति के लिए तनाव सहना आसान हो जाएगा, याददाश्त और ध्यान में सुधार होगा, वह शारीरिक और बौद्धिक तनाव से बेहतर तरीके से निपटेगा। और सामान्य तौर पर, स्वास्थ्य की स्थिति काफी बेहतर हो जाएगी।
बच्चों में न्यूनतम मस्तिष्क रोग
यदि आप अपने बच्चे में ध्यान की कमी, उच्च उत्तेजना, तेजी से थकान, साथियों और रिश्तेदारों के साथ संवाद करने में समस्या, मानसिक मंदता, विकास में अन्य बच्चों से पिछड़ने, शारीरिक और मनोवैज्ञानिक दोनों तरह के लक्षण देखते हैं, तो उसे डॉक्टर के पास ले जाएं। बच्चे में कम से कम मस्तिष्क की शिथिलता दिखाने की संभावना है। यह जन्म के समय रीढ़ या उसके बगल में रक्त वाहिकाओं के आघात के साथ-साथ गलती के कारण भी हो सकता है जैविक गड़बड़ीतंत्रिका तंत्र के काम में।
परीक्षा की प्रक्रिया में, बच्चे को सबसे पहले मस्तिष्क के एमआरआई के साथ यह निर्धारित करने के लिए किया जाता है कि क्या मस्तिष्क के ऊतकों के कार्बनिक विकार के लक्षण हैं, इसके किसी भी अविकसितता, उपस्थिति की पहचान करने के लिए जन्म दोषऔर इस्किमिया का foci, जिसे बच्चे के जन्म के दौरान स्थानांतरित किया जा सकता है। साथ ही, इस तरह, शरीर की संरचना के जन्मजात रूपों को स्पष्ट किया जाता है - रीढ़, खोपड़ी, आदि। यदि परीक्षा से मस्तिष्क के ऊतकों में कोई परिवर्तन प्रकट होता है तो घबराएं नहीं - यह केवल बिगड़ा हुआ रक्त प्रवाह के कारण हो सकता है। अक्सर, रक्त प्रवाह के स्थिरीकरण और सुधार के साथ सेरेब्रल वाहिकाओं, क्षतिग्रस्त क्षेत्रों के पोषण में सुधार होता है और परिणामस्वरूप सामान्य स्थितिरोगी।
जटिलताओं और परिणाम
एक बच्चे में न्यूनतम मस्तिष्क की शिथिलता के कई परिणाम होते हैं। उनकी सूची नीचे प्रस्तुत की गई है:
- सीखने में कठिनाई स्कूल का पाठ्यक्रम;
- समाज में अनुकूलन के साथ कठिनाइयाँ;
- व्यक्तित्व विकास में समस्याएं - निराशावाद, आत्म-संदेह, आक्रामकता;
- वनस्पति-संवहनी डिस्टोनिया।
वयस्क सामाजिक कुसमायोजन से पीड़ित हो सकते हैं, जिसके परिणाम हो सकते हैं मानसिक बीमारी, शराब, खराब पेशेवर स्तर, तलाक, नशीली दवाओं की लत, लगातार नौकरी में बदलाव।
न्यूनतम मस्तिष्क रोग का निदान
रोग की उपस्थिति के लिए शरीर का निदान करने के लिए एक ऑस्टियोपैथिक चिकित्सक सबसे अच्छा है जो क्षतिग्रस्त क्षेत्रों की पहचान करेगा, जिसके बाद, मालिश की मदद से, वह मस्तिष्कमेरु द्रव की गति को समायोजित करेगा, रीढ़ को सही संरचना में लौटाएगा, अपने सभी कशेरुकाओं को बदलना। इस तरह के कई मसाज सेशन के बाद बच्चा काफी बेहतर महसूस करेगा। इसके अलावा, दवा उपचार को लागू करने की कोई आवश्यकता नहीं है। परीक्षा के बाद डॉक्टर द्वारा सत्रों की संख्या निर्धारित की जाती है।
निदान डॉपलर अल्ट्रासाउंड, एन्सेफेलोग्राम, न्यूरोसोनोग्राफी, संवहनी स्कैन, एक्स-रे, गर्दन के अल्ट्रासाउंड का उपयोग करके किया जा सकता है। इन उपकरणों की मदद से इलाज का कोर्स भी किया जाता है।
यदि आप इस बीमारी से लड़ना शुरू नहीं करते हैं तो रोग का निदान सकारात्मक नहीं होगा आरंभिक चरण... समस्याएं 2-3 साल की उम्र से ही दिखाई देने लगती हैं, साथ ही विचलन के लक्षण दिखाई देने लगते हैं। मस्तिष्क की न्यूनतम शिथिलता बच्चे को असहनीय बना देती है। वह जल्दी से किसी चीज से दूर हो सकता है, और जैसे ही जल्दी से सबक छोड़ देता है, आक्रामक हो जाता है, बदलती पर्यावरणीय परिस्थितियों के अनुकूल नहीं हो सकता। अन्य अभिव्यक्तियाँ: आवेगी, कठोर हरकतें, जो एक ही समय में काफी अजीब होती हैं; भाषण समारोहदेरी के साथ विकसित होता है; बच्चा अक्सर गिर जाता है, चोट लगती है, चोट लगती है।
विश्लेषण
डॉक्टर एक बीमार बच्चे से रक्त लेते हैं, और उसके सीरम में एंजाइम इम्युनोसे का उपयोग करके, ग्लियाल न्यूरोट्रॉफिक पदार्थ का प्रतिशत प्रकट होता है। यदि यह स्तर 17.98 पीजी / एल से अधिक है, तो रोगी को न्यूनतम सेरेब्रल डिसफंक्शन का निदान किया जाएगा।
रोग का निदान नैदानिक लक्षणों की सहायता से भी किया जा सकता है जो इसे एक अन्य समान बीमारी - सेरेब्रल पाल्सी से अलग करते हैं। इसके अलावा, कुछ लक्षणों में, यह बच्चों की मानसिक बीमारियों, सिंड्रोम के समान है, जिसकी उपस्थिति दैहिक विकृति या मस्तिष्क के काम से जुड़ी अन्य बीमारियों के विकास के परिणामस्वरूप होती है। चूंकि बहुत सारे अलग-अलग हैं नैदानिक लक्षणएमडीएम सिंड्रोम की अभिव्यक्तियाँ, पुट सही निदानयह केवल विशेष अनुसंधान विधियों के उपयोग से संभव है: आरईजी, सीटी, सीटी और मस्तिष्क का अल्ट्रासाउंड, ईईजी।
जब सभी परीक्षाओं के परिणाम प्राप्त होते हैं, तो उन्हें परीक्षण के परिणामों के साथ जोड़ दिया जाता है, जो डेटा नैदानिक स्थिति ने प्रदर्शित किया है, साथ ही इतिहास, और डॉक्टरों के निष्कर्ष जैसे कि एक आर्थोपेडिस्ट, नेत्र रोग विशेषज्ञ और मनोचिकित्सक। एकत्रित जानकारी का परिसर उल्लंघन की प्रकृति और उसके कारण को स्थापित करते हुए, सही निदान करना संभव बना देगा।
वाद्य निदान
यदि आपको बच्चे के जन्म या हाइपोक्सिया की स्थिति के दौरान संभावित आघात का संदेह है, तो ग्रीवा कशेरुकाओं की स्पोंडिलोग्राफी की जानी चाहिए। इससे होने वाले उल्लंघन की जटिलता को निर्धारित करने में मदद मिलेगी। प्रक्रिया के दौरान, 4 एक्स-रे लिए जाते हैं - बगल से, सीधे, सिर को पीछे की ओर झुकाकर और आगे की ओर झुकाकर। यदि रोगी स्पष्ट रूप से वनस्पति-संवहनी डाइस्टोनिया, लार, बेहोशी के लक्षण दिखाता है, तो कशेरुक के स्थान की तस्वीर देखना बहुत महत्वपूर्ण है।
डॉपलर अल्ट्रासाउंड - प्रक्रिया से यह पता लगाना संभव हो जाता है कि सिर में रक्त का प्रवाह किस स्थिति में है और मस्तिष्क से शिरापरक बहिर्वाह कैसे होता है। परीक्षा के दौरान, यह पता लगाया जाता है कि मस्तिष्क की वाहिकाएं सांस रोकने, सिर घुमाने आदि पर कैसे प्रतिक्रिया करती हैं।
मिनिमल सेरेब्रल डिसफंक्शन के लिए भी मस्तिष्क की सोनोग्राफिक जांच की आवश्यकता होती है - यह वाहिकाओं की स्थिति, आकार का पता चलता है मस्तिष्क निलय, मस्तिष्क के ऊतकों, आक्षेपों और खांचे का अध्ययन करता है। करने के लिए धन्यवाद ये अध्ययनआप यह पता लगा सकते हैं कि क्या रोगी के मस्तिष्क के ऊतकों में रक्तस्राव और जलशीर्ष है, और यह भी पहचान सकते हैं कि मस्तिष्क की समस्याओं का कारण क्या है।
ईईजी बायोइलेक्ट्रिक के संकेतक को स्पष्ट करता है मस्तिष्क गतिविधि, मस्तिष्क में हो रहे परिवर्तनों को प्रदर्शित करता है। ऐंठन की स्थिति का कोई संकेत होने पर एक इलेक्ट्रोएन्सेफलोग्राम किया जाता है।
विभेदक निदान
विभेदक निदानइस बीमारी के साथ, यह विकृति विज्ञान की उपस्थिति में किया जाता है जो माध्यमिक संकेतों के रूप में प्रकट होते हैं। ये ऐसी अभिव्यक्तियाँ हैं: केंद्रीय तंत्रिका तंत्र और मस्तिष्क के कामकाज में गड़बड़ी, सिर की क्षति, संक्रामक रोग(जैसे मैनिंजाइटिस), लेड वेपर पॉइजनिंग, सेरेब्रल हाइपोक्सिया।
में रोग के सुधार और इलाज के लिए तरीके विभिन्न देशभिन्न हो सकते हैं, लेकिन अधिकांश योग्य पेशेवर इस बात से सहमत हैं कि न्यूनतम मस्तिष्क रोग के लिए एक एकीकृत दृष्टिकोण की आवश्यकता होती है। इस मामले में, विभिन्न तकनीकों का उपयोग किया जाता है, जिनमें से संयोजन प्रत्येक रोगी के लिए व्यक्तिगत रूप से चुना जाता है।
विधियों में न्यूरोसाइकोलॉजिकल और शैक्षणिक सुधार, मनोचिकित्सा दृष्टिकोण, व्यवहार प्रतिक्रियाओं को संशोधित करने के तरीके हैं। यदि ऐसी चिकित्सा रोग के पाठ्यक्रम को प्रभावित नहीं करती है, तो आवेदन करें दवा से इलाज... चिकित्सा के दौरान उपयोग की जाने वाली दवाओं में, ट्रैंक्विलाइज़र, एंटीडिपेंटेंट्स, साइकोस्टिमुलेंट्स, नॉट्रोपिक पदार्थों का उपयोग किया जाता है। शोध के क्रम में यह पाया गया कि सर्वाधिक प्रभावी साधनन्यूनतम मस्तिष्क की शिथिलता के खिलाफ लड़ाई में एम्फ़ैटेमिन - रिटेलिन और एमिट्रिप्टिलाइन (एंटीडिप्रेसेंट) माना जाता है।
न्यूनतम मस्तिष्क रोग उपचार
रोग का उपचार कुछ जटिलताओं से जुड़ा हो सकता है। मूल रूप से, मस्तिष्क की न्यूनतम शिथिलता का इलाज निम्नलिखित विधियों से किया जाता है:
बच्चे की चपलता और समन्वय में सुधार के लिए शारीरिक गतिविधि।
शैक्षणिक और मनोवैज्ञानिक तकनीकों का उपयोग करके सुधार। इसमें कंप्यूटर पर और टीवी के सामने रहने पर प्रतिबंध, एक विस्तृत दैनिक दिनचर्या, बच्चे के साथ सकारात्मक संचार - अधिक प्रशंसा और प्रोत्साहन शामिल है।
दवा से इलाज। स्व-दवा का प्रदर्शन नहीं किया जाना चाहिए, क्योंकि दवाएं हो सकती हैं दुष्प्रभावया contraindications। कई समूह हैं दवाओं, सेरेब्रल डिसफंक्शन का इलाज: ये नॉट्रोपिक्स, सीएनएस उत्तेजक, ट्राइसाइक्लिक एंटीडिप्रेसेंट हैं। इस तरह की थेरेपी की मदद से उच्च सेरेब्रल मानसिक कार्यों और न्यूरोट्रांसमीटर काम की गतिविधि में सुधार होता है।
रोग का सुधार और उपचार इस बात पर निर्भर करता है कि मुख्य न्यूरोसाइकिएट्रिक लक्षण क्या हैं और उन्हें कैसे व्यक्त किया जाता है। यदि बच्चे में अत्यधिक गतिविधि और आवेग है, तो शामक लेना चाहिए - कैल्शियम और ब्रोमीन युक्त दवाएं, हर्बल टिंचर।
स्कूल के दिन के अंत तक या यहां तक कि एक विशेष पाठ के अंत तक एक बच्चे में न्यूनतम मस्तिष्क की शिथिलता का परिणाम होता है। ऐसे बच्चों को ऐसी दवाएं लेने की सलाह दी जाती है जो तंत्रिका तंत्र की गतिविधि को बढ़ाती हैं, साथ ही विटामिन बी भी लेती हैं।
यदि एमएमडी को किसी अन्य बीमारी - हाइड्रोसेफेलिक सिंड्रोम के साथ जोड़ा जाता है, तो बच्चे को सिरदर्द, नींद की समस्या, उत्तेजना में वृद्धि और शरीर के समग्र तापमान में मामूली वृद्धि का अनुभव हो सकता है। इन लक्षणों से छुटकारा पाने के लिए आपको कम करने वाली दवाओं का सेवन करना चाहिए इंट्राक्रेनियल दबाव... यदि दौरे विकसित होते हैं, तो एंटीकॉन्वेलसेंट दवाएं लें।
जब रोग का प्राथमिक लक्षण मोटर कौशल और मानस के विकास में अवरोध है, तो शैक्षणिक सुधार के अलावा, किसी को उत्तेजक दवाओं के साथ उपचार का एक कोर्स करना चाहिए जो मस्तिष्क की गतिविधि को बढ़ाएगा।
दवाइयाँ
मस्तिष्क में तरल पदार्थ के संचलन को विनियमित करने वाली दवाओं के साथ न्यूनतम मस्तिष्क संबंधी शिथिलता का इलाज किया जा सकता है, रोग की दैहिक अभिव्यक्तियों की आवृत्ति को कम करता है, और मस्तिष्क में उच्च कार्यों की परिपक्वता की दर में वृद्धि करता है। उपयोग की जाने वाली दवाओं में, निम्नलिखित प्रतिष्ठित हैं।
- मेलरिल, जो एक साफ-सुथरी एंटीसाइकोटिक दवा है जो केंद्रीय तंत्रिका तंत्र पर नकारात्मक प्रभाव और हाइपरेन्क्विटिबिलिटी की अभिव्यक्तियों को कम करती है। इसे न्यूरोसिस, गंभीर चिड़चिड़ापन, न्यूरैस्थेनिया के साथ लिया जाता है। न्यूरोसिस के साथ, खुराक दिन में तीन बार दवा के 0.005-0.01-0.025 ग्राम है; पर मानसिक बीमारीप्रति दिन 50-100mg लें।
दुष्प्रभाव: दीर्घकालिक उपयोगरक्त में ल्यूकोसाइट्स की दर कम कर देता है; शुष्क मुँह, एग्रानुलोसाइटोसिस, एक्स्ट्रामाइराइडल विकार हो सकते हैं।
मतभेद: एलर्जी, रेटिना, ग्लूकोमा के साथ गैर-भड़काऊ समस्याओं के लिए नहीं लिया जाना चाहिए।
- Trioxazine, जिसका केंद्रीय तंत्रिका तंत्र पर शांत प्रभाव पड़ता है। यह भय, गंभीर चिड़चिड़ापन, आंदोलन, अनिद्रा, थकान, कमजोरी, उदासीनता, सामान्य सुस्ती के लक्षणों की उपस्थिति के साथ विक्षिप्त रोगों के लिए निर्धारित है। 0.3 ग्राम की खुराक पर प्रतिदिन 2-3 बार रिसेप्शन।
दुष्प्रभाव: बड़ी खुराकदवाएं मतली पैदा कर सकती हैं, सामान्य कमज़ोरी, तंद्रा की स्थिति। शुष्क मुँह भी हो सकता है।
- सेडक्सेन, जो मांसपेशियों को आराम देता है, केंद्रीय तंत्रिका तंत्र को शांत करता है, में एक निरोधी प्रभाव होता है। यह न्यूरोसिस और विक्षिप्त रोगों के मामले में निर्धारित किया जा सकता है। 1-3 साल के बच्चों के लिए रोज की खुराक 2 मिलीग्राम है; 3-7 वर्ष - 6 मिलीग्राम; 7 साल की उम्र से - 8-10 मिलीग्राम।
- जन्म और कपाल की चोटों, कम मानसिक गतिविधि और अवरोध के उपचार के लिए निर्धारित अमिनालोन मानसिक विकास... भोजन से पहले दवा ली जाती है। 1-3 साल के बच्चे - 1 ग्राम / दिन, 4-6 साल के - 1.5 ग्राम / दिन, 7 साल की उम्र से - 2 ग्राम / दिन। खुराक को 2 खुराक में बांटा गया है।
साइड इफेक्ट: कभी-कभी गर्मी, अपच के लक्षण, दबाव बढ़ने, नींद की समस्या हो सकती है, लेकिन खुराक कम होने पर वे गायब हो जाते हैं।
अतिसंवेदनशीलता में विपरीत।
विटामिन
किसी को भी, यहां तक कि एक स्वस्थ व्यक्ति को भी विटामिन लेना चाहिए। यह शरीर को मजबूत बनाता है और कई तरह की बीमारियों से बचाता है।
निम्नलिखित विटामिन न्यूनतम मस्तिष्क संबंधी शिथिलता के निदान वाले रोग के लक्षणों की अभिव्यक्ति को कम कर सकते हैं:
- विटामिन बी1. यह नींद को सामान्य करता है, बढ़ी हुई उत्तेजना से राहत देता है। ओटमील में शामिल वसायुक्त दूध, गेहु का भूसा, बिना पॉलिश किए चावल, सूरजमुखी के बीज, फलियां, पास्ता।
- विटामिन बी6. यह तंत्रिका तंत्र के कामकाज को सामान्य करने में सक्षम है। दूध, चिकन और बीफ के मांस, मछली, अंडे, गोभी, पन्नी में पके आलू में बहुत सारा विटामिन होता है।
- विटामिन बी5 आसानी से सोने में मदद करता है, चिड़चिड़ापन और घबराहट से राहत देता है। गोमांस (यकृत और गुर्दे) में इसकी बहुत अधिक मात्रा होती है, हरी सब्जियां, किण्वित दूध उत्पाद। यह ध्यान दिया जाना चाहिए कि इन उत्पादों को जमे हुए या डिब्बाबंद नहीं किया जाना चाहिए, क्योंकि इन प्रक्रियाओं के कारण विटामिन उन्हें छोड़ देता है।
- विटामिन सी तनाव से पूरी तरह लड़ता है, उनसे बचाता है तंत्रिका प्रणाली... फलों में, विशेष रूप से खट्टे फलों में और साग में भी इसकी बहुत अधिक मात्रा होती है। साथ ही बच्चे के लिए पत्तेदार सब्जियों, प्यूरी के आधार पर बनी चाय के साथ टमाटर का सलाद खाना उपयोगी होगा। काला करंट, मसले हुए आलू, फूलगोभी।
फिजियोथेरेपी उपचार
के साथ उपचार गैर-दवा तरीकेइस सुधार पद्धति को पूरी तरह से पूरक कर सकते हैं। कुछ मामलों में, यह दवाओं के सहारा के बिना किया जा सकता है।
जब फिजियोथेरेपी विधियों का उपयोग करके उपचार के पक्ष में चुनाव किया जाता है, तो सुधारात्मक तकनीकों का एक व्यक्तिगत सेट बनाया जाता है। यह रोग के लक्षणों की अभिव्यक्ति, विकार की प्रकृति और अतिरिक्त बीमारियों की उपस्थिति के आधार पर निर्धारित किया जाता है। अक्सर, इस तरह के पाठ्यक्रम में कई बुनियादी प्रक्रियाएं होती हैं - ये हैं हाथ से किया गया उपचार, रीढ़ की बहाली, मालिश, विभेदित किनेसिथेरेपी के उद्देश्य से।
कम से कम मस्तिष्क संबंधी शिथिलता का निदान होने पर मालिश बहुत प्रभावी होती है। यह प्रक्रिया रोगी के शरीर में सामान्य और स्थानीय प्रतिक्रियाओं की उपस्थिति को बढ़ावा देने में सक्षम है। यह काम करने वाली वाहिकाओं की संख्या को बढ़ाता है, जिससे लसीका प्रवाह और शिरापरक/केशिका रक्त प्रवाह में तेजी आती है। इसके अलावा, मालिश चयापचय को गति देती है और शरीर की प्रतिरक्षा गतिविधि को बेहतर बनाने में मदद करती है।
विभिन्न प्रकार की मालिश, अवधि और प्रभाव की ताकत में भिन्न, केंद्रीय तंत्रिका तंत्र के कामकाज को प्रभावित कर सकती है, जिससे गति बढ़ जाती है चयापचय प्रक्रियाएंऊतकों में और इसकी उत्तेजना में वृद्धि / कमी।
हर्बल उपचार
कुछ हर्बल तैयारियों के साथ न्यूनतम मस्तिष्क रोग का इलाज किया जा सकता है। बहुमत औषधीय जड़ी बूटियाँएक ही सिद्धांत के अनुसार बनाया गया है:
लगभग 20 ग्राम सूखे कुचल कच्चे माल (ये पत्ते, जड़ें, अंकुर, घास के फूल हो सकते हैं) को 100 मिलीलीटर शराब के साथ डाला जाता है। समय के साथ, अल्कोहल की सघनता के आधार पर समाधान पर जोर देना आवश्यक है। यदि आधार वोदका है, तो इसे लगभग 15-20 दिनों तक रखा जाना चाहिए, और यदि शराब 60-70% है, तो 2 सप्ताह पर्याप्त होंगे। कुछ मामलों में, जलसेक अवधि को बढ़ाया जाना चाहिए - यह कच्चे माल के प्रकार पर निर्भर करता है। घोल को कसकर बंद अंधेरे कांच के कंटेनर में संग्रहित किया जाता है। जब तरल को संक्रमित किया जाता है, तो इसे सूखा या फ़िल्टर किया जाना चाहिए।
मदरवॉर्ट से बना टिंचर न्यूरोसिस और खराब नींद के लिए अच्छा है। आपको भोजन से पहले एक महीने के लिए रोजाना 3-4 बार लेने की जरूरत है। खुराक: ३० बूँदें।
Peony टिंचर, जो वनस्पति-संवहनी प्रणाली और अनिद्रा की समस्याओं के लिए लिया जाता है। पाठ्यक्रम एक महीने तक 30-40 बूंदों / दिन तक रहता है।
वेलेरियन मजबूत नसों के साथ अच्छी तरह से मुकाबला करता है, सो जाने की प्रक्रिया में सुधार करता है। आपको भोजन से पहले प्रतिदिन (दिन में 3-4 बार) 20-30 बूँदें पीने की आवश्यकता है।
बना होना हर्बल संग्रहअनिद्रा के मामले में बाम का उपयोग किया जाता है - टिंचर में भिगोए गए टैम्पोन को सिर के पीछे और मंदिरों पर लगाया जाता है। निम्नानुसार निर्मित - लिया गया पुदीना, धनिया और नींबू बाम के पत्ते, और 30 ग्राम / 100 मिलीलीटर के अनुपात में 60-80% शराब के घोल के साथ डालें। परिणामी मिश्रण को लगभग 7-10 दिनों के लिए संक्रमित किया जाना चाहिए।
होम्योपैथी, ऑपरेटिव, न्यूनतम सेरेब्रल डिसफंक्शन का वैकल्पिक उपचार
यदि न्यूनतम सेरेब्रल डिसफंक्शन, होम्योपैथिक विधियों का निदान किया जाता है, लोक उपचारऔर औषधि प्रदान नहीं करते हैं सकारात्मक प्रभावशरीर पर। शल्य चिकित्सा संबंधी व्यवधानभी नहीं किया गया।
प्रोफिलैक्सिस
निवारक तरीकेमें वापस किए जाने की आवश्यकता है प्रारंभिक अवस्थाएक पैथोलॉजिकल स्टीरियोटाइप के गठन को रोकने के लिए। एक बच्चा जिसमें लक्षण हैं मस्तिष्क संबंधी विकार, लगा देना चाहिए औषधालय पंजीकरणऔर नियमित रूप से एक न्यूरोलॉजिस्ट और अन्य डॉक्टरों (मनोवैज्ञानिक, मनोचिकित्सक, भाषण चिकित्सक) द्वारा परीक्षा से गुजरना। इससे पता चलेगा चिक्तिस्य संकेतन्यूनतम मस्तिष्क संबंधी शिथिलता और स्कूल शुरू करने से पहले उपचार निर्धारित करें।
मिनिमल सेरेब्रल डिसफंक्शन का बहुत सामाजिक महत्व है, इसलिए, इस समस्या को ऐसे उपायों का एक सेट बनाने की जरूरत है जो प्रसवपूर्व और प्रसवकालीन विकृतिएन.एस. यहां तक कि स्कूली बच्चों को भी बीमारी के मुआवजे के मामलों की समय पर रोकथाम के लिए निगरानी रखने की आवश्यकता है संभावित विचलन, जो भविष्य में असामाजिक कृत्यों के कमीशन का कारण बन सकता है।
इसके अलावा, उपचार इस बात पर भी निर्भर करता है कि बच्चे के साथ कैसा व्यवहार किया जाएगा। यह सुसंगत और संतुलित होना चाहिए। रोगी के रिश्तेदारों को यह समझना चाहिए कि उसका व्यवहार उसकी इच्छाओं पर निर्भर नहीं करता है, और उसके कार्य अक्सर अनजाने में होते हैं। ऐसा बच्चा कठिनाइयों का सामना नहीं कर सकता, क्योंकि ये उसकी व्यक्तिगत विशेषताएं हैं, न कि सनक और अनिच्छा के कारण।
पूर्वानुमान
रोग के पाठ्यक्रम का पूर्वानुमान आम तौर पर सकारात्मक होता है। स्थिति के विकास के लिए कई विकल्प हैं:
- बच्चे के बड़े होने पर बीमारी के लक्षण गायब हो जाते हैं। अधिकांश अध्ययनों से पता चलता है कि एमएमडी वाले लगभग 25-50% बच्चे उम्र के साथ इस बीमारी को बढ़ा देते हैं।
- कुछ लक्षण जिनमें बदलती डिग्रीगंभीरता अभी भी बनी हुई है, लेकिन रोग विकसित नहीं होता है। यह समूह सबसे बड़ा है - एमएमडी वाले सभी रोगियों में से लगभग आधा। उनकी कुछ समस्या है दिनचर्या या रोज़मर्रा की ज़िंदगी... उनमें आवेग, अधीरता, सामाजिक अक्षमता, कम आत्मसम्मान की भावना है। ऐसे लोग अक्सर तलाक ले लेते हैं, नौकरी बदल लेते हैं और अक्सर दुर्घटना का शिकार हो जाते हैं।
- वयस्कों में, जटिलताएं शुरू होती हैं, जो असामाजिक और व्यक्तिगत परिवर्तनों के रूप में प्रकट होती हैं - वे हो सकती हैं मानसिक समस्याएं, शराब की समस्या आम है।
न्यूनतम सेरेब्रल डिसफंक्शन के निदान के लिए सबसे अच्छा रोग का निदान उच्च बौद्धिक स्तर वाले बच्चों के साथ-साथ उन बच्चों में होता है, जिन्होंने स्कूल और घर दोनों में खुद के प्रति एक रोगी और परोपकारी रवैया प्राप्त किया है। यदि बुद्धि का स्तर मध्यम या निम्न है, तो किशोरावस्था के दौरान अति सक्रियता बढ़ सकती है। पर्यावरण के साथ संघर्ष में प्रवेश करते समय, यह आक्रामकता प्रकट कर सकता है।
विकलांगता
न्यूनतम सेरेब्रल डिसफंक्शन का निदान अक्सर स्कूल में प्रवेश करने से पहले या पहले से ही पहली कक्षा में चिकित्सा परीक्षा से गुजरने की प्रक्रिया में ही पाया जाता है। बच्चा पढ़ना शुरू करता है, तंत्रिका तंत्र पर बहुत अधिक भार पड़ता है, जिसके परिणामस्वरूप रोग के लक्षण बहुत स्पष्ट रूप से प्रकट होने लगते हैं। लक्षण अलग-अलग हो सकते हैं - अच्छी तरह से पढ़ने पर, छात्र बहुत मैला और अस्पष्ट लिख देगा, या, इसके विपरीत, अच्छी लिखावट होने पर, वह केवल शब्दांश पढ़ पाएगा। ध्यान, याद रखने और मौखिक गिनती में भी समस्या हो सकती है। कुछ के लिए, रोग स्वयं को इस तथ्य में प्रकट करता है कि बच्चा भ्रमित करता है कि शीर्ष कहां है, नीचे कहां है, दाएं कहां है, बाएं कहां है। ऐसे सभी विचलन केवल स्कूल की तैयारी या शिक्षा की शुरुआत में ही प्रकट होने लगते हैं। लेकिन उचित ध्यान देने से, माता-पिता बहुत ही प्रारंभिक अवस्था में किसी समस्या की उपस्थिति की पहचान करने में सक्षम होंगे।
यह ध्यान दिया जाना चाहिए कि बीमार बच्चे बुद्धि के मामले में बाकी बच्चों से बिल्कुल भी कम नहीं होते हैं, इसके विपरीत, वे और भी अधिक प्रतिभाशाली हो सकते हैं। उनके लिए सीखना मुश्किल है और उन्हें एक विशेष दृष्टिकोण और दृष्टिकोण की आवश्यकता है। असावधानी और आलस्य के आरोप यहां मदद नहीं करेंगे, आपको धैर्य और समझ के साथ कार्य करने की आवश्यकता है।
इस तरह के निदान के साथ, विकलांगता असाइन नहीं की जाती है।
चिकित्सा विशेषज्ञ संपादक
एलेक्सी पोर्टनोव
शिक्षा:कीव राष्ट्रीय चिकित्सा विश्वविद्यालयउन्हें। ए.ए. बोगोमोलेट्स, विशेषता - "सामान्य चिकित्सा"
संदर्भ
- बचपन के संक्रमण के साथ बाल रोग - ज़ाप्रुडनोव ए.एम., ग्रिगोरिएव के.आई. - पाठ्यपुस्तक। 2011
- बचपन के रोग - एन.पी. शबालोव - छठा संस्करण। 2009
- बाल रोग - ए.ए. बारानोव के नेतृत्व में - तुरत प्रारम्भ निर्देशिका. 2014
- बच्चों में आपातकालीन स्थिति - वी.पी. मोलोचन, एम.एफ. रज़्यानकिना, एन.जी. रहते थे - निर्देशिका। 2010
- बचपन की बीमारियों की भविष्यवाणी - वोरोत्सोव आई.एम., माज़ुरिन ए.वी. 2009
नए लेख
- मैंने अपने पति को कैसे धोखा दिया सेक्स के बाद अपने पति के दोस्त से मिलना
- जिंदगी में हर चीज की कीमत चुकानी पड़ती है इस जिंदगी में हर चीज की कीमत चुकानी पड़ती है
- आपको हर चीज के लिए भुगतान करना होगा। क्यों? हमें इस जीवन में हर चीज के लिए भुगतान करना होगा, इस जीवन में हम जो कुछ भी भुगतान करते हैं, उसके लिए हमें भुगतान करना होगा
- मैं गर्भवती क्यों नहीं हो सकती?
- एक व्यक्ति के पास सब कुछ कैसे लौटता है?
- मैं उनसे 10 साल बड़ा हूं। असमान विवाह। फायदे और नुकसान। पुरुष अपने से अधिक उम्र की महिला को क्यों चुनता है?
- भागीदार बस असंगत हो सकते हैं
- रिश्ते और उम्र का अंतर
- दर्शनशास्त्र का इतिहास। कोखानोव्स्की वी., याकोवलेव वी.पी. कोखानोव्स्की याकोवलेव दर्शनशास्त्र का इतिहास पढ़ें
- प्रीस्कूलर के लिए पढ़ना और पत्र सीखना 6 7 साल के बच्चों के लिए एबीसी गेम्स
लोकप्रिय लेख
- कागजी कार्रवाई और कार्यप्रवाह क्या है?
- तेजी से अंग्रेजी कैसे सीखें
- सामाजिक विज्ञान सिद्धांत में OGE सामाजिक विज्ञान में OGE के लिए
- संक्षिप्त रूसी अरबी वार्त्तालाप पुस्तिका
- अरबी शब्दों का उच्चारण रूसी में अनुवाद के साथ
- हैंडबुक संदर्भ सड़क निर्माता विश्वकोश
- कार्यात्मक तत्परता के संकेतक
- अंग्रेजी में पेस्ट का सरल उपयोग कब होता है
- अंग्रेजी महिलाओं के कपड़ों के आकार: सबसे फैशनेबल के लिए एक गाइड
- प्रस्तुति "स्कूल क्रॉसवर्ड पहेली"
