ऑन्कोलॉजी में विकिरण कैसे किया जाता है। संयोजन और संयोजन रेडियोथेरेपी में क्या अंतर है? रेडियोथेरेपी के बाद संभावित परिणाम
विकिरण चिकित्सा (या उपचार का उपयोग कर रेडियोधर्मी विकिरण) कैंसर के उपचारों में से एक है, जिसमें विकिरण का उपयोग पूरी तरह से नष्ट करने के लिए शामिल है कैंसर की कोशिकाएंया ट्यूमर को सिकोड़ने के लिए। आमतौर पर, रेडियोथेरेपी सत्रों के दौरान, ट्यूमर के स्थान के अनुरूप रोगी के शरीर (ऊतक या लक्षित अंग) के केवल सीमित क्षेत्र विकिरण के संपर्क में आते हैं। विकिरण क्षेत्र में, विकिरण कैंसर कोशिकाओं की आनुवंशिक सामग्री को नष्ट कर देता है, जो उनके आगे विकास और विभाजन को रोकता है। हालांकि विकिरण शरीर में कैंसर और स्वस्थ दोनों कोशिकाओं को प्रभावित करता है, अधिकांश सामान्य कोशिकाएं बाद में ठीक हो जाती हैं और सामान्य रूप से कार्य करती हैं। विकिरण चिकित्सा का लक्ष्य अधिक से अधिक कैंसर कोशिकाओं को नष्ट करना है, जबकि आसपास के स्वस्थ ऊतकों को कम से कम नुकसान पहुंचाना है। विकिरण चिकित्सा का लक्ष्य कैंसर के प्रकार, उसके विकास के चरण आदि जैसे कारकों पर भी निर्भर करता है। कुछ मामलों में, उपचार कैंसर कोशिकाओं के पूर्ण विनाश और पूर्ण वसूली के लिए होता है, और अन्य में - ट्यूमर को कम करने के लिए और रोगी की स्थिति को कम करें। लगभग हर दूसरे कैंसर रोगी के इलाज के लिए विकिरण चिकित्सा का उपयोग किया जाता है। रेडियोथेरेपी का उपयोग एकमात्र उपचार के रूप में या कीमोथेरेपी और सर्जरी के संयोजन में किया जा सकता है।विकिरण चिकित्सा का उपयोग कब किया जाता है?
विकिरण चिकित्सा का उपयोग लगभग किसी भी प्रकार के ठोस ट्यूमर के इलाज के लिए किया जा सकता है जिसमें मस्तिष्क कैंसर, स्तन कैंसर, फेफड़ों का कैंसर, अग्नाशय का कैंसर, त्वचा कैंसर, प्रोस्टेट कैंसर, पेट का कैंसर, गर्भाशय कैंसर, आदि सहित अल्सर या तरल पदार्थ नहीं होता है। इसके अलावा, विकिरण चिकित्सा का उपयोग ल्यूकेमिया और लिम्फोमा के उपचार में किया जा सकता है। विकिरण की खुराक प्रत्येक रोगी के लिए व्यक्तिगत रूप से उपस्थित चिकित्सक द्वारा निर्धारित की जाती है और कैंसर के प्रकार, ट्यूमर के स्थान और विकिरण के प्रति इसकी संवेदनशीलता जैसे कारकों पर निर्भर करती है। इसके अलावा, विकिरण चिकित्सा का उपयोग किया जा सकता है निवारक उद्देश्य, उस क्षेत्र में कैंसर कोशिकाओं के विकास को रोकने के लिए जहां पहले ट्यूमर था (उदाहरण के लिए, ट्यूमर के सर्जिकल हटाने के बाद)। प्रिवेंटिव रेडियोथेरेपी का उपयोग कैंसर कोशिकाओं को प्राथमिक स्थान से दूसरे अंगों तक फैलने से रोकने के लिए किया जाता है। उदाहरण के लिए, रोगनिरोधी कपाल विकिरण का उपयोग उन मामलों में किया जाता है जहां प्राथमिक कैंसर (जैसे फेफड़े का कैंसर) होता है भारी जोखिममस्तिष्क में फैल गया। एक अन्य प्रकार की रेडियोथेरेपी को उपशामक कहा जाता है विकिरण उपचारऔर इसका उपयोग रोगी की स्थिति को कम करने के लिए किया जाता है (उदाहरण के लिए, दर्द को दूर करने और ट्यूमर के आकार को कम करने के लिए)।रेडियोथेरेपी के मुख्य प्रकार
विकिरण चिकित्सा के कई मुख्य प्रकार हैं:- बाहरी (दूरस्थ) विकिरण चिकित्सा, जिसमें विकिरण स्रोत रोगी के शरीर से कुछ दूरी पर स्थित होता है और एक विशेष उपकरण का उपयोग करके विकिरण को ट्यूमर क्षेत्र में प्रक्षेपित किया जाता है। आमतौर पर, एक्स-रे का उपयोग बाहरी रेडियोथेरेपी के लिए किया जाता है।
- आंतरिक (ब्रेकीथेरेपी, संपर्क, क्लोज-फोकस) विकिरण चिकित्सा विकिरण स्रोतों का उपयोग करके की जाती है जो ट्यूमर के ऊतकों के सीधे संपर्क में होते हैं।
- प्रणालीगत रेडियोथेरेपी में पूरे शरीर का विकिरण शामिल होता है और आमतौर पर इसका उपयोग रक्त कैंसर के लिए किया जाता है।
उपचार का नियम कौन निर्धारित करता है और विकिरण कैसे किया जाता है?
कई विशेषज्ञ एक इष्टतम कैंसर उपचार योजना विकसित करने की प्रक्रिया में शामिल हैं, जिसमें एक विकिरण ऑन्कोलॉजिस्ट (एक डॉक्टर जो कैंसर के लिए विकिरण चिकित्सा करता है), एक डॉसिमेट्रिस्ट (एक विशेषज्ञ जो विकिरण की आवश्यक खुराक निर्धारित करता है), एक रेडियोलॉजिकल इंजीनियर (एक विशेषज्ञ) जो निर्दिष्ट शरीर के हिस्से को विकिरण की सही खुराक दिशा प्रदान करने के लिए मशीन को समायोजित करता है) और रेडियोलॉजिस्ट (जो विकिरण प्रक्रिया करता है)। यदि आवश्यक हो, एक संकीर्ण विशेषज्ञता के अन्य डॉक्टर, जैसे बाल रोग विशेषज्ञ, सर्जन, एंडोक्रिनोलॉजिस्ट, आदि, उपचार प्रक्रिया में शामिल होते हैं। रेडियोथेरेपी शुरू करने से पहले, डॉक्टरों की टीम समग्र उपचार योजना निर्धारित करती है। यदि किसी रोगी को बाहरी बीम विकिरण चिकित्सा प्राप्त करनी है, तो रोगी एक तथाकथित अनुकरण से गुजरता है। सिमुलेशन के दौरान, एक विशेष एक्स-रे मशीन का उपयोग किया जाता है, जो सटीक स्थान निर्धारित करता है जो भविष्य में विकिरण के संपर्क में आएगा। जो क्षेत्र आगे विकिरण के संपर्क में आएंगे उन्हें एक मार्कर के साथ चिह्नित किया जाएगा। ये "संकेत" उपचार के अंत तक त्वचा पर बने रहने चाहिए। कुछ मामलों में, विकिरण के दौरान इस्तेमाल किया जा सकता है विशेष उपकरणताकि रोगी पूरे सत्र में न हिले और विकिरण ट्यूमर के फोकस को बिल्कुल हिट करे। साथ ही, यदि आवश्यक हो, स्वस्थ अंगों और ऊतकों को विकिरण से बचाने के लिए विशेष सुरक्षात्मक स्क्रीन का उपयोग किया जाता है।रेडियोसेंसिटाइज़र और रेडियोप्रोटेक्टर क्या हैं?
रेडियोसेंसिटाइज़र और रेडियोप्रोटेक्टर हैं औषधीय पदार्थजो कोशिकाओं की प्रतिक्रिया को विकिरण में बदल देते हैं। रेडियोसेंसिटाइज़र कैंसर कोशिकाओं को विकिरण के प्रति अधिक संवेदनशील बनाते हैं, जबकि रेडियोप्रोटेक्टर सामान्य कोशिकाओं को विकिरण के हानिकारक प्रभावों से बचाते हैं। इन दवाओं के उपयोग की आवश्यकता प्रत्येक मामले में विशेषज्ञों की एक टीम द्वारा निर्धारित की जाती है।ब्रैकियोथेरेपी (आंतरिक विकिरण चिकित्सा) के पाठ्यक्रम का विवरण
ब्रैकीथेरेपी के कई प्रकार हैं- विकिरण की कम खुराक वाले प्रत्यारोपण। इन प्रत्यारोपणों को कई घंटों या दिनों (आमतौर पर 1 दिन से एक सप्ताह तक) के लिए छोड़ दिया जाता है। यदि प्रत्यारोपण को छोड़ दिया जाता है लंबे समय तकमरीज को एक विशेष कमरे में रखा गया है। प्रत्यारोपण के संचालन के दौरान, रिश्तेदारों द्वारा रोगी की यात्रा और अन्य लोगों के साथ उसका संचार सीमित होता है। प्रत्यारोपण को हटा दिए जाने के बाद, रोगी रेडियोधर्मी होना बंद नहीं करता है।
- विकिरण की उच्च खुराक के साथ प्रत्यारोपण। इन प्रत्यारोपणों को कुछ मिनटों के लिए छोड़ दिया जाता है और फिर हटा दिया जाता है। मामले के आधार पर, धारक को सत्रों के बीच जगह पर छोड़ा जा सकता है। सत्रों की संख्या और आवृत्ति कैंसर के प्रकार और चरण के साथ-साथ अन्य कारकों के आधार पर भिन्न होती है। प्रत्यारोपण को हटाने के बाद, रोगी दूसरों के लिए खतरा पैदा नहीं करता है।
- स्थायी प्रत्यारोपण। इस प्रकार का प्रत्यारोपण शरीर में डाला जाता है और अब इसे हटाया नहीं जाता है। समय के साथ, विकिरण कमजोर हो जाता है। इम्प्लांट डालने के बाद, कुछ सावधानियां बरतनी चाहिए: बच्चों और गर्भवती महिलाओं के साथ संपर्क सीमित करना, अच्छा भोजनविटामिन और खनिजों का सेवन (मुख्य रूप से विटामिन सी, विटामिन ई, सेलेनियम)।
बाहरी बीम थेरेपी कोर्स का विवरण
बाहरी बीम विकिरण चिकित्सा के अधिकांश पाठ्यक्रम 2 से 10 सप्ताह तक चलते हैं। एक नियम के रूप में, सप्ताहांत में दो दिन के ब्रेक के साथ, लगातार 5 दिनों तक (सोमवार से शुक्रवार तक) उपचार किया जाता है। एक सत्र 30 मिनट से 1 घंटे तक चल सकता है, लेकिन एक्सपोजर 5 मिनट से अधिक नहीं रहता है। उपचार सत्र शुरू करने से पहले, डॉक्टर विशेष परीक्षणों और परीक्षाओं का उपयोग करके विकिरण खुराक निर्धारित करते हैं और विकिरण के सटीक स्थान को निर्धारित करने के लिए रोगी को सिम्युलेटर में भेजते हैं। सिम्युलेटर के परिणामों के अनुसार, रोगी की त्वचा पर विशेष संकेत खींचे जाते हैं, जिनका उपयोग भविष्य में रेडियोलॉजिस्ट द्वारा विकिरण चिकित्सा के दौरान उनका मार्गदर्शन करने के लिए किया जाएगा। विकिरण सत्र के दौरान, रोगी, एक नियम के रूप में, तंत्र की मेज पर रहता है। जितना संभव हो सके झूठ बोलना और कोई हलचल न करने का प्रयास करना आवश्यक है। आपको अपनी सांस रोकने की जरूरत नहीं है, इसके विपरीत, आपको शांति से और समान रूप से सांस लेने की जरूरत है। सत्र के दौरान, आप अपनी ओर निर्देशित प्रकाश पुंजों को देख सकते हैं। वे कोई खतरा पैदा नहीं करते हैं और उनका उपयोग किया जाता है ताकि डॉक्टर यह देख सकें कि विकिरण को कहां निर्देशित करना है। विकिरण चिकित्सा के लिए जाने से पहले, सुनिश्चित करें कि कोई गहने या अन्य नहीं हैं विदेशी वस्तुएं. इसके अलावा, आप दुर्गन्ध या पाउडर के साथ विकिरण के क्षेत्र का इलाज नहीं कर सकते।विकिरण चिकित्सा के दुष्प्रभाव
जैसा कि ऊपर उल्लेख किया गया है, रेडियोथेरेपी का मुख्य लक्ष्य कैंसर कोशिकाओं का विनाश है, हालांकि, विकिरण स्वस्थ कोशिकाओं को भी प्रभावित कर सकता है, जिसके परिणामस्वरूप दुष्प्रभावविकिरण उपचार। दुष्प्रभाव रोगी से रोगी में भिन्न होते हैं। विभिन्न चरणोंविकिरण चिकित्सा प्रदर्शन। जब विकिरण चिकित्सा को कीमोथेरेपी के साथ जोड़ा जाता है, तो दुष्प्रभाव अधिक गंभीर हो सकते हैं। अपने डॉक्टर से पूछें कि आपको क्या दुष्प्रभाव हो सकते हैं और आप उन्हें दूर करने के लिए क्या कर सकते हैं। विकिरण चिकित्सा के सबसे आम दुष्प्रभावों में त्वचा में परिवर्तन और थकान में वृद्धि शामिल है। त्वचा में होने वाले परिवर्तनों में सूखापन, खुजली, फड़कना और फफोले शामिल हैं। ये परिवर्तन इसलिए होते हैं क्योंकि विकिरण उपचार के क्षेत्र में स्वस्थ त्वचा कोशिकाओं को नुकसान पहुंचाता है। इसलिए, उपचार के दौरान, त्वचा को विशेष देखभाल की आवश्यकता होती है: एक तौलिया के साथ विकिरण क्षेत्र में त्वचा को रगड़ें नहीं, साबुन और अन्य स्वच्छता उत्पादों का उपयोग न करें जो कमजोर त्वचा को परेशान कर सकते हैं। विकिरण के संपर्क में आने वाले क्षेत्र के आधार पर, रोगी के पास भी हो सकता है:अधिकांश दुष्प्रभाव उपचार के दौरान 2 महीने के भीतर पूरी तरह से गायब हो जाते हैं। देर से होने वाले दुष्प्रभाव दुर्लभ हैं और विकिरण चिकित्सा की समाप्ति के बाद 6 महीने या बाद में हो सकते हैं। वे विकिरण के संपर्क में आने वाले शरीर के हिस्से और विकिरण की खुराक के आधार पर भिन्न हो सकते हैं। देर से होने वाले दुष्प्रभावों में बांझपन, जोड़ों की समस्याएं, लसीका जमाव और मौखिक गुहा में परिवर्तन शामिल हो सकते हैं। रेडियोथेरेपी के कई दुष्प्रभाव कीमोथेरेपी के समान हैं। हम लेख में हमारी सिफारिशों का अध्ययन करने के लिए कैंसर के उपचार से गुजर रहे पाठकों को सलाह देते हैं।
- दस्त
- उपचार क्षेत्र में बालों का झड़ना
- मौखिक गुहा में अल्सर की उपस्थिति
- समुद्री बीमारी और उल्टी
- सेक्स ड्राइव में कमी
- शोफ
- निगलने में कठिनाई
- पेशाब करते समय दर्द
क्या विकिरण चिकित्सा से कैंसर हो सकता है?
स्रोत होने के नाते आयनीकरण विकिरण, मानव शरीर की कोशिकाओं की आनुवंशिक संरचना को बदलने में सक्षम, रेडियोथेरेपी भविष्य में (भविष्य में 20-30) कैंसर के विकास के जोखिम को थोड़ा बढ़ा देती है।क्या विकिरण प्राप्त करने वाला रोगी अन्य लोगों के लिए खतरा पैदा करता है?
बाहरी बीम विकिरण चिकित्सा के मामले में, रोगी रेडियोधर्मी नहीं बनता है और दूसरों के लिए कोई खतरा पैदा नहीं करता है। प्रत्यारोपण का उपयोग करते हुए आंतरिक विकिरण मुख्य रूप से कार्रवाई के क्षेत्र में विकिरण उत्सर्जित करता है, और इसलिए, रोगी, सामान्य रूप से, रेडियोधर्मी नहीं होता है और उसके आसपास के लोगों के लिए खतरनाक नहीं होता है। प्रणालीगत विकिरण चिकित्सा के मामले में, खुले रेडियोधर्मी पदार्थों का उपयोग किया जाता है जो पूरे शरीर में फैलते हैं। निश्चित भागइंजेक्शन वाले पदार्थ को लार, पसीने और मूत्र के माध्यम से उत्सर्जित किया जा सकता है। इसलिए, ऐसे रोगी के निकट संपर्क में रहने वाले लोगों को कुछ सुरक्षात्मक उपायों का पालन करना चाहिए। अपने डॉक्टर से पूछें कि आपके मामले में किस प्रकार की रेडियोथेरेपी का उपयोग किया जा रहा है और यदि कोई हो विशेष उपायएहतियात।कर्क - भयानक रोग, एक मास के साथ नकारात्मक परिणाम, उपचार और डॉक्टर की सिफारिशों का अनुपालन। सबसे लोकप्रिय में से एक और प्रभावी तरीकेवर्तमान उपचार विकिरण चिकित्सा है। प्रक्रिया के दौरान और उसके बाद विधि के नकारात्मक परिणामों की गंभीरता और संख्या को कम करने के लिए, अनुपालन निश्चित व्यवस्थापोषण।
रेडियोथेरेपी की आवश्यकता किसे है और क्यों?
विकिरण चिकित्सा के लिए दिया जाता है कैंसर. उपयोग का कारण यह विधिविकिरण के लिए रोगग्रस्त शरीर कोशिकाओं की उच्च संवेदनशीलता है। प्रभावित कोशिकाएंतेजी से गुणा करें, जिससे रोग का तेजी से विकास होता है। प्रभाव आयनीकरण विकिरणरोग के विकास को दबा देता है और रोग संबंधी तत्वों को नष्ट कर देता है।
दूसरी तरफ प्रभावी प्रक्रियाकैंसर का उपचार शरीर के लिए नकारात्मक परिणामों की एक बहुतायत है। रोगी अस्वस्थ महसूस करना शुरू कर देता है, तेजी से थक जाता है, चक्कर आना, मतली और अन्य अप्रिय लक्षण विकसित होते हैं। उपचार और ठीक होने की प्रक्रिया को आसान बनाने के लिए, एक व्यक्ति को बदलने की सिफारिश की जाती हैयह संतुलित और पूर्ण होना चाहिए।
सरवाइकल कैंसर: परिणाम, गर्भाशय के विकिरण चिकित्सा के बाद पोषण
आयनकारी क्रिया की मदद से उपचार रोगी के शरीर के लिए एक निशान के बिना नहीं गुजरता है। परिणाम चुनी गई प्रक्रिया के प्रकार और विधि पर निर्भर करते हैं। रेडिएशन उपचार दो प्रकार के होते हैं:
- बाहरी - ट्यूमर पर प्रभाव एक रैखिक उत्प्रेरक का उपयोग करके त्वचा के माध्यम से किया जाता है
- अंदर का - प्रक्रिया दर्द निवारक की मदद से की जाती है। विकिरण स्रोत को एक विशेष कैप्सूल में डाला जाता है, जिसे महिला की योनि में डाला जाता है, फिर यह गर्भाशय ग्रीवा के माध्यम से इस अंग में जाता है।
अधिकांश गंभीर परिणामउपचार बांझपन है। यह सीधे अंडाशय में सक्रिय विकिरण के कारण होता है। प्रक्रिया के बाद, उनका काम बदल जाता है। कुछ हार्मोन (प्रोजेस्टेरोन और एस्ट्रोजन) का उत्पादन बंद हो जाता है। इसके तुरंत बाद, ओव्यूलेशन बंद हो जाता है, जिसका अर्थ है कि गर्भवती होना असंभव है।
औसत कुल नौकरी परिवर्तन महिला शरीर 3-4 महीने के भीतर होता है। इसके बाद मेनोपॉज आता है। इस विशेषता को देखते हुए, डॉक्टर एक उपचार तैयार करता है। यदि रोगी अभी तक बच्चे को गर्भ धारण करने का अवसर छोड़ने के लिए तैयार नहीं है, तो सर्वाइकल कैंसर से निपटने के अन्य तरीकों का चयन किया जा सकता है।
उपचार के अन्य प्रभावों में शामिल हो सकते हैं:
- खून बह रहा है;
- चक्कर आना;
- समुद्री बीमारी और उल्टी;
- तरल मल;
- चिढ़;
- खराब स्वास्थ्य और सामान्य कमजोरी।
लक्षणों से राहत के लिए क्रीम निर्धारित की जाती हैं, दवाईऔर विशेष. यह बीमारी और उपचार के कई परिणामों का सामना करने और उन्हें कम करने में मदद करेगा।गर्भाशय ग्रीवा के विकिरण चिकित्सा के दौरान पोषणक्षमाशील होना चाहिए। आंशिक भोजन के सेवन पर स्विच करने, पर्याप्त तरल पदार्थ पीने की सिफारिश की जाती है।
उपचार के दौरान पोषण
पहले से ही उपचार के दौरान, आपको आहार पर अपने विचारों पर पुनर्विचार करना होगा। संभावित घटना के बावजूद अप्रिय लक्षण(मतली, भूख न लगना)संतुलित होना चाहिए। मतली को कम करने के लिए, आंशिक भोजन पर स्विच करने की सिफारिश की जाती है, और उच्च कैलोरी खाद्य पदार्थों पर विशेष ध्यान दिया जाना चाहिए। यह भोजन के छोटे हिस्से में भी शरीर की ताकत को बनाए रखने में मदद करेगा, और वजन को बनाए रखना भी आसान होगा।

विकिरण चिकित्सा के दौरान पोषणइसमें 4-5 भोजन शामिल होने चाहिए, जबकि भागों को छोटा बनाया जाना चाहिए। अधिक खाने की भावना केवल रोगी की सामान्य भलाई को खराब कर सकती है। आप अपने गले में जलन या बेचैनी जैसे लक्षणों का अनुभव कर सकते हैं। ऐसे में सबसे अच्छा यही है कि शुद्ध भोजन की ओर रुख किया जाए। यह स्वरयंत्र की चोट को कम करेगा। खाना सबसे अच्छा स्टीम्ड, दम किया हुआ या बेक किया हुआ होता है।
विकिरण चिकित्सा है मुश्किल इलाजजीव के काम में परिणाम छोड़कर। इसके कार्यान्वयन के बाद, कुछ निश्चित पालन करने की सिफारिश की जाती है. सामान्य सिफारिशेंऐसे रोगी हैं:
- भिन्नात्मक भोजन पर स्विच करें। यह मेनू को संतुलित करने और पूरे शरीर पर भार को कम करने में मदद करेगा। यह खाने की पूरी मात्रा को 5-6 भोजन में विभाजित करने के लायक है, और भाग छोटा होना चाहिए।
- पर्याप्त तरल पदार्थ पीना। वह समर्थन करती है रक्षात्मक बलजीव। यह प्रति दिन कम से कम 2 लीटर तरल पीने लायक है, और यह साफ है पीने का पानी. इसके अतिरिक्त, आप चाय, कॉम्पोट, किसल्स पी सकते हैं, लेकिन पेय के बहुत मीठे स्वाद से बचें। सब्जियों और फलों से ताजा निचोड़ा हुआ रस का आवधिक उपयोग उपयोगी होगा।
- बुरी आदतें शरीर की सुरक्षा को कमजोर करती हैं। उपचार की अवधि के दौरान, शरीर कमजोर होता है और उसे सहारे की जरूरत होती है। धूम्रपान, शराब और ड्रग्स का सेवन बंद करने की सलाह दी जाती है।
- जटिल और भारी भोजन से बचें। इनमें तला हुआ, स्मोक्ड, मसालेदार, मसालेदार, खट्टा।
- कॉफी और कैफीनयुक्त तरल पदार्थों का सेवन कम से कम करें या पूरी तरह से न करें।
- प्रतिबंध डेयरी उत्पादों पर भी लागू होता है। इसे केवल किण्वित दूध उत्पादों (केफिर, किण्वित बेक्ड दूध, बिफिलक्स और अन्य) को छोड़ने की अनुमति है। पनीर को भी मेनू में शामिल किया जा सकता है, लेकिन वसायुक्त किस्मों को नहीं।
- खाद्य पदार्थ जो गैस का कारण बनते हैं और सूजन, को भी बाहर करना होगा (फलियां, गोभी, मशरूम और अन्य)।
इन सभी नियमों का पालन उन रोगियों को करना होगा, जिनका किसी अंग का विकिरण हुआ है।रेडियोथेरेपी के दौरान पोषण (स्तन, गर्भाशय ग्रीवा और अन्य अंग) कई मायनों में समान हैं।

उपचार के बाद आवश्यक उत्पाद
विकिरण चिकित्सा के दौरान पोषणउल्लेखनीय रूप से बदलता है। कई पसंदीदा खाद्य पदार्थों को आहार से बाहर करना होगा, जबकि अन्य, इसके विपरीत, पेश किए जाएंगे। क्या ध्यान देने योग्य है?
- सब्जियों और फलों के उपयोग पर कई प्रतिबंधों के बावजूद, अनुमत खाद्य पदार्थों की एक सूची भी है। फलों के बीच, आपको सेब (उन्हें ओवन में सेंकना सबसे अच्छा है) और केले पर ध्यान देना चाहिए। कई जामुन उपयोगी होते हैं, उदाहरण के लिए, ब्लैककरंट। सब्जियों में से तोरी, गाजर, कद्दू और चुकंदर को अपनी डाइट में शामिल करें।
- प्यूरी सब्जी सूप या मांस के बिना सूप उपयोगी होगा।
- साग मत भूलना। इसमें प्रचुर मात्रा में विटामिन होते हैं जिनकी शरीर को कठिन अवधि में आवश्यकता होती है।
- मांस और मछली उत्पादधीरे-धीरे पेश किया जाना चाहिए। धीरे-धीरे भाग बढ़ाएं। व्यंजन को स्टीम्ड, बेक किया हुआ या स्टू करना होगा। मांस के बीच, सफेद किस्मों (चिकन, टर्की, खरगोश) का विकल्प चुनें।
- पर ध्यान दें हर्बल इन्फ्यूजन. कैमोमाइल, बिछुआ, रेडिओल्स के आसव उपयोगी होंगे।

उपचार के बाद भूख में कमी
अक्सर, उपचार रोगी की भूख को प्रभावित करता है।विकिरण चिकित्सा के दौरान पोषणसमृद्ध और संतुलित होना चाहिए। भरपूर पेयएक शर्त भी है कल्याण. आप अजवायन, वर्मवुड जैसी जड़ी-बूटियों का आसव बना सकते हैं। आपको उन्हें दिन में तीन बार उपयोग करने की आवश्यकता हैभोजन से पहले, कुछ बूँदें।
जंगली गुलाब, काले करंट और पहाड़ की राख का काढ़ा भूख बढ़ाने में मदद करता है। ऐसा करने के लिए, जंगली गुलाब को उबलते पानी से डाला जाता है और रात भर छोड़ दिया जाता है। सुबह में पेय पीने के लिए तैयार है।आप रोवन या करंट बेरीज जोड़ने का प्रयास कर सकते हैं।
यह नट, शहद सहित लायक है, मुर्गी के अंडे. कुछ प्रकार के मसाले (पुदीना, नींबू, दालचीनी, अदरक, और कुछ अन्य) अक्सर भूख को बहाल करने में मदद करते हैं।
विकिरण चिकित्सा के दौरान पोषणउपस्थित चिकित्सक की सिफारिशों के अनुसार संकलित किया जाना चाहिए, इसलिए एलर्जी के विकास से बचने के लिए ऐसे उत्पादों के साथ अग्रिम रूप से समन्वय करना उचित है।
सहवर्ती रोगों का विकास: ल्यूकोपेनिया
विकिरण चिकित्सा के साथ उपचार कुछ सहवर्ती रोगों का कारण बन सकता है। उदाहरण के लिए, ल्यूकोपेनिया या थ्रोम्बोसाइटोपेनिया। स्थिति को दूर करने के लिए अक्सर निर्धारित किया जाता है चिकित्सीय आहारऔर कुछ जड़ी बूटियों के अर्क का उपयोग।
ल्यूकोपेनिया के साथ, पौधे के काढ़े का उपयोग करने की सिफारिश की जाती है। पत्तियों को उबलते पानी से पीसा जाता है और कई घंटों तक लगाया जाता है। तैयार काढ़ातीन बार इस्तेमाल किया जाना चाहिएप्रति दिन एक बड़ा चम्मच। आप खाने में केला डाल सकते हैं या सलाद में कच्चा खा सकते हैं।
सहवर्ती रोगों का विकास: थ्रोम्बोसाइटोपेनिया
थ्रोम्बोसाइटोपेनिया जैसी बीमारी के विकास के मामले में, आपको अजमोद पर ध्यान देना चाहिए। व्यंजन और सलाद में जोड़कर काढ़ा तैयार करना उपयोगी होगा।
काढ़ा तैयार करने के लिए, डालें एक बड़ी संख्या कीउबलते पानी के साथ साग और रात भर या 4-5 घंटे के लिए छोड़ दें। समय बीत जाने के बाद दवाउपयोग करने के लिए तैयार।
कब खोलनापेशाब के दौरान, बरबेरी के जलसेक बनाने की सिफारिश की जाती है।
वसूली की अवधि
कैंसर एक गंभीर बीमारी है जो शरीर को नुकसान पहुंचाती है। रोगी के लिए और भी अधिक नुकसान और बोझ उपचार से जुड़े होंगे। विकिरण चिकित्सा न केवल प्रभावित अंग को प्रभावित करती है, बल्कि पूरे शरीर को भी प्रभावित करती है। इसलिए, सबसे में से एक मील के पत्थरपुनर्वास संकलित हो रहा है सही मेनूऔर उपस्थित चिकित्सक की सिफारिशों का पालन।
से निपटें कठिन अवधिआराम करो, चलता है ताज़ी हवा. कमरे को बार-बार हवादार करने की सलाह दी जाती हैजिस वातावरण में रोगी स्थित है। हमें गर्म कपड़ों के बारे में नहीं भूलना चाहिए, क्योंकि हाइपोथर्मिया अत्यधिक अवांछनीय है। धीरे-धीरे, आप हल्के रूप में विशेष जिम्नास्टिक में संलग्न होना शुरू कर सकते हैं।

पुनर्वास अवधि के दौरान, रोगियों को अतिरिक्त दवाएं निर्धारित की जाती हैं।
निष्कर्ष
रेडिएशन थेरेपी से कैंसर का इलाज- पूरे शरीर के लिए बहुत अधिक तनाव। उचित पोषण के पालन सहित डॉक्टर की सभी सिफारिशों का पालन करने पर ही इसका सामना करना संभव होगा।
परिणाम और पुनर्वास रेडियोथेरेपी के बादट्यूमर से सटे ऊतकों पर आयनकारी विकिरण के विषाक्त प्रभाव के कारण होता है। 60% ऑन्कोलॉजिकल रोगों में विकिरण चिकित्सा का उपयोग किया जाता है। चिकित्सीय परिणामरेडियोलॉजिकल थेरेपी कैंसर कोशिकाओं का विनाश और घातक प्रक्रिया का स्थिरीकरण है।
रेडियोथेरेपी के बाद संभावित परिणाम
रोगियों को मनाया जाता है दुष्प्रभाव, जिसकी गंभीरता विकिरण चिकित्सा के पाठ्यक्रम की अवधि और ऊतकों के आयनकारी विकिरण की गहराई पर निर्भर करती है। ज्यादातर मामलों में, रेडियोग्राफिक जटिलताओं की घटना विशुद्ध रूप से व्यक्तिगत होती है। अक्सर, कैंसर रोगी के शरीर की अपर्याप्त प्रतिक्रिया त्वचा के घावों के रूप में देखी जाती है।
रेडियोथेरेपी के बाद के परिणामों में निम्नलिखित लक्षण शामिल हैं:
प्रतिक्रियाओं त्वचा :
त्वचा जिसे विकिरणित किया गया है
आयनकारी विकिरण की क्रिया के परिणामस्वरूप, उपकला परत शुष्क हो जाती है और यांत्रिक उत्तेजनाओं के प्रति संवेदनशील हो जाती है। इसके लिए सावधानीपूर्वक और सावधानीपूर्वक त्वचा देखभाल की आवश्यकता होती है।
रेडियोथेरेपी के बाद त्वचा की प्रतिक्रियाएं एपिडर्मिस के लाल होने, "जलने" की अनुभूति और प्रभावित क्षेत्र की व्यथा से प्रकट होती हैं। ऐसी प्रक्रियाएं समान हैं नैदानिक तस्वीर धूप की कालिमा, लेकिन एक आक्रामक पाठ्यक्रम की विशेषता है। त्वचा को रेडियोलॉजिकल क्षति फफोले के गठन के साथ होती है, जो अंततः आने वाले प्रवेश द्वार के रूप में कार्य करती है जीवाणु संक्रमण. यदि नहीं किया गया रेडियोथेरेपी के बाद उपचार, तो यह विकास से भरा है पुरुलेंट सूजनत्वचा कवर।
त्वचा की विकृति, एक नियम के रूप में, विकिरण चिकित्सा के पाठ्यक्रम की समाप्ति के बाद दूसरे सप्ताह में निदान की जाती है। ज्यादातर मामलों में रेडियोलॉजी की जटिलताएं 1-2 महीने के बाद गायब हो जाती हैं।
ऑन्कोलॉजिकल अभ्यास में, उपकला को तीन डिग्री विकिरण क्षति को विभाजित करने की प्रथा है:
- 1 डिग्री। त्वचा की सतह की थोड़ी सी लाली (लालिमा)।
- 2 डिग्री। मरीजों में हाइपरमिया, छीलने और त्वचा का आवरण होता है।
- 3 डिग्री। यह त्वचा की एपिडर्मल परत की व्यापक लालिमा और केराटिनाइजेशन के साथ रेडियोलॉजिकल डर्मेटाइटिस के पाठ्यक्रम का सबसे गंभीर रूप है।
श्वसन प्रणाली की शिथिलता:
यह रोगसूचकता उन कैंसर रोगियों में विकसित होती है जिनका अंगों का रेडियोलॉजिकल उपचार हुआ है। छाती क्षेत्र. ऐसे रोगियों को अक्सर सांस लेने में तकलीफ, सूखी खांसी के दौरे और की शिकायत होती है तेज दर्द. श्वसन संबंधी जटिलता की आगे की प्रगति के साथ है अनुत्पादक खांसीजिससे मरीज को जरा भी आराम नहीं मिलता है।
श्लेष्मा झिल्ली की विकृति:
विकिरण का लंबा कोर्स पेट की गुहाऔर पैल्विक अंग आंतों के श्लेष्म या मूत्र प्रणाली के अंगों की सूखापन के लक्षणों के गठन को भड़का सकते हैं।
नशे की प्रकृति की रेडियोथेरेपी के बाद जटिलताएं:
- नशा
नशा के लक्षणों को कम करने के लिए कैंसर रोगी को संतुलन बनाना चाहिए रोज का आहारपोषण, नींद की अवधि बढ़ाएं और भारी शारीरिक परिश्रम से बचें।
रेडियोथेरेपी के बाद तेजी से पुनर्वास
 चिकित्सा के रेडियोलॉजिकल कोर्स से गुजरने के बाद, प्रत्येक रोगी को एक डिग्री या किसी अन्य के दुष्प्रभाव का अनुभव होता है। सामान्य तौर पर, ऐसे कैंसर रोगियों में 7-10 दिनों के बाद कार्य का पूर्ण सामान्यीकरण होता है। आंतरिक अंग.
चिकित्सा के रेडियोलॉजिकल कोर्स से गुजरने के बाद, प्रत्येक रोगी को एक डिग्री या किसी अन्य के दुष्प्रभाव का अनुभव होता है। सामान्य तौर पर, ऐसे कैंसर रोगियों में 7-10 दिनों के बाद कार्य का पूर्ण सामान्यीकरण होता है। आंतरिक अंग.
- ऑन्कोलॉजिस्ट द्वारा निर्धारित पुनर्वास चिकित्सा के पाठ्यक्रम का सख्त पालन।
- उदारवादी व्यायाम तनाव, जो शरीर को टोन करने और फेफड़ों को हाइपरवेंटिलेट करने में मदद करता है।
- ताज़ी हवा। रोगी का रहना सड़क पररक्त ऑक्सीजन संतृप्ति को बढ़ाता है, जो भलाई में काफी सुधार करता है।
- तरल पदार्थ का सेवन बढ़ाना। बीमार रेडियोथेरेपी के बादआपको रोजाना कम से कम 3 लीटर पानी का सेवन करना चाहिए। इन उपायों का उद्देश्य विषाक्त पदार्थों को हटाने की प्रक्रियाओं को उत्तेजित करना और मुक्त कणशरीर से।
- अस्वीकार बुरी आदतें. लंबे समय तक धूम्रपान और शराब के सेवन से रोगी के शरीर में विषाक्त पदार्थों की मात्रा बढ़ जाती है, जो कुछ मामलों में जानलेवा भी हो सकती है।
- संतुलित आहार। आहारइस अवधि में शामिल होना चाहिए बढ़ी हुई राशिफल और सबजीया। पाठ्यक्रम के दौरान, उत्पादों के साथ उच्च सामग्रीसंरक्षक और खाद्य रंग।
- रेडियोधर्मी जोखिम के क्षेत्र में त्वचा को यांत्रिक क्षति को रोकने के लिए, रोगियों को विशेष रूप से प्राकृतिक कपड़ों से ढीले-ढाले कपड़े पहनने की सलाह दी जाती है।
परिणाम और पुनर्वास रेडियोथेरेपी के बादऑन्कोलॉजिस्ट के लिए अनिवार्य निवारक दौरे शामिल हैं, जो समय पर पहचान और निदान की अनुमति देता है। एक निवारक परीक्षा के दौरान, डॉक्टर एक दृश्य का संचालन करता है और वाद्य अनुसंधानत्वचा कवर। यदि आवश्यक हो, तो रोगी को एक्स-रे, अल्ट्रासाउंड परीक्षा और विश्लेषण के लिए निर्धारित किया जा सकता है।
विकिरण चिकित्सा सबसे आम उपचारों में से एक है ऑन्कोलॉजिकल रोगसाथ ही साथ शल्य चिकित्सा संबंधी व्यवधानऔर दवाओं का उपयोग। बार-बार होने वाले परिणामऔर इस तरह के उपचार की प्रतिकूल प्रतिक्रियाएं विभिन्न प्रकार की अपच संबंधी अभिव्यक्तियाँ हैं।
जैसे कि:
- भूख में कमी;
- मतली;
- उलटी करना;
- दस्त।
विकिरण चिकित्सा के दौरान पर्याप्त पोषण इन लक्षणों की तीव्रता को कम कर सकता है और मानव शरीर के ठीक होने की दर को सीधे प्रभावित करता है। बेशक, किसी की मदद से ट्यूमर या उसके मेटास्टेस से छुटकारा पाने से काम नहीं चलेगा। हालांकि, बिना संतुलित आहारकोई भी पुनर्वास अवधिअधिक समय तक चलता है।
उचित पोषण के मूल सिद्धांत
यह ध्यान दिया जाना चाहिए कि के बीच कुछ अंतर है दैनिक मेनूघातक नियोप्लाज्म वाले रोगियों में। यह सब ट्यूमर के स्थान पर निर्भर करता है। अगर बात करें मलाशय या हड्डियों की तो महत्वपूर्ण अंतरकुछ। मुखय परेशानीमौखिक गुहा, स्वरयंत्र, अन्नप्रणाली और पेट की हार में शामिल हैं।
विकिरण चिकित्सा के दौरान, पोषण विशेष होना चाहिए
ऐसे मामलों में, देखभाल की जानी चाहिए क्योंकि भोजन के मार्ग क्षतिग्रस्त हो जाते हैं और प्रत्येक भोजन अतिरिक्त दर्द का कारण बनता है।
"अपने शरीर को सभी विषाक्त पदार्थों और हानिकारक जीवाणुओं से शुद्ध करने का अवसर न चूकें, साथ ही प्रतिरक्षा को बहाल करें और आम वनस्पति जठरांत्र पथ.
- हल्का खाना ही खाएं। पसंदीदा उत्पादों को अधिमानतः पानी या दूध में पहले से भिगोया जाता है;
- की उपस्थितिमे दर्दजब चबाया, धोया जा सकता है मुंहअल्मागेल या नोवोकेन का हल्का घोल;
- खाने से पहले भोजन का पूरी तरह से यांत्रिक प्रसंस्करण करना आवश्यक है। मिक्सर का उपयोग करने और व्यंजन को प्यूरी अवस्था में लाने की सलाह दी जाती है। यह पाचन अंगों के श्लेष्म झिल्ली को यांत्रिक क्षति को रोकेगा;
- मांस या सब्जियां पकाते समय सब्जी या मक्खन का उपयोग करना अनिवार्य है;
- विकिरण चिकित्सा के दौरान पोषण सभी बुनियादी पोषक तत्वों के लिए संतुलित होना चाहिए। किसी भी मोनो-आहार को contraindicated है। आपको विटामिन और अन्य ट्रेस तत्वों के बारे में नहीं भूलकर बहुत कुछ खाने की ज़रूरत है;
- कठोर और कठोर भोजन से बचें;
- बड़ी मात्रा में पानी मिलाकर कम गर्मी पर खाना पकाना बेहतर है। यह उसे नरम बना देगा;
- कुछ रोगियों की रिपोर्ट है कि ठंडा भोजन दर्द से राहत देता है। आप सूप या पेय में बर्फ मिला सकते हैं। प्राकृतिक आइसक्रीम का स्वागत है;
- प्रति दिन पर्याप्त तरल का सेवन करना चाहिए। इष्टतम मात्रा 1.5-2.0 लीटर पानी होगी। हालांकि, इस मद को उपस्थित चिकित्सक के साथ सहमत होना चाहिए।
जैसा कि आप देख सकते हैं, व्यावहारिक रूप से कोई विशेष प्रतिबंध नहीं हैं। मुख्य बात यह है कि विकिरण के बाद आहार जितना संभव हो उतना पाचन तंत्र को उतारना है। कोमल भोजन पाचन को सामान्य करता है, शरीर को आवश्यक पदार्थ प्रदान करता है और पेट और आंतों के श्लेष्म झिल्ली की रक्षा करता है।
विकिरण चिकित्सा के लिए उपयोगी उत्पाद

विकिरण चिकित्सा के बाद, हल्का और जल्दी पचने योग्य खाद्य पदार्थ खाना सबसे अच्छा है
चूंकि रोगियों का आहार सभी प्रमुख पोषक तत्वों में संतुलित होना चाहिए, इसलिए निम्नलिखित घटकों को सुरक्षित रूप से मेनू में शामिल किया जा सकता है:
- लीन मीट (टर्की, बीफ, चिकन)। मुख्य स्रोतप्रोटीन;
- एक मछली। समुद्री प्रजातियों को वरीयता देना उचित है। वे खाने में आसान होते हैं और इसमें अतिरिक्त आयोडीन होता है;
- बटेर के अंडे। ऐसे प्रकाशन भी हैं जो इस उत्पाद के एक निश्चित एंटीट्यूमर प्रभाव के बारे में बात करते हैं;
- दुग्ध उत्पाद। पनीर, दही, किण्वित बेक्ड दूध कैल्शियम और कैसिइन की पूर्ति करेगा;
- स्तन, पेट, मलाशय या किसी अन्य स्थान की विकिरण चिकित्सा के दौरान उचित पोषण में बड़ी मात्रा में सब्जियां और फल शामिल होने चाहिए। वे विटामिन के भंडार को बहाल करते हैं जो कोशिकाओं को रेडियोन्यूक्लाइड के रोग संबंधी प्रभावों से बचाते हैं और आगे लिपिड पेरोक्सीडेशन को रोकते हैं। विटामिन सी और ई विशेष रूप से महत्वपूर्ण हैं;
- हेज़लनट्स, बादाम, सूरजमुखी के बीज। वे प्रोटीन और टोकोफेरोल में समृद्ध हैं - एक प्राकृतिक एंटीऑक्सीडेंट;
- वनस्पति तेल। पाचन में सुधार के लिए, प्रत्येक भोजन से पहले 1 चम्मच जैतून के तेल का सेवन करने की सलाह दी जाती है। सूरजमुखी का तेल. यह अंगों के श्लेष्म झिल्ली को ढंकता है और इसके यांत्रिक क्षति को रोकता है;
- पेय से, विभिन्न प्रकार की जेली, फलों के पेय, प्राकृतिक पतला रस (पानी के साथ 1: 1), साधारण गैर-कार्बोनेटेड खनिज पानी की सिफारिश की जाती है। यदि फलों का रस तैयार किया जा रहा है, तो गूदे को सुरक्षित रखना चाहिए।
बचने के लिए भोजन
विकिरण के बाद आहार रोगी को किसी भी तरह से सीमित नहीं करता है। हालांकि, ऐसे उत्पाद हैं जो श्लेष्म झिल्ली में जलन पैदा करते हैं, गैस के गठन को बढ़ाते हैं और रोगी की मेज पर अवांछनीय होते हैं।
विकिरण चिकित्सा के दौरान, कुछ खाद्य पदार्थ खाने की सख्त मनाही होती है
इनमें निम्नलिखित शामिल हैं:
- समृद्ध और वसायुक्त शोरबा;
- मसालेदार मसाला और मसाले;
- Marinades और संरक्षित;
- फास्ट फूड;
- शराब, तंबाकू;
- बड़ी संख्या में कन्फेक्शनरी और कार्बोनेटेड मीठे पेय;
- पत्ता गोभी;
- मोटा खाना बड़े टुकड़ों में।
विकिरण चिकित्सा के बाद उचित पोषण शरीर की रिकवरी का आधार है। यदि मुंह के माध्यम से भोजन के अवशोषण में समस्याएं हैं, तो रोगियों को पैरेन्टेरल मिश्रण निर्धारित किया जा सकता है जो कुछ समय के लिए अंतःशिर्ण रूप से प्रशासित होते हैं। किसी भी मामले में, आपको प्रोटीन, वसा और कार्बोहाइड्रेट के भंडार को फिर से भरना होगा। मुख्य बात यह है कि रोगी की भलाई में सुधार करना और उसके पुनर्वास के लिए अनुकूलतम स्थिति बनाना है।
प्रभाव से जुड़ी प्रक्रियाओं का एक समूह है विभिन्न प्रकारविकिरण ( विकिरण) कपड़े पर मानव शरीरउपचार के उद्देश्य से विभिन्न रोग. आज तक, विकिरण चिकित्सा का उपयोग मुख्य रूप से ट्यूमर के उपचार के लिए किया जाता है ( प्राणघातक सूजन) इस विधि की क्रिया का तंत्र आयनकारी विकिरण का प्रभाव है ( रेडियोथेरेपी के दौरान उपयोग किया जाता है) जीवित कोशिकाओं और ऊतकों पर, जो उनमें कुछ परिवर्तन का कारण बनते हैं।
विकिरण चिकित्सा के सार को बेहतर ढंग से समझने के लिए, आपको ट्यूमर के विकास और विकास की मूल बातें जानने की जरूरत है। सामान्य परिस्थितियों में, मानव शरीर की प्रत्येक कोशिका विभाजित हो सकती है ( गुणा) केवल एक निश्चित संख्या में बार, जिसके बाद इसकी कार्यप्रणाली आंतरिक संरचनाएंऔर वह मर जाती है। ट्यूमर के विकास का तंत्र यह है कि किसी भी ऊतक की कोशिकाओं में से एक इस नियामक तंत्र के नियंत्रण से बाहर हो जाती है और "अमर" हो जाती है। यह अनंत बार विभाजित होना शुरू होता है, जिसके परिणामस्वरूप ट्यूमर कोशिकाओं का एक पूरा समूह बनता है। समय के साथ, बढ़ते ट्यूमर में नए ट्यूमर बनते हैं। रक्त वाहिकाएं, जिसके परिणामस्वरूप यह आकार में अधिक से अधिक बढ़ जाता है, आसपास के अंगों को निचोड़ता है या उनमें बढ़ता है, जिससे उनके कार्यों में बाधा आती है।
कई अध्ययनों के परिणामस्वरूप, यह पाया गया कि आयनकारी विकिरण में जीवित कोशिकाओं को नष्ट करने की क्षमता होती है। इसकी क्रिया का तंत्र कोशिका नाभिक को नुकसान पहुंचाना है, जिसमें कोशिका का आनुवंशिक तंत्र स्थित होता है ( यानी डीएनए डीऑक्सीराइबोन्यूक्लिक एसिड है) यह डीएनए ही है जो कोशिका के सभी कार्यों को निर्धारित करता है और उसमें होने वाली सभी प्रक्रियाओं को नियंत्रित करता है। आयनकारी विकिरण डीएनए स्ट्रैंड को नष्ट कर देता है, जिसके परिणामस्वरूप आगे कोशिका विभाजन असंभव हो जाता है। इसके अलावा, विकिरण के संपर्क में आने पर, कोशिका का आंतरिक वातावरण भी नष्ट हो जाता है, जो इसके कार्यों को भी बाधित करता है और कोशिका विभाजन की प्रक्रिया को धीमा कर देता है। यह वह प्रभाव है जिसका उपयोग घातक नवोप्लाज्म के इलाज के लिए किया जाता है - कोशिका विभाजन की प्रक्रियाओं का उल्लंघन ट्यूमर के विकास में मंदी और इसके आकार में कमी की ओर जाता है, और कुछ मामलों में रोगी के लिए पूर्ण इलाज के लिए भी।
यह ध्यान देने योग्य है कि क्षतिग्रस्त डीएनए की मरम्मत की जा सकती है। हालांकि, ट्यूमर कोशिकाओं में इसके ठीक होने की दर सामान्य ऊतकों की स्वस्थ कोशिकाओं की तुलना में बहुत कम होती है। यह आपको ट्यूमर को नष्ट करने की अनुमति देता है, साथ ही शरीर के अन्य ऊतकों और अंगों पर केवल थोड़ा सा प्रभाव पड़ता है।
विकिरण चिकित्सा के लिए 1 ग्रे क्या है?
मानव शरीर पर आयनकारी विकिरण के संपर्क में आने पर, विकिरण का हिस्सा विभिन्न ऊतकों की कोशिकाओं द्वारा अवशोषित हो जाता है, जो ऊपर वर्णित घटना के विकास का कारण बनता है ( इंट्रासेल्युलर पर्यावरण और डीएनए का विनाश) ऊतक द्वारा अवशोषित ऊर्जा की मात्रा सीधे गंभीरता पर निर्भर करती है उपचारात्मक प्रभाव. तथ्य यह है कि विभिन्न ट्यूमररेडियोथेरेपी के लिए अलग तरह से प्रतिक्रिया करते हैं, जिसके परिणामस्वरूप उनके विनाश के लिए विकिरण की विभिन्न खुराक की आवश्यकता होती है। इसके अलावा, शरीर जितना अधिक विकिरण के संपर्क में आता है, स्वस्थ ऊतकों को नुकसान और दुष्प्रभावों के विकास की संभावना उतनी ही अधिक होती है। यही कारण है कि कुछ ट्यूमर के इलाज के लिए उपयोग किए जाने वाले विकिरण की मात्रा को सटीक रूप से खुराक देना बेहद महत्वपूर्ण है।अवशोषित विकिरण के स्तर को मापने के लिए, ग्रे यूनिट का उपयोग किया जाता है। 1 ग्रे विकिरण की खुराक है जिस पर 1 किलोग्राम विकिरणित ऊतक 1 जूल की ऊर्जा प्राप्त करता है ( जूल ऊर्जा की इकाई है).
रेडियोथेरेपी के लिए संकेत
आज, चिकित्सा के विभिन्न क्षेत्रों में विभिन्न प्रकार की रेडियोथेरेपी का व्यापक रूप से उपयोग किया जाता है।
- घातक ट्यूमर के उपचार के लिए।विधि की क्रिया का तंत्र पहले वर्णित किया गया है।
- कॉस्मेटोलॉजी में।रेडियोथेरेपी तकनीक का उपयोग केलोइड निशान के इलाज के लिए किया जाता है - बड़े पैमाने पर वृद्धि संयोजी ऊतकके बाद गठित प्लास्टिक सर्जरी, साथ ही चोटों के बाद, शुद्ध त्वचा संक्रमण और इतने पर। साथ ही, विकिरण की मदद से एपिलेशन किया जाता है ( चित्रण) पर विभिन्न क्षेत्रोंतन।
- एड़ी spurs के उपचार के लिए। यह रोगपैथोलॉजिकल ग्रोथ द्वारा विशेषता हड्डी का ऊतकएड़ी क्षेत्र में। रोगी अनुभव कर रहा है गंभीर दर्द. रेडियोथेरेपी हड्डी के ऊतकों के विकास की प्रक्रिया को धीमा कर देती है और सूजन को कम कर देती है, जो उपचार के अन्य तरीकों के संयोजन में एड़ी के फड़कने से छुटकारा पाने में मदद करती है।
सर्जरी से पहले, सर्जरी के दौरान विकिरण चिकित्सा क्यों निर्धारित की जाती है ( अंतःक्रियात्मक रूप से) और ऑपरेशन के बाद?
विकिरण चिकित्सा का उपयोग उन मामलों में एक स्वतंत्र चिकित्सीय रणनीति के रूप में किया जा सकता है जहां एक घातक ट्यूमर को पूरी तरह से हटाया नहीं जा सकता है। उसी समय, रेडियोथेरेपी को एक साथ प्रशासित किया जा सकता है शल्य क्रिया से निकालनाट्यूमर, जो रोगी के जीवित रहने की संभावना को काफी बढ़ा देगा।विकिरण चिकित्सा निर्धारित की जा सकती है:
- ऑपरेशन से पहले।इस प्रकार की रेडियोथेरेपी उन मामलों में निर्धारित की जाती है जहां ट्यूमर का स्थान या आकार इसे शल्य चिकित्सा द्वारा हटाने की अनुमति नहीं देता है ( उदाहरण के लिए, ट्यूमर महत्वपूर्ण अंगों या बड़ी रक्त वाहिकाओं के पास स्थित होता है, जिसके परिणामस्वरूप इसे हटाने से ऑपरेटिंग टेबल पर रोगी की मृत्यु का उच्च जोखिम होता है।) ऐसे मामलों में, रोगी को पहले विकिरण चिकित्सा का एक कोर्स निर्धारित किया जाता है, जिसके दौरान ट्यूमर विकिरण की कुछ खुराक के संपर्क में आता है। कुछ ट्यूमर कोशिकाएं मर जाती हैं, और ट्यूमर खुद ही बढ़ना बंद कर देता है या आकार में भी कम हो जाता है, जिससे इसे शल्य चिकित्सा द्वारा निकालना संभव हो जाता है।
- संचालन के दौरान ( अंतःक्रियात्मक रूप से). इंट्राऑपरेटिव रेडियोथेरेपी उन मामलों में निर्धारित की जाती है, जहां ट्यूमर के सर्जिकल हटाने के बाद, डॉक्टर मेटास्टेस की उपस्थिति को 100% बाहर नहीं कर सकता है ( यानी, जब ट्यूमर कोशिकाओं के पड़ोसी ऊतकों में फैलने का खतरा बना रहता है) में इस मामले मेंट्यूमर और आस-पास के ऊतकों का स्थान एक ही विकिरण के अधीन होता है, जिससे ट्यूमर कोशिकाओं को नष्ट करना संभव हो जाता है, यदि कोई मुख्य ट्यूमर को हटाने के बाद रहता है। यह तकनीक पुनरावृत्ति के जोखिम को काफी कम कर सकती है ( रोग की पुनरावृत्ति).
- ऑपरेशन के बाद।पोस्टऑपरेटिव रेडियोथेरेपी उन मामलों में निर्धारित की जाती है, जहां ट्यूमर को हटाने के बाद, मेटास्टेसिस का एक उच्च जोखिम होता है, यानी ट्यूमर कोशिकाओं के आस-पास के ऊतकों में फैल जाता है। साथ ही, इस युक्ति का उपयोग तब किया जा सकता है जब ट्यूमर पड़ोसी अंगों में बढ़ता है, जहां से इसे हटाया नहीं जा सकता है। इस मामले में, मुख्य ट्यूमर द्रव्यमान को हटाने के बाद, ट्यूमर ऊतक के अवशेष विकिरण से विकिरणित होते हैं, जिससे ट्यूमर कोशिकाओं को नष्ट करना संभव हो जाता है, जिससे रोग प्रक्रिया के आगे फैलने की संभावना कम हो जाती है।
क्या सौम्य ट्यूमर के लिए विकिरण चिकित्सा आवश्यक है?
रेडियोथेरेपी का उपयोग घातक और सौम्य ट्यूमर दोनों के लिए किया जा सकता है, लेकिन बाद के मामले में इसका उपयोग बहुत कम बार किया जाता है। इस प्रकार के ट्यूमर के बीच अंतर यह है कि एक घातक ट्यूमर की विशेषता तीव्र, आक्रामक वृद्धि होती है, जिसके दौरान यह पड़ोसी अंगों में विकसित हो सकता है और उन्हें नष्ट कर सकता है, साथ ही मेटास्टेसाइज भी कर सकता है। मेटास्टेसिस की प्रक्रिया में, ट्यूमर कोशिकाएं मुख्य ट्यूमर से अलग हो जाती हैं और रक्त या लसीका प्रवाह के साथ पूरे शरीर में फैल जाती हैं, विभिन्न ऊतकों और अंगों में बस जाती हैं और उनमें बढ़ने लगती हैं।से संबंधित सौम्य ट्यूमर, वे धीमी वृद्धि की विशेषता रखते हैं, और वे कभी भी मेटास्टेसाइज नहीं करते हैं और पड़ोसी ऊतकों और अंगों में विकसित नहीं होते हैं। इसी समय, सौम्य ट्यूमर महत्वपूर्ण आकार तक पहुंच सकते हैं, जिसके परिणामस्वरूप वे आसपास के ऊतकों, नसों या रक्त वाहिकाओं को संकुचित कर सकते हैं, जो जटिलताओं के विकास के साथ होता है। मस्तिष्क क्षेत्र में सौम्य ट्यूमर का विकास विशेष रूप से खतरनाक है, क्योंकि विकास की प्रक्रिया में वे मस्तिष्क के महत्वपूर्ण केंद्रों को संकुचित कर सकते हैं, और उनके गहरे स्थान के कारण उन्हें शल्य चिकित्सा से हटाया नहीं जा सकता है। इस मामले में, रेडियोथेरेपी का उपयोग किया जाता है, जो आपको ट्यूमर कोशिकाओं को नष्ट करने की अनुमति देता है, साथ ही स्वस्थ ऊतक को बरकरार रखता है।
रेडियोथेरेपी का उपयोग अन्य साइटों पर सौम्य ट्यूमर के इलाज के लिए भी किया जा सकता है, लेकिन ज्यादातर मामलों में इन ट्यूमर को शल्य चिकित्सा द्वारा हटाया जा सकता है, विकिरण को बैकअप के रूप में छोड़ दिया जाता है ( अतिरिक्त) तरीका।
विकिरण चिकित्सा कीमोथेरेपी से किस प्रकार भिन्न है?
विकिरण चिकित्सा और कीमोथेरेपी बिल्कुल दो हैं विभिन्न तरीकेघातक ट्यूमर के इलाज के लिए प्रयोग किया जाता है। रेडियोथेरेपी का सार ट्यूमर पर विकिरण की मदद से प्रभाव है, जो ट्यूमर कोशिकाओं की मृत्यु के साथ है। उसी समय, मानव शरीर में कीमोथेरेपी के साथ ( रक्तप्रवाह में) कुछ दवाएं दी जाती हैं ( दवाई), जो रक्त प्रवाह के साथ ट्यूमर के ऊतकों तक पहुंचते हैं और ट्यूमर कोशिका विभाजन की प्रक्रियाओं को बाधित करते हैं, जिससे ट्यूमर के विकास की प्रक्रिया धीमी हो जाती है या उसकी मृत्यु हो जाती है। यह ध्यान देने योग्य है कि कुछ ट्यूमर के उपचार के लिए, रेडियोथेरेपी और कीमोथेरेपी दोनों को एक साथ निर्धारित किया जा सकता है, जो ट्यूमर कोशिकाओं के विनाश की प्रक्रिया को तेज करता है और रोगी के ठीक होने की संभावना को बढ़ाता है।रेडियोडायग्नोसिस और रेडियोथेरेपी में क्या अंतर है?
विकिरण निदान अध्ययन का एक जटिल है जो आपको आंतरिक अंगों और ऊतकों की संरचना और कामकाज की विशेषताओं का नेत्रहीन अध्ययन करने की अनुमति देता है।प्रति रेडियोलोजीसंबंधित:
- पारंपरिक टोमोग्राफी;
- मानव शरीर में रेडियोधर्मी पदार्थों की शुरूआत से संबंधित अनुसंधान, और इसी तरह।
ऑन्कोलॉजी में विकिरण चिकित्सा के प्रकार और तरीके
आज तक, शरीर के विकिरण के कई तरीके विकसित किए गए हैं। साथ ही, वे निष्पादन की तकनीक और ऊतकों को प्रभावित करने वाले विकिरण के प्रकार दोनों में भिन्न होते हैं।विकिरण को प्रभावित करने के प्रकार के आधार पर, निम्न हैं:
- प्रोटॉन बीम थेरेपी;
- आयन बीम थेरेपी;
- इलेक्ट्रॉन बीम थेरेपी;
- गामा चिकित्सा;
- रेडियोथेरेपी।
प्रोटॉन बीम थेरेपी
इस तकनीक का सार प्रोटॉन का प्रभाव है ( विविधता प्राथमिक कण ) ट्यूमर ऊतक पर। प्रोटॉन ट्यूमर कोशिकाओं के नाभिक में प्रवेश करते हैं और उनके डीएनए को नष्ट कर देते हैं ( डिऑक्सीराइबोन्यूक्लिक अम्ल), जिसके परिणामस्वरूप कोशिका विभाजित होने की क्षमता खो देती है ( गुणा) तकनीक के फायदों में यह तथ्य शामिल है कि प्रोटॉन अपेक्षाकृत कमजोर रूप से बिखरे हुए हैं वातावरण. यह आपको ट्यूमर के ऊतकों पर विकिरण जोखिम को ठीक से केंद्रित करने की अनुमति देता है, भले ही वह किसी भी अंग में गहराई में स्थित हो ( जैसे आंख, मस्तिष्क आदि का ट्यूमर) आसपास के ऊतकों, साथ ही स्वस्थ ऊतकों, जिसके माध्यम से प्रोटॉन ट्यूमर के रास्ते में गुजरते हैं, विकिरण की एक नगण्य खुराक प्राप्त करते हैं, और इसलिए व्यावहारिक रूप से प्रभावित नहीं होते हैं।आयन बीम थेरेपी
तकनीक का सार प्रोटॉन थेरेपी के समान है, लेकिन इस मामले में, प्रोटॉन के बजाय, अन्य कणों का उपयोग किया जाता है - भारी आयन। विशेष तकनीकों की मदद से इन आयनों को प्रकाश की गति के करीब गति करने के लिए त्वरित किया जाता है। साथ ही, वे जमा हो जाते हैं बड़ी राशिऊर्जा। फिर उपकरण को इस तरह से समायोजित किया जाता है कि आयन स्वस्थ ऊतकों से गुजरते हैं और सीधे ट्यूमर कोशिकाओं से टकराते हैं ( भले ही वे किसी अंग की गहराई में स्थित हों) स्वस्थ कोशिकाओं से बड़ी गति से गुजरते हुए, भारी आयन व्यावहारिक रूप से उन्हें नुकसान नहीं पहुंचाते हैं। उसी समय, जब ब्रेक लगाना जो तब होता है जब आयन ट्यूमर के ऊतकों तक पहुंच जाते हैं) वे उनमें जमा ऊर्जा को छोड़ते हैं, जिससे डीएनए का विनाश होता है ( डिऑक्सीराइबोन्यूक्लिक अम्ल) ट्यूमर कोशिकाओं और उनकी मृत्यु में।तकनीक के नुकसान में बड़े पैमाने पर उपकरणों का उपयोग करने की आवश्यकता शामिल है ( तीन मंजिला घर का आकार), साथ ही प्रक्रिया के दौरान उपयोग की जाने वाली विद्युत ऊर्जा की भारी लागत।
इलेक्ट्रॉन बीम थेरेपी
इस प्रकार की चिकित्सा में, शरीर के ऊतकों को आवेशित इलेक्ट्रॉन पुंजों के संपर्क में लाया जाता है बड़ी राशिऊर्जा। ऊतकों से गुजरते हुए, इलेक्ट्रॉन कोशिका के आनुवंशिक तंत्र और अन्य इंट्रासेल्युलर संरचनाओं को ऊर्जा देते हैं, जिससे उनका विनाश होता है। विशेष फ़ीचरइस प्रकार का विकिरण यह है कि इलेक्ट्रॉन केवल थोड़ी गहराई तक ही ऊतकों में प्रवेश कर सकते हैं ( कुछ मिलीमीटर) इस संबंध में, इलेक्ट्रॉनिक थेरेपी का उपयोग मुख्य रूप से सतही ट्यूमर के उपचार के लिए किया जाता है - त्वचा का कैंसर, श्लेष्मा झिल्ली, और इसी तरह।गामा विकिरण चिकित्सा
इस तकनीक को गामा किरणों के साथ शरीर के विकिरण की विशेषता है। इन किरणों की ख़ासियत यह है कि इनमें उच्च भेदन क्षमता होती है, अर्थात सामान्य परिस्थितियों में, वे लगभग सभी अंगों और ऊतकों को प्रभावित करते हुए पूरे मानव शरीर में प्रवेश कर सकती हैं। कोशिकाओं से गुजरते समय, गामा किरणों का उन पर अन्य प्रकार के विकिरणों के समान प्रभाव होता है ( अर्थात्, वे आनुवंशिक तंत्र और इंट्रासेल्युलर संरचनाओं को नुकसान पहुंचाते हैं, जिससे कोशिका विभाजन की प्रक्रिया बाधित होती है और ट्यूमर की मृत्यु में योगदान होता है) इस तकनीक को बड़े पैमाने पर ट्यूमर के साथ-साथ मेटास्टेस की उपस्थिति में दिखाया गया है विभिन्न निकायऔर ऊतक जब उच्च-सटीक तरीकों से इलाज करें ( प्रोटॉन या आयन थेरेपी) असंभव।एक्स-रे थेरेपी
उपचार की इस पद्धति से रोगी का शरीर एक्स-रे के संपर्क में आता है, जिसमें ट्यूमर को नष्ट करने की क्षमता भी होती है ( और सामान्य) कोशिकाएं। रेडियोथेरेपी का उपयोग सतही रूप से स्थित ट्यूमर के इलाज के लिए और गहरे घातक नवोप्लाज्म को नष्ट करने के लिए किया जा सकता है। पड़ोसी स्वस्थ ऊतकों के विकिरण की गंभीरता अपेक्षाकृत बड़ी है, इसलिए आज इस पद्धति का उपयोग कम और कम किया जाता है।यह ध्यान दिया जाना चाहिए कि गामा थेरेपी और एक्स-रे थेरेपी का उपयोग करने की विधि ट्यूमर के आकार, स्थान और प्रकार के आधार पर भिन्न हो सकती है। इस मामले में, विकिरण स्रोत रोगी के शरीर से एक निश्चित दूरी पर स्थित हो सकता है, और इसके साथ सीधे संपर्क कर सकता है।
विकिरण स्रोत के स्थान के आधार पर, विकिरण चिकित्सा हो सकती है:
- रिमोट;
- करीब फोकस;
- संपर्क;
- अंतर्गर्भाशयी;
- बीचवाला।
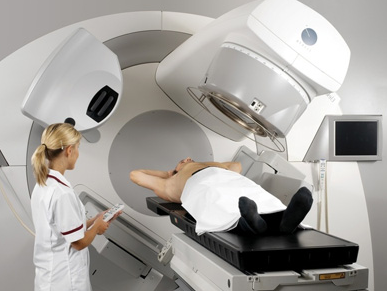
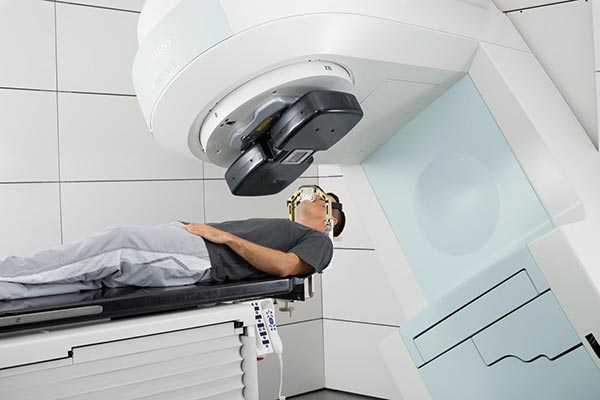
बाहरी बीम विकिरण चिकित्सा
इस तकनीक का सार यह है कि विकिरण स्रोत ( एक्स-रे, गामा किरणें और इतने पर) से दूर स्थित है मानव शरीर (त्वचा की सतह से 30 सेमी से अधिक) यह असाइन किया जाता है जब मैलिग्नैंट ट्यूमरकिसी भी अंग की गहराई में स्थित होता है। प्रक्रिया के दौरान, स्रोत से निकलने वाले आयनकारी बीम शरीर के स्वस्थ ऊतकों से गुजरते हैं, जिसके बाद वे ट्यूमर क्षेत्र में केंद्रित होते हैं, जिससे उनका उपचार होता है ( यानी विनाशकारी) कार्य। इस पद्धति के मुख्य नुकसानों में से एक न केवल ट्यूमर का अपेक्षाकृत मजबूत विकिरण है, बल्कि एक्स-रे या गामा विकिरण के मार्ग में स्थित स्वस्थ ऊतकों का भी है।क्लोज फोकस रेडिएशन थेरेपी
इस प्रकार की रेडियोथेरेपी के साथ, विकिरण स्रोत ऊतक की सतह से 7.5 सेमी से कम स्थित होता है जो ट्यूमर प्रक्रिया से प्रभावित होता है। यह आपको एक कड़ाई से परिभाषित क्षेत्र में विकिरण को केंद्रित करने की अनुमति देता है, साथ ही साथ अन्य स्वस्थ ऊतकों पर विकिरण के प्रभाव की गंभीरता को कम करता है। इस तकनीक का उपयोग सतही रूप से स्थित ट्यूमर के इलाज के लिए किया जाता है - त्वचा का कैंसर, श्लेष्मा झिल्ली, और इसी तरह।संपर्क विकिरण चिकित्सा ( अंतर्गर्भाशयी, बीचवाला)
इस पद्धति का सार इस तथ्य में निहित है कि आयनकारी विकिरण का स्रोत ट्यूमर के ऊतकों के संपर्क में है या इसके करीब है। यह सबसे तीव्र विकिरण खुराक के उपयोग की अनुमति देता है, जिससे रोगी के ठीक होने की संभावना बढ़ जाती है। साथ ही, पड़ोसी, स्वस्थ कोशिकाओं पर विकिरण का न्यूनतम प्रभाव होता है, जो जोखिम को काफी कम कर देता है विपरित प्रतिक्रियाएं.संपर्क विकिरण चिकित्सा हो सकती है:
- अंतर्गर्भाशयी- इस मामले में, विकिरण स्रोत को प्रभावित अंग की गुहा में पेश किया जाता है ( गर्भाशय, मलाशय और इतने पर).
- मध्य- इस मामले में, रेडियोधर्मी सामग्री के छोटे कण ( गेंदों, सुइयों या तारों के रूप में) सीधे प्रभावित अंग के ऊतक में इंजेक्शन लगाए जाते हैं, जहां तक संभव हो ट्यूमर के करीब या सीधे उसमें ( जैसे प्रोस्टेट कैंसर).
- इंट्राल्यूमिनल- विकिरण के स्रोत को अन्नप्रणाली, श्वासनली या ब्रांकाई के लुमेन में पेश किया जा सकता है, जिससे स्थानीय चिकित्सीय प्रभाव मिलता है।
- सतही- इस मामले में रेडियोधर्मी पदार्थसीधे त्वचा या श्लेष्मा झिल्ली की सतह पर स्थित ट्यूमर ऊतक पर लगाया जाता है।
- इंट्रावास्कुलर- जब विकिरण स्रोत को सीधे रक्त वाहिका में अंतःक्षिप्त किया जाता है और उसमें स्थिर किया जाता है।
स्टीरियोटैक्टिक रेडियोथेरेपी
यह विकिरण चिकित्सा की नवीनतम विधि है, जो किसी भी स्थानीयकरण के ट्यूमर को विकिरणित करने की अनुमति देती है, साथ ही, व्यावहारिक रूप से स्वस्थ ऊतकों को प्रभावित किए बिना। प्रक्रिया का सार इस प्रकार है। गहन जांच के बाद और सटीक परिभाषाट्यूमर का स्थानीयकरण, रोगी एक विशेष मेज पर लेट जाता है और विशेष फ्रेम की मदद से तय किया जाता है। यह प्रक्रिया के दौरान रोगी के शरीर की पूर्ण गतिहीनता सुनिश्चित करेगा, जो एक अत्यंत महत्वपूर्ण बिंदु है।रोगी को ठीक करने के बाद, डिवाइस को स्थापित किया जाता है। उसी समय, इसे इस तरह से समायोजित किया जाता है कि प्रक्रिया शुरू होने के बाद, आयनकारी किरणों का उत्सर्जक रोगी के शरीर के चारों ओर घूमना शुरू कर देता है ( ट्यूमर के आसपास), इसे विभिन्न दिशाओं से विकिरणित करता है। सबसे पहले, ऐसा विकिरण ट्यूमर के ऊतकों पर विकिरण का सबसे प्रभावी प्रभाव प्रदान करता है, जो इसके विनाश में योगदान देता है। दूसरे, इस तकनीक के साथ, स्वस्थ ऊतकों को विकिरण की खुराक नगण्य है, क्योंकि यह ट्यूमर के आसपास स्थित कई कोशिकाओं के बीच वितरित की जाती है। नतीजतन, साइड इफेक्ट और जटिलताओं के जोखिम को कम किया जाता है।
3डी अनुरूप विकिरण चिकित्सा
यह भी में से एक है नवीनतम तरीकेविकिरण चिकित्सा, जो मानव शरीर की स्वस्थ कोशिकाओं को प्रभावित किए बिना, एक ही समय में, ट्यूमर के ऊतकों को यथासंभव सटीक रूप से विकिरणित करने की अनुमति देती है। विधि का सिद्धांत यह है कि रोगी की परीक्षा के दौरान न केवल ट्यूमर का स्थान निर्धारित किया जाता है, बल्कि उसका आकार भी निर्धारित किया जाता है। विकिरण प्रक्रिया के दौरान, रोगी को स्थिर स्थिति में भी रहना चाहिए। उसी समय, उच्च-सटीक उपकरण को इस तरह से समायोजित किया जाता है कि उत्सर्जित विकिरण एक ट्यूमर का रूप ले लेता है और केवल ट्यूमर ऊतक को प्रभावित करता है ( कुछ मिलीमीटर तक सटीक).संयोजन और संयोजन रेडियोथेरेपी में क्या अंतर है?
रेडियोथेरेपी का उपयोग एक स्वतंत्र उपचार तकनीक के साथ-साथ अन्य के संयोजन के रूप में किया जा सकता है चिकित्सीय उपाय.विकिरण चिकित्सा हो सकती है:
- संयुक्त।इस तकनीक का सार इस तथ्य में निहित है कि रेडियोथेरेपी को अन्य चिकित्सीय उपायों के साथ जोड़ा जाता है - कीमोथेरेपी ( शरीर में परिचय रासायनिक पदार्थजो ट्यूमर कोशिकाओं को नष्ट करते हैं) और/या ट्यूमर का सर्जिकल निष्कासन।
- संयुक्त।इस मामले में, एक साथ आवेदन करें विभिन्न तरीकेट्यूमर के ऊतकों पर आयनकारी विकिरण के संपर्क में। इसलिए, उदाहरण के लिए, एक त्वचा ट्यूमर के उपचार के लिए जो गहरे ऊतकों में बढ़ता है, निकट-फ़ोकस और संपर्क ( सतही) विकिरण उपचार। यह मुख्य ट्यूमर फोकस को नष्ट कर देगा, साथ ही ट्यूमर प्रक्रिया के आगे प्रसार को रोक देगा। संयोजन चिकित्सा के विपरीत, अन्य उपचार ( कीमोथेरेपी या शल्य चिकित्सा ) इस मामले में लागू न करें।
रेडिकल रेडियोथेरेपी और उपशामक के बीच अंतर क्या है?
नियुक्ति के उद्देश्य के आधार पर, विकिरण चिकित्सा को कट्टरपंथी और उपशामक में विभाजित किया गया है। वे रेडिकल रेडियोथेरेपी के बारे में बात करते हैं जब उपचार का लक्ष्य मानव शरीर से ट्यूमर को पूरी तरह से हटाना है, जिसके बाद पूरी तरह से ठीक होना चाहिए। प्रशामक रेडियोथेरेपी उन मामलों में निर्धारित की जाती है जहां ट्यूमर को पूरी तरह से हटाना संभव नहीं है ( उदाहरण के लिए, यदि ट्यूमर महत्वपूर्ण अंगों या बड़ी रक्त वाहिकाओं में बढ़ता है, तो इसे हटाने से भयानक जटिलताओं का विकास हो सकता है जो जीवन के साथ असंगत हैं) इस मामले में, उपचार का लक्ष्य ट्यूमर के आकार को कम करना और उसके विकास की प्रक्रिया को धीमा करना है, जो रोगी की स्थिति को कम करेगा और कुछ समय के लिए उसके जीवन को लम्बा खींच देगा ( कई हफ्तों या महीनों के लिए).विकिरण चिकित्सा कैसे की जाती है?
विकिरण चिकित्सा की तैयारी
प्रारंभिक चरण में निदान की विशिष्टता, इष्टतम का चयन शामिल है चिकित्सा रणनीति, साथ ही किसी की पहचान करने के लिए रोगी की पूरी जांच सहवर्ती रोगया विकृति जो उपचार के परिणामों को प्रभावित कर सकती हैं।विकिरण चिकित्सा की तैयारी में शामिल हैं:
- ट्यूमर के स्थानीयकरण का स्पष्टीकरण।इस उद्देश्य के लिए, अल्ट्रासाउंड अल्ट्रासाउंड प्रक्रिया), सीटी ( सीटी स्कैन ), एमआरआई ( चुम्बकीय अनुनाद इमेजिंग) आदि। ये सभी अध्ययन आपको शरीर के अंदर "देखने" और ट्यूमर के स्थान, उसके आकार, आकार आदि का निर्धारण करने की अनुमति देते हैं।
- ट्यूमर की प्रकृति का स्पष्टीकरण।ट्यूमर विभिन्न प्रकार की कोशिकाओं से बना हो सकता है, जिसका उपयोग करके निर्धारित किया जा सकता है ऊतकीय परीक्षा (इस दौरान ट्यूमर ऊतक के किस हिस्से को हटा दिया जाता है और माइक्रोस्कोप के तहत जांच की जाती है) इस पर निर्भर सेलुलर संरचनाट्यूमर की रेडियोसक्रियता निर्धारित की जाती है। यदि वह विकिरण चिकित्सा के प्रति संवेदनशील है, तो कई उपचार पाठ्यक्रमों से रोगी पूरी तरह से ठीक हो सकता है। यदि ट्यूमर रेडियोथेरेपी के लिए प्रतिरोधी है, तो उपचार की आवश्यकता हो सकती है बड़ी खुराकविकिरण, और परिणाम पर्याप्त रूप से स्पष्ट नहीं हो सकता है ( यही है, विकिरण की अधिकतम स्वीकार्य खुराक के साथ उपचार के गहन पाठ्यक्रम के बाद भी ट्यूमर बना रह सकता है) इस मामले में, संयुक्त रेडियोथेरेपी का उपयोग करना या अन्य चिकित्सीय विधियों का उपयोग करना आवश्यक है।
- इतिहास का संग्रह।इस स्तर पर, डॉक्टर रोगी से बात करता है, उससे सभी मौजूदा या पिछली बीमारियों, ऑपरेशन, चोटों आदि के बारे में पूछता है। यह अत्यंत महत्वपूर्ण है कि रोगी ईमानदारी से डॉक्टर के सवालों का जवाब दे, क्योंकि आगामी उपचार की सफलता काफी हद तक इस पर निर्भर करती है।
- प्रयोगशाला परीक्षणों का संग्रह।सभी रोगियों की पूर्ण रक्त गणना होनी चाहिए, जैव रासायनिक विश्लेषणरक्त ( आपको आंतरिक अंगों के कार्यों का मूल्यांकन करने की अनुमति देता है), मूत्र परीक्षण ( गुर्दा समारोह के आकलन की अनुमति दें) आदि। यह सब यह निर्धारित करेगा कि क्या रोगी विकिरण चिकित्सा के आगामी पाठ्यक्रम से बच पाएगा या क्या इससे उसे जीवन-धमकाने वाली जटिलताओं का विकास होगा।
- रोगी को सूचित करना और उपचार के लिए उसकी सहमति प्राप्त करना।विकिरण चिकित्सा शुरू करने से पहले, चिकित्सक को रोगी को आगामी उपचार पद्धति के बारे में, सफलता की संभावना के बारे में, के बारे में सब कुछ बताना चाहिए वैकल्पिक तरीकेउपचार और इतने पर। इसके अलावा, डॉक्टर को रोगी को हर संभव के बारे में सूचित करना चाहिए दुष्प्रभावऔर जटिलताएं जो रेडियोथेरेपी के दौरान या बाद में विकसित हो सकती हैं। यदि रोगी उपचार के लिए सहमत है, तो उसे संबंधित कागजात पर हस्ताक्षर करने होंगे। तभी आप सीधे रेडियोथेरेपी के लिए आगे बढ़ सकते हैं।
प्रक्रिया ( सत्र) रेडियोथेरेपी
रोगी की पूरी जांच के बाद, ट्यूमर के स्थान और आकार का निर्धारण करने के बाद, आगामी प्रक्रिया का एक कंप्यूटर सिमुलेशन किया जाता है। एक विशेष में कंप्यूटर प्रोग्रामट्यूमर के बारे में जानकारी दर्ज की जाती है, साथ ही आवश्यक उपचार कार्यक्रम निर्धारित किया जाता है ( यानी विकिरण की शक्ति, अवधि और अन्य पैरामीटर सेट हैं) दर्ज किए गए डेटा को कई बार सावधानीपूर्वक जांचा जाता है, और उसके बाद ही रोगी को उस कमरे में भर्ती किया जा सकता है जहां रेडियोथेरेपी प्रक्रिया की जाएगी।प्रक्रिया शुरू करने से पहले, रोगी को बाहरी कपड़ों को हटा देना चाहिए, और इसे बाहर भी छोड़ देना चाहिए ( उस कमरे के बाहर जहां इलाज होगा) सभी व्यक्तिगत सामान, जिसमें टेलीफोन, दस्तावेज, गहने, आदि शामिल हैं, ताकि उन्हें विकिरण के संपर्क में आने से रोका जा सके। उसके बाद, रोगी को एक विशेष मेज पर ऐसी स्थिति में लेटना चाहिए जैसा कि डॉक्टर ने बताया है ( यह स्थिति ट्यूमर के स्थान और आकार के आधार पर निर्धारित की जाती है) और हिलना मत। डॉक्टर रोगी की स्थिति की सावधानीपूर्वक जाँच करता है, जिसके बाद वह कमरे को विशेष रूप से सुसज्जित कमरे में छोड़ देता है, जहाँ से वह प्रक्रिया को नियंत्रित करेगा। साथ ही, वह लगातार रोगी को देखेगा ( एक विशेष सुरक्षात्मक कांच के माध्यम से या वीडियो उपकरण के माध्यम से) और ऑडियो उपकरणों के माध्यम से इसके साथ संचार करेगा। चिकित्सा कर्मियों या रोगी के रिश्तेदारों के लिए रोगी के साथ एक ही कमरे में रहने की मनाही है, क्योंकि वे विकिरण के संपर्क में भी आ सकते हैं।
रोगी को बिछाने के बाद, डॉक्टर उस उपकरण को चालू करता है, जो ट्यूमर को एक या दूसरे प्रकार के विकिरण से विकिरणित करना चाहिए। हालांकि, विकिरण शुरू होने से पहले, विशेष नैदानिक उपकरणों की मदद से रोगी के स्थान और ट्यूमर के स्थान की एक बार फिर जांच की जाती है। इस तरह की गहन और बार-बार जांच इस तथ्य के कारण है कि कुछ मिलीमीटर के विचलन से स्वस्थ ऊतक का विकिरण हो सकता है। इस मामले में, विकिरणित कोशिकाएं मर जाएंगी, और ट्यूमर का हिस्सा अप्रभावित रह सकता है, जिसके परिणामस्वरूप यह विकसित होता रहेगा। इस मामले में, उपचार की प्रभावशीलता कम हो जाएगी, और जटिलताओं का खतरा बढ़ जाएगा।
सभी तैयारियों और जांचों के बाद, विकिरण प्रक्रिया सीधे शुरू होती है, जिसकी अवधि आमतौर पर 10 मिनट से अधिक नहीं होती है ( औसतन 3 - 5 मिनट) विकिरण के दौरान, रोगी को पूरी तरह से तब तक लेटना चाहिए जब तक कि डॉक्टर यह न कहे कि प्रक्रिया समाप्त हो गई है। किसी भी स्थिति में असहजता (चक्कर आना, आंखों में कालापन, जी मिचलाना आदि) तुरंत डॉक्टर को सूचित किया जाना चाहिए।
यदि रेडियोथेरेपी एक आउट पेशेंट के आधार पर की जाती है ( अस्पताल में भर्ती के बिना), प्रक्रिया की समाप्ति के बाद, रोगी को 30-60 मिनट तक चिकित्सा कर्मियों की देखरेख में रहना चाहिए। यदि कोई जटिलता नहीं देखी जाती है, तो रोगी घर जा सकता है। यदि रोगी अस्पताल में भर्ती है अस्पताल में उपचार प्राप्त करना), इसे सत्र की समाप्ति के तुरंत बाद वार्ड में भेजा जा सकता है।
क्या विकिरण चिकित्सा चोट करती है?
विकिरण प्रक्रिया ही कैंसरयुक्त ट्यूमरकुछ मिनट लगते हैं और पूरी तरह से दर्द रहित है। उचित निदान और उपकरणों के समायोजन के साथ, केवल एक घातक नियोप्लाज्म विकिरण के संपर्क में आता है, जबकि स्वस्थ ऊतकों में परिवर्तन न्यूनतम और व्यावहारिक रूप से मनुष्यों के लिए अगोचर होते हैं। इसी समय, यह ध्यान दिया जाना चाहिए कि आयनकारी विकिरण की एकल खुराक की एक महत्वपूर्ण अधिकता के साथ, विभिन्न रोग प्रक्रिया, जो प्रक्रिया के कई घंटों या दिनों के बाद दर्द या अन्य प्रतिकूल प्रतिक्रियाओं की घटना से प्रकट हो सकता है। यदि उपचार के दौरान कोई दर्द होता है ( सत्रों के बीच), यह तुरंत उपस्थित चिकित्सक को सूचित किया जाना चाहिए।विकिरण चिकित्सा के एक कोर्स में कितना समय लगता है?
रेडियोथेरेपी के पाठ्यक्रम की अवधि कई कारकों पर निर्भर करती है जिनका मूल्यांकन प्रत्येक रोगी के लिए व्यक्तिगत रूप से किया जाता है। औसतन, 1 कोर्स लगभग 3 - 7 सप्ताह तक चलता है, जिसके दौरान विकिरण प्रक्रियाएं प्रतिदिन, हर दूसरे दिन या सप्ताह में 5 दिन की जा सकती हैं। दिन के दौरान सत्रों की संख्या भी 1 से 2 - 3 तक भिन्न हो सकती है।रेडियोथेरेपी की अवधि निम्न द्वारा निर्धारित की जाती है:
- उपचार का लक्ष्य।यदि रेडियोथेरेपी का उपयोग एकमात्र विधि के रूप में किया जाता है कट्टरपंथी उपचारट्यूमर, उपचार के पाठ्यक्रम में औसतन 5 से 7 सप्ताह लगते हैं। यदि रोगी को उपशामक रेडियोथेरेपी के लिए निर्धारित किया जाता है, तो उपचार कम हो सकता है।
- इलाज पूरा करने का समय।यदि सर्जरी से पहले रेडियोथेरेपी दी जाती है ( ट्यूमर को सिकोड़ने के लिए), उपचार का कोर्स लगभग 2 - 4 सप्ताह है। यदि विकिरण में किया जाता है पश्चात की अवधि, इसकी अवधि 6 - 7 सप्ताह तक पहुंच सकती है। अंतर्गर्भाशयी रेडियोथेरेपी ( ट्यूमर को हटाने के तुरंत बाद ऊतक विकिरण) एक बार किया जाता है।
- रोगी की स्थिति।यदि, रेडियोथेरेपी की शुरुआत के बाद, रोगी की स्थिति तेजी से बिगड़ती है और जीवन-धमकाने वाली जटिलताएं होती हैं, तो उपचार का कोर्स किसी भी समय बाधित हो सकता है।
नए लेख
- फादरलैंड डे के डिफेंडर के लिए दोस्तों को कूल ग्रीटिंग कार्ड
- काम करने वाले सहयोगियों को नए साल के लिए लघु अजीब एसएमएस बधाई
- डिफेंडर ऑफ फादरलैंड डे (23 फरवरी) को बधाई
- मेरी क्रिसमस और नए साल की बधाई कार्ड
- मूड पोस्टकार्ड के साथ मुफ्त में धन्यवाद कार्ड धन्यवाद फूल मुस्कान धन्यवाद चित्र
- वसंत के पहले दिन के साथ पोस्टकार्ड - शिलालेखों के साथ सुंदर और मज़ेदार: वसंत के पहले दिन लघु एसएमएस बधाई
- धन्य वर्जिन मैरी की मान्यता के साथ: चित्र, पोस्टकार्ड और बधाई
- मातृ दिवस के लिए चित्र - बच्चों की ओर से मार्मिक बधाई के साथ
- वसंत के पहले दिन के साथ पोस्टकार्ड - शिलालेखों के साथ सुंदर और मज़ेदार: वसंत के पहले दिन लघु एसएमएस बधाई
- स्वप्न की व्याख्या बताएगी कि क्यों
लोकप्रिय लेख
- नींद की व्याख्या सपने की किताबों में प्रकाश है
- इत्र और राशियाँ
- संख्याओं का जादू। कानव सपना क्यों देख रहा है। नींद का क्या मतलब है - कणव
- कैरियर के लिए संरेखण, लासो की सीधी स्थिति
- ड्रीम इंटरप्रिटेशन चर्च हॉलिडे
- सपने में हस्ताक्षर का सपना क्या है, हस्ताक्षर देखने के लिए सपने की किताब जिसका अर्थ है
- सपने में ब्रोच क्या दर्शाता है
- रोमनस्क्यू वास्तुकला चर्च ऑफ क्लूनी iii
- क्राकोवेल में वावेल कैथेड्रल और पोलिश किंग्स वावेल कैथेड्रल का मकबरा
- बैंकॉक में भव्य शाही महल स्पेन में शाही महल
