Nariadenie o poskytovaní zdravotnej starostlivosti deťom. Lekárska starostlivosť o deti
Odoslanie dobrej práce do databázy znalostí je jednoduché. Použite nižšie uvedený formulár
Študenti, postgraduálni študenti, mladí vedci, ktorí pri štúdiu a práci využívajú vedomostnú základňu, vám budú veľmi vďační.
Uverejnené dňa http://www.allbest.ru/
Štátna rozpočtová vzdelávacia inštitúcia vyššie odborné vzdelanie
"Altajská štátna lekárska univerzita"
ministerstvo zdravotníctva Ruská federácia
Katedra verejného zdravotníctva a zdravotníctva s kurzami histórie medicíny a nadstavbovým školením pre manažérov a zdravotníckych pracovníkov FPC a pedagogických zamestnancov
Organizácia zdravotná starostlivosť detská populácia
Ukončené: stážista 2 skupiny
Papanova Jekaterina Igorevna
Vedecký poradca: kandidát lekárskych vied, profesor katedry
verejné zdravie a zdravotná starostlivosť
Tribunskij Sergej Ivanovič
Barnaul, 2015
Úvod
pôrodná lekárska poliklinika pediater
Dôležitú úlohu pri zachovávaní a zlepšovaní zdravia žien a detí má špeciálne vytvorená štruktúra v systéme zdravotnej starostlivosti - systém starostlivosti o matku a dieťa. Jeho úloha narastá najmä v nepriaznivej sociodemografickej situácii s poklesom pôrodnosti, rastom úmrtnosti a negatívnym prirodzeným prírastkom obyvateľstva, poklesom počtu detí vo vekovej štruktúre obyvateľstva, nárastom podiel detí vychovaných v neúplných rodinách v dôsledku rozvodu rodičov alebo narodenia mimo manželstva.
V Rusku zo 78 miliónov žien pracuje asi 40 miliónov.
Hneď po októbrovej revolúcii sa v krajine začal vytvárať štátny systém na ochranu materstva a detstva.
Vytvorenie takéhoto systému predpokladalo garancie sociálnych a ekonomických práv matky a dieťaťa, vytvorenie materiálno-technickej základne zdravotnej starostlivosti na poskytovanie zdravotnej starostlivosti ženám a deťom a prípravu personálu pre tento systém.
O sociálnej a zdravotnej pomoci ženám a deťom bolo vydaných množstvo legislatívnych zákonov a uznesení.
Spomedzi hlavných legislatívnych ustanovení v povojnovom období o ochrane materstva, detstva a detstva je potrebné venovať osobitnú pozornosť dekrétom „O zrušení zákazu umelého prerušenia tehotenstva“ (1955), „O predĺžení trvania materstva“. dovolenky na 112 kalendárnych dní“ (1956), „O opatreniach k ďalšiemu rozvoju detských ústavov, skvalitneniu vzdelávania a lekárskej starostlivosti o deti do r. školského veku» (1959). Vznikol nový typ predškolského zariadenia - materská škôlka.
Dôležitá úloha Pri zabezpečovaní práv matiek a detí zákony „O schválení základov právnych predpisov Zväzu SSR a Zväzových republík práce“ (1970) a „O schválení základov právnych predpisov Zväzu SSR a Zväzových republík“. o manželstve a rodine“ (1970) hral.
Nemenej dôležitým pre materiálne povzbudenie materstva bol výnos MsZ ZSSR z 26. júla 1973 „O zlepšení poskytovania dávok pri tehotenstve a pri pôrode a pri starostlivosti o choré dieťa“. Podľa tohto dokumentu by sa dávky pri tehotenstve a pôrode mali ženám (robotníčkam, zamestnancom, členom kolektívnych fariem) vyplácať vo výške plného zárobku bez ohľadu na odpracovanú dobu.
Dňa 31. marca 1981 vládne nariadenie „O opatreniach na posilnenie štátnej pomoci rodiny s deťmi." V súlade s týmto uznesením bola zvýšená výška jednorazového príspevku pri narodení 1. a 3. dieťaťa; zaviedol jednorazový príspevok pri narodení 2. dieťaťa; predpokladá sa postupné zavedenie čiastočne platenej dovolenky, najskôr do veku 1 roka dieťaťa a potom - 1,5 roka; pracujúcim ženám bolo priznané právo na dovolenku bez odmeny, ale so zachovaním dĺžky služby a miesta výkonu práce, najprv do 1 roka 6 mesiacov a teraz - do 3 rokov (od roku 1989).
Dňa 22. augusta 1989 prijala vláda a celozväzová Ústredná rada odborov uznesenie, podľa ktorého sa predlžuje trvanie čiastočne platenej rodičovskej dovolenky do dovŕšenia 1,5 roka veku dieťaťa.
Okrem toho sa od 1. decembra 1989 všade predĺžila dĺžka dodatočného neplateného voľna na starostlivosť o dieťa do 3 rokov. Uvedená dodatočná dovolenka sa započítala do všeobecnej a nepretržitej praxe, ako aj do dĺžky služby v špecializácii.
Ústava Ruskej federácie má osobitný článok (článok 38) venovaný ochrane rodiny, materstva a detstva; v Základoch právnych predpisov o ochrane zdravia občanov v čl. 22-24 sú načrtnuté otázky týkajúce sa zachovania a podpory zdravia rodín, matiek a detí.
Ako už bolo uvedené vyššie, od roku 1930 sa pre prácu v systéme zdravia matiek a detí školí špeciálny zdravotnícky personál – pediatri. V roku 1930 sa po prvýkrát organizovali pediatrické fakulty v 14 lekárskych ústavoch, vrátane 1. Leningradu, 2. Moskvy, Rostova, Kazane, Gorkého a ďalších.
Do roku 1990 bolo v ZSSR viac ako 60 pediatrických fakúlt a ústavov av súčasnosti má pediatrické fakulty viac ako 30 univerzít Ruskej federácie.
K dnešnému dňu je počet detských špecialistov viac ako 10% všetkých lekárov alebo viac ako 60 tisíc ľudí. Základom organizácie lekárskej starostlivosti o ženy a deti sú prenatálne poradne, detské ambulancie, pôrodnice, perinatologické a novorodenecké centrá, centrá pre plánované rodičovstvo a ľudskú reprodukciu atď. Týchto ústavov je viac ako 15 tisíc (2005).
Na začiatku 21. storočia mali nemocnice viac ako 160 000 lôžok pre choré deti všetkých profilov alebo viac ako 600 lôžok na 10 000 detí (0-14 rokov): pôrodníckych lôžok bolo takmer 90 000 alebo 23,0 na 10 000 žien plodný vek ; gynekologických lôžok - 90 000, alebo 11,0 na 10 000 ženskej populácie. 35 % všetkých pôrodníckych lôžok bolo pre ženy s tehotenskými patológiami.
18. augusta 1994 bol dekrétom prezidenta Ruskej federácie schválený cieľový program „Deti Ruska“ ako prezidentský program, ktorý zahŕňa 6 programov: „Deti Černobyľu“, „Priemysel jedlo pre deti““, „Deti severu“, „Plánovanie rodiny“, „Deti so zdravotným postihnutím“, „Siroty“.
V roku 1996 bolo prijaté nariadenie vlády „O akčnom pláne na zlepšenie situácie detí v Ruskej federácii“ a národný akčný plán na zlepšenie situácie žien.
V roku 1993 bol vypracovaný a schválený federálny program „Vakcinačná prevencia“ av súlade s dekrétom prezidenta Ruskej federácie bol pripravený a ruskou vládou schválený cieľový štátny program „Bezpečné materstvo“.
Okrem federálnych programov, ktoré majú štatút štátnych programov, sa v krajine realizujú sektorové programy na rozvoj neonatologickej služby, gynekologickej starostlivosti o obyvateľstvo, na zlepšenie systému lekárskej starostlivosti o deti vo vzdelávacích inštitúciách a sirotincoch, na rozvoj lekárskej starostlivosti. genetickú službu v krajine, vytvárať domáce deti dávkové formy a zdravotnícke vybavenie, ako aj územné programy na ochranu materstva a detstva. Viac ako 60 perinatálnych centrách, 200 centier plánovaného rodičovstva atď.
Organizácia lekárskej starostlivosti o ženy a deti je vo všeobecnosti založená na rovnakých princípoch ako ostatné skupiny obyvateľstva, má však výraznejšie preventívne zameranie.
Inštitúcie poskytujúce zdravotnú starostlivosť ženám a deťom sú podmienene rozdelené do 3 skupín: zdravotnícke zariadenia, rekreačné a vzdelávacie inštitúcie. Najpočetnejšiu skupinu zdravotníckych zariadení tvoria ambulantné a lôžkové zariadenia.
Popredné miesto v systéme pôrodníckej a gynekologickej starostlivosti patrí predpôrodná poradňa, ktorým sa označuje zdravotnícke zariadenie dispenzárneho typu, ktoré zabezpečuje ambulantné sledovanie žien vo všetkých obdobiach ich života. Ženské kliniky sú častejšie umiestnené vo veľkých poliklinikách (80%), menej často v lekárskych jednotkách (10%).
Súčasťou kĺbu je približne 8 % prenatálnych ambulancií pôrodnice. Nezávislé prenatálne kliniky predstavujú nie viac ako 1 %.
V súčasnosti sa osvedčila účelnosť vytvorenia základných ženských ambulancií ako medicínsko-poradenských a organizačných a metodických centier mesta a kraja, ako aj nadstavbových škôl pre lekárov a zdravotnícky personál.
Dobré výsledky sa dosahujú prácou návštev predpôrodných kliník.
Práca predpôrodnej poradne, ako aj iných ambulancií, je založená na obvodnom princípe. Pôrodnícko-gynekologická oblasť zahŕňa približne 2 terapeutické oblasti, preto je pod dohľadom 1 miestneho pôrodníka-gynekológa približne 2000-2500 žien.
Predpôrodná poradňa poskytuje rôzne druhy terapeutickej a diagnostickej pomoci, vykonáva sa sociálne a právne poradenstvo. Ďalšie zlepšenie pôrodníckej a gynekologickej starostlivosti veľký význam venuje sa skvalitňovaniu laboratórnej diagnostickej služby, vytváraniu endokrinologických, imunologických, biochemických laboratórií, kabinetov funkčná diagnostika a laboratóriá lekárskej genetiky.
Rozhodujúcu úlohu pri udržiavaní zdravia žien a detí má preventívna práca prenatálnej poradne. Hlavné aktivity by sa mali vykonávať v oblasti primárnej prevencie, ktorej úlohou je sledovať ženy nielen počas tehotenstva, ale počas celého života s cieľom predchádzať ochoreniam.
Spolu s primárna prevencia Rovnako dôležitá je sekundárna prevencia, ktorá zahŕňa skoré odhalenie choroby, vhodnú liečbu a rehabilitáciu.
Významnou súčasťou preventívnej práce miestneho pôrodníka-gynekológa je pozorovanie žien počas tehotenstva a 1,5-2 rokov po pôrode. Posilniť by sa mala práca lekárov na hygienickej výchove a zdravotnej výchove, hlavná pozornosť by sa mala venovať odosielaniu žien obvodnému pôrodníkovi-gynekológovi v r. skoré termíny tehotenstvo (do 12 týždňov).
Včasná návšteva lekára vám umožňuje vykonať kompletné vyšetrenie a prijať vhodné opatrenia v prípade extragenitálnych ochorení alebo pôrodníckej patológie. To zase prispieva k zlepšeniu zdravotných výsledkov a najmä k zníženiu perinatálnej úmrtnosti, pôrodnosti predčasne narodených detí alebo detí s nízkou telesnou hmotnosťou.
Povinné dispenzárne pozorovanie pre ženy reprodukčný vek do 1,5 roka po narodení. Bohužiaľ, ako ukazujú štúdie, počas tohto obdobia sa ženy takmer nikdy neobracajú na pôrodníka-gynekológa alebo lekárov iných špecializácií, hoci mnohí v dôsledku komplikácií tehotenstva a pôrodu zhoršujú priebeh extragenitálnych ochorení, ktoré existovali pred tehotenstvom.
Významný význam pri prevencii rôznych gynekologické ochorenia má prevenciu potratov, ktorá by mala zahŕňať propagandu na predchádzanie nechcenému tehotenstvu, zavádzanie modernej antikoncepcie.
Vzhľadom na pomerne vysokú prevalenciu gynekologických ochorení (vyčerpaný alebo kumulovaný výskyt dosahuje 300 na 1000 žien) majú veľký význam preventívne prehliadky, ktoré po prvýkrát odhalia až 70 % rôznych gynekologických ochorení. Avšak, keďže preventívny účelžiada nie viac ako 30 % žien. Štúdia účinnosti lekárskeho vyšetrenia žien pôrodníkom-gynekológom ukázala, že vo všeobecnosti včasnosť prijatia dispenzárneho záznamu nepresahuje 60%. Ukazovateľ kolíše od 100 % pri benígne nádory až 20,0 % pri zápalových ochoreniach.
Ústavná zdravotná starostlivosť pre ženy je poskytovaná na pôrodníckom a gynekologickom oddelení spojenej pôrodnice resp. multidisciplinárna nemocnica. V posledných rokoch sa vo veľkých mestách objavili špecializované pôrodnice pre ženy trpiace spontánnym potratom, imunodeficientným tehotenstvom, ale aj rôznymi somatickými ochoreniami.
V dôsledku zlepšenia štruktúry pôrodníckych a gynekologických nemocníc sa zvýšil podiel lôžok pre ženy s tehotenskou patológiou na 30 – 35 % lôžkového fondu, čo umožňuje výrazne rozšíriť kontingent hospitalizovaných tehotných žien v 1. príznaky odchýlok v ich zdravotnom stave.
Osobitná pozornosť by sa mala venovať práci prijímacieho oddelenia. Po prvé, príjem gynekologických pacientok a tehotných žien sa musí vykonávať oddelene v oddelených miestnostiach, aby sa zabránilo kontaktu medzi tehotnou ženou a rôzne infekcie. Po druhé, príjem tehotných žien by sa mal vykonávať v boxoch, čo tiež znižuje možnosť kontaktu zdravých tehotných žien s chorými. Opodstatnená je organizácia dvoch pôrodníckych oddelení: fyziologického a pozorovacieho.
Oddelenia pre novorodencov sú vybavené fyziologickými (oddelenia maximálne 4 lôžkami) a observačnými (oddelenia s 1-2 lôžkami) pôrodnicami.
Aby sa predišlo výskytu rôznych nozokomiálnych infekcií v pôrodnici je dôležitá nielen správna prevádzka prijímacieho oddelenia, ale aj dodržiavanie vhodného sanitárneho a hygienického režimu. Za týmto účelom sa v pôrodniciach súčasne napĺňajú oddelenia, vykonáva sa hygienická a hygienická príprava priestorov na príjem pôrodníc a novorodencov.
Na poskytovanie lôžkovej gynekologickej starostlivosti ženám sa organizujú gynekologické oddelenia pre prevádzkové a konzervatívna liečba. V závislosti od kapacitných možností gynekologickej nemocnice možno rozlišovať konzervatívne a operačné oddelenie podľa profilu ochorení.
Pre racionálne využitie lôžkového fondu, zníženie bezdôvodného pobytu žien v nemocnici by všetky hospitalizované ženy mali byť v čo najväčšej miere vyšetrené v predpôrodnej poradni a pri príjme podrobný výpis z karty ambulancie. Na druhej strane, po prepustení z nemocnice by ženy mali dostať podrobné odporúčania na ďalšie sledovanie zdravotného stavu v prenatálnej poradni.
Ambulantnú starostlivosť o deti zabezpečuje o detská nemocnica, ktoré môžu byť samostatné alebo môžu byť súčasťou zjednotenej detskej nemocnice ako štrukturálnej jednotky. Detská poliklinika v priľahlom areáli poskytuje liečebno-preventívnu starostlivosť deťom od narodenia do 14 rokov vrátane (14 rokov 11 mesiacov 29 dní). Poskytovanie lekárskej starostlivosti sa poskytuje na klinike, doma, v predškolských zariadeniach a školách. 75-85% detí začína a končí liečbu v detskej ambulancii.
Práca detskej polikliniky je postavená v súlade s všeobecné zásady liečebno-preventívnu starostlivosť (okresný princíp služby a dispenzárna metóda práca). Na pediatrickom mieste - nie viac ako 700 - 800 detí od narodenia do 14 rokov vrátane. Napriek výraznému nárastu v špecializovanej starostlivosti v detskej poliklinike (chirurg, ortopedický traumatológ, otorinolaryngológ, neuropsychiater, oftalmológ, alergológ a pod.) zostáva vedúcou osobnosťou obvodný pediater. Viac ako 60 % všetkých návštev pripadá na miestneho detského lekára.
Všetky choré deti by mali dostať lekársku starostlivosť iba doma, teda len zdravé deti alebo tie s chronické choroby z exacerbácie. Viac ako 90 % všetkých návštev u dieťaťa doma pripadá na miestneho detského lekára.
K úlohám obvodného detského lekára patrí okrem poskytovania zdravotnej starostlivosti aj preventívna práca so zdravými deťmi a deťmi s chronickou patológiou a s potrebou dispenzárneho pozorovania. Obvodný pediater by mal poznať znaky vývinu a formovania zdravia dieťaťa, podmienky výchovy zdravého dieťaťa, prevenciu vzniku a nepriaznivého priebehu chorôb najmä v ranom veku, úlohu a význam podmienok a životný štýl rodiny. Dobrým miestnym pediatrom je v podstate detský rodinný lekár.
Obvodný pediater je povinný udržiavať stálu komunikáciu s pôrodníckymi a gynekologickými pracoviskami a zabezpečiť kontinuitu v sledovaní detí, najmä pri výskyte rizikových faktorov. Preventívna práca v detskej poliklinike so zdravými deťmi zahŕňa preventívne prehliadky u miestneho pediatra, kedy sú rodičom podávané odporúčania týkajúce sa výživy, starostlivosti o dieťa, jeho telesnej výchovy, otužovania, vyšetrenia u odborných lekárov, laboratórne diagnostické vyšetrenia a preventívne očkovania.
Komplexné lekárske vyšetrenia umožňujú odhaliť choroby na skoré štádia, včasná liečba a podľa toho zabrániť rozvoju chronického procesu.
Osobitná pozornosť by sa mala venovať často (4 choroby za rok a viac) a dlhodobo (viac ako 40 dní za rok) chorým deťom, pretože u týchto detí sa často rozvinú rôzne chronické ochorenia.
Deti 3., 4. a 5. zdravotnej skupiny s chronickým ochorením rôzneho stupňa kompenzácie sú pod dispenzárnym dohľadom detského lekára a špecialistov.
Preventívna práca so zdravými aj chorými deťmi zahŕňa sanitárnu a výchovnú prácu, hygienickú výchovu, ktorej účinnosť je do značnej miery určená viditeľnosťou a presvedčivosťou. Sanitárne a vzdelávacie rozhovory sa konajú počas recepcie na klinike, ako aj pri návšteve doma av špeciálnych triedach. Dôležitú úlohu v zdravotno-výchovnej práci zohrávajú triedy zdravého dieťaťa, kde sa rodičia učia základné pravidlá pre výchovu zdravého dieťaťa, podporujú základy zdravý životný štýlživota.
Podľa výsledkov komplexných lekárskych vyšetrení sa určí zdravotná skupina každého dieťaťa.
Práca lekára podľa systému „jediného pediatra“ bola u nás zavedená v rokoch 1952-1953. Dieťa od narodenia do 14 rokov vrátane je pozorované miestnym pediatrom v detskej ambulancii. Do roku 1953 deti prvých 3 rokov života pozoroval mikropediater pracujúci na detskej klinike a deti staršie ako 3 roky - makropediater na detskej klinike. Zavedenie systému „jediného pediatra“ umožnilo zaviesť dynamické sledovanie zdravotného stavu detí (do 14 rokov vrátane), ale zvýšilo počet kontaktov detí. nízky vek so staršími deťmi, čo prirodzene prispelo k zvýšeniu incidencie. V tejto súvislosti sa v práci detskej polikliniky objavilo niekoľko zásadných čŕt.
Po prvé, detskú ambulanciu by mali navštevovať len zdravé deti alebo tie, ktoré trpia chronickým ochorením a nepredstavujú nebezpečenstvo z hľadiska šírenia infekcie. Choré deti by mali dostávať zdravotnú starostlivosť doma, kým sa neuzdravia.
Po druhé, pri návšteve detskej kliniky musia všetky deti prejsť cez filter, kde má spravidla službu najskúsenejšia sestra. Na základe prieskumu o zdravotnom stave dieťaťa a dôvodoch návštevy ambulancie, vyšetrení jeho kože, hrdla, prípadne termometrie rozhodne, či dieťa môže ambulanciu navštíviť. V prípade potreby sa dieťa odošle do boxu, kde ho vyšetrí službukonajúci lekár.
Po tretie, deti prvých rokov života, najviac náchylné na rôzne choroby, je vhodné brať v určité dni v týždni.
Detská poliklinika má školské a predškolské oddelenie, ktorého personál je stanovený v pomere 1 detský lekár na 180-200 batoliat, na 600 detí. predškolskom veku, na 2000 detí školského veku, na 200 detí v sanatóriách jasle, jasle-škôlky a materské školy, na 300 detí študujúcich v pomocných školách; 1 zdravotná sestra na 100 detí v materských školách, 700 detí v školách, 50 detí v sanatóriách materských škôl, 300 detí v pomocných školách.
Pracoviská týchto zamestnancov sa nachádzajú v príslušných inštitúciách, kde sa organizujú lekársky dohľad pre deti av samotnej detskej ambulancii je kancelária vedúceho školského a predškolského zariadenia.
Dôležitým princípom práce detskej polikliniky je poskytovanie zdravotnej starostlivosti deťom s akútne ochorenia doma. Počas návštevy chorého dieťaťa doma pediater stanoví predbežnú diagnózu ochorenia, určí závažnosť stavu dieťaťa, rozhodne o možnosti liečby doma alebo v nemocnici.
Pri organizovaní nemocnice doma poliklinika poskytuje pacientovi bezplatné lieky, v prípade potreby organizuje miesto sestry alebo návštevy sestry niekoľkokrát denne; lekár navštevuje dieťa podľa indikácií, najmenej však 1-krát denne až do zotavenia.
Veľké množstvo domácej starostlivosti poskytuje lekár na pohotovosti. Spravidla sa musí vysporiadať s dosť závažnou patológiou, pretože prichádzajú výzvy na náhle ochorenie (hypertermia, bolesť brucha, vracanie, zranenia, otravy atď.). V niektorých prípadoch si choré deti vyžadujú hospitalizáciu.
V poslednom období sa rozvíja špecialita „rodinný lekár“ – lekár všeobecná prax ktorý sleduje zdravie všetkých členov rodiny, detí aj dospelých.
Detské nemocnice Rozlišujú sa podľa profilu (diverzifikované a špecializované), podľa systému organizácie (jednotné a nezjednotené), podľa objemu činnosti (rôzne lôžkové kapacity). Detská nemocnica zahŕňa špecializované oddelenia (pediatria, chirurgia, infekčné choroby) a tie zase oddelenia podľa veku do 3 rokov a podľa pohlavia u detí nad 3 roky. Okrem toho má nemocnica laboratórnu a diagnostickú službu, patoanatomické oddelenie.
Prijímacie oddelenie v detských nemocniciach tvoria prijímacie a vyšetrovacie boxy, ktorých počet by mal byť minimálne 3 % z celkového počtu nemocničných lôžok. Okrem toho je pri prijímaní detí potrebné mať informácie zo sanitárneho a epidemiologického oddelenia (sanitárne a epidemiologické stredisko) o prítomnosti
alebo nedostatok kontaktu s pacientmi infekčné choroby a od pediatra o prekonanych detskych infekciach. To vám umožní správne vyriešiť otázku hospitalizácie dieťaťa. Pre obmedzenie šírenia nozokomiálnej nákazy je vhodné zabezpečiť oddelenie pre 1-2 lôžka pre deti do 1 roka a pre staršie deti maximálne 4 lôžka.
Nemenej pozornosti v detských nemocniciach by sa malo venovať výžive, predovšetkým sa osobitná pozornosť venuje výžive detí v prvých rokoch života. Denný režim by mal zodpovedať veku dieťaťa.
Výchovná a pedagogická práca s chorými deťmi je neoddeliteľnou súčasťou liečebno-preventívnej činnosti nemocnice a je zameraná na vytváranie liečebno-ochranného režimu. Matky by sa mali zapojiť do starostlivosti o deti a hospitalizácie detí, v prvom rade by sa prvé 2-3 roky života spolu s matkami mali širšie praktizovať.
V procese reformy zdravotníctva dochádza k znižovaniu počtu lôžok nielen pre dospelých, ale aj v detských nemocniciach, najmä pri infekčných ochoreniach. Zároveň dochádza k určitému nárastu počtu špecializovaných lôžok.
Osobitné miesto pri výchove zdravého dieťaťa má systém verejného vzdelávania a lekárskej starostlivosti v predškolských zariadeniach a školách.
Všetky inštitúcie verejného vzdelávania detí predškolského a školského veku sú členené v závislosti od veku, zdravotného stavu detí a sociálneho postavenia rodiny.
Typickou inštitúciou na výchovu detí predškolského veku je predškolská inštitúcia materská škola.
Existujú zariadenia otvoreného typu (jasle, škôlky a školy), v ktorých deti trávia časť dňa, a zariadenia uzavretého typu (detský domov, Sirotinec a internátna škola), kde sú deti pomerne dlho (alebo trvalo) bez rodičov. Uzavreté ústavy sú určené na výchovu a vzdelávanie sirôt, detí slobodných matiek, opustených detí, ako aj detí, ktorých rodičia boli pozbavení rodičovských práv.
Pediatr poskytujúci zdravotnú starostlivosť deťom v takýchto zariadeniach by mal:
Vyšetriť všetky novo prichádzajúce deti a odporučiť súbor liečebných a pedagogických opatrení zameraných na rýchlu adaptáciu;
Vykonajte laboratórne a diagnostické vyšetrenie detí;
Implementovať natrvalo lekárska kontrola pre zdravotný stav, fyzický a neuropsychický vývoj;
Zabezpečte preventívne očkovanie;
Organizujte komplexné vyšetrenia lekárskymi špecialistami;
Aktívne sa podieľať na rozdeľovaní detí do skupín a tried v súlade s anatomickými, fyziologickými a neuropsychickými vlastnosťami;
Vykonajte súbor preventívnych opatrení na zabránenie zavlečenia a šírenia infekčných chorôb.
Spomedzi opatrení na zníženie výskytu detí je potrebné venovať veľkú pozornosť prevencii sťaženej adaptácie na predškolské zariadenie.
Nemenej dôležitú úlohu pri znižovaní výskytu detí má individuálna práca s často chorými deťmi, ako aj s deťmi s chronickými ochoreniami.
Lekárska starostlivosť o ženy a deti žijúce v vidiek, ako celá populácia sa to ukazuje v etapách.
Na 1. stupni (vidiecky lekársky obvod) hlavne preventívne, protiepidemické a v malom množstve zdravotná starostlivosť deti. Deti s svetelné formy choroby, v ťažké prípady pomoc je poskytovaná v centrálnej okresnej nemocnici, keďže malé vidiecke okresné nemocnice nemajú dostatok detských lekárov a deťom často poskytuje pomoc terapeut.
Feldsher-pôrodnícke stanice poskytujú ambulantnú starostlivosť najmä tehotným ženám a deťom v prvých rokoch života. Tieto inštitúcie zamestnávajú sanitárku alebo ochrannú sestru.
Centrálna okresná nemocnica (2. stupeň) slúži ako hlavný stupeň poskytovania zdravotnej starostlivosti deťom v celom regióne. Prácu nemocnice riadi obvodný pediater, vo veľkých obvodoch sa zavádza funkcia zástupcu hlavného lekára pre deti a pôrodníctvo.
Podiel detí, ktoré potrebujú liečbu v somatickej, všeobecnej chirurgii, infekčné oddelenia, ale smerujú na ošetrenie do regionálnych detských a všeobecných nemocníc.
V súlade s odporúčaniami špecialistov v centrále okresné nemocnice je vhodné sústrediť asi 70% z celkového počtu lôžok pre deti, asi 10% - v okresnej nemocnici a zvyšných 20% lôžok by malo byť poskytnutých na hospitalizáciu detí v regionálnom centre.
Pediatri a pôrodníci krajského strediska sú okrem poskytovania vysokokvalifikovanej špecializovanej lekárskej starostlivosti poverení funkciami kurátorov vidieka pri vykonávaní organizačnej, metodickej, medicínskej a poradenskej činnosti.
Jedným z dôležitých, no ešte zďaleka nevyriešených problémov je organizácia lekárskej starostlivosti. tínedžerov. V poslednom období je poskytovanie ambulantnej starostlivosti zverené detským poliklinikám, teda pediatrom. Predtým na poliklinikách pre dospelých fungovali dorastové izby (na viacerých poliklinikách zostali zachované).
Ako je uvedené v národnom projekte "Zdravie", v prvých fázach je hlavná pozornosť a organizačné opatrenia zamerané na radikálne zlepšenie najmasívnejšej - primárnej lekárskej starostlivosti. Nezabudlo sa však ani na ústavnú lekársku starostlivosť. Dôraz sa tu kladie na skvalitňovanie jej skvalitňovaním skvalitňovaním organizácie, posilňovaním jej špecializovaných typov, najmä intenzívnym zavádzaním špičkových medicínskych (t.j. zložitých, drahých) technológií, vytváraním moderných diagnostických a liečebných stredísk v celej našej krajine. V najbližších rokoch sa plánuje vybudovať minimálne 15 takýchto centier, zmodernizovať zastaranú materiálno-technickú, zdrojovú základňu nemocníc. Predpokladá sa tiež dôsledné výrazné zvyšovanie miezd zamestnancov nemocníc tak, aby ich finančná situácia o pár rokov nezaostávala za obvodnými terapeutmi, pediatrami, záchranármi.
V národnom projekte „Zdravie“ je veľká pozornosť venovaná ochrane materstva a dojčenského veku – pediatrickej a pôrodnícko-gynekologickej starostlivosti. Na zlepšenie diagnostiky a najmä identifikácie sa dosiahne hromadný skríning novorodencov dedičné chorobyčo ovplyvní zníženie postihnutia u detí. Začali sa práce na vybavení lôžkových pôrodníckych zariadení modernými diagnostickými a liečebnými prístrojmi; plánuje sa výstavba 20 perinatologických centier. Už v roku 2006 sa podľa moderných programov školí takmer 5000 okresných terapeutov a pediatrov, 1500 všeobecných lekárov (rodinný lekár); v roku 2007 sa tento počet zvýši o viac ako 1000 špecialistov. Finančné prostriedky z federálneho rozpočtu na poskytovanie lekárskej starostlivosti ženám počas tehotenstva a pôrodu sa výrazne zvyšujú (10,5 miliardy rubľov v roku 2006 a 14,5 miliardy rubľov v roku 2007). Zavádzajú sa rodné listy. Za každý takýto certifikát v prípade priaznivého doručenia dostane ženská klinika 2 000 rubľov a materská nemocnica - 5 000 rubľov. Ovplyvní to nielen kvalitu lekárskej starostlivosti a celé zvýšenie pôrodnosti, ale aj mzdy zdravotníkov v týchto ústavoch. V roku 2007 sa počet certifikátov zvýši a pridelí sa 2 000 rubľov. detská poliklinika na dispenzárne pozorovanie každého dieťaťa.
Rodné listy sa vydávajú aj samotným ženám – od 30. týždňa tehotenstva. Náklady na rodný list v prenatálnej klinike sa zvýšia na 3 000 rubľov, v materských nemocniciach - až na 7 000 rubľov. Zavádzajú sa aj špeciálne príspevky - 1,5 tisíc rubľov. pre prvé dieťa a 3 000 rubľov. - na druhú alebo 40% mzdy. Zaviedol sa hmotný rodný list - na hypotéku, vzdelanie dieťaťa alebo na financovanú časť dôchodku. Certifikát je možné použiť, keď dieťa dovŕši 3 roky.
Záver
Tieto problémy naznačujú uskutočniteľnosť vytvorenia jednotného, moderný systémúčtovníctvo, analýzy a následne aj operatívne riadenie dočasnej invalidity, prepojené so systémom kvality liečby aj v štádiu neukončeného prípadu dočasnej invalidity. Jeho vytvorenie umožní rýchlo zvládnuť stav vyšetrenia dočasnej invalidity a kvality liečby a následne povedie k zníženiu vyplácania dávok pri dočasnej invalidite a ušetrené prostriedky budú použité na rehabilitáciu. pacientov.
Zoznam použitej literatúry
Chudák M.S. Demografické faktory zdravia. - M.: Financie a štatistika, 1984. - 246 s.
Chudák M.S. Mediko-demografická štúdia populácie. - M.: Štatistika, 1979. - 223 s.
Chudák M.S. Životnosť / Štatistiky, faktory, príležitosti na zvýšenie. - M.: Štatistika, 1967. - 216 s.
Chudák M.S., Dmitriev V.I., Ivakina V.N. Moderné trendy v úmrtnosti obyvateľstva v produktívnom veku na Ďalekom východe (program a metodika výskumu). - MZ RSFSR, 1982. - 114 s.
Belitskaya E.Ya. Problémy sociálnej hygieny. - L.: Medicína, 1970. - 399 s.
Boyarsky A.Ya., Shusherin P.P. Demografické štatistiky. - M., 1951. - 343 s.
Boyarsky A.Ya. Populácia a metódy jej štúdia. - M. - Štatistika, 1975. - 260 s. upravil S.P. Jarmomenko. - 1994. - S.68.
Hostené na Allbest.ru
Podobné dokumenty
Právna úprava ochrany verejného zdravia na území Krasnodar. Štátne záruky na poskytovanie zdravotníckych a drogovej starostlivosti. Základné princípy ochrany verejného zdravia, dobrovoľné a povinné nemocenské poistenie.
test, pridaný 27.11.2009
Charakteristika podstaty a hlavných druhov lekárskej starostlivosti - lekárske, ošetrovateľské alebo iné súvisiace služby poskytované výrobcami Zdravotnícke služby a zdravotnícke zariadenia. Zoznam hlavných zásad ochrany zdravia.
kontrolné práce, doplnené 24.10.2011
Podstata štátnej sociálnej pomoci obyvateľstvu, jej hlavné formy a metódy. Vlastnosti poskytovania cielenej sociálnej pomoci obyvateľstvu, jeho problémy a perspektívy do budúcnosti. Špecifiká poskytovania cielenej sociálnej pomoci v regióne Ryazan.
ročníková práca, pridaná 17.10.2011
Objekt, predmet a kategórie teórie sociálnej práce. Moderné koncepty a modely sociálnej práce. Podstata a obsah technológií sociálnej adaptácie. Sociálna rehabilitácia: podstata a obsah. Poskytovanie sociálnej a lekárskej pomoci obyvateľstvu.
cheat sheet, pridaný 05/12/2013
Pojem a základné princípy právnej úpravy, jej definícia a mechanizmus. Charakteristiky poskytovania lekárskej a sociálnej pomoci určitým skupinám obyvateľstva, jej právne a regulačné opodstatnenie. Poskytovanie lekárskej starostlivosti mestskému a vidieckemu obyvateľstvu.
kontrolné práce, doplnené 12.6.2010
Aspekty organizácie sociálnej pomoci deťom v ťažkostiach životné situácie. Prax organizovania sociálnej pomoci deťom v ťažkých životných situáciách na príklade GUSOSRTSN „Scarlet Sails“. Práca s rodičmi znevýhodnených detí.
diplomová práca, pridaná 30.10.2008
Právne základy sociálnej práce s rodinou. Náplň práce Centra sociálnej pomoci rodinám a deťom. Ochrana materstva a detstva ako integrálny vedecký smer: metodologické princípy štúdia. Metódy sociálnej práce s tínedžermi.
práca, pridané 16.08.2016
Osobnosť ako predmet profesionálnej činnosti. všeobecné charakteristiky stavov a odborných dôležité vlastnosti zamestnancov sociálneho centra na pomoc obyvateľom. Pilotná štúdia a analýzu vzájomnej závislosti medzi týmito pojmami.
práca, pridané 12.11.2012
Normotvorno-právna podpora sociálnej ochrany obyvateľstva v systéme zdravotnej starostlivosti. Základné princípy ochrany verejného zdravia v Ruskej federácii. Kontrola kvality lekárskej starostlivosti. Hlavné smery lekárskej a sociálnej práce.
test, pridaný 23.12.2013
Úvaha o historiografii a súčasnom stave výskumu sociálnej pomoci deťom. Štátne koncepcie pomoci deťom bez domova v Rusku v rôznych historických obdobiach. Hodnota historickej skúsenosti pre modernú sociálnu pedagogiku.
ÚČEL HODINY: študovať všeobecné ustanovenia o organizácii liečebno-preventívnej starostlivosti o deti a dorast v Ruskej federácii, poznať úlohy, štruktúru a organizáciu práce detskej kliniky. Študovať vlastnosti organizácie práce v detských nemocniciach, funkčné povinnosti zdravotníckeho personálu. Ovládať metodiku výpočtu a analýzy ukazovateľov výkonnosti detskej kliniky a nemocnice.
METODIKA VYUČOVANIA: Žiaci sa samostatne pripravujú na praktickú hodinu s použitím odporúčanej literatúry a samostatne si robia domáce úlohy. Učiteľ do 10 minút skontroluje správnosť domácej úlohy a upozorní na chyby, skontroluje stupeň prípravy pomocou testovania a ústneho dotazovania. Potom študenti nezávisle, podľa výročnej správy zdravotníckeho zariadenia, vypočítajú všeobecné a špeciálne ukazovatele činnosti detskej polikliniky a nemocnice detskej nemocnice. Analyzujte získané údaje a formulujte záver. Na konci hodiny učiteľ skontroluje samostatná prácaštudentov.
KONTROLNÉ OTÁZKY:
1. Aké sú zásadné rozdiely v organizácii práce detskej polikliniky od polikliniky pre dospelú populáciu?
2. Prečo je v detskej ambulancii organizovaný filter? Aké sú funkčné povinnosti zdravotná sestra pracujúci vo filtri.
3. Aký je postup a funkcie registratúry v detskej poliklinike?
4. Aká je náplň a organizácia práce pediatrického oddelenia detskej polikliniky?
5. Aké sú funkčné povinnosti obvodného pediatra a obvodnej sestry?
6. Aká je kontinuita v práci detskej polikliniky, pôrodnice, predpôrodnej poradne, centra SSES a ďalších inštitúcií?
7. Ako prebieha lekárske vyšetrenie detskej populácie?
8. Ako často pediater pozoruje zdravé dieťa na mieste? Aký je účel každého z týchto patronátov?
9. Čo je komplexné hodnotenie zdravotného stavu dieťaťa?
10. Ako prebiehajú protiepidemické a sanitárno-výchovné práce v detskej poliklinike?
11. Aké sú všeobecné a špeciálne ukazovatele výkonnosti detskej polikliniky? Aký je spôsob ich výpočtu a hodnotenia?
12. Aké sú znaky štruktúry a organizácie detskej nemocnice?
13. Aké sú hlavné ukazovatele činnosti lôžkového oddelenia detskej nemocnice.
Hlavné zásady liečebnej a preventívnej starostlivosti o deti sú:
Kontinuita v sledovaní zdravia dieťaťa od prvých dní života;
Kontinuita v práci lekárov poskytujúcich liečebno-preventívnu starostlivosť deťom;
Etapy v liečbe - klinika, nemocnica, sanatórium.
Medzi inštitúcie poskytujúce liečebno-preventívnu starostlivosť deťom patria: detské mestské a krajské nemocnice, špecializované detské nemocnice, ambulancie, detské mestské ambulancie, detské stomatologické ambulancie, ústavy na ochranu materstva a detstva (detské domovy, pôrodnice), detské balneologické a bahenné kliniky, sanatóriá, detské oddelenia nemocníc a polikliniky všeobecný profil.
Detská poliklinika - liečebno-preventívne zariadenie, ktoré poskytuje ambulantnú starostlivosť deťom a mladistvým do 18 (17 rokov 11 mesiacov 29 dní vrátane) rokov. Detské polikliniky sú organizované s cieľom poskytnúť deťom, ktoré nepotrebujú hospitalizáciu, dostupnú a kvalitnú primárnu zdravotnú starostlivosť, kvalifikovanú a špecializovanú starostlivosť zameranú na prevenciu, znižovanie chorobnosti, detského postihnutia, dojčenskej a detskej úmrtnosti. V závislosti od počtu lekárske posty Existuje päť kategórií mestských detských polikliník. V súčasnosti sú v prevádzke prevažne veľké polikliniky (kategória 1-2) v mestách, ktoré disponujú dostatočným vybavením priestorov, vysokokvalifikovaným personálom, potrebnými diagnostickými a liečebnými miestnosťami (röntgen, fyzioterapia, fyzioterapeutické cvičenia, masáže, vodoliečba, bahenná terapia atď.).
Tabuľka číslo 1.
Optimálna pracovná doba detských ambulancií: v pracovných dňoch od 8. do 20. hodiny, cez víkendy do 14. hodiny. Detská poliklinika funguje na okresnom princípe. Celé územie obsluhované klinikou je rozdelené na sekcie. Bežne v pediatrickej oblasti býva 800 detí a pre ich službu je vyčlenené 1 miesto detského lekára a 1,5 miesta. obvodná sestra. Okrem toho detská poliklinika zabezpečuje miesta pediatrov a zdravotných sestier (sanitárov) na poskytovanie liečebno-preventívnej starostlivosti v predškolských zariadeniach, školách a špecializovaných oddeleniach lekárskej starostlivosti. Hlavnou metódou v starostlivosti o deti je metóda klinického vyšetrenia.
Hlavné úlohy detskej kliniky:
Organizácia a realizácia preventívnych opatrení v ambulancii, doma, v predškolských zariadeniach a školách - lekárske vyšetrenie detí (aktívne a dynamické sledovanie zdravotného stavu detí), sanitárna a výchovná práca, podpora zdravého životného štýlu, protiepidemické opatrenia v spojení so strediskami Štátnej hygienickej a epidemiologickej služby;
Poskytovanie kvalifikovanej a špecializovanej lekárskej starostlivosti na klinike a doma;
Kvalitné vedenie klinickej a expertíznej práce - vyšetrenie dočasnej a trvalej invalidity;
Včasná hospitalizácia detí v núdzi ústavná liečba, s predbežným maximálnym vyšetrením;
Dodržiavanie postupných väzieb s ďalšími zdravotníckymi zariadeniami: predpôrodné poradne, pôrodnice, detské nemocnice a sanatóriá, ambulancie.
Hlavnou činnosťou detskej polikliniky je preventívna práca, ktorú vykonávajú:
1. vykonávanie prenatálnej starostlivosti o tehotné ženy;
2. evidencia detskej populácie a klinické vyšetrenie zdravých, chorých a rizikových detí podľa veku, charakteristík neuropsychického a fyzického vývoja;
3. očkovanie detí;
4. príprava detí na prijatie do predškolských a všeobecných vzdelávacích inštitúcií;
5. prevencia infekčných chorôb;
6. zdravotná výchova za účelom hygienickej výchovy a vštepovania zručností v oblasti racionálnej výživy, starostlivosti, otužovania, zlepšovania zdravia a podpory zdravého životného štýlu detí, ich rodičov a rodinných príslušníkov.
Detský mestská poliklinika vedie hlavný lekár ktorý priamo riadi všetky jej činnosti: zabezpečuje včasnosť, dostupnosť a kvalitu všetkých druhov liečebno-preventívnej starostlivosti o deti, vykonáva plánovanie, financovanie, zriaďuje personál, organizuje prácu zamestnancov, analyzuje výsledky práce, zodpovedá za vybavenie lekárske vybavenie, inventár domácnosti. Personál zdravotníckych a pedagogických zamestnancov v detskej poliklinike je zriadený na základe štandardov: pre 10 tisíc detí na poliklinike sa poskytuje - 12,5 miesta obvodných pediatrov, 0,5 sadzby detského chirurga, 0,75 sadzby ortopedický traumatológ, 1,25 sadzby otorinolaryngológ, 1,5 pre očného lekára a neurológa, ako aj pozície iných špecialistov. Na zabezpečenie práce v predškolských a školských zariadeniach je pridelené 1 ďalšie miesto detského lekára na základe: 180-200 detí v jasliach, 600 detí v materských školách, 1200 študentov vo vzdelávacích zariadeniach.
Štruktúra detskej polikliniky má svoje vlastné charakteristiky, takže na rozdiel od polikliniky slúži dospelá populácia, detská ambulancia má dva vchody. Deti, ktoré nemajú príznaky akútnych infekčných ochorení vstupujú hlavným vchodom (vchod pre zdravé deti). Všetky choré deti by mali byť obsluhované doma, ak však rodičia prinesú choré dieťa na kliniku z nejakého dôvodu, musia vstúpiť do vchodu pre choré deti, ktorý vedie do miestnosti nazývanej filter. Pracuje tam skúsená zdravotná sestra, ktorá dieťa pohovorí, vyšetrí, urobí predbežnú diagnózu a rozhodne, či dieťa môže navštíviť ambulanciu alebo či je potrebné ho konzultovať s lekárom a izolovať. Pri podozrení na infekciu sa potom dieťa uloží do boxu, kde ho vyšetrí lekár privolaný zdravotnou sestrou. Po vyšetrení lekárom a predpísaní potrebných lekárske opatrenia dieťa je poslané domov samostatným východom z boxu alebo, ak je to indikované, je prevezené sanitkou do nemocnice. Krabica, v ktorej sa pacient nachádzal, je dezinfikovaná.
Vestibul by mal obsahovať informácie o službách kliniky, priestorovej a funkčnej štruktúre ústavu. V detských poliklinikách by mala byť pri vchode zabezpečená miestnosť na uloženie kočíkov a vo vstupnej hale by mali byť prebaľovacie pulty. dojčatá.
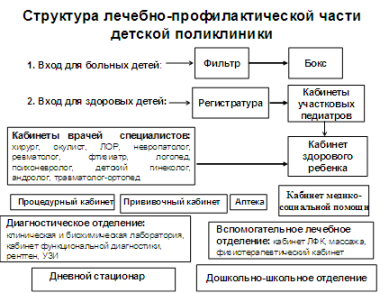
Hlavnou postavou poskytujúcou ambulantnú starostlivosť o deti je miestny detský lekár. Podľa nariadenia ministerstva zdravotníctva a sociálny vývoj Ruskej federácie "O organizácii činnosti obvodného pediatra" zo dňa 18.01.2006 N 28 - do funkcie obvodného pediatra je menovaný odborník s vyšším vzdelaním. lekárske vzdelanie v odbore „pediatria“ alebo „Všeobecné lekárstvo“ a osvedčenie špecialistu v odbore „pediatria“. Obvodný detský lekár vykonáva svoju činnosť v r lekárske organizácie prevažne komunálny systém zdravotná starostlivosť poskytujúca primárnu zdravotnú starostlivosť deťom: detské polikliniky; ambulancie; stacionárne- polikliniky. Obvodný detský lekár poskytuje primárnu zdravotnú starostlivosť kontingentu tvorenému najmä územne a na základe slobodného výberu lekára pacientmi. Náplň miestneho pediatra je: 5 osôb na 1 hodinu prijatia v ambulancii, 7 - na preventívne prehliadky a 2 - na domácu starostlivosť. Cieľom obvodného detského lekára je udržiavať zdravie, znižovať chorobnosť a úmrtnosť u detí všetkých vekových kategórií, zabezpečovať optimálny fyzický a neuropsychický vývoj detí.
Funkčné zodpovednosti miestny pediater:
Vytvára lekárske miesto z pripojeného kontingentu;
Vykonáva dynamické lekárske monitorovanie fyzického a neuropsychického vývoja detí;
Vykonáva diagnostickú a terapeutickú prácu doma a ambulantne;
Vykonáva zabezpečovacie práce reprodukčné zdravie tínedžerov;
Vykonáva primárny patronát nad novorodencami a malými deťmi včas;
Organizuje a zúčastňuje sa preventívnych prehliadok malých detí, ako aj detí v určených vekových obdobiach;
Vypracúva komplex opatrení na zlepšenie zdravia, zabezpečuje kontrolu nad vykonávaním režimu, racionálna výživa, včasné vykonávanie opatrení na prevenciu porúch trávenia, rachitídy, anémie a iných chorôb u detí;
Zabezpečuje včasné odosielanie detí na konzultácie k odborným lekárom, a ak je to indikované, na hospitalizáciu;
Poskytuje imunoprofylaxiu pre deti;
Vykonáva dynamické sledovanie detí s chronickou patológiou, ktoré sú pod dispenzárnym dohľadom, ich včasné zotavenie a analýzu účinnosti dispenzárneho pozorovania;
Zabezpečuje prípravu detí na prijatie do vzdelávacích inštitúcií;
Zabezpečuje tok informácií o deťoch a sociálne rizikových rodinách na oddelenie lekárskej a sociálnej pomoci detskej polikliniky, opatrovnícke a opatrovnícke orgány;
Poskytuje prácu nemocnice doma;
Zabezpečuje vykonanie jednotlivé programy rehabilitácia postihnutých detí;
Poskytuje dodatočné pokrytie drogovej závislosti pre deti, ktoré majú nárok na súbor sociálnych služieb;
vydáva záver o potrebe posielať deti do sanatórií a kúpeľov;
Zabezpečuje aktivity na prevenciu a včasné odhalenie hepatitídy B a C, infekcie HIV u detí;
Vykonáva dispenzárne sledovanie detí s dedičnými chorobami zistenými v dôsledku novorodeneckého skríningu a patronát nad rodinami s deťmi tejto kategórie;
Včas zasiela predpísaným spôsobom územným orgánom hygienického a epidemiologického dozoru oznámenia o infekčných ochoreniach a postvakcinačných komplikáciách;
Poskytuje lekársku pomoc mladým mužom pri príprave na vojenskú službu;
Vykonáva prácu na lekárskych konzultáciách a poradenstve pri výbere povolania, pričom zohľadňuje zdravotný stav detí;
Vykonáva školenia zdravotné záznamy o premiestnení detí po dosiahnutí primeraného veku do mestskej (obvodnej) polikliniky;
Dohliada na činnosť zdravotníckeho personálu poskytujúceho primárnu zdravotnú starostlivosť;
Vedie predpísaným spôsobom zdravotnú dokumentáciu, analyzuje zdravotný stav kontingentu pripojeného k zdravotníckemu pediatrickému pracovisku a činnosti zdravotníckeho pediatrického pracoviska;
Systematicky zlepšuje svoje zručnosti.
V ťažko dostupných a odľahlých oblastiach, vo vidieckych oblastiach s nedostatočným počtom pediatrov je možné vykonávať dispenzárne pozorovanie detí z pripojeného kontingentu, vrátane malých detí, u praktického lekára (rodinného lekára) (v súlade s odsek 9 Postupu pri výkone činnosti všeobecného lekára ( rodinný doktor), schválený nariadením Ministerstva zdravotníctva a sociálneho rozvoja Ruskej federácie zo 17. januára 2005 N 84 „O postupe pri výkone činnosti všeobecného lekára (rodinného lekára)“ (registrovaný na Ministerstve spravodlivosti z r. Rusko 21. februára 2005, N 6346), s následným odoslaním detí so zdravotnými problémami k odborným lekárom.
Dispenzárnu metódu hojne využíva obvodný pediater na zlepšenie zdravotného stavu detskej populácie. Preventívne prehliadky sú prvým a povinným stupňom klinického vyšetrenia detskej populácie. Objem a obsah preventívnych prehliadok by mal zodpovedať veku, fyzickému, funkčnému a neuropsychickému vývoju dieťaťa. Vykonávanie preventívnych lekárskych prehliadok detí zabezpečuje Program štátnych záruk na poskytovanie bezplatnej zdravotnej starostlivosti obyvateľstvu, to znamená štátom garantovanej. Povinné preventívne lekárske prehliadky detí v určitých vekových obdobiach sú ustanovené v niekoľkých nariadeniach Ministerstva zdravotníctva a Ministerstva zdravotníctva a sociálneho rozvoja Ruska: č. 186/272 z roku 1992, č. 151 z roku 1997, č. 154 z roku 1999, č. 241 z roku 2000., č. 623 z roku 2003, č. 28 z roku 2006 Tieto príkazy sú momentálne v platnosti. Vzhľadom na to, že preventívne práce sú garantované štátom, odborné vyšetrenia v mestských poliklinikách sú bezplatné. Obvodný pediater a zdravotná sestra v prvých dvoch dňoch po prepustení dieťaťa z pôrodnice vykonávajú spoločnú aktívnu preventívnu prehliadku (záštitu) novorodenca doma. Prvý rok života dieťaťa je mimoriadne dôležitý z hľadiska formovania funkcie všetkých orgánov a systémov tela, neuropsychického vývoja, preto je potrebné pravidelné lekárske preventívne sledovanie bábätka. Aktívne návštevy novorodenca v domácom prostredí vykonáva miestny pediater v 10., 14. a 21. deň života dieťaťa, následne každý mesiac matka s bábätkom navštívi miestneho pediatra v ambulancii. Pediater pri vyšetrení upresňuje antropometrické parametre (hmotnosť a dĺžka tela, obvod hrudník a hlavy, hodnotí stav švov a fontanelov na hlave), hodnotí neuropsychickú a fyzický vývoj, funkčný stav iných orgánov a systémov. Uvádzajú sa odporúčania pre starostlivosť o dieťa, pre jeho výživu a ďalšie tipy na zabezpečenie zdravý rast a rozvoj. Vo veku 1 mesiaca spolu s pediatrom dieťa vyšetruje neurológ, ortopéd, oftalmológ, chirurg. Okrem toho vo veku 1 mesiaca druhé očkovanie proti vírusová hepatitída B (prvá - zvyčajne sa vykonáva v nemocnici v prvých 12 hodinách života dieťaťa). Očkovanie sa vykonáva po vyšetrení pediatrom na vylúčenie akútnych ochorení. Podľa výsledkov preventívnej prehliadky, v závislosti od zdravotného stavu bábätka, môže lekár predpísať dodatočný výskum (všeobecná analýza testy krvi a moču, testy stolice atď.).
Či vývoj prebieha správne, zistí neurológ (neurológ). nervový systém dieťa, skontrolujte, či sa naučilo držať hlavičku, či reaguje na ostré zvuky, na svetlo a pod. Práve v tomto veku sa najčastejšie zisťujú perinatálne, teda lézie centrálneho nervového systému, ktoré vznikli počas tehotenstva a pôrodu. Neurológ odporučí wellness masáž, gymnastiku, návštevy bazéna av prípade potreby predpíše medikamentózna liečba.
Ortopéd zhodnotí vývoj pohybového aparátu dieťaťa, vylúči aj prítomnosť akejkoľvek vrodenej patológie vývoja (napríklad vrodený PEC, vrodenú subluxáciu alebo vykĺbenie bedrového kĺbu a pod.), ultrazvukové, resp. röntgenové vyšetrenie bedrových kĺbov. Čím skôr odborník zaznamená odchýlku vo vývoji pohybového aparátu bábätka, tým bude liečba účinnejšia.
Oftalmológ vyšetrí očné pozadie, čo je dôležité najmä u predčasne narodených detí (odhalenie retinopatie), vylúči slepotu, dakryocystitídu – zápal slzného vaku a pod.
Preventívne prehliadky u detského lekára od 1. mesiaca života dieťaťa do dovŕšenia 1. roku sa stávajú mesačnými. Vo veku 3 mesiacov spolu s pediatrom by malo byť dieťa vyšetrené tými odbornými lekármi, ktorí neboli vyšetrení v 1. mesiaci. sa vyrábajú povinné testy krv, moč, výkaly. Ďalšie vyšetrenia v tomto veku sú predpísané podľa indikácií. V súlade s Národným imunizačným plánom (pri absencii kontraindikácií) je dieťa očkované proti záškrtu, tetanu, detskej obrne a čiernemu kašľu. Druhé a tretie očkovanie proti týmto infekciám sa vykonáva vo veku 4,5 a 6 mesiacov. Treba pamätať na to, že každému očkovaniu, v akomkoľvek veku, by malo predchádzať vyšetrenie u detského lekára. Vo veku 9 mesiacov spolu s prehliadkou u detského lekára dieťa vyšetruje detský zubný lekár. Práve v tomto veku je potrebné kontrolovať prerezávanie a rast zubov. Rodičia by mali dostať rady ohľadom starostlivosti o ústnu dutinu dieťaťa, naučiť sa kontrolovať správny rast zubov, tvorbu zhryzu.
O rok je okrem preventívnej prehliadky u detského lekára potrebná návšteva neurológa, chirurga a ortopéda. Dieťa bude tiež musieť podstúpiť Mantouxovu reakciu a potom očkovanie proti osýpkam, mumps a rubeoly. Je povinné vykonať testy krvi, moču, výkalov na vajíčka červov.
V druhom roku života, pri absencii sťažností na zdravie dieťaťa, sa vyšetrenia u pediatra vykonávajú s frekvenciou 1 krát za 3 mesiace. Raz ročne (zvyčajne vo veku 18 mesiacov) sa robí laboratórne vyšetrenie (krv, moč, výkaly). Okrem toho sa poskytuje povinné jednorazové vyšetrenie u zubára. Vo veku 18 mesiacov je potrebné dieťa preočkovať proti záškrtu, čiernemu kašľu, tetanu, detskej obrne a v 20. mesiaci - proti detskej obrne.
V treťom roku života pediater vyšetrí dieťa dvakrát ročne. Vo veku 3 rokov - predtým, ako dieťa vstúpi do predškolskej vzdelávacej inštitúcie, spolu s pediatrom a lekárskymi špecialistami dermatológ vyšetrí dieťa na klinike, konzultuje s logopédom a v MATERSKÁ ŠKOLA učiteľ alebo psychológ. Vo veku 4 až 7 rokov robí raz ročne preventívnu prehliadku u detského lekára. Vo veku 5 alebo 6 rokov - rok pred nástupom do školy je rozsah skúšky rovnaký ako v 3 rokoch. Vo veku 6 alebo 7 rokov - pred školou je rozsah prieskumu podobný predchádzajúcemu.
Školákov každoročne vyšetruje detský lekár a zubný lekár. V 7 alebo 8 rokoch, na konci prvého ročníka školy, dieťa absolvuje komplexnú lekársku prehliadku, na ktorej sa zúčastňujú lekári špecialisti, z povinného rozsahu prehliadky sú však vylúčení dermatológ a logopéd. Vo veku 10 rokov - prechod na predmetové vzdelávanie v škole, zač dospievania vývoj - k tradičnému objemu lekárskych, laboratórnych a prístrojových vyšetrení sa pridáva vyšetrenie u endokrinológa, dievčatá - u gynekológa, všetky absolvujú elektrokardiografiu (EKG). Vo veku 12 rokov - obdobie začiatku intenzívnej puberty, okrem objemu predchádzajúceho vyšetrenia, chlapcov vyšetruje urológ. Vo veku 14-17 rokov je objem preventívnych prehliadok podobný ako vo veku 12 rokov; vo veku 15 alebo 16 rokov sa vykoná jedno fluorografické vyšetrenie. Pozornosť upriamuje na každoročný pokles počtu adolescentov s prvou zdravotnou skupinou: z 33,9 % v roku 1998 na 25 % v roku 2005. To všetko nám umožňuje myslieť si, že škola a dospievania najzraniteľnejšie voči nepriaznivým faktorom vonkajšie prostredie: nedostatok kyslíka, slabé osvetlenie v školách, nedostatok školského nábytku potrebného pre rast, nedostatočné čerstvá zelenina a ovocie, mäso - mliečne výrobky v strave. Dôležitá je aj pohybová nečinnosť školákov, nedostupnosť komplexov na zlepšenie zdravia pre vysoké poplatky za ich využívanie.
Výsledky lekárskej prehliadky sú zaznamenané v hlavnom lekárskom dokumente detskej kliniky - „História vývoja dieťaťa“. Tento dokument má právnu silu a na základe informácií v ňom uvedených sa prijímajú všetky rozhodnutia (aj odborné) o zdravotnom stave dieťaťa. Ak sa preventívna prehliadka vykoná pred registráciou dieťaťa v materskej škole alebo škole, informácie o zdravotnom stave vo vzdelávacej inštitúcii sa zapíšu do „Zdravotnej karty dieťaťa pre vzdelávacie inštitúcie predškolského, základného všeobecného a základného všeobecného vzdelania“. , stredné (úplné) všeobecné vzdelanie, základné a stredné odborné vzdelanie, detské domovy a internáty“ (tlačivo č. 02b/u-2000). V tomto dokumente sa budú z roka na rok zhromažďovať informácie o zdravotnom stave dieťaťa, kým nedosiahne vek sedemnásť rokov. Tento dokument ho bude sprevádzať vo všetkých vzdelávacích inštitúciách (uchovaných v materskej škole a potom v škole alebo inej vzdelávacej inštitúcii). Navyše nie je vôbec potrebné absolvovať preventívnu prehliadku v jeden deň, ako sa to praktizuje v škôlkach a školách. Po prvé, stojí za to navštíviť zdravotnú sestru (vykonáva predlekársku prehliadku) a pediatra, ktorý dieťa vyšetrí a odporučí približný plán návštevy špecialistov.
Detský lekár by sa mal stať hlavným lekárom pre rodičov, ku ktorým prúdia informácie o zdravotnom stave a životných podmienkach dieťaťa od všetkých ostatných odborníkov a pedagógov. Ak sa u dieťaťa pri preventívnej lekárskej prehliadke zistí ochorenie, malo by byť dodatočne vyšetrené (odborné konzultácie, laboratórium, inštrumentálne vyšetrenie) a musí sa stanoviť presná diagnóza. Rozsah vyšetrení je stanovený v súlade s diagnostickými štandardmi schválenými pre túto chorobu(Objednávka č. 151, 1997). Deti s chronickou patológiou sa tiež podrobia lekárskej prehliadke vo vhodnom čase. Okrem toho sú takéto deti pod dispenzárnym pozorovaním, ktorého algoritmus (frekvencia vyšetrení, zoznam odborníkov, diagnostické postupy) je determinovaná chorobou (obj. č. 151, 1997).
Preventívne lekárske prehliadky detí navštevujúcich výchovné zariadenia (vrátane predškolských zariadení) organizujú lekári a pomocný zdravotnícky personál tohto zariadenia a správy výchovného zariadenia. Formu vedenia (v predškolskej inštitúcii, škole - častejšie alebo v poliklinike - menej často) vyberajú správy polikliniky a vzdelávacej inštitúcie v závislosti od dostupných príležitostí. Zároveň je rešpektované právo rodičov byť prítomný pri vyšetrení dieťaťa. Prítomnosť rodičov alebo iných rodinných príslušníkov na preventívnej prehliadke v ambulancii je povinná, ak dieťa nenavštevuje výchovnú inštitúciu. Na preventívne vyšetrenia detí (najmä prvé tri roky života) na klinike sa odporúča vyčleniť „Deň zdravého dieťaťa“ spravidla v utorok alebo štvrtok - dni najmenšieho zaťaženia na ambulantnej schôdzke.
Jedným z prioritných organizačných opatrení v detskej poliklinike by malo byť vytvorenie oddelenia zdravého dieťaťa, ktorého súčasťou sú preventívne pracovne vrátane ambulancie zdravého dieťaťa, očkovacia miestnosť a pod.
Hlavnými úlohami kancelárie zdravého dieťaťa sú: podpora zdravého životného štýlu v rodine; naučiť rodičov základné pravidlá pre výchovu zdravého dieťaťa (režim, výživa, telesná výchova, otužovanie, starostlivosť); zdravotná výchova rodičov vo veciach hygienickej výchovy detí, prevencie chorôb a vývinových porúch.
Pracovňu zdravého dieťaťa a sály detskej polikliniky zdobia hygienické bulletiny pokrývajúce optimálny režim dňa dieťaťa, masážne techniky a gymnastiku v rôzne obdobia detský život, sady hračiek pre rôzneho veku, súprava oblečenia v závislosti od veku a ročného obdobia. Kancelária je vybavená aj dostatočnými informáciami o fyzickom a neuropsychickom vývoji dieťaťa prvého roku života, kŕmení, varení, džúsoch, starostlivosti o dieťa. Existuje metodická literatúra o otužovaní detí v chladnom a teplom období. To všetko využíva sestra v ambulancii zdravého dieťaťa na identifikáciu odchýlok v neuropsychickom vývoji dieťaťa, ako aj na edukáciu rodičov. Kancelária pracuje v dvoch zmenách, navštevujú ju deti prvého roku života minimálne 1x za 2 mesiace, v druhom roku 4x.
Terapeutickú a diagnostickú pomoc deťom vykonávajú:
1) aktívne domáce návštevy chorého dieťaťa lekárom, sestrou;
2) príjem chorých detí obvodnými pediatrami v období rekonvalescencie v detskej mestskej poliklinike ( detské oddelenie mestská poliklinika);
3) konzultačné stretnutie so špecialistami;
4) konzultácie prednostov oddelení, zástupcu vedúceho lekára, konzília;
5) organizácia nemocníc doma, denné stacionáre;
6) vykonávanie lekárskych a diagnostických postupov vrátane regeneračnej liečby, rehabilitácie;
8) vystavenie potvrdení o práceneschopnosti matke alebo inej osobe, ktorá sa priamo stará o choré dieťa;
9) výber a odporúčanie pacientov na rehabilitačnú liečbu, liečebná rehabilitácia v sanatóriu a rehabilitačné centrá v špeciálnych výchovných ústavoch.
Kvalitu liečebno-preventívnej práce v detskej poliklinike možno posudzovať podľa takých ukazovateľov, ako sú: 1. Úroveň všeobecnej chorobnosti u detí vrátane 1 roku veku (výskyt záškrtu, čierneho kašľa, poliomyelitídy, osýpok, tuberkulózy, akút. črevné ochorenia a pod. ), 2. Rozdelenie detí podľa zdravotných skupín vrátane detí mladších ako 1 rok, 3. Podiel detí do 1 roku veku, ktorí sú dojčenie do 4 mesiacov, 4. Zaočkovanosť, 5. Dojčenská úmrtnosť, 6. Novorodenecká úmrtnosť, 7. Podiel detí, ktoré zomreli v nemocnici 24 hodín po prijatí a iné.
Detská poliklinika vykonáva plánovanú hospitalizáciu detí na lôžkovom oddelení detskej nemocnice. Plánovaná hospitalizácia dieťa je možné, ak existuje odporúčanie a podrobný výpis z histórie vývoja dieťaťa o nástupe ochorenia, liečbe a výsledkoch testov vykonaných na klinike. Okrem toho by mali byť informácie o vývoji dieťaťa, všetkých prekonaných somatických a infekčných chorobách; osvedčenie strediska SSES o absencii kontaktu s infekčnými pacientmi doma, v detských ústavoch a v škole (platnosť osvedčenia je 24 hodín); očkovací preukaz.
Organizácia práce detskej nemocnice má veľa spoločného s organizáciou práce nemocníc pre dospelých, no sú tu aj niektoré zvláštnosti.
Hlavné úlohy detskej nemocnice:
Rehabilitačná liečba, ktorá zahŕňa diagnostiku ochorenia, liečbu, urgentnú terapiu a rehabilitáciu.
Schválenie a implementácia do zdravotníckej praxe moderné metódy liečbu, diagnostiku a prevenciu založenú na výdobytkoch lekárskej vedy a techniky.
Vytvorenie liečebno-ochranného režimu.
Realizácia protiepidemických opatrení a prevencia nozokomiálnych nákaz.
Vykonávanie sanitárnych a výchovných prác.
Zlepšenie kvality liečebnej a preventívnej starostlivosti.
Prijímacie oddelenie detskej nemocnice by malo byť vybavené boxmi. Najvhodnejšie pre prácu sú jednotlivé boxy Meltzer - Sokolov, ktoré zahŕňajú predsieň, oddelenie, sociálne zariadenie, zámok pre personál. V malých nemocniciach by pri absencii boxov na príjem detí mali byť k dispozícii aspoň 2-3 jednolôžkové izby. Prítomnosť boxov umožňuje súčasne prijať niekoľko detí a v prípade dieťaťa s nejasnou diagnózou ho nechať na pozorovanie a potrebné vyšetrenie do objasnenia diagnózy 1-2 dni.
Oddelenie príjmu a prepustenia pacientov vykonáva: lekárske vyšetrenie, primárnu diagnostiku a triedenie prichádzajúcich detí; izolácia detí, ktoré mali kontakt s infekčnými pacientmi; najprv núdzová starostlivosť; sanitácia; účtovanie pohybu pacientov; referenčná a informačná podpora. Izolovaný príjem každého dieťaťa je najjednoduchšie vykonať, ak sú na pohotovostnom oddelení boxy. Každý box má 1 alebo 2 lôžka. Celkový počet boxov na príjmovom oddelení somatickej nemocnice je plánovaný na úrovni 5 % z počtu lôžok v nemocnici.
Dôležitým článkom v organizácii lekárskej starostlivosti o novorodencov bolo vytvorenie siete pediatrických oddelení pre novorodencov a predčasne narodené deti v rámci detských nemocníc. Oddelenia pre deti do jedného roka sú krabicové. Oddelenia pre novorodencov a predčasne narodené deti sú úplne izolované od všetkých ostatných oddelení a služieb detskej nemocnice. Choré deti sa ukladajú do boxov s prihliadnutím na vek v dňoch, charakter ochorenia a údaje o epidemickej situácii v pôrodniciach. Na oddeleniach sa prísne dodržiava hygienický a protiepidemický režim. Celkový počet lôžok na oddeleniach pre chorých novorodencov je plánovaný v pomere 5 lôžok na 1000 živo narodených donosených detí. Na oddeleniach pre predčasne narodené deti - v pomere 4 lôžka na 1000 donosených a predčasných pôrodov.
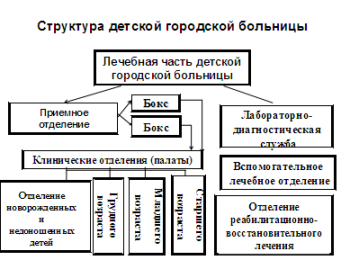
Oddelenia môžu mať: prijímacie a vyšetrovacie miestnosti, oddelené od oddelenia všeobecného príjmu nemocnice, oddelené boxy; oddelení intenzívna starostlivosť; miestnosť na ošetrenie; vypúšťacia miestnosť; miestnosť personálu a izba vedúceho oddelenia; miestnosť pre vrchnú sestru a na uskladnenie liekov; čerpacie miestnosti materské mlieko; izby matky, jedáleň, špajza, oddychová miestnosť. V prítomnosti boxov - príjem chorých detí sa vykonáva priamo v boxoch. Každý box má kapacitu 1-2 lôžka.
Každý box má predbox. Vnútorné steny boxu a predsiene sú presklené, okná sú opatrené hornými priečkami. Box má horúcu a studená voda, umývadlá na čistenie rúk personálu a umývanie detí, detský kúpeľ, baktericídne žiariče a centralizovaný prívod kyslíka. Box je vybavený: postieľkami podľa veku (0,9x0,46x0,75 metra) s individuálnymi nočnými stolíkmi, inkubátormi, lekárskou váhou, šliapacím zásobníkom s látkovým vrecúškom na zber použitej bielizne a šliapacím vedierkom. Chorých novorodencov a predčasne narodené deti priváža na novorodenecké oddelenia špeciálny transportný automobil vybavený inkubátormi, kyslíkom v sprievode vyškoleného zdravotníckeho personálu. Deti vo vážnom stave sprevádza detský lekár. Pri prijatí novorodenca (nepredčasne narodeného) dieťaťa službukonajúci lekár oddelenia analyzuje výpis z pôrodnice alebo ambulancie, dieťa vyšetrí, určí závažnosť stavu a povahu ochorenia a vyplní zdravotnú dokumentáciu. Ak je potrebná neodkladná neodkladná starostlivosť, pacient je okamžite umiestnený na jednotku resuscitácie a intenzívnej starostlivosti.
Kŕmenie detí, vrátane dojčenia, sa vykonáva v boxe v súlade s pravidlami hygienicko-hygienického a protiepidemického režimu. Starostlivosť o novorodencov a predčasne narodené deti a lekárske stretnutia vykonáva zdravotná sestra bez účasti mladšieho zdravotníckeho personálu. Matky môžu byť v boxoch počas kŕmenia; podieľajú sa aj na organizovaní detských vychádzok, vykonávaní masáží pod dohľadom zdravotníckeho pracovníka.
Oddelenia pre dojčatá a deti mladší vek(predškolské zariadenie) musí nevyhnutne poskytnúť rodičom možnosť byť v blízkosti dieťaťa počas celého obdobia liečby. Na týchto oddeleniach je vhodné mať malé oddelenia – nie viac ako 4 lôžka, čo umožňuje ich naplnenie s prihliadnutím na vek a povahu ochorenia. Priečky medzi oddeleniami by mali byť sklenené, aby personál oddelenia mohol pozorovať stav detí a ich správanie. Na oddelení raného detstva by mali byť herne pre deti. Môžete si tam vo voľnom čase prečítať knihu z postupov alebo sa len tak hrať, kresliť, vyrábať aplikácie či domáce hračky. Oddelenie pre malé deti by malo mať dostatočný počet kníh, hračiek, stolné hry. Nemocnica zriaďuje pozície učiteľov – vychovávateľov na organizovanie voľného času detí. Okrem toho, ak je dieťa v poriadku, musí byť vyvedené na prechádzku na ulicu (na nádvorí nemocnice by malo byť detské ihrisko).
Oddelenia pre staršie deti (školákov) sú určené pre 4-6 lôžok, sú tvorené s prihliadnutím na pohlavie, vek a povahu a závažnosť ochorenia. Pri napĺňaní oddelení je dodržaná zásada jednorazového príjmu pacientov na oddelenie, aby novo prichádzajúci pacienti neboli umiestňovaní na oddelenia, na ktorých sú zotavujúce sa deti. V súčasnosti neexistujú žiadne obmedzenia pre rodičov, ktorí chcú byť blízko k deťom prijatým do oddelenia pre staršie deti. A ak chce byť matka so svojím sedemročným synom, nikto jej to nemôže zakázať. Koniec koncov, bude to lepšie pre všetkých: aj dieťa, bude pokojnejšie znášať všetky útrapy choroby, aj matka, ktorá sa bude môcť sama podieľať na starostlivosti o dieťa, aj zdravotnícky personál - voľný pár rúk nikdy neublíži. Na opatrovanie dieťaťa v nemocnici musí opatrovateľ priniesť potvrdenie o epidemickom prostredí (že momentálne nie sú v rodine žiadni infekční pacienti) od miestneho terapeuta a po druhé, oboznámiť sa s režimom nemocnice a dodržiavať ho. Pri splnení všetkých týchto podmienok je na oddelení umiestnená prístelka pre matku dieťaťa alebo inú opatrovateľku. Ak to nie je možné, pretože na oddeleniach seniorského detského oddelenia je päť alebo šesť ľudí, matka prespí s dieťaťom. Oddelenie pre staršie deti poskytuje študovne, kde sa zotavujúce deti učia a pod vedením vychovávateľov plnia školské úlohy.
V detských nemocniciach je riziko nozokomiálnych nákaz oveľa vyššie ako v nemocniciach pre dospelých. Aby sa zabránilo zavlečeniu infekčných agens do nemocnice, prijímajú sa len nové, nepoužité hračky a knihy. Ak sa na oddelení zistí dieťa s akútnym infekčným ochorením, nastaví sa karanténa na obdobie inkubačná doba pre túto chorobu.
Rehabilitačná a rehabilitačná liečba sa vykonáva v mnohých detských nemocniciach a špeciálnych liečebných centrách. Na oddeleniach rehabilitácie a rehabilitačnej liečby deti dostávajú komplexnú, väčšinou nemedikamentóznu terapiu vrátane masáží, plávania, liečebná gymnastika, suché ponorenie, aromaterapia, fyzioterapia, HBO. Masáž, ktorú deti prijímajú, nevyhnutne obsahuje okrem všeobecného diferencovaného komplexu korekčných techník aj bodové účinky stimulačného alebo relaxačného typu. Plávanie v mokrom bazéne, kurzy v suchom bazéne, na terapeutických loptičkách, fyzioterapia, sedenia hyperbarickej oxygenácie normalizujú svalový tonus uviesť činnosť do súladu vnútorné orgány zlepšiť kinestetickú orientáciu. Aroma-fytoterapia, suché ponorenie, fyzioterapia majú komplexný účinok na stav "spánok-bdenie", obnovujúc správne neuroreflexné vedenie. Na oddelení sa vytvára primeraný liečebný a ochranný režim.
V nemocnici sa dokončuje prvá etapa rehabilitačnej a rehabilitačnej liečby – klinická. Nasleduje druhá etapa - sanatórium a tretia etapa - adaptácia, ktorá sa vykonáva v sanatóriách a ambulanciách.
ÚLOHA PRE SAMOSTATNÚ PRÁCU:
Úloha číslo 1.
Podľa výročnej správy zdravotníckeho zariadenia vypočítajte všeobecné ukazovatelečinnosti detskej polikliniky, pričom pre túto vzdelávaciu a metodickú príručku „Metodika výpočtu ukazovateľov výkonnosti zdravotníckych zariadení a verejného zdravotníctva“ (Stavropol, 2006). Analyzujte získané údaje a urobte záver o organizácii práce tejto inštitúcie.
Úloha číslo 2.
Podľa výročnej správy zdravotníckeho zariadenia vypočítajte osobitné ukazovatele výkonnosti detskej kliniky pomocou výchovno-metodickej príručky „Metódy výpočtu ukazovateľov výkonnosti zdravotníckych zariadení a verejného zdravotníctva“ (Stavropol, 2006). Analyzujte získané údaje a urobte záver o kvalite ambulantnej starostlivosti o detskú populáciu.
Úloha číslo 3.
Podľa výročnej správy zdravotníckeho zariadenia vypočítajte ukazovatele výkonnosti detského oddelenia nemocnice. Analyzujte získané údaje a urobte záver o organizácii a kvalite práce tohto oddelenia.
Lisitsyn Yu.P. Sociálna hygiena (medicína) a organizácia zdravotníctva. Moskva, 1999. - s. 389 - 443.
Verejné zdravie a zdravotníctvo. Ed. V.A. Minyaeva, N.I. Vishnyakova M. "MEDpress-inform", 2002. - s. 240-309.
Yuriev V.K., Kutsenko G.I. Verejné zdravie a zdravotníctvo. S-P, 2000. - s. 280-296.
Ochrana detí je systém opatrení štátnej mestskej verejnej a súkromnej povahy zameraný na zachovanie a upevnenie zdravia detí. VI. etapa Zdravotná starostlivosť o školákov Organizácia prehliadok a opatrení na zlepšenie zdravia detí nastupujúcich do školy; lekárska kontrola hygienických a hygienických podmienok vonkajšieho prostredia: lekárska kontrola zdravotného stavu detí vykonávanie plánovanej lekárskej prehliadky organizovanie sanitárnej výchovnej práce medzi rodičmi školákov ...
Zdieľajte prácu na sociálnych sieťach
Ak vám táto práca nevyhovuje, v spodnej časti stránky je zoznam podobných prác. Môžete tiež použiť tlačidlo vyhľadávania
Prednáška 7
Medicko-sociálne problémy ochrany detí. Organizácia lekárskej starostlivosti o deti. Zásady poskytovania zdravotnej starostlivosti detskej populácii. Funkcie, úlohy detskej mestskej polikliniky.
Ochrana detí je systém opatrení štátnej, obecnej, verejnej a súkromnej povahy zameraný na zachovanie a upevnenie zdravia detí.
Organizácia lekárskej a preventívnej starostlivosti o deti v Ruskej federácii je štátny systém zabezpečenie nepretržitého kvalifikovaného dohľadu nad dieťaťom, a to od okamihu jeho narodenia až do skončenia školskej dochádzky.
Organizačná jednota systému je zabezpečená etapami a kontinuitou v poskytovaní liečebno-preventívnej starostlivosti.
|
Etapa |
Úlohy |
Kto realizuje |
|
ja štádium - Pomoc žene mimo tehotenstva, príprava na materstvo |
Školenie mladých ľudí v sexuálnych otázkach, mladých rodín v manželskej hygiene a prevencii potratov. |
Špecialisti na konzultácie pre ženy, konzulky "Manželstvo a rodina" |
|
II štádium – predpôrodná ochrana plodu |
Organizácia kontinuity v činnosti prenatálnej kliniky a detskej kliniky, vykonávaná formou neustáleho informovania detskej kliniky o každej sledovanej tehotnej žene. |
Obvodný lekár - pediater detskej polikliniky spolu s pôrodníkom-gynekológom predpôrodnej poradne. |
|
III štádium – intrapartálna ochrana plodu |
Poskytovanie kvalifikovanej špecializovanej lekárskej starostlivosti ženám pri pôrode v zariadeniach štátneho alebo obecného zdravotníctva. |
Pôrodník-gynekológ pôrodnica, pôrodnica. |
|
IV etapa - zdravotná starostlivosť o novorodenca a matku v popôrodné obdobie |
Posúdenie charakteristík priebehu tehotenstva a pôrodu u matky, identifikácia možnej príslušnosti dieťaťa k rizikovej skupine. Dajte rodičom určitý systém vedomostí, berúc do úvahy špecifické podmienky rodiny, jej hygienická gramotnosť vo veciach výchovy zdravého dieťaťa a prevencie chorôb. |
okrsok pediater, obvodná sestra, pôrodník-gynekológ. |
|
V etapa - ochrana zdravia dieťaťa pred nástupom do školy |
Organizácia dynamické pozorovanie pre dieťa počas 1. roku života komplexné posúdenie úrovne vývinu a zdravotného stavu. Organizácia dynamického sledovania dieťaťa vo veku od 1 do 7 rokov, komplexné posúdenie zdravotného stavu dieťaťa. |
Obvodný pediater, obvodná sestra, úzky špecialisti. Obvodný pediater, obvodná sestra, sestra v ordinácii zdravého dieťaťa, odborný lekár, zdravotnícky personál predškolských zariadení. |
|
VI etapa - ochrana zdravia žiaka |
Organizovanie vyšetrení a lekárskych a rekreačných aktivít pre deti nastupujúce do škôl; lekárska kontrola hygienických a hygienických podmienok vonkajšieho prostredia: lekárska kontrola zdravia detívykonávanie plánovanej lekárskej prehliadky, organizovanie sanitárnej a výchovnej práce medzi rodičmi školákov, vychovávateľov a učiteľov. |
Špecialisti predškolského oddelenia, oddelenia detskej polikliniky, špecialisti Ústrednej hygienickej a epidemiologickej služby, špecialisti lekárskej a športovej ambulancie |
|
VII etapa chrániaca zdravie dospievajúceho a jeho prenos do siete dospelých. |
Hodnotenie zdravotného stavutínedžera, jeho sociálne možnosti na základe medicínskych, sociálnych a pedagogických informácií o ňom. Rozvoj programov a prevenciesomatické, reprodukčné, duševné poruchyzdravie, programy lekárskeho dohľadu, liečba, náprava, zlepšenie, rehabilitácia. |
Špecialisti pediatrického oddelenia polikliniky, špecialisti oddelenia pre organizáciu zdravotnej starostlivosti pre deti a dorast vo vzdelávacích inštitúciách, špecialisti oddelenia lekárskej a sociálnej pomoci. |
Pri hodnotení zdravotného stavu detskej populácie majú prvoradý význam ukazovatele chorobnosti. Vedúca patológia je rovnaká v Ruskej federácii aj v regióne a predstavujú nasledujúce triedy chorôb: choroby dýchacích ciest, choroby nervového systému a zmyslových orgánov, choroby tráviaceho systému, zranenia a otravy, choroby genitourinárny systém. Výskyt detí vo všetkých triedach ICD-10 naďalej rastie. V regióne Irkutsk bol ich rast zaznamenaný v nasledujúcich triedach - choroby endokrinný systém a poruchy príjmu potravy o 66,2 %, choroby obehovej sústavy - o 45,9 %, choroby pohybového ústrojenstva o 37,4 %, choroby krvi a krvotvorných orgánov o 30,6 %, mentálne poruchy o 23,2 % (za obdobie 1993-2004).
Je pozoruhodné, že 2/3 všetkých morbidít (67,9 %) pripadá na vek od 0 do 7 rokov a (35 %) na predškolský vek.
Miera invalidity medzi detskou populáciou je určená nasledujúcimi triedami chorôb: choroby nervového systému, duševná choroba, počítajúc do toho mentálna retardácia, vrodené anomálie. Tieto tri triedy chorôb predstavujú takmer 70 % prípadov. Miera invalidity za obdobie 1990-1998. zvýšili 3,6-krát. Najväčší počet detí so zdravotným postihnutím pripadá na vek 10-14 rokov.
Zhoršenie sociálno-ekonomickej situácie v spoločnosti navyše prehĺbilo niektoré problémy ochrany detí, medzi ktoré patria: porušovanie základov zdravého životného štýlu, zhoršovanie kvality zdravia tehotných žien a ich potomkov, v niektorých regiónoch Ruská federácia, vysoká miera úmrtnosti matiek a dojčiat, zníženie primárnej zdravotnej starostlivosti, opatrenia na zlepšenie zdravia a preventívne opatrenia pre ženy v reprodukčnom veku, tehotné ženy, deti a dospievajúcich, nedostatok riadnej lekárskej a sociálnej ochrany tehotných žien a šestonedelia , nedostatočná práca primárnej lekárskej starostlivosti a lekárskych genetických konzultácií pri zisťovaní rizika dedičných chorôb a vrodených anomálií, nedostatočná pozornosť a poskytovanie lekárskej, sociálnej, psychologickej, pedagogickej pomoci rodinám s deťmi s ťažkým chronickým ochorením a postihnutými deťmi: nedostatočný rozvoj diagnostická a liečebná základňa vo vidieckych a ťažko dostupných oblastiach, dopravné služby, urgentná a urgentná starostlivosť o tehotné ženy a deti.
Základné princípy organizácie lekárskej starostlivosti o deti
ja Princíp neustáleho aktívneho dynamického sledovania zdravotného stavu dieťaťa už od novorodeneckého obdobia.
II . Princíp kontinuity v práci lekárov poskytujúcich liečebno-preventívnu starostlivosť deťom.
III . Etapy v liečbe detí.
IV . Princíp územnej pediatrickej lokality.
Typy zdravotníckych zariadení poskytujúcich zdravotnú starostlivosť deťom
V súlade s nariadením Ministerstva zdravotníctva Ruskej federácie zo dňa 7. októbra 2005 č. 627 „O schválení Jednotnej nomenklatúry štátov a mestské inštitúcie Medzi zdravotnícke zariadenia, ktoré poskytujú zdravotnú starostlivosť deťom patria:
1. Liečebné ústavy
1.1.1. Nemocnice:
detský (mestský, krajský, krajský, republikový, okresný);
1.1.2. Špecializované nemocnice:
detská rehabilitačná liečba;
detské infekčné;
detská psycho-neurologická;
detská psychiatria;
detská tuberkulóza.
1.3. Ambulancie
1.3.2. Polikliniky:
detské mesto;
detská zubná;
detská konzultačná a diagnostická.
1.4. Strediská:
konzultačná a diagnostická pre deti.
1.6. Inštitúcie na ochranu materstva a detstva
1.6.1. Perinatálne centrum.
1.6.2. Pôrodnica.
1.6.5. Centrum reprodukčného zdravia dospievajúcich.
1.6.6. Detský domov vr. špecializovaný.
1.6.7. Mliečna kuchyňa.
1.7. Sanatórium-rezortné inštitúcie
1.7.4. Detské sanatórium, ako aj pre deti s rodičmi.
Organizácia práce a štruktúra detskej polikliniky
detská poliklinika liečebný ústav, ktorý je stavebnou jednotkou detskej nemocnice alebo samostatného liečebného ústavu, ktorý poskytuje mimonemocničnú starostlivosť deťom od narodenia do 18 rokov veku (do 17 rokov 11 mesiacov 29 dní vrátane) v lokalite. prevádzky.
Detská poliklinika poskytuje v oblasti činnosti:
ja . organizáciou a realizáciou komplexu preventívnych opatrení medzi detskou populáciou:
zabezpečenie dynamického lekárskeho dohľadu nad zdravými deťmi;
vykonávanie preventívnych prehliadok a lekárskych prehliadok detí;
vykonávanie preventívnych očkovaní;
organizovanie prednášok, besied, konferencií pre rodičov a deti o zručnostiach zdravého životného štýlu a preventívnych opatreniach v rodine.
II . lekárska a poradenská pomoc deťom doma a v ambulancii, vrátane kvalifikovanej špecializovanej lekárskej starostlivosti, odosielanie detí na liečenie do nemocníc, nemocníc, na rehabilitačné liečenie v sanatóriu, ich výber v špecializovaných materských školách, ústavoch detská rekreácia a wellness atď.
III . liečebno-preventívna práca v predškolských zariadeniach a školách.
IV . protiepidemiologické opatrenia (spolu s centrami sanitárneho a epidemiologického dozoru).
V . Právna ochrana detí.
Funkcie v organizácii práce detskej kliniky:
Detské ambulancie by mali navštevovať len zdravé deti alebo tie, ktoré trpia chronickými ochoreniami a nepredstavujú riziko šírenia infekcie medzi deťmi. Choré deti by mali dostávať zdravotnú starostlivosť doma, kým sa neuzdravia;
pri návšteve detskej ambulancie musia všetky deti prejsť cez filter, kde sa spravidla nachádza najskúsenejšia sestra. Na základe prieskumu zdravotného stavu dieťaťa a dôvodov návštevy ambulancie, vyšetrenia, jeho kože a hrdla, prípadne termometrie rozhodne o možnosti návštevy ambulancie pre toto dieťa. V prípade potreby sa dieťa odošle do boxu, kde ho vyšetrí službukonajúci lekár;
deťom prvých rokov života, ktoré sú najviac náchylné na rôzne ochorenia, je vhodné brať v určité dni v týždni, kedy by staršie deti nemali navštevovať lekári v detskej ambulancii.
Štruktúra detskej polikliniky je postavená v súlade s úlohami, ktoré sú jej pridelené a zahŕňa:
filter so samostatným vstupom a izolátory s krabicami; register;
oddelenie detskej a vysokošpecializovanej starostlivosti;
oddelenie organizovania zdravotnej starostlivosti o deti a dorast vo výchovných ústavoch;
oddelenie (úrad) lekárskej a sociálnej pomoci;
oddelenie (ordinácia) rehabilitačnej liečby;
oddelenie liečebnej a diagnostickej starostlivosti;
klinická odborná komisia;
administratívna a ekonomická časť;
šatník a iné podporné služby.
Organizácia preventívnej práce
Účel: vykonávanie činností, ktoré prispievajú k harmonickému fyzickému a neuropsychickému rozvoju detí, zavádzanie hygienických požiadaviek do každodenného života rodiny.
Hlavnou metódou je klinické vyšetrenie, t.j. metóda aktívneho dynamického pozorovania nielen chorých, ale aj zdravých detí.
Účel ambulancie:
prevencia chorôb (primárna alebo sociálno-hygienická prevencia);
prevencia komplikácií, exacerbácia chorôb (sekundárna alebo lekárska prevencia).
Organizácia lekárskej práce
Lekárska práca miestneho pediatra zahŕňa:
domáca liečba detí s akútnymi ochoreniami a exacerbáciami chronická patológia až do úplného klinického zotavenia, hospitalizácia podľa indikácií;
príjem v detskej poliklinike rekonvalescentov akútnych ochorení, ktoré nepredstavujú nebezpečenstvo pre ostatných;
aktívna identifikácia pacientov s chronické formy choroby v počiatočných štádiách, ich registrácia, včasná liečba a zotavenie;
vykonávanie komplexnej etiopatogenetickej liečby chorôb pomocou prostriedkov rehabilitačnej liečby (fyzioterapeutické metódy, fyzioterapeutické cvičenia, vodoliečba);
zavedenie kontinuity v liečbe chorých detí s predškolskými zariadeniami, nemocnicami, sanatóriami;
vyšetrenie dočasnej invalidity;
organizácia hospitalizácie;
prenatálnej starostlivosti.
Účel prenatálnej starostlivosti:
zistiť zdravotný stav tehotnej, určiť rizikovú skupinu pre perinatálnu úmrtnosť, sociálny status, psychickú klímu v rodine;
zistiť, či existujú zdravotné a sociálne indikácie na ukončenie tehotenstva;
Obvodný pediater a sestra detskej ambulancie navštevujú novorodenca v prvých 2 dňoch po prepustení z pôrodnice. V budúcnosti sestra navštevuje dieťa doma každé 1-2 dni počas prvého týždňa a týždenne - počas prvého mesiaca života.
Obvodný lekár navštívi dieťa doma opäť na 14. deň, potom na 21. deň života dieťaťa. Každé zdravé dieťa v prvom roku života lekár vyšetrí v priemere 15-krát.
Pod osobitným dohľadom miestneho pediatra sú deti ohrozené.
V pediatrickej praxi je zvykom rozlišovať 3 skupiny „vysoko“ rizikových novorodencov:
1. Deti s adaptačnými poruchami (vnútromaternicová hypoxia a pôrodná asfyxia, syndróm respiračných porúch, edematózny syndróm, ťažký pôrodný stres, imunodeficitné stavy, stavy revitalizovaného organizmu).
2. Predčasne narodené deti s intrauterinnou rastovou retardáciou (predčasne narodené, zodpovedajúce gestačnému veku; nov.
narodené s intrauterinnou rastovou retardáciou vo vzťahu ku gestačnému veku).
3. Deti s dedičnými, vrodenými a endokrinné poruchy, vrodené malformácie (CMD), chromozomálne aberácie, dedičné metabolické anomálie.
Organizácia ústavnej starostlivosti o deti
Podľa systému organizácie práce môžu byť detské nemocnice kombinované a nezjednotené, podľa profilu - multidisciplinárne a špecializované.
Medzi hlavné úlohy zjednotenej detskej nemocnice patrí:
poskytovanie ústavnej kvalifikovanej lekárskej starostlivosti deťom;
zavedenie moderných metód prevencie, diagnostiky a liečby pacientov do praxe zdravotnej starostlivosti o deti na základe výsledkov lekárskej vedy a techniky, ako aj osvedčených postupov detských zdravotníckych zariadení a prvkov vedeckej organizácie práce;
rozvoj a skvalitňovanie organizačných foriem a metód práce zariadenia, zvyšovanie kvality a kultúry liečebno-preventívnej starostlivosti o deti.
Štruktúra detskej nemocnice
prijímacie oddelenie(izolované boxy);
liečebno-diagnostické oddelenie alebo príslušné miestnosti a laboratóriá;
patoanatomické oddelenie;
Pomocné zložky (lekáreň, stravovacie oddelenie, zdravotnícke štatistické pracovisko, archív, AHS, knižnica).
Podľa veku sa rozlišujú oddelenia (oddelenia): pre predčasne narodené deti, pre novorodencov, pre dojčatá, pre malé deti, pre staršie deti. Podľa charakteru ochorení môžu byť oddelenia (oddelenia) detské všeobecné, chirurgické, infekčné a iné úzkoprofilové oddelenia (oddelenia).
Dôležitá podmienka racionálna organizácia nemocničnej starostlivosti a efektívne využitie lôžkový fond je systém hospitalizácie pacientov.
Väčšinu detí posielajú do nemocníc územné polikliniky a detské ústavy.
Plánovaná hospitalizácia dieťaťa sa vykonáva za prítomnosti nasledujúcich dokumentov:
2. Podrobný výpis z Histórie vývoja dieťaťa o vzniku ochorenia, liečbe a testoch vykonaných v poliklinike. Okrem toho by mali byť informácie o vývoji dieťaťa, o všetkých prekonaných somatických a infekčných ochoreniach.
3. Potvrdenie o absencii kontaktu dieťaťa s infekčnými pacientmi doma, v detských ústavoch a v škole (platí 24 hodín).
4. Osvedčenie o očkovaní.
Nedávno bola v krajine rozmiestnená sieť denných stacionárov pre deti. Činnosťou denných stacionárov dochádza k znižovaniu počtu dní invalidity matiek na starostlivosť o deti, racionálnejšiemu využívaniu lôžkového fondu, vytváraniu doplnkovej vybavenosti pre obyvateľov.
Denné stacionáre sú organizované na báze detských polikliník alebo stacionárov v detských nemocniciach. V dennom stacionári deti dostávajú ošetrenie v blízkosti nemocnice (objemovo aj intenzitou) a sú pod dohľadom zdravotníckeho personálu (iba cez deň).
Práca denného stacionára je realizovaná v úzkom kontakte s APU a lôžkovými službami zdravotníckych zariadení.
Organizácia lekárskej starostlivosti v detských skupinách
IN moderné podmienky liečebno-preventívnu starostlivosť o deti v predškolských zariadeniach a školách organizuje detská poliklinika, v ktorej sa zariadenie nachádza.
V poliklinikách sa vytvárajú špeciálne oddelenia, ktorých súčasťou sú lekári a sestry polikliník pracujúci v predškolských zariadeniach a školách.
Oddelenie poskytovania liečebno-preventívnej starostlivosti v skupinách (predškolsko-školské oddelenie) spolupracuje v úzkom kontakte so všetkými ostatnými oddeleniami detskej polikliniky, oddeleniami okresného (mestského) centra Štátnej hygienickej a epidemiologickej služby, s tínedžerským oddelením. úrad, lekárska a športová ambulancia.
Hlavné úlohy predškolsko-školského oddeleniana ochranu zdravia a zníženie výskytu detí v predškolských zariadeniach sú:
organizovanie skúšok a lekárskych a rekreačných aktivít pre deti vstupujúce do predškolských zariadení a škôl;
lekárska kontrola hygienických a hygienických podmienok vonkajšieho prostredia, vykonávanie všetkých zložiek denného režimu, najmä výživy, telesnej výchovy a otužovania;
lekárske sledovanie zdravotného stavu detí, vykonávanie plánovaného lekárskeho vyšetrenia zdravého kontingentu;
aktívne dispenzárne pozorovanie a liečba chorých detí zistených počas preventívnych prehliadok;
široká prevencia akútnych ochorení;
organizácia sanitárnej a výchovnej práce medzi rodičmi školákov, vychovávateľmi, učiteľmi, technickým personálom;
organizovanie letných rekreačných aktivít;
analýza činnosti predškolských zariadení, škôl, oddelení ako celku a rozvoj záujmovej činnosti na tomto základe.
Prípravu detí na prijatie do predškolských zariadení vykonáva miestny pediater, miestna zdravotná sestra, sanitár alebo zdravotná sestra v ambulancii zdravého dieťaťa a pozostáva z dvoch hlavných častí: všeobecného a špeciálneho školenia.
Prípravu detí do školy vykonáva obvodný detský lekár detskej polikliniky.
Komplexné hĺbkové lekárske vyšetrenia za účasti odborných lekárov (otolaryngológ, oftalmológ, neuropatológ, stomatológ, chirurg, ortopéd a podľa indikácií: ftiziater, kardioreumatológ, endokrinológ, dermatovenerológ a pod.) s cieľom maximalizovať rekonvalescenciu identifikovali pacientov v čase, keď vstúpili do školy pre deti vo veku 3 a 5 rokov.
Všetky údaje z dispenzárneho pozorovania detí nastupujúcich do školy s podrobnou anamnézou, záverom o zdravotnom stave a odporúčaniami na ďalšie sledovanie dieťaťa v školských podmienkach sú zaznamenané v „Zdravotnom zázname dieťaťa“ (f. 026 / y), ktorý sa na začiatku školského roka presúva do školy. Všetku liečebno-preventívnu prácu s deťmi v školách vykonávajú okrem sestier aj lekári oddelení pre organizáciu lekárskej starostlivosti o deti vo vzdelávacích inštitúciách detských kliník.
Účtovná a výkaznická dokumentácia. Výkonnostné ukazovatele detskej polikliniky a nemocnice.
Požadovaný zoznam účtovnej dokumentácie, jej formáty, druhy dokladov (tlačivo, denník, zápisník), lehoty uchovávania a vzory boli schválené nariadením MZ č. 1030 zo dňa 4.10.80.
Detská ambulancia používa zdravotnú dokumentáciu:
Zdravotný záznam dieťaťa (tlačivo č. 026 / y);
Vložiť hárok pre tínedžera k zdravotnej dokumentácii ambulantného pacienta (tlačivo č. 025-1 / r);
Lekárska karta "História vývoja dieťaťa" (tlačivo č. 112 / y);
Kontrolná karta dispenzárneho pozorovania (tlačivo č. 03О/у);
Periodická kontrolná karta (tlačivo č. 046 / y);
Poukaz na termín u lekára (tlačivo č. 025-4 / r)
Vestník účtovníctva sanitárnych a vzdelávacích prác;
Kniha evidencie telefonátov lekára do domu (tlačivo č. 031 / y);
Register infekčných chorôb (tlačivo č. 060 / r);
Štatistický kupón na evidenciu konečných korigovaných diagnóz (tlačivo č. 025-2/r);
Zoznam osôb podliehajúcich cieľu lekárska prehliadka(formulár č. 048/y);
Odporúčanie na konzultačné a pomocné úrady (tlačivo č. 028/r);
Karta preventívnych očkovaní (p. č. 063 / r);
Register preventívnych očkovaní (formulár č. 064 / r);
Register postupov (tlačivo č. 029 / y).
Hodnotenie výkonu zdravotníckych zariadení vykonávané na základe štatistických údajov výročnej správy f. č. 30 a osobitným ročným výkazom je prílohová správa č. 31 „Hlásenie o zdravotnej starostlivosti o deti“.
Na základe absolútnych údajov prezentovaných vo formulároch štatistického výkazníctva sa vykonáva výpočet koeficientov a ukazovateľov, prostredníctvom ktorých sa vykonáva analýza činnosti zdravotníckeho zariadenia.
Na podrobnejšiu analýzu možno použiť informácie z primárnych lekárskych záznamov a špeciálnych štúdií.
Postupnosť hodnotenia činnosti detskej nemocnice:
ja . Všeobecná charakteristika nemocnice a jej konštrukčných častí.
P. Počet a zloženie prihlásených detí.
III . Ukazovatele výkonnosti polikliniky:
1) organizovanie prijímania detí na klinike a starostlivosti o ne doma:
Objem ambulantnej starostlivosti;
Charakteristika prijatia na kliniku;
Organizovanie domácej lekárskej starostlivosti;
2) priebežné monitorovanie určitých kontingentov detí a ich výsledkov:
novorodencov;
Deti 1. roku života;
Deti navštevujúce materské školy nastupujúce do 1. ročníka a školáci;
Choré deti podliehajúce dispenzárnemu pozorovaniu;
3) kvalita liečby a starostlivosti o deti na klinike;
4) kvalita lekárskej diagnostiky na klinike;
5) zdravotné charakteristiky detí rôznych vekových skupín;
6) kontinuita práce polikliniky a nemocnice.
IV . Ukazovatele výkonnosti nemocnice.
1) organizácia práce nemocnice (využívanie lôžkového fondu);
2) kvalita liečby pacientov v nemocnici a zloženie chorých detí;
3) kvalita lekárskej diagnostiky v nemocnici;
4) práca oddelení.
Výkonnostné ukazovatele detskej polikliniky
1. Podiel detí prijatých pod dohľadom polikliniky v prvom mesiaci života v %:
Počet sledovaných detí
kliniky v prvom mesiaci života
x 100
2. Podiel detí opatrovaných lekárom (sestrou) v prvých 3 dňoch po prepustení z pôrodnice, v r.%:
Počet detí navštívených lekárom v prvom
3 dni po prepusteni z porodnice
x 100
Počet sledovaných detí
V prvom mesiaci života
3. Podiel detí, ktoré dovŕšili 1 rok, systematicky sledovaných lekárom (sestrou), v %:
Počet detí pravidelne kontrolovaných lekárom
x 100
Počet detí mladších ako 1 rok
4. Podiel detí, ktoré boli do 4 mesiacov. len dojčenie, v %:
Počet detí, ktoré boli mladšie ako 4 mesiace. iba
Dojčenie
x 100
1 rok života
5. Podiel detí mladších ako 1 rok, ktoré nikdy neboli choré:
Počet detí do 1 roka, ktoré nikdy neboli choré
x 100
Počet detí, ktoré dosiahli vo vykazovanom období
1 rok života
6. Podiel detí, ktoré nemali prejavy rachitídy, v %:
Podiel detí bez rachitídy
x 100
7. Podiel detí, ktoré neboli v stave podvýživy:
Počet detí, ktoré neboli v stave podvýživy
x 100
Počet detí vo veku 1 rok
8. Podiel detí zaočkovaných proti záškrtu (pertussis), v %:
Počet zaočkovaných detí
záškrt, čierny kašeľ
x 100
Počet detí vo veku 1 rok
9. Podiel detí, ktoré mali tuberkulínový test do prvého roku života:
Počet detí, ktoré dostali
tuberkulínový test
x 100
Počet detí vo veku 1 rok
10. Podiel detí s pozitívnou reakciou na tuberkulínový test, v
Počet detí s pozitívnymi reakciami na
x 100
Počet detí vo veku 1 rok
11. Podiel pacientov s infekčnými chorobami zistených na recepcii v ambulancii v %:
Počet pacientov s infekčnými chorobami,
Identifikovaný na recepcii na klinike
x 100
Počet detí pod dohľadom polikliniky
Strana 2
Ambulantnú starostlivosť o deti zabezpečuje o detská nemocnica, ktoré môžu byť samostatné alebo môžu byť súčasťou zjednotenej detskej nemocnice ako štrukturálnej jednotky. Detská poliklinika v priľahlom areáli poskytuje liečebno-preventívnu starostlivosť deťom od narodenia do 14 rokov vrátane (14 rokov 11 mesiacov 29 dní). Poskytovanie lekárskej starostlivosti sa poskytuje na klinike, doma, v predškolských zariadeniach a školách. 75-85% detí začína a končí liečbu v detskej ambulancii.
Práca detskej polikliniky je vybudovaná v súlade so všeobecnými zásadami liečebno-preventívnej starostlivosti (okresný princíp služby a dispenzárny spôsob práce). Na pediatrickom mieste - nie viac ako 700 - 800 detí od narodenia do 14 rokov vrátane. Napriek výraznému nárastu objemu špecializovanej starostlivosti v detskej poliklinike (chirurg, ortopedický traumatológ, otolaryngológ, neuropsychiater, oftalmológ, alergológ a pod.) zostáva vedúcou osobnosťou obvodný pediater. Viac ako 60 % všetkých návštev pripadá na miestneho detského lekára.
Všetky choré deti by mali dostávať lekársku starostlivosť iba doma, preto priamo do detskej ambulancie chodia len zdravé deti alebo tie s chronickými ochoreniami bez zhoršenia. Viac ako 90 % všetkých návštev u dieťaťa doma pripadá na miestneho detského lekára.
K úlohám obvodného detského lekára patrí okrem poskytovania zdravotnej starostlivosti aj preventívna práca so zdravými deťmi a deťmi s chronickou patológiou a s potrebou dispenzárneho pozorovania. Obvodný pediater by mal poznať znaky vývinu a formovania zdravia dieťaťa, podmienky výchovy zdravého dieťaťa, prevenciu vzniku a nepriaznivého priebehu chorôb najmä v ranom veku, úlohu a význam podmienok a životný štýl rodiny. Dobrým miestnym pediatrom je v podstate detský rodinný lekár.
Obvodný pediater je povinný udržiavať stálu komunikáciu s pôrodníckymi a gynekologickými pracoviskami a zabezpečiť kontinuitu v sledovaní detí, najmä pri výskyte rizikových faktorov. Preventívna práca v detskej ambulancii so zdravými deťmi zahŕňa preventívne prehliadky u miestneho pediatra, kedy sú rodičom podávané odporúčania týkajúce sa výživy, starostlivosti o dieťa, telesnej výchovy, otužovania, vyšetrenia u odborných lekárov, laboratórne diagnostické vyšetrenia a preventívne očkovania.
Komplexné lekárske vyšetrenia umožňujú odhaliť choroby v počiatočnom štádiu, liečiť ich včas a podľa toho zabrániť vzniku chronického procesu.
Osobitná pozornosť by sa mala venovať často (4 choroby za rok a viac) a dlhodobo (viac ako 40 dní za rok) chorým deťom, pretože u týchto detí sa často rozvinú rôzne chronické ochorenia.
Deti 3., 4. a 5. zdravotnej skupiny s chronickým ochorením rôzneho stupňa kompenzácie sú pod dispenzárnym dohľadom detského lekára a špecialistov.
Preventívna práca so zdravými aj chorými deťmi zahŕňa sanitárnu a výchovnú prácu, hygienickú výchovu, ktorej účinnosť je do značnej miery určená viditeľnosťou a presvedčivosťou. Sanitárne a vzdelávacie rozhovory sa konajú počas recepcie na klinike, ako aj pri návšteve doma av špeciálnych triedach. Zdravé detské triedy zohrávajú významnú úlohu v sanitárnej a výchovnej práci, kde sa rodičia učia základným pravidlám výchovy zdravého dieťaťa a podporujú základy zdravého životného štýlu.
Podľa výsledkov komplexných lekárskych vyšetrení sa určí zdravotná skupina každého dieťaťa.
Práca lekára podľa systému „jediného pediatra“ bola u nás zavedená v rokoch 1952-1953. Dieťa od narodenia do 14 rokov vrátane je pozorované miestnym pediatrom v detskej ambulancii. Do roku 1953 deti prvých 3 rokov života pozoroval mikropediater pracujúci na detskej klinike a deti staršie ako 3 roky makropediater na detskej klinike. Zavedenie systému „jediného pediatra“ umožnilo zaviesť dynamické sledovanie zdravotného stavu detí (do 14 rokov vrátane), zvýšilo však počet kontaktov medzi malými deťmi a staršími deťmi, čo prirodzene prispelo k zvýšeniu v incidencii. V tejto súvislosti sa v práci detskej polikliniky objavilo niekoľko zásadných čŕt.
Po prvé, detskú ambulanciu by mali navštevovať len zdravé deti alebo tie, ktoré trpia chronickým ochorením a nepredstavujú nebezpečenstvo z hľadiska šírenia infekcie. Choré deti by mali dostávať zdravotnú starostlivosť doma, kým sa neuzdravia.
Po druhé, pri návšteve detskej kliniky musia všetky deti prejsť cez filter, kde má spravidla službu najskúsenejšia sestra. Na základe prieskumu o zdravotnom stave dieťaťa a dôvodoch návštevy ambulancie, vyšetrení jeho kože, hrdla, prípadne termometrie rozhodne, či dieťa môže ambulanciu navštíviť. V prípade potreby sa dieťa odošle do boxu, kde ho vyšetrí službukonajúci lekár.
Po tretie, deti v prvých rokoch života, ktoré sú najviac náchylné na rôzne choroby, by sa mali brať v určité dni v týždni.
Detská poliklinika má školsko-predškolské oddelenie, ktorého personál je zriadený v pomere 1 detský lekár na 180-200 detí v batoľacom veku, na 600 detí v predškolskom veku, na 2000 detí v školskom veku, na 200 detí v sanatóriu. jasle, 300 detí študujúcich v pomocných školách; 1 zdravotná sestra na 100 detí v jasliach
materské školy, pre 700 detí študujúcich v školách, pre 50 detí vyrastajúcich v sanatóriách materské školy, pre 300 detí študujúcich v pomocných školách.
Pracoviská týchto zamestnancov sa nachádzajú v príslušných ústavoch, kde je organizovaný lekársky dohľad nad deťmi a v samotnej detskej poliklinike je kancelária vedúceho školského a predškolského zariadenia.
Dôležitým princípom práce detskej polikliniky je poskytovanie zdravotnej starostlivosti deťom s akútnym ochorením v domácom prostredí. Počas návštevy chorého dieťaťa doma pediater stanoví predbežnú diagnózu ochorenia, určí závažnosť stavu dieťaťa, rozhodne o možnosti liečby doma alebo v nemocnici.
Pri organizovaní nemocnice doma poliklinika poskytuje pacientovi bezplatné lieky, v prípade potreby organizuje miesto sestry alebo návštevy sestry niekoľkokrát denne; lekár navštevuje dieťa podľa indikácií, najmenej však 1-krát denne až do zotavenia.
Veľké množstvo domácej starostlivosti poskytuje lekár na pohotovosti. Spravidla sa musí vysporiadať s dosť závažnou patológiou, pretože prichádzajú výzvy na náhle ochorenie (hypertermia, bolesť brucha, vracanie, zranenia, otravy atď.). V niektorých prípadoch si choré deti vyžadujú hospitalizáciu.
V poslednom období sa rozvíja špecializácia „rodinný lekár“ – všeobecný lekár, ktorý sleduje zdravotný stav všetkých členov rodiny, detí aj dospelých.
Detské nemocnice Rozlišujú sa podľa profilu (diverzifikované a špecializované), podľa systému organizácie (jednotné a nezjednotené), podľa objemu činnosti (rôzne lôžkové kapacity). Detská nemocnica zahŕňa špecializované oddelenia (pediatria, chirurgia, infekčné choroby) a tie zase oddelenia podľa veku do 3 rokov a podľa pohlavia u detí nad 3 roky. Okrem toho má nemocnica laboratórnu a diagnostickú službu, patoanatomické oddelenie.
Prijímacie oddelenie v detských nemocniciach tvoria prijímacie a vyšetrovacie boxy, ktorých počet by mal byť minimálne 3 % z celkového počtu nemocničných lôžok. Okrem toho je pri prijímaní detí potrebné mať informácie zo sanitárneho a epidemiologického oddelenia (sanitárne a epidemiologické stredisko) o prítomnosti
alebo nedostatok kontaktu s pacientmi s infekčnými chorobami a od pediatra o prekonaných detských infekciách. To vám umožní správne vyriešiť otázku hospitalizácie dieťaťa. Pre obmedzenie šírenia nozokomiálnej nákazy je vhodné zabezpečiť oddelenie pre 1-2 lôžka pre deti do 1 roka a pre staršie deti maximálne 4 lôžka.
Nemenej pozornosti v detských nemocniciach by sa malo venovať výžive, predovšetkým sa osobitná pozornosť venuje výžive detí v prvých rokoch života. Denný režim by mal zodpovedať veku dieťaťa.
Výchovná a pedagogická práca s chorými deťmi je neoddeliteľnou súčasťou liečebno-preventívnej činnosti nemocnice a je zameraná na vytváranie liečebno-ochranného režimu. Matky by sa mali zapojiť do starostlivosti o deti a hospitalizácie detí, v prvom rade by sa prvé 2-3 roky života spolu s matkami mali širšie praktizovať.
V procese reformy zdravotníctva dochádza k znižovaniu počtu lôžok nielen pre dospelých, ale aj v detských nemocniciach, najmä pri infekčných ochoreniach. Zároveň dochádza k určitému nárastu počtu špecializovaných lôžok.
Osobitné miesto pri výchove zdravého dieťaťa má systém verejného vzdelávania a lekárskej starostlivosti v predškolských zariadeniach a školách.
Všetky inštitúcie verejného vzdelávania detí predškolského a školského veku sú členené v závislosti od veku, zdravotného stavu detí a sociálneho postavenia rodiny.
Typickou inštitúciou na výchovu detí predškolského veku je predškolská inštitúcia materská škola.
Existujú inštitúcie otvoreného typu (jasle, škôlky a školy), v ktorých deti trávia časť dňa, a inštitúcie uzavretého typu (detský domov, detský domov a internát), kde sú deti relatívne dlho (alebo trvalo) bez rodičov. Uzavreté ústavy sú určené na výchovu a vzdelávanie sirôt, detí slobodných matiek, opustených detí, ako aj detí, ktorých rodičia boli pozbavení rodičovských práv.
Pediatr poskytujúci zdravotnú starostlivosť deťom v takýchto zariadeniach by mal:
Vyšetriť všetky novo prichádzajúce deti a odporučiť súbor liečebných a pedagogických opatrení zameraných na rýchlu adaptáciu;
Vykonajte laboratórne a diagnostické vyšetrenie detí;
Vykonávať neustále lekárske sledovanie zdravotného stavu, fyzického a neuropsychického vývoja;
Zabezpečte preventívne očkovanie;
Organizujte komplexné vyšetrenia lekárskymi špecialistami;
Aktívne sa podieľať na rozdeľovaní detí do skupín a tried v súlade s anatomickými, fyziologickými a neuropsychickými vlastnosťami;
Vykonajte súbor preventívnych opatrení na zabránenie zavlečenia a šírenia infekčných chorôb.
Spomedzi opatrení na zníženie výskytu detí je potrebné venovať veľkú pozornosť prevencii sťaženej adaptácie na predškolské zariadenie.
Nemenej dôležitú úlohu pri znižovaní výskytu detí má individuálna práca s často chorými deťmi, ako aj s deťmi s chronickými ochoreniami.
Lekárska starostlivosť o ženy a deti žijúce v vidiek, ako celá populácia sa to ukazuje v etapách.
Na 1. stupni (vidiecky lekársky obvod) je poskytovaná najmä preventívna, protiepidemická a v malom množstve aj lekárska pomoc deťom. Väčšinou sú deti s ľahkými formami ochorenia hospitalizované na lôžkovom oddelení vidieckej okresnej nemocnice, v ťažkých prípadoch je starostlivosť poskytovaná v centrálnej okresnej nemocnici, keďže nízkokapacitné vidiecke okresné nemocnice nie sú dostatočne vybavené detskými lekármi a lekármi. terapeut často poskytuje pomoc deťom.
Feldsher-pôrodnícke stanice poskytujú ambulantnú starostlivosť najmä tehotným ženám a deťom v prvých rokoch života. Tieto inštitúcie zamestnávajú sanitárku alebo ochrannú sestru.
Centrálna okresná nemocnica (2. stupeň) slúži ako hlavný stupeň poskytovania zdravotnej starostlivosti deťom v celom regióne. Prácu nemocnice riadi obvodný pediater, vo veľkých obvodoch sa zavádza funkcia zástupcu hlavného lekára pre deti a pôrodníctvo.
Stále je pomerne vysoký podiel detí, ktoré potrebujú liečbu na somatických, všeobecných chirurgických, infekčných oddeleniach, ale sú odosielané na liečbu do regionálnych detských a všeobecných nemocníc.
V súlade s odporúčaniami odborníkov je vhodné sústrediť asi 70 % z celkového počtu lôžok pre deti v centrálnych okresných nemocniciach, asi 10 % v okresných nemocniciach a zvyšných 20 % postelí zabezpečiť. na hospitalizáciu detí v krajskom centre.
Pediatri a pôrodníci krajského strediska sú okrem poskytovania vysokokvalifikovanej špecializovanej lekárskej starostlivosti poverení funkciami kurátorov vidieka pri vykonávaní organizačnej, metodickej, medicínskej a poradenskej činnosti.
Jedným z dôležitých, no ešte zďaleka nevyriešených problémov je organizácia lekárskej starostlivosti. tínedžerov. V poslednom období je poskytovanie ambulantnej starostlivosti zverené detským poliklinikám, teda pediatrom. Predtým na poliklinikách pre dospelých fungovali dorastové izby (na viacerých poliklinikách zostali zachované).
Ako je uvedené v národnom projekte "Zdravie", v prvých fázach je hlavná pozornosť a organizačné opatrenia zamerané na radikálne zlepšenie najmasívnejšej - primárnej lekárskej starostlivosti. Nezabudlo sa však ani na ústavnú lekársku starostlivosť. Dôraz je tu kladený na skvalitňovanie skvalitňovaním jej organizácie, posilňovaním jej špecializovaných typov, najmä intenzívnym zavádzaním špičkových medicínskych (t. j. zložitých, nákladných) technológií a vytváraním moderných diagnostických a liečebných centier v celej našej krajine. V najbližších rokoch sa plánuje vybudovať minimálne 15 takýchto centier, zmodernizovať zastaranú materiálno-technickú, zdrojovú základňu nemocníc. Predpokladá sa tiež dôsledné výrazné zvyšovanie miezd zamestnancov nemocníc tak, aby ich finančná situácia o pár rokov nezaostávala za obvodnými terapeutmi, pediatrami, záchranármi.
V národnom projekte „Zdravie“ je veľká pozornosť venovaná ochrane materstva a dojčenského veku – pediatrickej a pôrodnícko-gynekologickej starostlivosti. Dosiahne sa hromadný skríning novorodencov na zlepšenie diagnostiky a najmä
identifikácia dedičných chorôb, ktoré ovplyvnia zníženie invalidity u detí. Začali sa práce na vybavení lôžkových pôrodníckych zariadení modernými diagnostickými a liečebnými prístrojmi; plánuje sa výstavba 20 perinatologických centier. Už v roku 2006 sa podľa moderných programov školí takmer 5000 okresných terapeutov a pediatrov, 1500 všeobecných lekárov (rodinný lekár); v roku 2007 sa tento počet zvýši o viac ako 1000 špecialistov. Finančné prostriedky z federálneho rozpočtu na poskytovanie lekárskej starostlivosti ženám počas tehotenstva a pôrodu sa výrazne zvyšujú (10,5 miliardy rubľov v roku 2006 a 14,5 miliardy rubľov v roku 2007). Zavádzajú sa rodné listy. Za každý takýto certifikát v prípade priaznivého doručenia dostane ženská klinika 2 000 rubľov a materská nemocnica - 5 000 rubľov. Ovplyvní to nielen kvalitu lekárskej starostlivosti a celé zvýšenie pôrodnosti, ale aj mzdy zdravotníkov v týchto ústavoch. V roku 2007 sa počet certifikátov zvýši a pridelí sa 2 000 rubľov. detská poliklinika na dispenzárne pozorovanie každého dieťaťa.
Rodné listy sa vydávajú aj samotným ženám – od 30. týždňa tehotenstva. Náklady na rodný list v prenatálnej klinike sa zvýšia na 3 000 rubľov, v materských nemocniciach - až na 7 000 rubľov. Zavádzajú sa aj špeciálne príspevky - 1,5 tisíc rubľov. pre prvé dieťa a 3 000 rubľov. - na druhú alebo 40% mzdy. Zaviedol sa hmotný rodný list - na hypotéku, vzdelanie dieťaťa alebo na financovanú časť dôchodku. Certifikát je možné použiť, keď dieťa dovŕši 3 roky.
Organizácia lekárskej starostlivosti o deti
Jedným z hlavných problémov Ruska v súčasnosti je zhoršenie demografickej situácie v dôsledku poklesu pôrodnosti a zvýšenia úmrtnosti. Dojčenská úmrtnosť a úmrtnosť detí 1. roku života je teda u nás 2-4 krát vyššia ako v ekonomicky vyspelých krajinách. Okrem toho v poslednom období dochádza k zhoršeniu zdravotného stavu detí a mládeže, k poklesu ich telesného vývoja a puberty, k zvýšeniu celkovej chorobnosti a vysoký stupeň spoločensky významné choroby. Tie sú spojené s nepriaznivými sociálnymi faktormi a environmentálnymi vplyvmi, podvýživou, predčasnou lekárskou, psychologickou a pedagogickou korekciou. K najzreteľnejším dôvodom zvýšenia úmrtnosti detí do jedného roka na začiatku 90. rokov. 20. storočie sa týka prechodu Ruska k novej definícii živonarodených detí odporúčanej WHO a zhoršenia celkovej sociálno-ekonomickej situácie v krajine.
Zlepšenie zdravia detí je možné len dôslednou štátnou politikou v oblasti zdravia matiek a detí. V tejto súvislosti bolo v Ruskej federácii prijatých viac ako 100 právnych aktov zameraných na ochranu detí. Materstvo, detstvo a rodina sú v súlade s Ústavou Ruskej federácie pod ochranou štátu, čo znamená vytváranie sociálno-ekonomických a právnych predpokladov pre normálny vývoj a výchovu detí. Federálny zákon „O základných zárukách práv dieťaťa v Ruskej federácii“ (1998) v článkoch 5 a 8 stanovuje ustanovenie ukazovateľov kvality života detí vrátane minimálneho množstva garantovaných sociálnych služieb. a všeobecne dostupné bezplatné vzdelávanie, sociálne služby, sociálnej ochrany deti, organizovanie rehabilitácií a rekreácií, poskytovanie stravy v súlade s minimálnymi štandardmi, bezplatná lekárska starostlivosť. Demografický monitoring však ukazuje, že opatrenia prijaté štátom nie negatívny vplyv sociálno-ekonomické faktory na kvalitu života detí, systém dávok a príspevkov, vrátane detí so zdravotným postihnutím, nekompenzuje rast životných nákladov. V tomto smere možno za sľubné považovať zavádzanie nízkonákladových a rozvoj technológií nahrádzajúcich nemocnice, odstraňovanie existujúcich nerovnováh a implementáciu cielených programov. Rusko ratifikovalo Dohovor OSN „O právach dieťaťa“ a „O odstránení všetkých foriem diskriminácie žien“ a vykonáva štátnu sociálnu politiku na ochranu a starostlivosť o deti a ženy prostredníctvom implementácie federálnych cielených programov. "Deti Ruska", "Plánovanie rodiny" a "Bezpečné materstvo" . Dosiahnutie účinku prijatých programov je možné za predpokladu vymáhania životné prostredie rozvoj sociálnej infraštruktúry a vytváranie podmienok pre zdravý životný štýl.
Lekárska starostlivosť o deti v Rusku
V našej krajine existuje služba plánovaného rodičovstva, rozvinutá sieť perinatologických centier, lekárskych genetických oddelení a pracovísk, konzultačné a diagnostické služby, zlepšuje sa lekárska starostlivosť o deti a tehotné ženy. Plánovanie rodiny má za cieľ znížiť počet nechcené tehotenstvá a potratovosť (najmä u dospievajúcich dievčat), zníženie gynekologických ochorení, zníženie materskej a dojčenskej úmrtnosti, zotavenie reprodukčná funkciaženy trpiace neplodnosťou, prevencia neplodnosti u chlapcov. Aby sa pokračovalo v implementácii štátnej politiky na ochranu zdravia žien a detí, bol vyvinutý a implementovaný federálny cieľový program „Deti Ruska“, ktorý zabezpečuje zavedenie monitorovania materskej a dojčenskej úmrtnosti v krajine. malformácie, ako aj vývoj a implementáciu federálnych noriem pre poskytovanie lekárskej starostlivosti novorodencom, dojčatám a používanie nových medicínske technológie na prevenciu, diagnostiku a liečbu spoločensky závažných ochorení.
V pôrodniciach sú otvorené jednotky intenzívnej starostlivosti pre novorodencov, vybavené moderným vybavením, vrátane umelé vetranie pľúc (IVL), na účinnú primárnu resuscitáciu dieťaťa narodeného v asfyxii. Prístroj poskytuje objektívne monitorovanie vit dôležité funkcie tela počas dlhodobej intenzívnej starostlivosti. Prebieha implementácia moderné technológie na dojčenie novorodencov s nízkou pôrodnou hmotnosťou. Deti, ktoré boli v kritický stav, ako aj s perinatálnou patológiou alebo nízkou telesnou hmotnosťou prechádzajú na druhý stupeň ošetrovateľstva na špecializovaných pracoviskách. Rozvíjať problematiku diagnostiky a liečby vnútromaternicových infekcií (IUI).
Prenatálna diagnostika vrodených vývojových anomálií a mnohých dedičných chorôb pomáha znižovať pôrodnosť detí s vývojovými chybami, ktoré sú nezlučiteľné so životom.
Novorodenci sa vyšetrujú na fenylketonúriu a vrodenú hypotyreózu, čo umožňuje včas identifikovať deti s touto patológiou a zabrániť ich postihnutiu.
Včasná diagnostika, predoperačná príprava a urgentná chirurgická starostlivosť o deti s vrodené chyby srdcové ochorenie (CHS) výrazne zlepšuje výsledky v tejto skupine novorodencov. Kontinuita hrá dôležitú úlohu v manažmente detí s perinatálna patológia medzi nemocnicami, poliklinikami a konzultačnými a diagnostickými centrami.
Strategický základ narodenia a vzdelávania zdravé dieťa- prevencia. V tejto oblasti je dôležité miesto vo všetkých vekových skupín zaberá primárny článok lekárskej starostlivosti – pediater obvodná klinika. Preventívne prehliadky sú prvou a povinnou etapou lekárskej prehliadky detskej populácie. Ich cieľom je včasné odhalenie chorôb a realizácia potrebného súboru preventívnych, liečebných, zdravie zlepšujúcich a liečebno-sociálnych opatrení. Objem a obsah preventívnych prehliadok by mal zodpovedať vekovo podmienenému fyzickému a neuropsychickému vývoju dieťaťa.
Preventívne vyšetrenie sa vykonáva v etapách:
- I. etapa - predlekárska prehliadka v rámci skríningového programu.
- II. štádium - pediater dieťa vyšetrí, následne na základe údajov vyšetrovacej a skríningovej diagnostiky a s prihliadnutím na vek dieťaťa posúdi úroveň jeho psychomotorického, neuropsychického, fyzického vývinu a určí objem špecializovaného vyšetrenia. .
- Stupeň III - lekár príslušného profilu vyšetrí dieťa v prítomnosti rodičov.
- Štádium IV - na základe výsledkov preventívnej prehliadky urobí pediater záver o zdravotnom stave dieťaťa (zaradí ho do príslušnej zdravotnej skupiny), dá odporúčania (režim, výživa, telesná výchova, očkovanie).
Prevencia chorôb
Významné miesto v práci detského lekára má neustále sledovanie zdravotného stavu detí 1. roku života: pravidelné prehliadky s hodnotením fyzického a duševného vývoja, výživové odporúčania, náprava zistených porúch, preventívne očkovania. Pediatr vyšetrí novorodenca doma prvé dva dni po prepustení dieťaťa z pôrodnice, ďalej deň po prvej návšteve, 10. a 21. deň života a vo veku 1 mesiaca (v detskej ambulancii ). V novorodeneckom období podľa indikácií poskytujú konzultácie špecialistov doma a vykonávajú očkovanie proti tuberkulóze, ak nebolo vykonané v pôrodnici.
V 1 mesiaci v poliklinike sa podľa výsledkov záverov neonatológa pôrodnice, obvodného pediatra a špecialistov (neurológ, očný lekár a ortopéd) určuje zdravotná skupina dieťaťa. Matky sa učia, ako vykonávať komplexnú masáž a ako predchádzať krivici. Vykonávať vysvetľujúce práce na zabezpečenie dojčenia a racionálneho dokrmovania detí. Ak matka nemá mlieko, kontrolujte schému umelé kŕmenie a pravidlá pre zavádzanie doplnkových potravín.
Počas prvého roku života pediater vyšetrí dieťa 11-krát - 4-krát v období novorodenca, potom v 2., 3., 5., 7., 9. a 12. mesiaci. Novorodencov druhej a tretej zdravotnej skupiny vyšetruje detský lekár doma 4-krát ročne, neurológ - 1-krát.
Po 3 mesiacoch sa vykoná skríningové laboratórne vyšetrenie, dieťa je vyšetrené odborníkmi (neurológ, oftalmológ, ortopéd), vypracuje sa záver o indikáciách a kontraindikáciách preventívneho očkovania. V ďalších mesiacoch prvého roku života (aj v detskej ambulancii) deti vyšetruje miestny pediater. Opravuje výživu dieťaťa, vykonáva preventívne očkovanie, dáva odporúčania na otužovanie, kontroluje neuropsychický vývoj. Ak je dieťa choré, musí sa poradiť s odborníkmi. V prípade potreby zabezpečujú aktívny dohľad miestneho pediatra a lekárov nepretržitej zdravotnej starostlivosti doma.
Vo veku 1 rokov okresný pediater, berúc do úvahy prekonané choroby a údaje o vyšetrení tých istých špecialistov, urobí nový záver o zdravotnom stave dieťaťa.
V 2. roku života sa preventívne prehliadky vykonávajú dvakrát (v 1,5 a 2 rokoch), následne - ročne.
Vo veku 3 rokov, pred vstupom do predškolského zariadenia, deti absolvujú predlekárske a laboratórne vyšetrenia, vyšetruje ich pediater a lekárski špecialisti; zároveň sa posudzuje neuropsychický a fyzický vývoj, určujú sa zdravotné skupiny a rozdeľujú sa do zdravotných skupín pre triedy telesnej kultúry. Potom sa vo veku 5 a 6 rokov vykoná rovnaké vyšetrenie ako vo veku 3 rokov a zisťuje sa funkčná pripravenosť detí na školskú dochádzku. V 8 rokoch s úplným dispenzárnym vyšetrením sa posudzuje adaptácia na školskú dochádzku, v 8, 9, 10, 11, 12, 13 a 14 rokoch ovládajú aj osvojenie si školského učiva. Vo veku 6 a 12 rokov je elektrokardiografia (EKG) zaradená do programu preventívnych vyšetrení.
V 1., 3., 5., 6., 8., 10., 12. a 14. roku je povinné komplexné vyšetrenie odborným lekárom (očným lekárom, ortopédom, otolaryngológom, zubným lekárom, neurológom a inými odborníkmi, ak je to indikované). Každoročne deti vyšetruje zubný lekár a pediater, lekári iných odborností - podľa indikácií. Dospievajúci sú plne monitorovaní v poliklinike do 17 rokov vrátane pomoci psychológa.
Osobitná pozornosť sa venuje prevencii gynekologických a extragenitálnych ochorení u dospievajúcich dievčat, podľa indikácií ich vyšetruje detský gynekológ.
Skvalitnenie konzultačnej a diagnostickej práce s deťmi má zvýšiť dostupnosť kvalifikovanej špecializovanej lekárskej starostlivosti pre ne, znížiť ekonomické náklady, organizovať denné stacionáre pre rýchle objasnenie diagnózy a skrátiť dĺžku pobytu v nemocnici.
Dispenzárne pozorovanie sa vykonáva obzvlášť starostlivo u detí s rizikovými faktormi chorôb (druhá skupina zdravia) a chronických ochorení (tretia skupina zdravia) so zahrnutím komplexu preventívnych, liečebných a rekreačných opatrení a liečebno-pedagogickej korekcie. . Rehabilitácia sa vykonáva v centrách a oddeleniach rehabilitačnej liečby, ako aj v špecializovaných sanatóriách.
Rizikové deti s chronickými ochoreniami a s nezvyčajnými reakciami a postvakcinačné komplikáciešpecifická imunoprofylaxia sa vykonáva pomocou optimálne režimy po konzultácii so špecialistami a pri zohľadnení výsledkov klinických, funkčných a laboratórnych štúdií.
Detská strava
To je známe správna výživa je nevyhnutný pre rozvoj detské telo. Medzi súčasné negatívne trendy patrí znižovanie počtu dojčených detí, skoré zavádzanie príkrmov, nárast prevalencie chorôb gastrointestinálny trakt(GIT). Propaganda dojčenie a aplikácie rôzne druhy stimulácia laktácie je dôležitým článkom v systéme opatrení zameraných na zlepšenie zdravotného stavu detí a zníženie chorobnosti. V tejto práci sú použité hlavné ustanovenia spoločnej Deklarácie WHO/UNICEF „Ochrana, propagácia a podpora dojčenia“.
Výdajne mlieka poskytujú deťom bezplatné mliečne výrobky podľa predpisu lekárov. Vzhľadom na vysokú prevalenciu chorôb tráviaceho systému je potrebný starostlivý lekársky a hygienický dohľad nad výživou školákov. Rozvoj priemyslu detskej výživy umožňuje poskytovať detskej populácii najmä prvé 3 roky života a deťom s chronickými ochoreniami špeciálne potraviny, vrátane liečivých.
Keď dieťa ochorie, pozorovanie a vyšetrenie sa zabezpečuje v plnom rozsahu v prednemocničnom štádiu, v prípade potreby je dieťa odoslané do nemocnice vrátane špecializovaných oddelení. S cieľom poskytnúť kvalifikovanú pomoc pre deti funguje nepretržitá domáca zdravotná služba, ambulancia a stanice rýchlej zdravotnej starostlivosti počas celého dňa.
Komplexné riešenie problémov organizácie pomoci postihnutým deťom zahŕňa sociálno-pedagogické, psychologické a medicínske aspekty a prispieva k sociálnej orientácii detí a ich integrácii do spoločnosti.
Nové články
- Kefír, škorica, červená paprika a zázvor v noci na chudnutie Ako sa kefír kombinuje so zázvorom a otrubami
- Správna výživa: menu na týždeň (1200 kcal)
- Tekutý vitamín E v oleji - návod na použitie
- Charlotte svieža s jablkami v pomalom hrnci krok za krokom
- Diéta "6 okvetných lístkov": podstata, recepty a podrobné menu na každý deň na chudnutie
- Kefír so zázvorom a škoricou na chudnutie Koktejl na chudnutie kefír škorica zázvor
- Prečo sú kvapky vitamínu E predpísané pri ochoreniach štítnej žľazy?
- Deň vykládky na tvaroh - najjednoduchšia strava
- Diéta "6 okvetných lístkov": vzorové menu pre každý deň, recenzie a výsledky
- Diéta "6 okvetných lístkov": základné princípy, menu na každý deň a jedinečné recepty
Populárne články
- Ako odstrániť žalúdok a boky muža doma
- Bezchybné správanie na pohovore alebo ako potešiť zamestnávateľa od prvých minút!
- Brutálni muži a ich črty Čo znamená brutálny muž
- Postup pri vstupe do policajného zboru
- Podnikanie bez veľkých investícií Vybavenie pre malé podniky do 100 000 rubľov
- Vlastné podnikanie: výroba plastových výrobkov
- prostredníctvom vzorky nákladného listu
- Zhrnutie lekcie na tému „Pracovný problém v Rusku
- Podnikanie bez veľkých investícií Aký malý podnik sa dá otvoriť za 100 000
- Analýza tvorby finančných zdrojov
