Príprava pacienta na plánovanú operáciu nezahŕňa. Príprava pacienta na plánované a núdzové operácie
-
Formát súboru:
Veľkosť súboru:
Typ práce:
Medicína, telesná výchova, zdravotníctvo
Príprava pacienta na operáciu. Manažment pacientov v pooperačnom období
Môžete zistiť náklady na pomoc pri písaní študentskej práce.
Pomôžte pri písaní práce, ktorá bude určite prijatá!
GOU SPO Základná lekárska škola Sachalin
Katedra ďalšieho vzdelávania
Skúška č. 1 na tému:
„Príprava pacienta na operáciu. Manažment pacientov v pooperačnom období
Klyuchagina Tatyana Vladimirovna
Zdravotná sestra chirurgické oddelenie
MBUZ "Uglegorská centrálna okresná nemocnica"
október 2012
Hlavný cieľ: zvýšiť teoretické vedomosti a praktické zručnosti sestry pri príprave pacientov na urgentné, urgentné a plánovaná operácia schopnosť starať sa o pacientov v pooperačnom období.
Sestra by mala vedieť:
v organizačný systém ústavná starostlivosť obyvateľov v zdravotníckych zariadeniach v Regulačné dokumenty vymedzujúce hlavné úlohy, funkcie, podmienky a postupy pre činnosť zdravotníckych zariadení v Organizácia ošetrovateľstva v štruktúrnych oddeleniach zdravotníckych zariadení v Terapeutický a ochranný režim v Systém nemocničnej kontroly infekcií a infekčnej bezpečnosti pacientov a zdravotníckeho personálu v zdravotníckych zariadeniach v Bezpečnosť a ochrana zdravia pri práci v zdravotníckych zariadeniach v Organizácia perioperačnej ošetrovateľskej starostlivosti v Organizácia rehabilitačnej liečby a rehabilitácie pacientov v zdravotníckych zariadeniach v Základy racionálneho a vyvážená výživa, základy liečebnej a diagnostickej výživy v zdravotníckych zariadeniach v Základné účtovné formy zdravotné záznamy v LPU. Sestra musí byť schopná: Ø Implementujte a dokumentujte míľniky ošetrovateľský proces pri starostlivosti o pacientov. Ø Dodržiavať požiadavky BOZP na oddelení. Ø Zabezpečte infekčnú bezpečnosť pacienta a zdravotníckeho personálu pri vykonávaní manipulácií a starostlivosti o pacientov. Ø Vykonávať preventívne, liečebné, diagnostické opatrenia predpisujú lekári. Ø Ovládať techniku prípravy na diagnostické štúdie. Ø Osvojiť si techniku prípravy pacienta na urgentné a plánované operácie. Ø Osvojiť si techniku ošetrovateľskej manipulácie. Ø Vykonajte zdravotnú výchovu pre pacientov a ich rodiny. Ø Zabezpečte núdzovú situáciu prvá pomoc v núdzových podmienkach. Ø Dezinfikujte pacienta vstupujúceho na oddelenie. Ø Pripravte dezinfekčné roztoky danej koncentrácie. Ø Dezinfikujte predmety starostlivosti o pacienta. Ø Dezinfekcia, predsterilizačné čistenie zdravotníckych pomôcok. Ø Vložte obväzový materiál, chirurgické spodné prádlo do bicyklov. Ø Použite sterilný bix. Ø Dezinfikujte ruky. Ø V prípade potreby organizovať a dohliadať na vykonávanie dezinfekčných činností. Ø V prípade núdze (rez, prepichnutie kože atď.), Pri ošetrovateľských manipuláciách urobte opatrenia na zabránenie profesionálnej infekcie. Ø Vykonávať kontrolu kvality dezinfekcie, predsterilizačného čistenia a sterilizácie. Príprava pacienta na plánovanú operáciu. Predoperačné obdobie Predoperačné obdobie je obdobie od nástupu pacienta na chirurgické oddelenie na operáciu do okamihu jej vykonania. Účelom predoperačnej prípravy pacienta je znížiť riziko vzniku intra- a pooperačné komplikácie. Predoperačné obdobie je rozdelené do dvoch etáp: diagnostické a prípravné. Konečná diagnóza je úlohou lekára. Je to diagnóza, ktorá rozhoduje o naliehavosti operácie. Ale ošetrovateľské pozorovania stavu pacienta, jeho zmien a odchýlok môžu napraviť rozhodnutie lekára. Ak sa ukáže, že pacient potrebuje núdzovú operáciu, prípravná fáza začína ihneď po stanovení diagnózy a trvá od niekoľkých minút do 1-2 hodín. Hlavnými indikáciami pre núdzovú operáciu sú krvácanie akejkoľvek etiológie a akútne zápalové ochorenia. Ak nie je potrebná núdzová operácia, vykoná sa príslušný záznam v anamnéze a predpíše sa plánovaná chirurgická liečba. Sestra by mala poznať absolútne a relatívne indikácie na operáciu, a to v urgentnej aj elektívnej operácii. Absolútnymi indikáciami pre operáciu sú choroby a stavy, ktoré ohrozujú život pacienta a dajú sa odstrániť iba chirurgickými metódami. Absolútne indikácie, podľa ktorých sa vykonávajú núdzové operácie, sa inak nazývajú životne dôležité. Táto skupina indikácií zahŕňa: asfyxiu, krvácanie akejkoľvek etiológie, akútne ochorenia orgánov brušná dutina(akútna apendicitída, akútna cholecystitída, akútna pankreatitída, perforovaný žalúdočný vred a dvanástnik, akútna črevná obštrukcia, strangulovaná hernia), akútne hnisavé chirurgické ochorenia. Absolútne indikácie pre plánovanú operáciu sú nasledujúce choroby: zhubné novotvary (rakovina pľúc, žalúdka, rakovina prsníka atď.), stenóza pažeráka, obštrukčná žltačka atď. Relatívne indikácie na operáciu sú dve skupiny chorôb: Rôzne plánované operácie sú urgentnými operáciami. Vyznačujú sa tým, že chirurgický zákrok nemožno odložiť na významné obdobie. Naliehavé operácie sa zvyčajne vykonávajú 1-7 dní po prijatí alebo diagnóze. Takže napríklad pacient so stop krvácanie do žalúdka možno operovať na druhý deň po prijatí pre riziko opakovaného krvácania. Medzi urgentné operácie patria operácie zhubných novotvarov (zvyčajne do 5-7 dní od prijatia po nevyhnutnom vyšetrení). Dlhodobé odkladanie týchto operácií môže viesť k tomu, že nebude možné vykonať plnohodnotnú operáciu v dôsledku progresie procesu (vznik metastáz, rast nádorov životne dôležitých orgánov atď.). Po stanovení hlavnej diagnózy sa vykoná vyšetrenie všetkých životne dôležitých systémov, ktoré sa vykonáva v troch etapách: predbežné hodnotenie, štandardné minimum a dodatočné vyšetrenie. Predbežné hodnotenie vykonáva lekár a anestéziológ na základe zhromažďovania sťažností, prieskumu orgánov a systémov a údajov z fyzikálneho vyšetrenia pacienta. Pri odbere anamnézy je dôležité zistiť, či je pacient alergický, aké lieky užíval (najmä kortikosteroidné hormóny, antibiotiká, antikoagulanciá, barbituráty). Tieto momenty niekedy sestra ľahšie identifikuje v procese pozorovania pacienta a kontaktovania s ním, ako pri jeho priamom výsluchu. Ošetrovateľské intervencie pri príprave pacienta na operáciu Štandardné minimálne vyšetrenie zahŕňa: klinická analýza krv, biochemická analýza krv ( celkový proteín bilirubín, transaminázy, kreatinín, cukor), čas zrážania krvi, krvná skupina a Rh faktor, analýza moču, fluorografia hrudník(nie viac ako 1 rok), záver zubného lekára o sanitácii ústnej dutiny, elektrokardiografia, vyšetrenie terapeutom, pre ženy - vyšetrenie gynekológom. Medzi úlohy sestry patrí príprava pacienta na konkrétny typ analýzy a dodatočné sledovanie jeho stavu. Ak sa zistí akékoľvek sprievodné ochorenie, vykoná sa ďalšie vyšetrenie s cieľom presnej diagnózy. Prípravnú fázu vykonávajú spoločne lekár a sestra. Vykonáva sa s prihliadnutím na orientáciu na jednotlivé orgány a systémy tela. Nervový systém. Nervový systém chirurgických pacientov je výrazne zranený bolesťou a poruchou spánku, proti ktorej bojujú pomocou rôznych lieky veľmi dôležité v predoperačnom období. Je dôležité mať na pamäti, že "psychologická premedikácia" spolu s farmakologické látky prispieva k stabilizácii mentálny stav pacienta, pomáhajú znižovať počet pooperačných komplikácií a uľahčujú anestéziu počas operácie. Kardiovaskulárne a hematopoetického systému vyžadujú zvýšenú pozornosť. Ak činnosť srdečne- cievny systém porušené, sú predpísané opatrenia na jeho zlepšenie. Pacienti s akútnou anémiou dostávajú krvné transfúzie pred, počas a po operácii. Aby sa predišlo komplikáciám z dýchací systém je potrebné pacienta vopred poučiť správne dýchanie(hlboký nádych a dlhý výdych ústami) a vykašliavanie, aby sa zabránilo zadržiavaniu sekrétov a upchatiu dýchacích ciest. Na rovnaký účel sú banky niekedy umiestnené v predvečer operácie. Gastrointestinálny trakt. Pri plnom žalúdku po narkóze môže obsah z neho začať pasívne prúdiť do pažeráka, hltana, ústna dutina(regurgitácia) a odtiaľ sa dýchaním dostať do hrtana, priedušnice a bronchiálneho stromu (aspirácia). Aspirácia môže viesť k asfyxii - upchatiu dýchacích ciest, čo môže viesť k smrti pacienta alebo k najťažšej komplikácii - aspiračnej pneumónii. Aby sa zabránilo aspirácii, sestra by mala pacientovi vysvetliť, že v deň plánovanej operácie by ráno nemal nič jesť ani piť a deň predtým by nemal jesť veľmi ťažkú večeru o 17-18 hod. Pred plánovanou operáciou sestra podá pacientovi čistiaci klystír. To sa deje tak, že keď sú svaly na operačnom stole uvoľnené, nedochádza k svojvoľnej defekácii. Bezprostredne pred operáciou sa musíte postarať o vyprázdnenie močového mechúra pacienta. Aby ste to urobili, v drvivej väčšine prípadov musíte nechať pacienta vymočiť sa. Potreba katetrizácie močového mechúra je zriedkavá. Môže to byť potrebné, ak je stav pacienta ťažký, je v bezvedomí alebo pri vykonávaní špeciálnych typov chirurgických zákrokov Koža. V predvečer operácie je potrebné zabezpečiť predbežnú prípravu operačného poľa. Táto udalosť sa koná ako jeden zo spôsobov, ako zabrániť kontaktnej infekcii. Večer pred operáciou by sa mal pacient osprchovať alebo umyť v kúpeľni, obliecť si čistú bielizeň, navyše sa vymieňa posteľná bielizeň. Ráno v deň operácie sestra oholí vlasovú líniu v oblasti nadchádzajúcej operácie suchou metódou. Táto udalosť je nevyhnutná, pretože prítomnosť vlasov sťažuje ošetrenie pokožky antiseptikami a môže prispieť k rozvoju pooperačných infekčných komplikácií. Holiť by ste sa mali v deň operácie a nie skôr, pretože v oblasti vytvorenej pri holení malých kožných lézií sa môže vyvinúť infekcia. Pri príprave na núdzovú operáciu sa zvyčajne obmedzuje na holenie vlasovej línie iba v oblasti prevádzky. Psychologická príprava pacienta na operáciu O správne správanie psychologická príprava znižuje mieru úzkosti, pooperačné bolesti a výskyt pooperačných komplikácií. Sestra kontroluje, či súhlas s operáciou podpisuje pacient. V prípade núdzovej operácie môžu súhlas dať príbuzní. Bolestivé skúsenosti pacienta s nadchádzajúcou operáciou majú silný traumatický účinok. Pacient sa môže báť veľa: samotnej operácie a s ňou spojeného utrpenia a bolesti. Môže sa obávať výsledku operácie a jej následkov. V každom prípade je to práve sestra, vzhľadom na to, že je neustále s pacientom, kto by mal vedieť zistiť špecifiká strachu toho či onoho pacienta, určiť, čoho presne sa pacient bojí a aký veľký a hlboký je jeho strach. Sestra hlási všetky svoje postrehy ošetrujúcemu lekárovi, musí sa stať pozorným sprostredkovateľom a obojstranne pripraviť rozhovor medzi pacientom a ošetrujúcim lekárom o pripravovanej operácii, ktorý by mal pomôcť rozptýliť obavy. Lekár aj sestra musia pacienta „nakaziť“ svojím optimizmom, urobiť si z neho spoločníka v boji s chorobou a ťažkosťami pooperačného obdobia. Predoperačná príprava seniorov a starých ľudí Starší ľudia ťažšie tolerujú operáciu, ukážte precitlivenosť na niektoré lieky, sú náchylné na rôzne komplikácie v dôsledku zmien súvisiacich s vekom a sprievodných ochorení. Depresia, izolácia, odpor odrážajú zraniteľnosť psychiky tejto kategórie pacientov. Pozornosť na sťažnosti, láskavosť a trpezlivosť, dochvíľnosť pri plnení termínov podporujú pokoj, vieru v dobrý výsledok. Obzvlášť dôležité sú dychové cvičenia. Črevná atónia a zápcha, ktoré ju sprevádzajú, si vyžadujú vhodnú stravu, vymenovanie laxatív. Hypertrofia (adenóm) je bežná u starších mužov prostaty s ťažkosťami pri močení, a preto sa podľa indikácií moč odstraňuje katétrom. Kvôli slabej termoregulácii by mala byť predpísaná teplá sprcha a teplota vody vo vani je nastavená len na 37 * C. Po kúpeli sa pacient dôkladne osuší a teplo sa oblečie. Lieky na spanie sa podávajú na noc podľa predpisu lekára. Predoperačná príprava detí Tak ako u dospelých pacientov, podstatou predoperačnej prípravy detí je tvorenie najlepšie podmienky Pre chirurgická intervenciašpecifické úlohy, ktoré v tomto prípade vznikajú, a spôsoby ich riešenia však majú určité črty, ktoré sú vyjadrené čím viac, tým viac menej dieťa. Povaha prípravku a jeho trvanie závisí od mnohých faktorov: vek dieťaťa, doba prijatia od okamihu choroby (narodenie), prítomnosť sprievodných ochorení a komplikácií atď. Typ patológie a berie sa do úvahy aj naliehavosť operácie (plánovaná, núdzová). Niektoré opatrenia sú zároveň spoločné pre všetky choroby, zatiaľ čo druhá časť je použiteľná len pri príprave na určité operácie a v určitých situáciách. Sestra by mala byť dobre oboznámená s vekovými charakteristikami školenia a kompetentne vykonávať predpisy lekára. novorodencov a dojčatá operujú najčastejšie v núdzových a urgentných indikáciách v dôsledku malformácií vnútorné orgány. Hlavnými úlohami predoperačnej prípravy je prevencia respiračného zlyhania, hypotermie, porúch zrážanlivosti krvi a metabolizmu voda-soľ, ako aj boj proti týmto stavom. Staršie deti sa operujú plánovane aj podľa urgentných indikácií. V prvom prípade sa vykoná dôkladné klinické vyšetrenie. Veľkú pozornosť treba venovať šetreniu psychiky malé dieťa. Deti často prejavujú známky vzrušenia, pýtajú sa, kedy sa operácia uskutoční, a pociťujú strach zo zásahu. Neuropsychické poruchy sú niekedy spojené s manipuláciou vykonanou neočakávane, preto je vždy potrebné dieťaťu stručne vysvetliť povahu nadchádzajúceho postupu. Bezpodmienečne sa treba vyhýbať desivým slovám a výrazom, konať už nie krikom, ale jemným až rovnomerným zaobchádzaním. Inak zdravotná sestra môže negovať všetky snahy lekára o dosiahnutie dôvery, pokoja v duši dieťaťa, ktoré je naplánované na operáciu. Mentálna príprava má veľký význam pre priaznivý výsledok operácie a normálny priebeh pooperačného obdobia. Nastavenie čistiaceho klystíru Čistiace klystíry sa používajú na mechanické vyprázdňovanie hrubého čreva s: Kontraindikácie: krvácanie z tráviaci trakt; akútne zápalové ochorenia hrubého čreva a konečníka; zhubné novotvary konečníka; prvé dni po operácii; trhliny v oblasti konečník; rektálny prolaps; akútna apendicitída, peritonitída; masívny opuch. Vybavenie: systém pozostávajúci z hrnčeka Esmarch, spojovacej trubice dĺžky 1,5 m s ventilom alebo svorkou; statív; sterilný rektálny hrot, obrúsky; voda s teplotou 20°C, v množstve 1,5-2 l; teplomer vody; petrolatum; špachtľa na mazanie hrotu vazelínou; olejové plátno a plienky; nádoba s plátnom; panva; kombinézy: jednorazové rukavice, lekársky plášť, plátenná zástera, odnímateľné topánky. Príprava na postup. Umiestnite handričku pod zadok pacienta, visiacu do panvy a pokrytú plienkou. Vykonanie postupu. Dokončenie postupu. 1.Sprevádzajte pacienta na toaletu alebo podávajte nádobu, keď sa objaví nutkanie na defekáciu. Poskytnite toaletný papier. Ak pacient leží na cieve, potom, ak je to možné, zdvihnite čelo lôžka o 45°-60°. 2.Uistite sa, že postup bol úspešný. Ak pacient leží na cieve - odstráňte nádobu na stoličke (lavičke), prikryte handričkou. Preskúmajte výkaly. 3.Demontujte systémy. Vložiť do nádoby s dezinfekčným roztokom Pacienta umyť. .Vymeňte kabát, rukavice, zásteru. Vložte rukavice a zásteru do nádoby s dezinfekčným roztokom. 5.Použité veci dezinfikujte. Sanitárne a hygienické ošetrenie pacienta. Príprava operačného poľa V predvečer operácie by sa mal pacient okúpať alebo osprchovať a oblasť priľahlú k operačnému poľu a samotnému operačnému poľu by mal byť ráno v deň operácie starostlivo oholený. Pri príjme ťažko chorého operačného poľa sa sestra operačnej jednotky oholí. Príprava operačného poľa prebieha na predoperačnej sále pod vedením operačnej sestry, ktorá sa na operácii nezúčastňuje. Vzhľadom na to, že počas operácie je často potrebné rozšíriť rez, chĺpky sa oholia ďaleko za zamýšľané chirurgické pole. Počas operácií na pokožke hlavy sa spravidla všetky vlasy oholia. Výnimkou sú drobné ranky mäkkých tkanív a nezhubné kožné nádory, najmä u žien. Pred operáciou na brušných orgánoch sa oholí ochlpenie na celej prednej ploche brucha vrátane pubis. Pri operáciách žalúdka, pečene, sleziny si muži oholia aj chlpy na hrudi po úroveň bradaviek. Keď sa tento rez nachádza pod pupkom, oholia sa ochlpenie a horná časť stehien. U pacientov s inguinálne hernie a iné ochorenia tejto oblasti holia chĺpky v oblasti genitálií a perinea. Pri operáciách v konečníku sa chĺpky holia v hrádzi a na genitáliách, na vnútornom povrchu stehien a zadku. Pri operáciách na končatinách je do operačného poľa zaradený celý postihnutý segment končatiny. Pred operáciou pre kolenného kĺbu oholte si chĺpky, začínajúc od hornej tretiny stehna po stred dolnej časti nohy. U pacientov s kŕčovými žilami si vlasy ohoľte vo vhodnom inguinálnej oblasti, na pubis, celú nohu. Pri operáciách na mliečnej žľaze sa chĺpky v podpazuší holia. Ak je zámerom ukončiť operáciu kožným štepom, chĺpky na miestach určených na laloku treba oholiť opatrne a opatrne, aby nedošlo k poškriabaniu kože. Premedikácia Aplikácia je premedikácia lieky pri príprave pacienta na celkovú alebo lokálnu anestéziu, na zmiernenie psycho-emocionálneho stresu, ako aj na zníženie sekrécie slín a hlienu v dýchacom trakte, potlačenie nežiaducich autonómnych reflexov (tachykardia, arytmia), zvýšenie analgézie a prehĺbenie spánku na pódiu úvodnej anestézii, znížiť nepohodlie počas injekcie lokálneho anestetika, aby sa znížilo riziko nevoľnosti a vracania v pooperačnom období, aby sa zabránilo vdýchnutiu obsahu žalúdka počas úvodu do anestézie. Pri príprave na lokálnu anestéziu je potrebné venovať pozornosť pacientovi. Vysvetlite mu výhody lokálnej anestézie. V rozhovore s pacientom je potrebné presvedčiť ho, že operácia bude bezbolestná, ak pacient včas ohlási prejavy bolesti, ktoré je možné zastaviť pridaním anestetika. Pacient by mal byť starostlivo vyšetrený, najmä koža kde sa bude konať lokálna anestézia, pretože o pustulózne ochorenia a podráždenia kože, tento typ anestézie nemožno vykonať. Pacient to potrebuje zistiť alergických ochorení najmä alergický na anestetiká. Zmerajte pred anestéziou arteriálny tlak, telesnú teplotu, počítajte pulz. Pred premedikáciou požiadajte pacienta, aby sa vyprázdnil močového mechúra. 20-30 minút pred operáciou premedikujte: intramuskulárne v jednej injekčnej striekačke vstreknite 0,1% roztok atropínu, 1% roztok promedolu a 1% roztok difenhydramínu. Po premedikácii by mal byť pacient pri vedomí, ospalý, pokojný a v kontakte. Podrobný rozhovor, návrhy a emocionálna podpora sú neoddeliteľnou súčasťou prípravy na operáciu. Dávky liekov závisia od veku, hmotnosti, fyzického a psychického stavu. Ťažko chorí a oslabení, ako aj dojčatá a starší ľudia potrebujú menšie dávky. sedatíva a trankvilizéry. Naopak, pri psychomotorickej agitácii môžu byť potrebné vyššie dávky. Po premedikácii je potrebné prísne dodržiavať pokoj na lôžku až do ukončenia lokálnej anestézie. Pravidlá privádzania pacienta na operačnú sálu Po príprave operačného poľa sestra operačnej jednotky vyzlečie pacientovi spodnú bielizeň chirurgického oddelenia a pomôže prezliecť do bielizne operačnej jednotky. Pracovníci oddelenia v návlekoch na topánky a gázových maskách prinášajú nosidlá s pacientom na operačnú sálu. Ak je pacient pri vedomí, aktívny, potom sa samostatne presunie na operačný stôl z lehátka, ak je vo vážnom stave, pomáha mu sestra a sestra. Pacient musí byť umiestnený v správnej polohe. Umiestnenie alebo poloha pacienta na operačnom stole môže byť rôzna v závislosti od oblasti, v ktorej sa bude operačná rana nachádzať, od charakteru operácie, jej štádia a tiež od stavu pacienta. Poloha pacienta na operačnom stole · Na chrbte vodorovne - pri operáciách tváre, hrudníka, brušných orgánov, močového mechúra, vonkajších mužských pohlavných orgánov, končatín. · Poloha na chrbte s hlavou odhodenou dozadu - pri operáciách na štítna žľaza, hrtan. · Poloha na chrbte, valec na stole je umiestnený pod dolnými rebrami pre lepší prístup a vyšetrenie orgánov hornej časti brucha, pri operáciách na žlčníka, slezina. · Poloha na boku (vpravo alebo vľavo) - pri operáciách obličiek. · poloha na chrbte s dolných končatín, ohnuté v bedrových a kolenných kĺboch - pri gynekologických operáciách a pri operáciách v oblasti konečníka. · Trendelenburgova poloha so zníženým hlavovým koncom stola - pri operáciách panvových orgánov. · Poloha so spusteným spodným koncom stola - pri operáciách mozgu. · Poloha v ľahu na bruchu - pri operáciách na okcipitálnej oblasti hlavy, na chrbtici, krížovej oblasti. Röntgenové metódy výskumu R-štúdia žalúdka a dvanástnika. Účel: diagnostika chorôb žalúdka a dvanástnika Kontraindikácie: krvácanie z vredu Algoritmus vykonávania: . .Vysvetlite, že príprava nie je potrebná .Upozornite pacienta, aby prišiel na röntgenovú miestnosť v čase určenom lekárom. .V röntgenovej miestnosti pacient požije suspenziu síranu bárnatého v množstve 150-200 ml. 5.Doktor fotí Irrigoskopia (vyšetrenie hrubého čreva) Účel štúdie: diagnostika ochorení hrubého čreva. Vybavenie: 1,5 l suspenzie síranu bárnatého (36-37 *), systém pozostávajúci z Esmarchovho hrnčeka, spojovacej trubice dĺžky 1,5 m s ventilom alebo svorkou; statív; sterilný rektálny hrot, obrúsky; voda s teplotou 20°C, v množstve 1,5-2 l; teplomer vody; petrolatum; špachtľa na mazanie hrotu vazelínou; olejové plátno a plienky; nádoba s plátnom; panva; kombinézy: jednorazové rukavice, lekársky plášť, plátenná zástera, odnímateľné topánky. Algoritmus vykonávania: .Vysvetlite pacientovi priebeh a nevyhnutnosť tohto výkonu. .Vysvetlite význam nadchádzajúcej prípravy na štúdium: · vylúčiť zo stravy potraviny produkujúce plyn (zelenina, ovocie, mliečne výrobky, droždie, čierny chlieb); · dať pacientovi 30-60 ml ricínový olej sv 12-13 hod v predvečer štúdia; · dať 2 čistiace klystíry večer v predvečer štúdie a ráno 2 hodiny pred procedúrou; · ráno v deň štúdia dať chorý ľahký proteínové raňajky. 3.Odprevadiť pacienta do röntgenovej miestnosti v určenom čase. .Zadajte s klystírom suspenziu síranu bárnatého do 1,5 litra pripravenú v röntgenovej miestnosti. .Nasníma sa séria obrázkov. Intravenózna vylučovacia urografia operácia príprava pacienta ošetrovateľstvo Účel: diagnostika ochorení obličiek a močových ciest. Vybavenie: jednorazové injekčné striekačky 20 ml, 305 roztok tiosíranu sodného, všetko potrebné na čistiaci klystír, kontrastná látka (urografín alebo verografín podľa predpisu lekára). Algoritmus vykonávania: .Poučte pacienta a jeho rodinných príslušníkov o príprave na štúdiu .Uveďte dôsledky porušenia odporúčaní sestry .Vylúčte zo stravy potraviny produkujúce plyn na 3 dni pred štúdiom. .18-20 hodín pred štúdiou vylúčte príjem potravy. .Uistite sa, že deň pred večerou užívate preháňadlo podľa predpisu lekára; obmedziť príjem tekutín od popoludnia v predvečer štúdie. .V predvečer štúdie a ráno 2 hodiny pred štúdiom nasaďte čistiaci klystír. .Pred štúdiom neužívajte potraviny, lieky, nefajčite, nerobte si injekcie a iné procedúry. .Tesne pred zákrokom vyprázdnite močový mechúr. 10.Odprevadiť pacienta do röntgenovej miestnosti. 11.Urobte prehľadnú fotografiu. .Zaveďte podľa predpisu lekára intravenózne pomaly 20-40-60 ml kontrastnej látky. .Urobte sériu obrázkov. Príprava pacienta na endoskopiu V súčasnosti sa endoskopické metódy výskumu používajú na diagnostiku aj liečbu. rôzne choroby. Osobitnú úlohu pri rozpoznávaní zohráva moderná endoskopia skoré štádia najmä veľa chorôb onkologické ochorenia(rakovina) rôzne telá(žalúdok, močový mechúr, pľúca). Najčastejšie sa endoskopia kombinuje s cielenou (vizuálne kontrolovanou) biopsiou, terapeutické opatrenia(podávanie liekov), sondovanie. Endoskopia - vizuálna vyšetrovacia metóda duté orgány pomocou opto-mechanických osvetľovacích zariadení. Endoskopické metódy zahŕňajú: Bronchoskopia<#"16" src="doc_zip2.jpg" />Gastroskopia<#"16" src="doc_zip3.jpg" />Hysteroskopia<#"16" src="doc_zip4.jpg" />Kolonoskopia - sliznica hrubého čreva. Kolposkopia - vstup do pošvy a pošvové steny. Laparoskopia<#"16" src="doc_zip7.jpg" />Otoskopia - externá zvukovodu a ušný bubienok. Sigmoidoskopia - konečník a distálne esovité hrubé črevo. Ureteroskopia<#"16" src="doc_zip10.jpg" />Cholangioskopia<#"16" src="doc_zip11.jpg" />Cystoskopia<#"16" src="doc_zip12.jpg" />Ezofagogastroduodenoskopia – vyšetrenie pažeráka, dutiny žalúdka a dvanástnika. Fistuloskopia - vyšetrenie vnútorných a vonkajších fistúl. Torakoskopia<#"16" src="doc_zip15.jpg" />Kardioskopia<#"16" src="doc_zip16.jpg" />Angioskopia<#"16" src="doc_zip17.jpg" />Artroskopia<#"16" src="doc_zip18.jpg" />Ventrikuloskopia<#"justify">Príprava pacienta na fibrogastroduodenoskopiu (FGDS) FGDS - endoskopické vyšetrenie pažeráka, žalúdka, dvanástnika, pomocou gastroskopu. O táto štúdia gastroskop sa zavádza cez ústa. Účel: liečebný, diagnostický (zisťovanie stavu sliznice študovaných orgánov - zápaly, vredy, polypy, nádory; biopsia, podávanie liekov). Indikácie: ochorenia pažeráka, žalúdka, dvanástnika. Sekvenovanie: )Informujte pacienta o účele a priebehu zákroku, získajte jeho súhlas. )V predvečer štúdia posledný termín jedlo najneskôr do 21h (ľahká večera). )Štúdia sa uskutočňuje na prázdny žalúdok (nepiť, nefajčiť, neužívať lieky). )Upozornite pacienta, že počas štúdie nebude môcť hovoriť a prehĺtať sliny. )Na vyšetrenie si so sebou vezmite uterák (na pľuvanie slín). )Ak existujú snímateľné zubné protézy, upozornite pacienta, že je potrebné ich odstrániť. )Vysvetlite pacientovi, že bezprostredne pred štúdiou sa vykoná anestézia hltana a hltana (roztokom lidokaínu alebo dikaínu) zavlažovaním z inhalátora. )Poloha pacienta leží na ľavej strane. )Po vyšetrení nejedzte 2 hodiny. Príprava pacienta na sigmoidoskopiu (RRS) RRS - endoskopické vyšetrenie rekta a sigmoidálneho hrubého čreva pomocou rigidného endoskopu (rektoskopu). V tejto štúdii je proktoskop vložený cez konečník o 25-30 cm. Účel: terapeutický, diagnostický (zisťovanie stavu sliznica - zápal, získajú sa erózie, krvácania, nádory, vnútorné hemoroidy, stery, vykonajú sa biopsie). Indikácie: ochorenia konečníka a sigmoidálneho hrubého čreva. Sekvenovanie: )Informujte pacienta o účele a priebehu štúdie, získajte jeho súhlas. )Tri dni pred štúdiom vylúčte zo stravy potraviny, ktoré podporujú tvorbu plynov. )Večer a ráno v predvečer štúdie - čistiaci klystír s účinkom "čistých vôd". )V predvečer štúdie o 12:00 pacient vypije 60 ml 25% roztoku síranu bárnatého. )Štúdia sa uskutočňuje ráno na prázdny žalúdok. )Poloha pacienta počas štúdie leží na ľavej strane s nohami zdvihnutými k žalúdku. )Pred vyšetrením sa oblasť anestetizuje. konečník 3% dikaínová masť. Príprava pacienta na cystoskopiu Cystoskopia je endoskopické vyšetrenie močového mechúra cystoskopom. Pri tomto type štúdie sa cystoskop vloží cez močovú trubicu. Účel: liečebný, diagnostický (zisťovanie stavu sliznice - ulcerácia, papilómy, nádory, prítomnosť kameňov, stanovenie vylučovacej schopnosti obličiek). Indikácie: ochorenia močového systému. Sekvenovanie: )Informujte pacienta o účele a priebehu nadchádzajúcej štúdie, získajte jeho súhlas. )Pred štúdiom vyprázdnite močový mechúr. )Vykonajte hygienickú toaletu genitálií. )Poloha pacienta počas štúdie na chrbte, s nohami od seba, ohnutými v kolenách, na urologickom kresle. )Vonkajšie otvorenie močovej trubice sa ošetrí sterilným roztokom Furacilínu alebo Rivanolu. )So zavedením cystoskopu, vonkajšieho otvoru močovej trubice, liečených anestetikami. )Po štúdii dodržujte odpočinok na lôžku najmenej dve hodiny. Príprava pacienta na bronchoskopiu Bronchoskopia je endoskopické vyšetrenie bronchiálneho stromu pomocou bronchoskopu. V tejto štúdii sa bronchoskop vkladá cez ústa. Účel: terapeutický, diagnostický (diagnostika erózií a vredov bronchiálnej sliznice, extrakcia cudzie telesá odstránenie polypov, liečba bronchiektázie, pľúcne abscesy, podávanie liekov, extrakcia spúta, biopsia). Sekvenovanie: )Informujte pacienta o účele a priebehu nadchádzajúcej štúdie, získajte jeho súhlas. )Štúdia sa uskutočňuje na prázdny žalúdok. ZÁKAZ FAJČIŤ. Vo večerných hodinách, ako to predpísal lekár, zaveďte trankvilizéry. )Bezprostredne pred štúdiom vyprázdnite močový mechúr. )Bezprostredne pred štúdiou, podľa predpisu lekára, podajte subkutánnu injekciu 0,1% roztoku atropínu 1,0 ml, 1% roztoku difenhydramínu 1,0 ml. )Poloha pacienta počas štúdie sedí alebo leží s hlavou odhodenou dozadu. )Pred zavedením bronchoskopu anestetizujte hornú časť dýchacieho traktu
)Po štúdii nejedzte ani nefajčite 2 hodiny. Zabezpečenie infekčnej bezpečnosti pacienta Po prepustení každého pacienta sa posteľ, nočný stolík, stojan na podložku utrie handrami hojne navlhčenými v dezinfekčnom roztoku. Lôžko je pokryté podstielkou, ktorá prešla komorovým spracovaním podľa režimu pre vegetatívne formy mikróbov. Ak je to možné, dodržujte cyklické plnenie komôr. Pacientovi sa poskytujú jednotlivé predmety starostlivosti: pľuvadlo, podstielka a pod., ktoré sa po použití ihneď odstránia z oddelenia a dôkladne sa umyjú. Po prepustení pacienta položky individuálna starostlivosť podrobené dezinfekcii. Na chirurgické oddelenia je prísne zakázané prijímať plyšové hračky a iné predmety, ktoré neznesú dezinfekciu. Na konci práce sa menia župany, masky, papuče. Neoprávnený pohyb pacientov z oddelenia na oddelenie a vstup na iné oddelenia je prísne zakázaný. Výmena spodnej bielizne a posteľnej bielizne sa vykonáva najmenej 1 krát za 7 dní (po hygienickom praní). Okrem toho je potrebné vymeniť bielizeň v prípade znečistenia. Pri výmene spodnej bielizne a posteľnej bielizne sa starostlivo zbiera do bavlnených vrecúšok alebo nádob s vrchnákom. Je prísne zakázané vyhadzovať použitú bielizeň na podlahu alebo do otvorených nádob. Triedenie a demontáž špinavej bielizne sa vykonáva v špeciálne určenej miestnosti mimo oddelenia. Po výmene bielizne sa všetky predmety v miestnosti a podlaha utrú dezinfekčným roztokom. Pacienti sú prepustení v samostatnej miestnosti (prepúšťacia miestnosť). Papuče a iná obuv po prepustení alebo smrti pacienta sa utierajú tampónom navlhčeným v 25% roztoku formalínu alebo 40% roztoku octová kyselina kým vnútorný povrch nie je úplne navlhčený. Potom sa topánky umiestnia na 3 hodiny do plastového vrecka, potom sa vyberú a 10-12 hodín vetrajú, kým nezmizne zápach prípravku. Oddelenie je udržiavané v čistote a poriadku. Čistenie sa vykonáva najmenej 2 krát denne mokrou metódou, mydlom a roztokom sódy. Dezinfekčné prostriedky použite po výmene bielizne a príp nozokomiálnych infekcií. Na oddeleniach pre pacientov s purulentno-septickými ochoreniami a pooperačné hnisavé komplikácie denné čistenie sa vykonáva s povinným používaním dezinfekčných prostriedkov. Vlastnosti prípravy pacienta na núdzovú operáciu Núdzové operácie sú nevyhnutné pri úrazoch (úrazy mäkkých tkanív, zlomeniny kostí) a akútnej chirurgickej patológii (apendicitída, cholecystitída, komplikované vredy, uškrtené hernie, črevná obštrukcia zápal pobrušnice). Pohotovostné operácie si vynucujú, aby bola príprava čo najkratšia, pričom sa vykonala len nevyhnutná sanitácia, dezinfekcia a oholenie operačného poľa. Je potrebné mať čas na určenie krvnej skupiny, Rh faktora, meranie teploty. Z preplneného žalúdka sa odoberá obsah, sondovanie žalúdka sa vykonáva v prípadoch, keď pacient deň predtým zjedol jedlo po 17-18 hodine. Klystíry nie sú potrebné pred urgentnými operáciami, keďže na to zvyčajne nie je čas, navyše u pacientov, ktorí sú v kritický stav tento postup môže byť veľmi náročný. Počas núdzových operácií pre akútne ochorenia orgánov brušnej dutiny staging klystír je všeobecne kontraindikovaný. Ak je to indikované, urgentne sa zavedie intravenózna infúzia a pacient s operačný systém doručené na operačnú sálu, kde pokračujú v nevyhnutných opatreniach už počas anestézie a operácie. Pooperačný manažment pacientov Pooperačná komplikácia je nový patologický stav, ktorý nie je charakteristický pre normálny priebeh pooperačného obdobia a nie je dôsledkom progresie základného ochorenia. Komplikácie je dôležité odlíšiť od operačných reakcií, ktoré sú prirodzená reakcia telo pacienta k chorobe a prevádzkovej agresii. Pooperačné komplikácie na rozdiel od pooperačných reakcií dramaticky znižujú kvalitu liečby, odďaľujú rekonvalescenciu a ohrozujú život pacienta. Prideľte včasné (od 6-10% a až 30% s predĺženými a rozsiahlymi operáciami) a neskoré komplikácie. Pri vzniku pooperačných komplikácií je dôležitá každá zo šiestich zložiek: pacient, choroba, operátor, metóda, prostredie a náhoda. Komplikácie môžu byť: · vývoj porúch spôsobených základným ochorením; · porušenie funkcií životne dôležitých systémov (respiračné, kardiovaskulárne, pečeň, obličky) spôsobené sprievodnými ochoreniami; · následky vád pri vykonávaní operácie Dôležité sú znaky nemocničnej infekcie a systém starostlivosti o pacienta v danej nemocnici, schémy prevencie určitých stavov, diétna terapia, výber zdravotníckeho a ošetrovateľského personálu. Pooperačné komplikácie sú náchylné na progresiu a recidívu a často vedú k ďalším komplikáciám. Neexistujú žiadne mierne pooperačné komplikácie. Vo väčšine prípadov sú potrebné opakované zásahy. Frekvencia pooperačných komplikácií je asi 10 %, pričom podiel infekčných je 80 %. Riziko sa zvyšuje pri núdzových, ako aj dlhodobých operáciách. Faktor trvania operácie je jedným z hlavných faktorov vzniku hnisavých komplikácií. Technické chyby: neadekvátny prístup, nespoľahlivá hemostáza, traumatické vedenie, náhodné (nepozorované) poškodenie iných orgánov, neschopnosť vymedziť pole pri otvorení dutého orgánu, ponechanie cudzích teliesok, neadekvátne zásahy, defekty stehov, nedostatočná drenáž, poruchy pooperačného manažmentu. Prevencia komplikácií v skorom a neskorom pooperačnom období Hlavnými úlohami pooperačného obdobia sú: prevencia a liečba pooperačných komplikácií, urýchlenie regeneračných procesov, obnovenie pracovnej schopnosti pacienta. Pooperačné obdobie je rozdelené do troch fáz: skoré - prvých 3-5 dní po operácii, neskoré - 2-3 týždne, vzdialené (alebo rehabilitačné obdobie) - zvyčajne od 3 týždňov do 2 - 3 mesiacov. Pooperačné obdobie začína bezprostredne po ukončení operácie. Po ukončení operácie, keď sa obnoví spontánne dýchanie, sa odstráni endotracheálna trubica, pacient je v sprievode anestéziológa a sestry prevezený na oddelenie. Sestra musí pripraviť funkčné lôžko pre návrat pacienta, nastaviť ho tak, aby sa k nemu dalo pristupovať zo všetkých strán, racionálne zariadiť potrebné vybavenie. Posteľné prádlo je potrebné narovnať, zohriať, oddelenie vetrať, jasné svetlo stlmiť. V závislosti od stavu, charakteru operácie zabezpečujú určitú polohu pacienta na lôžku. Po operáciách brušnej dutiny v lokálnej anestézii je vhodná poloha so zdvihnutým hlavovým koncom a mierne pokrčenými kolenami. Táto poloha podporuje relaxáciu. brušné svaly. Ak neexistujú žiadne kontraindikácie, po 2-3 hodinách môžete ohýbať nohy, prevrátiť sa na bok. Najčastejšie je pacient po anestézii uložený vodorovne na chrbte bez vankúša s hlavou otočenou na jednu stranu. Táto poloha slúži ako prevencia anémie mozgu, zabraňuje prenikaniu hlienov a zvratkov do dýchacích ciest. Po operáciách chrbtice by mal byť pacient uložený na brucho po priložení štítu na lôžko. Pacienti, ktorí boli operovaní celková anestézia, potrebujú neustále sledovanie až po prebudenie a obnovenie nezávislého dýchania a reflexov. Sestra sleduje pacienta Všeobecná podmienka, vzhľad, farba kože, frekvencia, rytmus, náplň pulzu, frekvencia a hĺbka dýchania, diuréza, výtok plynov a stolice, telesná teplota. Na boj proti bolesti sa morfín, omnopon, promedol injikuje subkutánne. Počas prvého dňa sa to robí každých 4-5 hodín. Na prevenciu tromboembolických komplikácií je potrebné bojovať proti dehydratácii, aktivovať pacienta na lôžku, fyzioterapia od prvého dňa pod vedením sestry, s kŕčové žilyžily podľa indikácií - obväzovanie nôh elastickým obväzom, zavedenie antikoagulancií. Tiež je potrebné zmeniť polohu v posteli, banky, horčičné náplasti, dychové cvičenia pod vedením sestry: nafukovanie gumových vakov, lopty. Pri kašli sú zobrazené špeciálne manipulácie: mali by ste položiť dlaň na ranu a pri kašli ju ľahko stlačiť. Zlepšujú krvný obeh a ventiláciu pľúc. Ak je pacientovi zakázané piť a jesť, je predpísané parenterálne podávanie roztokov bielkovín, elektrolytov, glukózy, tukových emulzií. Na doplnenie straty krvi a na účely stimulácie sa transfúzia krvi, plazmy, krvných náhrad. Niekoľkokrát denne by sestra mala vyčistiť ústa pacienta: utrieť ich guľôčkou navlhčenou peroxidom vodíka, slabým roztokom hydrogénuhličitanu sodného, kyselina boritá alebo roztok manganistanu draselného slizníc, ďasien, zubov; odstráňte plak z jazyka citrónová kôra alebo tampón namočený v roztoku pozostávajúcom z čajovej lyžičky hydrogénuhličitanu sodného a lyžice glycerínu v pohári vody; namažte pery vazelínou. Ak to stav pacienta dovoľuje, musíte mu ponúknuť vypláchnutie úst. Pri dlhotrvajúcom pôste, aby sa zabránilo zápalu príušnej žľazy, sa odporúča žuť (neprehĺtať) čierne sušienky, plátky pomaranča, plátky citróna, aby sa stimulovalo slinenie. Po operácii brucha (laparotómia) sa môže vyskytnúť čkanie, regurgitácia, vracanie, nadúvanie, zadržiavanie stolice a plynov. Pomoc pacientovi spočíva vo vyprázdnení žalúdka sondou (po operácii žalúdka sondu zavedie lekár), zavedenou cez nos alebo ústa. Na odstránenie pretrvávajúceho štikútania sa subkutánne injikuje atropín (0,1% roztok 1 ml), chlórpromazín (2,5% roztok 2 ml), vykoná sa cervikálna vagosympatická blokáda. Ak chcete odstrániť plyny, vložte hadicu na výstup plynu, vymenujte medikamentózna liečba. Po operáciách na hornom gastrointestinálnom trakte sa o 2 dni neskôr podáva hypertonická klyzma. Po operácii sa pacienti niekedy nemôžu sami vymočiť kvôli nezvyčajnej polohe, kŕčom zvierača. Na boj proti tejto komplikácii sa na oblasť močového mechúra umiestni vyhrievacia podložka, ak neexistujú žiadne kontraindikácie. Polievanie vodou, teplá nádoba, intravenózne podanie roztoku urotropínu, síranu horečnatého, injekcie atropínu, morfínu tiež vyvolávajú močenie. Ak boli všetky tieto opatrenia neúčinné, uchýlia sa k katetrizácii (ráno a večer), pričom sa vedú záznamy o množstve moču. Znížená diuréza môže byť príznakom závažnej komplikácie pooperačného zlyhania obličiek. V dôsledku porušenia mikrocirkulácie v tkanivách v dôsledku ich predĺženej kompresie sa môžu vyvinúť preležaniny. Aby sa predišlo tejto komplikácii, je potrebný súbor cielených opatrení. V prvom rade je potrebná starostlivá starostlivosť o pleť. Pri umývaní pokožky je lepšie použiť jemné a tekuté mydlo. Po umytí by mala byť pokožka dôkladne vysušená a v prípade potreby navlhčená krémom. Zraniteľnosť (krížová kosť, lopatky, týl, zadná plocha lakťový kĺb, päty) treba namazať gáfrový alkohol. Na zmenu charakteru tlaku na tkanivo sa pod tieto miesta umiestňujú gumené kruhy. Mali by ste tiež sledovať čistotu a suchosť posteľnej bielizne, starostlivo narovnať záhyby na plachte. Pozitívne pôsobí masáž, použitie špeciálneho antidekubitného matraca (matrac s neustále sa meniacim tlakom v oddelených častiach). Pre prevenciu dekubitov má veľký význam včasná aktivizácia pacienta. Ak je to možné, musíte pacientov položiť, zasadiť alebo aspoň otočiť zo strany na stranu. Mali by ste tiež naučiť pacienta pravidelne meniť polohu tela, ťahať sa, stúpať, skúmať zraniteľné oblasti pokožky. Ak je človek pripútaný na stoličku alebo invalidný vozík, treba mu odporučiť, aby približne každých 15 minút uvoľnil tlak na zadok – predklonil sa a zdvihol sa, opierajúc sa o ramená stoličky. Starostlivosť o pooperačné komplikácie Krvácanie môže skomplikovať akýkoľvek zásah. Okrem vonkajšieho krvácania treba pamätať na výron krvi v dutine alebo lúmene dutých orgánov. Príčinou je nedostatočná hemostáza pri operácii, vykĺznutie ligatúry z podviazanej cievy, prolaps krvnej zrazeniny, poruchy zrážanlivosti krvi. Pomoc spočíva v odstránení zdroja krvácania (často operáciou, niekedy konzervatívnymi opatreniami - chlad, tamponáda, tlakový obväz), topická aplikácia hemostatické látky (trombín, hemostatická špongia, továrenská fólia), doplnenie straty krvi, zvýšenie zrážanlivosti krvi (plazma, chlorid vápenatý, vikasol, kyselina aminokaprónová). Pľúcne komplikácie sú spôsobené zhoršenou cirkuláciou a ventiláciou pľúc v dôsledku plytkého dýchania v dôsledku bolesti v rane, hromadenia hlienu v prieduškách (zlé vykašliavanie a vykašliavanie), stázy krvi v zadných častiach pľúc (dlhý pobyt na späť), zníženie vychýlenia pľúc v dôsledku opuchu žalúdka a čriev. Prevencia pľúcne komplikácie je predtréning dychové cvičenia a kašeľ, časté zmeny polohy v posteli so zvýšeným hrudníkom, kontrola bolesti. Paréza žalúdka a čriev sa pozoruje po operáciách brušnej dutiny v dôsledku atónie svalov tráviaceho traktu a je sprevádzaná škytavkou, grganím, vracaním a zadržiavaním stolice a plynov. Pri absencii komplikácií z operovaných orgánov možno parézu riešiť nazogastrickým odsávaním, hypertonickým klystírom a hadičkami na odvod plynov a intravenóznym podaním. hypertonické roztoky, látky, ktoré zlepšujú peristaltiku (prozerín), zmierňujú kŕče (atropín). Peritonitída je zápal pobrušnice, najzávažnejšia komplikácia intraperitoneálnych operácií, najčastejšie v dôsledku divergencie (nedostatočnosti) stehov umiestnených na žalúdku alebo črevách. O akútny nástup náhle sa objaví bolesť, ktorej počiatočná lokalizácia často zodpovedá postihnutému orgánu. Ďalej sa bolesť rozširuje. Zároveň prudko narastá intoxikácia: stúpa teplota, zrýchľuje sa pulz, ostrejšie črty tváre, sucho v ústach, nevoľnosť, vracanie, svalové napätie v prednej brušnej stene. Na pozadí masívnej antibiotickej terapie, ako aj u oslabených starších pacientov, nie je obraz peritonitídy taký výrazný. Ak sa objavia pobrušnicové symptómy, zakážte pacientovi piť a jesť, dajte na brucho prechladnutie, nepodávajte lieky proti bolesti, prizvite lekára. Psychóza po operácii sa vyskytuje u oslabených, excitabilných pacientov. Prejavujú sa motorickou excitáciou s dezorientáciou, halucináciami, delíriom. V tomto stave môže pacient vyskočiť z postele, odtrhnúť obväz, zraniť ostatných okolo seba. Presviedčanie, pokusy pacienta upokojiť, položiť sú neúčinné. Ako predpísal lekár, 2,5% roztok chlórpromazínu sa podáva subkutánne. tromboembolické komplikácie. Predispozíciou k rozvoju trombózy sú osoby s kŕčovými žilami, poruchou zrážanlivosti krvi, spomaleným prietokom krvi, poranením ciev pri operácii, obézni, ale aj oslabení (najmä onkologickí) pacienti, ženy, ktoré veľa rodili. S tvorbou trombu a zápalom žily dochádza k tromboflebitíde. Prvá pomoc spočíva v prísnom odpočinku na lôžku, aby sa predišlo oddeleniu hlbokého žilového trombu a embólii jeho prietokom krvi do nadložných oddelení. obehový systém, dokonca aj do pľúcnej tepny so všetkými následnými komplikáciami až po bleskovú smrť z upchatia hlavného kmeňa pľúcnej tepny. Pre prevenciu trombózy má veľký význam aktivita pacienta v pooperačnom období (zníženie stagnácie), boj proti dehydratácii, nosenie elastických obväzov (pančúch) pri kŕčových žilách. Lokálna liečba tromboflebitída je znížená na uloženie olejovo-balzamikových obväzov (heparínová masť), čím sa končatina dostane do zvýšenej polohy (Behlerova pneumatika, valec). Ako predpisuje lekár, užívajúci antikoagulanciá pod kontrolou indikátorov systému zrážania krvi. Pooperačná starostlivosť o deti Anatomické a fyziologické vlastnosti tela dieťaťa určujú potrebu špeciálnych pooperačná starostlivosť. Sestra by mala poznať vekové normy hlavného fyziologické ukazovatele, charakter výživy detí, rôzne vekových skupín, ako aj jasné pochopenie patológie a princípu chirurgickej intervencie. Medzi faktormi, ktoré ovplyvňujú priebeh pooperačného obdobia u detí a určujú potrebu špeciálnej starostlivosti o ne, má prvoradý význam mentálna nezrelosť pacienta a zvláštna reakcia tela na chirurgickú traumu. Všeobecné zásady pooperačná starostlivosť o deti Po dodaní dieťaťa z operačnej sály na oddelenie je uložené na čisté lôžko. Väčšina pohodlná poloha najprv - na chrbte bez vankúša. Malé deti, nechápajúce vážnosť stavu, sú prehnane aktívne, často menia polohu na lôžku, takže sa musia uchýliť k fixácii pacienta priviazaním končatín k posteli pomocou manžiet. U veľmi nepokojných detí je trup navyše fixovaný. Fixácia by nemala byť hrubá. Príliš tesné sťahovanie končatín manžetami spôsobuje bolesť a prekrvenie žíl a môže spôsobiť podvýživu chodidla alebo ruky až nekrózu. Prsty by mali voľne prechádzať medzi manžetou a pokožkou. Dĺžka fixácie závisí od veku dieťaťa a typu anestézie. Zvracanie sa často vyskytuje počas prebúdzania sa z anestézie, preto je dôležité zabrániť vdýchnutiu zvratkov, aby sa predišlo aspiračnej pneumónii a asfyxii. Akonáhle sestra spozoruje nutkanie na vracanie, okamžite otočí hlavu dieťaťa na jednu stranu a po zvracaní opatrne utrie ústa dieťaťa čistou plienkou. V období prebúdzania a nasledujúcich hodín je dieťa veľmi smädné a nástojčivo si pýta vodu. Zároveň sa sestra prísne riadi pokynmi lekára a neumožňuje nadmerný príjem vody, čo môže spôsobiť opakované zvracanie. V bezprostrednom pooperačnom období u detí má boj proti bolesti veľký význam. Ak je dieťa nepokojné a sťažuje sa na bolesť v oblasti pooperačnej rany alebo inde, sestra o tom ihneď informuje lekára. Zvyčajne sú v takýchto prípadoch predpísané upokojujúce lieky proti bolesti. Lieky dávkuje len lekár. Pooperačné stehy sú zvyčajne uzavreté aseptickou náplasťou. V procese starostlivosti o pacienta sestra zabezpečuje čistotu obväzu v oblasti švíkov. V pooperačnom období sa najčastejšie pozorujú nasledujúce komplikácie: § Hypertermia sa vyvíja hlavne u dojčiat a prejavuje sa zvýšením telesnej teploty až na 39 ° C a viac, často sprevádzané konvulzívny syndróm. Aplikujte ľadové obklady na oblasť hlavné plavidlá(stehenné tepny), dieťa sa obnaží, koža sa utrie alkoholom. Ako predpisuje lekár, antipyretiká sa podávajú perorálne alebo parenterálne § Zlyhanie dýchania sa prejavuje dýchavičnosťou, modrastým sfarbením pier alebo celkovou cyanózou, plytkým dýchaním. Môže prísť náhle zastavenie dýchanie. Komplikácia sa vyvíja náhle a postupne. Dôležitá je najmä úloha sestry v prevencii respiračného zlyhania (prevencia aspirácie zvratkami, pravidelné odsávanie hlienov z nosohltana). V život ohrozujúcich stavoch sestra poskytuje prvú pomoc, poskytuje dieťaťu kyslík (oxygenoterapia, mechanická ventilácia). § Krvácanie môže byť vonkajšie alebo vnútorné a prejavuje sa priamymi alebo nepriamymi znakmi. Priamymi znakmi sú krvácanie z pooperačnej rany, zvracanie krvi, jej prímes v moči alebo stolici. Nepriame príznaky zahŕňajú bledosť kože a viditeľných slizníc, studený pot, tachykardiu, zníženie krvného tlaku. V každom prípade sestra hlási akékoľvek známky krvácania, ktoré vidí. § Oligúria, anúria – zníženie alebo zastavenie vylučovania moču. Prudký pokles množstva moču naznačuje buď výrazný pokles BCC, alebo poškodenie obličiek. V každom prípade by sestra mala informovať lekára o zmenách v diuréze, ktoré u pacienta zaznamenala. Vlastnosti výživy Prvýkrát po operácii žalúdka a čriev je predpísaná diéta číslo 0. Strava pozostáva z tekutých a rôsolovitých jedál. Povolené: čaj s cukrom, ovocné a bobuľové kissels, želé, šípkový vývar s cukrom, šťavy čerstvé bobule a ovocie, zriedené sladkou vodou, slabým vývarom, ryžová voda. Jedlo sa podáva v častých jedlách v malých množstvách počas dňa. Diéta je predpísaná nie dlhšie ako 2-3 dni. Vlastnosti výživy po apendektómii · 1. deň - hlad · 2. deň - minerálka bez plynu, šípkový vývar, kompót zo sušeného ovocia Počas nasledujúcich troch dní: · Všetky jedlá sú tekuté a pyré · Časté menšie jedlá · Čaj s cukrom, šípkový vývar, kompót · Nízkotučný kurací vývar · Kissels z želé, ovocia a bobúľ · Pred jedlom po dobu 20-30 minút pohár teplého prevarená voda a 1 pohár 1,5 hodiny po Pooperačná diéta zahŕňa odpustenie: tučné, múčne, slané jedlá a údeniny. Vlastnosti výživy po cholecystektómii Približná denná strava Prvé raňajky Pohár šípkového vývaru, nízkotučný tvaroh s malým množstvom kyslej smotany, mrkvové pyré. obed Pohár čaju s džemom z čiernych ríbezlí alebo citrón s bielym toastom. Zemiaková polievka s koreňmi mrkvy; varené chudé ryby, varené kuracie alebo parné hovädzie kotlety; pohár kompótu zo sušeného ovocia. Para proteínová omeleta, zemiaková kaša, krupicová kaša, ryža, alebo dobre roztlačená pohánková kaša s mliekom. Pred spaním Pohár teplého želé so včerajším bielym chlebom alebo sušienkami. Pohár teplého kompótu zo sušeného ovocia. Parná omeleta alebo vajíčko namäkko, parný rezeň, s mrkvovým, zemiakovým alebo cviklovým pyré. Pohárik čaju. obed Kompót, mlieko, prípadne jednodňový jogurt, biele pečivo, plátok varenej ryby. Doska zeleninová polievka, zemiaková kaša s mäsovou paštétou alebo rybou, čaj s mliekom. Čaj s citrónom a sušienky. Varená repa, s malým množstvom nízkotučnej kyslej smotany, krajec chleba, želé. Pred spaním Proteínová omeleta v pare. V noci pri prebudení pohár ovocný džús zriedený vodou. Takže zlomkové vyvážená strava, liečebný telocvik podľa predpisu lekára, pravidelné prechádzky na čerstvý vzduch, a dobrá nálada a optimistický prístup je kľúčom k úspešnej prevencii nežiaducich komplikácií po operácii Vlastnosti výživy po hemoroidektómii Po hemoroidektómii, ako aj po akejkoľvek inej operácii na tráviacich orgánoch je predpísaná diéta. V pooperačnom období 1-2 dni - hlad. Na 2-3 deň - tekuté a želé podobné jedlá; 200 ml odtučneného mäsa príp kurací vývar, sladený slabý čaj, šípkový nálev, ovocné želé. Na 3-4 deň - pridajte vajíčko namäkko, proteín parná omeleta, nízkotučný krém. Na 5. – 6. deň sú v strave kaše z kaše s mliekom, zemiaková kaša, zeleninová krémová polievka. Jedlo by malo byť zlomkové až 5-6 krát denne, v malých porciách. Jedlo vo varenej a pyré. Zo zeleniny sa odporúča: repa, mrkva, cuketa, tekvica, karfiol. Všetka zelenina by sa mala konzumovať varená. Z ovocia: banány, jablkové základy šupky (najlepšie pečené), slivky, marhule (možno nahradiť sušenými slivkami a sušenými marhuľami). Vylúčiť: · Akútna · Alkohol Prevencia komplikácií pooperačných rán Rana po operácii je prakticky sterilná. Starostlivosť o takúto ranu spočíva v udržiavaní čistého a pokojného obväzu. Niekoľkokrát denne musíte monitorovať jeho stav, sledovať pohodlie, bezpečnosť obväzu, jeho čistotu a navlhčenie. Ak je rana pevne zašitá, obväz by mal byť suchý. V prípade mierneho zvlhčenia by sa mali horné vrstvy obväzu vymeniť za sterilný materiál, v žiadnom prípade by sa rana nemala obnažiť. V oblasti pooperačnej rany by nemalo byť žiadne začervenanie, opuch, infiltrácia alebo výtok. Sestra musí informovať lekára o objavení sa príznakov zápalu. Vlastnosti starostlivosti o pacientov s drenážmi, absolventov Všetky drenáže musia byť sterilné a musia sa použiť len raz. Skladujú sa na sterilnom stole alebo v sterilnom antiseptickom roztoku. Pred použitím sa premyjú sterilným 0,9% roztokom chloridu sodného. Rúrkové drény zavedie do rany alebo dutiny lekár. Drenáže môžu byť odstránené cez ranu, ale častejšie sú odstránené samostatnými dodatočnými vpichmi v blízkosti pooperačnej rany a sú fixované stehmi na kožu. Koža okolo drenáže sa denne ošetruje 1% roztokom brilantnej zelene a vymieňajú sa gázové obrúsky „nohavičky“. Sestra sleduje množstvo a charakter výtoku cez drenáž. V prítomnosti hemoragického obsahu sa nevyhnutne zavolá lekár, meria sa krvný tlak a vypočíta sa pulz. Odtoková trubica od pacienta môže byť predĺžená sklenenými a gumenými trubicami. Nádoba, do ktorej sa spúšťa, musí byť sterilná a naplnená 1/4 dielom antiseptického roztoku. Aby sa zabránilo prenikaniu infekcie cez drenážnu trubicu, nádoba sa mení denne. Pacient je uložený na funkčnom lôžku tak, aby bola viditeľná drenáž a starostlivosť o ňu nebola náročná, sú uložené v polohe napomáhajúcej voľnému odtoku výtoku. Pri použití aktívnej drenáže pomocou elektrického odsávania je potrebné sledovať jej činnosť, udržiavanie tlaku v systéme v rozmedzí 20-40 mm Hg a plnenie nádoby. Ak existujú pochybnosti o priechodnosti drenáže, je naliehavo privolaný lekár. Umývanie rany alebo dutiny cez drenáž sa vykonáva podľa predpisu lekára pomocou injekčnej striekačky, ktorá musí byť tesne pripojená k drenážnej trubici. Vypustený exsudát je možné podľa predpisu lekára poslať na vyšetrenie do bakteriologického laboratória v špeciálnej skúmavke. Odstránenie tubulárnych drénov vykonáva lekár. Ak drenáž pri manipulácii vypadne z rany alebo dutiny, sestra o tom okamžite informuje lekára. Použitá drenáž sa znovu nezavádza. Ligácia pacienta s drenážami v pleurálnej dutine Indikácie: starostlivosť o drenáž v pooperačnej rane. Výbava: 4 pinzety, Cooperove nožnice, obväzový materiál (guličky, obrúsky), 0,9% roztok chloridu sodného, 70% alkohol, 1% roztok jodonátu, 1% roztok brilantnej zelene, obväz, kleol, vymeniteľné drény, gumené rukavice, nádoba s dez . Riešenie. Sekvenovanie: .Upokojte pacienta, vysvetlite priebeh nadchádzajúceho postupu. .Nasaďte si gumené rukavice. .Odstráňte starý obväz, ktorý zaisťuje obväz (uistite sa, že drenáž z rany nie je odstránená spolu s obväzom). .Vymeňte pinzetu. .Ošetrite pokožku okolo drenáže gázou namočenou v 0,9% roztoku chloridu sodného. .Pokožku okolo odtoku osušte a ošetrite 70% alkoholom. .Namažte okraje rany 1% roztokom jodonátu, blotovacie pohyby. V prípade neznášanlivosti jodonátu sa používa 1% roztok brilantnej zelene. .Vymeňte pinzetu. .Položte na povrch rany okolo drenáže sterilnými utierkami.
Definujte pojem predoperačná príprava. Uveďte zložky predoperačného obdobia. Uveďte hlavné rozdiely v príprave pacienta na plánované a núdzové operácie. Popíšte prebiehajúce činnosti predoperačnej prípravy pacienta počas plánovanej operácie.
Predoperačné obdobie – Ide o obdobie od prijatia pacienta do nemocnice do začiatku operácie. Bežne sa delí na diagnostické A prípravné obdobie .Hlavné ciele diagnostické obdobie:
Dôkladné vyšetrenie pacienta systém po systéme s cieľom stanovenie hlavnej diagnózy A identifikácia komorbidít ;
Určiť stav a stupeň nedostatočnosti funkcie tela a systémov;
Definujte svedectvo A kontraindikácie na operáciu;
Definujte typ a objem chirurgická intervencia;
Vyberte si metóda anestézie;
Predoperačná príprava- systém opatrení zameraných na prevenciu komplikácií počas operácie a po nej.
Hlavné úlohy obdobia predoperačná príprava:
Vykonajte korekciu zistených komplikácií, zhoršených funkcií orgánov a systémov pacienta (napríklad liečba anémie, vysokého krvného tlaku atď.);
Vytvorenie "bezpečnostnej hranice" v tele, zvýšenie imunologických síl tela;
Dezinfikovať ložiská endogénnej infekcie;
Pripravte operačné pole;
Vykonajte premedikáciu;
Prevoz pacienta na operačnú sálu.
Trvanie predoperačného obdobia je rôzne a závisí od závažnosti stavu pacienta, charakteru ochorenia, naliehavosti operácie.
Aktivity počas plánovanej prípravy
príprava psychiky vytvorenie prostredia okolo pacienta, ktoré vzbudzuje dôveru v úspešný výsledok operácie. Pre správnu prípravu psychiky pacienta na operáciu je veľmi dôležité, aby sestry dodržiavali pravidlá deontológie. oplotenie nervový systém a psychika pacienta z dráždivých a traumatických faktorov do značnej miery určuje priebeh pooperačného obdobia.
2.Konkrétne udalosti : patria sem činnosti zamerané na prípravu tých orgánov, na ktorých sa má operácia vykonať. To znamená, že sa vykonáva množstvo štúdií súvisiacich s operáciou tohto orgánu. Napríklad pri operácii srdca sa robí ozvučenie srdca, pri operácii pľúc - bronchoskopia, pri operáciách žalúdka - rozbor žalúdočnej šťavy a fluoroskopia, fibrogastroskopia. Príprava kardiovaskulárneho systému:
Pri prijatí - skúška;
· Vykonávanie všeobecná analýza krvi
· Biochemický výskum krv a ak je to možné, normalizácia indikátorov
Meranie srdcovej frekvencie a krvného tlaku
Odstránenie EKG
Berúc do úvahy stratu krvi - príprava krvi, jej prípravky
Inštrumentálne a laboratórne metódy výskum (ultrazvuk srdca).
¾ Príprava dýchacieho systému:
· Prestať fajčiť
Likvidácia zápalové ochorenia horné dýchacie cesty.
Vykonávanie dychových skúšok
Naučiť pacienta správne dýchať a kašľať, čo je dôležité pre prevenciu zápalu pľúc v pooperačnom období
· Röntgen hrudníka alebo röntgen.
¾ Gastrointestinálna príprava
Sanitácia ústnej dutiny
Výplach žalúdka
Odsávanie obsahu žalúdka
Jedlá pred operáciou
¾ Príprava genitourinárny systém :
Normalizácia funkcie obličiek;
· Vykonajte štúdie obličiek: testy moču, stanovenie zvyškového dusíka (kreatinín, močovina atď.), Ultrazvuk, urografia atď. Ak sa zistí patológia v obličkách alebo v močovom mechúre, vykoná sa vhodná liečba;
Vyžaduje sa u žien pred operáciou gynekologické vyšetrenie a ak je to potrebné, liečba. Plánované operácie počas menštruácie sa nevykonávajú, pretože v týchto dňoch dochádza k zvýšenému krvácaniu.
¾ Imunita a metabolické procesy:
Zlepšenie imunobiologických zdrojov tela pacienta;
Normalizácia metabolizmu bielkovín;
· Normalizácia vodno-elektrolytovej a acidobázickej rovnováhy.
¾ Kožné kryty:
Identifikácia kožných ochorení, ktoré môžu spôsobiť vážne komplikácie v pooperačnom období až po sepsu (furunkulóza, pyodermia, infikované odreniny, škrabance atď.). Príprava kože vyžaduje odstránenie týchto ochorení. V predvečer operácie si pacient vezme hygienický kúpeľ, sprchu, zmení spodnú bielizeň;
· Operačné pole sa pripravuje bezprostredne pred operáciou (1-2 hodiny vopred), pretože rezné rany a škrabance, ku ktorým môže dôjsť pri holení, sa môžu zapáliť po dlhšom čase.
Pred operáciou večerpacientovi sa podá čistiaci klystír, pacient sa hygienicky okúpe alebo osprchuje a vymení spodnú bielizeň a posteľnú bielizeň, vykoná sa večerná premedikácia . Morálny stav pacientov vstupujúcich na operáciu sa výrazne líši od stavu pacientov, ktorí len podstupujú konzervatívna liečba, keďže operácia je veľká fyzická a psychická trauma. Jedno „čakanie“ na operáciu vyvoláva strach a úzkosť, vážne podkopáva silu pacienta.
V predvečer operácie pacienta vyšetruje anestéziológ, ktorý určí zloženie a načasovanie sedácie, tá sa zvyčajne vykonáva 30-40 minút pred operáciou, po ako pacient močil, odstránené zubné protézy (ak existujú), ako aj iné osobné veci.
Pacient, prikrytý plachtou, je odvezený na lehátku najskôr na operačnú jednotku, v ktorej vestibule je preložený na lehátko operačnej sály. Na predoperačnej izbe sa pacientovi nasadí na hlavu čistá čiapka, na nohy sa dajú čisté návleky na topánky. Pred privedením pacienta na operačnú sálu by sestra mala skontrolovať, či tam nebola odstránená krvavá spodná bielizeň, obväzy a nástroje z predchádzajúcej operácie.
Zdravotná anamnéza, röntgenové snímky pacienta sa dodávajú súčasne s pacientom.
Predoperačná príprava pacienta
Príprava pacienta na operáciu, je potrebné odstrániť arteriálnej hypertenzie a stabilizovať krvný tlak tak, aby počas anestézie a intubácie nekolísal. Mal by sa dosiahnuť normálny krvný tlak alebo aspoň diastolický krvný tlak by sa mal znížiť pod 100 mm Hg. čl. Večer pred operáciou je vhodné podať laktátový Ringerov roztok intravenózne.Ak sa predpokladá veľká strata krvi, je vhodné pripraviť krv pacienta na transfúziu, aby sa predišlo infekcii vírusom daroval krv. Transfúzia autológnej krvi je indikovaná na cystektómiu, odstránenie panvy a retroperitonea lymfatické uzliny s nefrektómiou a nefroureterektómiou, exstirpácia penisu, otvorená alebo transuretrálna prostatektómia, uretroplastika. Pri veľkej strate krvi je indikovaná reinfúzia krvi odobratej počas operácie.
Hypokaliémia pozorovaná u starších pacientov je zvyčajne spojená s poklesom celkového draslíka. Ak je hladina draslíka v krvi nad 3 mmol / l, môže to stačiť perorálny príjem doplnky draslíka, hoci doplnenie bude pomalé a oddiali operáciu. Pri nižšej hladine draslíka je možné intravenózne podanie liekov, pričom rýchlosť infúzie by nemala presiahnuť 10 mmol/h. Odloženie operácie až do zotavenia normálna úroveň draslík je najmúdrejšie rozhodnutie.
Ambulantná chirurgia
Ambulantná poprava chirurgické zákroky sa stáva bežným vďaka ich ekonomickej uskutočniteľnosti. Chirurgické zákroky na slabinách, miešku, penise, mnohé endoskopické operácie je možné vykonávať bez následnej hospitalizácie a s minimálnou pravdepodobnosťou komplikácií spojených s anestéziou aj samotnou operáciou. Deti takéto operácie obzvlášť dobre znášajú, čo im umožňuje, aby neboli oddelené od rodičov.Deň pred operáciou by sa mal anesteziológ porozprávať s pacientom a rodičmi, ak sa operácia vykonáva na dieťati; je žiaduce, aby dieťa vyšetril jeden z lekárov. Pacient sa musí dostaviť najneskôr 1 hodinu pred operáciou. Počas tejto doby sa mu podávajú sedatíva a analgetiká, ak sa operácia plánuje vykonať v lokálnej anestézii. Pred operáciou je vhodné stretnúť sa s rodinnými príslušníkmi pacienta a vstúpiť do operačnej sály skôr, ako pacient zaspí, aby sa opäť upokojil. Po operácii pacient zostáva nejaký čas na špeciálnom zotavovacom oddelení, potom je preložený na bežné oddelenie na úplné zotavenie pred prepustením.
Telefonická komunikácia s ošetrovateľskou stanicou umožňuje rýchlu reakciu, ak sa neskôr vyskytne nejaký problém.
Nástroje
Pre každý typ operácie, ktorý zvyčajne vykonávate, je vhodné vytvoriť si s pomocou operačnej sestry kartu, v ktorej je vyznačená poloha pacienta na operačnom stole, zoznam potrebných nástrojov a šijacieho materiálu. Zoznam nástrojov je uvedený v popise mnohých operácií. Použite tu uvedený zoznam nástrojov na vytvorenie vlastného, ktorý najlepšie vyhovuje vašim schopnostiam a technike. Tieto karty môžete použiť na operačnej sále, kým je pacientovi podaná anestézia. Majte mapu po ruke. Skontrolujte, či sú všetky nástroje na svojom mieste.Na náradie je potrebný špeciálny vozík. Kúpte si rotačný vozík s 5-6 zásuvkami (taký, aký mechanici zvyčajne používajú na skladovanie svojich nástrojov). Zásuvky môžu byť natreté iná farba aby nedošlo k zámene. Usporiadajte do nich katétre, bougie, stenty, špeciálne nástroje a počas chirurgických zákrokov majte vozík uskladnený na operačnej sále. Zvlášť pri operáciách dojčiat a detí je vhodné mať samostatný vozík na šijací materiál. mladší vek ktoré si vyžadujú špeciálny šijací materiál a ihly.
Obr.1. Môžete si vyrobiť 2 ďalšie užitočné nástroje - škrtidlo Rummel (A) a pár 25-30 cm intrarenálnych zrkadiel (B).
Pri koagulačnej pyelolitotómii s prípravou gélu sa pred operáciou skontrolujú všetky komponenty súpravy (tabuľka 1.2).
Tabuľka 1.2. Príprava špeciálneho gélu na koagulačnú pyelolitotómiu
1. Kryoprecipitát z krvnej banky, 2 vrecká po 15 ml (pripravte si vopred, rozmrazenie trvá 30 minút)
2. 10 % roztok CaCl2, 1 ampulka
3. Metylénová modrá
4. Angiokatéter 18F, prebytok odrezaný a nasadený uzatvárací kohút
5. Striekačka s objemom 35 ml
6. Systém na intravenóznu infúziu bez uzatváracieho kohútika. Pripojené k angiokatétru
7. Striekačka s objemom 60 ml na výplach
8. Sonda na kŕmenie dojčiat 8F
9. Podnos s kapacitou 200 ml
10. Izotonický irigačný roztok
Natiahnite kryoprecipitát do 60 ml injekčnej striekačky, pridajte 6 ml roztoku CaCl2 zafarbeného metylénovou modrou a premiešajte na tácke. Výsledný gél sa odoberie do 35 ml injekčnej striekačky a instiluje sa do panvy cez angiokatéter. Po odstránení zrazeniny prepláchnite močovod izotonickým fyziologickým roztokom pomocou hadičky na kŕmenie dojčiat 8F (alebo tenkej PVC hadičky).
Tiež je potrebné mať zrkadlá a navíjače. Napríklad perineálna prostatektómia vyžaduje špeciálnu sadu zadných a bočných zrkadiel, ako aj prostatické traktory s čepeľami, ktoré sú chované na utiahnutie žľazy. Krúžkové navíjače sú nevyhnutné pri operáciách u detí, ako aj pri zásahoch
Tabuľka 1.3. Predoperačný kontrolný zoznam
Hodnotenie operačného rizika
Výživa [sérový albumín menej ako 435 µmol/l (3 g/dl)] Imunitný stav (celkový počet lymfocytov nižší ako 1109/l, alergia)
Medikamentózna terapia(aspirín, kortikosteroidy, imunosupresíva, antibiotiká, chemoterapeutické lieky)
Funkcie pľúc (röntgen hrudníka, krvné plyny, dychové testy, predoperačná príprava pľúc)
Hojenie rán (nedostatok bielkovín a vitamínu C, dehydratácia a hypovolémia, anémia, ožarovanie)
Obezita Príprava pacienta
Informovaný súhlas a prijatie
Odber krvi
Príprava kože
Príprava čreva
Premedikácia
Krvná transfúzia
Infúzia tekutín
Lieky
Antibiotiká
Na močovej trubici. Navíjač Balfour s flexibilnými zrkadlami je nevyhnutný pre operácie u dospelých, vo väčšine prípadov je však vhodný univerzálny navíjač s odnímateľnými zrkadlami Omni-Tract.
Predoperačný kontrolný zoznam
Aby ste na žiadne termíny nezabudli, skontrolujte sa pred operáciou podľa kontrolného zoznamu (tabuľka 1.3).Príprava operačného poľa
Holenie zvyšuje bakteriálnu kontamináciu pokožky, preto by sa malo vykonať čo najbližšie k času operácie. Holiaci strojček s hlbokou čepeľou spôsobuje najmenšie poškodenie pokožky. Žiletku používajte iba v miestach nadchádzajúcich rezov, na iné miesta sa používajú nožnice. Po holení je potrebné pokožku umyť, aby sa uľahčil prístup lokálne antiseptiká na baktérie, ktoré kolonizujú povrch kože. Jodofory, ako napríklad povidón-jód (betadín), čo je komplexná povrchovo aktívna zlúčenina, pomaly uvoľňujú jód.Týmto roztokom je potrebné umývať chirurgické pole 5-10 minút, potom aplikovať koncentrovaný jodofor. Kontakt s týmito roztokmi na citlivú pokožku genitálií, ako aj ich zatekanie pod telo pacienta môže spôsobiť popáleniny. Kým si chirurg umýva ruky, sestra zvládne chirurgické pole. Chirurgické pole treba rýchlo ošetriť, najmä u detí, teplými roztokmi.
Deti, keď ešte nie sú prikryté na operačnom stole, je vhodné zahriať infračervená lampa. Počas dlhodobých operácií sa roztoky na intravenózne podanie zahrievajú na telesnú teplotu. Aby sa znížili tepelné straty pacientov počas operácie, na uzemnenie sa používajú malé platne.
Kontaminácia operačného poľa
Baktérie kolonizujú povrchové, šupinaté vrstvy epitelu kože a vlasové folikuly. Ruky chirurgov a zdravotníckeho personálu nesú menšie riziko kontaminácie ako vlasy padajúce z hlavy do rany alebo ochlpenie prinesené do rany z podlahy. Uniforma chirurgov a personálu operačných sál (čiapky, plášte zakrývajúce krk, návleky na topánky) znižuje možnosť znečistenia podlahy a operačného poľa. Po ostrihaní si nezabudnite umyť vlasy. Zvyknite si denne čistiť kožu pod nechtami mydlom a vodou a používať necht na druhej ruke. V tomto prípade netrvá pred operáciou umývanie rúk kefkou dlhšie ako 5 minút, pretože mechanické čistenie nechtov už bolo vykonané. Nie je potrebné umývať si ruky pod neustálym prúdom vody, čím sa voda nielen plytvá, ale aj sťažuje rozhovor s asistentom. Opláchnite a utrite mastenec z rukavíc a prednostne používajte rukavice bez mastenca (Hunt a kol., 1994).Epilácia
Na odstránenie chĺpkov z povrchu kože, ktoré budú použité na vytvorenie močovej trubice, je možné použiť 12-voltový generátor jednosmerného prúdu. Pomocou lupy s 3-násobným zväčšením sa do folikulu vloží rovná ihla pozdĺž priebehu vlasu. Opatrne potiahnite vlasy pinzetou a dotknite sa ihly s aktívnou elektródou. Po niekoľkých koaguláciách sa vlasy vytiahnu spolu s ihlou.Pokrytie chirurgického poľa
Lepiace fólie slúžia ako antibakteriálna a tepelná bariéra. Miesto rezu je pokryté suchými sterilnými plienkami a fixované prstami. Udržujte plienky suché. Neabsorbovateľné plastové lepiace fólie znižujú možnosť kontaminácie operačného poľa, ak však nie sú vyrobené z porézneho materiálu umožňujúceho potenie, množia sa pod nimi baktérie. Z plachty je možné vytvarovať vrecko a v ňom uchovávať nástroje počas operácie.Predoperačná profylaxia
Pooperačné komplikácie
Výživa
Pred operáciou sa stanoví optimálna výživa pacienta. Ak je to potrebné, uchýlite sa k výžive pomocou sondy alebo parenterálnej výživy.Pri veľkých operáciách, ako je cystektómia, majú oslabení pacienti silastickú nazogastrickú sondu 14F alebo gastrostómiu. Upevnite rúrku na brušnej steny taštičkovým stehom a odstráňte ho až pri vytvorení stómie. V niektorých prípadoch môže byť kvôli výžive umiestnená jejunostómia. S pomocou odborníka na výživu sa vyberú hotové zmesi na enterálnu výživu s prihliadnutím na vlastnosti trávenia a vstrebávania, potreby pacienta na živiny a ich tolerancia alergické reakcie A vekové vlastnosti. Začnite jesť s izotonickými roztokmi. Nezvyšujte súčasne koncentráciu a objem vstreknutého živného roztoku. Bolusové podávanie roztokov je prípustné len u pacientov s gastrostómiou, pri kŕmení cez jejunostómiu sa živné roztoky podávajú pomaly a neustále. Keď sa objaví intolerancia, vrátia sa k predchádzajúcej koncentrácii a objemu a začnú ich veľmi pomaly zvyšovať. Otázka možnosti prechodu na perorálnu výživu u takýchto pacientov je pomerne komplikovaná.
Príprava čreva
Vyvážená metóda výplachu. Stanovte telesnú hmotnosť pacienta a zloženie elektrolytov v krvnom sére. Priraďte iba tekutiny. V predvečer operácie o 12. hodine alebo o 16. hodine začína pacient užívať každých 10 minút počas 4 hodín 240 ml vyváženého roztoku elektrolytu s polyetylénglykolom (GoLYTELY), určeného na prípravu čriev (celkový objem - do 6 litrov). Keď sa objaví nevoľnosť, intramuskulárne sa podáva 10 mg prochlórperazín maleátu. Alternatívne sa môže podať 12-hodinová intravenózna infúzia metoklopramidu; to zvýši peristaltiku a zvýši tonus srdcového zvierača a zabráni zvracaniu. (Prochlorperazín maleát má na rozdiel od metoklopramidu centrálny antiemetický účinok, zatiaľ čo jeho periférne pôsobenie sa prejavuje v inhibícii črevnej aktivity.)Opäť sa stanoví telesná hmotnosť pacienta a zloženie elektrolytov v sére. V 13., 14. a 23. hodine pacient užije perorálne 1 g neomycínu a 1 hodinu pred začiatkom operácie sa mu intravenózne podá 500 mg metronidazolu. Erytromycín, ktorý sa predpisuje 1 g perorálne po 13, 14 a 23 hodinách, možno nahradiť metronidazolom. Ak bol metronidazol predpísaný pred operáciou, užíva sa aj po nej – dvakrát s intervalom 8 hodín.4 hodiny pred operáciou nadobudne platnosť pravidlo „nič vnútri“.
U detí s neurogénna dysfunkcia funkcia močového mechúra je narušená. Ukazuje sa im 3-dňová tekutá strava a klystíry (okrem vyváženého črevného roztoku podávaného nazogastrickou sondou).
Pri príprave na perorálne podanie manitolu 3-4 dni pred operáciou prechádzajú na príjem iba tekutín. V predvečer operácie pacient vypije 1 liter vody so 100 g manitolu rozpusteného v nej. Strata tekutín v dôsledku manitolu je nahradená intravenózne podanie Ringerov roztok s laktátom alebo 5% roztokom glukózy vo fyziologickom roztoku chloridu sodného rýchlosťou 100-125 ml / h.
Kanylácia žily
V 90% prípadov anestéziológ kanyluje safénu. Katetrizácia femorálnej žily je spojená s rizikom infekčných komplikácií. Perkutánna katetrizácia podkľúčovej žily vykonaná RTG chirurgom nevyžaduje celkovú anestéziu, ale niekedy môže byť komplikovaná rozvojom pneumotoraxu a poškodením tepny. Technika cievnej katetrizácie je popísaná na str. 101.Premedikácia
Už pri prvom ošetrení pacienta je žiaduce vyriešiť otázku potreby premedikácie. Narkotické drogy podávané 45-60 minút pred operáciou. Atropín sa môže natiahnuť do rovnakej injekčnej striekačky s nimi. Je dôležité mať pripravený kyslík, odsávanie, vybavenie a lieky potrebné na resuscitáciu a zásoby na tracheálnu intubáciu. Optimálna metóda monitorovania je pulzná oxymetria. Teraz, keď sa väčšina operácií vykonáva bez hospitalizácie pacientov, pokúšajú sa nedávať injekcie a anestéziológ im aplikuje atropín intravenózne počas úvodu do anestézie.Otázka optimálneho lieku zostáva otvorená. Morfín má upokojujúci účinok, ale môže spôsobiť nevoľnosť a zvracanie. Pentazocín môže byť dobrou alternatívou morfínu. U detí môžu byť predpísané perorálne lieky, pretože injekcie sú bolestivé a rektálna aplikácia drogy sú nespoľahlivé. V tabuľke. 1.4 sú uvedené lieky a dávky najčastejšie predpisované na premedikáciu.
Tabuľka 1.4. Dávky liekov (v mg/kg) na premedikáciu

Prevzaté z: Luck S.R. Predoperačné vyhodnotenie a príprava // Swenson's Pediatric Surgery / Ed. J. Y. Roffensperger. - 5. vydanie - Norwalk: Appleton a Lange, 1990. - S. 7.
Prevencia infekcií
Dodržiavanie nasledujúcich všeobecne uznávaných pravidiel môže znížiť frekvenciu infekčných komplikácií.1. Aby sa zabránilo skríženej infekcii pacientov, je potrebné operovať ambulantne vždy, keď je to možné.
2. Centrá infekcie odhalené pred operáciou podliehajú sanitácii.
3. Bezprostredne pred zákrokom absolvujú pacienti hygienický kúpeľ. Pred operáciou na genitáliách je žiaduca toaleta s hexachlorofénom. Ak sa má vykonať operácia vagíny, odporúča sa večer predtým opláchnuť roztokom niektorého z jodoforov.
4. Črevá na operáciu by mali byť starostlivo pripravené.
5. Pacientom, ktorí majú podstúpiť veľkú operáciu, sa podáva antibiotická profylaxia.
Peroperačné užívanie antibiotík
Pre čistých pacientov sa profylaxia antibiotikami nezdá byť potrebná: pravdepodobnosť infekčných komplikácií je príliš nízka. Pri absencii bakteriúrie a infekcie tkaniva sa antibakteriálne lieky môžu použiť iba počas samotnej operácie, keď existuje možnosť kontaminácie rany, a v skorom pooperačnom období na potlačenie infekcie. Výnimkou sú pacienti, ktorým sú implantované protézy. Antibiotikum sa podáva intramuskulárne 1 hodinu pred operáciou. široký rozsah akcie a po operácii sa urobia ešte 2 injekcie v rovnakej dávke s odstupom 8 hodín.Pri inštalácii permanentného katétra sa navyše intravenózne podáva ampicilín na potlačenie enterokokovej infekcie. Po odstránení katétra sa môže niekoľko dní podávať trimetoprim (sulfametoxazol).Antibakteriálne lieky u „čistých“ pacientov sú pri kontaminácii rany potrebné hlavne len počas operácie a v najbližších 3-4 hodinách Infikovaným pacientom sa antibiotiká podávajú s terapeutickým, nie s preventívny účel výber prípravkov s prihliadnutím na údajný typ infekčného agens. V prípade infekcie brušnej dutiny je účinný klindamycín v kombinácii s gentamicínom.
Špeciálne prípady potreby antibakteriálnej profylaxie
Pri inštalácii balónikového katétra alebo počas cystoskopie sa intravenózne predpisuje cefalosporín (cefalexín) v dávke 25 mg / kg. V prítomnosti ventrikuloperitoneálneho skratu sa vankomycín podáva intravenózne bezprostredne pred a do 2 dní po operácii mimo močového traktu. Ak sa operácia vykonáva na močové cesty pridať gentamicín. Pri operáciách s otvorom čreva sa tento pripraví vyššie opísaným spôsobom, 30 minút pred zákrokom sa predpíše antibiotikum 2. generácie cefoxitín, počas operácie sa znovu nasadí a v podávaní sa pokračuje 3- 5 dní. Alternatívne sa cefotetan môže podať jednorazovo.Operácie u pacientov s ochorením srdcových chlopní môžu byť komplikované bakteriálnou endokarditídou. Potrebujú antibiotickú profylaxiu. Ampicilín (2 g) a gentamicín (1,5 mg/kg) sa podávajú intramuskulárne alebo intravenózne 30 minút pred operáciou, po 6 hodinách sa podáva perorálne 1,5 g amoxicilínu alebo sa pokračuje v parenterálnom podávaní vyššie uvedených liečiv. Pri alergii na penicilín ho možno nahradiť vankomycínom, ktorý sa podáva v dávke 1 g počas 60 minút.
V tabuľke. 1.5 sú uvedené podmienky používania antibiotík v perioperačnom období.
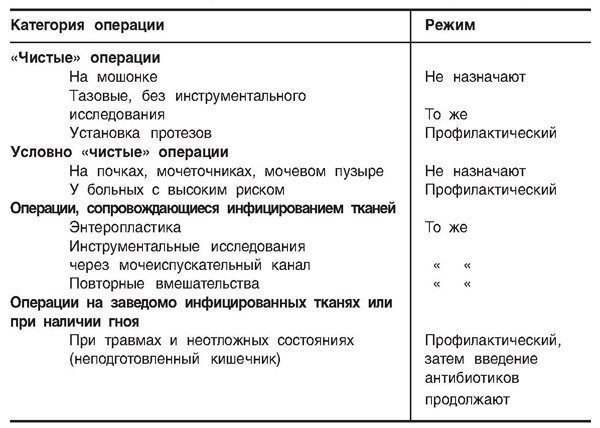
Tabuľka 1.5. Antibiotická schéma pred operáciou
Opakovanie krokov operácie
Opakujte v duchu pred spaním v predvečer operácie všetky jej fázy. To vám pomôže dokončiť ho rýchlejšie a presnejšie. Prečítajte si jeho popis v knihe alebo v článku v časopise. Ešte dôležitejšie je ráno v deň operácie predstaviť si jej priebeh do všetkých detailov.Pripravenosť na operačnú sálu
Príďte na operačnú sálu skôr, ako anestéziológ pacienta uspí. Tým nielen vzbudíte u pacienta dôveru, ale dodržíte aj všetky fázy anestézie a prípravy pacienta, za ktoré nesiete plnú zodpovednosť. Poznajte po mene všetkých zamestnancov na operačnej sále, vďaka tomu bude práca plynulejšia. V prípade potreby ukážte anestéziológovi, ako nastaviť správnu polohu operačného stola. Pripojte röntgenové snímky a skeny k negatoskopu, bez nich nepracujte. Skontrolujte röntgenové snímky. Uistite sa, že operujete na postihnutej strane. röntgenové lúče vám môže pomôcť nájsť miesto rezu a správne sa orientovať v chirurgickom poli, najmä pri odstraňovaní kameňov. Po operácii určite navštívte pacienta na oddelení, skontrolujte jeho stav a plnenie termínov, aj keď spolupracujete s rezidentom, ktorý to zvládne sám.Bezpečnostné opatrenia počas operácie
Nastavte teplotu operačnej sály na 70-72 °F (21-22,2 °C) pre dospelých, 72-74 °F (22,2-23,3 °C) pre deti a 74-76 °F (23,3-25,5 °C) pre dojčatá.Atlas zobrazuje polohu pacienta na operačnom stole počas každej operácie a popisuje opatrenia, ktoré je potrebné dodržiavať pri ukladaní pacienta. Uistite sa, že pod kostné výbežky umiestnite gumenú špongiu, aby ste predišli poškodeniu nervových kmeňov, najmä ulnárneho a peroneálneho nervu. Keď pacient leží na boku, položte mu pod ruku vankúš na ochranu. brachiálny plexus. Možnosť poškodenia nervov je obzvlášť reálna, keď je pacient v polohe na litotómiu. Pri jej ukladaní sa snažte znížiť napätie svalov, väzov, kĺbov. Pri menších chirurgických zákrokoch na deťoch použite fixačný klin.
pacientov pozostáva z komplexu akcií. V niektorých prípadoch sú redukované na minimum (pri urgentných a urgentných operáciách) a pri elektívnych operáciách by sa mali vykonávať opatrnejšie.
Počas núdzových operácií pre akútna apendicitída, uškrtená hernia Pri nepenetrujúcich ranách mäkkých tkanív stačí vpichnúť roztok morfia alebo promedolu, oholiť operačné pole a vyprázdniť žalúdok od obsahu. U pacientov s ťažkými poraneniami je nutné okamžite začať s protišokovými opatreniami (tlmenie bolesti, blokády, transfúzia krvi a protišokových tekutín). Pred operáciou peritonitídy, črevnej obštrukcie
by sa malo uskutočniť núdzové opatrenia na boj proti dehydratácii, detoxikačná terapia, korekcia soli a rovnováhy elektrolytov. Tieto činnosti by sa mali začať už od príchodu pacienta a nemali by spôsobiť zdržanie operácie.
Pri príprave pacienta na plánovanú operáciu
potvrdená diagnóza, identifikovaná sprievodné chorobyčo môže operáciu skomplikovať a niekedy aj znemožniť.
Je potrebné vytvoriť ložiská endogénnej infekcie a ak je to možné, dezinfikovať ich. V predoperačnom období sa najmä u starších pacientov vyšetruje funkcia pľúc a srdca. Oslabení pacienti vyžadujú predoperačnú transfúziu proteínových liekov a krvi, ako aj boj proti dehydratácii. Veľkú pozornosť treba venovať príprave nervového systému pacienta pred operáciou. Povinnosti sestry. Lekárska príprava na
operáciu vykonáva priamo zdravotná sestra
lekársky predpis. Sestra vykonáva aj telesnú
príprava pacienta, zameraná na prevenciu pooperačných komplikácií, pripravuje kožu, ústnu dutinu a gastrointestinálny trakt pacienta na operáciu. Zdravotnícky pracovník chirurgického oddelenia musí pamätať na to, že nešetrné vykonávanie aj tých na prvý pohľad bezvýznamných opatrení pri starostlivosti o chirurgického pacienta môže viesť k tragickým následkom.
V očakávaní operácie sa človek prirodzene obáva, jeho úzkosť je opodstatnená. Očakávanie bolesti, v niektorých prípadoch aj predtucha vlastnej bezmocnosti v pooperačnom období pacienta ruší a utláča. Sestra, komunikujúca s pacientom, by v žiadnom prípade nemala nahrádzať lekára
a pokúsiť sa mu vysvetliť podstatu nadchádzajúcej operácie. Ale musí podporovať v pacientovi dôveru, že
vďaka vysokej kvalifikácii chirurgov a anesteziológov, pomocou liekov a iných špeciálnych techník, operácia a pooperačné obdobie bude bezbolestné. Dôležité
presvedčiť pacienta o úspešnosti liečby. Je to ťažká úloha
vyžadujúce si v každom prípade individuálny prístup k chorému človeku. Bez ohľadu na vlastnú náladu je potrebné neustále udržiavať dobrú náladu u pacienta, ktorý sa chystá na operáciu.
Je veľmi dôležité posilniť dôveru pacienta v tých odborníkov, ktorí riadia jeho liečbu a priamo ju vykonávajú. Platí to aj pre tých špecialistov, ktorí budú pacienta ošetrovať v prvých dňoch po operácii na oddelení. intenzívna starostlivosť. Je absolútne neprijateľné, aby sestra v prítomnosti pacientov kriticky hovorila o práci niektorého zo zdravotníckych pracovníkov, aj keď na takúto kritiku existujú dôvody.
Dôležitým prvkom činnosti sestry je dirigovanie dychové cvičenia najmä pri príprave na operáciu u starších pacientov. Sestra musí
len aby pripomenula, že je potrebné vykonávať dychové cvičenia v prísnom súlade s predpisom lekára, je povinná pacientom vysvetliť, že pooperačné obdobie je oveľa jednoduchšie pre tých, ktorí pred operáciou jasne dodržiavali všetky predpisy lekára. Správna implementácia dýchacieho režimu (kašeľ a odstránenie výtoku z dýchacích ciest) zohráva obrovskú úlohu v prevencii pooperačných pľúcnych komplikácií.
Na fajčiarov musí dohliadať sestra. Je potrebné ich presvedčiť o potrebe prestať fajčiť, pretože fajčenie narúša reflex kašľa a prispieva k zadržiavaniu spúta v pľúcach, čo vedie k pľúcnym komplikáciám po operácii.
Ľudská ústna dutina obsahuje množstvo mikroorganizmov,
z ktorých niektoré sú patogénne. Najmä veľa z nich so zubným kazom, zápalom ďasien a chronická tonzilitída(zápal mandlí). O zdravý človek dochádza k prirodzenému čisteniu úst. Po operácii je situácia iná. Pacienti majú znížené slinenie, je pre nich ťažké a často nemožné čistiť si zuby. Obmedzenie alebo zastavenie pitia a jedenia ústami vytvoriť dodatočné podmienky na rozvoj infekcie, ktorá sa môže vždy prudko aktivovať
a volaj like lokálny zápal membrány ústnej dutiny, hltana, príušnej žľazy a celkové život ohrozujúce komplikácie (sepsa).
U pacientov s ochoreniami zubov a ďasien v predoperačnom období je potrebná dezinfekcia ústnej dutiny. Pri absencii zjavných lézií ústnej dutiny sa predoperačná príprava znižuje na dodržiavanie pravidiel
hygiena: čistenie zubov 2x denne (ráno a pred spaním)
a povinné vyplachovanie úst po každom jedle.
Ak si pacient dlhší čas neumýval zuby, nemalo by sa mu odporúčať, aby si začal čistiť zuby v predoperačnom období, pretože si spôsobí podráždenie a zápal ďasien, čo oddiali operáciu. Takýto pacient môže utierať
zuby a jazyk sterilnou gázovou handričkou navlhčenou v roztoku pitná sóda(1/2-1 čajová lyžička na pohár teplej vody). Potom si vypláchnite ústa teplou vodou.
Príprava gastrointestinálneho traktu. Pred akoukoľvek operáciou
pacient musí byť očistený od gastrointestinálneho traktu. Nadúvanie žalúdka a čriev, naplnené plynmi a obsahom, po operácii zhoršuje prekrvenie týchto orgánov, čo prispieva k rozvoju infekcie v črevách s jej prenikaním cez črevnú stenu a v dôsledku toho
zvýšený tlak môže po operácii zlomiť stehy na brušných orgánoch. Okrem toho nadúvanie a
čriev prudko narúša funkciu kardiovaskulárneho a pľúcne systémy, čo zase zhoršuje prekrvenie brušných orgánov. Obsah dutých orgánov brucha pri operáciách na týchto orgánoch sa môže dostať do voľnej brušnej dutiny a spôsobiť zápal pobrušnice (peritonitídu). Prítomnosť obsahu v žalúdku, ku ktorej nevyhnutne dochádza, keď nádor bráni výstupnej časti žalúdka alebo pri ulceróznom zúžení, je nebezpečná, pretože počas úvodu do anestézie sa môže dostať do úst pacienta a odtiaľ do pľúc a spôsobiť udusenie.
U pacientov bez narušenej evakuácie zo žalúdka príprava horné divízie tráviaci trakt pred operáciou je obmedzený na úplné hladovanie v deň operácie. O
porušenie evakuácie zo žalúdka pred operáciou, obsah žalúdka sa odčerpá. Ak to chcete urobiť, použite hustú
žalúdočná sonda a striekačka na umývanie dutín.
Pri nahromadení zvyškov potravy hustej konzistencie a hlienu sa vykoná výplach žalúdka - namiesto injekčnej striekačky sa na koniec sondy nasadí veľký sklenený lievik.
U pacientov s črevnou obštrukciou sa hromadí veľké množstvo obsahu žalúdka.
Na čistenie nižšie divíziečrevá sú zvyčajne
aplikuje sa čistiaci klystír. Jediný klystír alebo dokonca dva klystíry (v noci a ráno) nedokážu účinne vyčistiť črevá u pacienta s chronické oneskorenie stolička, takže
jednou z hlavných úloh predoperačného obdobia je dosiahnutie dennej nezávislej stolice u pacienta. Je to potrebné najmä u pacientov so sklonom k hromadeniu plynov (plynatosť) a trpiacich chronickou zápchou. Normalizáciu vyprázdňovania je možné zabezpečiť správnou stravou.
Príprava kože. V póroch a záhyboch kože sa hromadia mikroorganizmy, ktorých vstup do rany by sa mal vylúčiť. To je zmyslom prípravy kože pacienta na operáciu. Navyše, kontaminovaná koža po operácii sa môže stať miestom rozvoja hnisavých zápalových ochorení, teda zdrojom infekcie pre celý organizmus. V predvečer operácie sa pacient umyje a vymení bielizeň. Osobitná pozornosť by sa mala venovať miestam, kde sa hromadí pot a nečistoty. podpazušie, perineum, krk, chodidlá, pupok a všetko kožné záhyby, veľmi hlboko u obéznych pacientov).
Vlasy na hlave pacienta by mali byť úhľadne zastrihnuté,
u mužov sa brada a fúzy holia. Nechty na rukách a nohách musia byť ostrihané nakrátko. Lak na nechty sa musí umyť.
viac efektívny sanitácia telo pacienta pred operáciou je samozrejme sprcha, ktorú mnohí pacienti ľahšie znášajú.
Pacienti pripútaní na lôžko sa najprv utierajú v posteli teplou mydlovou vodou, potom alkoholom, kolínskou vodou atď. Na posteľ by sa mala položiť handrička. Pri utieraní vodou použite špongiu. Sestra je povinná prezrieť celé telo pacienta a v prípade zistenia pustulóznych alebo iných zápalových kožných lézií o tom informovať lekára.
Príprava operačného poľa. Chirurgické pole je oblasť kože, ktorá počas operácie podstúpi chirurgický zákrok (disekciu). Správna príprava operačného poľa výrazne znižuje počet mikroorganizmov vstupujúcich do operačnej rany.
Zodpovednosti sestry pri príprave operačnej sály
polia sú redukované na oholenie vlasovej línie tejto oblasti v deň operácie predtým, ako pacient užije lieky a injekcie. (Oholenie ochlpenia operačného poľa sa nevykonáva večer v predvečer operácie, pretože vzniknuté drobné škrabance sa môžu do rána zapáliť, čo znemožní vykonanie operácie.)
Pred kožným rezom v deň operácie na operačnom stole bude operačné pole ošetrené minimálne trikrát 5-
10% alkoholová jódová tinktúra, ktorá výrazne znižuje pravdepodobnosť infekcie nielen po mikrotraume povrchových vrstiev kože žiletkou, ale aj po jej prerezaní do celej hĺbky.
Pred použitím je potrebné žiletku dezinfikovať 5-10 minút v 3% roztoku kyseliny karbolovej alebo 2% roztoku chlóramínu.
Je potrebné oholiť, mierne potiahnuť pokožku v opačnom smere.
smer žiletky. Priamy pohyb reznej hrany holiaceho strojčeka striktne v pravom uhle k smeru holenia, je vhodné vykonať vo vzťahu k vlasom "proti zrnu". Uprednostňuje sa suché holenie, avšak pri hustých vlasoch dochádza k napeneniu. Oholené chirurgické pole sa umyje prevarenou vodou a utrie sa alkoholom. Hranice holenia by mali presahovať oblasť kože, ktorá bude odkrytá po obalení operačného poľa sterilnými plachtami.
Pred väčšinou veľkých operácií sa pripraví celá anatomická oblasť chirurgického zákroku: pri operácii hlavy sa oholí celá hlava, pri brušnej operácii celé brucho vrátane pubis atď. Potrebujete vedieť, ktoré oblasti koža
holenie pred typickými operáciami. V niektorých prípadoch by ste sa mali chirurga opýtať na priebeh navrhovaného kožného rezu a niekedy aj na umiestnenie možného dodatočného rezu, aby ste
vopred pripraviť obe operačné polia. Prevoz pacienta na operačnú sálu. Deň pred operáciou musí pacient stráviť v prostredí komplet
duševný a fyzický odpočinok. Pacient môže ráno vstať
posteľ, umyť si zuby, umyť si tvár a ruky, oholiť sa a ísť na záchod. Ráno v rovnakom čase oholte vlasy na operačnej sále
poliach. Po návrate na oddelenie by si mal pacient ľahnúť do postele a nemal by byť aktívny ani v rozhovoroch, ani v pohyboch. neskôr
okolo 8. hodiny ráno sa zvyčajne vykonávajú injekcie: pacientovi sa injekčne podávajú lieky, ktoré ho pripravujú na anestéziu (sedatíva, lieky atď.). Tento prípravok sa nazýva premedikácia.
Potom musí pacient dodržiavať absolútny odpočinok a odpočinok v posteli. V miestnosti musí byť ticho. Ak je pacient v bdelom stave, treba mu pripomenúť, že je potrebné aspoň si zdriemnuť so zavretými očami.
Pred prevozom na operačnú sálu sa musí pacient vymočiť. Pri príprave niektorých pacientov na operáciu je užitočné vypestovať si návyk na močenie v ľahu na lôžku, čo
potom zmierni vynútenú potrebu močiť v ľahu po operácii a mnohí si ušetria vkladanie gumenej hadičky do
močový mechúr – nepríjemné a závažné udalosti v zmysle možného infekčné lézie močový systém. Sestra by mala naučiť pacienta močiť poležiačky.
Niekedy môže pacient močiť v sede na posteli, potom si ľahne na nosidlá.
Pred prevozom pacienta to musí sestra zabezpečiť
že je správne oblečený. Ak je operácia na hrudníku, má košele
nesmie byť. Počas operácie brucha by muži nemali nosiť spodnú bielizeň. Aj keď spodnú bielizeň je možné odstrániť v predoperačnom období.
Dlhé vlasy u žien by mali byť spletené, úhľadne položené na hlave a zviazané gázovým šálom. Hodinky, prstene
a ostatné dekorácie musia byť odstránené. Odnímateľné zubné protézy sú ponechané na oddelení.
Je neprijateľné prepravovať pacienta bez vankúša, s jeho hlavou. Je potrebné mať na pamäti, že pred operáciou pacient zažíva silné emocionálny stres, preto musí neustále cítiť starostlivosť a zdvorilosť lekára
personál. Pred transportom pacienta na chirurgiu sa uistite, že personál operačnej sály a anestézie sú pripravení ho prijať. Všetky nástroje na stoloch musia byť zatvorené, stopy po predchádzajúcich operáciách odstránené a operačná sála musí byť vyčistená za mokra.
Pacienti sú prevážaní na operácie na vozíku do ležiacej polohe. Transport ležiaceho pacienta sa vysvetľuje potrebou chrániť ho pred nebezpečné reakcie obehových orgánov na zmenu polohy tela, ktoré sú možné po premedikácii. Prepravte pacienta hladko
miernou rýchlosťou, bez toho, aby narazil nosidlom do predmetov na chodbe
a dvere.
Po dodaní pacienta na operačný stôl mu sestra pomôže presunúť sa naň a položí ho na stôl podľa pokynov anestéziológa alebo chirurga a prikryje pacienta sterilnou plachtou. znáša ťažko chorý pacient
anestéziologický tím a operačná sestra. Spolu s pacientom by sa mala na operačnú sálu doručiť anamnéza, skúmavka s krvou alebo sérom (s priezviskom a iniciálami pacienta) a odovzdaná anestéziológovi, aby sa zistila individuálna kompatibilita pri transfúzii krvi a v niektorých prípadoch aj lieky, ktoré pacient potreboval pri operácii, ktoré predtým užíval.
Ak má pacient poruchu sluchu, je potrebné preložiť do anestéziologického tímu naslúchadlo, pretože to bude potrebné pre kontakt s pacientom.
Príprava na núdzovú operáciu. Pri stavoch, ktoré ohrozujú život pacienta (úraz, život ohrozujúca strata krvi a
atď.), školenie sa neuskutočňuje, pacient je urgentne doručený na operačnú sálu bez toho, aby sa vyzliekol. V takýchto prípadoch sa operácia začína súčasne s
anestézia a resuscitácia (resuscitácia) bez akejkoľvek prípravy.
Pred ďalšími núdzovými operáciami sa však príprava na ne vykonáva, aj keď vo výrazne zníženom objeme. Po rozhodnutí o potrebe chirurgického zákroku sa súbežne vykonáva predoperačná príprava
pokračovanie vyšetrenia pacienta chirurgom a anesteziológom. Príprava ústnej dutiny sa teda obmedzuje na vyplachovanie alebo vytieranie. Príprava gastrointestinálneho traktu môže zahŕňať odčerpanie obsahu žalúdka a dokonca
ponechanie žalúdočnej nosovej trubice (napríklad s črevnou obštrukciou) počas trvania operácie. Klystír sa podáva zriedkavo, pri pokuse je povolený iba sifónový klystír
konzervatívna liečba črevnej obštrukcie. Pri všetkých ostatných akútnych chirurgických ochoreniach brušnej dutiny je klystír kontraindikovaný.
Hygienické úprava vody vykonávané v skrátenej forme
- sprcha alebo umývanie pacienta. Príprava operačného poľa sa však vykonáva v plnom rozsahu. Ak je potrebné pripraviť pacientov, ktorí prišli z výroby alebo z ulice, ktorých koža je silne kontaminovaná, príprava kože pacienta začína mechanickým čistením operačného poľa, ktoré by v týchto prípadoch malo byť minimálne 2-krát väčšie ako zamýšľaný rez. Koža sa čistí sterilným gázový tampón zvlhčený jednou z nasledujúcich kvapalín: etyléter, 0,5 % roztok amoniak, čistý etylalkohol. Po očistení pokožky sa ochlpenie oholí a ďalej sa pripraví chirurgické pole.
V každom prípade by sestra mala dostať od lekára jasné pokyny, v akom množstve a do akej doby si musí plniť svoje povinnosti.
Pri znižovaní rizika operácie spolu s anestéziou, intenzívnou infúznou terapiou, zdokonaľovaním techniky operačného zákroku má výnimočnú úlohu predoperačná príprava. O účinnosti predoperačnej prípravy pri zvyšovaní odolnosti organizmu voči chirurgickej traume niet pochýb.
Navyše, pri adekvátnej predoperačnej príprave pooperačné obdobie prebieha plynulejšie, znižuje sa počet komplikácií, urýchľuje sa proces rekonvalescencie a znižujú sa straty práce.
Ciele modernej predoperačnej prípravy:
Zabezpečiť prenosnosť prevádzky;
znížiť pravdepodobnosť intra- a pooperačných komplikácií;
vytvoriť (laicky) podmienky pre včasnú rehabilitáciu pacienta.
Zabezpečte prenosnosť operácie- to je samozrejme prvoradá úloha predoperačnej prípravy, t.j. musí byť vytvorená určitá hranica bezpečnosti, aby pacient podstúpil operáciu. Mimochodom, tento cieľ je jediný a konečný pri vykonávaní tradičného (rutinného) tréningu.
Predoperačná príprava na jednej strane umožňuje zvýšiť odolnosť organizmu a na druhej strane jej výsledky umožňujú určiť, či je možné u konkrétneho pacienta operovať.
Ak sa teda po intenzívnej príprave parametre systémového obehu nestabilizujú na požadovanej, aspoň minimálnej úrovni, potom je pacient inoperabilný a nemal by byť podrobený chirurgickému zákroku. Jedinou výnimkou z tohto pravidla by bolo, ak má pacient prebiehajúce vonkajšie alebo vnútorné krvácanie vyžadujúce chirurgický zákrok. V takýchto prípadoch napriek nízke sadzby arteriálny a venózny tlak, porucha vonkajšieho dýchania, pacienti sú urgentne operovaní aj napriek možnej smrti na operačnom stole, keďže je to jediná šanca na záchranu života.
Znížte pravdepodobnosť pooperačných komplikácií- úloha nie menej dôležitá ako zabezpečenie prenosnosti prevádzky. Smrť pacienta na operačnom stole je skutočne extrémne zriedkavý jav, hlavné percento úmrtnosti sa vyskytuje v pooperačnom období a je spojené s rozvojom pooperačných komplikácií. Pooperačné komplikácie navyše zďaleka nie sú vždy smrteľné, ale u veľkej väčšiny pacientov sťažujú priebeh pooperačného obdobia, predlžujú dobu straty práce a niekedy vedú k trvalej strate zdravia a invalidite.
Preto príprava pacientov na operáciu musí nevyhnutne zahŕňať prevenciu pooperačných komplikácií. Podmienky pre skorú rekonvalescenciu pacientov po operácii je možné vytvoriť len vtedy, ak sú v tele pacienta po operačnom úraze zachované dostatočné fyziologické (funkčné) rezervy.
Klinické pozorovania ukazujú, že čím ťažšie a dlhšie je chirurgické poranenie, tým ťažšie je zotavenie. Konečný výsledok operácie (okamžitý a dlhodobý), pravdepodobnosť pooperačných komplikácií, rýchlosť rekonvalescencie však závisí predovšetkým od stupňa a trvania intra- a pooperačnej stresovej reakcie. Zníženie negatívneho vplyvu chirurgického zákroku na regulačné systémy tela, funkciu orgánov a parametre homeostázy teda nepochybne môže poskytnúť včasnú rehabilitáciu operovaných pacientov.
Činnosti, ktoré môžu znížiť negatívny vplyv prevádzkovej traumy a zvýšenie odolnosti organizmu voči prevádzkovej záťaži:
Psychologická príprava.
Korekcia hlavných ukazovateľov homeostázy.
Intenzívna infúzna terapia.
Zlepšenie stability (odolnosti, odolnosti) tela pacienta voči chirurgickej traume:
– stimulácia mechanizmov rezistencie;
- antistresová ochrana.
Uvedené opatrenia sa podľa okolností realizujú v procese predoperačnej prípravy v plnom alebo zníženom objeme.
Typy predoperačnej prípravy:
Predbežná príprava- musí sa vykonať pri všetkých plánovaných chirurgických zákrokoch.
Priama príprava dopĺňa predbežné školenie pre plánované chirurgické zákroky alebo je nezávislý pri vykonávaní urgentných alebo urgentných operácií.
Predbežná príprava pacientov na operáciu sa v závislosti od objektívnych podmienok vykonáva do 3–8 dní, vrátane lôžkových aj ambulantných štádií.
Je potrebné mať na pamäti, že počas chirurgickej liečby pacientov musí chirurg dôsledne riešiť množstvo špecifických úloh:
zachrániť pacienta pred smrťou;
predĺžiť životnosť;
zmierniť utrpenie;
liečiť chorobu;
obnoviť pracovnú kapacitu;
skrátiť obdobie dočasných strát práce.
Predprípravné komponenty:
systematické vyšetrenie s cieľom identifikovať sprievodné ochorenia a stupeň porúch homeostázy;
korekcia odhalených narušených funkcií a indikátorov homeostázy;
liečba (sanácia) chronických ložísk infekcie (kazivé zuby, tonzilitída, stomatitída, rinitída atď.);
stimulácia mechanizmov odolnosti organizmu voči chirurgickej traume.
Priama príprava pacientov na operáciu sa vykonáva pred operáciou niekoľko (2–6) hodín.
Zložky priamej prípravy:
psychologická príprava pacienta;
stabilizácia hlavných parametrov homeostázy (BP, CVP, bcc, obsah hemoglobínu v krvi a pod.);
príprava dýchacích ciest, sanitácia sa vykonáva podľa indikácií;
príprava gastrointestinálneho traktu - vyprázdnenie žalúdka, čriev (ak je to potrebné), vymenovanie antacíd, blokátorov histamínových H2-receptorov;
príprava operačného poľa – holenie, ošetrenie antiseptickým roztokom;
vyprázdnenie močového mechúra; pri rozsiahlych dlhodobých operáciách inštalácia permanentného katétra do močového mechúra na meranie hodinovej a dennej diurézy;
premedikácia - vymenovanie liekov, ktoré zabraňujú ťažkému duševnému stresu pre operáciu a uľahčujú vedenie anestézie (analgetiká, trankvilizéry, antihistaminiká, anticholinergiká atď.).
Z uvedeného vyplýva, že zložky priameho výcviku sa do značnej miery prelínajú so zložkami prípravného výcviku a zároveň majú značné rozdiely.
Najväčšie ťažkosti vznikajú pri príprave na operáciu pacientov s akútnymi chirurgickými ochoreniami a úrazmi.
Vlastnosti prípravy pacientov na núdzové chirurgické zákroky:
pacienti s urgentnou patológiou nepodstupujú celý komplex predbežnej predoperačnej prípravy a doba priamej prípravy je obmedzená na 2-4 hodiny;
pacienti prijatí do nemocnice z urgentných indikácií (úrazy, akútne chirurgické ochorenia) sú veľmi často vo vážnom až mimoriadne vážnom stave a bez intenzívnej korekcie hlavných ukazovateľov homeostázy nemôžu podstúpiť operáciu. V týchto prípadoch by priamy výcvik spolu s vyššie uvedenými komponentmi mal podľa indikácií zahŕňať nasledujúce činnosti:
– korekcia porúch vody a elektrolytov;
– obnovenie podmienok pre okysličovanie krvi a transport kyslíka;
– primárna (predbežná) detoxikácia.
Poruchy tekutín a elektrolytov u pacientov s akútnou patológiou sa vyskytujú so stratou tekutín a elektrolytov v dôsledku vracania, hnačky, vysokej horúčky, straty plazmy (popáleniny, syndróm predĺženého rozdrvenia atď.). Vykonávanie chirurgických zákrokov u pacientov s ťažkou exikózou (dehydratáciou) nevyhnutne vedie k rozvoju operačného šoku, a to aj napriek anestetickej podpore. Preto sa pod kontrolou hematokritu dopĺňa centrálny venózny tlak, hodinová diuréza, meraná zavedeným katétrom, BCC a hladina základných elektrolytov (chloridy, sodík, draslík, vápnik, horčík).
Porušenie transportu kyslíka v núdzovej chirurgii je častejšie spojené s akútnou stratou krvi (obehová hypoxia). Títo pacienti často prichádzajú do nemocnice v stave hemoragického šoku alebo kolapsu, a preto operácia na takomto pozadí nevyhnutne vedie k ťažkej dezorganizácii homeostázy.
A napriek tomu, ak existujú známky pokračujúceho krvácania, existujú absolútne indikácie na operáciu. Prirodzene, za týchto podmienok je takmer nemožné adekvátne doplniť existujúcu stratu krvi pred operáciou. V takýchto prípadoch je pred operáciou potrebné výrazne znížiť hypovolémiu a potom počas operácie obnoviť objem cirkulujúcich červených krviniek. Toto sa robí nasledovne: jedna z periférnych žíl alebo podkľúčová žila sa zavedie kanylou a počas úvodu do anestézie Intravenózne sa vstrekuje 1,5 až 2 litre elektrolytov, roztok glukózy; transfúziou sa podáva albumín (100-200 ml) alebo jedna skupina čerstvej alebo čerstvej mrazenej plazmy (400-600 ml). Potom počas operácie, po všetkých testoch na kompatibilitu, sa objem krvi doplní transfúziou hmoty erytrocytov.
Po druhé, väčšina spoločná príčina porušenie transportu kyslíka, arteriálna hypotenzia je. Tento stav je v prípade potreby opravený obnovením BCC - podávanie vazopresorov a kortikosteroidov.
Endotoxikózu nie je možné eliminovať núdzovou predoperačnou prípravou. Primárna detoxikácia preto zahŕňa zníženie negatívneho vplyvu toxémie počas operácie. Najjednoduchšou, cenovo najdostupnejšou a pomerne účinnou metódou primárnej detoxikácie v predoperačnom období je hypervolemická hemodilúcia, ktorá sa vykonáva nasledovne: vstreknú sa koloidné prípravky (albumín, proteín, plazma, dextrány) a potom 2–3 litre kryštaloidných roztokov.
Realizácia vyššie uvedených opatrení poskytuje základné podmienky pre operáciu u pacientov s akútnou patológiou.
Nové články
- Bezchybné správanie na pohovore alebo ako potešiť zamestnávateľa od prvých minút!
- Brutálni muži a ich črty Čo znamená brutálny muž
- Postup pri vstupe do policajného zboru
- Podnikanie bez veľkých investícií Vybavenie pre malé podniky do 100 000 rubľov
- Vlastné podnikanie: výroba plastových výrobkov
- prostredníctvom vzorky nákladného listu
- Zhrnutie lekcie na tému „Pracovná otázka v Rusku
- Podnikanie bez veľkých investícií Aký malý podnik sa dá otvoriť za 100 000
- Analýza tvorby finančných zdrojov
- Čo je to detoxikácia tela
Populárne články
- Detox – kompletný sprievodca domácou očistou tela
- Ako zistiť, kde môj starý otec bojoval v druhej svetovej vojne, aké mal ocenenia?
- Ako vložiť heslo do priečinka (archivovať alebo inak chrániť heslom v systéme Windows)
- Najlepšie aplikácie na chudnutie a počítanie kalórií Program na počítanie kalórií na chudnutie
- Program na učenie angličtiny od (začiatočníka) po (upper-intermediate) za rok
- Dodatočné umelé osvetlenie kvetov a rastlín v byte Osvetlenie rastlín obyčajnou lampou
- Najchutnejšia marináda na morčacie špízy, aby mäso zostalo mäkké Ako marinovať morčacie prsia pred pečením
- Vytrvalá rudbeckia: pestovanie, výsadba a starostlivosť
- Kozia vŕba: výsadba a starostlivosť, choroby Dekoratívne choroby vŕby a liečba
- Vianočná hviezda – domáca starostlivosť
