Priprava pacienta na načrtovano operacijo ne vključuje. Priprava bolnika na načrtovane in nujne operacije
-
Format datoteke:
Velikost datoteke:
Vrsta dela:
Medicina, telesna vzgoja, zdravstvo
Priprava bolnika na operacijo. Vodenje bolnikov v pooperativnem obdobju
Izvedete lahko stroške pomoči pri pisanju študentske naloge.
Pomoč pri pisanju prispevka, ki bo zagotovo sprejet!
GOU SPO Sahalin Basic Medical College
Oddelek za izpopolnjevanje
Izpit št. 1 na temo:
»Priprava bolnika na operacijo. Vodenje bolnikov v pooperativnem obdobju
Ključagina Tatjana Vladimirovna
medicinska sestra kirurški oddelek
MBUZ "Osrednja okrožna bolnišnica Uglegorsk"
oktober 2012
Glavni cilj: povečati teoretično znanje in praktične veščine medicinske sestre pri pripravi pacientov na nujno, urgentno in načrtovano operacijo sposobnost oskrbe bolnikov v pooperativnem obdobju.
Medicinska sestra mora vedeti:
v organizacijski sistem bolnišnično oskrbo prebivalstva v zdravstvenih ustanovah v Regulativni dokumenti, ki določajo glavne naloge, funkcije, pogoje in postopke za dejavnosti zdravstvenih ustanov v Organizacija zdravstvene nege v strukturnih enotah zdravstvenih ustanov v Terapevtski in varovalni režim v Sistem obvladovanja bolnišničnih okužb in infekcijske varnosti bolnikov in zdravstvenega osebja v zdravstvenih ustanovah v Varnost in zdravje pri delu v zdravstvenih ustanovah v Organizacija perioperativne zdravstvene nege v Organizacija rehabilitacijske obravnave in rehabilitacije bolnikov v zdravstvenih ustanovah v Osnove racionalnega in uravnotežena prehrana, osnove terapevtske in diagnostične prehrane v zdravstvenih ustanovah v Osnovni računovodski obrazci zdravstvene kartoteke v LPU. Medicinska sestra mora znati: Ø Izvedite in dokumentirajte mejnike proces zdravstvene nege pri negi bolnikov. Ø Upoštevajte zdravstvene in varnostne zahteve na oddelku. Ø Zagotoviti nalezljivo varnost pacienta in zdravstvenega osebja pri izvajanju manipulacij in skrbi za bolnike. Ø Izvajati preventivno, kurativno, diagnostični ukrepi predpisali zdravniki. Ø Obvladajte tehniko priprave na diagnostične študije. Ø Obvladati tehniko priprave pacienta na nujne in načrtovane operacije. Ø Obvladati tehniko negovalne manipulacije. Ø Izvajati zdravstveno vzgojo za bolnike in njihove družine. Ø Zagotovite nujno pomoč prva pomoč v izrednih razmerah. Ø Sanirajte pacienta, ki vstopa na oddelek. Ø Pripravite razkužilne raztopine določene koncentracije. Ø Razkužite predmete za nego pacienta. Ø Dezinfekcija, predsterilizacijsko čiščenje medicinskih pripomočkov. Ø V kolesa položite obvezni material, kirurško spodnje perilo. Ø Uporabite sterilni bix. Ø Razkužite roke. Ø Po potrebi organizirati in nadzorovati izvajanje dezinfekcijskih dejavnosti. Ø V nujnih primerih (rez, vbod kože itd.) Med negovalnimi manipulacijami sprejmejo ukrepe za preprečevanje poklicne okužbe. Ø Izvajamo kontrolo kakovosti dezinfekcije, predsterilizacijskega čiščenja in sterilizacije. Priprava bolnika na načrtovano operacijo. Predoperativno obdobje Predoperativno obdobje je obdobje od trenutka, ko bolnik vstopi na kirurški oddelek za operacijo, do trenutka, ko je operacija opravljena. Namen predoperativne priprave bolnika je zmanjšati tveganje za nastanek intra- in pooperativni zapleti. Predoperativno obdobje je razdeljeno na dve fazi: diagnostično in pripravljalno. Končna diagnoza je naloga zdravnika. Diagnoza je tista, ki odloča o nujnosti operacije. Toda negovalna opazovanja bolnikovega stanja, njegovih sprememb in odstopanj lahko popravijo zdravnikovo odločitev. Če se izkaže, da bolnik potrebuje nujno operacijo, se pripravljalna faza začne takoj po postavitvi diagnoze in traja od nekaj minut do 1-2 ur. Glavne indikacije za nujno operacijo so krvavitve katere koli etiologije in akutne vnetne bolezni. Če nujna operacija ni potrebna, se opravi ustrezen vpis v anamnezo in predpiše načrtovano kirurško zdravljenje. Medicinska sestra mora poznati absolutne in relativne indikacije za operacijo, tako v urgentni kot v elektivni operaciji. Absolutne indikacije za operacijo so bolezni in stanja, ki ogrožajo bolnikovo življenje in jih je mogoče odpraviti le s kirurškimi metodami. Absolutne indikacije, po katerih se izvajajo nujni posegi, sicer imenujemo vitalne. Ta skupina indikacij vključuje: asfiksijo, krvavitev katere koli etiologije, akutne bolezni organov. trebušna votlina(akutni apendicitis, akutni holecistitis, akutni pankreatitis, perforirano želodčno razjedo in dvanajstniku, akutna črevesna obstrukcija, strangulirana kila), akutne gnojne kirurške bolezni. Absolutne indikacije za načrtovano operacijo so naslednje bolezni: maligne neoplazme (pljučni rak, rak želodca, rak dojke itd.), stenoza požiralnika, obstruktivna zlatenica itd. Relativne indikacije za operacijo so dve skupini bolezni: Različne načrtovane operacije so nujne operacije. Odlikuje jih dejstvo, da kirurškega posega ni mogoče odložiti za daljše obdobje. Urgentne operacije se praviloma izvajajo 1-7 dni po sprejemu ali diagnozi. Tako je na primer bolnik z ustavljenim krvavitev v želodcu lahko operiramo naslednji dan po sprejemu zaradi nevarnosti ponovne krvavitve. Med nujne operacije spadajo operacije malignih novotvorb (običajno v 5-7 dneh od sprejema po opravljenem potrebnem pregledu). Dolgotrajno odlaganje teh operacij lahko privede do dejstva, da bo zaradi napredovanja procesa (pojav metastaz, rast tumorja vitalnih organov itd.) nemogoče izvesti popolno operacijo. Po postavitvi glavne diagnoze se opravi pregled vseh vitalnih sistemov, ki poteka v treh fazah: predhodna ocena, standardni minimum in dodatni pregled. Predhodno oceno opravita zdravnik in anesteziolog na podlagi zbiranja pritožb, pregleda organov in sistemov ter podatkov fizičnega pregleda bolnika. Pri zbiranju anamneze je pomembno ugotoviti, ali je bolnik alergičen, katera zdravila je jemal (zlasti kortikosteroidne hormone, antibiotike, antikoagulante, barbiturate). Te trenutke včasih sestra lažje prepozna v procesu opazovanja pacienta in stika z njim kot z njegovim neposrednim spraševanjem. Negovalni posegi pri pripravi bolnika na operacijo Standardni minimalni pregled vključuje: klinična analiza kri, biokemična analiza kri ( skupne beljakovine, bilirubin, transaminaze, kreatinin, sladkor), čas strjevanja krvi, krvna skupina in Rh faktor, analiza urina, fluorografija prsni koš(ne več kot 1 leto), zaključek zobozdravnika o sanaciji ustne votline, elektrokardiografija, pregled pri terapevtu, za ženske - pregled pri ginekologu. Naloge medicinske sestre vključujejo pripravo bolnika na določeno vrsto analize in dodatno spremljanje njegovega stanja. Če se odkrije sočasna bolezen, se opravi dodaten pregled za natančno diagnozo. Pripravljalno fazo skupaj izvajata zdravnik in medicinska sestra. Izvaja se ob upoštevanju usmeritve na posamezne organe in sisteme telesa. Živčni sistem. Živčni sistem kirurških bolnikov je močno poškodovan zaradi bolečin in motenj spanja, boj proti katerima s pomočjo različnih zdravila zelo pomembna v predoperativnem obdobju. Pomembno je vedeti, da "psihološka premedikacija" skupaj z farmakološka sredstva prispevajo k stabilizaciji duševno stanje bolnika, pomagajo zmanjšati število pooperativnih zapletov in olajšajo anestezijo med operacijo. Srčno-žilni in hematopoetski sistem zahtevajo povečano pozornost. Če aktivnost prisrčno- žilni sistem kršen, so predpisani ukrepi za izboljšanje. Bolniki z akutno anemijo prejmejo transfuzijo krvi pred, med in po operaciji. Da bi preprečili zaplete zaradi dihalni sistem je treba bolnika vnaprej poučiti pravilno dihanje(globok vdih in dolg izdih skozi usta) in izkašljevanje za preprečevanje zadrževanja izločkov in kongestije v dihalnih poteh. Za isti namen so banke včasih postavljene na predvečer operacije. Prebavila. Pri polnem želodcu po anesteziji lahko začne vsebina iz njega pasivno odtekati v požiralnik, žrelo, ustne votline(regurgitacija), od tam pa z dihanjem v grlo, sapnik in bronhialno drevo (aspiracija). Aspiracija lahko povzroči asfiksijo - zamašitev dihalnih poti, ki lahko privede do smrti bolnika ali do najhujšega zapleta - aspiracijske pljučnice. Da bi preprečili aspiracijo, naj sestra bolniku pojasni, da na dan načrtovane operacije zjutraj ne sme ničesar jesti in piti ter da dan prej ob 17-18 uri ne sme zaužiti zelo obilne večerje. Pred načrtovanim posegom medicinska sestra pacientu da čistilni klistir. To naredimo tako, da ko so mišice na operacijski mizi sproščene, ne prihaja do samovoljnega iztrebljanja. Tik pred operacijo morate poskrbeti za izpraznitev bolnikovega mehurja. Če želite to narediti, morate v veliki večini primerov bolnika pustiti, da urinira. Potreba po kateterizaciji mehurja je redka. Morda bo potrebno, če je bolnikovo stanje hudo, je nezavesten ali pri izvajanju posebnih vrst kirurških posegov. Na predvečer operacije je potrebno zagotoviti predhodno pripravo kirurškega polja. Ta dogodek poteka kot eden od načinov preprečevanja kontaktne okužbe. Zvečer pred operacijo se mora pacient oprhati ali umiti v kopalnici, obleči čisto perilo, poleg tega pa se posteljnina spremeni. Zjutraj na dan operacije medicinska sestra s suho metodo obrije lasišče na območju prihajajoče operacije. Ta dogodek je nujen, saj prisotnost las otežuje zdravljenje kože z antiseptiki in lahko prispeva k razvoju pooperativnih nalezljivih zapletov. Obrijte se na dan operacije in ne prej, saj lahko pride do okužbe na mestu, ki nastane med britjem manjših kožnih lezij. Pri pripravi na nujno operacijo je običajno omejeno na britje lasne linije samo na območju delovanja. Psihološka priprava bolnika na operacijo pri pravilno ravnanje psihološka priprava zmanjša stopnjo anksioznosti, pooperativne bolečine in pojavnost pooperativnih zapletov. Medicinska sestra preveri, ali je soglasje za operacijo podpisal pacient. V primeru nujne operacije lahko soglasje podajo svojci. Hud travmatičen učinek povzročajo boleče izkušnje bolnika o prihajajoči operaciji. Pacient se lahko boji marsičesa: same operacije ter z njo povezanih trpljenja in bolečine. Morda se boji za izid operacije in njene posledice. Vsekakor je sestra, zaradi dejstva, da je ves čas ob bolniku, tista, ki bi morala ugotoviti posebnosti strahu tega ali onega bolnika, ugotoviti, česa točno se bolnik boji in kako velik. in globok je njegov strah. Sestra o vseh svojih opažanjih poroča lečečemu zdravniku, postati mora pozorna mediatorka in na obeh straneh pripraviti pogovor med pacientko in lečečim zdravnikom o prihajajoči operaciji, ki naj bi pomagal razbliniti strahove. Tako zdravnik kot medicinska sestra morata bolnika »okužiti« s svojim optimizmom, ga narediti za sopotnika v boju z boleznijo in težavami pooperativnega obdobja. Predoperativna priprava starostnikov in starih ljudi Starejši ljudje težje prenašajo operacijo, kažejo preobčutljivost nekaterim zdravilom, so nagnjeni k različnim zapletom zaradi starostnih sprememb in spremljajočih bolezni. Depresija, izolacija, zamera odražajo ranljivost psihe te kategorije bolnikov. Pozornost na pritožbe, prijaznost in potrpežljivost, točnost pri izpolnjevanju dogovorov daje prednost mirnosti, veri v dober izid. Posebej pomembne so dihalne vaje. Črevesna atonija in zaprtje, ki jo spremljata, zahtevata ustrezno prehrano, imenovanje odvajal. Hipertrofija (adenom) je pogosta pri starejših moških prostate s težavami pri uriniranju, zato se po indikacijah urin odstrani s katetrom. Zaradi šibke termoregulacije je treba predpisati toplo prho, temperaturo vode v kopeli pa prilagoditi le na 37 * C. Po kopeli bolnika temeljito osušimo in toplo oblečemo. Uspavalne tablete se dajejo ponoči po zdravniškem receptu. Predoperativna priprava otrok Tako kot pri odraslih bolnikih je tudi pri otrocih bistvo predoperativne priprave ustvarjanje najboljši pogoji Za kirurški poseg Vendar pa imajo posebne naloge, ki se v tem primeru pojavijo, in metode za njihovo reševanje določene značilnosti, ki so izražene bolj, bolj manj otroka. Narava priprave in njeno trajanje sta odvisna od številnih dejavnikov: starosti otroka, obdobja sprejema od trenutka bolezni (rojstva), prisotnosti sočasnih bolezni in zapletov itd. Vrsta patologije in upoštevajo se tudi nujnost operacije (načrtovana, urgentna). Hkrati so nekateri ukrepi skupni vsem boleznim, drugi del pa se uporablja le pri pripravi na določene operacije in v določenih situacijah. Medicinska sestra mora biti dobro seznanjena s starostnimi značilnostmi usposabljanja in kompetentno izvajati predpise zdravnika. novorojenčki in dojenčki operirajo najpogosteje za nujne in nujne indikacije zaradi malformacij notranji organi. Glavne naloge predoperativne priprave so preprečevanje respiratorne odpovedi, hipotermije, motenj strjevanja krvi in presnove vode in soli ter boj proti tem stanjem. Starejši otroci se operirajo tako načrtovano kot po nujnih indikacijah. V prvem primeru se opravi temeljit klinični pregled. Veliko pozornosti je treba nameniti varčevanju s psiho majhen otrok. Otroci pogosto kažejo znake vznemirjenja, sprašujejo, kdaj bo operacija, doživljajo strah pred posegom. Nevropsihični zlomi so včasih povezani z nepričakovano izvedeno manipulacijo, zato je vedno treba otroku na kratko razložiti naravo prihajajočega postopka. Nujno se je treba izogibati zastrašujočim besedam in izrazom, ne delovati več s kričanjem, temveč z nežnim in enakomernim ravnanjem. V nasprotnem primeru medicinska sestra lahko izniči vsa prizadevanja zdravnika, ki želi doseči zaupanje, duševni mir otroka, ki je načrtovan za operacijo. Psihična priprava ima velik pomen za ugoden izid operacije in normalen potek pooperativnega obdobja. Postavitev čistilnega klistirja Čistilni klistir se uporablja za mehansko praznjenje debelega črevesa z: Kontraindikacije: krvavitve iz prebavni trakt; akutne vnetne bolezni debelega črevesa in danke; maligne neoplazme rektuma; prve dni po operaciji; razpoke na tem območju anus; rektalni prolaps; akutni apendicitis, peritonitis; masivna oteklina. Oprema: sistem, sestavljen iz Esmarch vrčka, povezovalne cevi dolžine 1,5 m z ventilom ali objemko; stojalo; sterilna rektalna konica, robčki; voda pri temperaturi 20°C, v količini 1,5-2 l; vodni termometer; petrolatum; lopatica za mazanje konice z vazelinom; oljna krpa in plenice; posoda z oljno krpo; medenica; kombinezoni: rokavice za enkratno uporabo, medicinska halja, predpasnik iz oljne tkanine, snemljivi čevlji. Priprava na postopek. Pod pacientovo zadnjico položite oljno krpo, ki visi v medenici in je pokrita s plenico. Izvedba postopka. Zaključek postopka. 1.Pospremite pacienta do stranišča ali postrezite posodo, ko se pojavi želja po defekaciji. Priskrbite toaletni papir. Če pacient leži na plovilu, po možnosti dvignite vzglavje postelje za 45°-60°. 2.Prepričajte se, da je bil postopek uspešen. Če pacient leži na posodi - odstranite posodo na stol (klop), pokrijte z oljno krpo. Preglejte iztrebke. 3.Razstavite sisteme. Postavite v posodo z razkužilom.Bolnika umijte. .Spremenite plašč, rokavice, predpasnik. Rokavice in predpasnik položite v posodo z razkužilom. 5.Razkužite rabljene predmete. Sanitarno in higiensko zdravljenje pacienta. Priprava operacijskega polja Na predvečer operacije se mora pacient okopati ali oprhati, predel ob kirurškem polju in samo kirurško polje pa je treba zjutraj na dan operacije skrbno obriti. Ob sprejemu hudo bolnega kirurškega polja se medicinska sestra operacijskega bloka obrije. Priprava operacijskega polja poteka v predoperativni sobi pod vodstvom operacijske sestre, ki ni vključena v operacijo. Glede na to, da je med operacijo pogosto treba razširiti rez, se dlake obrijejo daleč preko predvidenega kirurškega polja. Med posegi na lasišču se praviloma obrijejo vsi lasje. Izjema so manjše rane mehkih tkiv in benigni kožni tumorji, zlasti pri ženskah. Pred operacijo na trebušnih organih se dlake na celotni sprednji površini trebuha, vključno s pubisom, obrijejo. Pri operacijah na želodcu, jetrih, vranici si moški obrijejo tudi dlake na prsih do višine bradavic. Ko se ta rez nahaja pod popkom, se sramne dlake in zgornji del stegen obrijejo. Pri bolnikih z dimeljske kile in druge bolezni tega področja britje dlak na področju genitalij in presredka. Med operacijami v anusu se dlake obrijejo v perineumu in na genitalijah, na notranji površini stegen in zadnjice. Pri posegih na udih je v operacijsko polje vključen celoten prizadeti segment uda. Pred operacijo za kolenski sklep brijte dlake, začenši od zgornje tretjine stegna do sredine spodnjega dela noge. Pri bolnikih s krčnimi žilami si lase pobrijte v ustrezno dimeljska regija, na pubisu, celi nogi. Med posegi na mlečni žlezi se dlake v pazduhi obrijejo. Če nameravamo operacijo zaključiti s presaditvijo kože, je treba dlake na območjih, namenjenih za reženj, skrbno in previdno obriti, da ne opraskamo kože. Premedikacija Premedikacija je aplikacija zdravila pri pripravi bolnika na splošno ali lokalno anestezijo, za lajšanje psiho-čustvenega stresa, pa tudi za zmanjšanje izločanja sline in sluzi v dihalnih poteh, zatiranje neželenih avtonomnih refleksov (tahikardija, aritmija), povečanje analgezije in poglobitev spanja v fazi uvodne anestezije zmanjšati nelagodje med injiciranjem lokalnega anestetika, za zmanjšanje tveganja slabosti in bruhanja v pooperativnem obdobju, za preprečevanje aspiracije želodčne vsebine med indukcijo anestezije. Pri pripravi na lokalno anestezijo je treba pozornost nameniti bolniku. Pojasnite mu prednosti lokalne anestezije. V pogovoru s pacientom ga je treba prepričati, da bo operacija neboleča, če pacient pravočasno sporoči pojav bolečine, ki jo lahko prekinemo z dodatkom anestetika. Bolnika je treba natančno pregledati, še posebej kožo kjer bo potekala lokalna anestezija, ker pri pustularne bolezni in draženje kože, te vrste anestezije ni mogoče izvesti. Pacient mora ugotoviti alergijske bolezniše posebej alergični na anestetike. Izmerite pred anestezijo arterijski tlak, telesna temperatura, štetje pulza. Pred premedikacijo prosite bolnika, naj se izprazni mehur. 20-30 minut pred operacijo premedikacija: injicirajte 0,1% raztopino atropina, 1% raztopino promedola in 1% raztopino difenhidramina 1 ml intramuskularno v eni brizgi. Po premedikaciji mora biti bolnik pri zavesti, zaspan, miren in kontakten. Podroben pogovor, sugestija in čustvena podpora so sestavni del priprave na operacijo. Odmerki zdravil so odvisni od starosti, teže, fizičnega in duševnega stanja. Hudo bolni in oslabljeni, pa tudi dojenčki in starejši potrebujejo manjše odmerke. pomirjevala in pomirjevala. Nasprotno, pri psihomotorični agitaciji bodo morda potrebni višji odmerki. Po premedikaciji je treba strogo upoštevati počitek v postelji do konca lokalne anestezije. Pravila za sprejem bolnika v operacijsko sobo Po pripravi operacijskega polja medicinska sestra operacijskega bloka s pacienta sleče spodnje perilo kirurškega oddelka in pomaga preobleči v perilo operacijskega bloka. Osebje oddelka v prevlekah za čevlje in maskah iz gaze prinese voziček s pacientom v operacijsko sobo. Če je bolnik pri zavesti, aktiven, se samostojno premakne na operacijsko mizo z vozička, če je v resnem stanju, mu pomagata medicinska sestra in medicinska sestra. Pacient mora biti nameščen v pravilnem položaju. Lokacija ali položaj pacienta na operacijski mizi je lahko različen, odvisno od območja, v katerem bo kirurška rana, od narave operacije, njene stopnje in tudi od bolnikovega stanja. Položaj bolnika na operacijski mizi · Na hrbtu vodoravno - pri operacijah na obrazu, prsnem košu, trebušnih organih, mehurju, zunanjih moških spolnih organih, udih. · Položaj na hrbtu z vrženo glavo nazaj - med operacijami Ščitnica, grlo. · Položaj na hrbtu, valj na mizi je nameščen pod spodnja rebra za boljši dostop in pregled organov zgornjega dela trebuha; pri operacijah na žolčnik, vranica. · Položaj na boku (desni ali levi) - med operacijami na ledvicah. · ležeči položaj z spodnjih okončin, upognjen v kolčnih in kolenskih sklepih - med ginekološkimi operacijami in med operacijami v rektalnem predelu. · Trendelenburgov položaj s spuščeno glavo na mizi - med operacijami na medeničnih organih. · Položaj s spuščenim spodnjim robom mize - med operacijami na možganih. · Položaj leže na trebuhu - med operacijami na okcipitalnem predelu glave, na hrbtenici, sakralnem predelu. Rentgenske metode raziskovanje R-študija želodca in dvanajstnika. Namen: diagnosticiranje bolezni želodca in dvanajstnika Kontraindikacije: krvavitev iz razjede Algoritem izvedbe: . .Pojasnite, da priprava ni potrebna .Bolnika opozorite, naj pride v rentgensko sobo ob uri, ki jo navede zdravnik. .V rentgenski sobi bolnik zaužije suspenzijo barijevega sulfata v količini 150-200 ml. 5.Zdravnik posname slike Irigoskopija (pregled debelega črevesa) Namen študije: diagnoza bolezni debelega črevesa. Oprema: 1,5 l suspenzije barijevega sulfata (36-37 *), sistem, sestavljen iz Esmarch vrčka, povezovalne cevi dolžine 1,5 m z ventilom ali objemko; stojalo; sterilna rektalna konica, robčki; voda pri temperaturi 20°C, v količini 1,5-2 l; vodni termometer; petrolatum; lopatica za mazanje konice z vazelinom; oljna krpa in plenice; posoda z oljno krpo; medenica; kombinezoni: rokavice za enkratno uporabo, medicinska halja, predpasnik iz oljne tkanine, snemljivi čevlji. Algoritem izvedbe: .Pacientu razložite potek in nujnost tega posega. .Pojasnite pomen prihajajoče priprave na študijo: · iz prehrane izključite živila, ki povzročajo plin (zelenjava, sadje, mlečni izdelki, izdelki iz kvasa, črni kruh); · dajte bolniku 30-60 ml ricinusovo olje sv 12-13h na predvečer študija; · naredite 2 čistilna klistirja zvečer na predvečer študije in zjutraj 2 uri pred postopkom; · dati zjutraj na dan študije bolan enostavno beljakovinski zajtrk. 3.Pospremite bolnika v rentgensko sobo ob dogovorjenem času. .S klistirjem vnesite suspenzijo barijevega sulfata do 1,5 litra, pripravljeno v rentgenski sobi. .Posneta je serija slik. Intravenska izločevalna urografija operacija priprava bolnika zdravstvena nega Namen: diagnostika bolezni ledvic in sečil. Oprema: brizge za enkratno uporabo 20 ml, raztopina natrijevega tiosulfata 305, vse potrebno za čistilni klistir, kontrastno sredstvo (urografin ali verografin po predpisu zdravnika). Algoritem izvedbe: .Pacienta in njegove družinske člane poučite o pripravi na študijo .Navedite posledice neupoštevanja priporočil medicinske sestre .3 dni pred študijo iz prehrane izločite živila, ki povzročajo pline. .Izključite vnos hrane 18-20 ur pred študijo. .Prepričajte se, da dan pred večerjo vzamete odvajalo, kot vam je predpisal zdravnik; omejite vnos tekočine od popoldneva na predvečer študije. .Na predvečer študije in zjutraj 2 uri pred študijo postavite čistilni klistir. .Pred študijo ne jemljite hrane, zdravil, ne kadite, ne dajajte injekcij in drugih postopkov. .Izpraznite mehur tik pred posegom. 10.Pospremite bolnika do rentgenske sobe. 11.Posnemite pregledno fotografijo. .Intravensko počasi vnesite 20-40-60 ml kontrastnega sredstva, kot vam je predpisal zdravnik. .Posnemite serijo slik. Priprava bolnika na endoskopijo Trenutno se endoskopske metode raziskovanja uporabljajo tako za diagnozo kot za zdravljenje. razne bolezni. Posebno vlogo pri prepoznavanju ima sodobna endoskopija zgodnje fazeštevilne bolezni, zlasti onkološke bolezni(rak) različna telesa(želodec, mehur, pljuča). Najpogosteje se endoskopija kombinira s ciljno (vizualno nadzorovano) biopsijo, terapevtski ukrepi(dajanje zdravil), sondiranje. Endoskopija - metoda vizualnega pregleda votli organi z uporabo opto-mehanskih svetlobnih naprav. Endoskopske metode vključujejo: Bronhoskopija<#"16" src="doc_zip2.jpg" />Gastroskopija<#"16" src="doc_zip3.jpg" />Histeroskopija<#"16" src="doc_zip4.jpg" />Kolonoskopija - sluznica debelega črevesa. Kolposkopija - vhod v nožnico in stene nožnice. Laparoskopija<#"16" src="doc_zip7.jpg" />Otoskopija - zunanja ušesni kanal in bobnič. Sigmoidoskopija - rektum in distalno sigmoidno kolon. Ureteroskopija<#"16" src="doc_zip10.jpg" />holangioskopija<#"16" src="doc_zip11.jpg" />Cistoskopija<#"16" src="doc_zip12.jpg" />Ezofagogastroduodenoskopija - pregled požiralnika, želodčne votline in dvanajstnika. Fistuloskopija - pregled notranjih in zunanjih fistul. Torakoskopija<#"16" src="doc_zip15.jpg" />kardioskopija<#"16" src="doc_zip16.jpg" />angioskopija<#"16" src="doc_zip17.jpg" />Artroskopija<#"16" src="doc_zip18.jpg" />Ventrikuloskopija<#"justify">Priprava bolnika na fibrogastroduodenoskopijo (FGDS) FGDS - endoskopski pregled požiralnika, želodca, dvanajstnika z gastroskopom. pri ta študija gastroskop se vstavi skozi usta. Namen: terapevtski, diagnostični (odkrivanje stanja sluznice proučevanih organov - vnetja, razjede, polipi, tumorji; biopsija, dajanje zdravil). Indikacije: bolezni požiralnika, želodca, dvanajstnika. Zaporedje: )Pacienta seznaniti z namenom in potekom posega, pridobiti njegovo privolitev. )Na predvečer študija zadnji termin hrana najkasneje do 21h (lahka večerja). )Študija se izvaja na prazen želodec (ne pijte, ne kadite, ne jemljite zdravil). )Pacienta opozorite, da med študijo ne bo mogel govoriti in požirati sline. )Na pregled imejte s seboj brisačo (za pljuvanje sline). )Če obstajajo snemne proteze, opozorite pacienta, da jih je treba odstraniti. )Pacientu razložite, da se tik pred študijo izvede anestezija žrela in žrela (z raztopino lidokaina ali dikaina) z namakanjem iz inhalatorja. )Položaj bolnika leži na levi strani. )Po pregledu ne jejte 2 uri. Priprava bolnika na sigmoidoskopijo (RRS) RRS - endoskopski pregled danke in sigmoidnega kolona z uporabo togega endoskopa (rektoskopa). V tej študiji se proktoskop vstavi skozi anus za 25-30 cm. Namen: terapevtski, diagnostični (odkrivanje stanja sluznica - vnetje, erozije, krvavitve, tumorji, notranji hemoroidi, dobimo brise, opravimo biopsije). Indikacije: bolezni danke in sigmoidnega črevesa. Zaporedje: )Pacienta seznanite z namenom in potekom študije, pridobite njegovo soglasje. )Tri dni pred študijo iz prehrane izključite živila, ki spodbujajo nastajanje plinov. )Zvečer in zjutraj na predvečer študije - čistilni klistir za učinek "čiste vode". )Na predvečer študije ob 12. uri bolnik popije 60 ml 25% raztopine barijevega sulfata. )Študija se izvaja zjutraj na prazen želodec. )Položaj bolnika med študijo leži na levi strani z nogami, dvignjenimi na trebuh. )Predel pred pregledom anesteziramo. anus 3% dikainsko mazilo. Priprava bolnika na cistoskopijo Cistoskopija je endoskopski pregled mehurja s cistoskopom. Pri tej vrsti študije se cistoskop vstavi skozi sečnico. Namen: terapevtski, diagnostični (odkrivanje stanja sluznice - razjede, papilomi, tumorji, prisotnost kamnov, ugotavljanje izločevalne sposobnosti ledvic). Indikacije: bolezni sečil. Zaporedje: )Obvestite pacienta o namenu in poteku prihajajoče študije, pridobite njegovo soglasje. )Pred študijo izpraznite mehur. )Izvedite higiensko stranišče genitalij. )Položaj bolnika med študijo na hrbtu, z razmaknjenimi nogami, upognjenimi v kolenih, na urološkem stolu. )Zunanjo odprtino sečnice obdelamo s sterilno raztopino Furacilina ali Rivanola. )Z uvedbo cistoskopa zunanja odprtina sečnica, zdravljena z anestetiki. )Po študiji upoštevajte počitek v postelji vsaj dve uri. Priprava bolnika na bronhoskopijo Bronhoskopija je endoskopski pregled bronhialnega drevesa z bronhoskopom. V tej študiji se bronhoskop vstavi skozi usta. Namen: terapevtski, diagnostični (diagnoza erozij in razjed bronhialne sluznice, ekstrakcija). tujki odstranitev polipov, zdravljenje bronhiektazij, pljučnih abscesov, dajanje zdravil, ekstrakcija sputuma, biopsija). Zaporedje: )Obvestite pacienta o namenu in poteku prihajajoče študije, pridobite njegovo soglasje. )Študija se izvaja na prazen želodec. Prepovedano kajenje. Zvečer, kot je predpisal zdravnik, uvedite pomirjevala. )Takoj pred študijo izpraznite mehur. )Tik pred študijo, kot je predpisal zdravnik, subkutano injicirajte 0,1% raztopino atropina 1,0 ml, 1% raztopino difenhidramina 1,0 ml. )Položaj bolnika med študijo sedi ali leži z glavo vrženo nazaj. )Pred vstavitvijo bronhoskopa anesteziramo zgornji del dihalni trakt
)Po študiji ne jejte in ne kadite 2 uri. Zagotavljanje nalezljive varnosti bolnika Po odpustu vsakega bolnika se postelja, nočna omarica, stojalo za nočno posodo obrišejo s krpami, obilno navlaženimi z razkužilom. Postelja je prekrita s posteljnino, ki je bila obdelana v komori po režimu za vegetativne oblike mikrobov. Če je mogoče, upoštevajte ciklično polnjenje komor. Pacient dobi individualne pripomočke za nego: pljuvalnik, nočno posodo ipd., ki jih po uporabi takoj odstranimo z oddelka in temeljito operemo. Po odpustu bolnika predmeti individualna nega podvrženi dezinfekciji. V kirurške oddelke je strogo prepovedano sprejemati mehke igrače in druge predmete, ki ne prenesejo razkuževanja. Ob koncu dela se zamenjajo halje, maske, copati. Nepooblaščeno prehajanje pacientov z oddelka na oddelek in dostop do drugih oddelkov je strogo prepovedano. Menjava spodnjega in posteljnega perila se izvaja vsaj 1-krat v 7 dneh (po higienskem pranju). Poleg tega je treba perilo zamenjati v primeru kontaminacije. Pri menjavi spodnjega perila in posteljnega perila ga skrbno zbiramo v bombažne vrečke ali posode s pokrovom. Strogo je prepovedano odlagati rabljeno perilo na tla ali v odprte zabojnike. Razvrščanje in razstavljanje umazanega perila se izvaja v posebej določenem prostoru zunaj oddelka. Po zamenjavi perila se vsi predmeti v sobi in tla obrišejo z razkužilom. Bolniki so odpuščeni v ločeni sobi (odpustnica). Copate in druge čevlje po odpustu ali smrti bolnika obrišemo z tamponom, navlaženim s 25% ali 40% raztopino formalina. ocetna kislina dokler se notranja površina popolnoma ne navlaži. Nato čevlje damo v plastično vrečko za 3 ure, nato jih vzamemo ven in prezračujemo 10-12 ur, dokler vonj pripravka ne izgine. Oddelek je čist in urejen. Čiščenje se izvaja vsaj 2-krat na dan z mokro metodo, raztopino mila in sode. Razkužila uporabite po menjavi perila in v primeru bolnišnične okužbe. Na oddelkih za bolnike z gnojno-septičnimi boleznimi in po operaciji gnojni zapleti dnevno čiščenje se izvaja z obvezno uporabo razkužil. Značilnosti priprave bolnika na nujno operacijo Nujne operacije so potrebne pri poškodbah (poškodbe mehkih tkiv, zlomi kosti) in akutni kirurški patologiji (apendicitis, holecistitis, zapletene razjede, strangulirane kile, črevesna obstrukcija, peritonitis). Nujne operacije zahtevajo, da je priprava čim krajša, pri čemer je treba izvesti le potrebno sanacijo, dezinfekcijo in britje kirurškega polja. Treba je imeti čas za določitev krvne skupine, Rh faktorja, merjenje temperature. Iz prenapolnjenega želodca odstranimo vsebino, želodčno sondiranje izvedemo v primerih, ko je bolnik prejšnji dan zaužil hrano po 17-18 uri. Klistiranje pred nujnimi operacijami ni potrebno, saj za to običajno ni časa, poleg tega pacienti, ki so v kritično stanje ta postopek je lahko zelo težaven. Med nujnimi operacijami za akutne bolezni organov trebušne votline je postavitev klistirja na splošno kontraindicirana. Ob indikaciji se nujno vzpostavi intravenska infuzija in bolnik z operacijski sistem dostavijo v operacijsko dvorano, kjer nadaljujejo potrebne ukrepe že med anestezijo in operacijo. Pooperativno vodenje bolnikov Pooperativni zaplet je novo patološko stanje, ki ni značilno za normalen potek pooperativnega obdobja in ni posledica napredovanja osnovne bolezni. Zaplete je pomembno razlikovati od operativnih reakcij, ki so naravna reakcija pacientovega telesa na bolezen in operativno agresijo. Pooperativni zapleti v nasprotju s pooperativnimi reakcijami močno zmanjšajo kakovost zdravljenja, upočasnijo okrevanje in ogrožajo bolnikovo življenje. Določite zgodnje (od 6-10% do 30% pri dolgotrajnih in obsežnih operacijah) in pozne zaplete. Pri nastanku pooperativnih zapletov je pomembna vsaka od šestih komponent: bolnik, bolezen, izvajalec, metoda, okolje in priložnost. Zapleti so lahko: · razvoj motenj, ki jih povzroča osnovna bolezen; · motnje delovanja vitalnih sistemov (dihala, srca in ožilja, jeter, ledvic), ki jih povzročajo sočasne bolezni; · posledice napak pri izvedbi operacije Pomembne so značilnosti bolnišnične okužbe in sistem oskrbe bolnika v posamezni bolnišnici, sheme preprečevanja določenih stanj, dietoterapija ter izbor zdravstvenega in negovalnega kadra. Pooperativni zapleti so nagnjeni k napredovanju in ponovitvi ter pogosto vodijo do drugih zapletov. Lažjih pooperativnih zapletov ni. V večini primerov so potrebni ponovni posegi. Pogostnost pooperativnih zapletov je okoli 10 %, delež infekcijskih pa 80 %. Tveganje se poveča pri nujnih in dolgotrajnih operacijah. Dejavnik trajanja operacije je eden od vodilnih dejavnikov pri razvoju gnojnih zapletov. Tehnične napake: neustrezen dostop, nezanesljiva hemostaza, travmatska prevodnost, naključna (neopažena) poškodba drugih organov, nezmožnost razmejitve polja pri odpiranju votlega organa, puščanje tujkov, neustrezni posegi, defekti šivov, neustrezna drenaža, pomanjkljivosti pooperativnega vodenja. Preprečevanje zapletov v zgodnjem in poznem pooperativnem obdobju Glavne naloge pooperativnega obdobja so: preprečevanje in zdravljenje pooperativnih zapletov, pospeševanje regeneracijskih procesov, ponovna vzpostavitev bolnikove sposobnosti za delo. Pooperativno obdobje je razdeljeno na tri faze: zgodnje - prvih 3-5 dni po operaciji, pozno - 2-3 tedne, oddaljeno (ali obdobje rehabilitacije) - običajno od 3 tednov do 2-3 mesecev. Pooperativno obdobje se začne takoj po koncu operacije. Ob koncu operacije, ko se ponovno vzpostavi spontano dihanje, endotrahealni tubus odstranimo, bolnika v spremstvu anesteziologa in sestre premestimo na oddelek. Sestra mora pripraviti funkcionalno posteljo za vrnitev bolnika, jo postaviti tako, da se ji lahko približa z vseh strani, racionalno razporediti potrebno opremo. Posteljnino je treba poravnati, ogreti, oddelek prezračiti, Svetloba nemo. Glede na stanje, naravo operacije zagotavljajo določen položaj bolnika v postelji. Po posegih na trebušni votlini v lokalni anesteziji je priporočljiv položaj z dvignjenim vzglavjem in rahlo pokrčenimi koleni. Ta položaj spodbuja sprostitev. trebušne mišice. Če ni kontraindikacij, lahko po 2-3 urah pokrčite noge, se prevrnete na bok. Najpogosteje po anesteziji bolnika položimo vodoravno na hrbet brez blazine z glavo obrnjeno na eno stran. Ta položaj služi kot preprečevanje anemije možganov, preprečuje vstop sluzi in bruhanja v dihalne poti. Po operacijah na hrbtenici je treba bolnika položiti na trebuh, na posteljo pa položiti ščit. Bolniki, ki so bili operirani splošna anestezija, potrebujejo stalno spremljanje do prebujanja in ponovne vzpostavitve neodvisnega dihanja in refleksov. Medicinska sestra opazuje bolnika splošno stanje, videz, barva kože, frekvenca, ritem, polnitev pulza, frekvenca in globina dihanja, diureza, odvajanje plinov in blata, telesna temperatura. Za boj proti bolečinam subkutano injiciramo morfij, omnopon, promedol. Prvi dan se to naredi vsakih 4-5 ur. Za preprečevanje trombemboličnih zapletov se je treba boriti proti dehidraciji, aktivirati bolnika v postelji, fizioterapija od prvega dne pod vodstvom sestre, z krčne žile vene po indikacijah - povoj nog z elastičnim povojem, uvedba antikoagulantov. Prav tako je treba spremeniti položaj v postelji, banke, gorčične omete, dihalne vaje pod vodstvom sestre: napihovanje gumijastih vrečk, žog. Pri kašljanju so prikazane posebne manipulacije: položite dlan na rano in jo med kašljanjem rahlo pritisnite navzdol. Izboljšajo prekrvavitev in prezračevanje pljuč. Če je bolniku prepovedano piti in jesti, je predpisano parenteralno dajanje raztopin beljakovin, elektrolitov, glukoze, maščobnih emulzij. Za dopolnitev izgube krvi in za stimulacijo se transfuzirajo kri, plazma, krvni nadomestki. Večkrat na dan mora sestra očistiti bolnikova usta: obrišite jih s kroglico, navlaženo z vodikovim peroksidom, šibko raztopino natrijevega bikarbonata, Borova kislina ali raztopina kalijevega permanganata sluznice, dlesni, zobe; odstranite zobne obloge z jezika limonina lupina ali tampon, namočen v raztopino, sestavljeno iz čajne žličke natrijevega bikarbonata in žlice glicerina v kozarcu vode; ustnice namažite z vazelinom. Če bolnikovo stanje dopušča, mu morate ponuditi, da si izpere usta. Pri dolgotrajnem postu je za preprečevanje vnetja obušesne žleze priporočljivo žvečiti (ne pogoltniti) črne krekerje, rezine pomaranče, rezine limone, da se spodbudi izločanje sline. Po abdominalni operaciji (laparotomiji) se lahko pojavi kolcanje, regurgitacija, bruhanje, napenjanje, zastajanje blata in plinov. Pomoč bolniku je praznjenje želodca s sondo (po operaciji na želodcu sondo vstavi zdravnik), ki jo vstavimo skozi nos ali usta. Za odpravo trdovratnega kolcanja subkutano injiciramo atropin (0,1% raztopina 1 ml), klorpromazin (2,5% raztopina 2 ml), izvedemo cervikalno vagosimpatično blokado. Za odstranitev plinov vstavite odvodno cev za plin, določite zdravljenje z zdravili. Po operacijah na zgornjih prebavilih se 2 dni kasneje daje hipertonični klistir. Po operaciji bolniki včasih ne morejo sami urinirati zaradi nenavadnega položaja, krča sfinktra. Za boj proti temu zapletu se na območje mehurja položi grelna blazina, če ni kontraindikacij. Izlivanje vode, topla posoda, intravensko dajanje raztopine urotropina, magnezijevega sulfata, injekcije atropina, morfija povzročajo tudi uriniranje. Če so bili vsi ti ukrepi neučinkoviti, se zatečejo k kateterizaciji (zjutraj in zvečer) in vodijo evidenco količine urina. Zmanjšana diureza je lahko simptom hudega zapleta pooperativne odpovedi ledvic. Zaradi motenj mikrocirkulacije v tkivih se lahko zaradi njihovega dolgotrajnega stiskanja razvijejo preležanine. Da bi preprečili ta zaplet, je potreben niz usmerjenih ukrepov. Najprej potrebujete skrbno nego kože. Pri umivanju kože je bolje uporabiti blago in tekoče milo. Po umivanju je treba kožo temeljito osušiti in po potrebi navlažiti s kremo. Ranljivosti (križnica, lopatice, zatilnica, zadnja površina komolčni sklep, pete) je treba namazati kafrov alkohol. Za spremembo narave pritiska na tkivo so pod temi mesti nameščeni gumijasti krogi. Prav tako morate spremljati čistočo in suhost posteljnega perila, skrbno poravnati gube na rjuhi. Pozitiven učinek ima masaža, uporaba posebne antidekubitalne vzmetnice (žimnica s stalno spreminjajočim se pritiskom v ločenih delih). Za preprečevanje dekubitusa je velikega pomena zgodnja aktivacija bolnika. Če je mogoče, morate paciente postaviti, posaditi ali jih vsaj obrniti z ene strani na drugo. Prav tako morate pacienta naučiti, da redno spreminja položaj telesa, se dvigne, dvigne, pregleda ranljiva področja kože. Če je oseba priklenjena na stol ali invalidski voziček, ji je treba svetovati, naj približno vsakih 15 minut razbremeni zadnjico – nagne se naprej in se dvigne ter se opre na naslonjala stola. Skrb za pooperativne zaplete Krvavitev lahko zaplete vsak poseg. Poleg zunanjih krvavitev je treba upoštevati izliv krvi v votlino ali lumen votlih organov. Vzroki so nezadostna hemostaza med operacijo, zdrs ligature iz podvezane žile, prolaps krvnega strdka in motnje strjevanja krvi. Pomoč je odpraviti vir krvavitve (pogosto kirurško, včasih s konzervativnimi ukrepi - mraz, tamponada, tlačni povoj), lokalna uporaba hemostatska sredstva (trombin, hemostatska goba, tovarniška folija), dopolnjevanje izgube krvi, povečanje lastnosti strjevanja krvi (plazma, kalcijev klorid, vikasol, aminokaprojska kislina). Pljučni zapleti nastanejo zaradi motene cirkulacije in ventilacije pljuč zaradi plitvega dihanja zaradi bolečine v rani, nabiranja sluzi v bronhih (slabo izkašljevanje in izkašljevanje), zastoja krvi v zadnjih predelih pljuč (dolgotrajno bivanje na hrbtu). nazaj), zmanjšanje pljučnih ekskurzij zaradi otekanja želodca in črevesja. Preprečevanje pljučni zapleti je pred treningom dihalne vaje in kašelj, pogoste spremembe položaja v postelji z dvignjenim prsnim košem, nadzor bolečine. Pareza želodca in črevesja je opažena po operacijah v trebušni votlini zaradi atonije mišic prebavnega trakta in jo spremljajo kolcanje, bruhanje, bruhanje in zadrževanje blata in plinov. Če ni zapletov na operiranih organih, se pareza lahko odpravi z nazogastrično sukcijo, hipertoničnim klistirjem in cevkami za izpust plina ter intravenskim dajanjem. hipertonične raztopine, sredstva, ki krepijo peristaltiko (prozerin), lajšajo krče (atropin). Peritonitis je vnetje trebušne votline, najhujši zaplet intraperitonealnih operacij, največkrat zaradi razhajanja (nezadostnosti) šivov na želodcu ali črevesju. pri akutni začetek nenadoma se pojavi bolečina, katere začetna lokalizacija pogosto ustreza prizadetemu organu. Poleg tega se bolečina razširi. Hkrati se zastrupitev hitro povečuje: temperatura se dvigne, srčni utrip se pospeši, poteze obraza postanejo ostrejše, suha usta, slabost, bruhanje, napetost mišic v sprednji trebušni steni. V ozadju obsežne antibiotične terapije, pa tudi pri oslabljenih starejših bolnikih, slika peritonitisa ni tako izrazita. Če se pojavijo peritonealni simptomi, bolniku prepovedati piti in jesti, položiti hlad na trebuh, ne dajati protibolečinskih sredstev, povabiti zdravnika. Psihoza po operaciji se pojavi pri oslabelih, razburljivih bolnikih. Kažejo se z motorično ekscitacijo z dezorientacijo, halucinacijami, delirijem. V tem stanju lahko bolnik skoči s postelje, odtrga povoj, poškoduje druge okoli sebe.Prepričevanje, poskusi, da bi bolnika pomirili, ga položili, so neučinkoviti. Po predpisu zdravnika se subkutano daje 2,5% raztopina klorpromazina. trombembolični zapleti. Osebe s krčnimi žilami, motnjami strjevanja krvi, upočasnjenim pretokom krvi, poškodbami žil med operacijo, debeli, pa tudi oslabljeni (zlasti onkološki) bolniki, ženske, ki so veliko rodile, so nagnjene k razvoju tromboze. Z nastankom tromba in vnetjem vene pride do tromboflebitisa. Prva pomoč je imenovanje strogega počitka v postelji, da se prepreči ločevanje globokega venskega tromba in embolije s pretokom krvi v ležeče oddelke. cirkulacijski sistem, celo do pljučne arterije z vsemi posledičnimi zapleti do bliskovite smrti zaradi blokade glavnega debla pljučne arterije. Za preprečevanje tromboze je zelo pomembna aktivnost bolnika v pooperativnem obdobju (zmanjšanje stagnacije), boj proti dehidraciji, nošenje elastičnih povojev (nogavic) ob prisotnosti krčnih žil. Lokalno zdravljenje tromboflebitis se zmanjša na uvedbo oljno-balzamičnih oblog (heparinsko mazilo), ki daje okončini dvignjen položaj (Behlerjeva pnevmatika, valj). Kot je predpisal zdravnik, jemlje antikoagulante pod nadzorom indikatorjev koagulacijskega sistema krvi. Pooperativna nega otrok Anatomske in fiziološke značilnosti otrokovega telesa določajo potrebo po posebnem pooperativna nega. Medicinska sestra mora poznati starostne standarde glavnega fiziološki indikatorji, narava prehrane otrok, različna starostne skupine, pa tudi jasno razumevanje patologije in načela kirurškega posega. Med dejavniki, ki vplivajo na potek pooperativnega obdobja pri otrocih in določajo potrebo po posebni negi zanje, sta najpomembnejša duševna nezrelost bolnika in posebna reakcija telesa na kirurško travmo. Splošna načela pooperativna nega otrok Po dostavi otroka iz operacijske sobe na oddelek ga položimo v čisto posteljo. večina udoben položaj najprej - na hrbtu brez blazine. Majhni otroci, ki ne razumejo resnosti stanja, so preveč aktivni, pogosto spreminjajo svoj položaj v postelji, zato se morajo zateči k fiksiranju pacienta s privezovanjem okončin na posteljo z manšetami. Pri zelo nemirnih otrocih trup dodatno fiksiramo. Pritrditev ne sme biti groba. Premočno vlečenje udov z manšetami povzroča bolečino in vensko kongestijo ter lahko povzroči podhranjenost stopala ali roke do nekroze. Prsti morajo prosto prehajati med manšeto in kožo. Trajanje fiksacije je odvisno od starosti otroka in vrste anestezije. Bruhanje se pogosto pojavi med prebujanjem iz anestezije, zato je preprečevanje aspiracije bruhanja pomembno, da se izognemo aspiracijski pljučnici in asfiksiji. Takoj, ko sestra opazi željo po bruhanju, takoj obrne otrokovo glavo na stran, po bruhanju pa skrbno obriše otrokova usta s čisto plenico. V obdobju prebujanja in naslednjih urah je otrok zelo žejen in vztrajno prosi za vodo. Hkrati se sestra strogo ravna po navodilih zdravnika in ne dovoli prekomernega vnosa vode, ki lahko povzroči večkratno bruhanje. V neposrednem pooperativnem obdobju pri otrocih je boj proti bolečini zelo pomemben. Če je otrok nemiren in toži o bolečinah v predelu pooperativne rane ali drugje, medicinska sestra takoj obvesti zdravnika. Običajno so v takih primerih predpisana pomirjujoča zdravila proti bolečinam. Zdravila dozira le zdravnik. Postoperativni šivi so običajno zaprti z aseptičnim obližem. V procesu nege pacienta medicinska sestra skrbi za čistočo obloge v predelu šivov. V pooperativnem obdobju se najpogosteje pojavijo naslednji zapleti: § Hipertermija se razvije predvsem pri dojenčkih in se izraža v zvišanju telesne temperature do 39 ° C in več, ki jo pogosto spremlja konvulzivni sindrom. Na območje nanesite ledene obkladke glavne žile(femoralne arterije), otroka izpostavimo, kožo obrišemo z alkoholom. Po navodilih zdravnika se antipiretična zdravila dajejo peroralno ali parenteralno § Dihalna odpoved se izraža v kratki sapi, modrikastem obarvanju ustnic ali splošni cianozi, plitkem dihanju. Lahko pride nenadna zaustavitev dihanje. Zaplet se razvije nenadoma in postopoma. Posebej pomembna je vloga sestre pri preprečevanju respiratorne odpovedi (preprečevanje aspiracije z bruhanjem, redno odsesavanje sluzi iz nazofarinksa). V življenjsko ogroženih stanjih sestra nudi prvo pomoč, otroku zagotovi kisik (kisikova terapija, mehanska ventilacija). § Krvavitev je lahko zunanja ali notranja in se kaže z neposrednimi ali posrednimi znaki. Neposredni znaki so krvavitev iz pooperativne rane, bruhanje krvi, njeni dodatki v urinu ali blatu. Posredni znaki so bledica kože in vidnih sluznic, hladen znoj, tahikardija, znižanje krvnega tlaka. Vsekakor medicinska sestra sporoči morebitne znake krvavitve, ki jih opazi. § Oligurija, anurija - zmanjšanje ali prenehanje izločanja urina. Močno zmanjšanje količine urina kaže bodisi na izrazito zmanjšanje BCC bodisi na poškodbo ledvic. V vsakem primeru mora medicinska sestra obvestiti zdravnika o spremembah diureze, ki jih je opazila pri bolniku. Lastnosti prehrane Prvič po operaciji na želodcu in črevesju je predpisana prehrana številka 0. Hrana je sestavljena iz tekočih in žele podobnih jedi. Dovoljeno: čaj s sladkorjem, sadni in jagodni poljubi, žele, šipkova juha s sladkorjem, sokovi. sveže jagode in sadje, razredčeno s sladko vodo, šibko juho, riževa voda. Hrana se daje v pogostih obrokih v majhnih količinah čez dan. Dieta je predpisana za največ 2-3 dni. Značilnosti prehrane po apendektomiji · 1. dan - lakota · 2. dan - mineralna voda brez plina, juha iz šipka, kompot iz suhega sadja V naslednjih treh dneh: · Vse jedi so tekoče in pire · Pogosti manjši obroki · Čaj s sladkorjem, juha iz šipka, kompot · Piščančja juha z nizko vsebnostjo maščob · Žele, sadni in jagodni poljubi · Pred jedjo 20-30 minut kozarec toplega kuhana voda, in 1 kozarec 1,5 ure po Pooperativna dieta vključuje opustitev: mastna, mokasta, slana hrana in prekajeno meso. Značilnosti prehrane po holecistektomiji Približna dnevna prehrana Prvi zajtrk Kozarec šipkove juhe, skuta z nizko vsebnostjo maščob z majhno količino kisle smetane, korenčkov pire. Kosilo Kozarec čaja z marmelado črnega ribeza ali limono z belim toastom. Krompirjeva juha s korenčkom; kuhano pusto ribo, kuhan piščanec ali parni goveji kotlet; kozarec kompota iz suhega sadja. Steam beljakovinska omleta, pire krompir, zdrob, riž ali dobro pretlačena ajdova kaša z mlekom. Pred spanjem Kozarec toplega želeja z včerajšnjim belim kruhom ali krekerji. Kozarec toplega kompota iz suhega sadja. Parna omleta ali mehko kuhano jajce, parni kotlet s korenčkovim, krompirjevim ali pesinim pirejem. Kozarec čaja. Kosilo Kompot, mleko ali enodnevni jogurt, beli kruh, rezina kuhane ribe. Plošča zelenjavna juha, pire krompir z mesno ali ribjo pašteto, čaj z mlekom. Čaj z limono in piškoti. Kuhana pesa, z majhno količino kisle smetane z nizko vsebnostjo maščob, rezina kruha, žele. Pred spanjem Parna beljakovinska omleta. Ponoči med prebujanjem skodelica sadni sok razredčeno z vodo. Torej ulomek Uravnotežena prehrana, terapevtske vaje po navodilih zdravnika, redne sprehode po svež zrak, in dobro razpoloženje in optimistična naravnanost je ključ do uspešnega preprečevanja neželenih zapletov po operaciji Značilnosti prehrane po hemoroidektomiji Po odstranitvi hemoroidov, kot tudi po kateri koli drugi operaciji na prebavilih, je predpisana dieta. V pooperativnem obdobju 1-2 dni - lakota. 2-3. dan - tekoče in žele podobne jedi; 200 ml nemastnega mesa oz piščančja juha, sladkan šibak čaj, poparek šipka, sadni žele. 3-4 dan - dodajte mehko kuhano jajce, beljakovine parna omleta, smetana z nizko vsebnostjo maščob. 5-6 dan prehrana vključuje pire mlečne kaše, pire krompir, zelenjavno kremno juho. Hrana mora biti delna do 5-6 krat na dan, v majhnih porcijah. Hrana v kuhani in pire obliki. Od zelenjave se priporoča: pesa, korenje, bučke, buče, cvetača. Vso zelenjavo je treba zaužiti kuhano. Od sadja: banane, jabolčne osnove iz lupine (po možnosti pečene), slive, marelice (lahko jih nadomestimo s suhimi slivami in suhimi marelicami). Izključi: · Akutna · Alkohol Preprečevanje zapletov pooperativnih ran Rana po operaciji je praktično sterilna. Nega takšne rane je omejena na vzdrževanje povoja čistega in mirnega. Večkrat na dan morate spremljati njegovo stanje, spremljati udobje, varnost povoja, njegovo čistost in mokrenje. Če je rana tesno zašita, mora biti povoj suh. V primeru rahlega navlaženja je treba zgornje plasti obloge zamenjati s sterilnim materialom, pri čemer v nobenem primeru ne odkrijte rane. V predelu pooperativne rane ne sme biti rdečine, otekline, infiltracije ali kakršnega koli izcedka. O pojavu znakov vnetja mora medicinska sestra obvestiti zdravnika. Značilnosti oskrbe bolnikov z odtoki, diplomanti Vsi odtoki morajo biti sterilni in uporabljeni samo enkrat. Hranimo jih na sterilni mizi ali v sterilni antiseptični raztopini. Pred uporabo jih speremo s sterilno 0,9% raztopino natrijevega klorida. Cevaste drene v rano ali votlino vstavi zdravnik. Drenaže je mogoče odstraniti skozi rano, pogosteje pa jih odstranimo z ločenimi dodatnimi luknjami v bližini pooperativne rane in jih pritrdimo s šivi na kožo. Kožo okoli drenaže vsak dan zdravimo z 1% raztopino briljantnega zelenega in zamenjamo "hlačke" iz gaze. Medicinska sestra skozi drenažo spremlja količino in naravo izcedka. Ob prisotnosti hemoragične vsebine je nujno poklicati zdravnika, izmeriti krvni tlak in izračunati pulz. Odvodno cev iz pacienta lahko podaljšamo s steklenimi in gumijastimi cevmi. Posoda, v katero se spusti, mora biti sterilna in napolnjena z 1/4 dela antiseptične raztopine. Da bi preprečili prodiranje okužbe skozi drenažno cev, se posoda dnevno menja. Bolnika namestimo na funkcionalno posteljo, tako da je drenaža vidna in njegova oskrba ni težavna, namestimo ga v položaj, ki omogoča prosto odtekanje izcedka. Pri uporabi aktivne drenaže s pomočjo električnega sesanja je potrebno spremljati njegovo delovanje, vzdrževati tlak v sistemu znotraj 20-40 mm Hg in polnjenje posode. Če obstaja dvom o prehodnosti drenaže, nujno pokličemo zdravnika. Izpiranje rane ali votline skozi drenažo se izvaja po navodilih zdravnika z brizgo, ki mora biti tesno povezana z drenažno cevjo. Po navodilih zdravnika se lahko izpuščeni eksudat pošlje na pregled v bakteriološki laboratorij v posebni epruveti. Odstranitev cevnih odtokov opravi zdravnik. Če med manipulacijo drenaža pade iz rane ali votline, medicinska sestra o tem takoj obvesti zdravnika. Uporabljena drenaža se ne uvaja ponovno. Ligacija pacienta z drenaži v plevralni votlini Indikacije: oskrba drenaže v pooperativni rani. Oprema: 4 pincete, cooperjeve škarje, obvezni material (kroglice, prtički), 0,9% raztopina natrijevega klorida, 70% alkohol, 1% raztopina jodonata, 1% raztopina briljantnega zelenega, povoj, kleol, zamenljivi odtoki, gumijaste rokavice, posoda z dez. . rešitev. Zaporedje: .Pomirite pacienta, razložite potek prihajajočega postopka. .Nadenite si gumijaste rokavice. .Odstranite stari povoj, ki pritrjuje oblogo (pazite, da drenaža iz rane ni odstranjena skupaj z oblogo). .Zamenjajte pinceto. .Kožo okoli drenaže obdelajte z gazo, namočeno v 0,9% raztopino natrijevega klorida. .Kožo okoli odtoka osušite in obdelajte s 70% alkoholom. .Robove rane namažite z 1% raztopino jodonata, pikajte z gibi. V primeru intolerance za jodonat se uporablja 1% raztopina briljantnega zelenega. .Zamenjajte pinceto. .S sterilnimi robčki položite na površino rane okoli drenaže.
Opredelite pojem predoperativne priprave. Naštejte sestavine predoperativnega obdobja. Naštejte glavne razlike pri pripravi bolnika na načrtovane in nujne operacije. Opišite tekoče aktivnosti predoperativne priprave bolnika med načrtovanim operativnim posegom.
Predoperativno obdobje – To je obdobje od trenutka, ko je bolnik sprejet v bolnišnico, do začetka operacije. Konvencionalno je razdeljen na diagnostični in pripravljalno obdobje .Glavni cilji diagnostični obdobje:
Temeljit sistemski pregled bolnika, da se postavitev glavne diagnoze in ugotavljanje sočasnih bolezni ;
Določite stanje in stopnjo nezadostnosti delovanja telesa in sistemov;
Določite pričevanje in kontraindikacije na operacijo;
Določite vrsto in prostornino kirurški poseg;
Izberite metoda anestezije;
Predoperativna priprava- sistem ukrepov za preprečevanje zapletov med operacijo in po njej.
Glavne naloge obdobja predoperativna priprava:
Izvedite korekcijo ugotovljenih zapletov, okvarjenih funkcij bolnikovih organov in sistemov (na primer zdravljenje anemije, visokega krvnega tlaka itd.);
Ustvarjanje "varnostne meje" v telesu, povečanje imunoloških sil telesa;
Sanirati žarišča endogene okužbe;
Pripravite operacijsko polje;
Izvedite premedikacijo;
Prevoz bolnika v operacijsko sobo.
Trajanje predoperativnega obdobja je različno in je odvisno od resnosti bolnikovega stanja, narave bolezni, nujnosti operacije.
Aktivnosti med načrtovano pripravo
priprava psihe ustvarjanje okolja okoli bolnika, ki vzbuja zaupanje v uspešen izid operacije. Za pravilno pripravo pacientove psihe na operacijo je zelo pomembno, da medicinske sestre upoštevajo pravila deontologije. sabljanje živčni sistem in bolnikova psiha od dražilnih in travmatičnih dejavnikov v veliki meri določa potek pooperativnega obdobja.
2.Posebni dogodki : to vključuje dejavnosti, namenjene pripravi organov, na katerih bo operacija izvedena. To pomeni, da se izvajajo številne študije, povezane z operacijo tega organa. Na primer, med operacijo srca se izvaja sondiranje srca, med operacijo pljuč - bronhoskopija, med operacijami želodca - analiza želodčnega soka in fluoroskopija, fibrogastroskopija. Priprava srčno-žilnega sistema:
Ob sprejemu - pregled;
· Izvajanje splošna analiza krvi
· Biokemijske raziskave krvi in, če je mogoče, normalizacija indikatorjev
Merjenje srčnega utripa in krvnega tlaka
Odstranitev EKG
Upoštevanje izgube krvi - priprava krvi, njeni pripravki
Instrumental in laboratorijske metode raziskave (ultrazvok srca).
¾ Priprava dihalnega sistema:
· Opustiti kajenje
Likvidacija vnetne bolezni zgornjih dihalnih poti.
Izvajanje alkotestov
Naučiti bolnika pravilnega dihanja in kašlja, kar je pomembno za preprečevanje pljučnice v pooperativnem obdobju.
· Rentgen prsnega koša ali rentgen.
¾ Priprava prebavil
Sanacija ustne votline
Izpiranje želodca
Sesanje vsebine želodca
Prehrana pred operacijo
¾ Priprava genitourinarni sistem :
Normalizacija delovanja ledvic;
· Izvedite študije ledvic: testi urina, določanje preostalega dušika (kreatinin, sečnina itd.), Ultrazvok, urografija itd. Če se odkrije patologija v ledvicah ali mehurju, se izvaja ustrezna terapija;
Obvezno za ženske pred operacijo ginekološki pregled in po potrebi zdravljenje. Načrtovane operacije med menstruacijo se ne izvajajo, saj se v teh dneh poveča krvavitev.
¾ Imuniteta in presnovni procesi:
Izboljšanje imunobioloških virov pacientovega telesa;
normalizacija presnove beljakovin;
· Normalizacija vodno-elektrolitskega in kislinsko-bazičnega ravnovesja.
¾ Kožni pokrovi:
Identifikacija kožnih bolezni, ki lahko povzročijo resne zaplete v pooperativnem obdobju, do sepse (furunkuloza, pioderma, okužene odrgnine, praske itd.). Priprava kože zahteva odpravo teh bolezni. Na predvečer operacije se bolnik higiensko kopa, tušira, zamenja spodnje perilo;
· Operacijsko polje pripravimo tik pred operacijo (1-2 uri prej), saj se lahko ureznine in praske, ki nastanejo med britjem, dlje časa vnamejo.
Pred operacijo zvečerbolniku damo čistilni klistir, bolnik se higiensko kopa ali stušira ter zamenja spodnje perilo in posteljnino, izvede se večerna premedikacija. . Moralno stanje pacientov, ki pridejo na operacijo, se bistveno razlikuje od stanja pacientov, ki le operirajo konzervativno zdravljenje, saj je operacija velik fizični in duševna travma. Eno "čakanje" na operacijo vzbuja strah in tesnobo, resno spodkopava moč bolnika.
Na predvečer operacije pacienta pregleda anesteziolog, ki določi sestavo in čas sedacije, slednja se običajno izvede 30-40 minut pred operacijo, po kako je pacient uriniral, odstranil zobne proteze (če obstajajo), pa tudi druge osebne predmete.
Pacienta pokritega z rjuho odpeljemo na vozičku najprej v operacijsko enoto, v predprostoru katere ga prenesemo na voziček operacijske sobe. V predoperativni sobi pacientu na glavo nataknejo čisto kapo, na noge pa čiste prevleke za čevlje. Preden pacienta pripelje v operacijsko sobo, mora medicinska sestra preveriti, ali je tam odstranjeno okrvavljeno spodnje perilo, obloge in instrumenti prejšnje operacije.
Zdravstvena anamneza, rentgenski posnetki pacienta so dostavljeni hkrati s pacientom.
Predoperativna priprava bolnika
Pri pripravi bolnika na operacijo je treba odpraviti arterijska hipertenzija in stabilizirajo krvni tlak, da med anestezijo in intubacijo ne niha. Doseči je treba normalen krvni tlak ali vsaj diastolični krvni tlak znižati pod 100 mm Hg. Umetnost. Večer pred operacijo je priporočljivo intravensko dati raztopino Ringerjevega laktata.Če se domneva velika izguba krvi, je priporočljivo pripraviti bolnikovo kri za transfuzijo, da bi se izognili okužbi z virusom skozi darovano kri. Transfuzija avtologne krvi je indicirana za cistektomijo, odstranitev medenične in retroperitonealne bezgavke, z nefrektomijo in nefroureterektomijo, ekstirpacijo penisa, odprto ali transuretralno prostatektomijo, uretroplastiko. Pri veliki izgubi krvi je indicirana reinfuzija med operacijo odvzete krvi.
Hipokalemija, opažena pri starejših bolnikih, je običajno povezana z zmanjšanjem celotnega kalija. Če je raven kalija v krvi nad 3 mmol/l, je morda dovolj peroralni vnos dodatke kalija, čeprav bo obnavljanje počasno in bo odložilo operacijo. Pri nižji ravni kalija je možno intravensko dajanje zdravil, medtem ko hitrost infundiranja ne sme presegati 10 mmol / h. Odložitev operacije do okrevanja normalno raven kalij je najbolj modra odločitev.
Ambulantna kirurgija
Ambulantna izvedba kirurški posegi zaradi svoje ekonomske izvedljivosti postanejo običajne. Kirurški posegi na dimljah, skrotumu, penisu, številne endoskopske operacije se lahko izvajajo brez naknadne hospitalizacije in z minimalno verjetnostjo zapletov, povezanih tako z anestezijo kot s samo operacijo. Otroci takšne operacije še posebej dobro prenašajo, kar jim omogoča, da niso ločeni od staršev.Dan pred operacijo naj se anesteziolog pogovori z bolnikom in starši, če se poseg izvaja pri otroku; zaželeno je, da je otroka pregledal eden od zdravnikov. Pacient se mora pojaviti najkasneje 1 uro pred operacijo. V tem času dobi pomirjevala in analgetike, če je predviden poseg v lokalni anesteziji. Pred operacijo se je priporočljivo srečati s pacientovimi družinskimi člani in vstopiti v operacijsko sobo, preden pacient zaspi, da ga ponovno pomirimo. Po operaciji pacient nekaj časa ostane na posebnem oddelku za okrevanje, nato pa ga premestijo na običajen oddelek za popolno okrevanje pred odpustom.
Telefonska komunikacija z negovalno postajo omogoča hiter odziv, če se kasneje pojavi kakšna težava.
Orodja
S pomočjo operacijske medicinske sestre je priporočljivo ustvariti kartico za vsako vrsto operacije, ki jo običajno izvajate, in v njej navesti položaj pacienta na operacijski mizi, seznam potrebnih instrumentov in materiala za šivanje. Seznam orodij je podan v opisu številnih operacij. Uporabite seznam orodij tukaj, da ustvarite svojega, ki najbolj ustreza vašim veščinam in tehniki. Te kartice lahko uporabljate v operacijski sobi, medtem ko bolnik dobiva anestezijo. Imejte zemljevid pri roki. Preverite, ali so vsa orodja na mestu.Za orodje je potreben poseben voziček. Kupite vrtljivi voziček s 5-6 predali (takšen, kot ga običajno uporabljajo mehaniki za shranjevanje svojega orodja). Predali so lahko pobarvani drugačna barva da ne bo zmede. Vanje razporedite katetre, bougije, stente, posebne inštrumente in imejte voziček založen v operacijski sobi med operativnimi posegi. Priporočljivo je imeti ločen voziček za šivalni material, še posebej pri posegih na dojenčkih in otrocih. mlajši starosti ki zahtevajo poseben šivalni material in igle.
Slika 1. Izdelate lahko še 2 uporabni orodji - Rummelovo podvezo (A) in par 25-30 cm intrarenalnih spekulum (B).
Za koagulacijsko pielolitotomijo s pripravo gela pred operacijo preverimo vse komponente kompleta (tabela 1.2).
Tabela 1.2. Priprava posebnega gela za koagulacijsko pielolitotomijo
1. Krioprecipitat iz krvne banke, 2 vrečki po 15 ml (pripravite vnaprej, saj se odmrzne 30 minut)
2. 10% raztopina CaCl2, 1 ampula
3. Metilen modro
4. Angiokateter 18F, presežek odrezan in pritrjen zaporni ventil
5. Brizga s prostornino 35 ml
6. Sistem za intravensko infuzijo brez zaporne pipe. Pritrjen na angiokateter
7. Brizga s prostornino 60 ml za namakanje
8. Sonda za hranjenje dojenčka 8F
9. Pladenj s prostornino 200 ml
10. Izotonična raztopina za namakanje
Krioprecipitat potegnite v 60 ml brizgo, dodajte 6 ml z metilensko modro obarvane raztopine CaCl2 in premešajte v pladnju. Nastali gel zberemo v 35 ml brizgo in skozi angiokateter vkapamo v medenico. Po odstranitvi strdka sperite sečevod z izotonično fiziološko raztopino s pomočjo cevke za hranjenje dojenčka 8F (ali tanke PVC cevke).
Prav tako je treba imeti ogledala in navijala. Na primer, perinealna prostatektomija zahteva poseben komplet vzvratnih in stranskih ogledal, kot tudi traktorje prostate z rezili, ki so vzrejena za zategovanje žleze. Obročasti retraktorji so nujni pri operacijah pri otrocih, pa tudi pri posegih
Tabela 1.3. Predoperativni kontrolni seznam
Ocena operativnega tveganja
Prehrana [serumski albumin manj kot 435 µmol/L (3 g/dL)] Imunski status (skupno število limfocitov manj kot 1109/L, alergija)
Zdravljenje z zdravili(aspirin, kortikosteroidi, imunosupresivi, antibiotiki, zdravila za kemoterapijo)
Pljučna funkcija (rentgenska slika prsnega koša, krvni plini, dihalni test, predoperativna priprava pljuč)
Celjenje ran (pomanjkanje beljakovin in vitamina C, dehidracija in hipovolemija, anemija, obsevanje)
Debelost Priprava bolnika
Informirano soglasje in potrdilo o prejemu
Odvzem krvi
Priprava kože
Priprava črevesja
Premedikacija
Transfuzija krvi
Infuzija tekočin
Zdravila
Antibiotiki
Na sečnici. Za operacije pri odraslih je potreben retraktor Balfour s fleksibilnimi ogledali, vendar je v večini primerov primeren univerzalni retraktor z odstranljivimi ogledali Omni-Tract.
Predoperativni kontrolni seznam
Da ne pozabite na kakšen termin, se pred operacijo pregledajte po kontrolnem seznamu (tabela 1.3).Priprava operacijskega polja
Britje poveča bakterijsko kontaminacijo kože, zato ga je treba opraviti čim bližje času operacije. Britvica z globokim rezilom najmanj poškoduje kožo. Britvico uporabljajte samo na mestih prihajajočih rezov, za druga področja pa škarje. Po britju je treba kožo oprati, da se olajša dostop lokalni antiseptiki bakterijam, ki kolonizirajo površino kože. Jodoforji, kot je povidon-jod (betadin), ki je kompleksna površinsko aktivna spojina, počasi sproščajo jod.S to raztopino je treba operirati kirurško polje 5-10 minut, nato nanesti koncentrirani jodofor. Stik s temi raztopinami na občutljivi koži genitalij, pa tudi njihovo uhajanje pod telo pacienta, lahko povzroči opekline. Medtem ko si kirurg umiva roke, lahko medicinska sestra obdeluje kirurško polje. Kirurško polje je treba zdraviti hitro, zlasti pri otrocih, s toplimi raztopinami.
Otroke, ko še niso pokriti na operacijski mizi, je priporočljivo ogreti infrardeča svetilka. Pri dolgotrajnih operacijah se raztopine za intravensko dajanje segrejejo na telesno temperaturo. Da bi zmanjšali izgubo toplote pacientov med operacijo, se za ozemljitev uporabljajo majhne plošče.
Kontaminacija operacijskega polja
Bakterije se naselijo v površinskih, luskastih slojih epitelija kože in lasnih mešičkov. Roke kirurgov in medicinskega osebja predstavljajo manjše tveganje kontaminacije kot lasje, ki jim padejo z glave v rano, ali sramne dlake, ki jih vanjo prinesejo s tal. Uniforma kirurgov in osebja v operacijski dvorani (kape, halje, ki pokrivajo vrat, prevleke za čevlje) zmanjšuje možnost kontaminacije tal in operacijskega polja. Po striženju si ne pozabite umiti las. Navadite se vsakodnevnega čiščenja kože pod nohti z milom in vodo ter z nohtom druge roke. V tem primeru umivanje rok s krtačo pred operacijo ne traja več kot 5 minut, saj je mehansko čiščenje nohtov že opravljeno. Ni vam treba umivati rok pod stalnim curkom vode, ki ne le zapravlja vodo, ampak tudi otežuje pogovor z asistentom. Izperite in obrišite smukec z rokavic in po možnosti uporabite rokavice brez smukca (Hunt et al., 1994).Epilacija
12-voltni generator enosmernega toka se lahko uporablja za odstranjevanje dlak s površine kože, ki bodo uporabljene za oblikovanje sečnice. S povečevalnim steklom s 3-kratno povečavo ravno iglo zabadamo v mešiček po poteku dlake. Previdno potegnite dlake s pinceto in se dotaknite igle z aktivno elektrodo. Po več koagulacijah se dlaka izpuli skupaj z iglo.Pokrivanje kirurškega polja
Lepilne plošče služijo kot antibakterijska in toplotna pregrada. Mesto reza pokrijemo s suhimi sterilnimi plenicami in fiksiramo s prsti na nogi. Plenice naj bodo suhe. Nevpojni plastični lepilni lističi zmanjšujejo možnost kontaminacije operacijskega polja, če pa niso izdelani iz poroznega materiala, ki omogoča potenje, se pod njimi razmnožujejo bakterije. Iz rjuhe je mogoče oblikovati žep in v njem hraniti instrumente med operacijo.Predoperativna profilaksa
Pooperativni zapleti
Prehrana
Pred operacijo se določi optimalna prehrana bolnika. Po potrebi se zatečemo k prehrani po sondi ali parenteralni prehrani.Za večje operacije, kot je cistektomija, imajo oslabljeni bolniki silastično nazogastrično cev 14F ali gastrostomo. Pritrdite cev na trebušno steno mošnjičastim šivom in ga ne odstranite do oblikovanja stome. V nekaterih primerih se lahko zaradi prehrane namesti jejunostoma. S pomočjo nutricionista se izberejo že pripravljene mešanice za enteralno prehrano, pri čemer se upoštevajo značilnosti prebave in absorpcije, bolnikove potrebe po hranila in njihovo toleranco alergijske reakcije in starostne značilnosti. Začnite jesti z izotoničnimi raztopinami. Ne povečujte koncentracije in volumna vbrizgane hranilne raztopine hkrati. Bolusno dajanje raztopin je dovoljeno le pri bolnikih z gastrostomo, pri hranjenju skozi jejunostomo pa se hranilne raztopine dajejo počasi in nenehno. Ko se pojavi intoleranca, se vrnejo na prejšnjo koncentracijo in volumen ter ju začnejo zelo počasi povečevati. Vprašanje možnosti prehoda na peroralno prehrano pri takih bolnikih je precej zapleteno.
Priprava črevesja
Metoda uravnoteženega izpiranja. Določite telesno težo pacienta in elektrolitsko sestavo krvnega seruma. Dodelite samo tekočine. Na predvečer operacije ob 12. uri ali ob 16. uri pacient začne jemati 240 ml uravnotežene raztopine elektrolitov s polietilen glikolom (GoLYTELY), namenjene pripravi črevesja, vsakih 10 minut 4 ure (skupni volumen). - do 6 litrov). Ko se pojavi slabost, se intramuskularno daje 10 mg proklorperazin maleata. Namesto tega se lahko daje 12-urna intravenska infuzija metoklopramida; to bo povečalo peristaltiko in povečalo tonus srčnega sfinktra ter preprečilo bruhanje. (Za razliko od metoklopramida ima proklorperazin maleat centralni antiemetični učinek, periferno delovanje pa se kaže v zaviranju črevesne aktivnosti.)Ponovno določimo telesno težo bolnika in elektrolitsko sestavo seruma. Ob 13, 14 in 23 urah bolnik vzame 1 g neomicina peroralno, 1 uro pred začetkom operacije pa intravensko injicira 500 mg metronidazola. Eritromicin, ki ga predpisujemo 1 g peroralno ob 13, 14 in 23 urah, lahko nadomestimo z metronidazolom. Če je bil metronidazol predpisan pred operacijo, se uporablja tudi po njej - dvakrat z intervalom 8 ur, 4 ure pred operacijo pa začne veljati pravilo "nič notri".
Pri otrocih z nevrogena disfunkcija delovanje mehurja je oslabljeno. Prikazani so 3-dnevna tekoča dieta in klistiranje (poleg uravnotežene črevesne raztopine, ki se daje preko nazogastrične sonde).
Pri pripravi na peroralno dajanje manitola 3-4 dni pred operacijo preidejo na jemanje samo tekočine. Na predvečer operacije bolnik popije 1 liter vode s 100 g manitola, raztopljenega v njej. Nadomešča se izguba tekočine zaradi manitola intravensko dajanje Ringerjeva raztopina z laktatom ali 5% raztopino glukoze v fiziološki raztopini natrijevega klorida s hitrostjo 100-125 ml / h.
Kanulacija vene
V 90% primerov anesteziolog kanilira veno safeno. Kateterizacija femoralne vene je povezana s tveganjem infekcijskih zapletov. Perkutana kateterizacija subklavialne vene, ki jo izvaja rentgenski kirurg, ne zahteva splošne anestezije, včasih pa je lahko zapletena zaradi razvoja pnevmotoraksa in poškodbe arterije. Tehnika kateterizacije žil je opisana na str. 101.Premedikacija
Že pri prvem zdravljenju bolnika je zaželeno rešiti vprašanje potrebe po premedikaciji. Narkotična zdravila dajemo 45-60 minut pred operacijo. Z njimi lahko v isto brizgo vlečemo atropin. Pomembno je imeti pripravljen kisik, aspiracijo, opremo in zdravila, potrebna za oživljanje, ter pripomočke za intubacijo sapnika. Najboljša metoda spremljanja je pulzna oksimetrija. Zdaj, ko se večina operacij izvaja brez hospitalizacije bolnikov, poskušajo ne dajati injekcij, anesteziolog pa intravensko injicira atropin med indukcijo anestezije.Vprašanje optimalnega zdravila ostaja odprto. Morfij deluje pomirjevalno, vendar lahko povzroči slabost in bruhanje. Pentazocin je lahko dobra alternativa morfiju. Pri otrocih se lahko predpišejo peroralna zdravila, saj so injekcije boleče in rektalna aplikacija zdravila so nezanesljiva. V tabeli. 1.4 navaja zdravila in odmerke, ki se najpogosteje predpisujejo za premedikacijo.
Tabela 1.4. Odmerki zdravil (v mg/kg) za premedikacijo

Povzeto po: Luck S.R. Predoperativna ocena in priprava // Swenson's Pediatric Surgery / Ed. J. Y. Roffensperger. - 5. izdaja - Norwalk: Appleton in Lange, 1990. - Str. 7.
Preprečevanje okužb
Skladnost z naslednjimi splošno sprejetimi pravili lahko zmanjša pogostost nalezljivih zapletov.1. Da bi preprečili navzkrižno okužbo bolnikov, je treba, kadar koli je to mogoče, operirati ambulantno.
2. Žarišča okužbe, odkrita pred operacijo, so predmet sanacije.
3. Pacienti se higiensko okopajo neposredno pred posegom. Pred operacijo na genitalijah je zaželeno stranišče s heksaklorofenom. Če je predvidena operacija nožnice, je večer prej priporočljivo izpiranje z raztopino enega od jodoforjev.
4. Črevesje za operacijo je treba skrbno pripraviti.
5. Bolniki, ki bodo prestali večjo operacijo, dobijo antibiotično profilakso.
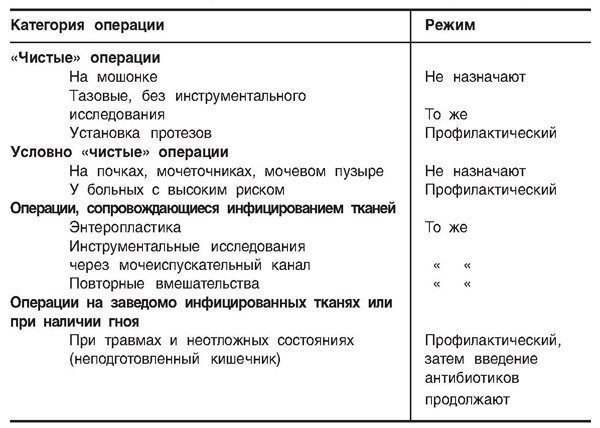
Perioperativna uporaba antibiotikov
Za čiste bolnike se profilaksa z antibiotiki ne zdi potrebna: verjetnost infekcijskih zapletov je premajhna. V odsotnosti bakteriurije in okužbe tkiva se lahko antibakterijska zdravila uporabljajo le med operacijo, ko obstaja možnost kontaminacije rane, in v zgodnjem pooperativnem obdobju za zatiranje okužbe. Izjema so pacienti, ki imajo vsajene proteze. Antibiotik se daje intramuskularno 1 uro pred operacijo. širok razpon delovanje, po operaciji pa še 2 injekciji v istem odmerku z intervalom 8 ur.Pri namestitvi stalnega katetra se ampicilin dodatno daje intravensko za zatiranje enterokokne okužbe. Po odstranitvi katetra se lahko nekaj dni daje trimetoprim (sulfametoksazol).Antibakterijska zdravila pri “čistih” pacientih, v primeru kontaminacije rane, so potrebni predvsem le med operacijo in v naslednjih 3-4 urah Antibiotike dajemo okuženim pacientom s terapevtskim in ne z preventivni namen izbira pripravkov ob upoštevanju domnevne vrste povzročitelja okužbe. Pri okužbi trebušne votline je klindamicin učinkovit v kombinaciji z gentamicinom.
Posebni primeri potrebe po antibakterijski profilaksi
Pri namestitvi balonskega katetra ali med cistoskopijo je intravensko predpisan cefalosporin (cefaleksin) v odmerku 25 mg / kg. V primeru prisotnosti ventrikuloperitonealnega šanta se vankomicin daje intravensko tik pred in v 2 dneh po operaciji ne-urinarnega trakta. Če se operacija izvaja na sečila dodajte gentamicin. Pri operacijah z odprtino črevesja slednjega pripravimo po zgoraj opisani metodi, 30 minut pred posegom predpišemo antibiotik 2. generacije cefoksitin, ki ga med operacijo ponovno uvedemo in nadaljujemo z dajanjem 3- 5 dni. Druga možnost je, da se cefotetan injicira enkrat.Operacije pri bolnikih z boleznimi srčnih zaklopk so lahko zapletene zaradi bakterijskega endokarditisa. Potrebujejo antibiotično profilakso. Ampicilin (2 g) in gentamicin (1,5 mg/kg) dajemo intramuskularno ali intravensko 30 minut pred operacijo, po 6 urah peroralno dajemo 1,5 g amoksicilina ali nadaljujemo s parenteralnim dajanjem zgoraj navedenih zdravil. V primeru alergije na penicilin ga lahko nadomestimo z vankomicinom, ki ga dajemo v odmerku 1 g v 60 minutah.
V tabeli. 1.5 navaja pogoje za uporabo antibiotikov v perioperativnem obdobju.
Tabela 1.5. Antibiotski režim pred operacijo
Ponovitev korakov operacije
Pred spanjem na predvečer operacije mentalno ponovite vse njene faze. To vam bo pomagalo, da ga dokončate hitreje in natančneje. Preberite njegov opis v knjigi ali članku v reviji. Še bolj pomembno pa je zjutraj na dan operacije, da si v vseh podrobnostih predstavljamo njen potek.Pripravljenost operacijske sobe
Pridite v operacijsko sobo, preden anestezist uspava bolnika. S tem ne boste le vlili zaupanja pacientu, temveč boste spremljali vse faze anestezije in priprave pacienta, za katere ste v celoti odgovorni. Vse osebje v operacijski sobi poznajte po imenu, tako bo delo potekalo bolj gladko. Po potrebi pokažite anesteziologu, kako nastaviti pravilen položaj operacijske mize. Na negatoskop pritrdite rentgenske in skenove, ne delajte brez njih. Preverite rentgenske posnetke. Prepričajte se, da operirate na prizadeti strani. rentgenski žarki vam lahko pomaga poiskati mesto reza in pravilno krmariti po kirurškem polju, zlasti pri odstranjevanju kamnov. Po operaciji obvezno obiščite pacienta na oddelku, preverite njegovo stanje in izpolnjevanje terminov, tudi če delate s stanovalcem, ki to zmore sam.Previdnostni ukrepi med operacijo
Nastavite delovno sobno temperaturo na 70–72 °F (21–22,2 °C) za odrasle, 72–74 °F (22,2–23,3 °C) za otroke in 74–76 °F (23,3–25,5 °C) za dojenčki.Atlas prikazuje položaj pacienta na operacijski mizi med posamezno operacijo in opisuje previdnostne ukrepe, ki jih je treba upoštevati pri polaganju pacienta. Ne pozabite namestiti gumijaste gobe pod kostne izbokline, da preprečite poškodbe živčnih debel, zlasti ulnarnih in peronealnih živcev. Ko pacient leži na boku, mu pod roko položimo blazino za zaščito. brahialni pleksus. Možnost poškodbe živca je še posebej realna, ko je bolnik v položaju za litotomijo. Pri polaganju poskušajte zmanjšati napetost mišic, vezi, sklepov. Za manjše kirurške posege pri otrocih uporabite pritrdilni vložek.
bolnikov je sestavljen iz kompleksa dejanj. V nekaterih primerih so zmanjšani na minimum (pri nujnih in nujnih operacijah), pri elektivnih operacijah pa jih je treba izvajati bolj previdno.
Med nujnimi operacijami za akutni apendicitis, strangulirana kila Za neprodorne rane mehkih tkiv je dovolj, da injiciramo raztopino morfina ali promedola, obrijemo kirurško polje in izpraznimo vsebino želodca. Pri bolnikih s hudimi poškodbami je treba takoj začeti z ukrepi proti šoku (lajšanje bolečin, blokade, transfuzija krvi in tekočin proti šoku). Pred operacijo peritonitisa, črevesne obstrukcije
je treba izvesti nujni ukrepi za boj proti dehidraciji, razstrupljevalno terapijo, korekcijo soli in ravnotežje elektrolitov. Te dejavnosti se morajo začeti ob prihodu bolnika in ne smejo povzročiti zamude pri operaciji.
Pri pripravi bolnika na načrtovano operacijo,
potrjeno diagnozo, ugotovljeno spremljajoče bolezni kar lahko zaplete in včasih onemogoči operacijo.
Treba je ugotoviti žarišča endogene okužbe in jih, če je mogoče, sanirati. V predoperativnem obdobju se pregleduje delovanje pljuč in srca, zlasti pri starejših bolnikih. Oslabljeni bolniki potrebujejo predoperativno transfuzijo beljakovinskih zdravil in krvi ter boj proti dehidraciji. Veliko pozornosti je treba posvetiti pripravi bolnikovega živčnega sistema pred operacijo. Naloge medicinske sestre. Medicinska priprava za
operacijo izvaja neposredno medicinska sestra
zdravniški recept. Medicinska sestra izvaja tudi fizično
priprava pacienta, namenjena preprečevanju pooperativnih zapletov, pripravi kožo, ustno votlino in prebavila pacienta na operacijo. Zdravstveni delavec kirurškega oddelka se mora zavedati, da lahko brezvestno izvajanje celo najbolj nepomembnih, na prvi pogled, ukrepov za nego kirurškega bolnika povzroči tragične posledice.
V pričakovanju operacije je človek seveda zaskrbljen, njegova tesnoba je upravičena. Pričakovanje bolečine in v nekaterih primerih slutnja lastne nemoči v pooperativnem obdobju moti in tišči bolnika. Medicinska sestra, ki komunicira s pacientom, v nobenem primeru ne sme nadomestiti zdravnika
in mu poskusite razložiti bistvo prihajajoče operacije. Mora pa v pacientu podpirati zaupanje, da
zaradi visoke usposobljenosti kirurgov in anesteziologov, s pomočjo zdravil in drugih posebnih tehnik, operacija in pooperativno obdobje bo neboleč. Pomembno
bolnika prepričati o uspehu zdravljenja. To je težka naloga
zahtevajo v vsakem primeru individualni pristop do bolne osebe. Ne glede na lastno razpoloženje je treba pri bolniku, ki je tik pred operacijo, nenehno vzdrževati dobro razpoloženje.
Zelo pomembno je krepiti bolnikovo zaupanje v tiste strokovnjake, ki vodijo njegovo zdravljenje in ga neposredno izvajajo. To velja tudi za tiste specialiste, ki bodo bolnika prve dni po operaciji obravnavali na oddelku. intenzivna nega. Absolutno nesprejemljivo je, da medicinska sestra v prisotnosti pacientov kritično govori o delu katerega koli zdravstvenega osebja, tudi če za takšno kritiko obstajajo razlogi.
Pomemben element dejavnosti medicinske sestre je vodenje dihalne vaje zlasti pri pripravi na operacijo pri starejših bolnikih. Medicinska sestra mora
samo opozoriti na potrebo po izvajanju dihalnih vaj v strogem skladu z zdravniškim receptom, je dolžna pojasniti pacientom, da je pooperativno obdobje veliko lažje za tiste, ki so pred operacijo jasno sledili vsem zdravniškim receptom. Pravilno izvajanje dihalnega režima (izkašljevanje in odstranjevanje izcedka iz dihalnih poti) ima veliko vlogo pri preprečevanju pooperativnih pljučnih zapletov.
Kadilce mora nadzorovati medicinska sestra. Prepričati jih je treba o opustitvi kajenja, saj kajenje moti refleks kašlja in prispeva k zadrževanju izpljunka v pljučih, kar vodi do pljučnih zapletov po operaciji.
Človeška ustna votlina vsebuje veliko mikroorganizmov,
od katerih so nekateri patogeni. Še posebej veliko jih je z zobnim kariesom, vnetjem dlesni in kronični tonzilitis(vnetje mandljev). pri zdrava oseba pride do naravnega čiščenja ust. Po operaciji je situacija drugačna. Bolniki imajo zmanjšano slinjenje, težko in pogosto nemogoče si umivajo zobe. Omejitev ali opustitev pitja in prehranjevanja skozi usta ustvarjajo dodatni pogoji za razvoj okužbe, ki se lahko vedno močno aktivira
in pokliči like lokalno vnetje membrane ustne votline, žrela, parotidne žleze in splošni življenjsko nevarni zapleti (sepsa).
Pri bolnikih z boleznimi zob in dlesni v predoperativnem obdobju je potrebna sanacija ustne votline. V odsotnosti očitnih lezij ustne votline se predoperativna priprava zmanjša na upoštevanje pravil
higiena: umivanje zob 2-krat na dan (zjutraj in pred spanjem)
in obvezno izpiranje ust po vsakem obroku.
Če si pacient dlje časa ni umival zob, mu odsvetujemo, da si začne umivati zobe v predoperativnem obdobju, saj bo to povzročilo draženje in vnetje dlesni, kar bo odložilo operacijo. Tak bolnik se lahko obriše
zobe in jezik s sterilno gazo, navlaženo z raztopino pitna soda(1/2-1 čajna žlička na kozarec tople vode). Po tem sperite usta s toplo vodo.
Priprava gastrointestinalnega trakta. Pred kakršno koli operacijo
bolnik mora biti očiščen gastrointestinalnega trakta. Napihnjenost želodca in črevesja, napolnjena s plini in vsebino, po operaciji poslabša prekrvavitev teh organov, kar prispeva k razvoju okužbe v črevesju s prodiranjem čez črevesno steno in posledično
povečan pritisk lahko zlomi šive na trebušnih organih po operaciji. Poleg tega napenjanje in
črevesja močno poslabša delovanje srca in ožilja ter pljučni sistemi, kar posledično poslabša prekrvavitev trebušnih organov. Vsebina votlih trebušnih organov med operacijami na teh organih lahko zaide v prosto trebušno votlino in povzroči vnetje trebušne votline (peritonitis). Prisotnost vsebine v želodcu, ki se nujno pojavi, ko tumor zamaši izhodni del želodca ali pri ulcerativnih zožitvah, je nevarna, ker lahko pri uvajanju v anestezijo pride v pacientova usta, od tam pa v pljuča in povzroči zadušitev.
Pri bolnikih brez motenj evakuacije iz želodca priprava zgornje divizije prebavnega trakta pred operacijo je omejena na popolno tešče na dan operacije. pri
kršitve evakuacije iz želodca pred operacijo se vsebina želodca črpa. Če želite to narediti, uporabite debelo
želodčna sonda in brizga za izpiranje votlin.
Ko se kopičijo ostanki hrane goste konsistence in sluzi, se izvede izpiranje želodca - namesto brizge se na koncu sonde namesti velik steklen lij.
Pri bolnikih s črevesno obstrukcijo se kopiči velika količina želodčne vsebine.
Za čiščenje nižje diviziječrevesje so običajno
uporablja se čistilni klistir. En sam klistir ali celo dva klistiranja (ponoči in zjutraj) ne moreta učinkovito očistiti črevesja pri bolniku z kronična zamuda stol, torej
ena glavnih nalog predoperativnega obdobja je doseči dnevno neodvisno blato pri bolniku. To je še posebej potrebno za bolnike, ki so nagnjeni h kopičenju plinov (napenjanje) in trpijo zaradi kroničnega zaprtja. Normalizacijo gibanja črevesja lahko zagotovimo s pravilno prehrano.
Priprava kože. V porah in gubah kože se kopičijo mikroorganizmi, katerih vstop v rano je treba izključiti. To je smisel priprave pacientove kože na operacijo. Poleg tega lahko kontaminirana koža po operaciji postane mesto za razvoj gnojno-vnetnih bolezni, to je vir okužbe za celoten organizem. Na predvečer operacije se bolnik opere in zamenja perilo. Posebno pozornost je treba nameniti mestom kopičenja znoja in umazanije. pazduhe, presredek, vrat, stopala, popek in vse kožne gube, zelo globoko pri debelih bolnikih).
Lasje na glavi bolnika morajo biti lepo postriženi,
pri moških so brada in brki obriti. Nohti na rokah in nogah morajo biti kratko postriženi. Lak za nohte je treba sprati.
bolj učinkovit sanacija telo pacienta pred operacijo seveda tuširanje, ki ga marsikateri pacient lažje prenaša.
Posteljne bolnike najprej obrišemo v postelji s toplo milnico, nato z alkoholom, kolonjsko vodo itd. Na posteljo je treba položiti oljno krpo. Pri brisanju z vodo uporabite gobo. Medicinska sestra je dolžna pregledati celotno telo pacienta in v primeru odkritja pustularnih ali drugih vnetnih kožnih lezij o tem obvezno obvestiti zdravnika.
Priprava operacijskega polja. Kirurško polje je področje kože, ki bo med operacijo podvrženo kirurškemu posegu (disekciji). Pravilna priprava operacijskem polju znatno zmanjša število mikroorganizmov, ki vstopajo v kirurško rano.
Obveznosti medicinske sestre pri pripravi operacijske sobe
polja se zmanjšajo na britje lasišča na tem predelu na dan operacije, preden pacient vzame zdravila in injekcije. (Brijenje las kirurškega polja se ne izvaja na predvečer operacije zvečer, ker se lahko nastale majhne praske do jutra vnamejo, kar onemogoči izvedbo operacije.)
Pred kožnim rezom na dan operacije na operacijski mizi bo operacijsko polje obdelano vsaj trikrat 5-
10% alkoholna jodova tinktura, ki bistveno zmanjša verjetnost okužbe ne samo po mikrotravmah površinskih plasti kože z britvico, temveč tudi po rezanju do celotne globine.
Pred uporabo britvico razkužimo 5-10 minut v 3% raztopini karbolne kisline ali 2% raztopini kloramina.
Treba se je obriti, rahlo potegnite kožo v nasprotni smeri.
smer britve. Neposredno gibanje rezalnega roba britvice strogo pravokotno na smer britja je priporočljivo izvajati glede na dlake "proti zrnu". Zaželeno je suho britje, vendar se pri gostih dlakah lasje spenijo. Obrito kirurško polje speremo s prekuhano vodo in obrišemo z alkoholom. Meje britja morajo presegati površino kože, ki bo izpostavljena po ovijanju kirurškega polja s sterilnimi rjuhami.
Pred večino večjih operacij se pripravi celotno anatomsko področje kirurškega posega: za operacijo glave se obrije celotna glava, za abdominalno operacijo celoten trebuh, vključno s pubisom itd. Vedeti morate, kateri predeli kožo
britje pred običajnimi operacijami. V nekaterih primerih bi morali kirurga povprašati o poteku predlaganega kožnega reza in včasih o lokaciji morebitnega dodatnega reza, da
vnaprej pripravite obe operacijski polji. Prevoz bolnika v operacijsko sobo. Dan pred operacijo mora bolnik preživeti v popolnem okolju
duševni in telesni počitek. Bolnik lahko zjutraj vstane
posteljo, si umij zobe, umij obraz in roke, se obrij in pojdi na stranišče. Zjutraj ob istem času obrijte lase v operacijski sobi
polja. Ko se vrne na oddelek, mora bolnik ležati v postelji in ne biti aktiven niti v pogovorih niti v gibanju. kasneje,
okoli 8. ure zjutraj se običajno izvajajo injekcije: pacientu se injicirajo zdravila, ki ga pripravijo na anestezijo (pomirjevala, zdravila itd.). Ta pripravek se imenuje premedikacija.
Po tem mora bolnik upoštevati popoln počitek in počitek v postelji. Soba mora biti tiha. Če je bolnik buden, ga je treba opozoriti, da mora vsaj zadremati z zaprtimi očmi.
Pred transportom v operacijsko sobo mora bolnik urinirati. Pri pripravi nekaterih bolnikov na operacijo je koristno razviti navado uriniranja, ko ležijo v postelji, kar
potem bo olajšal prisilno uriniranje leže po operaciji, marsikomu pa si bo prihranil vstavljanje gumijaste cevke v
mehurja - neprijetni in resni dogodki v smislu možnih nalezljive lezije urinarni sistem. Medicinska sestra mora bolnika naučiti ležečega uriniranja.
Včasih lahko bolnik urinira, ko sedi na postelji, nato pa se uleže na voziček.
Pred transportom pacienta mora medicinska sestra zagotoviti, da
da je primerno oblečen. Če je operacija na prsih, ima majice
ne sme biti. Med abdominalno operacijo moški ne smejo nositi spodnjega perila. Čeprav se spodnje perilo lahko odstrani v predoperativnem obdobju.
Dolgi lasje pri ženskah morajo biti spleteni, lepo položeni na glavo in speti z gazo. Ure, prstani
in druge okraske je treba odstraniti. Snemne proteze pustimo na oddelku.
Nesprejemljivo je prevažati bolnika brez blazine, z glavo v teži. Ne smemo pozabiti, da pred operacijo bolnik doživi močno čustveni stres, zato mora nenehno čutiti nego in vljudnost zdravnika
osebje. Pred transportom pacienta na operacijo se prepričajte, da je operacijska dvorana in anestezijsko osebje pripravljeno na sprejem. Vsi instrumenti na mizah morajo biti zaprti, odstraniti sledove prejšnjih operacij, operacijsko sobo pa mokro očistiti.
Paciente na operacije vozijo na vozičku do ležeči položaj. Prevoz pacienta v ležečem položaju je razložen s potrebo po zaščiti pred nevarne reakcije cirkulacijskih organov za spremembo položaja telesa, ki so možne po premedikaciji. Bolnika nemoteno prevažajte
zmerno hitrostjo, ne da bi voziček trčil v predmete na hodniku
in vrata.
Po dostavi pacienta na operacijsko mizo mu medicinska sestra pomaga, da se premakne nanjo in ga položi na mizo v skladu z navodili anesteziologa ali kirurga, pacienta pokrije s sterilno rjuho. prenaša hudo bolnega bolnika
anestezijska ekipa in operacijska medicinska sestra. Skupaj z bolnikom je treba v operacijsko sobo dostaviti anamnezo, epruveto s krvjo ali serumom (z bolnikovim priimkom in začetnicami) in jo prenesti anesteziologu, da ugotovi individualno združljivost med transfuzijo krvi, v nekaterih primerih pa tudi zdravila, ki jih je pacient potreboval med operacijo, ki jih je uporabljal pred tem.
Če ima bolnik izgubo sluha, ga je treba prenesti v anestezijsko ekipo slušni aparat, saj bo potrebna za stik z bolnikom.
Priprava na nujno operacijo. Pri stanjih, ki ogrožajo življenje bolnika (poškodba, življenjsko nevarna izguba krvi in
itd.), usposabljanje se ne izvaja, pacienta nujno odpeljejo v operacijsko sobo, ne da bi se sploh slekel. V takih primerih se operacija začne sočasno z
anestezija in oživljanje (oživljanje) brez kakršne koli priprave.
Pred drugimi nujnimi operacijami se priprave nanje vseeno izvajajo, vendar v bistveno zmanjšanem obsegu. Po odločitvi o potrebi po operaciji se vzporedno izvaja predoperativna priprava
nadaljevanje pregleda pacienta s strani kirurga in anesteziologa. Tako je priprava ustne votline omejena na izpiranje oziroma vtiranje. Priprava prebavnega trakta lahko vključuje črpanje želodčne vsebine in celo
zapustitev želodčne nosne cevi (na primer s črevesno obstrukcijo) med trajanjem operacije. Klistir se daje redko, pri poskusu je dovoljen le sifonski klistir
konzervativno zdravljenje črevesne obstrukcije. Pri vseh drugih akutnih kirurških boleznih trebušne votline je klistir kontraindiciran.
Higiensko čiščenje vode izvajajo v skrajšanem
- tuširanje ali umivanje bolnika. Vendar pa je priprava kirurškega polja izvedena v celoti. Če je potrebna priprava pacientov, ki so prišli iz proizvodnje ali z ulice, katerih koža je močno onesnažena, se priprava pacientove kože začne z mehanskim čiščenjem kirurškega polja, ki mora biti v teh primerih vsaj 2-krat večje od kirurškega polja. predvideni rez. Koža se očisti s sterilnim tampon iz gaze zmočeno z eno od naslednjih tekočin: etil eter, 0,5 % raztopina amoniak, čisti etilni alkohol. Po čiščenju kože dlake obrijemo in dodatno pripravimo kirurško polje.
V vseh primerih mora medicinska sestra od zdravnika dobiti jasna navodila, koliko in do kdaj mora opravljati svoje dolžnosti.
Pri zmanjševanju tveganja operacije, poleg anestezije, intenzivne infuzijske terapije, izboljšanja tehnike kirurškega posega, je izjemna vloga namenjena predoperativni pripravi. Učinkovitost predoperativne priprave pri povečanju odpornosti telesa na kirurško travmo je nedvomna.
Poleg tega z ustrezno predoperativno pripravo pooperativno obdobje poteka bolj gladko, zmanjša se število zapletov, pospeši se proces okrevanja in zmanjšajo porodne izgube.
Cilji sodobne predoperativne priprave:
Zagotovite prenosljivost operacije;
zmanjšati verjetnost intra- in pooperativnih zapletov;
ustvariti (postaviti) pogoje za zgodnjo rehabilitacijo bolnika.
Zagotovite prenosljivost operacije- to je seveda primarna naloga predoperativne priprave, t.j. treba je ustvariti določeno mejo varnosti, da je bolnik podvržen operaciji. Mimogrede, ta cilj je edini in končni pri izvajanju tradicionalnega (rutinskega) treninga.
Predoperativna priprava na eni strani omogoča povečanje odpornosti organizma, na drugi strani pa njeni rezultati omogočajo ugotovitev, ali je pri določenem bolniku možno izvesti operacijo.
Torej, če se po intenzivni pripravi parametri sistemskega krvnega obtoka ne stabilizirajo na zahtevani, vsaj minimalni ravni, potem je bolnik neoperabilen in ne sme biti podvržen kirurškemu posegu. Edina izjema od tega pravila bi bila, če ima bolnik stalno zunanjo ali notranjo krvavitev, ki zahteva operacijo. V takih primerih kljub nizke stopnje arterijskega in venskega tlaka, motnje zunanjega dihanja, bolnike nujno operirajo, kljub možni smrti na operacijski mizi, saj je to edina možnost, da jim rešijo življenje.
Zmanjšajte verjetnost pooperativnih zapletov- naloga, ki ni manj pomembna od zagotavljanja prenosljivosti operacije. Dejansko je smrt bolnika na operacijski mizi izjemno redek pojav, glavni odstotek smrtnosti se pojavi v pooperativnem obdobju in je povezan z razvojem pooperativnih zapletov. Poleg tega pooperativni zapleti še zdaleč niso vedno usodni, ampak pri veliki večini bolnikov poslabšajo potek pooperativnega obdobja, povečajo obdobje izgube dela in včasih povzročijo trajno izgubo zdravja in invalidnosti.
Zato mora priprava bolnikov na operacijo nujno vključevati preprečevanje pooperativnih zapletov. Pogoje za zgodnje okrevanje bolnikov po operaciji je mogoče ustvariti le, če so v bolnikovem telesu po operaciji ohranjene zadostne fiziološke (funkcionalne) rezerve.
Klinična opažanja kažejo, da težja in daljša kot je kirurška poškodba, težje je okrevanje. Vendar pa so končni rezultat operacije (takojšnji in dolgoročni), verjetnost pooperativnih zapletov, stopnja okrevanja odvisni predvsem od stopnje in trajanja intra- in pooperativnega stresnega odziva. Zato lahko zmanjšanje negativnega vpliva operacije na regulacijske sisteme telesa, delovanje organov in parametre homeostaze nedvomno zagotovi zgodnjo rehabilitacijo operiranih bolnikov.
Dejavnosti, ki lahko zmanjšajo negativni vpliv operativne travme in povečanje odpornosti telesa na operativni stres:
Psihološka priprava.
Korekcija glavnih kazalcev homeostaze.
Intenzivna infuzijska terapija.
Izboljšanje stabilnosti (odpornosti, odpornosti) pacientovega telesa na kirurško travmo:
– stimulacija odpornih mehanizmov;
- protistresna zaščita.
Našteti ukrepi se glede na okoliščine izvajajo v procesu predoperativne priprave v polnem ali zmanjšanem obsegu.
Vrste predoperativne priprave:
Predhodna priprava- mora biti opravljen pri vseh načrtovanih operativnih posegih.
Neposredna priprava dopolnjuje predhodno usposabljanje za načrtovane kirurške posege ali je samostojen pri izvajanju urgentnih ali nujnih operacij.
Predhodna priprava bolnikov na operacijo, odvisno od objektivnih pogojev, poteka v 3-8 dneh, vključno z bolnišnično in ambulantno fazo.
Upoštevati je treba, da mora kirurg med kirurškim zdravljenjem bolnikov dosledno reševati številne specifične naloge:
rešiti bolnika pred smrtjo;
podaljša življenje;
lajšanje trpljenja;
zdraviti bolezen;
obnoviti delovno sposobnost;
skrajšanje obdobja začasnih izgub delovne sile.
Komponente za predkondicioniranje:
sistematski pregled za ugotavljanje spremljajočih bolezni in stopnje motenj homeostaze;
korekcijo ugotovljenih motenj funkcij in kazalcev homeostaze;
zdravljenje (sanacija) kroničnih žarišč okužbe (kariozni zobje, tonzilitis, stomatitis, rinitis itd.);
stimulacija mehanizmov odpornosti telesa na kirurško travmo.
Neposredna priprava bolnika na operacijo poteka pred operacijo nekaj (2-6) ur.
Komponente neposredne priprave:
psihološka priprava bolnika;
stabilizacija glavnih parametrov homeostaze (BP, CVP, bcc, vsebnost hemoglobina v krvi itd.);
priprava dihalnih poti, sanacija se izvaja po indikacijah;
priprava gastrointestinalnega trakta - praznjenje želodca, črevesja (če je potrebno), imenovanje antacidov, blokatorjev histaminskih receptorjev H2;
priprava kirurškega polja - britje, obdelava z antiseptično raztopino;
praznjenje mehurja; z obsežnimi dolgotrajnimi operacijami namestitev stalnega katetra v mehur za merjenje urne in dnevne diureze;
premedikacija - imenovanje zdravil, ki preprečujejo hudo duševno obremenitev za operacijo in olajšajo upravljanje anestezije (analgetiki, pomirjevala, antihistaminiki, antiholinergiki itd.).
Iz navedenega izhaja, da se sestavine neposrednega usposabljanja v veliki meri prepletajo s sestavinami predhodnega usposabljanja, hkrati pa imajo pomembne razlike.
Največ težav se pojavi pri pripravi na operacijo bolnikov z akutnimi kirurškimi boleznimi in poškodbami.
Značilnosti priprave bolnikov na nujne kirurške posege:
bolniki z nujno patologijo niso podvrženi celotnemu kompleksu predhodne predoperativne priprave, obdobje neposredne priprave pa je omejeno na 2-4 ure;
bolniki, ki so sprejeti v bolnišnico zaradi nujnih indikacij (poškodbe, akutne kirurške bolezni), so zelo pogosto v resnem ali izjemno resnem stanju in brez intenzivne korekcije glavnih kazalcev homeostaze ne morejo opraviti operacije. V teh primerih mora neposredno usposabljanje poleg zgoraj navedenih komponent vključevati, glede na indikacije, naslednje dejavnosti:
– korekcija motenj vode in elektrolitov;
– vzpostavitev pogojev za oksigenacijo krvi in transport kisika;
– primarno (predhodno) razstrupljanje.
Motnje tekočine in elektrolitov pri bolnikih z akutno patologijo se pojavijo z izgubo tekočine in elektrolitov zaradi bruhanja, driske, visoke vročine, izgube plazme (opekline, sindrom dolgotrajne stiske itd.). Izvajanje kirurških posegov pri bolnikih s hudo eksikozo (dehidracijo) neizogibno vodi do razvoja operativnega šoka, kljub anestetični podpori. Zato se pod kontrolo hematokrita, centralnega venskega tlaka, urna diureza, merjena s stalnim katetrom, obnavlja BCC in raven bazičnih elektrolitov (kloridi, natrij, kalij, kalcij, magnezij).
Kršitev transporta kisika v nujni operaciji je pogosteje povezana z akutno izgubo krvi (cirkulacijska hipoksija). Ti bolniki pogosto pridejo v bolnišnico v stanju hemoragičnega šoka ali kolapsa, zato operacija v takem ozadju neizogibno vodi do hude motnje homeostaze.
In kljub temu, če obstajajo znaki nenehne krvavitve, obstajajo absolutne indikacije za operacijo. Seveda je v teh pogojih skoraj nemogoče ustrezno nadomestiti obstoječo izgubo krvi pred operacijo. V takih primerih je pred operacijo potrebno bistveno zmanjšati hipovolemijo, nato pa med operacijo obnoviti volumen cirkulirajočih rdečih krvnih celic. To naredimo na naslednji način: kaniliramo eno od perifernih ven ali subklavijsko veno in med indukcijo anestezije 1,5-2 litra elektrolitov, raztopina glukoze se injicira intravensko; transfuzijo albumina (100-200 ml) ali posamezne skupine sveže ali sveže zamrznjene plazme (400-600 ml). Nato se med operacijo po vseh testih združljivosti volumen krvi dopolni s transfuzijo eritrocitne mase.
Drugič, večina pogost vzrok kršitve transporta kisika, arterijska hipotenzija je. To stanje se popravi z obnovitvijo BCC, če je potrebno - dajanje vazopresorjev in kortikosteroidov.
Endotoksikoze ni mogoče odpraviti z nujno predoperativno pripravo. Zato primarna detoksikacija vključuje zmanjšanje negativnega vpliva toksemije med operacijo. Najenostavnejša, najbolj dostopna in zelo učinkovita metoda primarne detoksikacije v predoperativnem obdobju je hipervolemična hemodilucija, ki se izvaja na naslednji način: injiciramo koloidne pripravke (albumin, beljakovine, plazmo, dekstrane) in nato 2-3 litre kristaloidnih raztopin.
Izvajanje zgornjih ukrepov zagotavlja osnovne pogoje za operacijo pri bolnikih z akutno patologijo.
Novi članki
- Brezhibno obnašanje na razgovoru ali kako ugoditi delodajalcu že v prvih minutah!
- Brutalni moški in njihove lastnosti. Kaj pomeni brutalen moški
- Postopek za vstop v policijo
- Poslovanje brez velikih naložb Oprema za mala podjetja do 100.000 rubljev
- Lastno podjetje: proizvodnja plastičnih izdelkov
- skozi vzorec tovornega lista
- Povzetek lekcije na temo »Delovno vprašanje v Rusiji
- Posel brez velikih naložb. Kakšno majhno podjetje je mogoče odpreti za 100.000
- Analiza oblikovanja finančnih virov
- Kaj je razstrupljanje telesa
Priljubljeni članki
- Detox - popoln vodnik za čiščenje telesa doma
- Kako ugotoviti, kje se je moj dedek boril v drugi svetovni vojni, kakšna priznanja je imel?
- Kako vstaviti geslo v mapo (arhivirati ali kako drugače zaščititi z geslom v sistemu Windows)
- Najboljše aplikacije za hujšanje in štetje kalorij Program za štetje kalorij za hujšanje
- Program za učenje angleščine od (Beginner) do (Upper-Intermediate) v enem letu
- Dodatna umetna osvetlitev cvetja in rastlin v stanovanju Osvetlitev rastlin z navadno svetilko
- Najbolj okusna marinada za puranja nabodala, da meso ostane mehko Kako marinirati puranje prsi pred peko
- Trajnica rudbeckia: gojenje, sajenje in nega
- Kozja vrba: sajenje in nega, bolezni Dekorativna bolezen vrbe in zdravljenje
- Božična zvezda - nega na domu
