Лечебно хранене при различни заболявания. Каква трябва да бъде диетата при заболявания на стомашно-чревния тракт
Министерство на образованието и науката Руска федерация
GOU SPO "Кировски авиационен колеж"
Резюме по дисциплината " Физическо възпитание»
« Здравословна хранав различни заболявания»
Работата завършена
Студентка 3 курс гр. М-31
Кропачева Вероника Александровна
Специалност: 080501 "Мениджмънт"
Въведение………………………………………………………………………………………………3
Глава I. Принципи рационално храненепри заболявания на опорно-двигателния апарат…………………………………………………………………………4
Глава II. Лечебно хранене при заболявания на дихателната система.......6
Глава III. Хранене при заболявания на сърдечно-съдовата система .............. 10
Глава IV. Диетотерапия на пациенти със стомашни заболявания……………….13
Глава V. Продукти, които активират имунната система……………………16
Заключение………………………………………………………………………………..19
Библиографски списък…………………………………………………………………20
Въведение
Хората отдавна са разбрали, че е необходимо да се избягват излишъците в храната и напитките, за да се поддържа здравето. Храната на нашите предци е била по-здравословна от сега и със сигурност по-естествена. В процеса на готвене не са използвани консерванти, сгъстители, оцветители и др. химични веществаза подобрение вкусови качестваи време за съхранение.
За съвременния човек е много по-трудно, защото изборът на екологично чист, натурални продукти, особено за жителите на мегаполиса, стана почти невъзможно. Важно е обаче да се мисли за количеството и качеството на храната. едно мъдър човексъзнателно каза, че "ние си копаем гроба с нож и вилица" и тази популярна поговорка е абсолютно вярна.
Спазването на принципите на рационалното хранене ще помогне на тялото да се бори по-активно с болестта и да постигне по-бързо възстановяване. Ще бъде и добра превенция.
Глава I. Принципи на рационалното хранене при заболявания на опорно-двигателния апарат
Нашата храна влияе върху целия организъм, чиято основа е скелетна система. За пациенти, страдащи от възпалителни или дегенеративни заболявания на опорно-двигателния апарат, правилното хранене е особено важно.
Принципи на рационално хранене при заболявания на опорно-двигателния апарат:
1. Ограничете приема на сол и захар. Отдавна не е тайна, че солта и захарта имат пагубен ефект върху сегментите на мускулно-скелетната система, така че тези хранителни добавкитрябва да бъдат значително ограничени, като се заменят максимално захарта с мед или фруктоза, а солта със сушени водорасли. Мед и фруктоза по-сладко от захарта, но не рендирайте в малки количества отрицателно въздействиевърху здравето. Например, медът премахва от тялото вредни соли, шлака. Солта, хората със заболявания на опорно-двигателния апарат, се нуждаят от дневно количество от 5-7 g, а в някои случаи е необходимо изобщо диета без сол(кратки курсове за 14-21 дни).
2. Избягвайте консерванти. Хората, страдащи от заболявания на опорно-двигателния апарат, е по-добре напълно да изоставят консервираните храни. Запазете здравословни зеленчуциа плодовете могат да бъдат дълбоко замразени в хладилник.
3. Премахнете храните, които вредят на ставите. От диетата трябва да се изключат мазни колбаси, пушени меса, колбаси, силни месни и рибни бульони. Предпочитание трябва да се даде на млечни и зеленчукови супи, нискомаслени сортовемесо и риба, зеленчуци, бобови растения, зърнени храни, ядки.
4. Избягвайте кофеина. Препоръчително е да замените чая и кафето с прясно изцедени сокове, отвари и запарки от билки, мляко и кисели млечни напитки.
5. Гответе толкова, колкото можете да ядете наведнъж. Храната трябва да се готви наведнъж, т.к. храната губи хранителната си стойност по време на съхранение.
6. Наблюдавайте режим на пиене. Препоръчително е да пиете поне 2 литра вода на ден. Необходимо е да се пие 1-2 часа преди хранене или същото време след хранене, тъй като прекомерният прием на течности разрежда храносмилателните сокове и храната се усвоява лошо и дълго в червата, като по този начин се натоварват всички системи на тялото.
7. Не пречи на много храни в едно хранене. Привържениците на разделното хранене успешно доказаха, че комбинациите от определени продукти (например месо и хляб, месо и картофи, захар и брашно и др.) влияят зле на организма. Например не е препоръчително да се ядат десерти след основното хранене – плодовете и сладките се ядат като основно ястие.
8. Експериментирайте умно. Можете да експериментирате с храненето, но е по-добре да направите това под ръководството на Вашия лекар. Подходящ за един отделни хранения, друг - вегетарианство, а третият ще предпочете суровоядството. Всички сме различни, така че не трябва сляпо да следвате каквито и да е системи или стандарти, а по-скоро да се опитате да изберете за себе си елементи от различни школи по хранене, които най-добре отговарят на нуждите на тялото и духовните предпочитания. Няма нужда от крайности в храненето.
9. Използвайте диети с повишено внимание. Диетите се различават от системите за хранене по това, че са временни и обикновено се отменят, когато състоянието се върне към нормалното.
10. Яжте храни, които насърчават възстановяването на хрущялите, ставната тъкан и костите. Например на пациенти с дегенеративно-дистрофични заболявания на ставите се препоръчва по-често да ядат желе, желе, храни, съдържащи хитин (раци, скариди и др.).
Глава II. Терапевтично хранене при респираторни заболявания
В момента респираторните заболявания са сред най-често срещаните. Лекарите по целия свят работят по този проблем, създавайки все повече и повече нови медицински препарати. За успешно възстановяване обаче не е достатъчно само да приемате лекарства. Все още трябва да води здравословен начин на животживот и се хранете правилно. В същото време това е пълноценна и правилна диета, която не само осигурява на човек всички необходими вещества, но и дава сила за борба с болестите.
Лечебно хранене при заболявания на горната част респираторен тракт(тонзилит, бронхит, фарингит, орви и грип):
По правило страдащите от заболявания на горните дихателни пътища, при които се забелязва възпаление на лигавиците на назофаринкса, е трудно и болезнено за преглъщане.
Храната не трябва да оказва травматично въздействие върху един или друг засегнат орган на горните дихателни пътища, независимо дали става дума за сливици, фаринкс, меко небеи т.н. Не трябва да е много студено или много горещо. От диетата трябва да се изключи грубата храна - черен хляб, парче месо, сурови зеленчуци и плодове, ронливи зърнени храни, пържена храна. Цялата храна се готви варена или нарязана на ситно.
Терапевтично хранене при пневмония:
Нуждаете се от пълноценна, висококалорична диета с високо съдържание на свободна течност. Препоръчват се чести и частични хранения, включително месо, риба, извара, яйца, плодове и зеленчукови сокове, сок от червена боровинка, плодове и горски плодове, чай с лимон, мляко, желе и др., като същевременно се ограничава солта и рафинираните въглехидрати.
Диетата трябва да се състои от храни с увеличена сумавитамини (особено групи B, C, P) и също така включват храни, които имат противогъбично действиекато боровинки, портокали, мандарини, лимони, грейпфрути.
По време на периода на възстановяване необходимостта от обилно пиене изчезва, но съдържанието на протеини в диетата трябва да се увеличи.
Диета терапия за бронхиална астма:
Основната цел на лечебното хранене е да се намали алергичното настроение на пациента, което се улеснява от така наречените хипоалергенни диети.
Не малко значение при бронхиалната астма е и пълноценното и разнообразно хранене, което трябва да включва достатъчно количество протеини, предимно животински (месо, риба, мляко, млечнокисели напитки, извара, сирене и др.). Трябва обаче да се помни, че именно протеиновите структури най-често причиняват алергични реакции, които могат да провокират атака. Алергените могат да бъдат риба, раци, хайвер, яйца, понякога месо.
По отношение на мазнините ограниченията се отнасят предимно за агнешко, свинско, телешко и комбинирани мазнини. Масло, заквасена сметана, сметана, растително масломоже да се използва без ограничения в натуракакто и в ястията. Необходимо е донякъде да се ограничи въглехидратите, като се въвеждат по-лесно смилаеми в диетата, тоест трябва да се ядат повече зеленчуци, плодове, горски плодове, сокове. Необходимо е да се ограничи употребата на готварска сол и ако се появи оток, което показва нарушение на кръвообращението, е необходимо да се намали количеството течност, което пиете до 1-1,5 литра на ден и да се включи в дневна дажбахрани, богати на калций, калий, тъй като калциевите соли имат противовъзпалително и антиалергично действие. Тези продукти включват предимно мляко и различни млечнокисели напитки, извара, леко сирене и др. Пациентите, страдащи от бронхиална астма, трябва да изключат от диетата храни, съдържащи голямо количество оксалова киселина, тъй като последната насърчава отделянето на калций от тялото. Киселец, спанак, маруля, какао и рутабага съдържат големи количества оксалова киселина. Също така е необходимо да се ограничи употребата на продукти, които повишават възбудимостта на централната нервна система: силен чай, кафе, какао, богати бульони, пикантни закуски, подправки, маринати, херинга и др.
Терапевтично хранене за туберкулоза:
Диетичната терапия има за цел да увеличи отбранителни силиорганизъм, стимулиране на репаративните процеси, нормализиране метаболитни нарушения, възстановяване на нарушените функции и намаляване на хиперергичните реакции.
Терапевтичното хранене трябва да се изгражда, като се вземат предвид локализацията, естеството на процеса, състоянието на храносмилателните органи, мазнините и начина на живот на пациента, съпътстващи заболяванияи усложнения, функционалното състояние на засегнатите органи.
Поради повишеното разграждане на протеини е показано в диетата да се включва повишено количество протеин (по време на обостряне - до 2,5 g и извън обостряне на туберкулозния процес - до 1,5-2 g на 1 kg телесно тегло ), което спомага за повишаване на устойчивостта на организма към туберкулозна инфекция. Най-малко половината от предписаното количество протеини трябва да бъде от животински произход (месо, риба, яйца, мляко, извара и др.).
Извън обострянето на туберкулозния процес тялото трябва да бъде снабдено с нормално количество въглехидрати, а когато процесът се активира, се препоръчва да се намали съдържанието им в диетата, което има противовъзпалителен ефект. Ограничаването на въглехидратите, особено лесно смилаемите (захар, мед, конфитюр и др.), е показано и при нарушения на нервната регулация.
Практикувана по-рано употреба Голям броймазнините не се препоръчват, тъй като има негативно влияниевърху тялото. Излишните мазнини в храната допринасят за ацидотично - киселинно изместване, затрудняват дейността на храносмилателните органи, причиняват диария, мастна инфилтрация на черния дроб, потискат и без това често намалената стомашна секреция и апетита. Понастоящем целесъобразността от известно ограничаване на количеството мазнини в диетата през периода на активиране на туберкулозния процес и нормално количествомазнини в ремисия.
Предпочитание трябва да се даде на маслото и растителните мазнини. Последните са основният източник на есенциални мастни киселини.
Забранено е дразненето на храни (пикантни, солени, кисели, кисели храни, горчица, черен пипер, оцет, хрян, студени и топли ястия). Препоръчва се използването на лигави супи, слаби замразени бульони, течни млечни каши, меко картофено пюре, мляко, слабо кафе, чай с мляко.
Препоръчват се охладено желе, желе от плодове и плодове, пюре извара с мляко, сметана, рохко сварено яйце, течна млечна каша от грис, хладна напитка (доматен сок, подкиселена лимонова вода и др.).
Глава III. Хранене при заболявания на сърдечно-съдовата система
При заболявания на сърдечно-съдовата система терапевтичното хранене играе значителна роля.
В един случай той е насочен към снабдяване на сърдечния мускул с енергия и пластичен материал, в другия може да има противовъзпалителен ефект, в третия има противоалергичен ефект.
В диетата за заболявания на сърдечно-съдовата система количеството на натрий и течности трябва да бъде умерено ограничено, съдържанието на вещества, които възбуждат сърдечно-съдовата и нервната система и вътрешните органи, трябва да бъде силно ограничено.
Целта на такова хранене е да спомогне за подобряване на кръвообращението, функциите на сърдечно-съдовата система, черния дроб, бъбреците и нормализирането на метаболизма.
1. Хляб и брашнени продукти. Пшеничен хляб от брашно от 1-ви и 2-ри клас от вчерашно печене или леко изсушен, диетичен хляб без сол. Не луксозни бисквити и бисквити.
Изключете пресен хляб, тестени изделия и изделия от бутер тесто, палачинки, палачинки.
2. Супи 250-400 г на прием . Вегетариански с различни зърнени храни, картофи, зеленчуци (за предпочитане нарязани), млечни продукти, плодове, студено цвекло. Супите са овкусени със заквасена сметана, лимонена киселина, зеленина.
Изключетесупи от бобови растения, месни, рибни, гъбени бульони.
3. Месо. Обезмаслено телешко, телешко, свинско, заешко, пилешко, пуешко. След отстраняване на сухожилията месото се сварява и след това се пече или пържи. Ястия от нарязани или на бучки варено месо, заливка от варено месо. Лимитирани: "Докторски" и "Диетични" колбаси.
Изключете мазни меса, гъска, патица, черен дроб, бъбреци, мозъци, пушени меса, колбаси, месни консерви.
4. Риба . Обезмаслени и средномаслени видове, варени или пържени, нарязани и смлени. Ястия от варени рибни продуктиморета.
Изключете мазни риби, осолени, пушени, консервирани.
5. Млечни продукти . Мляко (ако се понася), кисели млечни напитки, извара и ястия от него със зърнени храни, моркови, плодове. Ограничено: заквасена сметана и сметана (само в ястия), сирене.
Избягвайте солените и мазни сирена.
6. Яйца. 2-3 броя седмично - рохко сварени или под формата на протеинови омлети.
7. Зърнени храни . Ястия от различни зърнени храни, приготвени с вода или мляко (каша, печени пудинги и др.). Варени макарони.
Изключете боб.
8. Зеленчуци. картофи, карфиол, моркови, цвекло, тиквички, тиква, домати, маруля, краставици. Варени, печени, рядко сурови. Бяло зелеи зелен грах- лимитирани, зелен лук, копър, магданоз се добавят към ястия.
Изключете осолени, кисели, мариновани зеленчуци, спанак, киселец. репички, репички, лук, гъби.
9. Закуски. Салата от свежи зеленчуци(настъргани моркови, домати, краставици), винегрети, с растително масло, зеленчуков хайвер, плодови салати, с морски дарове. Риба варена, желирана.
Изключете пикантни, мазни и солени закуски, пушени меса, хайвер.
10. Плодове, сладки храни, сладкиши . мека, зрели плодовеи пресни горски плодове, сушени плодове, компоти, кисели, мусове, самбуки, желе, млечни кисели и кремове, мед, конфитюр, шоколади, лимитиран шоколад.
Изключете плодовете с груби фибри, кремообразните продукти, сладолед.
11. Сосове и подправки. На зеленчуков бульон, заквасена сметана, мляко, домат, лук от варен и пържен лук, плодови сосове. дафинов лист, ванилин, канела, лимонена киселина.
Изключете сосове върху месен, рибен и гъбен бульон, горчица, черен пипер, пикантен кетчуп.
12. Напитки. Слаб чай с лимон или мляко, слаб натурално кафе, кафе напитки, зеленчукови, плодови и горски сокове, бульон от шипки и пшенични трици. Ограничено – гроздов сок.
Изключетесилен чай и кафе, какао, алкохолни напитки, газирани напитки.
13. Мазнини. Несолено масло и гхи, несолен мек маргарин, натурално растително масло.
Изключете месото и мазнините за готвене.
Глава IV. Диета терапия на пациенти със стомашни заболявания
При диетичната терапия на пациенти със стомашни заболявания е необходимо да се вземе предвид влиянието хранителни продуктии методи за тяхната кулинарна обработка за секретиране (секреция на стомашен сок, на солна киселина, пепсин) и моторни (моторно-евакуационни) функции на стомаха.
Силните причинители на стомашната секреция включват следните храни и ястия:
1) месни и рибни бульони, богати на екстрактивни вещества, отвари от гъби и зеленчуци;
2) всички пържени храни;
3) месо и риба, задушени в собствен сок;
4) месни, рибни, гъби, доматени сосове;
5) осолени или пушени месни и рибни продукти;
6) осолени, кисели и мариновани зеленчуци и плодове;
7) месни, рибни и зеленчукови консерви, особено с доматен пълнеж;
8) твърдо сварени яйца, особено жълтък;
9) ръжен хляби сладкиши;
10) кисели и недостатъчно узрели плодове и плодове;
11) пикантни зеленчуци, подправки и подправки;
12) млечни продуктиС хиперкиселинност, обезмаслено млякои суроватка;
13) остарели или прегрявани хранителни мазнини;
14) кафе, особено черно; всички напитки, съдържащи въглеродна киселина (квас, газирана вода и др.) и алкохол.
Слабите причинители на стомашната секреция включват следните храни и ястия:
1) слузести супи от зърнени храни;
2) млечни супи с пасирани зърнени храни;
3) изтрит зеленчукови супивърху слаба отвара от зеленчуци;
4) варено мляно или пюрирано месо и варена риба;
5) пюре от варени зеленчуци (картофи, моркови, карфиол, тиквички и др.);
6) рохко сварени яйца, парни омлетии бита белтъци;
7) пълномаслено млякои сметана;
8) прясно некисело пюре извара, особено безквасна или калцинирана;
9) течно мляко, полувискозни, добре сварени, както и пюрирани каши;
10) хляб, приготвен от пшенично брашно от най-висок и първи клас, изпечен вчера или изсушен във фурната;
11) целувки, мусове, желе от сладки плодове или техни сокове, пюрета от сладки, узрели плодове;
12) алкална минерална водабез въглероден диоксид;
13) слаб чай, особено с мляко;
14) прясно масло и рафинирано растително масло в естествената му форма.
Най-бързо се усвоява и напуска стомаха течност, желе и пюре, както и каша храна. Тези видове храни имат минимален механичен ефект върху стомаха в сравнение с твърдата храна, която бавно се усвоява и евакуира от стомаха. Ястията, приготвени чрез пържене или печене с коричка, се усвояват по-дълго и имат по-голям механичен ефект от тези, сварени във вода или на пара. Механично дразнещ ефект върху стомаха оказват храни, съдържащи много диетични фибри, богати на груби фибри (бобови растения, хляб от брашно грубо смилане, пълнозърнести зърнени храни, ядки, някои зеленчуци, плодове и горски плодове), както и богати съединителната тъкан- месо с фасции и сухожилия, кожа от риба и домашни птици.
Най-малък ефект върху стомашната лигавица оказват ястия, чиято температура е близка до тази в стомаха - 37 o C. Ястия, чиято температура е над 60 - 62 o C, могат да раздразнят стомашната лигавица и да забавят евакуацията на храната от нея. Топлите храни и напитки напускат стомаха по-бързо от студените (под 15 o C). Приемането на големи количества храна има отрицателен ефект върху секреторните и двигателните функции на стомаха, поради което в случай на остри или обостряне на хронични стомашни заболявания храната се дава на чести, дробни порции, разпределяйки дневната тежест на диетата на 5-6 приема.
Глава V. Продукти, които активират имунната система
1. Зелен чай.
Изследванията показват, че зелен чай(богат на антиоксиданти) намалява риска от повечето видове рак. „Фитодобавките в чая подпомагат растежа и развитието чревни бактерии“, казва Бауърман. „Те инхибират растежа на лошите бактерии ( coli, салмонела) и полезни бактерииоставен недокоснат."
Защо е толкова важно? „До 70% имунна системаразположени в храносмилателния тракт“, казва Сюзън Бауърман, асоцииран директор на Центъра по хранене в Калифорнийския университет, Лос Анджелис. "Четири чаши на ден ще поддържат имунната система в върхови показатели."
2. Чили пипер.
„Чилийският пипер стимулира метаболизма, действа като естествен антикоагулант и спомага за освобождаването на ендорфини“, казва Гунар Петерсен, сертифициран специалист по фитнес и кондициониране. Освен това лютите чушки са чудесен начин да добавите вкус към ястието, без да се страхувате от добавяне на допълнителни калории или мазнини.
Чилийските чушки са богати на бета-каротин, който се превръща във витамин А в кръвта и се бори с инфекциите, както и на капсаицин, който потиска невропептидите (елементи, които причиняват възпалителни процеси).
Скорошно проучване, публикувано в списание Research рак, показа, че лютият пипер има свойства против рак на простатата. Всичко това може да се постигне, като се изяжда по половин червен пипер (или една чаена лъжичка сушен пипер) дневно.
3. Джинджифил.
Противно на общоприетото схващане, че джинджифилът, пикантна подправка за азиатски ястия, е коренът, но той е основата, която съдържа животворни елементи, които подобряват здравето ни. Основният елемент е вещество, което интензивно се бори с рака.
Проучванията показват, че това вещество е особено ефективно в борбата срещу рака на дебелото черво. Джинджифилът може да се добави на филийки или нарязан към риба или пиле. Колкото повече джинджифил, толкова по-добре.
4. Боровинки.
„Това зрънце може да помогне за предотвратяване на много заболявания, от рак до сърдечни заболявания“, казва Райън Ендрюс, ръководител на изследването на човешкото хранене, Торонто, Канада.
Една порция (100 g) съдържа повече антиоксиданти от всеки друг плод. Поръсете с лимонов сок и смесете с ягодите - и ястието е готово. Той ще задоволи глада и ще бъде превенция от много болести.
5. Канела.
Добавя се към сладки десерти и индийска кухня. Канелата е богата на антиоксиданти, които инхибират съсирването на кръвта и растежа на бактериите (включително тези, които причиняват лош дъх).
„Проучванията показват, че канелата помага за стабилизиране на нивата на кръвната захар, като по този начин намалява вероятността от развитие на диабет тип 2“, казва диетологът Нанси Кларк, автор на Ръководството. Спортно храненеНанси Кларк. „Канелата също помага за намаляване на нивото лош холестерол. Опитайте да добавяте по половин чаена лъжичка към кисело мляко или каша всеки ден.
6. Сладки картофи (ямс).
Често се бърка с ямс. Тази грудка е една от най полезни продуктина планетата. Също така, тази грудка се бори с негативните ефекти от пасивното пушене и е превенция на диабета, сладкият картоф съдържа глутатион, антиоксидант, който подобрява метаболитните процеси и цялостното състояние на имунната система.
Предпазва от заболявания като Алцхаймер, Паркинсон, чернодробно заболяване, кистозна фиброза, ХИВ, рак, сърдечен удари инсулт. „Един сладък картоф на ден е добра алтернатива традиционни методипревенция", казва Кларк.
7. Домат.
„Мисля, че доматите са ефективен помощник в борбата срещу херпеса“, казва Петерсен. Ликопенът, който се съдържа в доматите, помага за защита срещу дегенеративни заболявания. „Сварени домати и доматена пастаработи най-добре“, уверява Петерсен. Приемайте половин домат или 350-550 грама доматен сок на ден.
Съдържа голямо количество калий, манган и антиоксиданти. Този плод помага за поддържане на правилното ниво на pH на тялото, което затруднява навлизането на патогенни микроелементи в тялото.
Също така фибрите в смокините намаляват нивата на инсулина и кръвната захар, като по този начин намаляват риска от диабет и метаболитен синдром. По-добре е да изберете тъмни смокини (тези плодове съдържат повече хранителни вещества) и да ядете отделно от другите храни или да добавите към суха смес. Смокините са бърз и лесен начин да подсилите имунната си система. Трябва да ядете поне 4 парчета смокини на седмица.
9. Гъби (шийтаке, овен гъба).
Много вкусно, особено с кафяв ориз или киноа. Гъбите съдържат голямо количество от антиоксиданта ерготионеин, който предпазва клетките от анормален растеж и развитие. „Накратко, те намаляват риска от рак“, казва Бауърман, който съветва да се яде половин чаша гъби веднъж или два пъти седмично.
10. Нар.
Сокът от този плод с много семена намалява риска от развитие на много видове рак поради съдържанието на полифенол, наречен елагитанин (който придава на сока уникалния цвят).
„Пийте чаша сок на ден“, препоръчва Бауърман.
Заключение
играе важна роля при лечението на различни заболявания правилно храненеболен. С храната хората получават най-много хранителни вещества, от които се нуждаят: протеини, мазнини, въглехидрати, витамини и минерални соли.
Трябва също да се има предвид, че лечението на едно заболяване често води до различни усложнения, дисфункция на други органи. По правило лекуващите лекари, които наблюдават пациента, предписват на пациента заедно с медицински препаратиподходяща диета.
Терапевтичното хранене не само помага за нормализиране на редица процеси в тялото, но и засилва ефекта от лечението, намалява странични ефектиот редица лекарства, подобрява метаболитни процесии помага на тялото да се справи с болестта.
Разбира се, клиничното хранене не е единственият начин за борба с болестта, но най-често ще бъде необходим компонент за лечението на болестта.
Поради това е необходимо да се обърне голямо внимание на терапевтичното хранене. Известно е, че правилно съставената, балансирана диета, богата на всички необходими вещества, е в основата на лечението като цяло.
Библиографски списък
- http://www.drdautov.ru/pitanie/1_1.htm
- http://10diet.net.html
- http://www.inflora.ru/.html
- Мазнев Н.И. Енциклопедия народна медицина. Изд. 8-мо, преп. и допълнителни - М .: "Мартин", 2004. - 416 с.
- http://www.fictionbook.ru
Хранителната подкрепа за белодробни заболявания е сравнително нова граница в храненето, по-специално геронтодиетологията. Известно е, че много възрастни пациенти страдат от хронични болестибелите дробове, имат белтъчно-енергиен дефицит, което се отразява неблагоприятно върху структурата и функцията на дихателната мускулатура, газообмена, дейността на сърдечно-съдовата и нервната система и естеството на имунната защита на организма. По-малко проучени са неблагоприятните ефекти от недохранването върху архитектониката на белите дробове и възстановяването му след увреждане, върху производството на повърхностно активно вещество, както и върху възможността за прилагане на други метаболитни процеси.
При здрави хора и при пациенти с емфизем има пряка връзка между телесното тегло и теглото на диафрагмата. Освен това при пациенти с протеиново-енергиен дефицит се наблюдава намаляване на силата на дихателната мускулатура на височината на максимално инспираторно и дихателно налягане.
Редица проучвания, изследващи ефекта от хранителния статус върху белодробния газообмен и метаболитната скорост, показват, че е необходим адекватен прием на калории за поддържане на нормален газообмен и оптимална метаболитна скорост.
Експерименти върху стари животни показват, че недостатъчното количество протеини и калории води до намаляване на Т-лимфоцит-зависимата функция на алвеоларните макрофаги, въпреки продължаващата им неутрофилно-зависима функция. По този начин, заедно с общата предразположеност към инфекциозни заболяваниянедохранените пациенти могат да развият нарушения на локалния имунитет на белодробната лигавица.
Експерименталните доказателства също показват, че адекватното хранене може да играе роля важна роляпо време на производството на сърфактант и възстановяването на нормалната архитектоника на белите дробове в случай на тяхното увреждане, обаче, клиничното значение на тези наблюдения все още не е напълно ясно.
В зависимост от естеството на патологичния процес всички белодробни заболявания се разделят на остри и хронични. Това обяснява разликите в хранителните грижи (потенциалните му ползи, нежелани ефекти и клинични приоритети).
ЧАСТ 1. ХРОНИЧНИ ЗАБОЛЯВАНИЯ НА БЕЛД дробовете
Повечето хронични белодробни заболявания са патофизиологично представени от образуването на обструктивни или рестриктивни увреждания в механиката на външното дишане (единично или в комбинация).
В структурата на хроничните белодробни заболявания най-разпространени са хроничните обструктивни белодробни заболявания (ХОББ), които се срещат при повече от 14% от мъжете и 8% от възрастните жени. ХОББ включва: емфизем, Хроничен бронхити бронхиална астма.

Протеиново-енергийно недохранване при пациенти с хронични белодробни заболявания
Протеиново-енергийното недохранване е изключително често срещано при пациенти с хронична обструктивна белодробна болест. Според различни проучвания този синдром се наблюдава при 19-25% от пациентите, което се отразява негативно върху преживяемостта на тези пациенти. При прогресивна загуба на тегло при тази група пациенти, смъртността е значително (2 пъти) по-висока в сравнение с тези пациенти, които не са имали загуба на тегло.
В ретроспективен анализ е разумно показано, че по-възрастните пациенти, които са имали по-малко от 90% от идеалното телесно тегло в началото на проучването, като цяло са имали по-голяма смъртност в рамките на 5 години, дори след елиминирането на усложненията, свързани с белодробна дисфункция . Този ефект се наблюдава при пациенти с умерена обструкция (изисква се форсиран експираторен обем, по-голям от 46%) и тези с тежка обструкция (необходим форсиран експираторен обем по-малък от 35%) и следователно не зависи от белодробната функция. По този начин напредвайте в Лечение на ХОББне променят лошата прогноза при тези пациенти при наличие на съпътстващо протеиново-енергийно недохранване. Интересно е, че пациентите с хронична обструктивна белодробна болест и протеиново-енергийно недохранване имат по-тежка дихателна недостатъчност и нямат класически симптоми на хроничен бронхит.
Възможни патофизиологични механизми на протеиново-енергийно недохранване при пациенти с хронично белодробно заболяване:
- влошаване на функциите на стомашно-чревния тракт;
- неадекватно хранене;
- нарушен адаптивен механизъм за намаляване на консумацията на кислород (в интерес на намаляване на работата на дихателната мускулатура);
- променена белодробна и сърдечно-съдова хемодинамика, ограничаваща доставката на хранителни вещества към други тъкани;
- антиоксидантни нарушения;
- състояние на повишен метаболизъм.
Неправилното хранене, дефицитът на протеини в диетата при пациенти с хронична обструктивна белодробна болест се обяснява с намаляване на приема на храна и увеличаване на енергийния разход в резултат на високия дихателен разход, което увеличава съпротивителното натоварване и намалява ефективността на дихателната мускулатура. Наред с това по време на стрес може да възникне недостатъчен прием на калории и протеини, хирургични интервенцииили присъединяване към инфекция, когато нуждата от енергия се увеличи. По този начин може да има стъпаловидно прогресивно влошаване на белодробната функция и хранителния статус.
Резултатите от изследванията показват, че действителната нужда от енергия при пациенти с хронична обструктивна белодробна болест със и без загуба на тегло значително надвишава стойността, изчислена с помощта на уравнението на Харис-Бенедикт. Въпреки че тези пациенти имат повишен метаболизъм, те нямат повишения катаболизъм, който настъпва в състояние на стрес с преобладаващо окисляване на мазнините. Увеличаването на енергийните нужди може да се дължи на повишената консумация на кислород от дихателните мускули. | Повече ▼ високо нивоКонсумацията на енергия на дихателната мускулатура при пациенти с ХОББ, в сравнение със здрави индивиди, вероятно поддържа състояние на хиперметаболизъм и води до прогресивна загуба на тегло, ако разходът на калории надвишава приема на калории.
Повечето от проучванията показват адекватен прием на калории, изискването за което при пациенти с ХОББ е изчислено или измерено за състояние на покой. Те обаче не взеха предвид необходимата сумакалории и протеини за активна физическа активност или интеркурентно заболяване, за да се оцени реалната им адекватност за даден пациент.
Опитът за увеличаване на приема на калории и протеин над обичайните (изходни) нива може да бъде труден при тези пациенти поради респираторни и стомашно-чревни нарушения(напр. анорексия, ранно засищане, задух, слабост, подуване на корема, запек, проблеми със зъбите). Някои от тези симптоми (подуване на корема, ранно ситост, анорексия) може да са свързани със сплескването на диафрагмалния мускул и по този начин да повлияят коремна кухина. При пациенти с ХОББ, които са в състояние на хипоксия, диспнея може да се засили по време на хранене, което допълнително ограничава количеството приета храна. По-малките и по-чести хранения могат до известна степен да облекчат някои от тези състояния.
Проучвания, при които на пациенти с недохранване и ХОББ е предписана терапевтична диета, обогатена със специализиран хранителен продукт със смес от протеинов композитен сух (SBCS) "Diso®" "Nutrinor", съдържащ 40 g протеин на 100 g от продукта, показаха ефективността на този метод на обогатяване диетични ястияпротеин и се увеличава хранителна стойностдиета без увеличаване на приема на храна.
Доказано е, че пациентите с ХОББ и ниско телесно тегло имат същата нужда от енергия като пациентите с нормално телесно тегло. Но в първата група има по-нисък прием на калории спрямо измерените им енергийни нужди.
Терапевтично хранене за ХОББ
При ХОББ се набляга на поддържането на силата на дихателните мускули, особено на диафрагмата, тяхната маса, както и на способността за оптимизиране на цялостното функциониране на тялото на пациента.
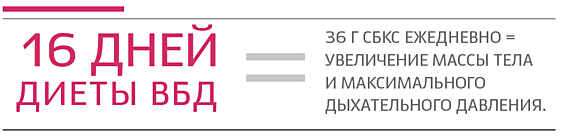
Редица проучвания показват, че приемът на допълнителни калории и протеини в организма на пациентите за повече от 16 дни води до значително увеличение на телесното тегло и подобряване на максим. дихателно наляганев сравнение с лица на същата възраст без белодробна патология.
При по-продължително проследяване на пациенти с ХОББ, след 3 месеца спазване на диета с повишено количество протеин (включително 36 g суха комбинирана протеинова смес в лечебната диета), се наблюдава повишаване на телесното им тегло и др. антропометрични данни, увеличаване на силата на дихателната мускулатура, подобряване на общото благосъстояние и толерантност на 6-минутни разстояния за ходене, както и намаляване на степента на диспнея. При по-продължително придържане към диета с високо съдържание на протеини, заедно с увеличаване на мускулна масателата на пациентите се наблюдава допълнително подобрение на функциите на дихателната мускулатура.
Интересното е, че пациентите с първоначално по-ниско телесно тегло и по-нисък прием на калории получават голяма ползаот консумация на специализиран хранителен продукт от протеинова композитна суха смес, особено ако продължава дълго време, докато изпитват значително наддаване на тегло. Следователно, вероятността от подобрена функция на дихателната мускулатура може да бъде свързана със степента на наддаване на тегло и вероятно тежестта на първоначалните дефицити.
Проблемът с достатъчен калориен прием при тази категория пациенти може да се дължи на термогенеза, предизвикана от диета: доказано е, че пациенти с намалено храненев комбинация с ХОББ имат по-голямо увеличение на консумацията на кислород в покой след хранене, отколкото пациентите без това заболяване.
Няма дългосрочни проучвания, разглеждащи хранителната подкрепа като критерий за подобряване на общата прогноза при пациенти в напреднала възраст с ХОББ. Ако оцеляването е свързано с наддаване на тегло и това е независима променлива и включването на суха смес от протеини в терапевтичната диета може да подобри и поддържа телесното тегло, тогава се очаква оцеляването да е свързано с оптимизирането на храненето в тази група от пациенти. Не е ясно какъв би бил потенциалният му ефект върху дихателната функция да се подобри клинични резултати: имунокомпетентни, подобряване на газообмена, влияние върху репаративните процеси в белите дробове или производството на сърфактант. Въпреки смесените резултати от краткосрочни проучвания, сега има ясна клинична обосновка за употребата на специализирани SBCS храни при пациенти с ХОББ.
Диетичен вектор
Тъй като пациентите с ХОББ имат ограничен дихателен резерв, вероятно е диета с високо съдържаниевъглехидратите биха били нежелателни за дихателната система. Диета с високо съдържание на мазнини е по-полезна. Проучването показа, че 5-дневна диета с ниско съдържание на въглехидрати при пациенти с ХОББ и хиперкапния (калории от въглехидрати са 28%, от мазнини 55%) води до значително по-ниско производство на CO2 и артериално парциално налягане на CO2 в сравнение с 5-дневна диета. -въглехидратна диета (74% калории от въглехидрати, 9,4% от мазнини). Беше оценен значителен функционален параметър (12-минутна разходка) и беше установено, че високият прием на въглехидрати намалява разстоянието на ходене при пациенти с ХОББ в сравнение с плацебо.
Нарушаване на метаболизма на макро- и микроелементите
Електролитен дефицит като хипофосфатемия, хипокалиемия и хипокалцемия може да повлияе неблагоприятно на функцията на дихателната мускулатура. Доказано е, че подобрява контрактилната функция на диафрагмата след попълване на дефицита на фосфор при пациенти с остра дихателна недостатъчност и хипофосфатемия. Това наблюдение е особено уместно при пациенти в напреднала възраст с ХОББ, които се нуждаят от механична вентилация, тъй като те обикновено изпитват вътреклетъчни измествания след корекция на респираторната ацидоза. Клиничните прояви на хипофосфатемия възникват от изчерпването на вътреклетъчния фосфор, което по правило съпътства хроничната хипофосфатемия.
Докладвано е, че рязкото намаляване на серумните нива на калций може също да намали максималното свиване на диафрагмата.
Описан е случай на хипокалиемично спиране на дишането, т.е. налице е хипокалиемична парализа на дихателните мускули.
Магнезият представлява голям интерес за изследователите. Установено е, че активира аденилатциклазата, която катализира образуването на сАМР, инхибира дегранулацията на мастоцитите и осигурява релаксация на гладката мускулатура на бронхите. Установено е, че пациентите с хипомагнезиемия имат обструктивна респираторна дисфункция и бронхиална хиперреактивност към хистамин, които са напълно или частично коригирани чрез предписване на магнезиеви препарати. Магнезиеви соли след интравенозно приложениеимат бронходилататорно действие, спират пристъпите на астма, както и астматичния статус, повишават силата на свиване на дихателната мускулатура и намаляват белодробната хипертония при пациенти с бронхиална астма и други обструктивни белодробни заболявания. По този начин клиничните и експерименталните наблюдения показват участието на магнезиевите йони в регулирането на бронхиалната проходимост, налягането в белодробната артерия и контрактилитета на дихателните мускули. Попълването на електролитите може в крайна сметка да бъде по-важно от протеиновия анаболизъм и да доведе до драматични подобрения в силата на дихателните мускули.
Ролята на микроелементите и витамините
Повишено е вниманието към връзката между микроелементите, витамините и респираторните заболявания. Зависимостта на респираторните симптоми на бронхит от нивото на витамин С, цинк, мед, никотинова киселинав кръвен серум.
Витамин С е антиоксидант, а медта е важен кофактор за ензима лизил оксидаза, който участва в синтеза на еластични влакна и гликозаминогликани, които съставляват структурния компонент на рамката (базалния тон) на бронхите. Тежкият дефицит на мед може да доведе до намаляване на еластичността на бронхите.
При изкуствено предизвикани условия на дефицит на мед при бозайници се наблюдава развитието на първичен емфизем в резултат на рязко намаляване на еластин в белите дробове. Причината за необратим дефект на белодробната тъкан е инактивирането на съдържащия мед ензим лизил оксидаза, потискането на супероксид дисмутазата и свързаното с това засилване на липидната пероксидация.
Селективният дефицит на цинк води до хипоплазия на тимуса, намалена хормонална активност щитовидната жлезаи насърчава Т-клетъчната лимфоцитоза. Смята се, че промяната в микроелементния състав на кръвта е една от причините за образуване на вторични имунодефицитни състояния при заболявания на дихателната система.
Данните за способността на микроелементите да контролират активността на липидната пероксидация и антиоксидантната защитна система заслужават внимание. Известно е, че медта, цинкът и манганът са част от супероксид дисмутазата, селенглутатион пероксидаза. Тези ензими са компоненти на вътреклетъчната антиоксидантна система. Церулоплазминът, един от основните извънклетъчни антиоксиданти, принадлежи към класа на мед-съдържащите протеини. Цинкът, който образува химични връзки със сулфхидрилни групи на протеини, фосфатни остатъци на фосфолипиди и карбоксилни групи на сиаловите киселини, има мембрано-стабилизиращ ефект. Дефицитът на мед и цинк води до натрупване на свободни радикали в тъканите. Излишъкът от йонизирано желязо има прооксидантен ефект.
През последните години проучванията установиха, че възрастните пациенти с ХОББ и особено сенилните хора имат дефицит на селен, свързан с депресия на вътреклетъчната антиоксидантна глутатион пероксидаза. Добавки на натриев селенит в дневна доза 100 микрограма за 14 дни повишават активността на този ензим и значително намаляват клинични проявлениябронхиална обструкция.
Направление на диетотерапията
Хроничното белодробно заболяване може да бъде свързано с увреждане на свободните радикали, когато естествената антиоксидантна защитна система на белите дробове е потисната (напр. при тютюнопушене, тежко съдово заболяване в напреднала възраст) или недостатъчна (дефицит на α-антитрипсин). Повишена чувствителност към увреждане свободни радикалиможе също да допринесе за дефицит на хранителни микроелементи и да бъде един от факторите, които водят до прекомерно активиране на липидната пероксидация.
Диетичната терапия при ХОББ е насочена към намаляване на интоксикацията и повишаване на защитните сили на организма, подобряване на регенерацията на епитела на дихателните пътища и намаляване на ексудацията в бронхите. В допълнение, диетата предвижда заместване на значителни загуби на протеини, витамини и минерални соли, щадяща активност на сърдечно-съдовата система, стимулиране на стомашната секреция, хемопоеза.
Високопротеинова диета (HPD)
На пациенти с хронични обструктивни белодробни заболявания се препоръчва да се предписва високопротеинова диета (HPA) с висока енергийна стойност (2080-2690 kcal), с високо съдържание на пълноценни протеини - 110-120 g (от които най-малко 60% животински произход), квота за мазнини от 80-90 g и съдържание на въглехидрати в рамките на физиологичната норма от 250-350 g (при обостряне количеството на въглехидратите се намалява до 200-250 g).
Ако се спазва диета с високо съдържание на протеини, се планира да се увеличат храни, богати на витамини А, С, група В (отвари от пшенични трици и шипки, черен дроб, мая, пресни плодове и зеленчуци, техните сокове), както и калций , фосфорни, медни и цинкови соли. Включването на зеленчуци, плодове, горски плодове и сокове от тях, месни и рибни бульони допринася за подобряване на апетита.
Ограничаването на готварската сол до 6 g / ден има противовъзпалителен ефект, намалява ексудацията, задържането на течности в тялото и по този начин предотвратява развитието на циркулаторна недостатъчност по време на образуването пулмонално сърце. Диетата предвижда ограничаване на свободната течност, което помага за намаляване на количеството отделяне на храчки и осигурява нежен режим за сърдечно-съдовисистеми.
В съответствие с нормите за лечебно хранене, одобрени със Заповед на Министерството на здравеопазването на Русия от 21 юни 2013 г. № 395n „За утвърждаване на нормите за лечебно хранене“, пациент с ХОББ, докато наблюдава високо съдържание на протеини диета, трябва да получават дневно 36 г специализиран хранителен продукт от смес от протеинови композитни сухи. Например, при използване на SBCS "Diso®" "Nutrinor", диетата на пациента се обогатява с 14,4 g висококачествен, пълноценен и лесно смилаем протеин.
Диета за лечение на бронхиална астма
Ако няма индикации за непоносимост към отделни продукти, пациентите с бронхиална астма се съветват да физиологично добро хранене, но с ограничение на силни месни и рибни бульони, готварска сол, пикантни и солени храни, подправки, подправки и храни, съдържащи лесно смилаеми въглехидрати (захар, мед, шоколад и др.). Известно е, че поне някои пациенти с бронхиална астма са чувствителни към натрий. Хранителните солни добавки водят до влошаване на бронхиалната проходимост и повишаване на неспецифичната бронхиална хиперреактивност.
Тъй като възпалителният процес в респираторната лигавица играе централна роля в патофизиологията на астмата, намаляването на бронхиалната хиперреактивност може да се постигне чрез допълване на диетата с хранителни добавки, които съдържат основни ω -3 мастна киселина(напр. масло от ейконол, рибено масло, масло от черен дроб на треска), които могат да имат модулиращ ефект върху цитокините.
Ефектът на рибеното масло
Многобройни проучвания показват противовъзпалителни ефекти рибено маслос бронхиална астма. Проучванията показват, че в този случай има значително намаляване на тежестта на късна алергична реакция поради заместването на арахидоновата киселина в клетъчните мембрани с ω -3 - полиненаситени мастни киселини, които инхибират производството на липидни възпалителни медиатори (5- липоксигеназа и циклооксигеназа) и намаляват тъканния отговор към цитокини. Това води до качествени промени в хода на заболяването: тежки астматични пристъпи се появяват по-рядко, дозите на лекарствата се намаляват.
Увеличаването на разпространението на астмата през последните две десетилетия е свързано с намаляване на консумацията на животински мазнини и увеличаване на употребата на маргарин и растителни масла, съдържащи ω-6-полиненаситени мастни киселини, които могат да увеличат производството и активността на провъзпалителни цитокини като IL-1, IL-6. Производството на IL-1 и IL-6, индуцирано от TNF-α, е свързано с хранителния прием на линолова киселина. Освен това, линолова киселинае предшественик на арахидоновата киселина, която се превръща в простагландин Е2, който от своя страна засяга Т-лимфоцитите, намалявайки образуването на g-интерферон, без да засяга синтеза на интерлевкин-4 (IL-4). Това може да доведе до развитие на алергична сенсибилизация, тъй като IL-4 насърчава синтеза на IgE, докато g-интерферонът предизвиква обратния ефект. Неблагоприятните ефекти от диетата могат да бъдат медиирани чрез увеличаване на синтеза на простагландин Е2, което от своя страна може да засили производството на IgE, докато w-3-полиненаситените мастни киселини инхибират образуването на простагландин Е2.
Нюанси в храненето
Епидемиологичните данни показват, че намаленият прием на магнезий с храната е свързан с нарушена белодробна функция, повишена бронхиална реактивност и диспнея, както беше обсъдено по-рано в статията. Приемът на повишено количество магнезий с храната помага за подобряване общо състояниепациент с бронхиална астма.
Намаляването на хранителния прием на витамин С и манган е придружено от повече от петкратно увеличение на риска от нарушена бронхиална реактивност. По този начин, антиоксидантна диета и биологично активни добавки(хранителни добавки) с антиоксидантно действие могат да имат модулиращ ефект върху честотата на бронхиална астма и протичането на заболяването.
Разтоварващата и диетичната терапия се е доказала добре при пациенти не по-възрастни от възрастните хора, които трябва да се провеждат в болница със задължителното съгласие на пациента. Продължителността на периода на разтоварване обикновено не надвишава 2-3 седмици. Период на възстановяванепо продължителност съответства на периода на разтоварване.

Бронхиална астма и хранителни алергии
Сред пациентите с бронхиална астма се отличава група пациенти с ендогенна астма, при които се открива сенсибилизация към хранителни алергени. По-специално, 6% от астматиците съобщават за изолация хранителни алергииимате истинска хранителна алергия към една или повече храни.
Тригерите на храните и хранителните добавки играят важна роля в приблизително 5-8% от всички случаи на бронхиална астма. Участието на респираторни симптоми в хранителните алергии достига 40%. Надеждна диагноза може да се постави само с комбинация от методи за изследване, използвани както за хранителна алергия, така и за астма. При образуването на бронхиална обструкция, като правило, участват имунни реакции от 1-ви тип, с участие в патологичен процес IgE антитела. В следващите 1-2 дни се развива късната фаза на алергичната реакция, при която доминира клетъчната инфилтрация от лимфоцити и моноцити, което съответства на картината на хронично възпаление.
При многократния прием на алергена с храна, мононуклеарните клетки отделят цитокин (хистамин-продуциращ фактор), който взаимодейства с IgE върху мембраните на мастоцитите и базофилите, като същевременно увеличава освобождаването им на възпалителни медиатори. По този начин активното производство на цитокин корелира с повишена бронхиална реактивност при пациенти с бронхиална астма.
В терапията голямо значениеима, в допълнение към обичайната основна терапия на бронхиална астма, нормализиране на пропускливостта на чревната лигавица. Приложение антихистаминиможе да бъде ефективен само за блокиране на ранната фаза на алергичната реакция, докато проявите в късната фаза, включително клетъчна инфилтрация, могат да бъдат по-успешно инхибирани от кортикостероидни лекарства.
Други хронични белодробни заболявания
Понастоящем ефектите от храненето при други хронични белодробни заболявания не са достатъчно проучени. Въпреки това, тъй като при повечето от тях има дихателно натоварване в дихателната механика, препоръките, които имат за цел да подобрят функцията на дихателната мускулатура при ХОББ, също трябва да бъдат актуални.
Терапевтично хранене при синдром на Хайнер
Синдромът на Хайнер е хронично рецидивиращо белодробно заболяване, характеризиращо се с хроничен ринит, инфилтрати в белите дробове и развитие на белодробна хемосидероза, стомашно-чревно кървене, желязодефицитна анемия. Тази форма на белодробна хемосидероза най-често придружава придобитата непоносимост краве мляко, но може да придружава и непоносимост към яйца и свинско месо.
Характерните прояви на това заболяване са периферната кръвна еозинофилия и образуването на преципитати в кръвния серум към кравето мляко. Въпреки това, имунологичните механизми все още не са напълно изяснени. Това не е IgE-медииран имунен отговор.
Диета терапия - отхвърляне на причинителя на алергена (краве мляко, яйца, свинско).
ЧАСТ 2. ОСТРИ БЕЛОДРОБОДНИ ЗАБОЛЯВАНИЯ
В остри заболяваниябелите дробове, придружени от хиперкатаболизъм, основната цел на хранителната подкрепа е да задоволи повишените нужди на организма и да предотврати разграждането на протеините.
Острите белодробни заболявания могат да бъдат представени в широк диапазон: от локални Инфекция на белите дробове(пневмония) до широко разпространено алвеоларно увреждане, като респираторния дистрес синдром, наблюдаван при възрастни хора.
Повечето респираторни заболявания са придружени от такива общи оплаквания като липса на апетит, умора и общо неразположение. Когато тези симптоми се комбинират с кашлица, задух и/или задавяне, поглъщането през устата в повечето случаи става невъзможно: пациентът се нуждае от трахеална интубация и механична вентилация. Често е трудно да се оцени прогнозната продължителност на намаления прием на храна през устата. Ако в същото време се развие отрицателен азотен баланс, тогава в резултат на това силата на контракциите на диафрагмата може да отслабне, обемът на дихателни движенияи промени в състоянието на имунната система, които могат да компрометират възстановяването на тялото.
Клинични приоритети
При тежко белодробно заболяване (напр. лобарна пневмония) степента на метаболитен стрес и нуждите от хранителни вещества са подобни на тези, наблюдавани при сепсис, мултитравма, тежко нараняване или изгаряне. Отрицателният азотен баланс се появява, като правило, във фазата на хиперкатаболизъм. Промени във въглехидратния метаболизъм. Може да възникне хипергликемия поради повишен метаболизъм на глюкозата. Поради относителната инсулинова резистентност, повишената чернодробна глюконеогенеза и излишъка от контраинсуларни (катаболни) хормони (глюкагон, адреналин и кортизол), има преобладаващо окисление на липидите, което може да бъде основният източник на калории при стресиран пациент.
Въпреки това, в състояние на шок и мултисистемна органна недостатъчност, може да има лошо оползотворяване на липидите, което води до натрупването им в организма. За да се поддържа постоянно снабдяване с глюкоза на мозъка и други зависими от глюкоза тъкани, глюконеогенезата се засилва, развива се мускулна протеолиза (мускулните протеини са източник на аминокиселини за глюконеогенезата), което води до отрицателен азотен баланс.
V този случайенергийните нужди могат да бъдат измерени с помощта на индиректна калориметрия при леглото или оценени с помощта на уравнението на Харис-Бенедикт.
Контрол на търсенето
Точната оценка на енергийните нужди при пациенти с остро белодробно заболяване е особено важна. Прекомерното парентерално и ентерално хранене може да доведе до претоварване с течности, нарушен глюкозен толеранс и мастен черен дроб. Прекомерното ентерално хранене може да причини диария. От друга страна, подценяването на калорийните нужди води до недохранване и отрицателен азотен баланс с намаляване на мускулната маса. В същото време се наблюдава отрицателно въздействиевърху белодробната механика обемът на дихателните движения намалява, функцията на диафрагмата и имунните защитни механизми на белия дроб се нарушават, като по този начин се увеличава нуждата от изкуствена вентилациябели дробове.
Адекватната хранителна подкрепа е важна, когато механичната вентилация се преустанови при пациенти с дихателна недостатъчност. Целта му трябва да бъде постигане на баланс на метаболитните процеси при остри белодробни заболявания, а не просто повишаване на телесното тегло.
Искам още нова информацияза храненето?
Абонирайте се за информационно-практическо списание "Практическа диетология"!
изкуствено хранене
Въпреки клиничните съмнения, са разработени няколко стратегии за осигуряване на изкуствено хранене на пациенти с остро белодробно увреждане. Основните проблеми са изборът на подходящи субстрати клинични състоянияпациент и оптимален начинтехните въведения.
Изкуственото хранене може да се извършва с помощта на протеини, въглехидрати или мазнини. Нека разгледаме предимствата на тези субстрати от позицията на връзката им с белодробните заболявания.
Повечето пациенти с остра дихателна недостатъчност, които се нуждаят от механична вентилация, са в състояние на хиперкатаболизъм с ендогенен протеинов разпад. Освен това, при условия на ограничено снабдяване с глюкоза, търсенето на зависими от глюкоза тъкани (мозък, еритроцити и заздравяващи рани) се задоволява чрез глюконеогенеза от аминокиселини. Потискането на глюконеогенезата с цел спестяване на протеин при пациенти на гладно се извършва чрез назначаване на 100 g глюкоза на ден.
Пациенти с мултитравма или сепсис теоретично може да изискват 600 g или повече глюкоза на ден. Интравенозните мастни емулсии ще спестят протеин, когато се използват с въглехидрати (най-малко 500 kcal/ден от въглехидрати). Приемът на протеини отвън също може да възстанови техните ендогенни резерви. Като субстрат за глюконеогенезата, той ще ограничи протеолизата. Предвид приоритетната роля на протеините в нормалната физиология и функции на клетките, запазването им е неразделна част от възстановяването от всякакви увреждания.
Трябва обаче да се помни, че протеинова добавкаможе да увеличи консумацията на кислород (термичен ефект на протеините), минутна вентилация на белите дробове и хипоксемия. Клинично, диета с високо съдържание на протеини може да доведе до повишена диспнея при пациенти с вече увеличен дихателен капацитет и/или ограничен дихателен резерв.
Контрол на глюкозата
Подходящата смес от доставени субстрати (протеини, въглехидрати или мазнини) зависи от клиничното състояние и целите, които трябва да бъдат постигнати. При пациенти с остра или хронична дихателна недостатъчност, с ограничен дихателен резерв, има въглехидрати ОПо-големи изисквания към дихателната система в сравнение с други субстрати поради относително по-голямото производство на въглероден диоксид по време на тяхното окисляване. За всяка молекула окисляема глюкоза се произвежда една молекула въглероден диоксид, което прави дихателния коефициент 1.
Когато въглехидратите се окисляват, повече, отколкото когато мазнините или протеините се окисляват, се произвежда CO2, който се секретира от белите дробове. Ако VCO2 се увеличи, алвеоларният газообмен също се увеличава, за да се поддържа нормален PaCO2 в кръвта. Увеличаването на алвеоларната вентилация може да възникне поради увеличаване на честотата на дихателните движения или минутната вентилация на белите дробове, което от своя страна увеличава работата дихателната система. По този начин дихателната недостатъчност може да се влоши от b Опо-големи количества глюкоза при пациенти с намалена белодробна функция.
Увеличаване на квотата за мазнини
В опит да се осигури пълно парентерално хранене на пациентите чрез добавяне на първо мастни емулсии и след това глюкоза, общо 50% от непротеиновите калории, беше отбелязано, че след преминаване от източник, богат на мазнини към източник с високо съдържание на глюкоза, производството на CO2 се увеличава с 20%, а минутната вентилация - с 26-71%. При пациенти с хиперметаболизъм минутната вентилация на белите дробове може да се увеличи със 121%. Този резултат може да се обясни с количеството CO2, освободено по време на производството на триглицериди от глюкоза, което е 30 пъти по-голямо от количеството CO2, произведено по време на превръщането на хранителните мазнини в ендогенни триглицериди.
По този начин, за тези пациенти, които имат пределен респираторен резерв и риск от дихателна недостатъчност, изглежда по-подходящо да се предпише диета с по-висока квота на мазнини, отколкото на въглехидрати (повече от 50% от непротеиновите калории от липиди) и да се въздържат от прекомерно хранене тези пациенти. По този начин е възможно да се избегне увеличаване на острата дихателна недостатъчност или (с премахването на изкуствената вентилация на белите дробове) да се улесни преходът им към самостоятелно дишане.
Що се отнася до микроелементите (витамини, минерали), повечето предварително формулирани формули осигуряват или могат да бъдат допълнени, за да отговарят на препоръчаните от тях хранителни добавки. Тези смеси могат също да бъдат коригирани, за да се справят със съществуващите дефицити или излишъци на течности и електролити и/или други клинични състояния (чернодробна, бъбречна, ентерална, сърдечна или белодробна недостатъчност).
Начинът на приложение на изкуственото хранене може да бъде парентерален или ентерален. Ако пациентът е в състояние да се храни самостоятелно, пероралната добавка е предпочитаният метод. Ако пациентът не може да се храни, тогава изборът е между ентерален и парентерален път.
Ентерално хранене
Този вид допълнително хранене може да се извършва със стомашна или дуоденална сонда. Стомашните тръби са по-малко трудни за поставяне, но е по-вероятно да причинят усложнения като аспирация и/или нозокомиална пневмония въпреки трахеалната интубация.
Парезата на стомаха е често срещана при пациенти в напреднала възраст, които са в тежко състояние, особено тези, които се нуждаят от механична вентилация. Наличието на сонда, която пресича долния езофагеален сфинктер, позволява регургитация на стомашно съдържимо и белодробна аспирация. В допълнение, неутрализирането на киселинното рН на стомаха чрез ентерално хранене насърчава свръхрастеж на бактерии в стомаха и последващата им колонизация в орофаринкса. За да се сведе до минимум микроаспирацията, главата на леглото на пациента трябва да се повдигне най-малко с 45°. За съжаление е трудно да се поддържа тази позиция при интубиран пациент, тъй като е необходимо често обръщане, за да се тоализират белите дробове и да се намали рискът от язви под налягане. Във връзка с тези точки е за предпочитане да се поставят хранителни сонди, предназначени за вкарване в дванадесетопръстника.
парентерално хранене
Пълното парентерално хранене може да се извършва чрез централна вена, като същевременно се позволява използването на високоосмоларни разтвори или през периферна вена.
Периферният път на приложение може да изисква по-високо натоварване с течност, за да отговаря на енергийните нужди на централния път. Тъй като нарушеният метаболизъм на течности е често срещан при остро белодробно увреждане, ограниченото приложение на течности е за предпочитане. При пациенти с дихателна недостатъчност е по-полезно да се прилага голяма квота от мазнини, което води до по-нисък дихателен коефициент. Това е особено важно, когато се опитвате да отмените изкуствената вентилация.
Изследванията показват, че въпреки че е отличен, компактен източник на калории, възможни влияниялипидните емулсии за регулиране на имунната система могат да бъдат толкова важни при тежки, често инфектирани възрастни пациенти с нарушена дихателна функция, че могат да повдигнат въпроса за целесъобразността от употребата им при тази група пациенти.
Някои експериментални изследвания показват, че превръщането на линолова киселина в арахидонова киселина, предшественик на простагландини и левкотриени, може да окаже силно влияние върху цитокинната регулация на имунния отговор. Линоленовата киселина може, обратно, да намали производството на простагландини и левкотриени и следователно да намали възпалителния отговор. Връзката между диетата и възпалителния отговор при пациенти в напреднала възраст е ако не в ранните, то далеч от крайните етапи на изследване.
Министерство на образованието и науката на Руската федерация
GOU SPO "Кировски авиационен колеж"
Реферат по дисциплината "Физическа култура"
"Лечебно хранене при различни заболявания"
Работата завършена
Студентка 3 курс гр. М-31
Кропачева Вероника Александровна
Специалност: 080501 "Мениджмънт"
Въведение………………………………………………………………………………………………3
Глава I. Принципи на рационалното хранене при заболявания на опорно-двигателния апарат…………………………………………………………………………4
Глава II. Лечебно хранене при заболявания на дихателната система.......6
Глава III. Хранене при заболявания на сърдечно-съдовата система .............. 10
Глава IV. Диетотерапия на пациенти със стомашни заболявания……………….13
Глава V. Продукти, които активират имунната система……………………16
Заключение………………………………………………………………………………..19
Библиографски списък…………………………………………………………………20
Въведение
Хората отдавна са разбрали, че е необходимо да се избягват излишъците в храната и напитките, за да се поддържа здравето. Храната на нашите предци е била по-здравословна от сега и със сигурност по-естествена. Консерванти, сгъстители, оцветители и други химикали не са били използвани в процеса на готвене за подобряване на вкуса и срока на годност.
За съвременния човек е много по-трудно, защото е станало почти невъзможно да се избират екологично чисти, естествени продукти, особено за жителите на мегаполис. Важно е обаче да се мисли за количеството и качеството на храната. Един мъдър човек съзнателно каза, че „ние си копаем гроба с нож и вилица“ и тази популярна поговорка е абсолютно вярна.
Спазването на принципите на рационалното хранене ще помогне на тялото да се бори по-активно с болестта и да постигне по-бързо възстановяване. Ще бъде и добра превенция.
Глава I. Принципи на рационалното хранене при заболявания на опорно-двигателния апарат
Нашата храна влияе върху цялото тяло, в основата на което е костната система. За пациенти, страдащи от възпалителни или дегенеративни заболявания на опорно-двигателния апарат, правилното хранене е особено важно.
Принципи на рационално хранене при заболявания на опорно-двигателния апарат:
1. Ограничете приема на сол и захар. Отдавна не е тайна, че солта и захарта имат пагубен ефект върху сегментите на опорно-двигателния апарат, така че тези хранителни добавки трябва да бъдат значително ограничени, заменяйки максимално захарта с мед или фруктоза, а солта със сушени водорасли. Медът и фруктозата са много по-сладки от захарта, но в същото време не оказват негативно влияние върху здравето в малки количества. Например, медът премахва вредните соли и токсини от тялото. Солта, хората със заболявания на опорно-двигателния апарат, се нуждаят от дневно количество от 5-7 g, а в някои случаи изобщо е необходима диета без сол (кратки курсове от 14-21 дни).
2. Избягвайте консерванти. Хората, страдащи от заболявания на опорно-двигателния апарат, е по-добре напълно да изоставят консервираните храни. Можете да запазите здравословните зеленчуци и плодове чрез дълбоко замразяване в хладилник.
3. Премахнете храните, които вредят на ставите. От диетата трябва да се изключат мазни колбаси, пушени меса, колбаси, силни месни и рибни бульони. Предпочитание трябва да се даде на млечни и зеленчукови супи, постно месо и риба, зеленчуци, бобови растения, зърнени храни, ядки.
4. Избягвайте кофеина. Препоръчително е да замените чая и кафето с прясно изцедени сокове, отвари и запарки от билки, мляко и кисели млечни напитки.
5. Гответе толкова, колкото можете да ядете наведнъж. Храната трябва да се готви наведнъж, т.к. храната губи хранителната си стойност по време на съхранение.
6. Спазвайте режима на пиене. Препоръчително е да пиете поне 2 литра вода на ден. Необходимо е да се пие 1-2 часа преди хранене или същото време след хранене, тъй като прекомерният прием на течности разрежда храносмилателните сокове и храната се усвоява лошо и дълго в червата, като по този начин се натоварват всички системи на тялото.
7. Не пречи на много храни в едно хранене. Привържениците на разделното хранене успешно доказаха, че комбинациите от определени продукти (например месо и хляб, месо и картофи, захар и брашно и др.) влияят зле на организма. Например не е препоръчително да се ядат десерти след основното хранене – плодовете и сладките се ядат като основно ястие.
8. Експериментирайте умно. Можете да експериментирате с храненето, но е по-добре да направите това под ръководството на Вашия лекар. Единият подхожда на разделно хранене, друг - вегетарианството, а третият предпочита суровоядството. Всички сме различни, така че не трябва сляпо да следвате каквито и да е системи или стандарти, а по-скоро да се опитате да изберете за себе си елементи от различни школи по хранене, които най-добре отговарят на нуждите на тялото и духовните предпочитания. Няма нужда от крайности в храненето.
9. Използвайте диети с повишено внимание. Диетите се различават от системите за хранене по това, че са временни и обикновено се отменят, когато състоянието се върне към нормалното.
10. Яжте храни, които насърчават възстановяването на хрущялите, ставната тъкан и костите. Например на пациенти с дегенеративно-дистрофични заболявания на ставите се препоръчва по-често да ядат желе, желе, храни, съдържащи хитин (раци, скариди и др.).
Глава II. Терапевтично хранене при респираторни заболявания
В момента респираторните заболявания са сред най-често срещаните. Лекарите по света работят по този проблем, създавайки все повече и повече нови лекарства. За успешно възстановяване обаче не е достатъчно само да приемате лекарства. Освен това трябва да водите здравословен начин на живот и да се храните правилно. В същото време това е пълноценна и правилна диета, която не само осигурява на човек всички необходими вещества, но и дава сила за борба с болестите.
Терапевтично хранене при заболявания на горните дихателни пътища (тонзилит, бронхит, фарингит, орви и грип):
По правило страдащите от заболявания на горните дихателни пътища, при които се забелязва възпаление на лигавиците на назофаринкса, е трудно и болезнено за преглъщане.
Храната не трябва да оказва травматично въздействие върху един или друг засегнат орган на горните дихателни пътища, било то сливици, фаринкс, меко небце и др. Не трябва да е много студено или много горещо. От диетата трябва да се изключи грубата храна - черен хляб, парче месо, сурови зеленчуци и плодове, ронливи зърнени храни, пържени храни. Цялата храна се готви варена или нарязана на ситно.
Терапевтично хранене при пневмония:
Нуждаете се от пълноценна, висококалорична диета с високо съдържание на свободна течност. Препоръчват се чести и дробни хранения, включително месо, риба, извара, яйца, плодови и зеленчукови сокове, сок от червена боровинка, плодове и горски плодове, чай с лимон, мляко, желе и др., като се ограничава солта и рафинираните въглехидрати.
Диетата трябва да се състои от храни с повишено количество витамини (особено групи B, C, P) и също така да включва храни, които имат противогъбичен ефект, като боровинки, портокали, мандарини, лимони, грейпфрути.
По време на периода на възстановяване необходимостта от обилно пиене изчезва, но съдържанието на протеини в диетата трябва да се увеличи.
Диета за лечение на бронхиална астма:
Основната цел на лечебното хранене е да се намали алергичното настроение на пациента, което се улеснява от така наречените хипоалергенни диети.
Не малко значение при бронхиалната астма е и пълноценното и разнообразно хранене, което трябва да включва достатъчно количество протеини, предимно животински (месо, риба, мляко, млечнокисели напитки, извара, сирене и др.). Трябва обаче да се помни, че именно протеиновите структури най-често причиняват алергични реакции, които могат да провокират атака. Алергените могат да бъдат риба, раци, хайвер, яйца, понякога месо.
По отношение на мазнините ограниченията се отнасят предимно за агнешко, свинско, телешко и комбинирани мазнини. Масло, заквасена сметана, сметана, растително масло могат да се използват без ограничения както в натура, така и в ястия. Необходимо е донякъде да се ограничи въглехидратите, като се въвеждат по-лесно смилаеми в диетата, тоест трябва да се ядат повече зеленчуци, плодове, горски плодове, сокове. Необходимо е да се ограничи употребата на готварска сол, а когато се появи оток, което показва нарушение на кръвообращението, е необходимо да се намали количеството течност, което пиете до 1-1,5 литра на ден и да се включат храни, богати на калций и калий в ежедневната диета, тъй като калциевите соли имат противовъзпалително и антиалергично действие. Тези продукти включват предимно мляко и различни млечнокисели напитки, извара, леко сирене и др. Пациентите, страдащи от бронхиална астма, трябва да изключат от диетата храни, съдържащи голямо количество оксалова киселина, тъй като последната насърчава отделянето на калций от тялото. Киселец, спанак, маруля, какао и рутабага съдържат големи количества оксалова киселина. Също така е необходимо да се ограничи употребата на продукти, които повишават възбудимостта на централната нервна система: силен чай, кафе, какао, богати бульони, пикантни закуски, подправки, маринати, херинга и др.
Терапевтично хранене за туберкулоза:
Диетичната терапия е насочена към повишаване на защитните сили на организма, стимулиране на репаративните процеси, нормализиране на метаболитните нарушения, възстановяване на нарушените функции и намаляване на хиперергичните реакции.
Лечебното хранене трябва да се изгражда, като се вземат предвид локализацията, естеството на процеса, състоянието на храносмилателните органи, мазнините и начина на живот на пациента, съпътстващите заболявания и усложненията, функционалното състояние на засегнатите органи.
Поради повишеното разграждане на протеини е показано в диетата да се включва повишено количество протеин (по време на обостряне - до 2,5 g и извън обостряне на туберкулозния процес - до 1,5-2 g на 1 kg телесно тегло ), което спомага за повишаване на устойчивостта на организма към туберкулозна инфекция. Най-малко половината от предписаното количество протеини трябва да бъде от животински произход (месо, риба, яйца, мляко, извара и др.).
Извън обострянето на туберкулозния процес тялото трябва да бъде снабдено с нормално количество въглехидрати, а когато процесът се активира, се препоръчва да се намали съдържанието им в диетата, което има противовъзпалителен ефект. Ограничаването на въглехидратите, особено лесно смилаемите (захар, мед, конфитюр и др.), е показано и при нарушения на нервната регулация.
Не се препоръчва практикуваната по-рано консумация на големи количества мазнини, тъй като се отразява негативно на организма. Излишните мазнини в храната допринасят за ацидотично - киселинно изместване, затрудняват дейността на храносмилателните органи, причиняват диария, мастна инфилтрация на черния дроб, потискат и без това често намалената стомашна секреция и апетита. Понастоящем е обоснована целесъобразността от известно ограничаване на количеството мазнини в храната по време на активиране на туберкулозния процес и нормалното количество мазнини във фазата на ремисия.
Предпочитание трябва да се даде на маслото и растителните мазнини. Последните са основният източник на есенциални мастни киселини.
Забранено е дразненето на храни (пикантни, солени, кисели, кисели храни, горчица, черен пипер, оцет, хрян, студени и топли ястия). Препоръчва се използването на лигави супи, слаби замразени бульони, течни млечни каши, меко картофено пюре, мляко, слабо кафе, чай с мляко.
Препоръчват се охладено желе, желе от плодове и плодове, пюре извара с мляко, сметана, рохко сварено яйце, течна млечна каша от грис, хладна напитка (доматен сок, подкиселена лимонова вода и др.).
Глава III. Хранене при заболявания на сърдечно-съдовата система
При заболявания на сърдечно-съдовата система терапевтичното хранене играе значителна роля.
В един случай той е насочен към снабдяване на сърдечния мускул с енергия и пластичен материал, в другия може да има противовъзпалителен ефект, в третия има противоалергичен ефект.
В диетата за заболявания на сърдечно-съдовата система количеството на натрий и течности трябва да бъде умерено ограничено, съдържанието на вещества, които възбуждат сърдечно-съдовата и нервната система и вътрешните органи, трябва да бъде силно ограничено.
Целта на такова хранене е да спомогне за подобряване на кръвообращението, функциите на сърдечно-съдовата система, черния дроб, бъбреците и нормализирането на метаболизма.
1. Хляб и брашнени продукти . Пшеничен хляб от брашно от 1-ви и 2-ри клас от вчерашно печене или леко изсушен, диетичен хляб без сол. Не луксозни бисквити и бисквити.
Изключете пресен хляб, сладкиши и продукти от бутер тесто, палачинки, палачинки.
2. Супи 250-400 г на прием . Вегетариански с различни зърнени храни, картофи, зеленчуци (за предпочитане нарязани), млечни продукти, плодове, студено цвекло. Супите са овкусени със заквасена сметана, лимонена киселина, билки.
Изключетесупи от бобови растения, месни, рибни, гъбени бульони.
3. Месо. Обезмаслено телешко, телешко, свинско, заешко, пилешко, пуешко. След отстраняване на сухожилията месото се сварява и след това се пече или пържи. Ястия от мляно или на бучки варено месо, заливка от варено месо. Лимитирани: "Докторски" и "Диетични" колбаси.
Изключете мазни меса, гъска, патица, черен дроб, бъбреци, мозъци, пушени меса, колбаси, месни консерви.
4. Риба . Обезмаслени и средномаслени видове, варени или пържени, нарязани и смлени. Ястия от варени нерибни морски продукти.
Изключете мазни риби, осолени, пушени, консервирани.
5. Млечни продукти . Мляко (ако се понася), кисели млечни напитки, извара и ястия от него със зърнени храни, моркови, плодове. Ограничено: заквасена сметана и сметана (само в ястия), сирене.
Избягвайте солените и мазни сирена.
6. Яйца. 2-3 броя седмично - рохко сварени или под формата на протеинови омлети.
7. Зърнени храни . Ястия от различни зърнени храни, приготвени с вода или мляко (каша, печени пудинги и др.). Варени макарони.
Изключете боб.
8. Зеленчуци. Картофи, карфиол, моркови, цвекло, тиквички, тиква, домати, зелена салата, краставици. Варени, печени, рядко сурови. Бяло зеле и зелен грах - ограничени, зелен лук, копър, магданоз се добавят към ястията.
Изключете осолени, кисели, мариновани зеленчуци, спанак, киселец. Репички, репички, лук, гъби.
9. Закуски. Салата от пресни зеленчуци (настъргани моркови, домати, краставици), винегрети с растително масло, зеленчуков хайвер, плодови салати, с морски дарове. Риба варена, желирана.
Изключете пикантни, мазни и солени закуски, пушени меса, хайвер.
10. Плодове, сладки храни, сладкиши . Меки, узрели пресни плодове и горски плодове, сушени плодове, компоти, кисели, мусове, самбука, желе, млечни кисели и кремове, мед, конфитюр, шоколади, лимитиран шоколад.
Изключете плодовете с груби фибри, кремообразните продукти, сладолед.
11. Сосове и подправки. На зеленчуков бульон, заквасена сметана, мляко, домат, лук от варен и пържен лук, плодови сосове. Дафинов лист, ванилин, канела, лимонена киселина.
Изключете сосове върху месен, рибен и гъбен бульон, горчица, черен пипер, пикантен кетчуп.
12. Напитки. Слаб чай с лимон или мляко, слабо натурално кафе, кафеени напитки, зеленчукови, плодови и горски сокове, отвара от шипка и пшенични трици. Ограничено – гроздов сок.
Изключетесилен чай и кафе, какао, алкохолни напитки, газирани напитки.
13. Мазнини. Несолено масло и гхи, несолен мек маргарин, натурално растително масло.
Изключете месото и мазнините за готвене.
Глава IV. Диета терапия на пациенти със стомашни заболявания
При диетичната терапия на пациенти със стомашни заболявания е необходимо да се вземе предвид ефектът на хранителните продукти и методите за тяхната кулинарна обработка върху секреторната (секреция на стомашен сок, солна киселина, пепсин) и двигателната (моторно-евакуационна). ) функции на стомаха.
Силните причинители на стомашната секреция включват следните храни и ястия:
1) месни и рибни бульони, богати на екстрактивни вещества, отвари от гъби и зеленчуци;
2) всички пържени храни;
3) месо и риба, задушени в собствен сок;
4) месни, рибни, гъби, доматени сосове;
5) осолени или пушени месни и рибни продукти;
6) осолени, кисели и мариновани зеленчуци и плодове;
7) месни, рибни и зеленчукови консерви, особено с доматен пълнеж;
8) твърдо сварени яйца, особено жълтък;
9) ръжен хляб и сладкиши;
10) кисели и недостатъчно узрели плодове и плодове;
11) пикантни зеленчуци, подправки и подправки;
12) ферментирали млечни продукти с висока киселинност, обезмаслено мляко и суроватка;
13) остарели или прегрявани хранителни мазнини;
14) кафе, особено черно; всички напитки, съдържащи въглеродна киселина (квас, газирана вода и др.) и алкохол.
Слабите причинители на стомашната секреция включват следните храни и ястия:
1) слузести супи от зърнени храни;
2) млечни супи с пасирани зърнени храни;
3) пюре зеленчукови супи върху слаба отвара от зеленчуци;
4) варено мляно или пюрирано месо и варена риба;
5) пюре от варени зеленчуци (картофи, моркови, карфиол, тиквички и др.);
6) рохко сварени яйца, парни омлети и разбити белтъци;
7) пълномаслено мляко и сметана;
8) прясно некисело пюре извара, особено безквасна или калцинирана;
9) течно мляко, полувискозни, добре сварени, както и пюрирани каши;
10) хляб, приготвен от пшенично брашно от най-висок и първи клас, изпечен вчера или изсушен във фурната;
11) целувки, мусове, желе от сладки плодове или техни сокове, пюрета от сладки, узрели плодове;
12) алкални минерални води без въглероден диоксид;
13) слаб чай, особено с мляко;
14) прясно масло и рафинирано растително масло в естествената му форма.
Най-бързо се усвоява и напуска стомаха течност, желе и пюре, както и каша храна. Тези видове храни имат минимален механичен ефект върху стомаха в сравнение с твърдата храна, която бавно се усвоява и евакуира от стомаха. Ястията, приготвени чрез пържене или печене с коричка, се усвояват по-дълго и имат по-голям механичен ефект от тези, сварени във вода или на пара. Механично дразнещо действие върху стомаха оказват храни, съдържащи много диетични фибри, богати на груби фибри (бобови растения, пълнозърнест хляб, пълнозърнести зърнени храни, ядки, някои зеленчуци, плодове и горски плодове), както и богати на съединителна тъкан - месо с фасции и сухожилия, кожа на риби и птици.
Най-малък ефект върху стомашната лигавица оказват ястия, чиято температура е близка до тази в стомаха - 37 o C. Ястия, чиято температура е над 60 - 62 o C, могат да раздразнят стомашната лигавица и да забавят евакуацията на храната от нея. Топлите храни и напитки напускат стомаха по-бързо от студените (под 15 o C). Приемането на големи количества храна има отрицателен ефект върху секреторните и двигателните функции на стомаха, поради което в случай на остри или обостряне на хронични стомашни заболявания храната се дава на чести, дробни порции, разпределяйки дневната тежест на диетата на 5-6 приема.
Глава V. Продукти, които активират имунната система
1. Зелен чай.
Проучванията показват, че зеленият чай (богат на антиоксиданти) намалява риска от повечето видове рак. „Билковите добавки в чая подпомагат растежа и развитието на чревните бактерии“, казва Бауърман. „Те инхибират растежа на лошите бактерии (E. coli, Salmonella), като оставят добрите бактерии недокоснати.“
Защо е толкова важно? „До 70% от имунната система се намира в храносмилателния тракт“, казва Сюзън Бауърман, асоцииран директор на Центъра за хранене в Калифорнийския университет, Лос Анджелис. "Четири чаши на ден ще поддържат имунната система в върхови показатели."
2. Чили пипер.
„Чилийският пипер стимулира метаболизма, действа като естествен антикоагулант и спомага за освобождаването на ендорфини“, казва Гунар Петерсен, сертифициран специалист по фитнес и кондициониране. Освен това лютите чушки са чудесен начин да добавите вкус към ястието, без да се страхувате от добавяне на допълнителни калории или мазнини.
Чилийските чушки са богати на бета-каротин, който се превръща във витамин А в кръвта и се бори с инфекциите, както и на капсаицин, който потиска невропептидите (елементи, които причиняват възпаление).
Скорошно проучване, публикувано в списанието Cancer Research, установи, че лютите чушки имат свойства срещу рак на простатата. Всичко това може да се постигне, като се изяжда по половин червен пипер (или една чаена лъжичка сушен пипер) дневно.
3. Джинджифил.
Противно на общоприетото схващане, че джинджифилът, пикантна подправка за азиатски ястия, е коренът, но той е основата, която съдържа животворни елементи, които подобряват здравето ни. Основният елемент е вещество, което интензивно се бори с рака.
Проучванията показват, че това вещество е особено ефективно в борбата срещу рака на дебелото черво. Джинджифилът може да се добави на филийки или нарязан към риба или пиле. Колкото повече джинджифил, толкова по-добре.
4. Боровинки.
„Това зрънце може да помогне за предотвратяване на много заболявания, от рак до сърдечни заболявания“, казва Райън Ендрюс, ръководител на изследването на човешкото хранене, Торонто, Канада.
Една порция (100 g) съдържа повече антиоксиданти от всеки друг плод. Поръсете с лимонов сок и смесете с ягодите - и ястието е готово. Той ще задоволи глада и ще бъде превенция от много болести.
5. Канела.
Добавя се към сладки десерти и индийска кухня. Канелата е богата на антиоксиданти, които инхибират съсирването на кръвта и растежа на бактериите (включително тези, които причиняват лош дъх).
„Проучванията показват, че канелата помага за стабилизиране на нивата на кръвната захар, като по този начин намалява вероятността от диабет тип 2“, казва диетологът Нанси Кларк, автор на The Nancy Clark Sports Nutrition Guide. „Канелата също помага за понижаване на нивата на лошия холестерол. Опитайте да добавяте по половин чаена лъжичка към кисело мляко или каша всеки ден.
6. Сладки картофи (ямс).
Често се бърка с ямс. Тази грудка е една от най-здравословните храни на планетата. Също така, тази грудка се бори с негативните ефекти от пасивното пушене и е превенция на диабета, сладкият картоф съдържа глутатион, антиоксидант, който подобрява метаболитните процеси и цялостното състояние на имунната система.
Предпазва от заболявания като Алцхаймер, Паркинсон, чернодробно заболяване, кистозна фиброза, ХИВ, рак, инфаркт и инсулт. „Един сладък картоф на ден е добра алтернатива на традиционните методи за превенция“, казва Кларк.
7. Домат.
„Мисля, че доматите са ефективен помощник в борбата срещу херпеса“, казва Петерсен. Ликопенът, който се съдържа в доматите, помага за предпазване от дегенеративни заболявания. „Сварените домати и доматеното пюре работят най-добре“, казва Петерсен. Приемайте половин домат или 350-550 грама доматен сок на ден.
Съдържа голямо количество калий, манган и антиоксиданти. Този плод помага за поддържане на правилното ниво на pH на тялото, което затруднява навлизането на патогенни микроелементи в тялото.
Също така фибрите в смокините намаляват нивата на инсулина и кръвната захар, като по този начин намаляват риска от диабет и метаболитен синдром. По-добре е да изберете тъмни смокини (тези плодове съдържат повече хранителни вещества) и да ядете отделно от другите храни или да добавите към суха смес. Смокините са бърз и лесен начин да подсилите имунната си система. Трябва да ядете поне 4 парчета смокини на седмица.
9. Гъби (шийтаке, овен гъба).
Много вкусно, особено с кафяв ориз или киноа. Гъбите съдържат голямо количество от антиоксиданта ерготионеин, който предпазва клетките от анормален растеж и развитие. „Накратко, те намаляват риска от рак“, казва Бауърман, който съветва да се яде половин чаша гъби веднъж или два пъти седмично.
10. Нар.
Сокът от този плод с много семена намалява риска от развитие на много видове рак поради съдържанието на полифенол, наречен елагитанин (който придава на сока уникалния цвят).
„Пийте чаша сок на ден“, препоръчва Бауърман.
Заключение
При лечението на различни заболявания важна роля се отдава на правилното хранене на пациентите. С храната хората получават най-много хранителни вещества, от които се нуждаят: протеини, мазнини, въглехидрати, витамини и минерални соли.
Трябва също да се има предвид, че лечението на едно заболяване често води до различни усложнения, дисфункция на други органи. По правило лекуващите лекари, които наблюдават пациента, предписват на пациента заедно с медицински препарати и подходяща диета.
Терапевтичното хранене не само помага за нормализиране на редица процеси в организма, но и засилва ефекта от лечението, намалява страничните ефекти от редица лекарства, подобрява метаболитните процеси и помага на тялото да се справи с болестта.
Разбира се, клиничното хранене не е единственият начин за борба с болестта, но най-често ще бъде необходим компонент за лечението на болестта.
Поради това е необходимо да се обърне голямо внимание на терапевтичното хранене. Известно е, че правилно съставената, балансирана диета, богата на всички необходими вещества, е в основата на лечението като цяло.
Библиографски списък
- http://www.drdautov.ru/pitanie/1_1.htm
- http://10diet.net.html
- http://www.inflora.ru/.html
- Мазнев Н.И. Енциклопедия на народната медицина. Изд. 8-мо, преп. и допълнителни - М .: "Мартин", 2004. - 416 с.
- http://www.fictionbook.ru
В началния период остър гастритпоказва пълен глад. На пациента може да се дава в малки количества само неподсладен чай или сварена вода. Фактът, че пациентът обикновено няма апетит през този период, значително улеснява задачата. След като острите явления започнат да отшумяват, може да се предпише нискомаслен бульон.
Хранене при хипертония
Основни принципи на терапевтичното хранене при хипертония: стриктно съответствие на енергийната стойност на диетата с енергийната консумация на тялото; антисклеротична насоченост на храненето; рязко ограничаване на приема на сол; изключването на ястия, които стимулират сърдечно-съдовата система; обогатяване на диетата с калий, магнезий, витамини; ограничаване на консумацията на храни, които причиняват повишено образуване на газове; ограничаване на месо, риба, гъби, етерични масла, оксалова киселина, подправки; умерено ограничаване на свободната течност; частични и чести хранения.
Хранене при инфаркт на миокарда
Терапевтичното хранене при инфаркт на миокарда насърчава възстановителните процеси в сърдечния мускул; подобрява кръвообращението и метаболизма; елиминира стреса върху сърдечно-съдовата система и централната нервна система; осигурява щадене на храносмилателните органи и нормализиране на моторната функция на червата.
Хранене при колит
Хроничният колит е придружен от повтарящ се запек или диария. Ето защо при избора на храна в някои случаи са необходими продукти, които действат слабително, докато в други забавят изхождането.
Хранене при циркулаторна недостатъчност
Храненето при циркулаторна недостатъчност е насочено към премахване на метаболитните нарушения, което се постига чрез подбора и употребата на продукти. Също толкова важно е количеството храна, изядена наведнъж. В случай на циркулаторна недостатъчност I-IIA етапи с наднормено тегло е препоръчително да се използват дни на гладно за 1-2 дни в седмицата. През първите 3-7 дни пациентите получават диета без сол.
Хранене при панкреатит
Диета при хроничен панкреатитсе състои от храни, богати на протеини: телешко, телешко, заешко, пилешко, пуешко, постно свинско. Забранени: агнешко, тлъсто свинско, гъска, патица, дивеч. От протеини растителен произходпрепоръчва се: ориз, бял стар хляб, бисквити, грис, овесени ядки, елда, дребни тестени изделия, фиде, фиде. Количеството мазнини е ограничено до 70 g / ден; въглехидрати - до 350 g / ден.
Хранене при чернодробни заболявания (хепатит)
Лечебно хранене при заболявания на черния дроб и жлъчните пътищаима за цел да създаде възможно най-голямо спокойствие за този орган и в същото време да осигури на тялото всички необходими хранителни вещества. Изключете дразнещите храни от диетата. Храненето зависи от естеството на увреждането на черния дроб и в още по-голяма степен - от стадия на заболяването. Препоръчва се 4-5 хранения на ден в определени часове, за да може черният дроб да се справи по-добре с функциите си.
Хранене при хранителни алергии
В алергични реакциихраненето трябва да бъде физически пълноценно, но не прекомерно: въглехидратите (захар, мед, конфитюр, шоколад, сладки напитки) са ограничени, захарта се заменя с ксилитол. Съдържанието на протеин не трябва да надвишава физиологичните норми. Значително намалете консумацията на готварска сол и солени храни. Пикантни ястия, подправки, подправки, пушени храни, месо, риба, гъбени бульони и сосове са ограничени или изключени. Храната се готви в варена, печена, задушена форма. В диетата увеличете приема на витамини.
Хранене при пневмония
Храненето при пневмония зависи от общото състояние на пациента и стадия на заболяването. В почивка на леглои висока температурахрана, която е нежна за сърдечно-съдовата система храносмилателни системи, работа на бъбреците. Основната цел на тази диета е да поддържа общи силитялото, повишаване на неговата устойчивост, намаляване на интоксикацията. Храната се готви в нарязана и пасирана форма, сварена във вода и на пара. Количеството свободна течност трябва да бъде 1,5-2 l / ден.
Хранене при подагра
подагра - често срещано заболяванеорганизъм с нарушение на протеиновия метаболизъм, увеличаване на съдържанието пикочна киселинав кръвта и урината, отлагането на соли на пикочната киселина в ставите. Целта на терапевтичното хранене е да насърчи нормализирането на метаболизма на пурините, да намали образуването на пикочна киселина и нейните соли и да измести реакцията на урината към алкалната страна.
Хранене при бъбречни заболявания
При заболявания на бъбреците са полезни млякото, млечните продукти (кефир, кисело мляко, сметана, заквасена сметана, извара), сладки ястия и продукти (мед, захар, конфитюр, сладки). От мазнините за обличане на ястия използвайте несолени маслои растително масло. Храната се приема 4-5 пъти на ден.
Хранене при ревматизъм
Основни хранителни изисквания остър периодзаболявания: осигуряване физиологични нуждиорганизъм в енергия; въвеждане в диетата на най-пълноценен протеин в количество, съответстващо на физиологична норма; включване в диетата на 60гр животински и 30гр растителна мазнина; ограничаване на въглехидратите, солта, течностите; изключване на пикантни, солени храни, силни напитки; частични чести хранения.
Хранене при диабет
Хранене при диабеттрябва да допринесе за нормализиране на въглехидратния метаболизъм и да предотврати нарушения метаболизъм на мазнините, определят въглехидратната поносимост. Диетата е фракционна - 5-6 пъти на ден с равномерно разпределение на въглехидратите. Храната се приготвя в варена и печена форма.
Хранене при заболявания на сърдечно-съдовата система
При атеросклероза силните бульони са противопоказани. Препоръчват се конфитюри, желета, плодове, сокове, мед, брашнени продукти, зърнени храни. Зеленчуците се препоръчват сурови или варени. Препоръчва се при бронхиална астма хипоалергенна диета: изключени са храни с висока антигенна сила (яйца, цитрусови плодове, риба, раци, раци, ядки) и храни със свойствата на неспецифични дразнители (черен пипер, горчица, пикантни и солени храни). Силните месни и рибни бульони са ограничени, сол, подправки, подправки, захар, мед, шоколад. Диетата не трябва да съдържа много протеини, алкохолът е строго забранен.
Хранене при туберкулоза
Режимът на хранене при туберкулоза зависи от естеството и степента на увреждане на органа, общото състояние на тялото и свързаните с него усложнения. При почивка на легло по време на разгара на заболяването са достатъчни 2500-2600 kcal / ден; с почивка на половин легло - 2700 kcal / ден; по време на възстановяване - 3000-3400 kcal / ден. С белодробна туберкулоза хронично протичанеПрепоръчва се висококалорична храна - до 3600 kcal / ден.
Хранене при цироза на черния дроб
Основната цел на диетата при чернодробна цироза е химическо, механично, термично щадящо действие на всички храносмилателни органи, създаване на максимална почивка на черния дроб, допринасяне за нормализиране на чернодробната функция и дейността на жлъчните пътища и подобряване на жлъчната секреция. Фракционно хранене - 5-6 пъти на ден на малки порции. Храната се готви във варена, печена форма, понякога задушена.
Диета за пептична язва
Основни принципи на лечебното хранене за пептична язва: предоставяне на пълен балансирана диета; спазване на диетата; осигуряване на механично, химично, термично щадене на стомаха и дванадесетопръстника. Най-важният моменттерапевтичното хранене при язвена болест е спазването на диетата (по-важно от състава на самата диета).
ВНИМАНИЕ! Информацията, предоставена на този сайт, е само за справка. Ние не носим отговорност за възможно Отрицателни последицисамолечение!
Те са най-важните физиологични процеси, в резултат на което се поддържа жизнената дейност на човек и непрекъснатото обновяване на клетките на неговите тъкани. Приемът на хранителни вещества осигурява образуването в организма на редица съединения, които са регулатори на метаболитните процеси и осигуряват нормалното му функциониране (хормони, ензими и др.).
Под рационално хранене се разбира пълноценното хранене на здрави хора, което се извършва, като се вземат предвид възрастта, пола, извършвана от тях. физическа дейности други фактори.
Правилно подбраното хранене гарантира запазването физическо здраве, работоспособност, висока физическа и умствена активност, както и устойчивост на организма към неблагоприятни фактори на околната среда.
Балансираната диета е диета, в която хранителните компоненти се съдържат в оптимално за организма съотношение. За неговия нормална операциявсички необходими вещества трябва да идват не само в точното количество, но и в определено съотношение. Това води до по-добро усвояване на храната. Това важи особено за основните компоненти, които тялото не синтезира самостоятелно, а може да получи само с храната. В момента има около 50 такива вещества.По-специално, те включват някои аминокиселини. Необходимостта от тях може да варира до известна степен в зависимост от пола, възрастта, естеството на работа и условията на живот, физиологичното състояние на тялото. Пациентът има нужда от определено хранителни веществаопределя се от промените в метаболизма при определено заболяване.
Основните хранителни вещества са протеини, мазнини, въглехидрати. Освен това е необходимо да влязат в тялото на минерали, витамини, вода.
Есенциални хранителни вещества са тези, които изобщо не се образуват в организма или се синтезират от него в минимални количества, които са недостатъчни за нормалното му функциониране. За тялото е жизненоважно да ги получава с храна.
Протеини и сложни въглехидратиса основни хранителни вещества. Въпреки това, с липсата им в организма, възникват неуспехи в метаболитните процеси. В допълнение, за синтеза на липсващото количество взаимозаменяеми вещества, други необходими на тялотовещества.
От особено значение за тялото са хранителни фибри. Те практически не се усвояват, но в същото време са необходими за нормално храносмиланеи за целия организъм.
Диетата е понятие, което включва своето време, количеството приета храна, интервалите между храненията. Важни са разпределението на приетата храна през деня според нейната енергийна стойност, нейната химичен състав.
Диетата е набор от храни, които човек консумира. Характеризира се с определена енергийна стойност, което трябва да покрие енергийните разходи на организма. Балансирана диетае различен най-добрата комбинацияхранителни вещества помежду си (улесняващи усвояването им). Освен това предполага метод на готвене, който запазва максимално полезните му вещества. За хранене, органолептичните свойства на храната (като миризма, външен вид, вкус, температура, цвят и др.). Разнообразието на храните зависи от консумираните храни и от начина, по който са приготвени. При определяне на диетата трябва да се вземат предвид и характеристиките на храната, които предизвикват усещане за ситост (обем, състав, начин на приготвяне).
Едновременното хранене предизвиква у човека рефлекс - до определен час той има желание да се освежи и да започне подготвителни процеси за храносмилане. В резултат - добър апетит, се откроява голямо количествохраносмилателни сокове и подобрява храносмилането.
Отделно разпределете терапевтичното хранене. Използва се за лечение или профилактика на определени заболявания. За да направят това, те специално подбират диетата и необходимото диета. Лечебното хранене се препоръчва както при остри заболявания, така и в периода на обостряне на хронични заболявания.
Организацията на лечебното хранене, неговото изучаване и развитие се извършва от раздел на медицината, наречен диетология. Диетичната храна е много близка до медицинската. Принципите на диетичното хранене основно съвпадат с разпоредбите на лечебното хранене. Диетичното хранене е показано за хора с хронични заболявания извън периода на тяхното обостряне. На принципите на диетичното хранене се изгражда кетъринг в санаториуми, диспансери и диетични столове.
Медицински и диетична храназадължително включва основните принципи на рационалното хранене. Въпреки това, в зависимост от специфичните индикации (естеството на заболяването, неговата тежест и др.), такива показатели като калоричното съдържание на диетата, химичния състав на храната (набор от продукти), методите за тяхното приготвяне, и промяна в диетата.
За избора на лечебно хранене са важни данните за физиологията на тялото, биохимичните процеси и метаболитните характеристики. В някои случаи са важни характеристиките на определени храни, техният метаболизъм в организма, храносмилането и усвояването на съставните им компоненти. При разработването на терапевтично хранене се вземат предвид причините, механизмите на развитие на заболяването, ефектът му върху метаболитните процеси в организма. Важна е и технологията на готвене, която трябва да осигури всички характеристики на болния организъм.
Много лекари отреждат на лечебното хранене едно от водещите места в лечението. На фона на терапевтичното хранене, което е предназначено да задоволи оптимално нуждите на болен организъм от хранителни вещества, е възможно ефективно лечениес помощ лекарства. Лечебното хранене в някои случаи може да сведе до минимум появата на странични ефектиот лекарства.
При тежки заболявания парентералното хранене (чрез интравенозно приложение на хранителни вещества) е жизненоважно и осигурява поддържането на всички процеси в организма, докато човекът може да се храни самостоятелно.
Има заболявания, при които лечебното хранене е основен, а понякога и единствен метод на терапия. И така, с вродена или придобита ферментопатия (отсъствие или наследствен дефект на един или друг ензим, което води до нарушение на храносмилането на определени вещества), терапевтичното хранене ще се превърне в основен метод на терапия. В този случай специално подбраната диета ще гарантира нормалното функциониране на стомашно-чревния тракт.
При метаболитни заболявания (затлъстяване, инсулинонезависим захарен диабет), патологии на стомашно-чревния тракт и бъбреците, терапевтичното хранене се превръща в един от основните методи на терапия.
В други случаи диетотерапията е важен метод за предотвратяване на екзацербации и усложнения на заболяването (това важи следните заболявания: уролитиаза, подагра, инсулинозависим захарен диабет и др.).
За такава често срещана патология като хипертонична болест, лечебното хранене е важна мярка, която позволява на фона лечение с лекарстваминимизиране на риска от обостряния и усложнения.
Правилно подбраното хранене осигурява висококачествен имунен отговор на организма към инфекции, бързото му възстановяване след минало заболяване(регенерация на тъканите), предотвратява преминаването на остро заболяване в хронично (с туберкулоза, в следоперативен период). При изгаряния и лъчева болестхраненето допринася за активирането на имунната система, растежа на защитните сили.
При съставянето на програма за терапевтично хранене се вземат предвид определени точки, които са в основата на принципите на храненето. здрав човек. Затова приоритетът за лечебното хранене е да осигури на човек хранителни вещества и енергия. В клиничното хранене за основа се вземат енергийните нужди на здравия човек, но като се вземат предвид промените в организма при различни заболявания. Следователно, от гледна точка на диетата на здрав човек, храненето на болен човек може да изглежда като дисбаланс в някои хранителни вещества. Така че при някои бъбречни заболявания, когато протеиновият метаболизъм се промени, количеството протеин в диетата се намалява, но не трябва да се допуска развитието на белтъчен дефицит.
От друга страна при определени условия организмът губи голямо количество от нужните му вещества. При такива условия храненето е предназначено да компенсира тези загуби. Защо в диетата се въвежда повишено количество на определени вещества спрямо нормите. Например, при изгаряне, тялото губи голямо количество протеин. Следователно в храната трябва да присъстват храни, които се отличават с високото си съдържание.
(модул директен4)
Друг пример: при обилна загуба на кръв се развива анемия. В този случай за синтеза на червени кръвни клетки и хемоглобин е необходимо да се увеличи приема на желязо, мед, някои витамини и други вещества, които насърчават хематопоезата.
Но е важно не само да се натовари тялото с повишено количество на определени вещества, а да се направят достъпни за усвояване, да се осигури тяхното добро и бързо усвояване. В някои продукти необходимите компоненти се съдържат в големи количества, но усвояването им е трудно. Следователно при терапевтичното хранене се взема предвид не само наличието на вещества, необходими за организма в храната, но и тяхната наличност. Друго условие е особеността на кулинарната обработка на продуктите, която също трябва да гарантира запазването на необходимите вещества в готовите ястия. Известно е, че приготвянето на много ястия, включително и диетични, води до унищожаване на витамините, съдържащи се в храните, а нуждата от тях при повечето заболявания се увеличава. Затова се опитват да включат в диетата храни с високо съдържание на витамини, които са разрешени за това заболяване. Освен това в повечето случаи не може да се направи без допълнителния прием на витаминни препарати.
При някои заболявания усвояването на определени хранителни вещества може да бъде нарушено. Тази неизправност се определя на всяко от нивата: разделяне, усвояване, транспортиране до клетките, използване на тези вещества от самата клетка, отделяне на метаболитни продукти. Ето защо в клиничното хранене се обръща голямо внимание на съответствието на храната със способността на организма да я преработва. Важен е изборът на продукта, начинът на приготвянето му, както и диетата.
Пример подобна ситуацияе хранене при заболявания на стомашно-чревния тракт, когато има недостиг на определени храносмилателни ензими. При тези условия в храната се включват лесно смилаеми хранителни вещества, а методът на приготвяне включва получаване на натрошени или пасирани ястия.
От голямо значение е усвояването на веществата при диабет. И така, някои въглехидрати се усвояват и влизат в кръвта много бързо и изискват голямо количество инсулин за усвояване, докато други се разграждат по-бавно.
Храната има не само локален, но и общ ефект върху организма. Това се взема предвид и при клиничното хранене. Локални ефекти върху зрението (красиво сервиране, апетитен външен вид на ястията), мирис (приятна миризма), вкус - всичко това помага за повишаване на апетита и по-добро усвояванехрана. Особено важно е да се обърне внимание на това при приготвянето на диетични ястия, когато се използва малък набор от продукти и храната може да изглежда монотонна. За да се избегне това и да се увеличи привлекателността на храната, се използват различни подправки, билки и подправки.
Храната има и локален химичен ефект върху стомашно-чревния тракт поради съставните й вещества (етерични масла от зеленчуци и др.), както и компоненти, които се образуват в резултат на нейното приготвяне и храносмилане в организма.
Храната, в зависимост от определени обеми, консистенция, степен на смилане на продуктите и някои други свойства, оказва механично въздействие върху стомашно-чревния тракт. В пърженото месо, пушените продукти се комбинират изразени механични и химични ефекти върху стените на органите. храносмилателен тракт. Обратно, приготвените на пара или варени ястия имат много малък локален ефект.
При клиничното хранене се взема предвид и температурният ефект на храната върху лигавиците. устната кухина, хранопровода и стомаха. При някои заболявания трябва да се изключи влиянието на топла или студена храна. Минималният дразнещ ефект се причинява от храна, чиято температура е близка до телесната.
При печене на месо, риба, зеленчуци или пиршество се губят по-малко ценни хранителни вещества (витамини, минерали, протеини, мазнини), отколкото при други видове готвене.
Цялостният ефект на храната върху организма се изгражда поради влиянието на храненето върху метаболитните процеси в клетките. В резултат на това състоянието и работата на тъканите, органите и телесните системи се променят. Следователно лечебното хранене може косвено да повлияе не само върху процесите на храносмилане и усвояване на храната, но и върху функционирането на имунната система. Това води до активиране на защитните сили на организма, повишавайки устойчивостта му към неблагоприятни фактори. Ясната работа на имунната система помага за намаляване на алергичните прояви. Ето защо терапевтичното хранене с алергично настроение на тялото е много важно. В такива случаи изключването от диетата на алергенни продукти, екстрактивни вещества, ограничаване на захарта и солта може значително да подобри състоянието на пациента.
В клиничното хранене широко се използват методи за щадящо, обучение, натоварване и разтоварване на храносмилателния тракт.
При пестене в по-голяма или по-малка степен ограничавайте въздействието на химични, механични и термични дразнители. Това е оправдано в случай на дисфункция или дразнене на всякакви храносмилателни органи. Интересното е, че чрез изключване на ефекта на един от тези фактори за подобряване на състоянието на организма е възможно да се засили ефектът на другия (с изключване на термични и механични стимули, диетата включва химикали, които имат стимулиращ ефект върху секреция на ензими на стомашния сок при хроничен гастрит).
При лечебно хранене с щадящи храносмилателните органи е необходимо да се провеждат т.нар. тренировки. В същото време в диетата постепенно се включват по-малко щадящи ястия или продукти. Това се прави за трениране на адаптивните механизми на стомашно-чревния тракт и на организма като цяло. С този подход е възможно да се избегне, от една страна, твърде дългото забавяне на диетата, а от друга - бързото й разширяване поради забранените по-рано продукти. Това трябва да стане, като внимателно се наблюдава благосъстоянието на пациента, за да се забележи навреме влошаването на състоянието му, което понякога се случва. Ако това се случи, те отново се връщат към щадяща диета.
Прилагайки основната диета, понякога организират стресови дни. В същото време в диетата се включват храни, които преди това са били изключени от диетата. Това могат да бъдат протеини, готварска сол и др. Така се постига ефектът от краткотрайно стимулиране на функциите на отделните органи, както и на целия организъм. Това може да се разглежда и като тест, при който се определят състоянието на организма и неговите адаптивни възможности. Важно е и за психологическата увереност на пациента във възможността да възстанови тялото си. Ако такива натоварващи дни се понасят добре, те се предписват по-често.
За разлика от дните за натоварване се използват и гладни дни. Те са подредени така, че да осигурят почивка на увредените органи. В същото време тялото се освобождава от натрупаните странични продукти на метаболизма, които му влияят негативно. Настроики разтоварни днимного: зеленчуци, плодове, млечни продукти и др. Успешно се използват при заболявания на бъбреците, сърцето, черния дроб. При затлъстяване се използват разтоварващи диети с частично гладуване.
Като разнообразие разтоварваща диетаможете да помислите за пълно гладуване, което е показано при някои остри заболявания (панкреатит, чревна непроходимост), в ранния следоперативен период, с токсикоза и редица други патологични състояния. Дългосрочното пълно гладуване се използва и като метод за лечение на някои заболявания, но това се прави рядко, по строги индикации и под наблюдението на лекар, тъй като гладуването далеч не е безопасна процедура.
Когато използвате медицинско хранене, трябва да имате предвид индивидуални характеристикипациента, неговите вкусови предпочитания, непоносимост към определени продукти, телесно тегло, възможностите на апарата за дъвчене. Лошо приготвена храна може да се консумира насилствено, без апетит. Затова сервирането на масата, апетитният вид на храната, атмосферата и атмосферата по време на хранене играят важна роля.
От друга страна, не трябва да продължавате с пациента. Необходимо е да му се обясни, че в момента в лечебното хранене водеща роля играят обективните особености на въздействието на храната върху отделните органи и тялото като цяло.
В същото време самият пациент трябва да разбере необходимостта от определени диетични ограничения, значението на диетата за подобряване на състоянието и възстановяване. Следователно лекарят трябва не просто да предпише необходимата хранителна система, а да донесе необходимостта от нея в съзнанието на пациента, да обясни важността й за здравето.
Другата крайност е строга диета, прекомерно ограничаване на храненето; това също трябва да се избягва, тъй като тялото е излишно лишено от вещества, които може да използва за своя собствена полза. Диета с рязко ограничение в списъка с продукти може да се използва само за кратко време, с остри заболявания. В бъдеще трябва да преминете към по-разнообразна диета.
Трябва да се внимава с различните нетрадиционни методихранене. Трябва да се помни, че при тежки, остри заболявания трябва да се спазват научно обосновани диети.
В момента има одобрена единна система за номериране на групи терапевтични диети.. Благодарение на това е възможно някои заболявания и патологични състоянияосигуряване на необходимите нужди на болния организъм от хранителни вещества както в болници, санаториуми (под наблюдението на лекари), така и у дома (следвайки препоръките на лекуващия лекар).
Най-често срещаните са диети номер 1-15. Някои от тях имат опции, обозначени са с букви (диета № 1а, 1б). По-долу са показанията, целта на назначаването и Основни характеристикиосновни медицински диети. По-подробна информация по този въпрос е изложена в специализираната литература за лечебно хранене.
Нови статии
- Офис софтуер за туристически предприятия
- Теоретични основи за оценка на ефективността на дейността на предприятието в туристическата индустрия Концепцията за индикация на ефективността на икономическата дейност на туристическа агенция
- Timeshare в света Timeshare в света
- Как да се отървем от онанинизма на децата
- Небрежно боравене с косата
- Начини за свързване на телевизора към интернет: чрез кабел и чрез Wi-Fi
- Как да свържете вашия телевизор към интернет чрез безжична Wi-Fi връзка
- Отчет за паричните разходи Формуляр за отчет за паричните разходи
- Карбокситерапия - какво е това?
- Mk как да си направите матрица за направата на див камък сами Как да си направите матрица за броня
Популярни статии
- Месечен план за диета и тренировки за отслабване Упражнение по време на диета
- Примерен отчет за паричните потоци Отчет за входящи и изходящи парични потоци
- Слаб wifi сигнал
- Защо свети червената светлина на рутера на Rostelecom: причини и какво да правя?
- Настъргани със захар малини за зимата, рецепта без варене
- Как да си направим прясно изцеден ябълков сок у дома?
- Витаминна салата като в трапезарията на СССР и от бяло зеле Рецепта за салата от зеле за деца
- Перфектна кожа без фон дьо тен - ние ви казваме как да го постигнете!
- Сок от тиква и моркови за зимата: рецепта за приготвяне на сок от моркови и тиква
- Диетичен протеинов омлет на фурна
