विभिन्न रोगों के लिए पोषण चिकित्सा। गैस्ट्रोइंटेस्टाइनल रोगों के लिए पोषण क्या होना चाहिए
शिक्षा और विज्ञान मंत्रालय रूसी संघ
GOU SPO "किरोव एविएशन कॉलेज"
अनुशासन पर सार " शारीरिक शिक्षा»
« स्वास्थ्य भोजनपर विभिन्न रोग»
काम पूरा हो गया है
तृतीय वर्ष के छात्र, जीआर। एम 31
क्रोपाचेवा वेरोनिका अलेक्जेंड्रोवना
विशेषता: 080501 "प्रबंधन"
परिचय …………………………………………………………………… 3
अध्याय I. सिद्धांत तर्कसंगत पोषणमस्कुलोस्केलेटल सिस्टम के रोगों के साथ ………………………………………………………… 4
द्वितीय अध्याय। श्वसन प्रणाली के रोगों के लिए चिकित्सीय पोषण ... ... ... ... .... 6
अध्याय III। हृदय प्रणाली के रोगों के लिए पोषण ............ 10
अध्याय IV। पेट के रोगों के रोगियों के लिए आहार चिकित्सा ……………… .13
अध्याय वी। उत्पाद जो प्रतिरक्षा प्रणाली को सक्रिय करते हैं ………………… … 16
निष्कर्ष …………………………………………………………… ..19
ग्रंथ सूची सूची ……………………………………… 20
परिचय
लोगों ने लंबे समय से यह समझा है कि स्वास्थ्य को बनाए रखने के लिए खाने-पीने की अधिकता से बचना आवश्यक है। हमारे पूर्वजों का भोजन अब की तुलना में स्वास्थ्यवर्धक था, और निस्संदेह अधिक प्राकृतिक था। खाना पकाने की प्रक्रिया में कोई संरक्षक, गाढ़ा, रंजक और अन्य का उपयोग नहीं किया गया था रासायनिक पदार्थसुधार के लिए स्वादऔर भंडारण का समय।
आधुनिक व्यक्ति के लिए यह बहुत अधिक कठिन है, क्योंकि पर्यावरण के अनुकूल चुनना, प्राकृतिक उत्पादखासकर महानगर वासियों के लिए तो यह लगभग नामुमकिन सा हो गया है। हालांकि, भोजन की मात्रा और गुणवत्ता के बारे में सोचना बेहद जरूरी है। एक एक बुद्धिमान व्यक्तियह व्यर्थ नहीं था कि उन्होंने कहा कि "चाकू और कांटे से हम अपनी कब्र खोद रहे हैं," और यह लोकप्रिय कहावत पूरी तरह से सच है।
तर्कसंगत पोषण के सिद्धांतों का पालन करने से शरीर को बीमारी से अधिक सक्रिय रूप से लड़ने और तेजी से ठीक होने में मदद मिलेगी। यह एक अच्छी रोकथाम भी होगी।
अध्याय I. मस्कुलोस्केलेटल सिस्टम के रोगों में तर्कसंगत पोषण के सिद्धांत
हमारा भोजन पूरे शरीर को प्रभावित करता है, जिसका आधार है कंकाल प्रणाली... मस्कुलोस्केलेटल सिस्टम के सूजन या अपक्षयी रोगों वाले रोगियों के लिए, उचित पोषण विशेष रूप से महत्वपूर्ण है।
मस्कुलोस्केलेटल सिस्टम के रोगों के लिए तर्कसंगत पोषण के सिद्धांत:
1. नमक और चीनी का सेवन सीमित करें। यह लंबे समय से कोई रहस्य नहीं है कि नमक और चीनी का मस्कुलोस्केलेटल सिस्टम के खंडों पर हानिकारक प्रभाव पड़ता है, इसलिए ये पोषक तत्वों की खुराकचीनी को शहद या फ्रुक्टोज के साथ अधिकतम, और सूखे समुद्री शैवाल के साथ नमक की जगह, काफी सीमित होना चाहिए। शहद और फ्रुक्टोज बहुत हैं चीनी से मीठा, लेकिन साथ ही कम मात्रा में प्रदान न करें नकारात्मक प्रभावचालक स्वास्थ्य समस्याओं के प्रति संवेदनशील होते हैं क्योंकि। उदाहरण के लिए, शहद शरीर से निकालता है हानिकारक लवण, लावा। नमक, मस्कुलोस्केलेटल सिस्टम के रोगों वाले लोगों को दैनिक मात्रा में 5-7 ग्राम की आवश्यकता होती है, और कुछ मामलों में यह आवश्यक भी है नमक रहित आहार(14-21 दिनों के छोटे पाठ्यक्रमों में)।
2. परिरक्षकों को छोड़ दें। मस्कुलोस्केलेटल सिस्टम के रोगों से पीड़ित व्यक्तियों के लिए, डिब्बाबंद खाद्य पदार्थों को पूरी तरह से छोड़ देना बेहतर है। रखना स्वस्थ सब्जियांऔर फलों को फ्रिज में डीप फ्रोजन किया जा सकता है।
3. अपने जोड़ों को नुकसान पहुंचाने वाले खाद्य पदार्थों को हटा दें। वसायुक्त सॉसेज, स्मोक्ड मीट, सॉसेज पनीर, मजबूत मांस और मछली के शोरबा को अपने आहार से बाहर रखा जाना चाहिए। डेयरी और सब्जी सूप को प्राथमिकता दी जानी चाहिए, कम वसा वाली किस्मेंमांस और मछली, सब्जियां, फलियां, अनाज, नट।
4. कैफीन न पिएं। चाय और कॉफी को ताजा निचोड़ा हुआ रस, काढ़े और हर्बल अर्क, दूध और किण्वित दूध पेय के साथ बदलने की सलाह दी जाती है।
5. एक बार में जितना खा सकें उतना ही पकाएं। खाना एक बार में ही बना लेना चाहिए, क्योंकि भंडारण के दौरान भोजन अपना पोषण मूल्य खो देता है।
6. निरीक्षण करें पीने का नियम... प्रति दिन कम से कम 2 लीटर पानी पीने की सलाह दी जाती है। भोजन से 1-2 घंटे पहले या भोजन के बाद इतनी ही मात्रा में पीना आवश्यक है, क्योंकि तरल पदार्थ के अत्यधिक सेवन से पाचक रस पतला हो जाता है और भोजन खराब और लंबे समय तक आंतों में पचता है, जिससे शरीर की सभी प्रणालियाँ लोड होती हैं .
7. एक भोजन में कई खाद्य पदार्थ न मिलाएं। अलग पोषण के समर्थकों ने सफलतापूर्वक साबित कर दिया है कि कुछ खाद्य पदार्थों (उदाहरण के लिए, मांस और रोटी, मांस और आलू, चीनी और आटा, आदि) के संयोजन शरीर के लिए खराब हैं। उदाहरण के लिए, मुख्य भोजन के बाद मिठाइयाँ खाने की सलाह नहीं दी जाती है - फल और मिठाइयाँ मुख्य भोजन के रूप में खाई जाती हैं।
8. बुद्धिमानी से प्रयोग करें। पोषण में आप प्रयोग कर सकते हैं, लेकिन बेहतर होगा कि इसे अपने डॉक्टर के मार्गदर्शन में ही करें। एक के लिए उपयुक्त अलग खाना, दूसरा - शाकाहार, और तीसरा कच्चा भोजन पसंद करेगा। हम सभी अलग हैं, इसलिए आपको किसी भी प्रणाली या मानकों का आँख बंद करके पालन नहीं करना चाहिए, बल्कि अपने लिए पोषण के विभिन्न स्कूलों से ऐसे तत्वों को चुनने का प्रयास करना चाहिए जो शरीर की जरूरतों और मानसिक प्राथमिकताओं को सर्वोत्तम रूप से पूरा करते हों। पोषण में अति की कोई आवश्यकता नहीं है।
9. सावधानी के साथ आहार का प्रयोग करें। आहार खाद्य प्रणालियों से इस मायने में भिन्न होते हैं कि वे प्रकृति में अस्थायी होते हैं और आमतौर पर स्थिति के सामान्य होने पर रद्द कर दिए जाते हैं।
10. ऐसे खाद्य पदार्थ खाएं जो उपास्थि, जोड़ों के ऊतकों और हड्डियों को बहाल करने में मदद करें। उदाहरण के लिए, जोड़ों के अपक्षयी-डिस्ट्रोफिक रोगों वाले रोगियों को सलाह दी जाती है कि वे जेली, जेली, चिटिन युक्त उत्पाद (क्रेफ़िश, झींगा, आदि) अधिक बार खाएं।
द्वितीय अध्याय। श्वसन रोगों के लिए चिकित्सीय पोषण
वर्तमान में, श्वसन रोग सबसे आम हैं। दुनिया भर के डॉक्टर इस समस्या पर काम कर रहे हैं, और अधिक पैदा कर रहे हैं दवाओं... हालांकि, एक सफल पुनर्प्राप्ति के लिए, केवल दवा लेना ही पर्याप्त नहीं है। अभी भी नेतृत्व करने की जरूरत है स्वस्थ छविजीवन और सही खाओ। साथ ही, यह पूर्ण और उचित पोषण है जो न केवल एक व्यक्ति को सभी आवश्यक पदार्थ प्रदान करता है, बल्कि बीमारियों से लड़ने की ताकत भी देता है।
ऊपरी के रोगों के लिए चिकित्सीय पोषण श्वसन तंत्र(गले में खराश, ब्रोंकाइटिस, ग्रसनीशोथ, सार्स और फ्लू):
एक नियम के रूप में, ऊपरी श्वसन पथ के रोगों से पीड़ित लोगों के लिए, जिसमें नासॉफिरिन्क्स के श्लेष्म झिल्ली की सूजन होती है, इसे निगलना मुश्किल और दर्दनाक होता है।
ऊपरी श्वसन पथ के एक या दूसरे प्रभावित अंग पर भोजन का दर्दनाक प्रभाव नहीं होना चाहिए, चाहे वह टॉन्सिल हो, ग्रसनी हो, नरम आकाशआदि। यह बहुत ठंडा या बहुत गर्म नहीं होना चाहिए। मोटे भोजन को आहार से बाहर रखा जाना चाहिए - काली रोटी, एक टुकड़े में मांस, कच्ची सब्जियां और फल, कुरकुरे दलिया, तला हुआ खाना। सभी भोजन उबला हुआ या बारीक कटा हुआ पकाया जाता है।
निमोनिया के लिए पोषण चिकित्सा:
आपको मुक्त तरल पदार्थ की बढ़ी हुई सामग्री के साथ एक पूर्ण, उच्च कैलोरी आहार की आवश्यकता है। मांस, मछली, पनीर, अंडे, फल और सहित बार-बार और आंशिक भोजन की सिफारिश की जाती है सब्जियों का रस, क्रैनबेरी रस, फल और जामुन, नींबू के साथ चाय, दूध, जेली, आदि टेबल नमक और परिष्कृत कार्बोहाइड्रेट को सीमित करते हुए।
आहार में ऐसे खाद्य पदार्थ शामिल होने चाहिए जिनमें बढ़ी हुई संख्याविटामिन (विशेषकर समूह बी, सी, पी) और इसमें ऐसे खाद्य पदार्थ भी शामिल हैं जिनमें ऐंटिफंगल क्रियाजैसे ब्लूबेरी, संतरे, कीनू, नींबू, अंगूर।
पुनर्प्राप्ति अवधि के दौरान, प्रचुर मात्रा में पेय की आवश्यकता गायब हो जाती है, लेकिन आहार में प्रोटीन की मात्रा बढ़ाई जानी चाहिए।
आहार चिकित्सा के लिए दमा:
चिकित्सीय पोषण का मुख्य लक्ष्य रोगी के एलर्जी के मूड को कम करना है, जिसे तथाकथित हाइपोएलर्जेनिक आहार द्वारा सुगम बनाया गया है।
ब्रोन्कियल अस्थमा में कोई छोटा महत्व नहीं है, यह भी एक पूर्ण और विविध आहार है, जिसमें पर्याप्त मात्रा में प्रोटीन शामिल होना चाहिए, मुख्य रूप से जानवर (मांस, मछली, दूध, लैक्टिक एसिड पेय, पनीर, पनीर, आदि)। हालांकि, यह याद रखना चाहिए कि यह प्रोटीन संरचनाएं हैं जो अक्सर एलर्जी का कारण बनती हैं जो एक हमले को भड़का सकती हैं। एलर्जी मछली, केकड़े, कैवियार, अंडे और कभी-कभी मांस हो सकती है।
वसा के संबंध में, प्रतिबंध मुख्य रूप से भेड़ के बच्चे, सूअर का मांस, बीफ और संयुक्त वसा पर लागू होते हैं। मक्खन, खट्टा क्रीम, क्रीम, वनस्पति तेलप्रतिबंध के बिना सेवन किया जा सकता है जैसा कि in प्रकार मेंऔर व्यंजन में। कार्बोहाइड्रेट को कुछ हद तक सीमित करना आवश्यक है, आहार में अधिक आसानी से पचने योग्य लोगों को पेश करना, अर्थात आपको अधिक सब्जियां, फल, जामुन, जूस का सेवन करना चाहिए। टेबल नमक के उपयोग को सीमित करना आवश्यक है, और जब एडिमा दिखाई देती है, जो रक्त परिसंचरण के उल्लंघन का संकेत देती है, तो तरल नशे की मात्रा को प्रति दिन 1-1.5 लीटर तक कम करना और इसमें शामिल करना आवश्यक है दैनिक राशनकैल्शियम, पोटेशियम से भरपूर खाद्य पदार्थ, क्योंकि कैल्शियम लवण में एंटी-इंफ्लेमेटरी और एंटी-एलर्जी प्रभाव होते हैं। इन उत्पादों में शामिल हैं, सबसे पहले, दूध और विभिन्न लैक्टिक एसिड पेय, पनीर, हल्का पनीर, आदि। ब्रोन्कियल अस्थमा से पीड़ित मरीजों को बड़ी मात्रा में ऑक्सालिक एसिड युक्त आहार खाद्य पदार्थों से बाहर रखा जाना चाहिए, क्योंकि बाद वाले के उन्मूलन को बढ़ावा देता है शरीर से कैल्शियम। सॉरेल, पालक, लेट्यूस, कोको और रुतबागा में बड़ी मात्रा में ऑक्सालिक एसिड होता है। केंद्रीय तंत्रिका तंत्र की उत्तेजना को बढ़ाने वाले खाद्य पदार्थों के उपयोग को सीमित करना भी आवश्यक है: मजबूत चाय, कॉफी, कोको, समृद्ध शोरबा, गर्म स्नैक्स, मसाले, अचार, हेरिंग, आदि।
तपेदिक के लिए चिकित्सीय पोषण:
आहार चिकित्सा को बढ़ाने के उद्देश्य से है सुरक्षा बलजीव, पुनर्योजी प्रक्रियाओं की उत्तेजना, सामान्यीकरण चयापचयी विकार, बिगड़ा हुआ कार्यों की बहाली और हाइपरर्जिक प्रतिक्रियाओं में कमी।
चिकित्सीय पोषण स्थानीयकरण, प्रक्रिया की प्रकृति, पाचन तंत्र की स्थिति, मोटापा और रोगी की जीवन शैली पर आधारित होना चाहिए। सहवर्ती रोगऔर जटिलताओं, प्रभावित अंगों की कार्यात्मक स्थिति।
प्रोटीन के टूटने में वृद्धि के संबंध में, यह आहार में प्रोटीन की बढ़ी हुई मात्रा को शामिल करने के लिए दिखाया गया है (एक उत्तेजना के दौरान - 2.5 ग्राम तक और तपेदिक प्रक्रिया के तेज होने के बिना - शरीर के 1 किलो प्रति 1.5-2 ग्राम तक) वजन), जो तपेदिक संक्रमण के लिए शरीर के प्रतिरोध में वृद्धि में योगदान देता है ... प्रोटीन की निर्धारित मात्रा का कम से कम आधा पशु मूल (मांस, मछली, अंडे, दूध, पनीर, आदि) का होना चाहिए।
तपेदिक प्रक्रिया के तेज होने के बाहर, शरीर को सामान्य मात्रा में कार्बोहाइड्रेट प्रदान किया जाना चाहिए, और जब प्रक्रिया सक्रिय हो जाती है, तो आहार में उनकी सामग्री को कम करने की सिफारिश की जाती है, जिसमें एक विरोधी भड़काऊ प्रभाव होता है। कार्बोहाइड्रेट का प्रतिबंध, विशेष रूप से आसानी से पचने योग्य (चीनी, शहद, जैम, आदि), तंत्रिका विनियमन के विकारों के लिए भी संकेत दिया गया है।
पहले अभ्यास किया गया उपयोग एक लंबी संख्यावसा की सिफारिश नहीं की जाती है, क्योंकि इसमें है बूरा असरशरीर पर। आहार में अतिरिक्त वसा एसिडोटिक - एसिड शिफ्ट में योगदान देता है, पाचन तंत्र की गतिविधि में बाधा डालता है, दस्त का कारण बनता है, फैटी लीवर घुसपैठ, पहले से ही अक्सर कम गैस्ट्रिक स्राव और भूख को दबा देता है। वर्तमान में, तपेदिक प्रक्रिया की सक्रियता की अवधि के दौरान आहार में वसा की मात्रा को सीमित करने की आवश्यकता को प्रमाणित किया गया है और सामान्य राशिछूट में वसा।
मक्खन और वनस्पति वसा को वरीयता दी जानी चाहिए। उत्तरार्द्ध आवश्यक फैटी एसिड का मुख्य स्रोत हैं।
चिड़चिड़े भोजन (मसालेदार, नमकीन, मसालेदार, किण्वित खाद्य पदार्थ, सरसों, काली मिर्च, सिरका, सहिजन, ठंडे और गर्म व्यंजन) निषिद्ध हैं। घिनौना सूप, कमजोर जमे हुए शोरबा, तरल दूध दलिया, गैर-खड़ी मैश किए हुए आलू, दूध, कमजोर कॉफी, दूध के साथ चाय का उपयोग करने की सिफारिश की जाती है।
ठंडी जेली, फल और बेरी जेली, दूध के साथ कसा हुआ पनीर, क्रीम, नरम उबले अंडे, तरल सूजी दूध दलिया, ठंडे पेय (टमाटर का रस, अम्लीय नींबू पानी, आदि) की सिफारिश की जाती है।
अध्याय III। हृदय प्रणाली के रोगों के लिए पोषण
हृदय प्रणाली के रोगों में, पोषण चिकित्सा एक आवश्यक भूमिका निभाती है।
एक मामले में, इसका उद्देश्य हृदय की मांसपेशियों को ऊर्जा और प्लास्टिक सामग्री प्रदान करना है, दूसरे में, इसका एक विरोधी भड़काऊ प्रभाव हो सकता है, तीसरे में, यह एंटी-एलर्जी है।
हृदय प्रणाली के रोगों के लिए आहार में, सोडियम और तरल पदार्थ का सेवन मध्यम रूप से सीमित होना चाहिए, पदार्थों की सामग्री जो हृदय और तंत्रिका तंत्र और आंतरिक अंगों को उत्तेजित करती है, बहुत सीमित होनी चाहिए।
इस तरह के पोषण का उद्देश्य रक्त परिसंचरण, हृदय प्रणाली, यकृत, गुर्दे के कार्यों में सुधार और चयापचय को सामान्य करने में मदद करना है।
1. रोटी और आटा उत्पाद. कल के पके हुए माल की पहली और दूसरी कक्षा के आटे से बनी गेहूं की रोटी या थोड़ी सूखी, बिना नमक वाली रोटी। अमीर बिस्कुट और बिस्कुट नहीं।
निकालना ताज़ी ब्रेड, पेस्ट्री और पफ पेस्ट्री उत्पाद, पेनकेक्स, पेनकेक्स।
2. सूप 250-400 ग्राम प्रति रिसेप्शन . विभिन्न अनाज, आलू, सब्जियां (अधिमानतः कटा हुआ), डेयरी, फल, ठंडा चुकंदर के साथ शाकाहारी। सूप खट्टा क्रीम के साथ सुगंधित होते हैं, साइट्रिक एसिड, साग।
निकालनाफलियां सूप, मांस, मछली, मशरूम शोरबा।
3. मांस। गैर-वसायुक्त बीफ, वील, पोर्क, खरगोश, चिकन, टर्की। कण्डरा से अलग होने के बाद, मांस को उबाला जाता है, और फिर बेक किया जाता है या तला जाता है। कटा हुआ या ढेलेदार व्यंजन उबला हुआ मांस, उबले हुए मांस से एस्पिक। सीमित: "डॉक्टर" और "आहार" सॉसेज।
वसायुक्त मांस, हंस, बत्तख, जिगर, गुर्दे, दिमाग, स्मोक्ड मांस, सॉसेज, डिब्बाबंद मांस को छोड़ दें।
4. मछली . गैर-वसायुक्त और मध्यम वसायुक्त प्रकार, उबला हुआ या फिर तला हुआ, कटा हुआ और कटा हुआ। उबले हुए से व्यंजन मछली उत्पादसमुद्र
वसायुक्त मछली, नमकीन, स्मोक्ड, डिब्बाबंद भोजन को छोड़ दें।
5. डेयरी उत्पाद . दूध (अगर सहन किया जाता है), किण्वित दूध पेय, पनीर और अनाज, गाजर, फलों से बने व्यंजन। सीमित: खट्टा क्रीम और क्रीम (केवल व्यंजन में), पनीर।
नमकीन और वसायुक्त चीज को छोड़ दें।
6. अंडे। प्रति सप्ताह 2-3 टुकड़े - नरम उबले हुए या प्रोटीन आमलेट के रूप में।
7. अनाज . विभिन्न अनाज से बने व्यंजन, पानी या दूध (दलिया, पके हुए हलवा, आदि) में पकाया जाता है। उबला हुआ पास्ता।
फलियों को छोड़ दें।
8. सब्जियां। आलू, गोभी, गाजर, चुकंदर, तोरी, कद्दू, टमाटर, सलाद पत्ता, खीरा। उबला हुआ, बेक किया हुआ, शायद ही कभी कच्चा। सफेद बन्द गोभीतथा हरी मटर- व्यंजनों में सीमित, हरा प्याज, डिल, अजमोद जोड़ा जाता है।
नमकीन, मसालेदार, मसालेदार सब्जियां, पालक, सॉरेल को छोड़ दें। मूली, मूली, प्याज, मशरूम।
9. स्नैक्स। से सलाद ताज़ी सब्जियां(कसा हुआ गाजर, टमाटर, खीरा), vinaigrettes, वनस्पति तेल, वनस्पति कैवियार, फलों के सलाद, समुद्री भोजन के साथ। उबली हुई मछली, जेली।
मसालेदार, वसायुक्त और नमकीन स्नैक्स, स्मोक्ड मीट, कैवियार को छोड़ दें।
10. फल, मीठा भोजन, मिठाई . मुलायम, पका फलऔर ताजे जामुन, सूखे मेवे, कॉम्पोट, जेली, मूस, सांबुका, जेली, दूध जेली और क्रीम, शहद, जैम, चॉकलेट, चॉकलेट तक सीमित।
मोटे रेशे वाले फल, क्रीम उत्पाद, आइसक्रीम को बाहर करें।
11. सॉस और मसाले। सब्जी शोरबा, खट्टा क्रीम, डेयरी, टमाटर, उबले और तले हुए प्याज से प्याज, फलों की ग्रेवी पर। तेज पत्ता, वैनिलिन, दालचीनी, साइट्रिक एसिड।
मांस, मछली और मशरूम शोरबा, सरसों, काली मिर्च, गर्म केचप पर आधारित सॉस को बाहर करें।
12. पेय। नींबू या दूध के साथ कमजोर चाय, कमजोर प्राकृतिक कॉफी, कॉफी पेय, सब्जी, फल और बेरी का रस, गुलाब का शोरबा और गेहु का भूसा... सीमित - अंगूर का रस।
निकालनामजबूत चाय और कॉफी, कोको, शराब, कार्बोनेटेड ड्रिंक्स।
13. वसा। नमकीन मक्खन और घी नहीं, नमकीन नरम मार्जरीन नहीं, वनस्पति तेल अपने प्राकृतिक रूप में।
मांस और खाना पकाने की वसा को हटा दें।
अध्याय IV। पेट के रोगों के रोगियों के लिए आहार चिकित्सा
पेट के रोगों के रोगियों का इलाज करते समय, इसके प्रभाव को ध्यान में रखना आवश्यक है खाद्य उत्पादऔर स्रावी के लिए उनके पाक प्रसंस्करण के तरीके (गैस्ट्रिक रस का स्राव, हाइड्रोक्लोरिक एसिड के, पेप्सिन) और पेट के मोटर (मोटर-निकासी) कार्य।
निम्नलिखित खाद्य पदार्थ और व्यंजन गैस्ट्रिक स्राव के प्रबल प्रेरक एजेंटों में से हैं:
1) मांस और मछली शोरबा, मशरूम और सब्जियों का काढ़ा, निकालने वाले पदार्थों में समृद्ध;
2) सभी तले हुए खाद्य पदार्थ;
3) मांस और मछली अपने स्वयं के रस में दम किया हुआ;
4) मांस, मछली, मशरूम, टमाटर सॉस;
5) नमकीन या स्मोक्ड मांस और मछली उत्पाद;
6) नमकीन, मसालेदार और मसालेदार सब्जियां और फल;
7) डिब्बाबंद मांस, मछली और सब्जी स्नैक बार, विशेष रूप से टमाटर सॉस के साथ;
8) कठोर उबले अंडे, विशेष रूप से जर्दी;
9) राई की रोटीऔर पेस्ट्री उत्पाद;
10) खट्टे और अपर्याप्त रूप से पके फल और जामुन;
11) मसालेदार सब्जियां, जड़ी-बूटियां और मसाला;
12) दुग्ध उत्पादसाथ उच्च अम्लता, स्किम्ड मिल्कऔर मट्ठा;
13) बासी या अधिक गरम खाद्य वसा;
14) कॉफी, विशेष रूप से काला; कार्बन डाइऑक्साइड (क्वास, कार्बोनेटेड पानी, आदि) और अल्कोहल युक्त सभी पेय।
गैस्ट्रिक स्राव के कमजोर प्रेरक एजेंटों में निम्नलिखित खाद्य पदार्थ और व्यंजन शामिल हैं:
1) घिनौना अनाज सूप;
2) कसा हुआ अनाज के साथ दूध सूप;
3) मला सब्जी सूपसब्जियों के कमजोर काढ़े पर;
4) उबला हुआ कीमा बनाया हुआ या मसला हुआ मांस और उबली हुई मछली;
5) उबली हुई सब्जियों (आलू, गाजर, फूलगोभी, तोरी, आदि) से मैश किए हुए आलू;
6) नरम उबले अंडे, भाप आमलेटऔर व्हीप्ड सफेद अंडे;
7) वसायुक्त दूधऔर क्रीम;
8) ताजा गैर-अम्लीय शुद्ध पनीर, विशेष रूप से अखमीरी या कैलक्लाइंड;
9) तरल डेयरी, अर्ध-चिपचिपा अच्छी तरह से उबला हुआ, साथ ही मसला हुआ अनाज;
१०) कल के पके हुए माल के उच्चतम और प्रथम श्रेणी के गेहूं के आटे से बनी या ओवन में सुखाई गई रोटी;
11) मीठे फल या उनके रस से जेली, मूस, जेली, मीठे, पके फलों से प्यूरी;
12) क्षारीय शुद्ध पानीकार्बन डाइऑक्साइड के बिना;
13) कमजोर चाय, विशेष रूप से दूध के साथ;
14) अपने प्राकृतिक रूप में ताजा मक्खन और परिष्कृत वनस्पति तेल।
सबसे तेजी से पचने वाला और पेट से निकलने वाला तरल, जेली जैसा और प्यूरी जैसा, साथ ही साथ मसला हुआ भोजन होता है। ठोस भोजन की तुलना में इस प्रकार के भोजन का पेट पर कम से कम यांत्रिक प्रभाव पड़ता है, जो धीरे-धीरे पच जाता है और पेट से खाली हो जाता है। क्रस्ट के साथ तलने या बेक करके तैयार किए गए व्यंजन पचने में अधिक समय लेते हैं और पानी या भाप में उबाले गए व्यंजनों की तुलना में अधिक यांत्रिक प्रभाव डालते हैं। पेट पर यांत्रिक रूप से परेशान करने वाला प्रभाव बहुत अधिक आहार फाइबर युक्त खाद्य पदार्थों से होता है, जो मोटे फाइबर (फलियां, आटे की रोटी) से भरपूर होते हैं। खुरदुरा, साबुत अनाज, नट्स, कुछ सब्जियां, फल और जामुन), साथ ही समृद्ध संयोजी ऊतक- प्रावरणी और कण्डरा, मछली और मुर्गी त्वचा के साथ मांस।
गैस्ट्रिक म्यूकोसा पर सबसे कम प्रभाव उन व्यंजनों द्वारा डाला जाता है जिनका तापमान पेट में तापमान के करीब होता है - 37 o C. ऐसे व्यंजन जिनका तापमान 60 - 62 o C से अधिक होता है, गैस्ट्रिक म्यूकोसा को परेशान कर सकते हैं और इससे भोजन की निकासी में देरी कर सकते हैं। ठंडे भोजन (15 डिग्री सेल्सियस से नीचे) की तुलना में गर्म भोजन और पेय पेट को तेजी से छोड़ते हैं। बड़ी मात्रा में लिया गया भोजन पेट के स्रावी और मोटर कार्यों पर नकारात्मक प्रभाव डालता है, इसलिए, पेट के पुराने रोगों के तीव्र या तेज होने की स्थिति में, भोजन के दैनिक वजन को वितरित करते हुए, बार-बार, आंशिक भागों में भोजन दिया जाता है। 5-6 भोजन के लिए।
अध्याय वी। उत्पाद जो प्रतिरक्षा प्रणाली को सक्रिय करते हैं
1. हरी चाय।
अनुसंधान से पता चला है कि हरी चाय(एंटीऑक्सिडेंट से भरपूर) अधिकांश कैंसर के खतरे को कम करता है। "चाय में हर्बल सप्लीमेंट वृद्धि और विकास का समर्थन करते हैं" आंतों के जीवाणु"बोर्मन कहते हैं। "वे खराब बैक्टीरिया के विकास को रोकते हैं ( कोलिबैसिलस, साल्मोनेला), और फायदेमंद बैक्टीरियाअछूता छोड़ दो।"
यह क्यों इतना महत्वपूर्ण है? "७०% तक प्रतिरक्षा तंत्रपाचन तंत्र में स्थित है, ”कैलिफोर्निया विश्वविद्यालय लॉस एंजिल्स पोषण केंद्र के सहयोगी निदेशक सुसान बोमरन कहते हैं। "दिन में चार कप प्रतिरक्षा प्रणाली को अपने चरम पर रखेंगे।"
2. चिली मिर्च।
"चिली मिर्च चयापचय प्रक्रियाओं को उत्तेजित करता है, एक प्राकृतिक थक्कारोधी के रूप में काम करता है और एंडोर्फिन को छोड़ने में मदद करता है," गुन्नार पीटरसन, बोर्ड-प्रमाणित शरीर सख्त और मजबूत विशेषज्ञ कहते हैं। इसके अलावा, मिर्च मिर्च अतिरिक्त कैलोरी या वसा जोड़ने के डर के बिना एक डिश में स्वाद जोड़ने का एक शानदार तरीका है।
चिली का काली मिर्च बीटा-कैरोटीन में समृद्ध है, जो रक्त में विटामिन ए में परिवर्तित हो जाता है और संक्रमण से लड़ता है, साथ ही कैप्साइसिन, जो न्यूरोपैप्टाइड्स (तत्वों का कारण बनता है) को दबाता है। भड़काऊ प्रक्रियाएं).
एक हालिया अध्ययन जो जर्नल रिसर्च में प्रकाशित हुआ है कैंसरने दिखाया है कि चिली मिर्च में प्रोस्टेट कैंसर रोधी गुण होते हैं। यह सब रोजाना आधा लाल मिर्च (या एक चम्मच सूखी मिर्च) खाने से प्राप्त किया जा सकता है।
3. अदरक।
आम धारणा के विपरीत, एशियाई व्यंजनों के लिए एक स्वादिष्ट मसाला अदरक एक जड़ है, लेकिन यह एक आधार है जिसमें जीवन देने वाले तत्व होते हैं जो हमारे स्वास्थ्य को बेहतर बनाते हैं। मुख्य तत्व एक पदार्थ है जो गहन रूप से कैंसर से लड़ता है।
अध्ययनों से पता चला है कि यह पदार्थ पेट के कैंसर के खिलाफ लड़ाई में विशेष रूप से प्रभावी है। अदरक को टुकड़ों में जोड़ा जा सकता है या मछली या चिकन में काटा जा सकता है। अदरक जितना अच्छा होगा।
4. ब्लूबेरी।
"यह बेरी कैंसर से लेकर हृदय रोग तक कई बीमारियों को रोकने में मदद कर सकती है," रेयान एंड्रयूज, मानव पोषण पर शोध के प्रमुख, टोरंटो, कनाडा कहते हैं।
एक सर्विंग (100 ग्राम) में किसी भी अन्य फल की तुलना में अधिक एंटीऑक्सीडेंट होते हैं। नींबू के रस के साथ छिड़कें और स्ट्रॉबेरी के साथ मिलाएं - और पकवान तैयार है। यह भूख को संतुष्ट करेगा और कई बीमारियों से बचाव करेगा।
5. दालचीनी।
इसे मीठे मिठाइयों और भारतीय व्यंजनों में जोड़ा जाता है। दालचीनी एंटीऑक्सिडेंट में समृद्ध है जो रक्त के थक्के और बैक्टीरिया के विकास को रोकता है (जिसमें सांसों की दुर्गंध भी शामिल है)।
गाइड के लेखक पोषण विशेषज्ञ नैन्सी क्लार्क कहते हैं, "शोध से पता चला है कि दालचीनी रक्त शर्करा के स्तर को स्थिर करने में मदद करती है, जिससे टाइप 2 मधुमेह की संभावना कम हो जाती है।" खेल पोषणनैन्सी क्लार्क। "और दालचीनी भी के स्तर को कम करने में मदद करता है खराब कोलेस्ट्रॉल... कोशिश करें कि रोजाना आधा चम्मच दही या दलिया में मिलाएं।"
6. शकरकंद (यम)।
यह अक्सर यम और यम के साथ भ्रमित होता है। यह कंद सबसे अधिक में से एक है उपयोगी उत्पादग्रह पर। इसके अलावा, यह कंद सेकेंड हैंड धुएं के नकारात्मक प्रभाव से लड़ता है और मधुमेह की रोकथाम है, शकरकंद में ग्लूटाथियोन होता है, एक एंटीऑक्सिडेंट जो चयापचय प्रक्रियाओं और प्रतिरक्षा प्रणाली की सामान्य स्थिति में सुधार करता है।
यह अल्जाइमर, पार्किंसन, लीवर की बीमारी, सिस्टिक फाइब्रोसिस, एचआईवी, कैंसर जैसी बीमारियों से बचाता है। दिल का दौराऔर आघात। "दिन में एक शकरकंद एक अच्छा विकल्प है पारंपरिक तरीकेरोकथाम, ”क्लार्क कहते हैं।
7. टमाटर।
"मुझे लगता है कि टमाटर दाद के खिलाफ लड़ाई में एक प्रभावी उपकरण है," पीटरसन कहते हैं। टमाटर में पाया जाने वाला लाइकोपीन से बचाने में मदद करता है अपकर्षक बीमारी... “पके हुए टमाटर और टमाटर का पेस्टसबसे अच्छा काम करें, ”पीटरसन कहते हैं। प्रतिदिन आधा टमाटर या 350-550 ग्राम टमाटर का रस लें।
इसमें उच्च स्तर के पोटेशियम, मैंगनीज और एंटीऑक्सिडेंट होते हैं। यह फल शरीर में सही पीएच स्तर बनाए रखने में मदद करता है, जिससे रोगजनकों के शरीर में प्रवेश करना मुश्किल हो जाता है।
इसके अलावा, अंजीर में मौजूद फाइबर इंसुलिन और रक्त शर्करा के स्तर को कम करता है, जिससे मधुमेह और चयापचय सिंड्रोम का खतरा कम होता है। गहरे रंग के अंजीर (इन फलों में अधिक पोषक तत्व होते हैं) चुनना बेहतर है और अन्य खाद्य पदार्थों से अलग खाएं या सूखे मिश्रण में मिलाएं। अंजीर आपकी प्रतिरक्षा प्रणाली को बढ़ावा देने का एक त्वरित और आसान तरीका है। आपको हफ्ते में कम से कम 4 अंजीर खाना चाहिए।
9. मशरूम (शिताकी, राम मशरूम)।
स्वादिष्ट, विशेष रूप से ब्राउन राइस या क्विनोआ के साथ। मशरूम में बड़ी मात्रा में एंटीऑक्सीडेंट एर्गोथायोनीन होता है, जो कोशिकाओं को असामान्य वृद्धि और विकास से बचाता है। संक्षेप में, वे कैंसर के खतरे को कम करते हैं, बोमरन कहते हैं, जो सप्ताह में एक या दो बार आधा कप मशरूम खाने की सलाह देते हैं।
10. अनार।
यह बहु-बीज फलों का रस एलागिटैनिन नामक पॉलीफेनोल सामग्री (जो रस को अपना अनूठा रंग देता है) के कारण कई प्रकार के कैंसर के खतरे को कम करता है।
"दिन में एक गिलास जूस पिएं," बोमरन सलाह देते हैं।
निष्कर्ष
विभिन्न रोगों के उपचार में महत्वपूर्ण भूमिका निभाई जाती है उचित पोषणबीमार। यह भोजन के साथ है कि लोगों को वे सभी पोषक तत्व मिलते हैं जिनकी उन्हें आवश्यकता होती है: प्रोटीन, वसा, कार्बोहाइड्रेट, विटामिन और खनिज लवण.
यह भी ध्यान में रखा जाना चाहिए कि एक बीमारी का उपचार अक्सर विभिन्न जटिलताओं, अन्य अंगों की शिथिलता की ओर जाता है। एक नियम के रूप में, रोगी को देखने वाले चिकित्सक रोगी को लिखते हैं, साथ में औषधीय तैयारी, एक उपयुक्त आहार।
पोषण चिकित्सा न केवल शरीर में कई प्रक्रियाओं को सामान्य करने में मदद करती है, बल्कि उपचार के प्रभाव को भी बढ़ाती है, कम करती है दुष्प्रभावकई दवाओं से, सुधार चयापचय प्रक्रियाएंऔर शरीर को बीमारी से लड़ने में मदद करता है।
बेशक, बीमारी से लड़ने के लिए पोषण चिकित्सा ही एकमात्र तरीका नहीं है, लेकिन अक्सर यह बीमारी के इलाज के लिए एक आवश्यक घटक होगा।
इसलिए, पोषण चिकित्सा पर बहुत ध्यान देना आवश्यक है। यह ज्ञात है कि सभी आवश्यक पदार्थों से भरपूर एक उचित ढंग से बना संतुलित आहार ही सामान्य उपचार का आधार है।
ग्रंथ सूची सूची
- http://www.drdautov.ru/pitanie/1_1.htm
- http: ///10diet.net.html
- http://www.inflora.ru/.html
- मज़्नेव एन.आई. विश्वकोश पारंपरिक औषधि... ईडी। आठवां, रेव. और जोड़। - एम।: "मार्टिन", 2004. - 416 एस।
- http://www.fictionbook.ru।
फेफड़ों के रोगों के लिए पोषण संबंधी सहायता आहार-विज्ञान में अपेक्षाकृत नई सीमा है, विशेष रूप से gerontodietology में। यह ज्ञात है कि कई पुराने रोगी पीड़ित हैं जीर्ण रोगफेफड़ों में प्रोटीन-ऊर्जा की कमी होती है, जो शरीर की प्रतिरक्षा रक्षा की प्रकृति पर श्वसन की मांसपेशियों की संरचना और कार्य, गैस विनिमय, हृदय और तंत्रिका तंत्र की गतिविधि को नकारात्मक रूप से प्रभावित करती है। कम अध्ययन किया गया है कि कुपोषण के फेफड़ों के वास्तुशास्त्र पर प्रतिकूल प्रभाव और चोट के बाद इसकी वसूली, सर्फेक्टेंट के उत्पादन पर, साथ ही साथ अन्य को लागू करने की संभावना पर भी अध्ययन किया गया है। चयापचय प्रक्रियाएं.
स्वस्थ लोगों में और वातस्फीति के रोगियों में, शरीर के वजन और डायाफ्राम के वजन के बीच सीधा संबंध होता है। इसके अलावा, प्रोटीन-ऊर्जा की कमी वाले रोगियों में, अधिकतम श्वसन और श्वसन दबाव की ऊंचाई पर श्वसन की मांसपेशियों की ताकत में कमी होती है।
फेफड़ों में गैस विनिमय और चयापचय दर पर पोषण की स्थिति के प्रभाव का अध्ययन करने के लिए कई अध्ययनों से पता चला है कि सामान्य गैस विनिमय और इष्टतम चयापचय दर को बनाए रखने के लिए कैलोरी का पर्याप्त सेवन आवश्यक है।
पुराने जानवरों पर किए गए प्रयोगों से पता चला है कि प्रोटीन और कैलोरी की अपर्याप्त मात्रा उनके निरंतर न्यूट्रोफिल-निर्भर कार्य के बावजूद वायुकोशीय मैक्रोफेज के टी-लिम्फोसाइट-निर्भर कार्य में कमी की ओर ले जाती है। इस प्रकार, सामान्य संवेदनशीलता के साथ संक्रामक रोगकुपोषित रोगियों में फेफड़ों के श्लेष्म झिल्ली की स्थानीय प्रतिरक्षा के विकार विकसित हो सकते हैं।
प्रायोगिक साक्ष्य यह भी बताते हैं कि पर्याप्त पोषण खेल सकता है महत्वपूर्ण भूमिकासर्फैक्टेंट उत्पादन की प्रक्रिया में और फेफड़ों के सामान्य आर्किटेक्चर की बहाली के मामले में उनके नुकसान के मामले में, हालांकि, इन अवलोकनों का नैदानिक महत्व अभी तक पूरी तरह से स्पष्ट नहीं है।
रोग प्रक्रिया की प्रकृति के आधार पर, फेफड़ों के सभी रोगों को तीव्र और पुरानी में विभाजित किया जाता है। यह पोषण देखभाल (संभावित लाभ, प्रतिकूल प्रभाव और नैदानिक प्राथमिकताएं) में अंतर बताता है।
भाग 1. पुरानी फेफड़ों की बीमारियां
पुरानी फेफड़ों की बीमारियों के बहुमत बाहरी श्वसन (अकेले या संयोजन में) के यांत्रिकी में अवरोधक या प्रतिबंधात्मक क्षति के गठन द्वारा पैथोफिजियोलॉजिकल रूप से दर्शाए जाते हैं।
पुरानी फेफड़ों की बीमारियों की संरचना में, क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (सीओपीडी) सबसे आम हैं, जो 14% से अधिक पुरुषों और 8% वृद्ध महिलाओं में होती हैं। सीओपीडी में शामिल हैं: वातस्फीति, क्रोनिकल ब्रोंकाइटिसऔर ब्रोन्कियल अस्थमा।

फेफड़ों के पुराने रोगों के रोगियों में प्रोटीन-ऊर्जा की कमी
क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज के मरीजों में प्रोटीन-ऊर्जा की कमी बेहद आम है। विभिन्न अध्ययनों के अनुसार, यह साइडर 19-25% रोगियों में देखा जाता है, जो इन रोगियों के अस्तित्व को नकारात्मक रूप से प्रभावित करता है। रोगियों के इस समूह में प्रगतिशील वजन घटाने के साथ, उन रोगियों की तुलना में मृत्यु दर काफी (2 गुना) अधिक है, जिनका वजन कम नहीं हुआ था।
पूर्वव्यापी विश्लेषण में, यह यथोचित रूप से दिखाया गया था कि अध्ययन की शुरुआत में आदर्श शरीर के वजन के 90% से कम वजन वाले वृद्ध रोगियों में, सामान्य रूप से, फुफ्फुसीय रोग से जुड़ी जटिलताओं को समाप्त करने के बाद भी, 5 वर्षों के भीतर उच्च मृत्यु दर थी। . यह प्रभाव मध्यम रुकावट वाले रोगियों में देखा गया था (जबरन श्वसन मात्रा आवश्यक के 46% से अधिक) और जिन लोगों को गंभीर रुकावट थी (जबरन श्वसन मात्रा आवश्यक के 35% से कम), और इसलिए, फेफड़े के कार्य पर निर्भर नहीं थे . इस प्रकार, प्रगति में सीओपीडी उपचारसहवर्ती प्रोटीन-ऊर्जा की कमी की उपस्थिति में इन रोगियों में प्रतिकूल रोग का निदान नहीं बदला। दिलचस्प बात यह है कि क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज और प्रोटीन-ऊर्जा की कमी वाले रोगियों में श्वसन विफलता और क्रोनिक ब्रोंकाइटिस के क्लासिक लक्षणों की अनुपस्थिति अधिक स्पष्ट होती है।
फेफड़ों की पुरानी बीमारी वाले रोगियों में प्रोटीन-ऊर्जा कुपोषण के संभावित पैथोफिजियोलॉजिकल तंत्र:
- जठरांत्र संबंधी मार्ग के कार्यों में गिरावट;
- अपर्याप्त पोषण;
- ऑक्सीजन की खपत को कम करने के लिए बिगड़ा हुआ अनुकूली तंत्र (श्वसन की मांसपेशियों के काम को कम करने के हित में);
- परिवर्तित फुफ्फुसीय और हृदय संबंधी हेमोडायनामिक्स, अन्य ऊतकों को पोषक तत्वों की आपूर्ति को सीमित करना;
- एंटीऑक्सीडेंट विकार;
- बढ़े हुए चयापचय की स्थिति।
कुपोषण, क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज के रोगियों में आहार में प्रोटीन की कमी को भोजन के सेवन में कमी और ऊर्जा व्यय में वृद्धि, उच्च श्वसन दर से माध्यमिक द्वारा समझाया जाता है, जिसमें प्रतिरोधक भार बढ़ता है और श्वसन की मांसपेशियों की दक्षता कम हो जाती है। इसके अलावा, तनाव के दौरान कैलोरी और प्रोटीन का अपर्याप्त सेवन हो सकता है, सर्जिकल हस्तक्षेपया किसी संक्रमण में शामिल होना जब ऊर्जा की आवश्यकता बढ़ जाती है। इस प्रकार, फेफड़े के कार्य और पोषण की स्थिति में क्रमिक गिरावट हो सकती है।
शोध के परिणामों से पता चला है कि वजन घटाने के साथ और बिना वजन घटाने वाले क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज वाले रोगियों में वास्तविक ऊर्जा की आवश्यकता हैरिस-बेनेडिक्ट समीकरण का उपयोग करके गणना किए गए मूल्य से काफी अधिक है। हालांकि इन रोगियों में चयापचय में वृद्धि हुई है, लेकिन उनके पास वसा ऑक्सीकरण की प्रबलता के साथ तनाव में होने वाली वृद्धि हुई अपचय नहीं है। ऊर्जा आवश्यकताओं में वृद्धि श्वसन की मांसपेशियों द्वारा ऑक्सीजन की खपत में वृद्धि से जुड़ी हो सकती है। अधिक उच्च स्तरस्वस्थ लोगों की तुलना में सीओपीडी के रोगियों में श्वसन की मांसपेशियों की ऊर्जा खपत, संभवतः हाइपरमेटाबोलिज्म की स्थिति बनाए रखती है और यदि कैलोरी की खपत उनकी खपत से अधिक हो जाती है तो शरीर के वजन में प्रगतिशील कमी आती है।
अधिकांश अध्ययन कैलोरी के पर्याप्त सेवन को प्रदर्शित करते हैं, जिसकी आवश्यकता सीओपीडी के रोगियों में आराम की स्थिति के लिए गणना या मापी जाती है। हालांकि, उन्होंने इस पर ध्यान नहीं दिया आवश्यक धनकिसी दिए गए रोगी के लिए उनकी वास्तविक पर्याप्तता का आकलन करने के लिए जोरदार शारीरिक गतिविधि या अंतःक्रियात्मक बीमारी के लिए कैलोरी और प्रोटीन।
सामान्य (बेसलाइन) स्तर से ऊपर कैलोरी और प्रोटीन का सेवन बढ़ाने का प्रयास इन रोगियों में श्वसन और श्वसन के कारण मुश्किल हो सकता है। जठरांत्रिय विकार(जैसे, एनोरेक्सिया, जल्दी तृप्ति, सांस की तकलीफ, कमजोरी, सूजन, कब्ज, दंत समस्याएं)। इनमें से कुछ लक्षण (सूजन, जल्दी तृप्ति, एनोरेक्सिया) डायाफ्रामिक पेशी के चपटे होने से जुड़े हो सकते हैं और इस प्रकार प्रभावित कर सकते हैं पेट की गुहा... सीओपीडी वाले हाइपोक्सिक रोगियों में, भोजन के साथ डिस्पेनिया बढ़ सकता है, जो भोजन के सेवन की मात्रा को और सीमित कर देता है। छोटे, अधिक बार-बार भोजन करने से इनमें से कुछ स्थितियों को कुछ हद तक कम किया जा सकता है।
अध्ययन जिसमें कुपोषण और सीओपीडी के रोगियों को एक विशेष खाद्य उत्पाद से समृद्ध एक चिकित्सीय आहार निर्धारित किया गया था जिसमें प्रोटीन मिश्रित शुष्क (एसबीकेएस) "डिसो®" "न्यूट्रिनोर" का मिश्रण होता है, जिसमें प्रति 100 ग्राम उत्पाद में 40 ग्राम प्रोटीन होता है। इस संवर्धन विधि की प्रभावशीलता आहार भोजनप्रोटीन और बूस्ट पोषण का महत्वउपभोग किए गए भोजन की मात्रा में वृद्धि किए बिना भोजन राशन।
यह दिखाया गया है कि सीओपीडी और कम शरीर के वजन वाले रोगियों को सामान्य शरीर के वजन वाले रोगियों के समान ऊर्जा की आवश्यकता होती है। लेकिन पहले समूह में, उनकी मापी गई ऊर्जा आवश्यकता के सापेक्ष कैलोरी का सेवन कम होता है।
सीओपीडी के लिए पोषण चिकित्सा
सीओपीडी में, श्वसन की मांसपेशियों की ताकत, विशेष रूप से डायाफ्राम, उनके द्रव्यमान, साथ ही रोगी के शरीर के समग्र कामकाज को अनुकूलित करने की क्षमता को बनाए रखने पर जोर दिया जाता है।
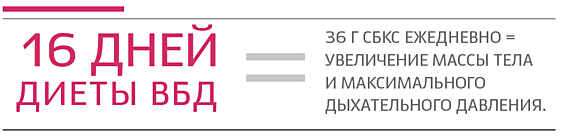
कई अध्ययनों से पता चला है कि 16 दिनों से अधिक समय तक रोगियों के शरीर में अतिरिक्त कैलोरी और प्रोटीन के सेवन से शरीर के वजन में उल्लेखनीय वृद्धि होती है और अधिकतम में सुधार होता है। श्वसन दबावफुफ्फुसीय विकृति के बिना एक ही उम्र के व्यक्तियों की तुलना में।
सीओपीडी के रोगियों के लंबे अवलोकन के साथ, प्रोटीन की बढ़ी हुई मात्रा के साथ आहार के पालन के 3 महीने बाद (चिकित्सीय आहार में सूखे प्रोटीन मिश्रित मिश्रण के 36 ग्राम सहित), उनके शरीर के वजन में वृद्धि और अन्य मानवशास्त्रीय डेटा नोट किया गया था, श्वसन की मांसपेशियों की ताकत में वृद्धि देखी गई, सामान्य भलाई में सुधार और 6 मिनट की पैदल दूरी की सहनशीलता, साथ ही साथ सांस की तकलीफ की डिग्री को कम करना। उच्च प्रोटीन आहार के पालन की लंबी अवधि के साथ-साथ में वृद्धि के साथ गठीला शरीररोगियों के शरीर, श्वसन की मांसपेशियों के कार्यों में और सुधार हुआ।
दिलचस्प बात यह है कि शुरू में कम शरीर के वजन और कम कैलोरी वाले रोगियों को प्राप्त होता है महान लाभप्रोटीन मिश्रित सूखे के मिश्रण का एक विशेष खाद्य उत्पाद खाने से, खासकर अगर यह लंबे समय तक रहता है, जबकि उनका वजन काफी बढ़ जाता है। इसलिए, श्वसन की मांसपेशियों के कार्य में सुधार की संभावना शरीर के वजन में वृद्धि की डिग्री और संभवतः प्रारंभिक घाटे की गंभीरता से जुड़ी हो सकती है।
इस श्रेणी के रोगियों में कैलोरी के पर्याप्त सेवन की समस्या आहार-प्रेरित थर्मोजेनेसिस के कारण हो सकती है: यह दिखाया गया है कि रोगी कम पोषणसीओपीडी के साथ संयुक्त रूप से गैर-सीओपीडी रोगियों की तुलना में भोजन के बाद आराम से ऑक्सीजन की खपत में अधिक वृद्धि होती है।
ऐसे कोई दीर्घकालिक अध्ययन नहीं हैं जो सीओपीडी वाले बुजुर्ग रोगियों में समग्र पूर्वानुमान में सुधार के लिए पोषण संबंधी सहायता को एक मानदंड के रूप में मानते हैं। यदि उत्तरजीविता वजन बढ़ने से जुड़ी है और यह एक स्वतंत्र चर है, और आहार में प्रोटीन मिश्रित सूखे मिश्रण को शामिल करने से शरीर के वजन में सुधार और रखरखाव हो सकता है, तो रोगियों के इस समूह में पोषण अनुकूलन के साथ जीवित रहने की उम्मीद की जाती है। यह स्पष्ट नहीं है कि श्वसन क्रिया पर इसके संभावित प्रभाव से क्या सुधार हो सकता है नैदानिक परिणाम: प्रतिरक्षात्मक, बेहतर गैस विनिमय, फेफड़े या सर्फेक्टेंट उत्पादन में पुनर्योजी प्रक्रियाओं पर प्रभाव। अल्पकालिक अध्ययनों के मिश्रित परिणामों के बावजूद, आज तक, सीओपीडी के रोगियों में विशेष खाद्य उत्पादों एसबीसीएस के उपयोग के लिए नैदानिक औचित्य काफी स्पष्ट है।
आहार वेक्टर
चूंकि सीओपीडी रोगियों के पास सीमित श्वसन आरक्षित है, इसलिए संभावना है कि एक आहार जिसमें उच्च सामग्रीश्वसन प्रणाली के लिए कार्बोहाइड्रेट अवांछनीय होगा। अधिक वसा वाला आहार स्वास्थ्यवर्धक होता है। अध्ययन से पता चला है कि सीओपीडी और हाइपरकेनिया (कार्बोहाइड्रेट से कैलोरी 28%, वसा से - 55%) के रोगियों में 5-दिवसीय कम कार्बोहाइड्रेट आहार से सीओ 2 का उत्पादन काफी कम होता है और 5 दिनों की तुलना में सीओ 2 का धमनी आंशिक दबाव होता है। कार्बोहाइड्रेट आहार (कार्बोहाइड्रेट से कैलोरी - 74%, वसा से - 9.4%)। एक महत्वपूर्ण कार्यात्मक पैरामीटर (12-मिनट की पैदल दूरी) का आकलन किया गया था और सीओपीडी रोगियों द्वारा तय की गई दूरी को कम करने के लिए उच्च कार्बोहाइड्रेट सेवन पाया गया था, जिसकी तुलना प्लेसीबो से की गई थी।
मैक्रो- और माइक्रोलेमेंट्स के आदान-प्रदान में व्यवधान
इलेक्ट्रोलाइट की कमी जैसे हाइपोफॉस्फेटेमिया, हाइपोकैलिमिया और हाइपोकैल्सीमिया श्वसन की मांसपेशियों के कार्य पर प्रतिकूल प्रभाव डाल सकते हैं। यह दिखाया गया है कि तीव्र श्वसन विफलता और हाइपोफॉस्फेटिमिया वाले रोगियों में फास्फोरस की कमी को पूरा करने के बाद डायाफ्राम के सिकुड़ा कार्य में सुधार होता है। यह अवलोकन सीओपीडी वाले बुजुर्ग रोगियों के लिए विशेष रूप से प्रासंगिक है, जिन्हें यांत्रिक वेंटिलेशन की आवश्यकता होती है, क्योंकि वे आमतौर पर श्वसन एसिडोसिस को ठीक करने के बाद इंट्रासेल्युलर परिवर्तनों का अनुभव करते हैं। हाइपोफॉस्फेटेमिया की नैदानिक अभिव्यक्तियाँ इंट्रासेल्युलर फास्फोरस भंडार की कमी से उत्पन्न होती हैं, जो एक नियम के रूप में, पुरानी हाइपोफॉस्फेटेमिया के साथ होती है।
यह बताया गया है कि सीरम कैल्शियम के स्तर में तेज गिरावट भी डायाफ्राम के अधिकतम संकुचन को कम कर सकती है।
हाइपोकैलेमिक श्वसन गिरफ्तारी का एक मामला वर्णित है, अर्थात, श्वसन की मांसपेशियों का हाइपोकैलेमिक पक्षाघात हुआ।
शोधकर्ताओं के लिए मैग्नीशियम काफी रुचि का है। यह पाया गया कि यह एडिनाइलेट साइक्लेज को सक्रिय करता है, जो सीएमपी के गठन को उत्प्रेरित करता है, मस्तूल कोशिकाओं के क्षरण को रोकता है और ब्रांकाई की चिकनी मांसपेशियों को आराम प्रदान करता है। हाइपोमैग्नेसीमिया वाले रोगियों में, बाहरी श्वसन के कार्य में बाधा संबंधी गड़बड़ी और ब्रोंची की हिस्टामाइन की अतिसक्रियता पाई गई, जिन्हें मैग्नीशियम की तैयारी के प्रशासन द्वारा पूरी तरह या आंशिक रूप से ठीक किया गया था। मैग्नीशियम लवण के बाद अंतःशिरा प्रशासनब्रोन्कोडायलेटर प्रभाव पड़ता है, अस्थमा के हमलों को रोकता है, साथ ही साथ दमा की स्थिति, श्वसन की मांसपेशियों के संकुचन के बल को बढ़ाता है और ब्रोन्कियल अस्थमा और अन्य प्रतिरोधी फुफ्फुसीय रोगों के रोगियों में फुफ्फुसीय उच्च रक्तचाप को कम करता है। इस प्रकार, नैदानिक और प्रयोगात्मक अवलोकन ब्रोन्कियल धैर्य, फुफ्फुसीय धमनी में दबाव और श्वसन की मांसपेशियों की सिकुड़न के नियमन में मैग्नीशियम आयनों की भागीदारी का संकेत देते हैं। इलेक्ट्रोलाइट पुनःपूर्ति अंततः प्रोटीन उपचय की तुलना में अधिक महत्वपूर्ण साबित हो सकती है और इसके परिणामस्वरूप श्वसन की मांसपेशियों की ताकत में नाटकीय सुधार हो सकता है।
ट्रेस तत्वों और विटामिन की भूमिका
सूक्ष्म पोषक तत्वों, विटामिन और श्वसन रोगों के बीच संबंधों पर ध्यान बढ़ गया है। विटामिन सी, जिंक, कॉपर के स्तर के साथ ब्रोंकाइटिस के श्वसन लक्षणों की निर्भरता, निकोटिनिक एसिडरक्त सीरम में।
विटामिन सी एक एंटीऑक्सिडेंट है, और तांबा एंजाइम लाइसिल ऑक्सीडेज के लिए एक महत्वपूर्ण सहकारक है, जो लोचदार फाइबर और ग्लाइकोसामिनोग्लाइकेन्स के संश्लेषण में शामिल होता है जो ब्रोंची के ढांचे (बेसल टोन) के संरचनात्मक घटक को बनाते हैं। तांबे की गंभीर कमी से ब्रोंची की लोच में कमी आ सकती है।
स्तनधारियों में कृत्रिम रूप से प्रेरित तांबे की कमी की स्थिति के तहत, फेफड़ों में इलास्टिन में तेज कमी के परिणामस्वरूप प्राथमिक वातस्फीति का विकास देखा गया था। फेफड़े के ऊतकों में एक अपरिवर्तनीय दोष का कारण कॉपर युक्त एंजाइम लाइसिल ऑक्सीडेज का निष्क्रिय होना, सुपरऑक्साइड डिसम्यूटेज का अवसाद और लिपिड पेरोक्सीडेशन का संबंधित गहनता है।
चयनात्मक जस्ता की कमी से थाइमस का हाइपोप्लासिया हो जाता है, हार्मोन गतिविधि में कमी आती है थाइरॉयड ग्रंथिऔर टी-सेल लिम्फोसाइटोसिस को बढ़ावा देता है। यह माना जाता है कि रक्त के सूक्ष्म तत्व संरचना में परिवर्तन श्वसन रोगों में द्वितीयक इम्युनोडेफिशिएंसी राज्यों के गठन के कारणों में से एक है।
लिपिड पेरोक्सीडेशन और एंटीऑक्सीडेंट रक्षा प्रणाली की गतिविधि को नियंत्रित करने के लिए ट्रेस तत्वों की क्षमता पर डेटा उल्लेखनीय हैं। यह ज्ञात है कि तांबा, जस्ता और मैंगनीज सुपरऑक्साइड डिसम्यूटेज, सेलेनग्लूटाथियोन पेरोक्सीडेज का हिस्सा हैं। ये एंजाइम इंट्रासेल्युलर एंटीऑक्सीडेंट सिस्टम के घटक हैं। सेरुलोप्लास्मिन, मुख्य बाह्य कोशिकीय एंटीऑक्सिडेंट में से एक, तांबा युक्त प्रोटीन के वर्ग से संबंधित है। जिंक, जो प्रोटीन के सल्फहाइड्रील समूहों, फॉस्फोलिपिड्स के फॉस्फेट अवशेषों और सियालिक एसिड के कार्बोक्सिल समूहों के साथ रासायनिक बंधन बनाता है, में झिल्ली-स्थिरीकरण प्रभाव होता है। तांबे और जस्ता की कमी से ऊतकों में मुक्त कणों का संचय होता है। अतिरिक्त आयनित लोहे में एक प्रॉक्सिडेंट प्रभाव होता है।
हाल के वर्षों में, अध्ययनों से पता चला है कि सीओपीडी वाले बुजुर्ग रोगियों में, और विशेष रूप से बुजुर्ग रोगियों में, इंट्रासेल्युलर एंटीऑक्सिडेंट ग्लूटाथियोन पेरोक्सीडेज के अवसाद से जुड़ी सेलेनियम की कमी है। सोडियम सेलेनाइट एडिटिव्स रोज की खुराक 14 दिनों के लिए 100 μg इस एंजाइम की गतिविधि को बढ़ाता है और काफी कम करता है नैदानिक अभिव्यक्तियाँब्रोन्कियल रुकावट।
आहार चिकित्सा की दिशा
फेफड़े की पुरानी बीमारियों को मुक्त कणों के हानिकारक प्रभाव से जोड़ा जा सकता है जब फेफड़े की प्राकृतिक एंटीऑक्सीडेंट रक्षा प्रणाली को दबा दिया जाता है (उदाहरण के लिए, धूम्रपान, बुढ़ापे में गंभीर संवहनी विकार) या अपर्याप्त (α-antitrypsin की कमी)। क्षति के लिए संवेदनशीलता में वृद्धि मुक्त कणआहार सूक्ष्म पोषक तत्वों की कमी में भी योगदान दे सकता है और उन कारकों में से एक हो सकता है जो लिपिड पेरोक्सीडेशन की अत्यधिक सक्रियता की ओर ले जाते हैं।
सीओपीडी के लिए आहार चिकित्सा का उद्देश्य नशा को कम करना और शरीर की सुरक्षा को बढ़ाना, श्वसन पथ के उपकला के पुनर्जनन में सुधार करना और ब्रांकाई में उत्सर्जन को कम करना है। इसके अलावा, आहार प्रोटीन, विटामिन और खनिज लवण, बख्शते गतिविधि के महत्वपूर्ण नुकसान की भरपाई के लिए प्रदान करता है कार्डियो-वैस्कुलर सिस्टम के, गैस्ट्रिक स्राव की उत्तेजना, हेमटोपोइजिस।
उच्च प्रोटीन आहार (वीबीडी)
क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज वाले मरीजों को उच्च ऊर्जा मूल्य (2080-2690 किलो कैलोरी) का उच्च प्रोटीन आहार (आईएपी) निर्धारित करने की सलाह दी जाती है, जिसमें पूर्ण प्रोटीन की उच्च सामग्री होती है - 110-120 ग्राम (जिसमें से कम से कम 60% पशु मूल), 80-90 ग्राम वसा कोटा और 250-350 ग्राम के शारीरिक मानदंड के भीतर कार्बोहाइड्रेट सामग्री (एक अतिशयोक्ति के साथ, कार्बोहाइड्रेट की मात्रा 200-250 ग्राम तक कम हो जाती है)।
यदि आप उच्च प्रोटीन आहार का पालन करते हैं, तो विटामिन ए, सी, समूह बी (गेहूं की भूसी और गुलाब कूल्हों का काढ़ा, यकृत, खमीर, ताजे फल और सब्जियां, उनके रस), साथ ही साथ कैल्शियम से भरपूर खाद्य पदार्थों को बढ़ाने की योजना है। , फास्फोरस, तांबा और जस्ता लवण। सब्जियों, फलों, जामुन और उनसे रस, मांस और मछली शोरबा को शामिल करने से भूख में वृद्धि होती है।
टेबल सॉल्ट को 6 ग्राम / दिन तक सीमित करने से एक विरोधी भड़काऊ प्रभाव पड़ता है, शरीर में एक्सयूडीशन, द्रव प्रतिधारण को कम करता है और इस तरह गठन के दौरान संचार विफलता के विकास को रोकता है। फुफ्फुसीय हृदय... आहार मुक्त तरल पदार्थ के प्रतिबंध के लिए प्रदान करता है, जो स्रावित थूक की मात्रा को कम करने में मदद करता है और एक कोमल आहार प्रदान करता है हृदयसिस्टम
रूस के स्वास्थ्य मंत्रालय के आदेश द्वारा अनुमोदित चिकित्सा पोषण के मानदंडों के अनुसार 21 जून, 2013 नंबर 395n "चिकित्सा पोषण के मानदंडों के अनुमोदन पर", सीओपीडी के साथ एक रोगी, एक उच्च प्रोटीन आहार के अधीन , एक विशेष शुष्क प्रोटीन मिश्रित खाद्य उत्पाद का दैनिक 36 ग्राम प्राप्त करना चाहिए। उदाहरण के लिए, एसबीकेएस "डिसो®" "न्यूट्रिनोर" का उपयोग करते समय, रोगी का आहार उच्च गुणवत्ता वाले पूर्ण और आसानी से पचने योग्य प्रोटीन के 14.4 ग्राम से समृद्ध होता है।
ब्रोन्कियल अस्थमा के लिए आहार चिकित्सा
यदि कुछ उत्पादों के प्रति असहिष्णुता का कोई संकेत नहीं है, तो ब्रोन्कियल अस्थमा के रोगियों को शारीरिक रूप से सलाह दी जाती है अच्छा पोषक, लेकिन मजबूत मांस और मछली शोरबा, टेबल नमक, मसालेदार और नमकीन खाद्य पदार्थ, मसाले, मसाला और सुपाच्य कार्बोहाइड्रेट (चीनी, शहद, चॉकलेट, आदि) युक्त उत्पादों के प्रतिबंध के साथ। यह ज्ञात है कि ब्रोन्कियल अस्थमा के कम से कम कुछ रोगी सोडियम के प्रति संवेदनशील होते हैं। सोडियम क्लोराइड के खाद्य योजक ब्रोन्कियल धैर्य में गिरावट और ब्रोंची की गैर-विशिष्ट अति सक्रियता में वृद्धि का कारण बनते हैं।
चूंकि श्वसन पथ के श्लेष्म झिल्ली में भड़काऊ प्रक्रिया अस्थमा के पैथोफिज़ियोलॉजी में एक केंद्रीय भूमिका निभाती है, इसलिए आवश्यक ω -3 युक्त खाद्य योजक के साथ आहार को पूरक करके ब्रोन्कियल अतिसक्रियता में कमी प्राप्त की जा सकती है। वसा अम्ल(जैसे ईकोनोल तेल, मछली का तेल, कॉड लिवर), जो साइटोकिन्स पर एक संशोधित प्रभाव डाल सकता है।
मछली के तेल का प्रभाव
कई परीक्षणों ने विरोधी भड़काऊ प्रभाव का प्रदर्शन किया मछली का तेलब्रोन्कियल अस्थमा के साथ। अध्ययनों से पता चला है कि -3-पॉलीअनसेचुरेटेड फैटी एसिड के साथ कोशिका झिल्ली में एराकिडोनिक एसिड के प्रतिस्थापन के कारण देर से एलर्जी की प्रतिक्रिया की गंभीरता में उल्लेखनीय कमी आई है, जो सूजन के लिपिड मध्यस्थों (5-लिपोक्सीजेनेस और साइक्लोऑक्सीजिनेज) के उत्पादन को रोकता है। ) और साइटोकिन्स के लिए ऊतक प्रतिक्रिया को कम करें। इससे रोग के दौरान गुणात्मक परिवर्तन होते हैं: घुटन के गंभीर हमले अक्सर कम होते हैं, दवाओं की खुराक कम हो जाती है।
पिछले दो दशकों में अस्थमा के प्रसार में वृद्धि पशु वसा की खपत में कमी और -6-पॉलीअनसेचुरेटेड फैटी एसिड युक्त मार्जरीन और वनस्पति तेलों के उपयोग में वृद्धि के साथ जुड़ी हुई है, जो प्रो-इंफ्लेमेटरी के उत्पादन और गतिविधि को बढ़ा सकती है। साइटोकिन्स जैसे IL-1, IL-6। TNF-α द्वारा प्रेरित IL-1 और IL-6 का उत्पादन लिनोलिक एसिड के आहार सेवन से जुड़ा है। के अतिरिक्त, लिनोलिक एसिड- यह एराकिडोनिक एसिड का अग्रदूत है, जो प्रोस्टाग्लैंडीन ई 2 में परिवर्तित हो जाता है, जो बदले में, टी-लिम्फोसाइटों को प्रभावित करता है, जी-इंटरफेरॉन के गठन को कम करता है, इंटरल्यूकिन -4 (आईएल -4) के संश्लेषण को प्रभावित किए बिना। इससे एलर्जी संवेदीकरण का विकास हो सकता है, क्योंकि IL-4 IgE के संश्लेषण को बढ़ावा देता है, जबकि g-इंटरफेरॉन का विपरीत प्रभाव पड़ता है। आहार के प्रतिकूल प्रभावों को प्रोस्टाग्लैंडीन E2 के बढ़े हुए संश्लेषण के माध्यम से मध्यस्थ किया जा सकता है, जो बदले में IgE उत्पादन को बढ़ा सकता है, जबकि w-3 पॉलीअनसेचुरेटेड फैटी एसिड प्रोस्टाग्लैंडीन E2 के गठन को रोकता है।
पोषण में बारीकियां
महामारी विज्ञान के आंकड़ों से संकेत मिलता है कि आहार मैग्नीशियम का कम सेवन बिगड़ा हुआ फेफड़े के कार्य, ब्रोन्कियल प्रतिक्रियाशीलता में वृद्धि और सांस की तकलीफ से जुड़ा है, जिसका उल्लेख लेख में पहले किया गया था। भोजन से मैग्नीशियम का बढ़ा हुआ सेवन सुधार करने में मदद करता है सामान्य हालतब्रोन्कियल अस्थमा के रोगी।
भोजन के साथ विटामिन सी और मैंगनीज के सेवन में कमी के साथ-साथ बिगड़ा हुआ ब्रोन्कियल प्रतिक्रियाशीलता के जोखिम में पांच गुना से अधिक की वृद्धि होती है। इस प्रकार, एक एंटीऑक्सीडेंट आहार और जैविक रूप से सक्रिय योजक(आहार की खुराक) एक एंटीऑक्सिडेंट प्रभाव के साथ ब्रोन्कियल अस्थमा की घटनाओं और रोग के पाठ्यक्रम पर एक संशोधित प्रभाव डाल सकता है।
बुजुर्गों से अधिक उम्र के रोगियों में उतराई और आहार चिकित्सा, जिसे रोगी की अनिवार्य सहमति से अस्पताल में किया जाना चाहिए, ने खुद को अच्छी तरह साबित कर दिया है। अनलोडिंग अवधि की अवधि आमतौर पर 2-3 सप्ताह से अधिक नहीं होती है। वसूली की अवधिअवधि अनलोडिंग अवधि से मेल खाती है।

ब्रोन्कियल अस्थमा और खाद्य एलर्जी
ब्रोन्कियल अस्थमा के रोगियों में, अंतर्जात अस्थमा के रोगियों के एक समूह को प्रतिष्ठित किया जाता है, जिसमें खाद्य एलर्जी के प्रति संवेदनशीलता का पता लगाया जाता है। विशेष रूप से, 6% अस्थमा के रोगी अलग-थलग रिपोर्ट करते हैं खाद्य प्रत्युर्जताएक या अधिक खाद्य पदार्थों से सच्ची खाद्य एलर्जी है।
ब्रोन्कियल अस्थमा के लगभग 5-8% मामलों में खाद्य और खाद्य योज्य ट्रिगर महत्वपूर्ण भूमिका निभाते हैं। खाद्य एलर्जी में श्वसन संबंधी लक्षणों की भागीदारी 40% तक होती है। एक विश्वसनीय निदान केवल खाद्य एलर्जी और अस्थमा दोनों के लिए उपयोग की जाने वाली अनुसंधान विधियों के संयोजन से किया जा सकता है। ब्रोन्कियल रुकावट के गठन में, इस मामले में, एक नियम के रूप में, टाइप 1 प्रतिरक्षा प्रतिक्रियाएं शामिल होती हैं, जिसमें शामिल हैं रोग प्रक्रियाआईजीई एंटीबॉडी। अगले 1-2 दिनों में, एलर्जी की प्रतिक्रिया का एक देर से चरण विकसित होता है, जिसमें लिम्फोसाइटों और मोनोसाइट्स के साथ सेलुलर घुसपैठ हावी होती है, जो पुरानी सूजन की तस्वीर से मेल खाती है।
जब एलर्जेन भोजन के साथ फिर से प्रवेश करता है, तो मोनोन्यूक्लियर कोशिकाएं एक साइटोकाइन (हिस्टामाइन-उत्पादक कारक) का स्राव करती हैं, जो कि मस्तूल कोशिकाओं और बेसोफिल की झिल्लियों पर IgE के साथ संपर्क करती है, जबकि भड़काऊ मध्यस्थों की रिहाई को बढ़ाती है। इसलिए सक्रिय साइटोकिन उत्पादन ब्रोन्कियल अस्थमा के रोगियों में ब्रोन्कियल प्रतिक्रियाशीलता में वृद्धि के साथ संबंध रखता है।
चिकित्सा में बडा महत्वब्रोन्कियल अस्थमा की सामान्य बुनियादी चिकित्सा के अलावा, आंतों के श्लेष्म की पारगम्यता का सामान्यीकरण होता है। आवेदन एंटीथिस्टेमाइंसकेवल एलर्जी की प्रतिक्रिया के प्रारंभिक चरण को अवरुद्ध करने के लिए प्रभावी हो सकता है, जबकि देर से चरण की अभिव्यक्तियाँ, सेलुलर घुसपैठ सहित, कॉर्टिकोस्टेरॉइड दवाओं द्वारा अधिक सफलतापूर्वक बाधित हो सकती हैं।
फेफड़ों के अन्य पुराने रोग
वर्तमान में, अन्य पुरानी फेफड़ों की बीमारियों में पोषण के प्रभाव को अच्छी तरह से समझा नहीं गया है। हालांकि, चूंकि उनमें से अधिकतर श्वसन यांत्रिकी में श्वसन तनाव को शामिल करते हैं, सीओपीडी में श्वसन की मांसपेशियों के कार्य में सुधार करने के उद्देश्य से वे सिफारिशें भी महत्वपूर्ण होनी चाहिए।
हाइनर सिंड्रोम के लिए पोषण चिकित्सा
हाइनर सिंड्रोम एक पुरानी आवर्ती फेफड़ों की बीमारी है जिसकी विशेषता है क्रोनिक राइनाइटिस, फेफड़ों में घुसपैठ और फुफ्फुसीय हेमोसिडरोसिस का विकास, जठरांत्र रक्तस्राव, लोहे की कमी से एनीमिया... फुफ्फुसीय हेमोसाइडरोसिस का यह रूप अक्सर अधिग्रहित असहिष्णुता के साथ होता है गाय का दूधहालांकि, अंडे और सूअर के मांस के प्रति असहिष्णुता के साथ भी हो सकता है।
इस रोग की विशिष्ट अभिव्यक्तियाँ हैं परिधीय रक्त का ईोसिनोफिलिया और गाय के दूध में रक्त सीरम में अवक्षेप का बनना। हालांकि, प्रतिरक्षाविज्ञानी तंत्र अभी तक पूरी तरह से स्पष्ट नहीं किया गया है। यह IgE की मध्यस्थता वाली प्रतिरक्षा प्रतिक्रिया नहीं है।
आहार चिकित्सा - प्रेरक एलर्जेन (गाय का दूध, अंडे, सूअर का मांस) की अस्वीकृति।
भाग 2. तीव्र फेफड़ों के रोग
पर तीव्र रोगफेफड़ों के अतिशय अपचय, पोषण संबंधी सहायता का मुख्य उद्देश्य शरीर की बढ़ी हुई आवश्यकताओं को पूरा करना और प्रोटीन के टूटने को रोकना है।
तीव्र फेफड़ों के रोगों का एक विस्तृत श्रृंखला में प्रतिनिधित्व किया जा सकता है: स्थानीय से फेफड़ों में संक्रमण(निमोनिया) व्यापक वायुकोशीय क्षति, जैसे कि बुजुर्गों में देखा जाने वाला श्वसन संकट सिंड्रोम।
अधिकांश श्वसन रोगों के साथ भूख न लगना, थकान और सामान्य अस्वस्थता जैसी सामान्य शिकायतें होती हैं। जब इन लक्षणों को खांसी, सांस की तकलीफ और / या घुट के साथ जोड़ा जाता है, तो ज्यादातर मामलों में मुंह से भोजन करना असंभव हो जाता है: रोगी को श्वासनली इंटुबैषेण और यांत्रिक वेंटिलेशन की आवश्यकता होती है। कम मौखिक सेवन की अपेक्षित अवधि का अनुमान लगाना अक्सर मुश्किल होता है। यदि एक ही समय में एक नकारात्मक नाइट्रोजन संतुलन विकसित होता है, तो इसके परिणामस्वरूप डायाफ्राम के संकुचन का बल कमजोर हो सकता है, मात्रा घट सकती है। श्वसन गतिऔर प्रतिरक्षा प्रणाली की स्थिति में परिवर्तन, जो शरीर की वसूली को खतरे में डाल सकता है।
नैदानिक प्राथमिकताएं
गंभीर फेफड़ों की बीमारी (जैसे कि क्रुपस निमोनिया) में, चयापचय तनाव और पोषक तत्वों की आवश्यकता सेप्सिस, मल्टीट्रामा, गंभीर चोट, या जलन के समान होती है। ऋणात्मक नाइट्रोजन संतुलन, एक नियम के रूप में, अतिअपचय के चरण में होता है। कार्बोहाइड्रेट का चयापचय बदल जाता है। ग्लूकोज चयापचय में वृद्धि के कारण हाइपरग्लेसेमिया हो सकता है। सापेक्ष इंसुलिन प्रतिरोध के कारण, यकृत में ग्लूकोनोजेनेसिस में वृद्धि, और काउंटरिन्सुलर (कैटोबोलिक) हार्मोन (ग्लूकागन, एड्रेनालाईन और कोर्टिसोल) की अधिकता के कारण, लिपिड ऑक्सीकरण मुख्य रूप से मनाया जाता है, जो एक तनावग्रस्त रोगी में कैलोरी का मुख्य स्रोत हो सकता है।
हालांकि, सदमे और पॉलीसिस्टमिक अंग विफलता के मामले में, लिपिड का खराब उपयोग हो सकता है, जिससे शरीर में उनका संचय होता है। मस्तिष्क और अन्य ग्लूकोज पर निर्भर ऊतकों को ग्लूकोज की निरंतर आपूर्ति बनाए रखने के लिए, ग्लूकोनोजेनेसिस तेज होता है, मांसपेशी प्रोटियोलिसिस विकसित होता है (मांसपेशियों के प्रोटीन ग्लूकोनोजेनेसिस के लिए अमीनो एसिड का स्रोत होते हैं), जो एक नकारात्मक नाइट्रोजन संतुलन की ओर जाता है।
वी यह मामलाबेडसाइड पर अप्रत्यक्ष कैलोरीमेट्री का उपयोग करके ऊर्जा आवश्यकताओं को मापा जा सकता है या हैरिस-बेनेडिक्ट समीकरण का उपयोग करके अनुमान लगाया जा सकता है।
ऊर्जा नियंत्रण
तीव्र फेफड़ों की बीमारी वाले रोगियों में ऊर्जा आवश्यकताओं का सटीक मूल्यांकन विशेष रूप से महत्वपूर्ण है। अत्यधिक पैरेंट्रल और एंटरल पोषण से द्रव अधिभार, बिगड़ा हुआ ग्लूकोज सहिष्णुता और फैटी लीवर हो सकता है। अत्यधिक आंत्र पोषण दस्त का कारण बन सकता है। दूसरी ओर, कैलोरी की आवश्यकता को कम करके आंकने से मांसपेशियों में कमी के साथ कुपोषण और नकारात्मक नाइट्रोजन संतुलन होता है। एक ही समय पर, नकारात्मक प्रभावफुफ्फुसीय यांत्रिकी पर, श्वसन आंदोलनों की मात्रा कम हो जाती है, फेफड़े के डायाफ्राम और प्रतिरक्षा रक्षा तंत्र का कार्य बाधित हो जाता है, इस प्रकार इसकी आवश्यकता बढ़ जाती है कृत्रिम वेंटीलेशनफेफड़े।
श्वसन विफलता वाले रोगियों में यांत्रिक वेंटिलेशन को बंद करते समय पर्याप्त पोषण संबंधी सहायता महत्वपूर्ण है। इसका लक्ष्य तीव्र फेफड़ों के रोगों में चयापचय प्रक्रियाओं का संतुलन प्राप्त करना होना चाहिए, न कि केवल शरीर के वजन को बढ़ाना।
अधिक चाहते हैं नई जानकारीपोषण संबंधी मुद्दों पर?
व्यावहारिक सूचना पत्रिका "प्रैक्टिकल डायटेटिक्स" की सदस्यता लें!
कृत्रिम पोषण
नैदानिक संदेह के बावजूद, तीव्र फेफड़ों की चोट वाले रोगियों के लिए कई पोषण संबंधी रणनीतियां विकसित की गई हैं। मुख्य समस्याएं उपयुक्त सबस्ट्रेट्स का चुनाव हैं चिकित्सकीय व्यवस्थारोगी और सबसे अच्छा तरीकाउनका परिचय।
प्रोटीन, कार्बोहाइड्रेट या वसा का उपयोग करके कृत्रिम पोषण किया जा सकता है। आइए इन सबस्ट्रेट्स के फेफड़ों के रोगों के साथ संबंध के संदर्भ में उनके लाभों पर विचार करें।
तीव्र श्वसन विफलता वाले अधिकांश रोगी जिन्हें यांत्रिक वेंटिलेशन की आवश्यकता होती है, वे अंतर्जात प्रोटीन के टूटने के साथ हाइपरकेटाबोलिज्म की स्थिति में होते हैं। इसके अलावा, ग्लूकोज की सीमित आपूर्ति की शर्तों के तहत, ग्लूकोज पर निर्भर ऊतकों (मस्तिष्क, एरिथ्रोसाइट्स, और घाव भरने वाले घावों) की आवश्यकता अमीनो एसिड से ग्लूकोनोजेनेसिस के माध्यम से संतुष्ट होती है। भूखे रोगियों में प्रोटीन को बचाने के लिए ग्लूकोनोजेनेसिस का दमन प्रति दिन 100 ग्राम ग्लूकोज निर्धारित करके किया जाता है।
मल्टीट्रामा या सेप्सिस वाले मरीजों को सैद्धांतिक रूप से प्रति दिन 600 ग्राम या अधिक ग्लूकोज की आवश्यकता हो सकती है। अंतःशिरा वसा इमल्शन कार्बोहाइड्रेट के साथ संयोजन में उपयोग किए जाने पर प्रोटीन के संरक्षण में मदद करेगा (कार्बोहाइड्रेट से कम से कम 500 किलो कैलोरी / दिन)। बाहर से प्रोटीन का सेवन भी उनके अंतर्जात भंडार को बहाल कर सकता है। ग्लूकोनेोजेनेसिस के लिए एक सब्सट्रेट के रूप में, यह प्रोटियोलिसिस को सीमित कर देगा। सामान्य शरीर क्रिया विज्ञान और कोशिकाओं के कार्यों में प्रोटीन की प्राथमिकता भूमिका को ध्यान में रखते हुए, इसे बचाना किसी भी क्षति से उबरने का एक अभिन्न अंग है।
हालाँकि, यह याद रखना चाहिए कि प्रोटीन पूरकऑक्सीजन की खपत (प्रोटीन का थर्मल प्रभाव), मिनट वेंटिलेशन और हाइपोक्सिमिया बढ़ा सकते हैं। चिकित्सकीय रूप से, एक उच्च प्रोटीन आहार पहले से ही बढ़े हुए श्वसन मात्रा और / या सीमित श्वसन आरक्षित वाले रोगियों में सांस की तकलीफ को बढ़ा सकता है।
ग्लूकोज नियंत्रण
वितरित किए जाने वाले सबस्ट्रेट्स (प्रोटीन, कार्बोहाइड्रेट या वसा) का उपयुक्त मिश्रण नैदानिक स्थिति और प्राप्त किए जाने वाले लक्ष्यों पर निर्भर करता है। तीव्र या पुरानी श्वसन विफलता वाले रोगियों में, सीमित श्वसन भंडार के साथ, कार्बोहाइड्रेट मौजूद होते हैं हेअन्य सबस्ट्रेट्स की तुलना में श्वसन प्रणाली के लिए अधिक आवश्यकताएं, उनके ऑक्सीकरण के दौरान कार्बन डाइऑक्साइड के अपेक्षाकृत अधिक उत्पादन के कारण। ऑक्सीकृत ग्लूकोज के प्रत्येक अणु के लिए, कार्बन डाइऑक्साइड का एक अणु उत्पन्न होता है, जिससे श्वसन भागफल 1 के बराबर हो जाता है।
जब कार्बोहाइड्रेट का ऑक्सीकरण होता है, तो वसा या प्रोटीन के ऑक्सीकरण की तुलना में फेफड़ों से अधिक CO2 का उत्पादन होता है। यदि VCO2 बढ़ता है, तो रक्त में PaCO2 को सामान्य बनाए रखने के लिए वायुकोशीय गैस विनिमय भी बढ़ता है। वायुकोशीय वेंटिलेशन में वृद्धि श्वसन आंदोलनों की आवृत्ति में वृद्धि या फेफड़ों के मिनट वेंटिलेशन के कारण हो सकती है, जो बदले में, काम में वृद्धि करती है। श्वसन प्रणाली... इस प्रकार, बी . की नियुक्ति से श्वसन विफलता तेज हो सकती है हेकम फेफड़ों के कार्य वाले रोगियों के लिए ग्लूकोज की उच्च मात्रा।
वसा का कोटा बढ़ाना
पहले वसा इमल्शन और फिर ग्लूकोज, जो अंततः 50% गैर-प्रोटीन कैलोरी बनाते हैं, को जोड़कर रोगियों को पूर्ण पैरेंट्रल पोषण प्रदान करने के प्रयास में, यह नोट किया गया था कि वसा से भरपूर स्रोत से उच्च ग्लूकोज वाले स्रोत में स्विच करने के बाद सामग्री, CO2 उत्पादन में 20% की वृद्धि हुई और मिनट वेंटिलेशन - 26-71% की वृद्धि हुई। हाइपरमेटाबोलिज्म वाले रोगियों में, फेफड़ों के मिनट वेंटिलेशन को 121% तक बढ़ाया जा सकता है। इस परिणाम को ग्लूकोज से ट्राइग्लिसराइड्स के उत्पादन के दौरान जारी CO2 की मात्रा से समझाया जा सकता है, जो आहार वसा के अंतर्जात ट्राइग्लिसराइड्स में रूपांतरण द्वारा उत्पादित CO2 की मात्रा से 30 गुना अधिक है।
इस प्रकार, उन रोगियों के लिए जिनके पास सीमित श्वसन आरक्षित है और श्वसन विफलता का जोखिम है, कार्बोहाइड्रेट की तुलना में वसा के उच्च कोटा के साथ आहार निर्धारित करना अधिक उपयुक्त लगता है (लिपिड के कारण गैर-प्रोटीन कैलोरी का 50% से अधिक), और इन रोगियों को अधिक दूध पिलाने से बचना चाहिए। इस प्रकार, तीव्र श्वसन विफलता में वृद्धि से बचना संभव है या (यदि कृत्रिम वेंटिलेशन रद्द कर दिया गया है) सहज श्वास के लिए उनके संक्रमण को सुविधाजनक बनाने के लिए।
सूक्ष्म पोषक तत्वों (विटामिन, खनिज पदार्थ), अधिकांश रेडी-टू-यूज़ पोषण मिश्रण उनकी अनुशंसित आहार संबंधी आवश्यकताओं को पूरा करने के लिए प्रदान करते हैं या पूरक किए जा सकते हैं। इन मिश्रणों को मौजूदा तरल पदार्थ और इलेक्ट्रोलाइट की कमी या अधिशेष और / या अन्य नैदानिक स्थितियों (यकृत, गुर्दे, एंटरल, दिल या फुफ्फुसीय विफलता) को ठीक करने के लिए भी समायोजित किया जा सकता है।
कृत्रिम खिला मार्ग पैरेंट्रल या एंटरल हो सकता है। यदि रोगी स्वतंत्र रूप से खाने में सक्षम है, तो मौखिक पूरकता प्रमुख विधि है। यदि रोगी खाने में असमर्थ है, तो विकल्प एंटरल और पैरेंट्रल मार्गों के बीच है।
आंत्र पोषण
इस प्रकार का पूरक आहार गैस्ट्रिक या ग्रहणी ट्यूब का उपयोग करके किया जा सकता है। गैस्ट्रिक ट्यूब को स्थापित करना कम मुश्किल होता है, लेकिन श्वासनली इंटुबैषेण के बावजूद आकांक्षा और / या अस्पताल से प्राप्त निमोनिया जैसी जटिलताओं का कारण बनने की अधिक संभावना होती है।
गैस्ट्रिक पैरेसिस उन बुजुर्ग रोगियों में आम है जो गंभीर स्थिति में हैं, विशेष रूप से जिन्हें यांत्रिक वेंटिलेशन की आवश्यकता होती है। निचले एसोफेजियल स्फिंक्टर को पार करने वाली जांच की उपस्थिति गैस्ट्रिक सामग्री और फुफ्फुसीय आकांक्षा के पुनरुत्थान की अनुमति देती है। इसके अलावा, आंत्र पोषण द्वारा पेट के अम्लीय पीएच को बेअसर करने से पेट में बैक्टीरिया के अतिवृद्धि और ऑरोफरीनक्स के उनके बाद के उपनिवेशण को बढ़ावा मिलता है। सूक्ष्म आकांक्षा को कम करने के लिए, रोगी के बिस्तर के सिर को कम से कम 45 ° ऊपर उठाया जाना चाहिए। दुर्भाग्य से, एक इंटुबैटेड रोगी में इस स्थिति को बनाए रखना मुश्किल है क्योंकि फेफड़ों को शौचालय बनाने और दबाव अल्सर के जोखिम को कम करने के लिए बार-बार उलटा करना आवश्यक है। इन बिंदुओं के संबंध में, ग्रहणी में परिचय के लिए खाद्य जांच को रखना बेहतर होता है।
मां बाप संबंधी पोषण
अत्यधिक ऑस्मोलर समाधानों के उपयोग की अनुमति देते हुए, या एक परिधीय शिरा के माध्यम से कुल पैरेन्टेरल पोषण एक केंद्रीय शिरा के माध्यम से किया जा सकता है।
प्रशासन के परिधीय मार्ग के साथ, एक बड़े द्रव भार की आवश्यकता हो सकती है, जो प्रशासन के केंद्रीय मार्ग के लिए समान ऊर्जा आवश्यकताओं के अनुरूप होगा। चूंकि तीव्र फेफड़ों की चोट में पानी की गड़बड़ी आम है, इसलिए सीमित द्रव प्रशासन बेहतर है। श्वसन संकट वाले रोगियों में, वसा कैलोरी का एक बड़ा कोटा प्रशासित करना अधिक फायदेमंद होता है, जिसके परिणामस्वरूप श्वसन भागफल कम हो जाता है। यांत्रिक वेंटिलेशन को रोकने की कोशिश करते समय यह विशेष रूप से महत्वपूर्ण है।
अनुसंधान से पता चलता है कि जबकि वे एक उत्कृष्ट, दुबले कैलोरी स्रोत हैं, संभावित प्रभावप्रतिरक्षा प्रणाली के नियमन पर लिपिड इमल्शन गंभीर, अक्सर संक्रमित बुजुर्ग रोगियों में श्वसन हानि के साथ इतना महत्वपूर्ण हो सकता है कि वे यह सवाल उठा सकते हैं कि क्या उन्हें रोगियों के इस समूह में इस्तेमाल किया जाना चाहिए।
कुछ प्रायोगिक अध्ययनों से पता चला है कि लिनोलिक एसिड का एराकिडोनिक एसिड में रूपांतरण, प्रोस्टाग्लैंडीन और ल्यूकोट्रिएन का अग्रदूत, प्रतिरक्षा प्रतिक्रिया के साइटोकिन विनियमन पर एक मजबूत प्रभाव डाल सकता है। लिनोलेनिक एसिड, इसके विपरीत, प्रोस्टाग्लैंडीन और ल्यूकोट्रिएन के उत्पादन को कम कर सकता है और इसलिए भड़काऊ प्रतिक्रिया को कम कर सकता है। एक बुजुर्ग रोगी के शरीर में आहार और सूजन प्रतिक्रिया के बीच संबंध, यदि प्रारंभिक में नहीं है, तो अध्ययन के अंतिम चरण से बहुत दूर है।
रूसी संघ के शिक्षा और विज्ञान मंत्रालय
GOU SPO "किरोव एविएशन कॉलेज"
अनुशासन पर सार "भौतिक संस्कृति"
"विभिन्न रोगों के लिए पोषण चिकित्सा"
काम पूरा हो गया है
तृतीय वर्ष के छात्र, जीआर। एम 31
क्रोपाचेवा वेरोनिका अलेक्जेंड्रोवना
विशेषता: 080501 "प्रबंधन"
परिचय …………………………………………………………………… 3
अध्याय I. मस्कुलोस्केलेटल सिस्टम के रोगों में तर्कसंगत पोषण के सिद्धांत ……………………………………………… 4
द्वितीय अध्याय। श्वसन प्रणाली के रोगों के लिए चिकित्सीय पोषण ... ... ... ... .... 6
अध्याय III। हृदय प्रणाली के रोगों के लिए पोषण ............ 10
अध्याय IV। पेट के रोगों के रोगियों के लिए आहार चिकित्सा ……………… .13
अध्याय वी। उत्पाद जो प्रतिरक्षा प्रणाली को सक्रिय करते हैं ………………… … 16
निष्कर्ष …………………………………………………………… ..19
ग्रंथ सूची सूची ……………………………………… 20
परिचय
लोगों ने लंबे समय से यह समझा है कि स्वास्थ्य को बनाए रखने के लिए खाने-पीने की अधिकता से बचना आवश्यक है। हमारे पूर्वजों का भोजन अब की तुलना में स्वास्थ्यवर्धक था, और निस्संदेह अधिक प्राकृतिक था। स्वाद और शेल्फ लाइफ को बेहतर बनाने के लिए भोजन तैयार करने की प्रक्रिया में किसी भी संरक्षक, गाढ़ा, रंगीन या अन्य रसायनों का उपयोग नहीं किया गया था।
आधुनिक व्यक्ति के लिए यह बहुत अधिक कठिन है, क्योंकि पर्यावरण के अनुकूल, प्राकृतिक उत्पादों को चुनना लगभग असंभव हो गया है, खासकर महानगर के निवासियों के लिए। हालांकि, भोजन की मात्रा और गुणवत्ता के बारे में सोचना बेहद जरूरी है। यह अकारण नहीं था कि एक बुद्धिमान व्यक्ति ने कहा कि "चाकू और कांटे से हम अपनी कब्र खोद रहे हैं," और यह लोकप्रिय कहावत पूरी तरह से सच है।
तर्कसंगत पोषण के सिद्धांतों का पालन करने से शरीर को बीमारी से अधिक सक्रिय रूप से लड़ने और तेजी से ठीक होने में मदद मिलेगी। यह एक अच्छी रोकथाम भी होगी।
अध्याय I. मस्कुलोस्केलेटल सिस्टम के रोगों में तर्कसंगत पोषण के सिद्धांत
हमारा भोजन पूरे शरीर को प्रभावित करता है, जो कंकाल प्रणाली पर आधारित है। मस्कुलोस्केलेटल सिस्टम के सूजन या अपक्षयी रोगों वाले रोगियों के लिए, उचित पोषण विशेष रूप से महत्वपूर्ण है।
मस्कुलोस्केलेटल सिस्टम के रोगों के लिए तर्कसंगत पोषण के सिद्धांत:
1. नमक और चीनी का सेवन सीमित करें। यह लंबे समय से कोई रहस्य नहीं है कि नमक और चीनी का मस्कुलोस्केलेटल सिस्टम के खंडों पर हानिकारक प्रभाव पड़ता है, इसलिए, इन खाद्य योजकों को काफी सीमित किया जाना चाहिए, चीनी को शहद या फ्रुक्टोज के साथ अधिकतम, और सूखे समुद्री शैवाल के साथ नमक। शहद और फ्रुक्टोज चीनी की तुलना में अधिक मीठे होते हैं, लेकिन इनका स्वास्थ्य पर कम मात्रा में नकारात्मक प्रभाव नहीं पड़ता है। उदाहरण के लिए, शहद शरीर से हानिकारक लवण और विषाक्त पदार्थों को निकालता है। नमक, मस्कुलोस्केलेटल सिस्टम के रोगों वाले लोगों को दैनिक मात्रा में 5-7 ग्राम की आवश्यकता होती है, और कुछ मामलों में, पूरी तरह से नमक मुक्त आहार की आवश्यकता होती है (14-21 दिनों के छोटे पाठ्यक्रमों में)।
2. परिरक्षकों को छोड़ दें। मस्कुलोस्केलेटल सिस्टम के रोगों से पीड़ित व्यक्तियों के लिए, डिब्बाबंद खाद्य पदार्थों को पूरी तरह से छोड़ देना बेहतर है। आप फ्रिज में डीप फ्रीज करके स्वस्थ सब्जियों और फलों को संरक्षित कर सकते हैं।
3. अपने जोड़ों को नुकसान पहुंचाने वाले खाद्य पदार्थों को हटा दें। वसायुक्त सॉसेज, स्मोक्ड मीट, सॉसेज पनीर, मजबूत मांस और मछली के शोरबा को अपने आहार से बाहर रखा जाना चाहिए। डेयरी और सब्जी सूप, लीन मीट और मछली, सब्जियां, फलियां, अनाज, नट्स को प्राथमिकता दी जानी चाहिए।
4. कैफीन न पिएं। चाय और कॉफी को ताजा निचोड़ा हुआ रस, काढ़े और हर्बल अर्क, दूध और किण्वित दूध पेय के साथ बदलने की सलाह दी जाती है।
5. एक बार में जितना खा सकें उतना ही पकाएं। खाना एक बार में ही बना लेना चाहिए, क्योंकि भंडारण के दौरान भोजन अपना पोषण मूल्य खो देता है।
6. अपने पीने के नियम का पालन करें। प्रति दिन कम से कम 2 लीटर पानी पीने की सलाह दी जाती है। भोजन से 1-2 घंटे पहले या भोजन के बाद इतनी ही मात्रा में पीना आवश्यक है, क्योंकि तरल पदार्थ के अत्यधिक सेवन से पाचक रस पतला हो जाता है और भोजन खराब और लंबे समय तक आंतों में पचता है, जिससे शरीर की सभी प्रणालियाँ लोड होती हैं .
7. एक भोजन में कई खाद्य पदार्थ न मिलाएं। अलग पोषण के समर्थकों ने सफलतापूर्वक साबित कर दिया है कि कुछ खाद्य पदार्थों (उदाहरण के लिए, मांस और रोटी, मांस और आलू, चीनी और आटा, आदि) के संयोजन शरीर के लिए खराब हैं। उदाहरण के लिए, मुख्य भोजन के बाद मिठाइयाँ खाने की सलाह नहीं दी जाती है - फल और मिठाइयाँ मुख्य भोजन के रूप में खाई जाती हैं।
8. बुद्धिमानी से प्रयोग करें। पोषण में आप प्रयोग कर सकते हैं, लेकिन बेहतर होगा कि इसे अपने डॉक्टर के मार्गदर्शन में ही करें। एक के लिए अलग भोजन उपयुक्त है, शाकाहार दूसरे के लिए उपयुक्त है, और तीसरा कच्चा भोजन पसंद करेगा। हम सभी अलग हैं, इसलिए आपको किसी भी प्रणाली या मानकों का आँख बंद करके पालन नहीं करना चाहिए, बल्कि अपने लिए पोषण के विभिन्न स्कूलों से ऐसे तत्वों को चुनने का प्रयास करना चाहिए जो शरीर की जरूरतों और मानसिक प्राथमिकताओं को सर्वोत्तम रूप से पूरा करते हों। पोषण में अति की कोई आवश्यकता नहीं है।
9. सावधानी के साथ आहार का प्रयोग करें। आहार खाद्य प्रणालियों से इस मायने में भिन्न होते हैं कि वे प्रकृति में अस्थायी होते हैं और आमतौर पर स्थिति के सामान्य होने पर रद्द कर दिए जाते हैं।
10. ऐसे खाद्य पदार्थ खाएं जो उपास्थि, जोड़ों के ऊतकों और हड्डियों को बहाल करने में मदद करें। उदाहरण के लिए, जोड़ों के अपक्षयी-डिस्ट्रोफिक रोगों वाले रोगियों को सलाह दी जाती है कि वे जेली, जेली, चिटिन युक्त उत्पाद (क्रेफ़िश, झींगा, आदि) अधिक बार खाएं।
द्वितीय अध्याय। श्वसन रोगों के लिए चिकित्सीय पोषण
वर्तमान में, श्वसन रोग सबसे आम हैं। दुनिया भर के डॉक्टर इस समस्या पर काम कर रहे हैं, अधिक से अधिक नई दवाएं बना रहे हैं। हालांकि, एक सफल पुनर्प्राप्ति के लिए, केवल दवा लेना ही पर्याप्त नहीं है। आपको एक स्वस्थ जीवन शैली का नेतृत्व करने और सही खाने की भी आवश्यकता है। साथ ही, यह पूर्ण और उचित पोषण है जो न केवल एक व्यक्ति को सभी आवश्यक पदार्थ प्रदान करता है, बल्कि बीमारियों से लड़ने की ताकत भी देता है।
ऊपरी श्वसन पथ (एनजाइना, ब्रोंकाइटिस, ग्रसनीशोथ, सार्स और फ्लू) के रोगों के लिए चिकित्सीय पोषण:
एक नियम के रूप में, ऊपरी श्वसन पथ के रोगों से पीड़ित लोगों के लिए, जिसमें नासॉफिरिन्क्स के श्लेष्म झिल्ली की सूजन होती है, इसे निगलना मुश्किल और दर्दनाक होता है।
ऊपरी श्वसन पथ के एक या दूसरे प्रभावित अंग पर भोजन का दर्दनाक प्रभाव नहीं होना चाहिए, चाहे वह टॉन्सिल, ग्रसनी, नरम तालू आदि हो। यह बहुत ठंडा या बहुत गर्म नहीं होना चाहिए। मोटे भोजन को आहार से बाहर रखा जाना चाहिए - काली रोटी, एक टुकड़े में मांस, कच्ची सब्जियां और फल, कुरकुरे अनाज, तले हुए खाद्य पदार्थ। सभी भोजन उबला हुआ या बारीक कटा हुआ पकाया जाता है।
निमोनिया के लिए पोषण चिकित्सा:
आपको मुक्त तरल पदार्थ की बढ़ी हुई सामग्री के साथ एक पूर्ण, उच्च कैलोरी आहार की आवश्यकता है। टेबल नमक और परिष्कृत कार्बोहाइड्रेट को सीमित करते हुए मांस, मछली, पनीर, अंडे, फलों और सब्जियों के रस, क्रैनबेरी रस, फल और जामुन, नींबू, दूध, जेली, आदि के साथ चाय सहित बार-बार और आंशिक भोजन की सिफारिश की जाती है।
आहार में विटामिन (विशेष रूप से समूह बी, सी, पी) की बढ़ी हुई मात्रा वाले खाद्य पदार्थ शामिल होने चाहिए और इसमें ऐसे खाद्य पदार्थ भी शामिल होने चाहिए जिनमें एंटिफंगल प्रभाव होते हैं, जैसे ब्लूबेरी, संतरे, कीनू, नींबू और अंगूर।
पुनर्प्राप्ति अवधि के दौरान, प्रचुर मात्रा में पेय की आवश्यकता गायब हो जाती है, लेकिन आहार में प्रोटीन की मात्रा बढ़ाई जानी चाहिए।
ब्रोन्कियल अस्थमा के लिए आहार चिकित्सा:
चिकित्सीय पोषण का मुख्य लक्ष्य रोगी के एलर्जी के मूड को कम करना है, जिसे तथाकथित हाइपोएलर्जेनिक आहार द्वारा सुगम बनाया गया है।
ब्रोन्कियल अस्थमा में कोई छोटा महत्व नहीं है, यह भी एक पूर्ण और विविध आहार है, जिसमें पर्याप्त मात्रा में प्रोटीन शामिल होना चाहिए, मुख्य रूप से जानवर (मांस, मछली, दूध, लैक्टिक एसिड पेय, पनीर, पनीर, आदि)। हालांकि, यह याद रखना चाहिए कि यह प्रोटीन संरचनाएं हैं जो अक्सर एलर्जी का कारण बनती हैं जो एक हमले को भड़का सकती हैं। एलर्जी मछली, केकड़े, कैवियार, अंडे और कभी-कभी मांस हो सकती है।
वसा के संबंध में, प्रतिबंध मुख्य रूप से भेड़ के बच्चे, सूअर का मांस, बीफ और संयुक्त वसा पर लागू होते हैं। मक्खन, खट्टा क्रीम, क्रीम, वनस्पति तेल का उपयोग बिना किसी प्रतिबंध के प्राकृतिक रूप में और व्यंजनों में किया जा सकता है। कार्बोहाइड्रेट को कुछ हद तक सीमित करना आवश्यक है, आहार में अधिक आसानी से पचने योग्य लोगों को पेश करना, अर्थात आपको अधिक सब्जियां, फल, जामुन, जूस का सेवन करना चाहिए। टेबल सॉल्ट के उपयोग को सीमित करना आवश्यक है, और जब एडिमा दिखाई देती है, जो बिगड़ा हुआ रक्त परिसंचरण का संकेत देती है, तो तरल नशे की मात्रा को प्रति दिन 1-1.5 लीटर तक कम करना और कैल्शियम, पोटेशियम से भरपूर खाद्य पदार्थों को दैनिक रूप से शामिल करना आवश्यक है। आहार, चूंकि कैल्शियम लवण में विरोधी भड़काऊ और एंटीएलर्जिक क्रिया होती है। इन उत्पादों में शामिल हैं, सबसे पहले, दूध और विभिन्न लैक्टिक एसिड पेय, पनीर, हल्का पनीर, आदि। ब्रोन्कियल अस्थमा से पीड़ित मरीजों को बड़ी मात्रा में ऑक्सालिक एसिड युक्त आहार खाद्य पदार्थों से बाहर रखा जाना चाहिए, क्योंकि बाद वाले के उन्मूलन को बढ़ावा देता है शरीर से कैल्शियम। सॉरेल, पालक, लेट्यूस, कोको और रुतबागा में बड़ी मात्रा में ऑक्सालिक एसिड होता है। केंद्रीय तंत्रिका तंत्र की उत्तेजना को बढ़ाने वाले खाद्य पदार्थों के उपयोग को सीमित करना भी आवश्यक है: मजबूत चाय, कॉफी, कोको, समृद्ध शोरबा, गर्म स्नैक्स, मसाले, अचार, हेरिंग, आदि।
तपेदिक के लिए चिकित्सीय पोषण:
आहार चिकित्सा का उद्देश्य शरीर की सुरक्षा को बढ़ाना, पुनर्योजी प्रक्रियाओं को उत्तेजित करना, चयापचय संबंधी विकारों को सामान्य करना, बिगड़ा हुआ कार्यों को बहाल करना और हाइपरर्जिक प्रतिक्रियाओं को कम करना है।
चिकित्सीय पोषण को स्थानीयकरण, प्रक्रिया की प्रकृति, पाचन तंत्र की स्थिति, रोगी का मोटापा और जीवन शैली, सहवर्ती रोगों और जटिलताओं, प्रभावित अंगों की कार्यात्मक स्थिति को ध्यान में रखते हुए बनाया जाना चाहिए।
प्रोटीन के टूटने में वृद्धि के संबंध में, यह आहार में प्रोटीन की बढ़ी हुई मात्रा को शामिल करने के लिए दिखाया गया है (एक उत्तेजना के दौरान - 2.5 ग्राम तक और तपेदिक प्रक्रिया के तेज होने के बिना - शरीर के 1 किलो प्रति 1.5-2 ग्राम तक) वजन), जो तपेदिक संक्रमण के लिए शरीर के प्रतिरोध में वृद्धि में योगदान देता है ... प्रोटीन की निर्धारित मात्रा का कम से कम आधा पशु मूल (मांस, मछली, अंडे, दूध, पनीर, आदि) का होना चाहिए।
तपेदिक प्रक्रिया के तेज होने के बाहर, शरीर को सामान्य मात्रा में कार्बोहाइड्रेट प्रदान किया जाना चाहिए, और जब प्रक्रिया सक्रिय हो जाती है, तो आहार में उनकी सामग्री को कम करने की सिफारिश की जाती है, जिसमें एक विरोधी भड़काऊ प्रभाव होता है। कार्बोहाइड्रेट का प्रतिबंध, विशेष रूप से आसानी से पचने योग्य (चीनी, शहद, जैम, आदि), तंत्रिका विनियमन के विकारों के लिए भी संकेत दिया गया है।
पहले बड़ी मात्रा में वसा के सेवन की सिफारिश नहीं की जाती थी, क्योंकि इसका शरीर पर नकारात्मक प्रभाव पड़ता है। आहार में अतिरिक्त वसा एसिडोटिक - एसिड शिफ्ट में योगदान देता है, पाचन तंत्र की गतिविधि में बाधा डालता है, दस्त का कारण बनता है, फैटी लीवर घुसपैठ, पहले से ही अक्सर कम गैस्ट्रिक स्राव और भूख को दबा देता है। वर्तमान में, तपेदिक प्रक्रिया की सक्रियता की अवधि के दौरान आहार में वसा की मात्रा को सीमित करने और छूट के चरण में वसा की सामान्य मात्रा को सीमित करने की समीचीनता की पुष्टि की गई है।
मक्खन और वनस्पति वसा को वरीयता दी जानी चाहिए। उत्तरार्द्ध आवश्यक फैटी एसिड का मुख्य स्रोत हैं।
चिड़चिड़े भोजन (मसालेदार, नमकीन, मसालेदार, किण्वित खाद्य पदार्थ, सरसों, काली मिर्च, सिरका, सहिजन, ठंडे और गर्म व्यंजन) निषिद्ध हैं। घिनौना सूप, कमजोर जमे हुए शोरबा, तरल दूध दलिया, गैर-खड़ी मैश किए हुए आलू, दूध, कमजोर कॉफी, दूध के साथ चाय का उपयोग करने की सिफारिश की जाती है।
ठंडी जेली, फल और बेरी जेली, दूध के साथ कसा हुआ पनीर, क्रीम, नरम उबले अंडे, तरल सूजी दूध दलिया, ठंडे पेय (टमाटर का रस, अम्लीय नींबू पानी, आदि) की सिफारिश की जाती है।
अध्याय III। हृदय प्रणाली के रोगों के लिए पोषण
हृदय प्रणाली के रोगों में, पोषण चिकित्सा एक आवश्यक भूमिका निभाती है।
एक मामले में, इसका उद्देश्य हृदय की मांसपेशियों को ऊर्जा और प्लास्टिक सामग्री प्रदान करना है, दूसरे में, इसका एक विरोधी भड़काऊ प्रभाव हो सकता है, तीसरे में, यह एंटी-एलर्जी है।
हृदय प्रणाली के रोगों के लिए आहार में, सोडियम और तरल पदार्थ का सेवन मध्यम रूप से सीमित होना चाहिए, पदार्थों की सामग्री जो हृदय और तंत्रिका तंत्र और आंतरिक अंगों को उत्तेजित करती है, बहुत सीमित होनी चाहिए।
इस तरह के पोषण का उद्देश्य रक्त परिसंचरण, हृदय प्रणाली, यकृत, गुर्दे के कार्यों में सुधार और चयापचय को सामान्य करने में मदद करना है।
1. रोटी और आटा उत्पाद . कल के पके हुए माल की पहली और दूसरी कक्षा के आटे से बनी गेहूं की रोटी या थोड़ी सूखी, बिना नमक वाली रोटी। अमीर बिस्कुट और बिस्कुट नहीं।
ताज़ी ब्रेड, पेस्ट्री और पफ पेस्ट्री, पैनकेक, पैनकेक को छोड़ दें।
2. सूप 250-400 ग्राम प्रति रिसेप्शन . विभिन्न अनाज, आलू, सब्जियां (अधिमानतः कटा हुआ), डेयरी, फल, ठंडा चुकंदर के साथ शाकाहारी। सूप खट्टा क्रीम, साइट्रिक एसिड, जड़ी बूटियों के साथ सुगंधित होते हैं।
निकालनाफलियां सूप, मांस, मछली, मशरूम शोरबा।
3. मांस। गैर-वसायुक्त बीफ, वील, पोर्क, खरगोश, चिकन, टर्की। कण्डरा से अलग होने के बाद, मांस को उबाला जाता है, और फिर बेक किया जाता है या तला जाता है। कटा हुआ या गांठदार उबला हुआ मांस से व्यंजन, उबले हुए मांस से एस्पिक। सीमित: "डॉक्टर" और "आहार" सॉसेज।
वसायुक्त मांस, हंस, बत्तख, जिगर, गुर्दे, दिमाग, स्मोक्ड मांस, सॉसेज, डिब्बाबंद मांस को छोड़ दें।
4. मछली . गैर-वसायुक्त और मध्यम वसायुक्त प्रकार, उबला हुआ या फिर तला हुआ, कटा हुआ और कटा हुआ। समुद्र के उबले हुए गैर-मछली उत्पादों से व्यंजन।
वसायुक्त मछली, नमकीन, स्मोक्ड, डिब्बाबंद भोजन को छोड़ दें।
5. डेयरी उत्पाद . दूध (अगर सहन किया जाता है), किण्वित दूध पेय, पनीर और अनाज, गाजर, फलों से बने व्यंजन। सीमित: खट्टा क्रीम और क्रीम (केवल व्यंजन में), पनीर।
नमकीन और वसायुक्त चीज को छोड़ दें।
6. अंडे। प्रति सप्ताह 2-3 टुकड़े - नरम उबले हुए या प्रोटीन आमलेट के रूप में।
7. अनाज . विभिन्न अनाज से बने व्यंजन, पानी या दूध (दलिया, पके हुए हलवा, आदि) में पकाया जाता है। उबला हुआ पास्ता।
फलियों को छोड़ दें।
8. सब्जियां। आलू, फूलगोभी, गाजर, चुकंदर, स्क्वैश, कद्दू, टमाटर, सलाद, खीरा। उबला हुआ, बेक किया हुआ, शायद ही कभी कच्चा। सफेद गोभी और हरी मटर - सीमित, हरी प्याज, डिल, अजमोद व्यंजनों में जोड़े जाते हैं।
नमकीन, मसालेदार, मसालेदार सब्जियां, पालक, सॉरेल को छोड़ दें। मूली, मूली, प्याज, मशरूम।
9. स्नैक्स। ताजा सब्जी सलाद (कसा हुआ गाजर, टमाटर, खीरा), वनस्पति तेल, वनस्पति कैवियार, फल और समुद्री भोजन सलाद के साथ vinaigrette। उबली हुई मछली, जेली।
मसालेदार, वसायुक्त और नमकीन स्नैक्स, स्मोक्ड मीट, कैवियार को छोड़ दें।
10. फल, मीठा भोजन, मिठाई . नरम, पके ताजे फल और जामुन, सूखे मेवे, कॉम्पोट, जेली, मूस, सांबुका, जेली, दूध जेली और क्रीम, शहद, जैम, चॉकलेट, सीमित चॉकलेट।
मोटे रेशे वाले फल, क्रीम उत्पाद, आइसक्रीम को बाहर करें।
11. सॉस और मसाले। सब्जी शोरबा, खट्टा क्रीम, डेयरी, टमाटर, उबले और तले हुए प्याज से प्याज, फलों की ग्रेवी पर। बे पत्ती, वैनिलिन, दालचीनी, साइट्रिक एसिड।
मांस, मछली और मशरूम शोरबा, सरसों, काली मिर्च, गर्म केचप पर आधारित सॉस को बाहर करें।
12. पेय। नींबू या दूध के साथ कमजोर चाय, कमजोर प्राकृतिक कॉफी, कॉफी पेय, सब्जी, फल और बेरी का रस, जंगली गुलाब का शोरबा और गेहूं की भूसी। सीमित - अंगूर का रस।
निकालनामजबूत चाय और कॉफी, कोको, मादक पेय, कार्बोनेटेड पेय।
13. वसा। नमकीन मक्खन और घी नहीं, नमकीन नरम मार्जरीन नहीं, वनस्पति तेल अपने प्राकृतिक रूप में।
मांस और खाना पकाने की वसा को हटा दें।
अध्याय IV। पेट के रोगों के रोगियों के लिए आहार चिकित्सा
पेट के रोगों के रोगियों का इलाज करते समय, पेट के स्रावी (गैस्ट्रिक रस, हाइड्रोक्लोरिक एसिड, पेप्सिन का स्राव) और मोटर (मोटर-निकासी) कार्यों पर खाद्य उत्पादों और उनके पाक प्रसंस्करण के तरीकों के प्रभाव को ध्यान में रखना आवश्यक है। .
निम्नलिखित खाद्य पदार्थ और व्यंजन गैस्ट्रिक स्राव के प्रबल प्रेरक एजेंटों में से हैं:
1) मांस और मछली शोरबा, मशरूम और सब्जियों का काढ़ा, निकालने वाले पदार्थों में समृद्ध;
2) सभी तले हुए खाद्य पदार्थ;
3) मांस और मछली अपने स्वयं के रस में दम किया हुआ;
4) मांस, मछली, मशरूम, टमाटर सॉस;
5) नमकीन या स्मोक्ड मांस और मछली उत्पाद;
6) नमकीन, मसालेदार और मसालेदार सब्जियां और फल;
7) डिब्बाबंद मांस, मछली और सब्जी स्नैक बार, विशेष रूप से टमाटर सॉस के साथ;
8) कठोर उबले अंडे, विशेष रूप से जर्दी;
9) राई की रोटी और पेस्ट्री उत्पाद;
10) खट्टे और अपर्याप्त रूप से पके फल और जामुन;
11) मसालेदार सब्जियां, जड़ी-बूटियां और मसाला;
12) उच्च अम्लता वाले किण्वित दूध उत्पाद, स्किम दूध और दूध मट्ठा;
13) बासी या अधिक गरम खाद्य वसा;
14) कॉफी, विशेष रूप से काला; कार्बन डाइऑक्साइड (क्वास, कार्बोनेटेड पानी, आदि) और अल्कोहल युक्त सभी पेय।
गैस्ट्रिक स्राव के कमजोर प्रेरक एजेंटों में निम्नलिखित खाद्य पदार्थ और व्यंजन शामिल हैं:
1) घिनौना अनाज सूप;
2) कसा हुआ अनाज के साथ दूध सूप;
3) सब्जियों के कमजोर शोरबा पर मसला हुआ सब्जी का सूप;
4) उबला हुआ कीमा बनाया हुआ या मसला हुआ मांस और उबली हुई मछली;
5) उबली हुई सब्जियों (आलू, गाजर, फूलगोभी, तोरी, आदि) से मैश किए हुए आलू;
6) नरम उबले अंडे, उबले हुए आमलेट और व्हीप्ड अंडे का सफेद भाग;
7) पूरा दूध और क्रीम;
8) ताजा गैर-अम्लीय शुद्ध पनीर, विशेष रूप से अखमीरी या कैलक्लाइंड;
9) तरल डेयरी, अर्ध-चिपचिपा अच्छी तरह से उबला हुआ, साथ ही मसला हुआ अनाज;
१०) कल के पके हुए माल के उच्चतम और प्रथम श्रेणी के गेहूं के आटे से बनी या ओवन में सुखाई गई रोटी;
11) मीठे फल या उनके रस से जेली, मूस, जेली, मीठे, पके फलों से प्यूरी;
12) कार्बन डाइऑक्साइड के बिना क्षारीय खनिज पानी;
13) कमजोर चाय, विशेष रूप से दूध के साथ;
14) अपने प्राकृतिक रूप में ताजा मक्खन और परिष्कृत वनस्पति तेल।
सबसे तेजी से पचने वाला और पेट से निकलने वाला तरल, जेली जैसा और प्यूरी जैसा, साथ ही साथ मसला हुआ भोजन होता है। ठोस भोजन की तुलना में इस प्रकार के भोजन का पेट पर कम से कम यांत्रिक प्रभाव पड़ता है, जो धीरे-धीरे पच जाता है और पेट से खाली हो जाता है। क्रस्ट के साथ तलने या बेक करके तैयार किए गए व्यंजन पचने में अधिक समय लेते हैं और पानी या भाप में उबाले गए व्यंजनों की तुलना में अधिक यांत्रिक प्रभाव डालते हैं। पेट पर यांत्रिक रूप से परेशान करने वाला प्रभाव बहुत सारे आहार फाइबर युक्त खाद्य पदार्थों द्वारा प्रदान किया जाता है, जो मोटे फाइबर (फलियां, साबुत अनाज, साबुत अनाज, नट्स, कुछ सब्जियां, फल और जामुन) से भरपूर होते हैं, साथ ही साथ संयोजी ऊतक - मांस में भी समृद्ध होते हैं। प्रावरणी और tendons के साथ, मछली और मुर्गी की त्वचा।
गैस्ट्रिक म्यूकोसा पर सबसे कम प्रभाव उन व्यंजनों द्वारा डाला जाता है जिनका तापमान पेट में तापमान के करीब होता है - 37 o C. ऐसे व्यंजन जिनका तापमान 60 - 62 o C से अधिक होता है, गैस्ट्रिक म्यूकोसा को परेशान कर सकते हैं और इससे भोजन की निकासी में देरी कर सकते हैं। ठंडे भोजन (15 डिग्री सेल्सियस से नीचे) की तुलना में गर्म भोजन और पेय पेट को तेजी से छोड़ते हैं। बड़ी मात्रा में लिया गया भोजन पेट के स्रावी और मोटर कार्यों पर नकारात्मक प्रभाव डालता है, इसलिए, पेट के पुराने रोगों के तीव्र या तेज होने की स्थिति में, भोजन के दैनिक वजन को वितरित करते हुए, बार-बार, आंशिक भागों में भोजन दिया जाता है। 5-6 भोजन के लिए।
अध्याय वी। उत्पाद जो प्रतिरक्षा प्रणाली को सक्रिय करते हैं
1. हरी चाय।
अध्ययनों से पता चला है कि ग्रीन टी (एंटीऑक्सिडेंट से भरपूर) अधिकांश कैंसर के खतरे को कम करती है। बोमरन कहते हैं, "चाय में मौजूद फाइटो सप्लीमेंट्स आंत के बैक्टीरिया के विकास और विकास का समर्थन करते हैं।" "वे खराब बैक्टीरिया (एस्चेरिचिया कोलाई, साल्मोनेला) के विकास को रोकते हैं और लाभकारी बैक्टीरिया को बरकरार रखते हैं।"
यह क्यों इतना महत्वपूर्ण है? "प्रतिरक्षा प्रणाली का 70% तक पाचन तंत्र में स्थित है," लॉस एंजिल्स में कैलिफोर्निया विश्वविद्यालय में पोषण केंद्र के सहयोगी निदेशक सुसान बोमरन कहते हैं। "दिन में चार कप प्रतिरक्षा प्रणाली को अपने चरम पर रखेंगे।"
2. चिली मिर्च।
"चिली मिर्च चयापचय प्रक्रियाओं को उत्तेजित करता है, एक प्राकृतिक थक्कारोधी के रूप में काम करता है और एंडोर्फिन को छोड़ने में मदद करता है," गुन्नार पीटरसन, बोर्ड-प्रमाणित शरीर सख्त और मजबूत विशेषज्ञ कहते हैं। इसके अलावा, मिर्च मिर्च अतिरिक्त कैलोरी या वसा जोड़ने के डर के बिना एक डिश में स्वाद जोड़ने का एक शानदार तरीका है।
चिली का काली मिर्च बीटा-कैरोटीन में समृद्ध है, जो रक्त में विटामिन ए में परिवर्तित हो जाता है और संक्रमण से लड़ता है, और कैप्सैसिसिन, जो न्यूरोपैप्टाइड्स (तत्व जो सूजन का कारण बनता है) को दबाता है।
हाल ही में एक अध्ययन, जो कैंसर रिसर्च जर्नल में प्रकाशित हुआ है, में पाया गया कि मिर्च मिर्च में प्रोस्टेट कैंसर रोधी गुण होते हैं। यह सब रोजाना आधा लाल मिर्च (या एक चम्मच सूखी मिर्च) खाने से प्राप्त किया जा सकता है।
3. अदरक।
आम धारणा के विपरीत, एशियाई व्यंजनों के लिए एक स्वादिष्ट मसाला अदरक एक जड़ है, लेकिन यह एक आधार है जिसमें जीवन देने वाले तत्व होते हैं जो हमारे स्वास्थ्य को बेहतर बनाते हैं। मुख्य तत्व एक पदार्थ है जो गहन रूप से कैंसर से लड़ता है।
अध्ययनों से पता चला है कि यह पदार्थ पेट के कैंसर के खिलाफ लड़ाई में विशेष रूप से प्रभावी है। अदरक को टुकड़ों में जोड़ा जा सकता है या मछली या चिकन में काटा जा सकता है। अदरक जितना अच्छा होगा।
4. ब्लूबेरी।
"यह बेरी कैंसर से लेकर हृदय रोग तक कई बीमारियों को रोकने में मदद कर सकती है," रेयान एंड्रयूज, मानव पोषण पर शोध के प्रमुख, टोरंटो, कनाडा कहते हैं।
एक सर्विंग (100 ग्राम) में किसी भी अन्य फल की तुलना में अधिक एंटीऑक्सीडेंट होते हैं। नींबू के रस के साथ छिड़कें और स्ट्रॉबेरी के साथ मिलाएं - और पकवान तैयार है। यह भूख को संतुष्ट करेगा और कई बीमारियों से बचाव करेगा।
5. दालचीनी।
इसे मीठे मिठाइयों और भारतीय व्यंजनों में जोड़ा जाता है। दालचीनी एंटीऑक्सिडेंट में समृद्ध है जो रक्त के थक्के और बैक्टीरिया के विकास को रोकता है (जिसमें सांसों की दुर्गंध भी शामिल है)।
नैन्सी क्लार्क स्पोर्ट्स न्यूट्रिशन गाइड के लेखक पोषण विशेषज्ञ नैन्सी क्लार्क कहते हैं, "अध्ययनों से पता चला है कि दालचीनी रक्त शर्करा के स्तर को स्थिर करने में मदद करती है, जिससे टाइप 2 मधुमेह की संभावना कम हो जाती है।" "यह खराब कोलेस्ट्रॉल के स्तर को कम करने में भी मदद करता है। कोशिश करें कि रोजाना आधा चम्मच दही या दलिया में मिलाएं।"
6. शकरकंद (यम)।
यह अक्सर यम और यम के साथ भ्रमित होता है। यह कंद ग्रह पर स्वास्थ्यप्रद खाद्य पदार्थों में से एक है। इसके अलावा, यह कंद सेकेंड हैंड धुएं के नकारात्मक प्रभाव से लड़ता है और मधुमेह की रोकथाम है, शकरकंद में ग्लूटाथियोन होता है, एक एंटीऑक्सिडेंट जो चयापचय प्रक्रियाओं और प्रतिरक्षा प्रणाली की सामान्य स्थिति में सुधार करता है।
यह अल्जाइमर, पार्किंसंस, लीवर की बीमारी, सिस्टिक फाइब्रोसिस, एचआईवी, कैंसर, दिल का दौरा और स्ट्रोक जैसी बीमारियों से बचाता है। क्लार्क कहते हैं, "दिन में एक शकरकंद पारंपरिक रोकथाम के तरीकों का एक अच्छा विकल्प है।"
7. टमाटर।
"मुझे लगता है कि टमाटर दाद के खिलाफ लड़ाई में एक प्रभावी उपकरण है," पीटरसन कहते हैं। टमाटर में पाया जाने वाला लाइकोपीन अपक्षयी रोगों से बचाने में मदद करता है। "पके हुए टमाटर और टमाटर का पेस्ट सबसे अच्छा काम करता है," पीटरसन कहते हैं। प्रतिदिन आधा टमाटर या 350-550 ग्राम टमाटर का रस लें।
इसमें उच्च स्तर के पोटेशियम, मैंगनीज और एंटीऑक्सिडेंट होते हैं। यह फल शरीर में सही पीएच स्तर बनाए रखने में मदद करता है, जिससे रोगजनकों के शरीर में प्रवेश करना मुश्किल हो जाता है।
इसके अलावा, अंजीर में मौजूद फाइबर इंसुलिन और रक्त शर्करा के स्तर को कम करता है, जिससे मधुमेह और चयापचय सिंड्रोम का खतरा कम होता है। गहरे रंग के अंजीर (इन फलों में अधिक पोषक तत्व होते हैं) चुनना बेहतर है और अन्य खाद्य पदार्थों से अलग खाएं या सूखे मिश्रण में मिलाएं। अंजीर आपकी प्रतिरक्षा प्रणाली को बढ़ावा देने का एक त्वरित और आसान तरीका है। आपको हफ्ते में कम से कम 4 अंजीर खाना चाहिए।
9. मशरूम (शिताकी, राम मशरूम)।
स्वादिष्ट, विशेष रूप से ब्राउन राइस या क्विनोआ के साथ। मशरूम में बड़ी मात्रा में एंटीऑक्सीडेंट एर्गोथायोनीन होता है, जो कोशिकाओं को असामान्य वृद्धि और विकास से बचाता है। संक्षेप में, वे कैंसर के खतरे को कम करते हैं, बोमरन कहते हैं, जो सप्ताह में एक या दो बार आधा कप मशरूम खाने की सलाह देते हैं।
10. अनार।
यह बहु-बीज फलों का रस एलागिटैनिन नामक पॉलीफेनोल सामग्री (जो रस को अपना अनूठा रंग देता है) के कारण कई प्रकार के कैंसर के खतरे को कम करता है।
"दिन में एक गिलास जूस पिएं," बोमरन सलाह देते हैं।
निष्कर्ष
विभिन्न रोगों के उपचार में रोगियों के उचित पोषण को बहुत बड़ी भूमिका दी जाती है। यह भोजन के साथ है कि लोगों को वे सभी पोषक तत्व मिलते हैं जिनकी उन्हें आवश्यकता होती है: प्रोटीन, वसा, कार्बोहाइड्रेट, विटामिन और खनिज लवण।
यह भी ध्यान में रखा जाना चाहिए कि एक बीमारी का उपचार अक्सर विभिन्न जटिलताओं, अन्य अंगों की शिथिलता की ओर जाता है। एक नियम के रूप में, उपस्थित चिकित्सक, रोगी को देखते हुए, रोगी को दवाओं के साथ, एक उपयुक्त आहार निर्धारित करते हैं।
पोषण चिकित्सा न केवल शरीर में कई प्रक्रियाओं को सामान्य करने में मदद करती है, बल्कि उपचार के प्रभाव को भी बढ़ाती है, कई दवाओं के दुष्प्रभावों को कम करती है, चयापचय प्रक्रियाओं में सुधार करती है और शरीर को बीमारी से निपटने में मदद करती है।
बेशक, बीमारी से लड़ने के लिए पोषण चिकित्सा ही एकमात्र तरीका नहीं है, लेकिन अक्सर यह बीमारी के इलाज के लिए एक आवश्यक घटक होगा।
इसलिए, पोषण चिकित्सा पर बहुत ध्यान देना आवश्यक है। यह ज्ञात है कि सभी आवश्यक पदार्थों से भरपूर एक उचित ढंग से बना संतुलित आहार ही सामान्य उपचार का आधार है।
ग्रंथ सूची सूची
- http://www.drdautov.ru/pitanie/1_1.htm
- http: ///10diet.net.html
- http://www.inflora.ru/.html
- मज़्नेव एन.आई. पारंपरिक चिकित्सा का विश्वकोश। ईडी। आठवां, रेव. और जोड़। - एम।: "मार्टिन", 2004. - 416 एस।
- http://www.fictionbook.ru।
शुरुआती दौर में तीव्र जठर - शोथपूर्ण भुखमरी दिखाई गई है। रोगी को कम मात्रा में ही बिना चीनी की चाय दी जा सकती है उबला हुआ पानी... कार्य को इस तथ्य से बहुत सुविधा होती है कि इस अवधि के दौरान रोगी को आमतौर पर भूख नहीं लगती है। तीव्र प्रभाव कम होने के बाद, कम वसा वाला शोरबा निर्धारित किया जा सकता है।
उच्च रक्तचाप के लिए पोषण
उच्च रक्तचाप के लिए पोषण चिकित्सा के मूल सिद्धांत: शरीर की ऊर्जा खपत के साथ आहार की ऊर्जा सामग्री का सख्त अनुपालन; एंटी-स्क्लेरोटिक पोषण अभिविन्यास; टेबल नमक की खपत पर तेज प्रतिबंध; कार्डियोवास्कुलर सिस्टम को उत्तेजित करने वाले व्यंजनों का बहिष्कार; पोटेशियम, मैग्नीशियम, विटामिन के साथ आहार का संवर्धन; उन उत्पादों की खपत को सीमित करना जो गैस के गठन में वृद्धि का कारण बनते हैं; मांस, मछली, मशरूम पर प्रतिबंध, आवश्यक तेल, ऑक्सालिक एसिड, मसाले; मुक्त द्रव का मध्यम प्रतिबंध; आंशिक और लगातार भोजन।
रोधगलन के लिए पोषण
रोधगलन के लिए पोषण चिकित्सा हृदय की मांसपेशियों में पुनर्प्राप्ति प्रक्रियाओं को बढ़ावा देती है; रक्त परिसंचरण और चयापचय में सुधार; कार्डियोवास्कुलर सिस्टम और केंद्रीय पर तनाव को समाप्त करता है तंत्रिका प्रणाली; पाचन तंत्र को बख्शता है और आंतों के मोटर फ़ंक्शन को सामान्य करता है।
कोलाइटिस के लिए पोषण
पुरानी बृहदांत्रशोथ आवर्तक कब्ज या दस्त के साथ है। इसलिए, आहार चुनते समय, कुछ मामलों में, रेचक के रूप में कार्य करने वाले उत्पाद आवश्यक होते हैं, और दूसरों में, वे आंतों को खाली करने में देरी करते हैं।
संचार विफलता के लिए पोषण
संचार विफलता के मामले में पोषण का उद्देश्य चयापचय संबंधी विकारों को समाप्त करना है, जो उत्पादों के चयन और उपयोग से प्राप्त होता है। एक समय में खाए जाने वाले भोजन की मात्रा का कोई छोटा महत्व नहीं है। अधिक वजन के साथ I-IIA चरणों की संचार अपर्याप्तता के मामले में, सप्ताह में 1-2 दिन उपवास के दिनों का उपयोग करने की सलाह दी जाती है। पहले 3-7 दिनों में मरीजों को नमक रहित आहार मिलता है।
अग्नाशयशोथ के लिए पोषण
आहार पर पुरानी अग्नाशयशोथप्रोटीन से भरपूर खाद्य पदार्थ होते हैं: बीफ, वील, खरगोश, चिकन, टर्की, लीन पोर्क। निषिद्ध: भेड़ का बच्चा, वसायुक्त सूअर का मांस, हंस, बत्तख, खेल। प्रोटीन से वनस्पति मूलअनुशंसित: चावल, सफेद बासी रोटी, पटाखे, सूजी, दलिया, एक प्रकार का अनाज, छोटा पास्ता, नूडल्स, नूडल्स। वसा की मात्रा 70 ग्राम / दिन तक सीमित है; कार्बोहाइड्रेट - 350 ग्राम / दिन तक।
जिगर की बीमारियों के लिए पोषण (हेपेटाइटिस)
जिगर की बीमारियों के लिए पोषण चिकित्सा और पित्त पथइसका उद्देश्य इस अंग के लिए अधिकतम संभव आराम बनाना और साथ ही शरीर को सभी आवश्यक पोषक तत्व प्रदान करना है। आहार से चिड़चिड़े भोजन को बाहर करें। पोषण जिगर की क्षति की प्रकृति पर निर्भर करता है, और इससे भी अधिक हद तक - रोग के चरण पर। कुछ घंटों में दिन में 4-5 बार भोजन करने की सलाह दी जाती है, ताकि लीवर अपने कार्यों का बेहतर ढंग से सामना कर सके।
खाद्य एलर्जी के लिए पोषण
पर एलर्जीभोजन शारीरिक रूप से पूर्ण होना चाहिए, लेकिन अत्यधिक नहीं: कार्बोहाइड्रेट सीमित हैं (चीनी, शहद, जैम, चॉकलेट, मीठा पेय), चीनी को xylitol द्वारा प्रतिस्थापित किया जाता है। प्रोटीन सामग्री शारीरिक मानदंडों से अधिक नहीं होनी चाहिए। टेबल नमक और नमकीन खाद्य पदार्थों की खपत को महत्वपूर्ण रूप से कम करें। मसालेदार व्यंजन, मसाले, मसाला, स्मोक्ड उत्पाद, मांस, मछली, मशरूम शोरबा और सॉस सीमित या बाहर हैं। भोजन उबला हुआ, बेक किया हुआ, दम किया हुआ रूप में तैयार किया जाता है। भोजन में विटामिन की मात्रा बढ़ जाती है।
निमोनिया के लिए पोषण
निमोनिया के लिए पोषण रोगी की सामान्य स्थिति और रोग की अवस्था पर निर्भर करता है। पर बिस्तर पर आरामतथा उच्च तापमानभोजन जो हृदय के लिए कोमल है, पाचन तंत्र, गुर्दे का काम। इस तरह के पोषण का मुख्य उद्देश्य बनाए रखना है सामान्य बलजीव, इसके प्रतिरोध को बढ़ाता है, नशा को कम करता है। भोजन को कटा हुआ और मैश किया जाता है, पानी और भाप में उबाला जाता है। मुक्त तरल की मात्रा 1.5-2 लीटर / दिन होनी चाहिए।
गाउट के लिए पोषण
गठिया - सामान्य रोगबिगड़ा हुआ प्रोटीन चयापचय के साथ जीव, सामग्री में वृद्धि यूरिक अम्लरक्त और मूत्र में, जोड़ों में यूरिक एसिड लवण का जमाव। पोषण चिकित्सा का उद्देश्य प्यूरीन चयापचय के सामान्यीकरण को बढ़ावा देना, यूरिक एसिड और उसके लवण के गठन को कम करना और मूत्र प्रतिक्रिया को क्षारीय पक्ष में स्थानांतरित करना है।
गुर्दे की बीमारी के लिए पोषण
गुर्दे की बीमारियों के लिए दूध, डेयरी उत्पाद (केफिर, दही, क्रीम, खट्टा क्रीम, पनीर), मीठे व्यंजन और खाद्य पदार्थ (शहद, चीनी, जैम, मिठाई) उपयोगी होते हैं। वसा में से, अनसाल्टेड का उपयोग व्यंजन बनाने के लिए किया जाता है। मक्खनऔर वनस्पति तेल। भोजन दिन में 4-5 बार लिया जाता है।
गठिया के लिए पोषण
बुनियादी पोषण संबंधी आवश्यकताएं तीव्र अवधिरोग: प्रदान करना क्रियात्मक जरूरतऊर्जा में जीव; के अनुरूप मात्रा में आहार में सबसे पूर्ण प्रोटीन की शुरूआत शारीरिक मानदंड; 60 ग्राम पशु और 30 ग्राम भोजन में शामिल करना सब्जियों की वसा; कार्बोहाइड्रेट, टेबल नमक, तरल का प्रतिबंध; मसालेदार, नमकीन खाद्य पदार्थ, मजबूत पेय का बहिष्कार; आंशिक बार-बार भोजन।
मधुमेह के लिए पोषण
भोजन पर मधुमेहकार्बोहाइड्रेट चयापचय के सामान्यीकरण में योगदान करना चाहिए और उल्लंघन को रोकना चाहिए वसा के चयापचय, कार्बोहाइड्रेट के लिए सहनशक्ति का निर्धारण करें। भिन्नात्मक आहार - कार्बोहाइड्रेट के समान वितरण के साथ दिन में 5-6 बार। खाना उबाल कर पकाया जाता है।
हृदय प्रणाली के रोगों के लिए पोषण
एथेरोस्क्लेरोसिस में मजबूत शोरबा को contraindicated है। जैम, जेली, फल, जूस, शहद, आटा उत्पाद, अनाज की सिफारिश की जाती है। सब्जियों को कच्चा या पकाकर खाने की सलाह दी जाती है। ब्रोन्कियल अस्थमा के लिए, इसकी सिफारिश की जाती है हाइपोएलर्जेनिक आहार: उच्च एंटीजेनिक क्षमता वाले खाद्य पदार्थ (अंडे, खट्टे फल, मछली, केकड़े, क्रेफ़िश, नट्स) और गैर-विशिष्ट अड़चन गुणों वाले खाद्य पदार्थ (काली मिर्च, सरसों, मसालेदार और नमकीन खाद्य पदार्थ) शामिल नहीं हैं। मजबूत मांस और मछली शोरबा सीमित हैं, नमक, मसाले, मसाला, चीनी, शहद, चॉकलेट। आहार में बहुत अधिक प्रोटीन नहीं होना चाहिए, शराब सख्त वर्जित है।
तपेदिक के लिए पोषण
तपेदिक के लिए आहार आहार प्रकृति और अंग क्षति की डिग्री, शरीर की सामान्य स्थिति और संबंधित जटिलताओं पर निर्भर करता है। बीमारी की ऊंचाई के दौरान बिस्तर पर आराम के साथ, 2500-2600 किलो कैलोरी / दिन पर्याप्त है; आधा बिस्तर मोड के साथ - 2700 किलो कैलोरी / दिन; वसूली के साथ - 3000-3400 किलो कैलोरी / दिन। फुफ्फुसीय तपेदिक के साथ क्रोनिक कोर्सउच्च कैलोरी भोजन की सिफारिश की जाती है - 3600 किलो कैलोरी / दिन तक।
लीवर सिरोसिस के लिए पोषण
लीवर सिरोसिस के लिए आहार का मुख्य लक्ष्य सभी पाचन अंगों का रासायनिक, यांत्रिक, थर्मल बख्शना है, जिगर के लिए अधिकतम आराम बनाना, यकृत कार्यों और पित्त पथ गतिविधि के सामान्यीकरण को बढ़ावा देना और पित्त स्राव में सुधार करना है। आंशिक भोजन - छोटे हिस्से में दिन में 5-6 बार। भोजन उबला हुआ, बेक किया हुआ, कभी-कभी स्टू किया जाता है।
पेप्टिक अल्सर रोग के लिए पोषण
पोषण चिकित्सा के मूल सिद्धांत पेप्टिक छाला: पूर्ण प्रदान करना संतुलित पोषण; आहार का पालन; पेट के यांत्रिक, रासायनिक, थर्मल बख्शते प्रदान करना और ग्रहणी. सबसे महत्वपूर्ण बिंदुपेप्टिक अल्सर रोग के लिए चिकित्सीय पोषण भोजन सेवन के नियम का पालन है (आहार की संरचना से अधिक महत्वपूर्ण)।
ध्यान! इस साइट पर प्रस्तुत जानकारी केवल संदर्भ के लिए है। हम संभव के लिए जिम्मेदार नहीं हैं नकारात्मक परिणामस्व-दवा!
वे आवश्यक हैं शारीरिक प्रक्रियाएं, जिसके परिणामस्वरूप किसी व्यक्ति की महत्वपूर्ण गतिविधि और उसके ऊतकों की कोशिकाओं के निरंतर नवीनीकरण का समर्थन किया जाता है। पोषक तत्वों की आपूर्ति शरीर में कई यौगिकों के निर्माण को सुनिश्चित करती है, जो चयापचय प्रक्रियाओं के नियामक हैं और इसके सामान्य कामकाज (हार्मोन, एंजाइम, आदि) को सुनिश्चित करते हैं।
तर्कसंगत पोषण को स्वस्थ लोगों के अच्छे पोषण के रूप में समझा जाता है, जो उनके द्वारा किए गए उम्र, लिंग को ध्यान में रखते हुए किया जाता है। शारीरिक गतिविधिऔर अन्य कारक।
उचित पोषण सुनिश्चित करता है कि शारीरिक मौत, दक्षता, उच्च शारीरिक और मानसिक गतिविधि, साथ ही साथ प्रतिकूल पर्यावरणीय कारकों के लिए शरीर का प्रतिरोध।
संतुलित आहार एक ऐसा आहार है जिसमें भोजन के घटक शरीर के लिए इष्टतम अनुपात में निहित होते हैं। उसके लिए सामान्य कामउसके लिए आवश्यक सभी पदार्थ न केवल सही मात्रा में, बल्कि एक निश्चित अनुपात में भी आपूर्ति की जानी चाहिए। इसके लिए धन्यवाद, भोजन का बेहतर आत्मसात किया जाता है। यह अपूरणीय घटकों के लिए विशेष रूप से सच है कि शरीर अपने आप को संश्लेषित नहीं करता है, लेकिन केवल भोजन से ही प्राप्त किया जा सकता है। वर्तमान में लगभग 50 ऐसे पदार्थ हैं। विशेष रूप से, कुछ अमीनो एसिड उनमें से हैं। लिंग, उम्र, काम की प्रकृति और रहने की स्थिति और शरीर की शारीरिक स्थिति के आधार पर उनकी आवश्यकता कुछ हद तक भिन्न हो सकती है। रोगी को निश्चित करने की आवश्यकता है पोषक तत्वकिसी विशेष बीमारी में चयापचय में परिवर्तन से निर्धारित होता है।
मुख्य पोषक तत्व प्रोटीन, वसा, कार्बोहाइड्रेट हैं। इसके अलावा, शरीर को खनिज, विटामिन और पानी की आवश्यकता होती है।
अपरिहार्य पोषक तत्व वे हैं जो शरीर में बिल्कुल नहीं बनते हैं या इसके द्वारा कम से कम मात्रा में संश्लेषित होते हैं जो उसके सामान्य जीवन के लिए अपर्याप्त हैं। भोजन के साथ इनका सेवन शरीर के लिए महत्वपूर्ण है।
प्रोटीन और काम्प्लेक्स कार्बोहाइड्रेट्सआवश्यक पोषक तत्व हैं। हालांकि, शरीर में इनकी कमी से मेटाबॉलिज्म फेल हो जाता है। इसके अलावा, प्रतिस्थापन योग्य पदार्थों की लापता मात्रा के संश्लेषण के लिए, अन्य शरीर के लिए आवश्यकपदार्थ।
शरीर के लिए विशेष महत्व के हैं आहार तंतु... वे व्यावहारिक रूप से अवशोषित नहीं होते हैं, लेकिन साथ ही वे आवश्यक हैं सामान्य पाचनऔर पूरे जीव के लिए।
आहार एक अवधारणा है जिसमें उसका समय, लिए गए भोजन की मात्रा, भोजन के बीच का अंतराल शामिल है। दिन के दौरान लिए गए भोजन का उसके ऊर्जा मूल्य के अनुसार वितरण, उसका रासायनिक संरचना.
आहार खाद्य पदार्थों का एक समूह है जिसका सेवन व्यक्ति करता है। यह एक निश्चित द्वारा विशेषता है ऊर्जा मूल्य, जो शरीर की ऊर्जा खपत को कवर करना चाहिए। संतुलित आहारफरक है सबसे अच्छा संयोजनएक दूसरे के साथ पोषक तत्व (उनके आत्मसात की सुविधा)। इसके अलावा, इसका तात्पर्य खाना पकाने की एक ऐसी विधि से है जो इसके पोषक तत्वों को यथासंभव संरक्षित करती है। पोषण के लिए, भोजन के ऑर्गेनोलेप्टिक गुण (जैसे गंध, दिखावट, स्वाद, तापमान, रंग, आदि)। आपके द्वारा खाए जाने वाले भोजन की विविधता आपके द्वारा खाए जाने वाले भोजन और आप इसे कैसे तैयार करते हैं, इस पर निर्भर करती है। आहार का निर्धारण करते समय, किसी को भोजन की विशेषताओं को भी ध्यान में रखना चाहिए जो तृप्ति की भावना पैदा करते हैं (मात्रा, संरचना, तैयारी की विधि)।
एक ही समय में भोजन करने से व्यक्ति में एक प्रतिवर्त विकसित होता है - एक निश्चित घंटे तक उसे खुद को तरोताजा करने की इच्छा होती है और पाचन के लिए तैयारी की प्रक्रिया शुरू हो जाती है। नतीजतन - एक अच्छी भूख, बड़ी मात्रापाचन रस और भोजन के पाचन में सुधार होता है।
औषधीय भोजन अलग से प्रतिष्ठित है। इसका उपयोग कुछ बीमारियों के इलाज या रोकथाम के लिए किया जाता है। ऐसा करने के लिए, एक आहार और आवश्यक भोजन राशन... तीव्र रोगों के लिए और पुरानी बीमारियों के तेज होने के दौरान दोनों के लिए पोषण चिकित्सा की सिफारिश की जाती है।
चिकित्सीय पोषण का संगठन, इसका अध्ययन और विकास आहार विज्ञान नामक चिकित्सा की एक शाखा द्वारा किया जाता है। आहार भोजन चिकित्सा भोजन के बहुत करीब है। आहार पोषण के सिद्धांत आमतौर पर चिकित्सीय पोषण के प्रावधानों के साथ मेल खाते हैं। आहार भोजन उन लोगों के लिए संकेत दिया जाता है जो पुरानी बीमारियों से पीड़ित हैं, जो उनके तेज होने की अवधि के बाहर हैं। सेनेटोरियम, डिस्पेंसरी और डाइट कैंटीन में भोजन का संगठन आहार पोषण के सिद्धांतों पर आधारित है।
चिकित्सीय और आहार खाद्यअनिवार्य रूप से अच्छे पोषण के बुनियादी सिद्धांतों को शामिल करता है। हालांकि, विशिष्ट संकेतों (बीमारी की प्रकृति, इसकी गंभीरता, या, आदि) के आधार पर, आहार की कैलोरी सामग्री, भोजन की रासायनिक संरचना (खाद्य पदार्थों का एक सेट), उनके तरीके जैसे संकेतक तैयारी, साथ ही आहार में परिवर्तन।
चिकित्सीय पोषण की पसंद के लिए, शरीर के शरीर विज्ञान, जैव रासायनिक प्रक्रियाओं और चयापचय सुविधाओं पर डेटा महत्वपूर्ण हैं। कुछ मामलों में, कुछ खाद्य उत्पादों की विशेषताएं, शरीर में उनका चयापचय, उनके घटक घटकों का पाचन और अवशोषण महत्वपूर्ण हैं। चिकित्सीय पोषण विकसित करते समय, रोग के विकास के कारणों, तंत्र और शरीर में चयापचय प्रक्रियाओं पर इसके प्रभाव को ध्यान में रखा जाता है। खाना पकाने की तकनीक भी महत्वपूर्ण है, जो एक बीमार जीव की सभी विशेषताओं को प्रदान करे।
कई डॉक्टर पोषण चिकित्सा को उपचार में अग्रणी स्थानों में से एक मानते हैं। यह चिकित्सा पोषण की पृष्ठभूमि के खिलाफ है, जिसे पोषक तत्वों में बीमार शरीर की जरूरतों को बेहतर ढंग से पूरा करने के लिए डिज़ाइन किया गया है, यह संभव है प्रभावी उपचारमदद से दवाई... कुछ मामलों में पोषण चिकित्सा उपस्थिति को कम कर सकती है दुष्प्रभावदवाओं से।
गंभीर बीमारियों में, पैरेंट्रल न्यूट्रिशन (पोषक तत्वों के अंतःशिरा प्रशासन द्वारा) महत्वपूर्ण है और शरीर में सभी प्रक्रियाओं के रखरखाव को सुनिश्चित करता है जब तक कि कोई व्यक्ति स्वतंत्र रूप से खाने में सक्षम न हो।
ऐसे रोग हैं जिनमें पोषण चिकित्सा मुख्य है और कभी-कभी चिकित्सा का एकमात्र तरीका है। तो, जन्मजात या अधिग्रहित fermentopathies (एक या किसी अन्य एंजाइम की अनुपस्थिति या वंशानुगत दोष, जो कुछ पदार्थों के बिगड़ा हुआ पाचन की ओर जाता है) के साथ, पोषण चिकित्सा चिकित्सा की मुख्य विधि बन जाएगी। इस मामले में, विशेष रूप से चयनित आहार जठरांत्र संबंधी मार्ग के सामान्य कामकाज की गारंटी देगा।
चयापचय रोगों (मोटापा, गैर-इंसुलिन पर निर्भर मधुमेह मेलेटस), जठरांत्र संबंधी मार्ग और गुर्दे की विकृति के साथ, पोषण चिकित्सा चिकित्सा के मुख्य तरीकों में से एक बन जाती है।
अन्य मामलों में, आहार चिकित्सा रोग की तीव्रता और जटिलताओं को रोकने का एक महत्वपूर्ण तरीका है (यह इस पर लागू होता है निम्नलिखित रोग: यूरोलिथियासिस, गाउट, इंसुलिन पर निर्भर मधुमेह मेलिटस, आदि)।
इस तरह के एक सामान्य रोगविज्ञान के लिए हाइपरटोनिक रोग, पोषण चिकित्सा एक महत्वपूर्ण उपाय है जो पृष्ठभूमि के खिलाफ अनुमति देता है दवा से इलाजअतिरंजना और जटिलताओं के जोखिम को कम करें।
सही ढंग से चयनित पोषण संक्रमण के लिए शरीर की उच्च गुणवत्ता वाली प्रतिरक्षा प्रतिक्रिया प्रदान करता है, इसके बाद इसकी त्वरित वसूली पिछली बीमारी(ऊतक पुनर्जनन), एक तीव्र बीमारी के संक्रमण को एक पुरानी (तपेदिक के साथ, in .) में संक्रमण को रोकता है पश्चात की अवधि) जलने के साथ और विकिरण बीमारीपोषण प्रतिरक्षा प्रणाली को सक्रिय करने में मदद करता है, रक्षा की वृद्धि।
चिकित्सीय पोषण कार्यक्रम तैयार करते समय, कुछ बिंदुओं को ध्यान में रखा जाता है जो पोषण के सिद्धांतों को रेखांकित करते हैं। स्वस्थ व्यक्ति... इसलिए, चिकित्सा पोषण की प्राथमिकता किसी व्यक्ति को खाद्य पदार्थ और ऊर्जा प्रदान करना है। चिकित्सा पोषण में, एक स्वस्थ व्यक्ति की ऊर्जा आवश्यकता के मूल्यों को आधार के रूप में लिया जाता है, लेकिन विभिन्न रोगों में शरीर में होने वाले परिवर्तनों को ध्यान में रखते हुए। इसलिए स्वस्थ व्यक्ति के आहार की दृष्टि से रोगी का पोषण कुछ पोषक तत्वों में असंतुलन जैसा लग सकता है। तो, गुर्दे की कुछ बीमारियों में, जब प्रोटीन चयापचय में परिवर्तन होता है, तो आहार में प्रोटीन की मात्रा कम हो जाती है, लेकिन प्रोटीन की कमी के विकास की अनुमति नहीं दी जानी चाहिए।
दूसरी ओर, कुछ शर्तों के तहत, शरीर बड़ी मात्रा में उन पदार्थों को खो देता है जिनकी उसे आवश्यकता होती है। ऐसी स्थितियों में, पोषण को इन नुकसानों की भरपाई के लिए डिज़ाइन किया गया है। इसके लिए, कुछ पदार्थों की बढ़ी हुई मात्रा को मानदंडों की तुलना में आहार में पेश किया जाता है। उदाहरण के लिए, जलने की बीमारी के साथ, शरीर बड़ी मात्रा में प्रोटीन खो देता है। इसलिए भोजन में ऐसे खाद्य पदार्थ होने चाहिए जिनमें इसकी मात्रा अधिक हो।
(मॉड्यूल प्रत्यक्ष 4)
एक अन्य उदाहरण: अत्यधिक रक्त हानि के साथ, रक्ताल्पता विकसित होती है। इस मामले में, लाल रक्त कोशिकाओं और हीमोग्लोबिन के संश्लेषण के लिए, लोहे, तांबे, कुछ विटामिन और अन्य पदार्थों का सेवन बढ़ाना आवश्यक है जो हेमटोपोइजिस में योगदान करते हैं।
लेकिन यह महत्वपूर्ण है कि न केवल शरीर को कुछ पदार्थों की बढ़ी हुई मात्रा के साथ लोड किया जाए, बल्कि उन्हें अवशोषण के लिए उपलब्ध कराया जाए, ताकि उनका अच्छा और त्वरित आत्मसात हो सके। कुछ उत्पादों में, आवश्यक घटक बड़ी मात्रा में निहित होते हैं, लेकिन उनका आत्मसात करना मुश्किल होता है। इसलिए, चिकित्सीय पोषण न केवल भोजन में शरीर के लिए आवश्यक पदार्थों की उपस्थिति, बल्कि उनकी उपलब्धता को भी ध्यान में रखता है। एक अन्य शर्त उत्पादों के पाक प्रसंस्करण की ख़ासियत है, जिसे तैयार व्यंजनों में आवश्यक पदार्थों के संरक्षण को भी सुनिश्चित करना चाहिए। यह ज्ञात है कि आहार सहित कई व्यंजन बनाने से खाद्य पदार्थों में निहित विटामिन नष्ट हो जाते हैं, जबकि अधिकांश रोगों में उनकी आवश्यकता बढ़ जाती है। इसलिए, वे इस बीमारी के लिए अनुमत आहार में विटामिन की उच्च सामग्री वाले खाद्य पदार्थों को शामिल करने का प्रयास करते हैं। इसके अलावा, ज्यादातर मामलों में विटामिन की तैयारी के अतिरिक्त सेवन के बिना करना असंभव है।
कुछ बीमारियों में, कुछ पोषक तत्वों का अवशोषण ख़राब हो सकता है। यह विफलता किसी भी स्तर पर निर्धारित होती है: विभाजन, अवशोषण, कोशिकाओं तक परिवहन, कोशिका द्वारा इन पदार्थों का उपयोग, चयापचय उत्पादों का उत्सर्जन। इसलिए, चिकित्सा पोषण में, शरीर की इसे संसाधित करने की क्षमता के लिए भोजन के पत्राचार पर बहुत ध्यान दिया जाता है। उत्पाद का चुनाव, इसे तैयार करने की विधि और साथ ही आहार महत्वपूर्ण हैं।
एक उदाहरण ऐसी ही स्थितिजठरांत्र संबंधी मार्ग के रोगों के लिए पोषण है, जब कुछ पाचक एंजाइमों की कमी होती है। इन स्थितियों में, आसानी से पचने योग्य पोषक तत्व भोजन में शामिल होते हैं, और तैयारी की विधि में कुचल या मैश किए हुए व्यंजन प्राप्त करना शामिल है।
मधुमेह मेलेटस में पदार्थों को आत्मसात करना बहुत महत्वपूर्ण है। तो, कुछ कार्बोहाइड्रेट अवशोषित होते हैं और रक्तप्रवाह में बहुत जल्दी प्रवेश करते हैं और आत्मसात करने के लिए बड़ी मात्रा में इंसुलिन की आवश्यकता होती है, जबकि अन्य अधिक धीरे-धीरे टूट जाते हैं।
भोजन का न केवल स्थानीय, बल्कि शरीर पर सामान्य प्रभाव भी पड़ता है। इसे पोषण चिकित्सा में भी ध्यान में रखा जाता है। दृष्टि पर स्थानीय प्रभाव (सुंदर टेबल सेटिंग, व्यंजनों की स्वादिष्ट उपस्थिति), गंध की भावना (सुखद गंध), स्वाद - यह सब भूख में वृद्धि में योगदान देता है और बेहतर आत्मसातखाना। आहार भोजन तैयार करते समय इस तरह का ध्यान देना विशेष रूप से महत्वपूर्ण है, जब उत्पादों के एक छोटे से सेट का उपयोग किया जाता है और भोजन नीरस लग सकता है। इससे बचने और भोजन के आकर्षण को बढ़ाने के लिए विभिन्न प्रकार के मसालों, जड़ी-बूटियों, मसालों का प्रयोग करें।
भोजन का जठरांत्र संबंधी मार्ग पर इसके घटक पदार्थों (सब्जियों के आवश्यक तेल, आदि) के साथ-साथ शरीर में इसकी तैयारी और पाचन के परिणामस्वरूप बनने वाले घटकों के कारण स्थानीय रासायनिक प्रभाव पड़ता है।
भोजन, कुछ मात्रा, स्थिरता, उत्पादों के पीसने की डिग्री और कुछ अन्य गुणों के आधार पर, जठरांत्र संबंधी मार्ग पर यांत्रिक प्रभाव पड़ता है। तला हुआ मांस, स्मोक्ड उत्पाद अंगों की दीवारों पर स्पष्ट यांत्रिक और रासायनिक प्रभावों को मिलाते हैं पाचन तंत्र... इसके विपरीत, उबले हुए या उबले हुए व्यंजन का स्थानीय प्रभाव बहुत कम होता है।
चिकित्सा पोषण में, श्लेष्म झिल्ली पर भोजन के तापमान के प्रभाव को भी ध्यान में रखा जाता है। मुंह, अन्नप्रणाली और पेट। कुछ रोगों के लिए, गर्म या ठंडे भोजन के प्रभाव को बाहर रखा जाना चाहिए। न्यूनतम अड़चन प्रभाव भोजन के कारण होता है, जिसका तापमान शरीर के तापमान के करीब होता है।
किसी भोज में मांस, मछली, सब्जियां या खाना पकाते समय, अन्य प्रकार के पाक प्रसंस्करण की तुलना में मूल्यवान पोषक तत्वों (विटामिन, खनिज, प्रोटीन, वसा) की कम हानि होती है।
शरीर पर भोजन का सामान्य प्रभाव कोशिकाओं में चयापचय प्रक्रियाओं पर पोषण के प्रभाव पर आधारित होता है। नतीजतन, शरीर के ऊतकों, अंगों और प्रणालियों की स्थिति और कार्य बदल जाते हैं। इसलिए, चिकित्सा पोषण अप्रत्यक्ष रूप से न केवल भोजन के पाचन और अवशोषण की प्रक्रियाओं को प्रभावित कर सकता है, बल्कि प्रतिरक्षा प्रणाली के कामकाज को भी प्रभावित कर सकता है। इससे शरीर की सुरक्षा की सक्रियता होती है, प्रतिकूल कारकों के प्रतिरोध में वृद्धि होती है। प्रतिरक्षा प्रणाली का स्पष्ट कार्य एलर्जी की अभिव्यक्तियों को कम करने में मदद करता है। इसलिए, शरीर की एलर्जी के मूड के साथ पोषण चिकित्सा बहुत महत्वपूर्ण है। ऐसे मामलों में, एलर्जेनिक खाद्य पदार्थों को छोड़कर, आहार से अर्क, चीनी और टेबल नमक को सीमित करने से रोगी की स्थिति में काफी सुधार हो सकता है।
चिकित्सा पोषण में, पाचन तंत्र को बख्शने, प्रशिक्षण, लोडिंग और अनलोडिंग के तरीकों का व्यापक रूप से उपयोग किया जाता है।
बख्शते समय, अधिक या कम हद तक, वे रासायनिक, यांत्रिक और तापमान अड़चन के प्रभावों को सीमित करते हैं। यह किसी भी पाचन अंगों की शिथिलता या जलन के मामले में उचित है। यह दिलचस्प है कि, शरीर की स्थिति में सुधार करने के लिए इन कारकों में से एक के प्रभाव को छोड़कर, दूसरे के प्रभाव को बढ़ाना संभव है (थर्मल और मैकेनिकल उत्तेजनाओं को छोड़कर, रसायनों का स्राव पर उत्तेजक प्रभाव पड़ता है) क्रोनिक गैस्ट्र्रिटिस में गैस्ट्रिक एसिड एंजाइमों को आहार में शामिल किया जाता है)।
जब पाचन तंत्र को बख्शते हुए पोषण चिकित्सा, तथाकथित प्रशिक्षण करना आवश्यक है। इसी समय, कम बख्शने वाले व्यंजन या उत्पादों को धीरे-धीरे आहार में शामिल किया जाता है। यह जठरांत्र संबंधी मार्ग और पूरे शरीर के अनुकूली तंत्र को प्रशिक्षित करने के लिए किया जाता है। इस दृष्टिकोण के साथ, एक ओर, आहार में बहुत अधिक देरी से बचना संभव है, और दूसरी ओर, पहले से प्रतिबंधित उत्पादों के कारण इसका तेजी से विस्तार। यह समय पर उसकी स्थिति में गिरावट को नोटिस करने के लिए रोगी की भलाई को ध्यान से देखकर किया जाना चाहिए, जो कभी-कभी होता है। यदि ऐसा होता है, तो कोमल आहार पर वापस जाएं।
मुख्य आहार लागू करते समय, कभी-कभी वे लोडिंग दिनों की व्यवस्था करते हैं। वहीं, जिन खाद्य पदार्थों को पहले आहार से बाहर रखा गया था, उन्हें आहार में शामिल किया जाता है। ये प्रोटीन, टेबल सॉल्ट आदि हो सकते हैं। इस प्रकार, व्यक्तिगत अंगों, साथ ही पूरे जीव के कार्यों की अल्पकालिक उत्तेजना का प्रभाव प्राप्त होता है। इसे एक परीक्षण के रूप में भी माना जा सकता है, जिसमें जीव की स्थिति और उसकी अनुकूली क्षमताओं का निर्धारण किया जाता है। अपने शरीर को बहाल करने की संभावना में रोगी के मनोवैज्ञानिक विश्वास के लिए यह भी महत्वपूर्ण है। यदि तनाव के इन दिनों को अच्छी तरह से सहन किया जाता है, तो उन्हें अधिक बार निर्धारित किया जाता है।
लोड दिनों के विपरीत, उपवास के दिनों का भी उपयोग किया जाता है। क्षतिग्रस्त अंगों को मन की शांति प्रदान करने के लिए उनकी व्यवस्था की जाती है। इस मामले में, शरीर संचित चयापचय उप-उत्पादों से मुक्त हो जाता है जो इसे नकारात्मक रूप से प्रभावित करते हैं। विकल्प उपवास के दिनबहुत कुछ: सब्जी, फल, डेयरी, आदि। वे गुर्दे, हृदय, यकृत के रोगों के लिए सफलतापूर्वक उपयोग किए जाते हैं। मोटापे के लिए, आंशिक भुखमरी के साथ अनलोडिंग आहार का उपयोग किया जाता है।
एक किस्म के रूप में उपवास आहारपूर्ण भुखमरी माना जा सकता है, जो कुछ तीव्र रोगों (अग्नाशयशोथ, अंतड़ियों में रुकावट), प्रारंभिक पश्चात की अवधि में, विषाक्तता और कई अन्य रोग स्थितियों के साथ। लंबे समय तक पूर्ण उपवास का उपयोग कुछ बीमारियों के उपचार की एक विधि के रूप में भी किया जाता है, लेकिन यह शायद ही कभी किया जाता है, सख्त संकेतों के अनुसार और डॉक्टर की देखरेख में, क्योंकि उपवास एक सुरक्षित प्रक्रिया से बहुत दूर है।
चिकित्सा पोषण का उपयोग करते समय, किसी को ध्यान में रखना चाहिए व्यक्तिगत विशेषताएंरोगी, उसकी स्वाद प्राथमिकताएं, कुछ उत्पादों के प्रति असहिष्णुता, शरीर का वजन, चबाने वाले तंत्र की संभावनाएं। बेस्वाद पका हुआ भोजन बलपूर्वक, बिना भूख के खाया जा सकता है। इसलिए, टेबल सेटिंग, भोजन की स्वादिष्ट उपस्थिति, भोजन के दौरान सेटिंग और वातावरण एक महत्वपूर्ण भूमिका निभाते हैं।
दूसरी ओर, रोगी का नेतृत्व किसी को नहीं करना चाहिए। उसे यह समझाना आवश्यक है कि फिलहाल चिकित्सा पोषण में अग्रणी भूमिका व्यक्तिगत अंगों और पूरे शरीर पर भोजन के प्रभाव की उद्देश्य विशेषताओं द्वारा निभाई जाती है।
उसी समय, रोगी को स्वयं कुछ आहार प्रतिबंधों की आवश्यकता, उसकी स्थिति में सुधार और ठीक होने के लिए आहार के महत्व को समझना चाहिए। इसलिए डॉक्टर को न केवल आवश्यक पोषण प्रणाली लिखनी चाहिए, बल्कि इसकी आवश्यकता को रोगी की चेतना में लाना चाहिए, स्वास्थ्य के लिए इसके महत्व को समझाना चाहिए।
दूसरा चरम सख्त आहार पर जा रहा है, पोषण में अत्यधिक प्रतिबंध; इससे भी बचा जाना चाहिए, क्योंकि शरीर अनुचित रूप से उन पदार्थों से वंचित है जिनका वह अपने लाभ के लिए उपयोग कर सकता है। तीव्र रोगों के मामले में उत्पादों की सूची के तीव्र प्रतिबंध वाले आहार का उपयोग केवल थोड़े समय के लिए किया जा सकता है। भविष्य में, आपको अधिक विविध आहार पर स्विच करना चाहिए।
विभिन्न के साथ देखभाल की जानी चाहिए अपरंपरागत तरीकेपोषण। यह याद रखना चाहिए कि गंभीर, गंभीर बीमारियों में, वैज्ञानिक रूप से आधारित आहार का पालन करना चाहिए।
वर्तमान में एक स्वीकृत एकल समूह क्रमांकन प्रणाली है चिकित्सीय आहार.. इसके लिए धन्यवाद, यह कुछ बीमारियों के लिए संभव है और रोग की स्थितिअस्पतालों, सेनेटोरियम (डॉक्टरों की देखरेख में) और घर पर (उपस्थित चिकित्सक की सिफारिशों का पालन करते हुए) पोषक तत्वों में बीमार शरीर की आवश्यक जरूरतों को प्रदान करना।
सबसे आम आहार 1-15 हैं। उनमें से कुछ के पास विकल्प हैं, उन्हें अक्षरों (आहार संख्या 1 ए, 1 बी) द्वारा नामित किया गया है। निम्नलिखित संकेत हैं, प्रशासन का उद्देश्य और सामान्य विशेषताएँबुनियादी चिकित्सीय आहार। इस मुद्दे पर अधिक विस्तृत जानकारी नैदानिक पोषण पर विशेष साहित्य में प्रस्तुत की गई है।
नए लेख
- घर पर गले में खराश के इलाज के सबसे प्रभावी तरीके गले में खराश के लिए आप क्या पी सकते हैं?
- परिवार के दिन, प्रेम और निष्ठा के साथ सुंदर कार्ड और चित्र - पीटर और फेवरोन्या के दिन 8 जून को बधाई, परिवार दिवस कार्ड
- रोबोट के खिलाफ राक्षसों को खेलें
- मेयू-डैम स्कूल में बच्चों के लिए मार्शल आर्ट: कार्यक्रम, सक्रिय अवकाश, मेयू-डैम स्कूल में बच्चों के लिए मार्शल आर्ट सिखाने का दृष्टिकोण: कार्यक्रम, सक्रिय अवकाश, सीखने के लिए दृष्टिकोण
- स्तन के दूध को कैसे बदलें?
- कूल दादी गर्मी देती हैं!
- महिला साथियों के लिए 8 मार्च से तैयार पोस्टकार्ड
- mod Ars Magica 2 लांचर . का विवरण
- रूसी लोक खेल "बर्नर"
- Android के लिए Minecraft के लिए मोड (Minecraft PE) Minecraft pe v 1
लोकप्रिय लेख
- रूसी में धोखा इंजन डाउनलोड करें धोखा इंजन के लिए दरार डाउनलोड करें 6
- वुल्फबेरी पौधे का विवरण और इसके खतरे वुल्फबेरी उपयोगी गुण और contraindications
- पैराशूट (आविष्कार का इतिहास)
- मुझे क्या करना चाहिए ताकि वे मुझसे झूठ न बोलें?
- सनस्पॉट के बारे में विज्ञान क्या जानता है
- जल्दी से हैंगओवर से छुटकारा पाने के सर्वोत्तम उपाय यदि आपको हैंगओवर है तो हर घंटे 50 ग्राम मदद करेगा
- क्या मुझे हैंगओवर होना चाहिए अगर यह बहुत खराब है? क्या मुझे हैंगओवर होना चाहिए?
- क्या ऐनाप्रिलिन को शराब के साथ लिया जा सकता है?
- एक नाम दिवस क्या है और यह एक परी दिवस से कैसे भिन्न है नाम दिवस क्या है
- तीव्र शराबी हेपेटाइटिस: कारण, लक्षण, निदान, उपचार तीव्र मादक हेपेटाइटिस
